Можно ли ходить в солярий при стригущем лишае
Обновлено: 02.05.2024

Стригущий лишай представляет собой высококонтагиозное (заразное) инфекционное заболевание кожного покрова, волос или ногтей, вызываемое патогенными грибками. Инфекция может быть вызвана двумя видами грибков – Trichophyton и Microsporum. Правильное обозначение заболевания основано на наименовании вызвавшего его грибка, поэтому медики выделяют трихофитию и микроспорию.
Обе данные формы грибковой инфекции (трихофития и микроспория) объединяются под общим термином стригущий лишай. Таким образом, стригущий лишай также называется трихофития, микроспория, дерматофития, дерматомикоз или дерматофитоз. Грибки Trichophyton являются микробами, паразитирующими только на коже человека, а Microsporum – поражают и человека, и животных. Стригущий лишай наиболее заразен для детей 4 – 13 лет.
В статье рассмотрим стригущий лишай, возбудитель заболевания его симптомы, пути заражения, а также меры профилактики в таблице.

Что это такое?
Стригущий лишай у человека – это инфекционное заболевание кожи, вызываемое двумя видами патогенных грибков – трихофитон и микроспорум. Поэтому общий термином для стригущего лишая являются наименования микроспория, трихофития, дерматомикоз, дерматофития. Грибки микроспорум одинаково поражают человека и животных, тогда как трихофитон паразитирует только на коже человека.
Причины возникновения
Гриб Trichophyton tonsurans был впервые выявлен много десятков лет назад. Его название напрямую связано с его способностью поражать волосы. Грибы, паразитирующие у человека, становятся причиной появления поверхностного и хронического стригущего лишая. А зоофильные формы вызывают инфильтративно-нагноительные поражения кожи.
- Способствуют появлению лишая хронические заболевания и авитаминоз.
- Заражение происходит после контакта с больным человеком или предметами его гигиены, при работе с сеном и почвой, после контакта с животным.
- Чаще заболевание возникает на фоне снижения иммунитета и нарушении правил личной гигиены, при долговременном уходе за животными и повреждения наружного покрова тела (царапины, ссадины, ожоги).
О том, какие стригущий лишай у детей и взрослого человека имеет симптомы и признаки, расскажем далее.
Классификация
Существует две разновидности стригущего лишая у человека:
- Поверхностная. Передается только от человека к человеку, чаще поражает детей младшего возраста. Различают острую и хроническую форму течения этого вида болезни.
- Инфильтративно-нагноительная. Вызывается паразитами, обитающими на теле животных. Основная группа риска – работники сельского хозяйства, а также дети, играющие с бездомными животными.
Это интересно — популярные вопросы о трихофитии
| Вопрос | Ответ |
| Заразен ли стригущий лишай? | Да, стригущий лишай является инфекционным и крайне заразным заболеванием. |
| Стригущий лишай чешется или нет? | Заболевание вызывает зуд, причем в некоторых случаях он может доставлять больному выраженное беспокойство. |
| Может ли стригущий лишай пройти без лечения? | Возможность самостоятельного избавления организма от стригущего лишая существует, но она ничтожно мала. Науке известны несколько случаев, когда заболевание проходило без какого-либо врачебного вмешательства, тем не менее это единичные феномены. Чаще всего инфекция, вызвав воспаление однократно, начинает в дальнейшем распространяться. Если болезнь развилась в детском возрасте и не была подвергнута терапии, то она будет сохраняться до взрослых лет. |
| Что делать, если я заболела стригущим лишаем во время беременности? | Не стоит паниковать, если инфекция развилась во время вынашивания плода, так как ни на ребенка, ни на женщину данные микотические организмы не способны оказать выраженного влияния. При заражении следует обратиться к врачу и пройти рекомендованное им лечение. Во время беременности не назначаются пероральные препараты для избавления от инфекции, достаточно будет воспользоваться мазями, которые пропишет доктор. |
| Может ли стригущий лишай развиться повторно? | Заболевание может развиваться повторно, если имел место новый факт заражения, либо лечение не было доведено до конца. Организм не в состоянии формировать иммунитет против грибков стригущего лишая. |
| Можно ли мыться при стригущем лишае? | Заболевание не является противопоказанием к осуществлению гигиенических процедур. Во время болезни лучше всего принимать не ванну, а душ. |
Инкубационный период заболевания
Период инкубации грибковой инфекции, вызывающей появление стригущего лишая, составляет от нескольких дней до 6 – 8 недель и зависит от вида попавшего в организм возбудителя.
Поверхностный лишай может проявиться первыми симптомами уже через 5-7 дней после инфицирования. Инфильтративно-нагноительный лишай в течение нескольких месяцев не дает никаких клинических проявлений. Первые признаки заболевания проявляются не ранее 6-8 недель после попадания возбудителя в организм.

Симптомы
Как выглядит стригущий лишай в начальной стадии, как распознать его вовремя и не допустить утраты волос? К сожалению, первые признаки недуга человек может заметить не сразу. Любой участок волосистой головы начинает терять свою растительность. Волосинки постепенно редеют, выпадают и ломаются, изменяя свою длину до 1 – 2 мм. К проблеме присоединяется шелушение кожи. По мере прогресса заболевания очаг приобретает четкие очертания.
Симптомы стригущего лишая (см. фото) более заметно проявляются на груди, спине, нижних и верхних конечностях. Человек может замечать такие отклонения, как:
- жжение и зуд пятна;
- покраснение и припухлость кожи;
- обрамление очага цельным валиком;
- пузырчатость очага с последующим истечением содержимого и образованием корочек.
В случае поражения трихофитией ногтей, пластины становятся ломкими, тусклыми. Их структура утолщается и грубеет. Впоследствии ногти крошатся и меняют свой цвет. Вмятины на пластинах, бороздки и грязно-серый окрас являются характерным признаком лишая.
Помимо очагов стригущего лишая на голове проблемные области могут возникать и на теле. Заболевание проявляется сыпью, элементы которой схожи с красными пятнами округлой формы. Поскольку грибок питается кератином, взятым из верхних эпидермальных слоев, то постепенно кожные элементы приобретают контуры кольца. «Съев» кератин на одном участке, паразитические микроорганизмы движутся дальше. Вот почему бляшки разрастаются в диаметре и изменяют границы своих краёв.
Скопление дерматофитов приводит к образованию яркой каёмки. Ее пузырчатость и чешуйчатость говорят о повышенной активности грибков в данной зоне. Иногда паразиты возвращаются в центр кольца и снова используют его как источник питания. Но это возможно только при восстановлении запасов кератина. Так называемое «кольцо в кольце» служит явным признаком повышенной активности дерматофитов.
Хронический стригущий лишай
Он может локализоваться на волосистой части головы, ногтях рук или на гладкой коже. На голове очаги поражения локализованы, по большей части, на висках и затылке. Очаг представляет собой мелкий (не более 0,5 см) гладкий рубец, похожий на атрофический, который немного шелушится, но не имеет признаков воспалительной реакции. На месте этого очага волосы отламываются под самый корень, формируя пятно, которое называется черная точка.
Хронический стригущий лишай на гладкой коже чаще всего локализуется на ягодицах, бедрах, на сгибах коленных и локтевых суставов или ладонях. В этом случае очаг поражения выглядит, как синюшное или розоватое пятно довольно большого размера с нечетким контуром. Поверхность пятна умеренно шелушится.
Обычно очаги характеризуются только несильным зудом, другие субъективные симптомы отсутствуют. Ногти, пораженные лишаем, становятся тусклыми, мутными, серого цвета, внешний край приобретает зазубрины и легко раскрашивается. Ноготь может резко становиться очень толстым или, напротив, тонким.
Как выглядит стригущий лишай: фото
На фото ниже показано, как проявляется заболевание у человека в начальной и запущенной стадии.


Диагностика
Постановка диагноза основывается на визуальном осмотре больного, а также сборе анамнеза заболевания и опросе о возможных источниках инфицирования. В случае возникновения сомнений врач выполняет соскоб с пораженной области.
Собранные материалы рассматриваются под микроскопом или помещаются в питательную среду на трое суток, в течение которых наблюдается бурный рост колоний грибка. При обнаружении нитей мицелия и спор грибкового возбудителя производится его идентификация.
Лечение стригущего лишая у человека
При лечении стригущего лишая у человека основу терапии составляет борьба с грибком, вызвавшим дерматомикоз. Терапия в домашних условиях сочетает местное лечение мазями от лишая — противогрибковыми кремами, спреями, шампунями с приемом противогрибковых препаратов внутрь.
Схема лечения назначается дерматологом, основные аспекты заключаются в следующем:
- Стригущий лишай гладкой кожи лучше поддается лечению Тербинафином и толнафтатом.
- Для обработки лишая по утрам обычно используют 5% раствор йода. А вечером, как правило, назначается серно-салициловая или серно-дягтерная мазь, также возможна обработка чистой салициловой кислотой 3%.
- Дерматолог может выписать рецепт на изготовление в рецептурном отделе аптеки молочка Видаля — спирт, камфора, салициловая кислота, лосьон с серой, борная кислота, глицерин. Или пасты Лассара — вазелин, крахмал, салициловая кислота, окись цинка.
- Для местного лечения врач может рекомендовать различные мази, крема, шампуни, содержащие Клотримазол, Кетоконазол, Микосептин, Тербинафин, Микоконазол. (Местные противогрибковые средства — крема, спреи, гели).
Для системного лечения при дерматомикозах используют Гризеофульвин, это природный антимикотик, который обладает узким спектром действия, а именно активен против грибов-дерматомицетов, Trichophyton, Microsporum, Epydermophyton, Achorionum.
- Лечение обязательно сопровождается приемом внутрь гризеофульвина. Его следует принимать в течение 15-25 дней, и 1 раз в неделю сдавать бактериоскопический соскоб на обнаружение грибка. Как только грибок не будет обнаружен, прием гризеофульвина продолжают через день, по той же дозе, что рассчитал врач, еще в течение 14 дней, чтобы не было рецидива заболевания.
- Если грибком поражены ступни, то их рекомендуется пройти курс лечения Кетоконазолом или Клотримазолом перорально, а наружно накладывать сульфид селена.
Для лечения хронического стригущего лишая кроме противогрибковых средств как местных, так и пероральных (Гризеофульвина), показана также витаминотерапия, иммуномодуляторы, препараты, укрепляющие сосуды и улучшающие микроциркуляцию.
Меры гигиены при контакте с больным
Если вы сами или ваш ребенок трогали больное животное или общались с больным человеком, то необходимо срочно принять меры.
- Чем раньше вы смоете с кожи частички, содержащие грибок, тем меньше шансов заразиться.
- Несколько раз вымойте руки мылом с противогрибковыми свойствами. Самое простое средство, которое есть практически в каждом магазине – это коричное хозяйственное мыло, а лучше мыло с березовым дегтем.
- Вымойте таким мылом все тело. Вдруг частички кожи больного попали под одежду. Не стоит при этом пользоваться жесткой мочалкой. Она оставляет на коже микроцарапины, в которые легко проникает грибок.
- Для мытья головы необходимо использовать противогрибковый шампунь. Например, Низорал. Вы также можете пользоваться им в качестве геля для душа.
- Современным средством с мощным противогрибковым эффектом является Цитеал. Разведите его в небольшой емкости в пять раз. У вас получится пенящаяся жидкость, которую можно использовать для мытья рук и всего тела.
- Противогрибковым эффектом обладают лавандовое масло, масло чайного дерева и скипидар. Их можно использовать для обработки небольших участков кожи.
Так же через пять дней после контакта, желательно обратиться к дерматологу. Он обследует тело с помощью лампы Вуда. Если вы все-таки заразились, то болезнь удастся выявить на ранних этапах. Это поможет быстро вылечить ее дома и не попасть в больницу.

Меры профилактики
Профилактика включает в себя соблюдение правил личной гигиены и изоляцию больных животных или людей.
В месте выявления больного проводится тщательная дезинфекция, постельное белье и принадлежности, мягкие игрушки, ковры подвергают тепловой обработке. Заболевшего ребенка не допускают в детский коллектив до полного излечения стригущего лишая. Больным запрещено посещать бассейны, сауны, бани. Отстраняются от исполнения служебных обязанностей воспитатели детских садов, нянечки, работники коммунальных служб, банщики.
Опасен ли для человека стригущий лишай? Самые серьезные последствия представлены стойкой очаговой алопецией вследствие рубцовых изменений кожных тканей. Лечить заболевание следует сразу же, как начинается его клиника, чтобы исключить заражение близкого окружения и снизить риск формирования тяжелой аллергической реакции.

Поверхностная трихофития волосистой части головы – это грибковое поражение волосистой части головы, характеризующееся образованием мелких округлых очагов поредения волос за счёт их обламывания на уровне выхода из фолликула или на высоте 1-3 мм над уровнем кожи.
Синонимы
trichophytia superficialis capitis, стригущий лишай.
Эпидемиология
Возраст: любой, но чаще болеют дети в возрасте от 2 до 17 лет. Пол: преимущественно болеют лица женского пола.
Анамнез
На коже волосистой части головы образуется один или несколько мелких очагов поредения волос округлой формы, причём волосы в зоне поражения не выпадают, а обламываются на уровне устьев волосяных фолликулов (в этом случае они выглядят в виде чёрных точек) или на высоте 2-3 мм над уровнем кожи, напоминая пеньки. Кожа в очагах поражения незначительно гиперемирована и покрыта серовато-белыми отрубевидными чешуйками.
Течение
постепенное начало с последующим медленно прогрессирующим или стёртым хроническим течением от нескольких месяцев до нескольких лет (в период полового созревания возможно самопроизвольное выздоровление). Иногда, почти исключительно у женщин, заболевание, протекая в стёртой форме, сохраняется во взрослом возрасте.
Этиология
возбудителями поверхностной трихофитии волосистой части головы являются антропофильные грибы T. violaceum и T. tonsurans. Заражение происходит как при непосредственном контакте с больным человеком, так и при пользовании общими предметами гигиены (расчёсками, полотенцами), головными уборами, платками, машинками для стрижки волос (в парикмахерских), через общую постель и т.д.
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- иммунодефицитные состояния;
- служба в армии (пребывание в другом организованном коллективе);
- грибковые заболевания (микозы) у членов семьи;
- грибковые заболевания (микозы) в Анамнезе (чаще микоз стоп);
- травматизация (повреждение) кожи;
- занятия спортом;
- ношение чужой одежды и обуви;
- жаркий влажный климат;
- гипергидроз (повышенная потливость);
Жалобы
Отсутствуют или беспокоит поредение волос на голове за счёт их обламывания с образованием мелких очагов поражения округлой формы.
Дерматологический статус
процесс поражения кожи волосистой части головы носит локализованный характер (в пределах одной анатомической области), элементы сыпи или сливаются друг с другом или располагаются изолированно.
Элементы сыпи на коже
Элементы сыпи на коже волосистой части головы:
- отрубевидные чешуйки серебристо-белого цвета, располагающиеся на фоне воспалённой или неизменённой кожи;
- воспалительное(-ые) пятно(-а) красного или розового цвета округлых очертаний, около 2 см в диаметре, муковидно шелушащееся по всей поверхности. При диаскопии пятно(-а) полностью исчезает(-ют). В дальнейшем растёт по периферии, сливаясь с другими пятнами, иногда подвергаясь разрешению в центральной части;
Элементы сыпи на слизистых
Придатки кожи
волосы на волосистой части головы обламываются на уровне выхода из фолликула или на высоте 1-3 мм над уровнем кожи, формируя очаги поражения округлой формы около 1-2 см в диаметре. Обломанные волосы выглядят как чёрные точки, пеньки или запятые и легко выдёргиваются пинцетом.
Локализация
волосистая часть головы.
Дифференциальный диагноз
Экзематид, себорейный дерматит, псориаз волосистой части головы, сифилитическая алопеция, очаговая алопеция, микроспория волосистой части головы.
Сопутствующие заболевания
гипергидроз; сахарный диабет; синдром (болезнь) Кушинга; атеросклероз; ВИЧ; иммунодефицитные состояния (не ВИЧ-обусловленные); атопический дерматит.
Диагноз
Клиническая картина, подтверждённая результатами микроскопии и/или идентификацией колоний грибов в культуре.
Патогенез
Дерматомицеты, к которым относятся трихофитоны, вырабатывают энзимы – кератиназы, которые расщепляют кератин, что способствует их проникновению в поверхностные слои кожи и в волосы, где в дальнейшем они и продолжают паразитировать. Устойчивость к грибковым инфекциям определяется состоянием клеточного иммунитета и фунгицидной активностью нейтрофилов.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

Отрубевидный лишай – это поверхностный микоз кожи (кератомикоз), вызываемый дрожжеподобными грибами рода Malassezia, которые преимущественно поражают кожу туловища.
Синонимы
pityriasis furfuracea, lichen versicolor, разноцветный лишай.
Эпидемиология
Возраст: любой, чаще в 17-50 лет, почти не встречается у детей в возрасте до 5 лет. Пол: не имеет значения.
Анамнез
На фоне воздействия провоцирующих факторов (жаркий влажный климат, гипергидроз, сахарный диабет, ожирение и др.) на коже туловища появляются пятна различных оттенков коричневого цвета, которые постепенно увеличиваются в размерах и отрубевидно шелушатся при поскабливании. Под воздействием солнечного излучения пятна разрешаются, оставляя очаговую гипопигментацию.
Течение
постепенное начало с последующим хроническим течением от нескольких месяцев до многих лет. Возможно разрешение под действием УФО. После проведенного лечения на фоне продолжающегося воздействия провоцирующих факторов могут быть рецидивы.
Этиология
возбудители отрубевидного лишая – диморфные липофильные дрожжеподобные грибы рода Malassezia: Malassezia furfur и Malassezia globosa. Для грибов рода Malassezia типичен диморфизм, т.е. способность пребывать как в дрожжевой, так и в мицелиальной (патогенной) форме. Они являются представителями нормальной микрофлоры кожи, но под воздействием провоцирующих (предрасполагающих) факторов приобретают патогенные свойства. Контагиозность заболевания незначительная, возможна передача инфекции (при наличии предрасполагающих факторов) как при прямом контакте с больным человеком (например, половом), так и через предметы: спортивные снаряды, общую одежду, постельное бельё, полотенца и др.
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- иммунодефицитные состояния;
- служба в армии (пребывание в другом организованном коллективе);
- занятия спортом;
- ношение чужой одежды и обуви;
- жаркий влажный климат (ношение при этом тесных брюк из синтетической ткани);
- гипергидроз (повышенная потливость);
- ожирение;
- случайная половая связь;
Жалобы
Отсутствуют или беспокоит наличие сыпи, иногда жжение (зуд) в месте высыпаний, нередко – повышенная потливость.
Дерматологический статус
процесс поражения кожи носит распространенный (редко – локализованный) характер, высыпания могут располагаться изолированно, но чаще сливаются.
Элементы сыпи на коже
- пигментное(-ые) пятно(-а) светло-коричневого, розово-коричневого или красно-коричневого цвета, округлой формы, около 1-2 см в диаметре, с чёткими границами, с гладкой или отрубевидно шелушащейся поверхностью, реже обнаруживающее симптом скрытого шелушения (появление видимых глазом чешуек при поскабливании пятна). Проба Бальзера (при смазывании пятна и окружающей кожи спиртовым раствором йода или анилиновой краски пигментированная кожа окрашивается значительно ярче, чем здоровая) положительна. Пятна или постепенно увеличиваются в размерах, сливаясь друг с другом, или разрешаются, оставляя после себя вторичные гипопигментные пятна (особенно на фоне УФО);
- отрубевидные чешуйки серого или серебристо-белого цвета на поверхности пигментного пятна;
- вторичные гипопигментые пятна около 1-2 см в диаметре, с чёткими границами и гладкой поверхностью, которые постепенно пигментируются;
Элементы сыпи на слизистых
Придатки кожи
Локализация
верхняя часть груди, спины (в области лопаток), плечи, шея, живот, подмышечные впадины, паховая область, бедра, половые органы. На кистях и стопах, а также на лице поражения не встречаются
Дифференциальный диагноз
Розовый лишай, эритразма, себорейный дерматит, каплевидный псориаз, микоз гладкой кожи, витилиго, вторичный сифилис (пигментный сифилид).
Сопутствующие заболевания
гипергидроз; сахарный диабет; синдром (болезнь) Кушинга; тиреотоксикоз; болезнь Ходжкина (лимфогранулематоз); туберкулез (включая туберкулёзную волчанку); ожирение; ВИЧ; иммунодефицитные состояния (не ВИЧ-обусловленные); атопический дерматит, себорейный дерматит.
Диагноз
Клиническая картина, подтверждённая результатами люминесцентного исследования и/или микроскопии.
Патогенез
Липофильные дрожжеподобные грибы рода Malassezia являются представителями нормальной микрофлоры кожи. Под воздействием провоцирующих (предрасполагающих) факторов они начинают активно размножаться и приобретают патогенные свойства, поражая роговой слой эпидермиса и волосяные фолликулы. Нарушение пигментации кожи у больных отрубевидным лишаем обусловлено способностью грибов рода Malassezia вырабатывать липоксигеназу, которая окисляет ненасыщенные жирные кислоты кожного сала в дикарбоновые кислоты. Дикарбоновые кислоты ингибируют тирозиназу меланоцитов, что приводит к снижению синтеза меланина и гипопигментации. Специфический иммунный ответ на Malassezia состоит из двух компонентов: клеточного и гуморального. В нескольких работах было показано, что клетки комменсалов, присутствующих на коже, окружены различными иммуноглобулинами (IgG, IgM, IgE, sIgA), эти же виды специфичных к Malassezia антител присутствуют и в сыворотках крови как у здоровых людей с носительством грибов, так и у больных различными кожными заболеваниями. Особенность продукции IgE-антител к Malassezia типична только для больных с атопическим дерматитом, особенно с поражением верхней части тела. Клеточный ответ характерен для такового при кожных микозах. Однако свойство Malassezia к супрессивному влиянию на факторы клеточного иммунитета позволяют выживать этому роду грибов в качестве комменсалов и присутствовать на коже, не вызывая воспаления при многих заболеваниях.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

Розовый лишай имеет много названий в медицине. Его называют розеолой шелушащейся, болезнью Жибера, питириазом розовым. Заболевание относится к инфекционно-аллергической категории дерматозов, носит острый воспалительный характер с возникновением пятнистых, папулезных, эритематозно-сквамозных очагов. Располагаются они преимущественно на туловище и на поверхности конечностей. Наиболее часто розовый лишай Жибера диагностируется у женщин в возрасте от 20 до 40 лет, а также у подростков. У других возрастных категорий людей заболевание встречается крайне редко. Пик жалоб припадает на весну и осень во время распространения острых респираторных заболеваний.
Информация о розовом лишае: причины, симптомы, проявление
Медицине неизвестны точные причины развития лишая Жибера у мужчин и женщин. Исследования проводятся в области влияния вирусов герпеса 6 и 7 типа, но однозначного этиологического агента до сих пор не определено. Причины появления розового лишая продолжают изучать. Известно только, что в любой момент пусковым механизмом может стать ослабленный иммунитет. Причины розового лишая кроются именно в снижении защитных сил организма из-за бактериальных и инфекционных болезней.
Симптомы и клиническая картина заболевания
Из-за простуд, переохлаждения, тяжелого эмоционального состояния, стресса на коже может появиться сыпь. Симптомы розового лишая начинают проявляться именно с нее. Классическая клиническая картина – образование главного очага в виде медальона диаметром от 2 до 10 см. В течение 7-14 дней после его появления сыпь распространяется в виде бляшек и папул розового и желто-коричневого цвета. Они меньше главного очага – их диаметр может быть от 0,5 до 2 см. По внешнему виду высыпания можно спутать со стригущим лишаем из-за чешуйчатого края высыпаний. Через несколько дней после высыпания пятна бледнеют, сморщиваются и роговой слой трескается. Центральная часть бляшек остается гладкой. Симптомы розового лишая могут сопровождаться зудом, усталостью, повышением температуры, общей интоксикацией, увеличенными лимфатическими узлами в области шеи и подбородка.
Виды заболевания
Розовый лишай может иметь классический вид, когда клиническая картина развивается поэтапно в соответствии с общепринятой системой – от появления «материнской» бляшки до высыпаний меньшего размера в области груди, спины, живота, бедер, на сгибательных поверхностях конечностей. В медицинской классификации различают еще несколько форм заболевания. Лишай Жибера бывает:

- уртикарный – характеризуется наличием не бляшек, а сыпью в виде волдырей. Присутствует сильный зуд. По внешнему виду напоминает крапивницу;
- везикулезный – проявляется генерализованными высыпаниями везикул с сильным зудом. Диаметр пузырей с прозрачной или мутноватой жидкостью от 2 до 6 мм. Часто они образуют «розетки»;
- папулезный – встречается редко. Характеризуется возникновением бесполостных образований над поверхностью кожи. Мелкие папулы в диаметре 1-2 мм;
- геморрагический – возникают точечные геморрагии (кровоизлияния), поэтому цвет бляшек темнее обычного;
- фолликулярный – высыпания группируются в округлые бляшки фолликулярных папул, которые могут возникать параллельно с классическими бляшками;
- односторонний;
- гипопигментный – чаще возникает у людей со смуглой или темной кожей. Для инверсного лишая характерны высыпания в подмышечной и паховой областях и в подколенных ямках;
- асбестовидный – встречается крайне редко, и проявляется в волосистой части головы в виде бляшек серого цвета;
- гигантский розовый лишай Дарье – образование больших по диаметру бляшек от 5-7 см. В тяжелых случаях они достигают размеров ладони пациента;
- кольцевидный окаймлённый розовый лишай Видаля имеет атипичное расположение – преимущественно в паховой или подмышечной области. Высыпания выглядят кольцеобразно.
Гендерные и возрастные особенности
Возникновению розового лишая подвержены женщины, подростки и дети. Разные формы болезни поражают определенные группы людей. Например, везикулезная форма диагностируется чаще у детей и подростков. Папулезная форма диагностируется в большей части случаев у беременных женщин и маленьких детей. Односторонний – в одинаковой мере возникает как у взрослых, так и у детей.
Как происходит передача заболевания
Исследования не дали однозначный ответ на вопрос о заражении. Теоретически розовый лишай передается при тактильном контакте, но это происходит крайне редко. Должны быть провоцирующие факторы, чтобы произошло заражение. Речь идет о низком иммунитете, перенесенных вирусных и инфекционных заболеваниях, простудах. Возможен рецидив у людей с ВИЧ, онкологией и заболеваниями крови.
Что нужно знать о диагностике и лечении
Диагностика розового лишая основана на сборе анамнеза пациента. Для подтверждения или опровержения, разбора сложных случаев назначают ряд лабораторных анализов. В их состав входят клиническое исследование крови и мочи. Необходимо исключить сифилис и микоз, поэтому дополнительно проводят серологические и микроскопические исследования. Если эти методы не дадут достаточно информации для верификации диагноза, пациенту дают направление на биопсию (гистологию биоптат).
Лечение розового лишая требуется не всегда. Заболевание склонно к произвольному самоизлечению в течение 5 недель. Однако считать дерматоз неопасным не стоит. В первую очередь требуется противозудная терапия. Для этого наружно применяют топические глюкокортикостероидные препараты, антигистамины. Мази, гели, пасты нельзя использовать без назначения дерматолога. В противном случае сыпь может увеличить масштаб поражения кожи, захватывая новые участки. Из лекарственных препаратов могут быть назначены антибиотики и противовирусные средства в зависимости от определения показаний. Хороший эффект дает ультрафиолетовая терапия.
Помощь дерматолога в Москве

Диагностика розового лишая и лечение – сфера деятельности дерматолога. В зависимости от формы болезни, масштаба поражения кожного покрова пациенту предоставляются рекомендации. При лишае важен эмоциональный и психологический фон человека, поэтому оперативная постановка правильного диагноза позволяет быстрее преодолеть заболевание.
Наиболее частые вопросы пациентов
От чего бывает розовый лишай?
Однозначного ответа на этот вопрос нет. Исследования продолжаются. Предположительно, причиной может быть вирус герпеса 6 или 7 типа. При снижении иммунитета он активизируется, что и запускает процесс высыпаний разного типа (бляшки, визикулы, волдыри). Спровоцировать заболевание могут стрессы, плохая экология, гормональные скачки, хронические болезни.
Заразен ли розовый лишай?
Розовый лишай у человека считается незаразным, но известны редкие случаи заболевания целых семей. Многое зависит от состояния иммунитета и защитных сил организма, способных противостоять вирусам, бактериям и инфекциям.
Можно ли загорать при розовом лишае?
Один из видов терапии при этом дерматологическом заболевании – терапия светом. Умеренное воздействие ультрафиолета положительно сказывается на состоянии кожи, стимулируя ее регенерацию. Нельзя допускать сгорания. Это приведет к усилению зуда в области пятен.

Стригущий лишай (микроспория) – заболевание, проявляющееся в виде грибкового поражения кожных покровов, ногтевых пластин и волосяных фолликулов. Патогеном становится плесневой грибок рода Microsporum. Его колонии формируются в ороговевших субстратах. Микроспория остается относительно распространенным заболеванием – дерматологи выявляют 60-75 случаев на каждые сто тысяч жителей Москвы. Патология обладает выраженной сезонностью. Пик заболеваемости приходится на конец лета и начало осени – период выведения потомства у кошек и других животных.
Пути заражения
Возбудитель микроспории попадает в организм при контакте здорового человека с носителем заболевания. Альтернативный способ – взаимодействие с предметами, покрытыми спорами грибка. Наиболее часто стригущий лишай выявляется у детей 5-10 лет, у мальчиков микроспория диагностируется в пять раз чаще, чем у девочек. Патология почти не затрагивает взрослых из-за присутствия в структуре их волос органических кислот, которые подавляют рост мицелия грибка.
Причинами развития стригущего лишая становится микротравмы кожи, ее сухость. Споры попадают в трещины, царапины или вскрытые мозоли. Здоровые кожные покровы становятся непреодолимой преградой для грибка. Возбудитель не переживает контакта со средствами личной гигиены – тщательное мытье рук после контакта с носителями спор исключает вероятность инфицирования.
В группу риска входят люди, регулярно контактирующие с землей и дикими животными. Активному росту грибка способствуют нарушения в работе сальных желез при изменениях в химическом составе их секрета. Споры Microsporum способны сохранять жизнеспособность на протяжении трех месяцев при пребывании в открытом грунте.
Симптоматика патологии
Симптомы стригущего лишая проявляются через 4-6 недель после инфицирования пациента. На гладком участке кожи ребенка или взрослого появляется пятно красного цвета. Оно возвышается над поверхностью и обладает ровными границами. С течением времени размеры очага увеличиваются. Поверхность покрывается узелками, пузырьками и струпьями. Пятна превращаются в кольца, которые могут пересекаться или сливаться друг с другом. Диаметр образований на коже колеблется от 5 до 30 миллиметров.
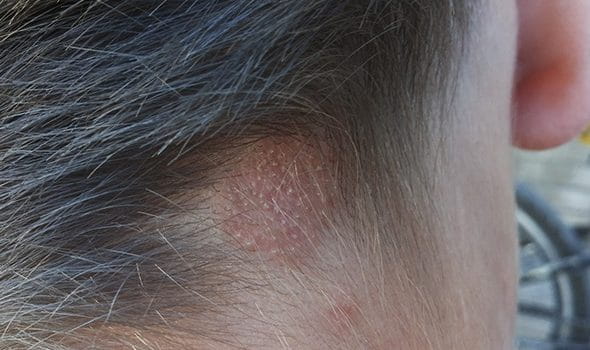
Признаки стригущего лишая включают острую воспалительную реакцию. Часто она развивается у детей и девушек. Очаги поражения начинают интенсивно шелушиться. Пациенты, страдающие от дерматитов, не сразу выявляют у себя симптомы микроспории. Места активного роста грибков могут выглядеть как воспалительные поражения кожи.
Распространенным проявлением стригущего лишая у ребенка становится поражение волосистой части головы. От этого симптома страдают пациенты в возрасте 5-12 лет. Дети старшего возраста переживают изменение химического состава кожного сала. Его элементы становятся опасными для возбудителя микроспории.
Нагноительный тип стригущего лишая характеризуется появлением мягких узелков на кожных покровах пациента. Узлы усеяны многочисленными гнойниками. При их сдавлении отделяется гнойное содержимое.
Диагностические мероприятия
Диагностика и лечение стригущего лишая проводятся дерматологом. Врач осматривает пациента и выявляет типичные проявления микроспории. Изучение соскоба с кожи под микроскопом позволяет обнаружить мицелий грибка и изменения в структуре волос и кожи. Дифференциальная диагностика позволяет исключить из анамнеза пациента трихофитию, которая обладает схожими проявлениями при микроскопии биоматериалов пациента.
Посев на микрофлору оказывается более информативным диагностическим приемом. Сотрудники лаборатории определяют вид и род грибков. На основании лабораторного заключения дерматолог подбирает препараты, которые позволят вылечить пациента.
Люминесцентное исследование дает возможность выявить патологические очаги на кожных покровах пациента и проживающих совместно с ним лиц. Этот метод диагностики основан на свечении мицелия грибка зеленым цветом под действием газоразрядного источника света.
Лечение

Сочетание назначаемых пациенту препаратов зависит от тяжести поражения кожных покровов, ногтевых пластин и волосяных фолликулов. Противогрибковая терапия может оказаться местной или общей. В первом случае ребенку или взрослому необходимо использовать кремы и мази, которые подавляют деятельность возбудителя микроспории. Препараты этой группы не рекомендуется использовать девушкам в период беременности и лактации. Средства местного действия в форме спреев оказываются эффективными при обработке обширных очагов стригущего лишая. Современные составы не оставляют пятен на коже и не впитываются в ткань одежды.
Выраженная воспалительная реакция лечится сочетанием противогрибковых и гормональных препаратов. Пациентам предстоит накладывать на зоны поражений аппликации с мазями. После это выполняется обработка кожных покровов йодными растворами. График перорального приема таблеток формируется дерматологом на основании клинической картины патологии.
Присоединение к микроспории вторичной инфекции предполагает применение препаратов на основе бетаметазона, гентамицина или клотримазола.
Профилактические меры
Профилактика стригущего лишая базируется на регулярных врачебных осмотрах детей, посещающих дошкольные образовательные учреждения. Родителям следует провести с малышами беседу о недопустимости контактов с бродячими животными. Важной профилактической мерой становится соблюдение правил личной гигиены пациентами всех возрастных групп.
При покупке домашних животных необходимо посетить ветеринара. Врач осмотрит кошку или собаку и даст рекомендации по устранению любых проблем со здоровьем питомца. Следование советам ветеринара позволит предотвратить вспышку микроскопии внутри семьи.
Вопросы и ответы
Возможно ли повторное заражение микроспорией?
Да. Выздоровевший пациент может вновь заразиться микроспорией от носителей или при контакте с покрытыми спорами предметами. Избежать подобного сценария позволяет синхронное лечение всех совместно проживающих лиц (детей и родителей).
Как владельцы домашних животных могут обезопасить себя от инфицирования микроспорией?
Кошек и собак следует регулярно привозить на ветеринарные осмотры. В группу риска входят животные, которых вывозят за город. Контакты с другими кошками и собаками могут превратить питомца в носителя спор грибка-возбудителя микроспории. Животных необходимо периодически мыть с использованием специальных средств.
Читайте также:

