Можно ли делать прививку если у ребенка контагиозный моллюск
Обновлено: 26.04.2024
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Если у ребенка болит живот, то не следует пускать дело на самотек. Причинами могут быть хирургические, гинекологические, паразитарные, психические заболевания и другие внутренние патологические процессы. Важно различать острые и хронические боли в животе и их интенсивность. Сильный дискомфорт может указывать на опасное заболевание, при котором быстрая оценка ситуации обеспечивает спасательные неотложные медицинские меры.
Детальнее о проблеме

Боли в области живота являются одной из самых распространенных детских жалоб, и, к счастью, они в основном временны и безвредны. Возможные причины разнообразны и варьируются от инфекций и пищевой непереносимости до функционального дискомфорта.
Среди основных провоцирующих факторов:
проблемы с пищеварением;
отсутствие «движения» кишечника в течение нескольких дней;
слишком жирная или сладкая пища, а также испорченные продукты.
Душевные проблемы, страхи и стресс также проявляются дискомфортом. Как правило, он безвреден и исчезнет, когда причина будет устранена. Кроме того, реакция организма на волнение, беспокойство или радостное возбуждение может также стать причиной возникновения данного симптома. Чаще всего проблема быстро исчезает и не требует медицинского вмешательства.
С чем связаны боли в животе у ребенка?
Боль в животе может быть и опасна – выступать в роли сигнала серьезного заболевания, такого как аппендицит, инфекция мочевыводящих путей или воспалительный процесс в области малого таза. Она может даже указывать на начинающуюся пневмонию. Причиной может быть повышение температуры тела или гриппозное состояние. Редкими предрасполагающими факторами являются отравления, глистные заболевания и кишечная колика.
У младенцев и маленьких детей причину часто трудно определить. Признаки включают хныканье или крик, отказ от пищи, подтягивание ног, рвоту или диарею, а также сильную чувствительность при прикосновении. Старшие дети обычно хорошо описывают свои ощущения. Можно попытаться помочь ребенку домашними средствами. Если дискомфорт не утихает, он очень сильный и если даже после опорожнения кишечника состояние не улучшается, то нужна помощь специалиста.
Характер и области локализации
У младенцев в первые 3-4 месяца жизни повторяющиеся боли в области живота, которые часто возникают в одно и то же время дня или ночи и приводят к сильным крикам, характерны для так называемых «трехмесячных колик». Часто осторожный массаж или поглаживание снимает дискомфорт. В любом случае обращайтесь к детскому врачу для исключения других причин.
Таблица – Виды и особенности болей в животе у ребенка
Острый, интенсивный, постоянный, прогрессирующий при движении.
Локальная (в рамках патологического процесса)
От нескольких минут до нескольких месяцев
Отдает в ногу, руку, лопатку
Появляется только в случае высокой интенсивности и соответствует пораженному органу.
В области локализации боли
В области пораженного органа
Тахикардия, чрезмерная потливость, бледность кожи, рвота
Как правило, отсутствует
У детей раннего и среднего школьного возраста при появлении дискомфорта можно некоторое время понаблюдать. Как правило, боли в животе локализуются в области пупка, возникают только в течение дня и иногда сопровождаются вздутием, а также чередованием запоров и диареи.
Обратиться к детскому врачу необходимо, если у ребенка наблюдаются следующие симптомы:
периодические боли в одном и том же месте вдали от пупка;
пробуждения ночью из-за дискомфорта в области живота;
коликообразные приступы, которые сопровождаются выступлением пота;
дискомфорт во время мочеиспускания;
постоянный или частый понос на протяжении 4 недель;
кровь в стуле, повторная рвота, прожилки крови или желчный сок в рвотных массах;
заметное снижение веса, отсутствие набора массы тела или остановка роста;
длительное повышение температуры.
Возможные причины с предупреждающими симптомами заключаются в заболеваниях кишечника, например, воспаление, целиакия (непереносимость глютена), пищевая аллергия, сужение кишки, пороки развития почек, камни в почках или желчном пузыре, воспаление поджелудочной железы и другие редкие заболевания брюшной полости.
Многие дети не имеют органической причины дискомфорта. Скорее, налицо особая чувствительность к движениям кишечника (перевозбужденность или раздражение стенок).

Вздутие живота
Возникает из-за газообразования в желудочно-кишечном тракте. У младенцев может развиваться из-за того, что они глотают много воздуха во время сосания и питья. Малыши, которые питаются продуктами с высоким содержанием клетчатки, едят много овощей и фруктов, чаще сталкиваются с этим состоянием.
Если ребенок склонен к метеоризму, можно сделать многое для профилактики и облегчения:
приобрести правильную бутылочку и специальные капли, уменьшающие газообразование;
сделать массаж вокруг пупка по часовой стрелке;
обеспечить достаточное количество времени для тщательного пережевывания пищи;
для профилактики давать настой фенхеля, аниса и тминный чай;
минимизировать количество продуктов, вызывающих газообразование (капуста или бобовые).
Гимнастические упражнения – например, лежа на спине с ногами в воздухе «кататься на велосипеде» – так же как прогулка на воздухе, способствуют улучшению состояния.
Боли при запоре
Характеризуется редким отхождением и затвердеванием каловых масс. Ребенок постоянно жалуется на дискомфорт при дефекации, поэтому неохотно ходит в туалет. Ситуация может стать реальной проблемой.
Для облегчения состояния рекомендуется:
много двигаться и достаточно пить;
придерживаться диеты с высоким содержанием клетчатки с большим количеством фруктов, овощей и цельных зерен;
употреблять замоченные сухофрукты, льняное семя, пшеничные отруби и йогурт;
принимать теплые расслабляющие ванны.
Боли в эпигастрии
Дискомфорт в верхней части живота может исходить от одного из расположенных там органов. К ним относятся желудок, двенадцатиперстная кишка, печень, желчный пузырь, селезенка (слева за желудком) и поджелудочная железа (по центру за желудком).
Причинами у детей среднего школьного и подросткового возраста в 50-70% случаев являются:
Изжога, рефлюксная болезнь. Жгучая, восходящая резь за грудиной, в верхней части живота и, возможно, до шеи, а также временная кислая отрыжка являются ведущими симптомами. Чаще всего они возникают после обильного приема пищи. При повторном контакте с агрессивной желудочной кислотой слизистая оболочка пищевода может воспалиться (рефлюкс-эзофагит).
Раздражение слизистой желудка. Дискомфорт проявляется судорожными приступами, которые не зависят от приема пищи. Часто добавляются ощущение полноты, вздутие и потеря аппетита.
Воспаление слизистой оболочки желудка. Общие признаки гастрита включают ощущение полноты, отсутствие аппетита, тошноту, рвоту, изжогу, отрыжку и неприятный запах изо рта.
Язва желудка. Выраженный дискомфорт по центру или левой стороне, которые возникают практически сразу после еды. Со временем дискомфорт утихает (часто до следующего приема пищи).
Язва двенадцатиперстной кишки (язва двенадцатиперстной кишки). Симптомы появляются натощак и внезапно возникают ночью или через несколько часов после еды в средней верхней части. Состояние улучшается после приема пищи.
Из-за анатомической близости к грудной клетке дискомфорт в верхней части также может быть признаком пневмонии. Проблемы в области позвоночника также иногда вызывают неприятные ощущения, которые иррадиируют в живот.
Когда нужен срочный визит к врачу
Бледный вид, постоянный крик или плач, изогнутый или втянутый живот обычно сигнализируют о том, что нужно проконсультироваться со специалистом. Нередко, когда у ребенка появляется боль в животе, может повыситься температура тела. Если состояние не улучшается примерно через час или приступ повторяется, необходимо обратиться к педиатру или хирургу .
Неотложные состояния для проведения врачебной консультации проявляются:
диареей, кровавым стулом, лихорадкой, рвотой, ознобом;
сильным напряжением брюшной стенки;
длительным плачем и вялостью.
Принимать меры без постановки диагноза недопустимо. Боль посередине живота у детей может указывать на пупочную грыжу. В этом случае возникает необходимость в проведении хирургического вмешательства.
Что дать ребенку от боли в животе?
Если ребенок жалуется на боль в области живота, то нужно оказать помощь. Обратите внимание, что обезболивающие препараты “смазывают” картину серьезного хирургического заболевания, что чревато развитием серьезных осложнений. Прием анальгетиков возможен только при исключении хирургической патологии.
Если причина известна, то действуйте в рамках разработанного сценария:
при раздражении стенок желудка или пищевода – дать антациды (“Альмагель”, “Маалокс”);
при пищевой интоксикации – сорбенты;
для снижения высоких показателей температуры – препарат на основе парацетамола или нурофена (при исключении хирургической патологии).
При таких состояниях как непроходимость кишечника и острый панкреатит необходима неотложная врачебная помощь. Вызвать скорую помощь нужно, если у ребенка аппендицит, который сопровождается появлением резкой схваткообразной боли внизу живота справа, отдающей в правую ногу. В данном случае лекарственные средства противопоказаны, т. к. они препятствуют проведению экстренной операции, которая в данном случае необходима.
Что следует предпринять

Если у ребенка болит живот с температурой или без, то нужно выяснить, почему. Обращайтесь к педиатру или хирургу в клинику «РебенОК» для проведения комплексного обследования.
Врач назначит диагностику и определит причину болей в животе у ребенка:
лабораторные анализы крови и мочи.
При исключении хирургической патологии пациент направляется к инфекционисту и гастроэнтерологу . Также назначаются такие исследования, как ирригоскопия, колоноскопия, ФГДС, суточная pH-метрия и диагностическая лапароскопия. Объем диагностических исследований зависит от сопутствующей симптоматики и возраста пациента. На основании поставленного диагноза будет разработан индивидуальный план лечения.
Нетяжелые случаи не требуют врачебного вмешательства, но рисковать не стоит. Можно вызвать педиатра на дом или воспользоваться онлайн-консультацией . При необходимости родители с ребенком будут приглашены в клинику.
В последнее время заболевание контагиозный моллюск встречается часто у детей самых разных возрастов. В этой статье я отвечу на наиболее распространенные вопросы родителей относительно данного состояния.
Название «контагиозный» означает «заразный», и раньше это заболевание именовалось как «заразительный моллюск». Слово «моллюск» не означает, что высыпания на коже связаны с проникновением животных класса Моллюски. Дело в том, что форма вирусных частиц, которые определяются под микроскопом, напоминает форму моллюсков, отсюда и название этого заболевания.
Контагиозный моллюск является заболеванием вирусной природы. Передается болезнь контактным путем, т.е. при прямом контакте кожи больного ребенка и кожи здорового, а также при контакте с игрушками и другими предметами общего пользования. Если раньше это заболевание встречалось у детей, начиная с 3-ех лет, т.е. у тех, которые ведут активный контактный образ жизни, посещают детский сад, то сейчас контагиозный моллюск часто встречается у детей первого года жизни, которые в большинстве своем не контактируют с другими детьми. Таким образом, нашими личными предположениями относительно путей передачи вирусной инфекции у детей первого года жизни являются следующие: заражение может происходить при проведении массажа, посещении бассейна, поликлиники.
Контагиозный моллюск – это заболевание, которое не является опасным для здоровья ребенка. В подавляющем большинстве случаев оно не является свидетельством сниженного иммунитета ребенка, а появляется именно у детей потому, что детский иммунитет более уязвимый и незрелый и, в связи с этим, вирус контагиозного моллюска легко размножается в детском организме.
Высыпания при контагиозном моллюске могут располагаться на любом участке тела, но излюбленной локализацией являются туловище, особенно его боковые поверхности, подмышечные области, а также соприкасающиеся с туловищем поверхности рук. Но также мы часто встречаем высыпания на коже лица, в том числе около глаз, носа, на шее и на других частях тела.
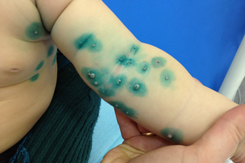
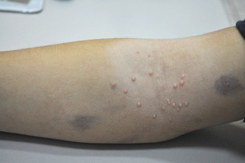
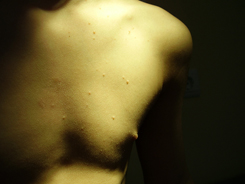
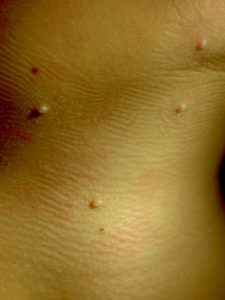
Вот мы и подошли к наиболее тревожащему родителей вопросу: каким способом будет проводиться лечение?
По нашему опыту и опыту зарубежных коллег, назначение противовирусных, иммуномодулирующих препаратов при контагиозном моллюске является нецелесообразным, т.к. еще раз повторюсь, наличие контагиозного моллюска не означает снижение иммунитета у ребенка. А вот вмешательства в здоровый иммунитет путем назначения различных препаратов внутрь, может вызвать куда более серьезные осложнения, чем наличие контагиозного моллюска. Из личных наблюдений можем отметить, что в подавляющем большинстве случаев применение различных комбинаций противовирусных препаратов, назначаемых другими врачами, не приносят желаемого освобождения от этого заболевания.
В редких случаях наблюдается самопроизвольное исчезновение элементов, в то время как чаще всего высыпания распространяются, и тогда из 1-2 элементов появляется 10, далее из 10 появляется 20-30 и так далее. Думаю, что никому из родителей не хочется, чтобы их здоровый малыш общался с ребенком, у которого есть подобные высыпания. Кроме того, наличие таких высыпаний является противопоказанием для посещения детского сада!
Лечение контагиозного моллюска в нашем Центре заключается в удалении элементов механическим способом, т.е. пинцетом. К примеру, в большинстве европейских стран удаление проводят тоже пинцетом или ложечкой Фолькмана, а в США, ОАЭ вообще не лечат, но о скорости распространения высыпаний я уже сказала выше.
Долгое время эта процедура проводилась без всякого обезболивания, что оказывало травмирующее действие на психику ребенка и его родителей. Поэтому врачи нашего Центра одни из первых, еще 10 лет назад, стали активно использовать обезболивающий крем «ЭМЛА».
Процедура удаления состоит из нескольких этапов:
- Мы наносим крем ЭМЛА на высыпания, сверху наклеиваем прилагающиеся пленки для того, чтобы крем мог проникнуть в кожу и оказать обезболивающее действие. После этого ребенок гуляет 40 мин.
- Далее вы возвращаетесь, мы снимаем пленки и проводим удаление стерильным пинцетом (смотрите видеосюжет).
- Затем кожа обрабатывается раствором бриллиантового зеленого («зеленка») или фукорцином сразу после удаления элементов и еще в течение последующих 5 дней дома. Водные процедуры в этот период ограничены, эти области мочить не стоит.
В 90% случаев сама процедура удаления проходит безболезненно и спокойно, занимая приблизительно около 10-20 минут. Но встречаются индивидуальные редкие случаи, когда крем не полностью обезболил кожный покров, и ребенок может получать неприятные, но не болезненные ощущения.
Также течение и продолжительность процедуры зависят от возраста ребенка. Например, совсем маленькие дети до года и взрослые сознательные дети после 7 лет спокойно реагируют на процедуру, а вот малыши в период с 2 до 5 лет могут капризничать из-за страха перед любыми медицинскими процедурами.
И последнее: удаление высыпаний контагиозного моллюска не является гарантией того, что высыпания не появятся вновь. Чаще всего это заболевание рецидивирует, т.е. элементы появляются вновь еще 2-3 раза, но потом бесследно пропадает.

Здравствуйте!
Контагиозный моллюск это вирусное заболевание. Но противопоказанием к вакцинации не является. Только если высыпания находятся в месте будущей инъекции, тогда его нужно поменять. Не более.

Здравствуйте! Контагиозный моллюск не будет поводом для отмены вакцинации. Если других заболеваний нет, то можете вакцинироваться

Добрый вечер Марина ! Можете спокойно делать прививку и не переживать , предварительно за 3 дня можно дать ребёнку антигистаминный препарат в возрастной дозировке . Контагиозный моллюск не является противопоказанием , не переживайте!




Здравствуйте!
Контагиозный моллюск конечно не является противопоказаниям к вакцинации и никак не это не повлияет, хоть и считается вирусным процессом;
Если сильно сами переживаете, то отложите вакцинацию на 10-14 дней, потом спокойно сделаете.

Здравствуйте Марина.
Вакцинироваться с контагиозным моллюском можно.
Умеренное количество элементов контагиозного моллюска ни в коем случае не говорит о снижении иммунитета.
А вот Стопмоллюск разрешен только с 2-х лет.
Я бы посоветовал удалить элементы моллюска пинцетом.
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Контагиозный моллюск у детей – распространенное вирусное заболевание кожного покрова и слизистых оболочек. Встречается преимущественно в детском возрасте. Развивается при инфицировании вирусом MCV (Molluscum contagiosum virus). Возбудитель представляет собой крупный (от 200 до 300 нм) двуспиральный ДНК-вирус, размножающийся в цитоплазме инфицированных клеток эпителия. Выделено четыре генотипа MCV 1-4, среди которых наиболее распространенным является первый. MCV-2 диагностируется преимущественно у взрослых и передается при незащищенных половых актах.
Распространяется контагиозный моллюск на коже детей контактным и непрямым путем. Заразиться можно через инфицированные предметы. Инкубационный период длится от 2 до 6 месяцев. MCV-инфекция наблюдается среди детей в возрасте от 1 до 12 лет. Однако чаще всего папулы возникают в период от 1 до 4 лет. Встречается заболевание у 1,2-22% населения.

Виды контагиозного моллюска
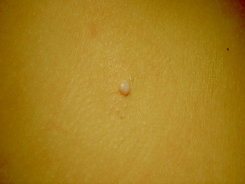
В подавляющем большинстве случаев размер папул составляет от 1 до 5 мм. При надавливании на узел, с него выходит пробка, которая имеет творожистую консистенцию и бело-желтый цвет.
Основные виды контагиозного моллюска у детей:
Классический. Узелки образуются над уровнем кожного покрова, имеют полушаровидную форму. В центре присутствует небольшое углубление. Как правило, узелки расположены единично.
Гигантский. Папулы располагаются на коже отдельно. Они могут сливаться между собой, образуя крупные бляшки, которые в диаметре могут достигать 20 мм.
Педикулярный. Папулы отличаются наличием тонкой ножки. На коже располагаются кучно, образуя бляшки. Количество, как правило, варьируется в пределах 10 шт.
Генерализованный. Сопровождается появлением крупных и обильных высыпаний. Количество папул достигает нескольких десятков.
Первоначально узелки, возникающие на половых органах, можно спутать с бородавками или герпетическими высыпаниями. Однако, в отличие от герпетических поражений, эти папулы безболезненны.
Причины развития контагиозного моллюска у детей

Заболевание развивается в результате заражения вирусом контагиозного моллюска. Этот вирус, называемый MCV, относится к семейству Poxvirus(Поксвирусов).
Вирус может легко распространяться через:
Прямой контакт «кожа к коже». Инфекция возникает, когда кожа ребенка непосредственно соприкасается с пораженным участком тела другого ребенка или взрослого.
Контакт с загрязненными предметами. Вирус может также распространяться при контакте с инфицированными предметами, такими как полотенца, игрушки, одежда, смесители или дверные ручки.
Ослабленный иммунитет. Дети с ослабленной защитной функцией организма из-за основных заболеваний, таких как СПИД, могут страдать от быстрого прогрессирования MCV.
Механическое повреждение кожи. Раздражение, вызванное повреждениями из-за таких действий, как царапание или трение, может распространить вирус на соседние участки.
Среди основных предрасполагающих факторов развития моллюска у ребенка следует выделить атопический дерматит. Дисфункция иммунной системы и повреждение кожного покрова способствует проникновению вируса.
Симптоматика контагиозного моллюска
Заболевание характеризуется появлением на коже крошечных, безболезненных папул телесного цвета. Они обычно имеют центральное ядро, состоящее из белого воскообразного вещества. Характерно, что в верхней части образований есть крошечная точка или углубление. На более поздних стадиях эти шишки могут увеличиваться в размерах и округляться.
Как правило, узелки имеют диаметр от 2 до 5 мм и располагаются линейно. Они часто возникают на травмированных участках кожного покрова. В отличие от других поражений кожи, они обычно не выглядят красными или опухшими до тех пор, пока их не поцарапают. При повреждении или раздражении папулы воспаляются.
У детей узелки обычно возникают на шее, лице, руках, предплечьях и подмышках. Могут развиваться на любом участке тела, за исключением ладоней и подошв. У взрослых они могут появиться на фоне заболеваний, передающихся половым путем (ЗППП), при этом обычно располагаются на половых органах, ягодицах, внутренней поверхности бедер и нижней части живота.
Сыпь – основной признак моллюска. Папулы имеют некоторые характерные признаки: ·
сначала появляются маленькие пятна размером с булавочную головку;
растут в течение нескольких недель, пока не достигают размера горошины;
папулы мягкие и гладкие и могут иметь небольшую вмятину в центре;
часто узелки безболезненны, но могут вызывать зуд, боль, покраснение и/или небольшой отек;
при механическом повреждении возможно присоединение бактериальной инфекции.
Новообразования могут появляться отдельно или группами. У большинства детей отмечается наличие от 1 до 20 узелков.
Постановка диагноза при контагиозном моллюске

Врачи обычно диагностируют это состояние визуально, осматривая папулы, потому что знают, как выглядит моллюск у ребенка и ни с чем его не спутают.
Если в области гениталий появляются папулы, врачи могут рассматривать инфекцию как ЗППП и проводить дальнейшие исследования. Взрослые, у которых наблюдается контагиозная сыпь генитального моллюска, должны быть обследованы на заболевания, передающиеся половым путем. Чрезвычайно большое количество этих папул может свидетельствовать о скрытом дефиците иммунной системы.
Лечение контагиозного моллюска
Перед тем, как избавиться от моллюсков у детей , следует ознакомиться с основной информацией и проконсультироваться с врачом. Противовирусной специфической терапии не существует. Врачи рекомендуют проводить медикаментозное лечение, несмотря на то, что заболевание является доброкачественным и может самостоятельно регрессировать. Это связано с тем, что MCV-инфекция легко распространяется и может передаваться другим детям.
Папулы при контагиозном моллюске обычно самостоятельно регрессируют через некоторое время. Используется выжидательная тактика.
Удаление контагиозного моллюска у детей осуществляется с помощью малоинвазивных методов, таких как:
криодеструкция жидким азотом или сухим льдом (необходимо несколько аппликаций);
лазеротерапия (избавляет от 90% образований после первой процедуры);
вылущивание (кюретаж) изогнутым пинцетом или кюреткой с дальнейшей обработкой 5% раствором зеленки или йода.
Эти методы могут быть болезненными для пациентов детского возраста. Поэтому врачи могут назначить местную анестезию, чтобы уменьшить дискомфорт.
Медикаментозная терапия имеет несколько альтернативных подходов. Лечения контагиозного моллюска у детей требует индивидуального подбора препаратов , исходя из распространенности процесса, возраста пациента и наличия сопутствующих заболеваний. Неосложненные формы болезни лечатся в амбулаторных условиях. Мази для лечения контагиозного моллюска у детей применяются для прижигания в процессе выдавливания, устранения новообразований. Диссеминированные формы требуют назначения системной терапии противовирусными препаратами на основе интерферона. Основным направлением в консервативной терапии является элиминация возбудителя и деструкция высыпаний.
Наиболее действенным и пригодным средством для лечения моллюска у пациентов детского возраста является гидроксид калия. Предварительная консультация с врачом является обязательной.
Прогноз и меры профилактики при контагиозном моллюске

Болезнь не вызывает серьезных осложнений. У детей со здоровым иммунитетом состояние обычно улучшается само по себе, но на это иногда требуется много времени. Узелки могут находиться на коже несколько месяцев или даже лет, прежде чем пропадут полностью.
В конечном счете исчезают, не оставляя никаких шрамов, если только кожа не была чрезмерно повреждена. В большинстве случаев они исчезают в течение 6–18 месяцев. Дети с ослабленным иммунитетом могут страдать от быстрого ухудшения этого кожного заболевания. В очень редких случаях это состояние может длиться дольше 2 или даже 5 лет.
Профилактика контагиозного моллюска подразумевает:
- соблюдение личной гигиены (мытье рук и пр.);
- исключение контакта с инфицированными людьми;
- использование индивидуальных полотенец и других средств гигиены;
- предотвращение расчесывания и натираний новообразований на кожном покрове.
При появлении папул на коже недопустимо заниматься самолечением. В обязательном порядке следует обратиться к педиатру или дерматологу в клинику «РебенОК» в Москве. В медицинском центре работают специалисты, имеющие большой практический опыт. Они проведут диагностику и рекомендуют, чем лечить контагиозный моллюск у детей , опираясь на вид заболевания и индивидуальные особенности организма пациента.
Хочу выразить огромную благодарность Луниной Анне Викторовне.
Анна Викторовна – большой профессионал! За столь короткий срок, смогла поставить дочери недостающие звуки и автоматизировать их в речи. Спасибо огромное!
Добрый день! Хочу сказать большое человеческое спасибо Вашей клинике, за чуткое отношение к пациентам и высокий профессионализм. Клиника Ребенок- одна из самых лучших детских клиник в Москве. огромное спасибо врачам за их нелегкий труд. Особенно хочу поблагодарить доктора хирурга-уролога, и просто хорошего человека, Горкина Сергея Александровича, за его внимательность, компетентность и доброжелательность. Все назначения комментирует так, чтобы было понятно и доходчиво для пациента. Желаю дальнейшего процветания и успехов Вашей клинике. спасибо что Вы есть, так держать!
Ежегодно в России регистрируют до 80 случаев инфекционного мононуклеоза на 100 тысяч человек. Заболеванию подвержены преимущественно дети. Они составляют до 80% от всех инфицированных.
Рассмотрим, что такое мононуклеоз у детей, его причины, симптомы, особенности выявления и терапии. Разберемся в видах болезни и способах ее профилактики. Надеемся, что наша статья поможет родителям вовремя обнаружить патологическое состояние у своего ребенка и своевременно обратиться к врачу.

Особенности и виды
Мононуклеоз является острым инфекционным заболеванием. Оно имеет вирусную природу и несколько наименований. Патологию называют «болезнь Филатова», «моноцитарная ангина», «доброкачественный лимфобластоз».
В зависимости от клинической формы выделяют:
Типичный мононуклеоз. Для него характерна классическая клиническая картина с поражениями глотки и гортани, лихорадкой и увеличением лимфоузлов.
Атипичный мононуклеоз. Специалисты диагностируют желтушную форму (с поражением печени), специфическую (с отсутствием одного из проявлений), стертую (с маловыраженной клинической картиной), бессимптомную и экзантемную (встречается при приеме антибиотиков аминопенициллинового ряда).
В зависимости от течения инфекционный мононуклеоз у детей может быть:
Осложненным. К осложнениям заболевания относят разрыв селезенки, синдром Дункана, дефицит кислорода в тканях и отдельных органах, энцефалит, паралич мимической мускулатуры (Бэлла), различные лимфомы и др.
По степени тяжести заболевание может быть:
Степень тяжести определяется врачом в зависимости от объективных клинических признаков болезни, выявленных в ходе диагностики.
Причины
Возбудителем инфекции чаще всего является вирус Эпштейна-Барра [ЕИМ1]. Также инфекционный мононуклеоз могут вызывать цитомегаловирус и вирус герпеса 6 типа. Они [ЕИМ2] относятся к вирусам герпеса и могут [ЕИМ3] длительное время сохраняться в организме, не проявляя себя. Их носитель при этом способен заражать окружающих.
К механизмам передачи относят:
Аэрозольный (воздушно-капельный). Вирус передается при чихании и кашле.
Кровяной (гемоконтактный). Инфицирование возможно при инъекциях и других лечебных манипуляциях, а также во время сексуальных контактов.
Контактный. Вирус передается через слюну. Это объясняет еще одно название патологии – «болезнь поцелуев».
Вертикальный. Возможно заражение ребенка матерью в процессе родов.
Симптомы
Первые признаки патологии могут проявляются через 5-7 дней[ЕИМ4] после заражения, а могут и через 1,5 и более месяцев. Если симптомов нет, это свидетельствует о хорошей работе иммунной системы или бессимптомном течении заболевания.
Основные признаки мононуклеоза у детей:
Повышенная температура тела. В некоторых случаях возникает лихорадка до 39-40 градусов.
Заложенность носа вследствие отечности и расширения сосудов.
Увеличенные и воспаленные гланды.
Покраснение и отечность гортани.
Общие сонливость и слабость.
Также к симптомам заболевания относят:
Покраснение кожи и появление сыпи с очагами на спине, животе и руках.
Боль в шейных лимфатических узлах и их увеличение.
При осмотре глотки можно отметить покраснение ее слизистых. На миндалинах нередко образуется небольшой налет желтого цвета.
Важно! Основным симптомом мононуклеоза у детей и сигналом к началу лечения зачастую является воспаление лимфоузлов. Сначала воспаляются только лимфатические узлы на шее, а затем и брюшные.
Диагностика
Сначала врач в рамках осмотра исследует состояние кожи пациента, слизистых оболочек, его ротовой полости, осматривает и ощупывает лимфатические узлы, измеряет температуру тела, прослушивает ритм сердца и определяет особенности дыхания. Процедура занимает не более 5-10 минут и не доставляет дискомфорта. Провести ее можно даже дома при вызове врача.
Так как признаки патологии не являются специфическими (болезнь можно спутать с ангиной, ОРВИ, бронхитом), диагностика основывается преимущественно на результатах лабораторных исследований.
Пациентам назначают анализы крови:
Общий. В исследовании отмечают повышение концентрации лейкоцитов (лимфоцитов и моноцитов) и увеличение показателя СОЭ (скорости оседания эритроцитов).
Биохимический. Специалисты выявляют повышение активности показателей АсАТ и АлАТ (ферментов, обеспечивающих белково-углеводный обмен в организме). Билирубин увеличивается при желтухе.
Серологический. При таком исследовании выявляются антитела к вирусу Эпштейна-Барра, [ЕИМ5] цитомегаловирусу, вирусу герпеса 6 типа, являющихся [ЕИМ6] [ЕИМ7] возбудителями [ЕИМ8] заболевания.
При необходимости лабораторное обследование дополняется инструментальным.
Пациента направляют на:
УЗИ органов брюшной полости. Методика позволяет выявить увеличение размеров селезенки и печени. Это характерно как для мононуклеоза, так и для его опасных осложнений, в некоторых ситуациях требующих немедленной госпитализации.
Рентгенографию придаточных пазух носа. Обследование выполняют при подозрении на синусит.
Рентгенографию грудной клетки. Диагностика выполняется, если врач подозревает пневмонию.
ЭКГ (электрокардиограмму) и ЭхоКГ (эхокардиографию, УЗИ сердца). Обследование проводят при подозрении на миокардит.
ЭЭГ (электроэнцефалографию). Это обследование выполняют при присоединении неврологической симптоматики (сонливости, слабости, плаксивости, резких перепадах настроения и др.).
Стернальную пункцию. Это обследование выполняется при подозрениях на осложнения со стороны органов кроветворения. Пункция проводится с дальнейшим цитологическим исследованием полученных мазков.
Важно! Лечащий врач может назначить проведение и других диагностических процедур. Они позволяют поставить точный диагноз или отличить мононуклеоз у детей от схожих по симптомам патологий и в дальнейшем назначить адекватное лечение.
Терапия
Так как вирусный мононуклеоз у детей обычно проходит в достаточно легкой форме, показана симптоматическая терапия. Показаний для плановой госпитализации нет. Терапию выполняют в амбулаторных условиях.
Экстренная госпитализация может потребоваться в следующих случаях:
Возраст малыша до 5 лет и выраженные факторы опасности для здоровья и жизни: невозможность пить или сосать грудь (у младенцев), рвота после употребления пищи или жидкости, судороги, отсутствие сознания.
Среднетяжелое и тяжелое течение инфекционной патологии (в том числе при присоединении вышеперечисленных осложнений).
Симптомы желтухи, сильные боли в животе, нарушения дыхания.
Присоединение осложнений со стороны дыхательной, сердечно-сосудистой и иных систем, неврологические нарушения, существенные изменения в показателях крови (выявленные после оценки результатов проведенной лабораторной и инструментальной диагностики).
Лечение мононуклеоза у детей начинают после тщательной оценки симптомов и общего состояния. Все необходимые манипуляции и лекарственные препараты назначаются и подбираются педиатром, отоларингологом или инфекционистом. Также врачи могут привлечь к работе с ребенком и своих коллег. Это особенно актуально при выявлении осложнений.
Команда врачей может определить, чем лечить мононуклеоз у детей даже в самых сложных случаях.
Стандартная терапия подразумевает прием:
Жаропонижающих средств. Обычно педиатры и врачи узких профилей назначают препараты на основе парацетамола или ибупрофена, [ЕИМ9] которые действуют достаточно мягко. Следует понимать, что снижение температуры актуально в случае, если она достигает отметок выше 38 [ЕИМ10], 5 градусов. До этого организм ребенка должен бороться самостоятельно.
Специальных спреев и других средств с антисептическим эффектом. Они наносятся на миндалины для предотвращения на них развития инфекционного процесса.
Антибиотиков [ЕИМ11]. Инфекционный мононуклеоз – вирусное заболевание, которое в большинстве случаев не требует назначения антибактериальных препаратов. Необходимость в антибиотиках возникает при осложнениях бактериального характера (при наличии в носоглотке воспалительного бактериального процесса, когда на гландах появляется слизь, у пациента возникли насморк и имеется неприятный запах изо рта).
При необходимости инфекционный мононуклеоз у детей лечится с дополнительным назначением антигистаминных и иных средств (при зуде кожи, выраженной сыпи и др.).
Помимо симптоматической терапии могут порекомендовать соблюдение постельного режима. При этом исключается не только физическая активность! Рекомендуют свести к минимуму и все эмоциональные нагрузки. Это обеспечит полное и достаточно быстрое восстановление защитных сил организма и возвращение ребенка к обычной жизни.
Также советуют соблюдать специальную диету.
Желательно исключить из рациона:
Маринованные и соленые продукты.
Специи и приправы.
Сладости и сдобу.
Ребенка в период болезни лучше кормить:
нежирными сортами мяса и рыбы;
Показано и обильное питье. Ребенку желательно давать компоты и натуральные соки (не кислые), травяные чаи, отвары шиповника и обычную воду.
При мононуклеозе у детей лечение и диета обязательно назначаются врачом! Только опытный специалист может определить оптимальный набор продуктов, который не только не нанесет вреда, но и будет полезным и позволит пациенту быстро восстановиться.

Профилактика
Сразу отметим, что специфической профилактики в настоящий момент не существует. Вакцина в настоящий момент не разработана, но ведутся эксперименты в этом направлении.
Что нужно для этого?
Ведения здорового образа жизни.
Занятий физической культурой с контролируемыми нагрузками.
Это позволит обеспечить крепкий и здоровый иммунитет, способный противостоять инфицированию.
Не менее важно с раннего возраста приучить ребенка:
К соблюдению элементарных правил гигиены. Даже малыши должны регулярно мыть руки, не пить и не есть с другими людьми из одной посуды, пользоваться личным полотенцем, зубной щеткой и др.
Избегать любых контактов с потенциально заразными лицами.
В период эпидемий обязательно пользоваться защитной маской.
К физической активности. Достаточно посвящать ей всего 30-40 минут в день, чтобы не только обеспечить стабильный уровень здоровья, но сохранить его на долгие годы.
Употреблять в пищу полезные продукты с большим количеством витаминов и минералов (фруктов и овощей, мяса, рыбы, зелени, ягод и др.).
Также родителям необходимо следить за чистотой в доме, регулярно проветривать помещения (особенно детскую комнату), посвящать достаточное время отдыху, проводить любые лечебные, диагностические и профилактические процедуры ребенку (в том числе взятие анализов, вакцинацию и инъекции, инвазивные манипуляции) исключительно в проверенных медицинских учреждениях.
Необходимо хотя бы раз в год проходить полную диспансеризацию. Она позволит не только выявить имеющиеся патологии (в том числе скрытые, с бессимптомным течением), но и своевременно устранить их. Благодаря этому будут сокращены риски возникновения опасных осложнений.
Итак, мы разобрались, что такое мононуклеоз у детей, появление каких симптомов провоцирует это заболевание, рассказали о профилактике и лечении. Ответственным родителям остается лишь соблюдать простые правила, чтобы избежать заражения. Если сделать этого не удалось, ни в коем случае не следует заниматься самостоятельным лечением ребенка! Это может затруднить диагностику и отсрочить адекватную терапию.
При первых признаках патологии следует обратиться к врачу. Он проведет осмотр, необходимые обследования и назначит адекватную терапию, соответствующую состоянию пациента, его индивидуальным особенностям и сопутствующим заболеваниям.
Читайте также:

