Можно ли делать иглоукалывание при герпесе
Обновлено: 26.04.2024
Врач — гинеколог-эндокринолог, акушер, репродуктолог. Ведущий консультирующий врач в Университетской клинике в Санкт-Петербурге. Стаж 20+ лет. Принимает во всех филиалах Университетской клиники. Стоимость приема 1700 руб.
- Запись опубликована: 15.04.2020
- Reading time: 3 минут чтения
Чтобы сохранить репродуктивное здоровье, женщина должна правильно ухаживать за половыми органами. И, поверьте, поговорка о том, что «влагалище не сотрется», на самом деле не работает. Сотрется… и не только!
Влагалище, как правило, имеет кислый рН, содержит большое количество полезных микроорганизмов, которые помогают бороться с инфекциями, и естественным путем увлажняется. Но это все соответствует действительности, если женщина здорова. Стоит только нарушить баланс, а сделать это довольно легко, картина тут же изменится.
Происходит изменение цвета, запаха, количества выделений, ощущается дискомфорт в области таза или в области влагалища, боль, зуд или жжение. Любые такие изменения требуют консультации гинеколога и лечения.
Существует несколько простых правил, помогающих сохранить здоровье влагалища и всей половой системы.
Правило 1. Берегите микрофлору влагалища
В норме рН влагалища составляет от 3,8 до 4,5, но нарушение правил интимной гигиены – спринцевание, применение спермицидов и использование агрессивных средств для мытья – может влиять на уровень рН влагалища. При снижении кислотности нарушается здоровый влагалищный биом – бактериальный состав влагалища, тем самым создается почва для развития грибковых и бактериальных инфекций, например, бактериального вагиноза.
Если вы чувствуете сильный или неприятный запах из влагалища, зуд половых органов, обратитесь к врачу. Душ и подмывание только на время прикрывают неприятные симптомы, не решая проблему.
Чтобы сохранить здоровье влагалища, для интимной гигиены используйте адаптированные гели. Для восстановления флоры гинеколог может назначить местные гинекологические пробиотики. Но важно понимать, что при наличии половых инфекций они не помогут – в таких ситуациях применяются другие средства – антибиотики и противогрибковые препараты, уничтожающие возбудителей или прекращающие их размножение.
Правило 2. Придерживайтесь здорового питания
Звучит несколько странно, но соблюдение сбалансированной, питательной диеты и употребление большого количества жидкости – ключ к вагинальному и репродуктивному здоровью. Определенные продукты могут очень полезны и для организма в целом, и для половой системы в частности.
- Потенциально помогает предотвратить развитие любых грибковых инфекций, в т.ч. и влагалища (кандидозов), употребление йогуртов и кефира, содержащих живые ацидофильные лактобактерии.
- Укрепляют женское здоровье продукты, содержащие фолиевую кислоту, витамины группы В, А и Е.
- При склонности к инфекциям мочевыводящих путей (уретриту, циститу) поможет несладкий клюквенный морс. Напиток подкисляет мочу и создает неблагоприятные условия для размножения бактерий. Клюквенный сок обладает противовоспалительным действием, препятствует адгезии “прилипанию” кишечной палочки (основного возбудителя цистита) в мочевыделительных путях.
Правило 3. Практикуйте безопасные половые контакты
Отличный способ защиты от половых инфекций, передающихся половым путем (ИППП) – использование качественных презервативов. Таким образом можно предотвратить ВИЧ, генитальный герпес, сифилис, гонорею, генитальные бородавки и хламидиоз. Некоторые из этих заболеваний, например, ВИЧ и генитальный герпес, не поддаются лечению. А вирус папилломы человека (ВПЧ), вызывает не только генитальные бородавки, но и злокачественные опухоли влагалища, шейки и анальный рак.
При переходе от орального или анального вида контакта к вагинальному, нужно сменить презерватив, так как некоторые бактерии, являющиеся нормой для других слизистых, патогенны для влагалища. Пример – кишечная палочка. При попадании ее в горло или влагалище, можно получить сильное воспаление.
Презервативы должны использоваться и при применении интимных игрушек. Через них можно заразиться ИППП, особенно ВПЧ.
Правило 4. Раз в полгода – год посещайте гинеколога для профилактического осмотра
Регулярные гинекологические осмотры имеют решающее значение для поддержания здоровья не только влагалища, но и всей репродуктивной системы.
- Первое обследование. Молодым девушкам рекомендуется провести первый скрининг – гинекологический осмотр после первого полового контакта. Врач может выявить дефекты, нарушения развития половых органов, подберет метод контрацепции, расскажет о возможных половых инфекциях и мерах защиты от них.
- Обследование на рак. Всем женщинам с 25 лет необходимо проходить тестирование по Папаниколау для выявления изменений в вагинальных клетках, которые могут указывать на наличие рака.
- Обследование перед зачатием . Будущей маме очень важно провериться на наличие скрытых половых инфекций, которые могут повлиять на ход беременности и здоровье плода.
Правило 5. Лечите инфекции сразу
Наиболее распространены три типа вагинальных инфекций: дрожжевая инфекция (молочница), бактериальный вагиноз и трихомониаз. И все они имеют похожие симптомы (зуд, жжение и выделения из половых путей).
- Молочница – это грибковая инфекция. Ее вызывают дрожжи (род Candida).
- Бактериальный вагиноз вызван бактериальным разрастанием условно-патогенных микробов во влагалище.
- Трихомониаз – это инфекция, вызванная паразитом и передающаяся половым путем.
Распознавание причины этих инфекций имеет решающее значение, потому что лечение, назначенное гинекологом, будет разное. При отсутствии лечения заболевание станет хроническим.
Стоит отметить, что частым рецидивирующим грибковым инфекциям подвержены женщины, которые плохо контролируют диабет или инфицированы ВИЧ. Если в течение года вы регулярно сталкиваетесь с молочницей, проверьте уровень сахара в крови, чтобы не пропустить развитие диабета 2 типа.
Правило 6. При сухости влагалища обратитесь к гинекологу и используйте только специальные лубриканты
Без достаточного увлажнения кожа половых губ и влагалища раздражается, подвергается микротравмам, половой акт становится болезненным. Влагалищное смазывание обычно происходит естественным путем во время возбуждения. У некоторых женщин количество натуральной смазки уменьшается, например, при нарушении работы бартолиновых желез или при наступлении климакса. В таком случае приходится принимать гормоны и использовать лубриканты.
Гормональная заместительная терапия помогает восстановить уровень гормонов, продлевая молодость слизистой. Лубриканты защищают от травмирования. Но выбирайте их правильно.
- Если вы используете презервативы, не используйте смазку на масляной основе – это может привести к разрушению латекса в презервативах.
- Если вы пытаетесь забеременеть, определенные вещества, содержащиеся в лубрикантах, могут воздействовать на сперму и затруднять зачатие. Используйте специальные смазки на водной основе.
Правило 7. Тщательно выбирайте одежду
Наружные половые органы всегда должны оставаться чистыми и сухими.
Синтетические ткани и облегающая одежда создают теплые, влажные благоприятные условия, в которых процветает грибковая инфекция. Носите дышащее хлопковое белье и избегайте ношения стрингов. Как можно быстрее меняйте мокрый купальник и одежду после физической тренировки.
Правило 8. Соблюдайте правила личной гигиены
- Регулярно меняйте гигиенические прокладки и тампоны.
- Заведите себе личное полотенце, которое будете использовать только для наружных половых органов.
- Избегайте интимных отношений в период менструации.
- Не используйте для мытья половых органов жесткие губки и мочалки.
- Запомните правило «спереди назад» при подмывании и гигиене после посещения туалета.
При любых патологиях не занимайтесь самолечением. Запишитесь к гинекологу и выполняйте все назначения врача. Это гарантирует сохранение здоровья влагалища, а значит и женственности, на всю жизнь.
Постгерпетическая невралгия (ПГН) — это осложнение опоясывающего герпеса, вызванного тем же вирусом, что и ветряная оспа (лат. herpes zoster virus). При этом заболевании поражаются кожа и нервные волокна, что проявляется сильной жгучей болью уже после заживления герпетических пузырей.
Риск возникновения постгерпетической невралгии увеличивается с возрастом; чаще всего этому заболеванию подвержены люди старше 60-ти лет. Данное состояние возникает примерно у 10–20% пациентов, перенесших опоясывающий герпес . Его вылечить нельзя, но лечение постгерпетической невралгии может облегчить симптомы и снять боль. Больше чем у половины пациентов боли проходят сами по себе спустя некоторое время.
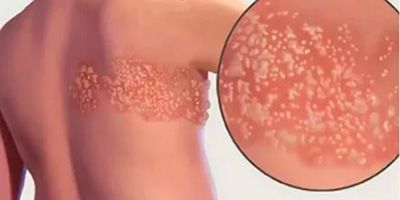
Симптомы постгерпетической невралгии, как правило, ограничиваются той областью кожи, где впервые возникли высыпания — чаще всего они опоясывают туловище или появляются сбоку, впрочем заболевание может поражать и лицо.
Болевые ощущения могут длиться в течение 3-х месяцев и дольше после заживления герпетических пузырьков. Пациенты описывают её, как жгучую, острую, пронзающую или глубокую, она возникает даже при малейшем прикосновении к коже в поражённой области, в том числе и от лёгкого прикосновения одежды (аллодиния). Гораздо реже больные чувствуют зуд и онемение.
Причины постгерпетической невралгии
После того как человек перенёс ветряную оспу, вирус остаётся в организме на всю жизнь. С возрастом иммунная система ослабевает (в частности — от приёма лекарств или химиотерапии) и вирус может активизироваться, в результате чего возникает опоясывающий лишай.
Повреждение нервных окончаний при высыпаниях приводит к возникновению постгерпетической невралгии. Будучи повреждёнными, нервные волокна не могут посылать сигнал от кожи к мозгу так, как они это делают в норме. Вместо этого, ими передаются усиленные сигналы, а пациент чувствует мучительную боль, которая может длиться месяцами или даже годами.
Факторы риска
Если у вас появились признаки опоясывающего лишая, то риск возникновения постгерпетической невралгии значительно усиливается при следующих условиях:
- возраст старше 50-ти лет;
- ярко выраженные симптомы опоясывающего лишая, имеются обильные высыпания и интенсивная боль;
- наличие сопутствующих заболеваний, в том числе сахарного диабета;
- наличие высыпаний на лице.
Осложнения
При длительном течении заболевания, особенно если оно сопровождается очень сильным болевым синдромом, у пациентов часто возникают следующие осложнения:

«Мама запрещает мне ходить на акваэробику. Она утверждает, что такие занятия могут спровоцировать рост миомы и даже вызвать кровотечения. Права ли она?» Ольга Н., Москва
- Чтобы ответить на ваш вопрос, нужно знать, сколько у вас узлов, какого они размера, а главное - где расположены. Если они находятся внутри матки, то любой спорт, в том числе и аэробика, может вызвать болезненные ощущения и кровотечения. Матка - мышечный орган, и интенсивная физическая нагрузка на организм нередко приводит к ее сокращениям. Отсюда и все неприятности.
Поэтому прежде чем отправляться на занятия, нужно проконсультироваться с врачом и сделать УЗИ органов малого таза . Он же и посоветует вам, каким видом спорта лучше заняться. Вполне возможно, вам придется лишь сменить довольно энергичную акваэробику на более спокойное плавание.
«Читала, что миома матки - это эндокринное заболевание. Связано ли это оно с болезнями щитовидной железы? Как совместить лечение?» Ольга Лаврова, Томск
- Миома - это доброкачественная опухоль, которая формируется из мышечного слоя матки. Причины ее появления - нарушение баланса яичниковых гормонов. Поэтому это заболевание и считается эндокринным. Но с болезнями щитовидной железы оно напрямую не связано: там другие гормоны и другие «законы». Заболевания щитовидной железы нужно лечить, выполняя назначения врача-эндокринолога.
«Одна моя знакомая утверждает, что вылечила миому настоями цветка оносмы. Может ли это быть так? И если да – то как его правильно применять?» Г.Ж., Алматы
- Многие уповают на народную медицину, пытаясь избежать операций или гормонального лечения миомы. Психологически такие действия понятны - женщины стремятся решить проблему, по возможности защитив себя от нежелательных последствий. Но, к сожалению, «безвредные» народные методы могут оказать «медвежью услугу». И принести гораздо больший вред, чем та же операция или гормоны. Так как при лечении травами будет упущено драгоценное время. И потом придется проводить уже более серьезные операции, чем это можно было бы сделать раньше. Как бы ни хотелось, но ни фитотерапия, ни гомеопатия при миоме не помогают.
А что касается вашей знакомой, то здесь нужно еще разбираться. Вполне возможно вы просто не в курсе, и ей помогло другое лечение, которое она применяла одновременно с фитотерапией. Или же в силу возраста и снижения гормонального фона миома исчезла сама. Настоятельно советую на будущее: меньше слушать знакомых, а по всем вопросам консультироваться с доктором.
«Во время ежегодной диспансеризации у меня обнаружили миому размером 8 мм. Доктор сказала, что лечить не надо. Может быть она не права, и мне стоит поискать другого врача, все-таки миома – дело серьезное?» Марьяна, Клин
- Вам повезло. Миомы маленьких размеров без проявлений, а именно к таким относится и ваша - не требуют лечения. За ними нужно лишь регулярно наблюдать. Один раз в шесть месяцев необходимо делать УЗИ органов малого таза при помощи абдоминального и влагалищного датчиков.
В дальнейшем, если будет зафиксирован рост и появятся жалобы, и врач сочтет нужным, он назначит лечение. Сегодня для этого используются низкодозированные гормональные препараты или внутриматочные гормональные системы. Первые можно применять с самого раннего возраста и нерожавшим женщинам. Вторые чаще используются зрелыми дамами, имеющими хотя бы одного ребенка. Принцип здесь один - подавить выработку собственных гормонов, чтобы замедлить рост узлов миомы. Как показывает практика, если начать такое лечение своевременно и проводить его регулярно, операции вполне можно избежать.
«Год назад мне удалили субмукозную миому матки при помощи гистерорезектоскопии. Cейчас на этом месте опять видно образование. Врач предлагает вновь сделать ту же операцию. И что же теперь каждый год придется обращаться к хирургу?» Т.Н., Москва
- Гистерорезектоскопия - это органосохраняющий метод лечения. И хотя эта операция проводится под общим наркозом, побочные эффекты минимальны: матка сохраняется, нет спаек и шрамов на животе.
К сожалению, миома может появиться вновь. Ведь механическое удаление узла не влияет на основную причину - гормональный дисбаланс. Рано или поздно, он вновь заявляет о себе. И чем моложе женщина, тем с большей вероятностью это происходит. С возрастом снижается уровень женских половых гормонов, и риск появления нового узла становится меньше.
А пока, особенно если вы еще планируете беременность, не сомневайтесь и без колебаний соглашайтесь на вторую операцию.
«У нас в семье все женщины страдают от миомы: бабушка, мама, старшая сестра. Я вижу, скольких усилий им стоит держать свой недуг под контролем. И очень хочу избежать этой участи. Есть ли какие-то эффективные меры профилактики?» Мария Вебер, Минск
- Действительно, миома довольно часто передается по наследству. Но часто - не значит, всегда. Науке известно много случаев, когда долгая семейная история с наследованием миомы резко прекращалась. И, наоборот, без каких-либо генетических предпосылок миома вдруг появлялась у женщины и затем передавалась по наследству ее дочери и внучке. К сожалению, миома - дама капризная и непредсказуемая. Мы точно не знаем всех «черт ее характера», поэтому и не можем выработать эффективные меры защиты от нее. Но некоторые провоцирующие факторы все же известны.
В первую очередь, это изменения уровня половых гормонов и нарушения иммунитета. Если таковые имеются, нужно регулярно проходить обследования и, если необходимо, лечение. В семьях, где миома - «семейная проблема» желательно искусственно не прерывать беременность. Это может спровоцировать рост опухоли.
Также советую надолго не откладывать рождение детей. Так как показывает статистика, чаще всего миома появляется в возрасте после 30 лет.
И конечно, не забывайте об обследованиях у гинеколога - не реже одного раза в год. Это правило действует для всех, но в вашем случае регулярные визиты к женскому доктору должны войти в привычку.
«Узнала, что сейчас можно удалить миому без операции – при помощи эмболизации. Но говорят, что после этого всегда поправляются и несколько месяцев держится температура и болит живот. Действительно ли это так?» Ольга Мелискина, Санкт-Петербург
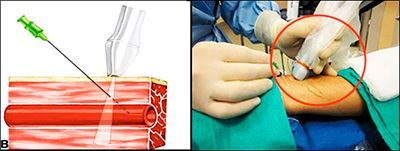
- Продолжительность: от 15 до 50 минут
- Госпитализация: 1 день в стационаре
Под местной анестезией в артерию на бедре вводится тонкий катетер. Под рентген-контролем врач доводит его до сосудов, питающих миому, и вводит в них особое вещество. Оно перекрывает ток крови. Миома, лишенная питания, значительно уменьшается. А иногда и исчезает совсем. Операция длится от 20 минут до 2-х часов. Понятно, что за это время можно только лишить питания миому. На то, чтобы дождаться видимого результата, нужно время. Как правило, уже через три месяца узлы заметно уменьшаются.
Конечно, такие действия не могут пройти незамеченными для организма. Обычно, его реакция выражается в болях в нижней части живота, повышении температуры, слабости, усталости и сонливости. В таких случаях следует принимать обезболивающие, много пить и ограничить физическую активность. Неприятные ощущения могут беспокоить периодически в течение 7-дней - 2-х месяцев. Затем все приходит в норму. Но ценность ЭМА заключается в том, что в некоторых случаях применение ЭМА - это единственная возможность сохранить матку и детородную функцию.
А вот на фигуре эта процедура никак не отражается. Так что если вдруг вы заметите какие-либо изменения в сторону увеличения веса, обратите внимание на рацион. Возможно, вы просто «дали слабину» и позволили себе больше, чем обычно.
Подготовила Наталья ЕПИФАНОВА
Журнал "Женское Здоровье", сентябрь 2010 г.

Пожалуй, большинство пациентов на приеме у кардиолога составляют пациенты с повышенным артериальным давлением - артериальной гипертонией (АГ). У кого-то из них давление впервые повысилось на фоне стрессовой ситуации, кто-то давно принимает лекарственные препараты, но, как правило, мало кто имеет полное представление о своем заболевании, а главное, о том, как правильно с ним жить и эффективно лечиться.
У здорового человека артериальное давление меняется в течение суток в зависимости от уровня нагрузки (физической, психической и др.), но в целом эти колебания не превышают так называемую физиологическую норму, поддерживающую нормальную жизнедеятельность организма. Для взрослого человека нормальным считается артериальное давление не выше 140/90 мм рт. ст. А в ряде случаев, например, при наличии сахарного диабета, заболеваниях почек - давление должно быть еще ниже на уровне 130/80 - 120/70 мм рт. ст., что позволяет предупредить прогрессирование этих заболеваний и развитие осложнений. Важную роль в поддержании артериального давления в оптимальных пределах играет состояние нервной системы, сердца и сосудов. При АГ сердце работает с перегрузкой, перекачивая дополнительный объем крови. Со временем это приводит к повышению сопротивления со стороны сосудов, которые сужаются в условиях постоянной перегрузки. Стенки артерий утолщаются и уплотняются, теряют свою эластичность. При длительном существовании АГ нагрузка на сосуды становится непосильной, что может привести к дегенеративным изменениям в их стенке, с развитием сужения или патологического расширения, и даже может произойти разрыв сосуда. Если это осложнение происходит в жизненно важном органе (сердце, мозг), то оно может окончиться инфарктом миокарда или кровоизлиянием в мозг (инсультом). Но, несмотря на такую опасность, коварство АГ состоит в том, что оно долгое время может протекать совершенно бессимптомно.
Диагноз АГ обычно не ставится после однократного измерения давления, за исключением тех случаев, когда показатели слишком высоки, например, свыше 170-180/105-110 мм рт. ст. Обычно проводят серию измерений в течение определенного периода времени, чтобы полностью исключить случайные колебания и неточности. Необходимо также принимать во внимание и те обстоятельства, во время которых проводятся измерения артериального давления. Как правило, показатели давления увеличиваются под воздействием стресса, после крепкого кофе или выкуренной сигареты.
Примерно у 1/3 взрослого населения имеется стойкое повышение артериального давления выше 140/90 миллиметров ртутного столба. 2/3 из тех, кто страдает от гипертонии - не знают о своём заболевании, а те, кто знает, зачастую не придают этому должного значения (особенно, если цифры не так велики, порядка 160/100 мм рт.ст.), пока не присоединятся головные и сердечные боли, одышка, аритмия, отеки.
Интересен факт, что в кабинете врача при измерении давления показатели могут быть выше, чем в состоянии покоя, дома. Этот эффект называется "гипертонией белого халата" и вызван страхом пациента перед заболеванием или перед доктором. Кроме измерения артериального давления врач обычно проверяет изменения со стороны других органов, особенно если показатели давления находятся на уровне высоких цифр.
Если показатели давления у взрослого не превышают 140/90 мм. рт. ст., то повторное измерение обычно проводят не раньше, чем через год. У пациентов, чье давление находится в пределах от 140/90 до 160/100, проводят повторное измерение через небольшой промежуток времени для подтверждения диагноза.
Высокое диастолическое (нижнее) давление, например 110 или 115 мм.рт.ст., свидетельствует о необходимости немедленной терапии.
АГ является одним из наиболее распространенных заболеваний. В развитых странах повышенное давление имеют 10% взрослого населения и около 60% лиц старше 65 лет. К сожалению, не более 30% этих людей знают о своей болезни, регулярно получают терапию и выполняют рекомендации врача. В отличие от ряда заболеваний, которыми можно "переболеть", гипертония, как правило - это хроническое пожизненное состояние.
Артериальная гипертония чаще всего носит первичный характер и является симптомом гипертонической болезни. Реже повышенное артериальное давление вторично и является признаком заболеваний различных органов (почек, сосудов и др.). Каждое из этих заболеваний нуждается в специальном лечении, вот почему любое повышение артериального давления требует консультации врача-кардиолога.
У пожилых людей иногда встречается особый вид гипертонии, так называемая "изолированная систолическая гипертония". При этом показатели систолического давления равны или превышают 140 мм.рт.ст., а показатели диастолического давления остаются ниже 90 мм.рт.ст. Такой вид гипертонии является опасным фактором риска в развитии инсультов и сердечной недостаточности. Нередко пациенты обращаются за помощью лишь тогда, когда диастолическое давление по их мнению становиться слишком низким - 50-60 мм рт. ст. Иногда это может быть признаком порока сердца, но чаще - это связано с возрастными изменениями сосудистой стенки, и очень важно найти препараты, которые сократят разрыв между цифрами систолического и диастолического давления, что в свою очередь уменьшает риск развития инсульта и сердечной недостаточности.
В тех случаях, когда режимные и диетические мероприятия не позволяют адекватно контролировать артериальное давление дополнительно (а не вместо) назначаются лекарственные препараты. На сегодня их перечень достаточно внушителен. Часто, при обращении пациента за помощью с жалобами на наличие высокого давления несмотря на прием назначенных препаратов, можно видеть, что препараты выбраны грамотно, подходят пациенту для длительного приема, а вот дозы их неадекватны. В кардиологии существует понятие эффективной дозы - то есть такой, при которой можно рассчитывать на проявление нужного эффекта. А если принимать этот же препарат половинками или четверушками, да еще не 2, а один раз в сутки, а часто даже не каждый день - то ни о каком гипотензивном, а тем более лечебном действии препарата, говорить не приходится. Назначая один или несколько препаратов, кардиолог учитывает уровень артериального давления, тяжесть течения АГ, индивидуальный суточный профиль артериального давления, основные факторы риска или причины развития артериальной гипертензии, степень выраженности поражений органов мишеней, наличие сопутствующих заболеваний, взаимодействие препаратов между собой и с другими принимаемыми лекарствами, возможность развития побочных эффектов. Поэтому абсолютно недопустимо для пациента менять назначения врача, дозы препаратов, кратность приема, отменять самостоятельно тот или иной препарат. Если же при приеме назначенной комбинации гипотензивных препаратов пациент отмечает возникновение каких либо побочных эффектов, давление не снижается или, наоборот, снижается чрезмерно, необходимо обсудить это с лечащим врачом, который, разобравшись в причинах, скорректирует ваши назначения.
Роль пациента в лечении артериальной гипертензии нельзя недооценивать. От того, насколько он готов, в соответствии с рекомендациями врача, активно и последовательно бороться и, по возможности, устранять имеющиеся у него факторы риска, во многом зависит эффективность лечебных мероприятий. Бороться с факторами риска - это означает отказаться от курения, ограничить употребление алкоголя, регулярно принимать рекомендованные препараты и контролировать их влияние на артериальное давление, внося измерения в специальный дневник.
О эффективном контроле над артериальным давлением следует говорить в том случае, если в результате модификации стиля жизни, устранения факторов риска и вредных привычек или приема антигипертензивных препаратов удается поддерживать уровень давления ниже 140/90 мм рт. ст, а для пациентов с сахарным диабетом по возможности ниже 130/80 мм рт. ст. Достижение целевого уровня артериального давления способствует снижению относительного риска развития фатальных и нефатальных состояний / заболеваний, в сравнении с пациентами, которые не лечатся или принимают неэффективные комбинации. Каждому пациенту с гипертонией необходимо снизить избыточный вес, вести активный образ жизни, отказаться от курения, ограничить употребление алкоголя (10 - 20 г для женщин, 20 - 30 для мужчин в пересчете на чистый этанол), регулярно принимать рекомендованные препараты и контролировать их влияние на артериальное давление, вносить данные измерения артериального давления и иную необходимую врачу информацию в специальный дневник самоконтроля АД.
Если же значения артериального давления превышают указанный уровень, то следует обсудить с врачом возможные причины недостаточной эффективности проводимого лечения. Среди них:
- Не выявлена причина повышения артериального давления
- Несоблюдение рекомендаций по модификации образа жизни
- Нерегулярный прием гипотензивных препаратов
- Неадекватная гипотензивная терапия
Как показывает практика, при доверии пациента к своему лечащему врачу, при грамотном взаимодействии врача и пациента, в большинстве случаев удается контролировать это грозное заболевание.
А что, если Вы уже принимаете 3 или больше препаратов, а давление так и не стабилизировалось на целевом уровне? Подобная форма гипертонии относится к резистентной.
Резистентная АГ - это состояние, при котором показатели артериального давления остаются выше целевого уровня, несмотря на прием комбинации трех и более антигипертензивных препаратов. Неконтролируемая АГ не является синонимом резистентной АГ. Неконтролируемая АГ вызвана недостаточным вторичным контролем уровня АД в связи с несоблюдением режима лечения или истинной резистентностью к терапии. Критерием рефрактерности артериальной гипертонии является снижение систолического артериального давления менее чем на 15% и диастолического артериального давления менее чем на 10% от исходного уровня на фоне рациональной терапии с использованием адекватных доз трех и более антигипертензивных препаратов.
Выделяют следующие факторы, связанные с повышенным риском развития резистентной гипертонии - это: пожилой возраст, высокое начальное АД, ожирение, чрезмерное употребление поваренной соли, хронические заболевания почек, сахарный диабет , гипертрофия левого желудочка, женский пол. Причиной истинной рефрактерности при АГ бывает перегрузка объемом, связанная с неадекватным приемом мочегонных препаратов.
Каков же выход?
Обычно в случае резистентной (рефрактерной) гипертонии врачи продолжают увеличивать дозы принимаемых пациентом препаратов до максимально переносимых или добавляют последовательно четвертый, пятый, иногда и шестой препарат из других групп. Пациенты реагируют на это по-разному. Многие перестают доверять врачу, некоторые отказываются от приема препаратов совсем, потому что не отмечают никакой разницы между давлением на фоне приема горстей препаратов, и без них.
Конечно же, это решение ошибочно в корне. Для того чтобы избежать прогрессирующего поражения органов-мишеней и грозных осложнений в будущем, продолжать прием препаратов необходимо даже в случае, если достичь целевого уровня АД не удается. Но, никто не будет отрицать, использование многокомпонентной комбинации препаратов значительно увеличивает риск развития побочных эффектов и непредсказуемых реакций взаимодействия препаратов между собой.
Что современная медицина может предложить в этом случае? Оказывается, есть выход.
В скором времени в нашей клинике мы будем иметь возможность предложить нехирургический метод коррекции АД путем денервации почечных артерий. Новая процедура, катетерная почечная денервация почечных артерий, помогает контролировать высокое кровяное давление путем деструкции части нервных волокон, расположенных в стенке почечных артерий.
Как нередко бывает, идея денервации не нова, это хорошо забытое старое. Хирургам давно было известно, что иссечение симпатических нервных волокон, ответственных за поддержание артериального давления, приводило к снижению артериального давления. Но процедуру нельзя было применять для лечения АГ, так как она сопровождалась высокой операционной смертностью и такими долгосрочными осложнениями как тяжелая гипотония при переходе в вертикальное положение, вплоть до потерь сознания, нарушений функции кишечника и тазовых органов. Но так бывает потому, что полностью выключается симпатическая стимуляция почек и других органов, что приводит к дисбалансу нервной регуляции. Поскольку симпатические нервные волокна, иннервирующие почку, проходят непосредственно в стенке главной почечной артерии и прилежат к ней, то с помощью катетерной радиочастотной абляции (РЧА) прицельное разрушение волокон в почечных артериях не приведет к нарушению иннервации органов брюшной полости и нижних конечностей. Кроме того, разрушая лишь небольшую часть нервных окончаний в почечных артериях, почки не лишаются нервной регуляции. ПРИЧИНА РЕЗИСТЕНТНОЙ ГИПЕРТОНИИ В ИЗБЫТОЧНОЙ СИМПАТИЧЕСКОЙ АКТИВНОСТИ ПОЧЕК. А катетерная РЧА позволяет устранить эту избыточную активность. ГИПЕРТОНИЯ СТАНОВИТЬСЯ УПРАВЛЯЕМОЙ.
Введение этой процедуры в нашу практику базируется на исследовании, опубликованном в знаменитом журнале Lancet, которое показало безопасность и эффективность методики, позволяющей достигнуть стойкого снижения артериального давления до 30 мм. рт. ст. от исходного уровня.
Для подобного лечения используется радиочастотный катетер фирмы Ардиан, который вводится через прокол в бедренной артерии. Далее катетер проводится под рентгеновским контролем в почечную артерию. Через кончик катетера радиочастотная энергия дозировано подается по окружности в 4-5 точках почечных артерий. Процедура занимает около 40 мин, после чего катетер удаляется. Длительность пребывания пациента в стационаре составляет 24 ч. Условием для проведения процедуры является нормальная функция почек. Но самое поразительное в процедуре то, что со временем лечебный эффект не только не уменьшается, а наоборот, артериальное давление у большинства плавно и стойко нормализуется.
В настоящее время почечную денервацию применяют только у пациентов с резистентной гипертензией. Это должно привести, примерно, к 50-процентному снижению числа осложнений и смертности, связанных с АГ. Это не означает, что препараты больше не нужны. Пациентам все равно, скорее всего, придется принимать лекарства от высокого давления, но количество препаратов для поддержания артериального давления на целевом уровне, значительно снизится.
Каковы побочные эффекты метода РЧА почечных артерий?
На сегодняшний день во всем мире не отмечено никаких серьезных осложнений катетерной почечной денервации. Процедура сопровождалась умеренной болью в животе, которая была купирована внутривенным введением анальгетиков и седативных средств. Только у одного больного отмечено повреждение почечной артерии катетером до РЧА, устраненная имплантацией стента. Наиболее распространенным осложнением у незначительного числа пациентов была болезненность и припухлость в области паха. Ухудшения функции почек не отмечено.
Кому необходимо проводить почечную денервацию?
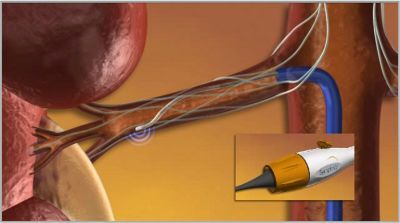
- Продолжительность: 20-30 минут
- Госпитализация: 1 день в стационаре
Даннное вмешательство показано пациентам с резистентной АГ, т.е. при стойком повышении систолическоого (верхнего) артериального давления выше, чем 160 мм рт. ст., несмотря на применение 3 и более антигипертензивных препаратов, включая диуретик. Это особенно показано при плохой переносимости комбинации препаратов или при наличии побочных эффектов. При этом пациенты должны быть предварительно обследованы, у них должны быть надежно исключены возможные вторичные причины артериальной гипертензии (например, заболевания надпочечников). На предварительном этапе обязательно проведение компьютерной томографии почечных артерий для уточнения анатомических особенностей сосудов.
Если у вас повышено артериальное давление - обращайтесь к кардиологам нашего центра. Вам обязательно помогут.
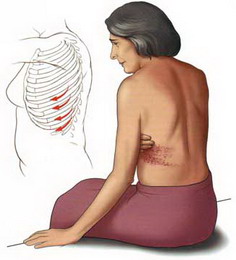
Постгерпетическая невралгия – состояние, которое сопровождается болевыми ощущениями, и, как правило, следует за эпизодом опоясывающего лишая(herpes zoster). Сам термин обозначает состояние (боль после герпеса).
Опоясывающий лишай(herpes zoster) - причиной является реактивация вируса ветряной оспы, который находится в организме человека в латентном состоянии и по неизвестным причинам активируется и вызывает эпизод опоясывающего лишая (herpes zoster).Точные причины активизации вируса пока не известны.
Реактивировавший вирус распространяется по ходу нервов, вызывая боль и появление высыпаний или мелких пузырьков на коже. Как правило, высыпание опоясывающего лишая и боль обычно встречаются на одной стороне туловища или головы. Чаще всего, высыпания бывают в области грудной клетки. Заболевание обычно протекает в течение нескольких недель и проходит бесследно. Но иногда вирус повреждает нервные волокна, что и проявляется болями и другими проявлениями после исчезновения высыпаний. Это и есть постгерпетическая невралгия
Симптомы постгерпетической невралгии варьируют (в зависимости от индивидуальных особенностей конкретного человека) и могут включать в себя сильные боли, онемение, покалывание, парестезии в зоне, подвергшейся вирусной инфекции. Постгерпетическая невралгия может влиять отрицательным образом, как на повседневную жизнь, так и на трудоспособность. Но, в настоящее время, существуют достаточно эффективные способы лечения этого состояния (физиотерапия, медикаментозное лечение).
Факторы риска
Опоясывающим лишаем могут заболеть только те, кто перенес ветряную оспу. Но есть определенные группы, больше подверженные постгерпетической невралгии:
- Возраст – шанс постгерпетической невралгии выше в старшей возрастной группе. (30% людей старше 60 лет, перенесших herpes zoster, в дальнейшем болеют постгерпетической невралгией) и только 10 % в более молодой группе заболевают постгерпетической невралгией.
- Локализация высыпаний – симптомы невралгии более выражены, если высыпания были в области лба или глаз.
- Сопутствующая патология – Наличие подавленной иммунной системы, (после химиотерапии или приема иммунодепрессантов) или заболеваний типа СПИД.
Большое значение имеет ранее лечение опоясывающего лишая. Лечение, начатое в течение 2-3 дней после появления высыпаний, может помочь уменьшить симптоматику и избежать риск появления постгерпетической невралгии.
Причины
Постгерпетическая невралгия имеет определенный патогенез. Нервы по своей структуре похожи на электрические провода, которые проходят по всему телу и проводят импульсы из центральной нервной системы и обратно, с информацией о состоянии органов и тканей. Чувствительные нервы передают болевые ощущения, температуру, тактильные ощущения.
Постгерпетическая невралгия возникает, когда вирус опоясывающего лишая повреждает чувствительные нервы. Поврежденные нервы начинают плохо функционировать и посылать болевые импульсы в ЦНС. Это приводит к появлению хронических болей или нарушений чувствительности в определенных зонах тела.
Симптомы
Симптомы постгерпетической невралгии, как правило, встречаются только в области тела, пораженной опоясывающим лишаем, и включают:
- Боль (может быть острой, режущей, пульсирующей, жгучей),
- Онемение, покалывание, зуд
- Головные боли, если опоясывающий лишай локализован на голове или лице
- Редко, слабость мышцы или паралич, если поврежден нерв, иннервирующий определенную мышцу.
Иногда бывает у пациентов аллодиния. Аллодиния - это не соразмерная раздражителю реакция ( то есть пациент реагирует на незначительные раздражители типа небольшого изменения температуры или прикосновение одежды выраженным болевым синдромом).
Диагноз
Если появились боли после эпизода высыпаний или нарушения чувствительности, то необходимо обратиться к врачу. Диагностика основывается на истории болезни, осмотре и лабораторных исследованиях (необходимы для исключения других заболеваний). Инструментальные методы диагностики (КТ, МРТ, ЭМГ, УЗИ) назначаются только в том случае, если есть необходимость в дифференциальной диагностике.
Прогноз
ЛФК, физиотерапия и медикаментозное лечение в большинстве случаев помогают уменьшить симптоматику и восстановить качество жизни. Особенно, если лечение проводится своевременно.
Лечение
Медикаментозное лечение:
- Аналгетики такие, как ацетоаминофен (Tylenol, Panadol, Tempra), и нестероидные противовоспалительные препараты (НПВС), такие как аспирин, ибупрофен, напроксен и целебрекс.
- Опиоиды – Врач может назначить анальгетики из группы опиодов при сильной боли, которая не купируется обычными анальгетиками, но эти препараты должны назначаться с осторожностью, из-за опасности серьезных побочных эффектов. Например: в эту группу входят трамадол или оксикодон. Некоторые исследования показывают, что оксикодон может также помочь уменьшить аллодинию.
- антидепрессанты – Эти препараты эффективны при наличии дерпрессии. Кроме того, они улучшают сон ( например амитриптилин, симбалта и т. д.).
- Антиконвульсанты – Препараты этой группы предназначены в основном для профилактики судорожных состояний. Но иногда они достаточно эффективны при постгерпетической невралгии ( нейронтин, лирика, топамакс, карбамазепин ).
- Блокады – Инъекции кортикостероида в паравертебральные точки иногда приводят значительному уменьшению боли.
- Местные обезболивающие средства – мази, гели с содержанием анальгетиков или анестетиков (лидокаина). Помогают временно уменьшить симптомы.
Профилактика
Определенные антивирусные препараты могут помочь предотвратить или уменьшить последствия опоясывающего лишая, таким образом, уменьшая риск постгерпетической невралгии:
- Вакцина против ветрянки – вакцина против вируса ветряной оспы (Varivax) является теперь обычной прививкой в детском возрасте, но также может быть рекомендована для детей старшего возраста и взрослых, у которых никогда не было ветрянки. Эта вакцина не гарантирует, что человек не заболеет ветрянкой или опоясывающим лишаем, но можете уменьшить длительность и выраженность симптомов, и риск осложнений таких, как постгерпетическая невралгия.
- Вакцина против опоясывающего лишая – (Zostavax) может назначаться лицам старше 60 лет (перенесших ветряную оспу, но не опоясывающий лишай). Zostavax не рекомендуют применять у людей определенной группы (например, проводящим лечение рака или с ослабленным иммунитетом).
- Противовирусные средства – Антивирусные препараты, такие как ацикловир, валоцикловир, фамцикловир, при приеме в течение первых 72 часов после появления высыпаний опоясывающего лишая, могут помочь уменьшить длительность опоясывающего лишая и уменьшить шанс развития постгерпетической невралгии.
Физиотерапия помогает уменьшить боль, снять воспаление. Применяются различные методики ( в том числе и чрескожная электростимуляция ).
ЛФК помогает восстановить эластичность связок и мышц. Упражнения могут проводиться как на тренажерах, так и виде гимнастики.
Иглорефлексотерапия. Этот метод достаточно эффективен для восстановления проводимости и уменьшения болевого синдрома.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Читайте также:

