Может при гайморите появиться шишка на лбу
Обновлено: 28.04.2024
Пазухи носа или околоносовые (придаточные) пазухи – это полости между костями черепа, которые локализованы вокруг носа: от нижнего края глазницы до края верхней челюсти. Они расположены попарно, т.е. симметрично с каждой стороны. Существует четыре вида пазух: верхнечелюстные или гайморовы, лобные, решетчатый лабиринт и клиновидная - единственный непарный орган.
Околоносовые пазухи выполняют защитную функцию. Они служат противоударным буфером при травмах, изолируют чувствительные органы от перепада температур, очищают входящий воздух от вирусов и бактерий. Если же нарушается какая-либо функция, пазухи реагируют на это изменением состояния – отеком.
Причины отека слизистых пазух носа
Внутренняя поверхность полостей выстлана мерцательным эпителием с бокаловидными клетками, которые вырабатывают секрет, предназначенный для увлажнения носовых ходов и для выведения инородных агентов: микробов, пыли, аллергенов. Со слизью выводится порядка 60% бактерий и других раздражающих элементов.
Если раздражитель по каким-либо причинам не был удален, возникает воспаление, на которое слизистая оболочка реагирует отеком из-за усиленного притока лимфы к очагу воспаления.
Отек пазух носа у ребенка и взрослого возникает не только из-за попадания раздражающего агента, но и по физиологическим и другим причинам.
Физиологические причины
Переохлаждение организма – триггер для развития патологических состояний организма. Это состояние ослабляет защитные силы и провоцирует развитие воспалительных реакций в наиболее уязвимых местах.
Полости носа, как правило, берут на себя основной «удар», ведь чаще всего переохлаждение заканчивается заложенностью носа и развитием заболеваний верхних дыхательных путей.
Кроме этого, отечность может развиться в результате:
- роста полипов или аденоидов;
- искривления носовой перегородки.
Физическое препятствие, будь то новообразование в виде полипа, аденоидов или искривление перегородки, которое сужает носовой проход, препятствует свободному оттоку слизи и выведению вредных частиц. Слизь скапливается в полостях, в местах скопления развивается воспалительный процесс, который приводит к отеку.
Бактериальные и вирусные инфекции
Бактерии или вирусы, осевшие в носовых ходах и полостях провоцируют развитие острых и хронических ринитов, синуситов, особенно при сниженном иммунитете. Они сопровождаются обильными выделениями слизи и отеком.
Аллергическая реакция
Вещества – аллергены воспринимаются организмом как угроза, поэтому при их воздействии включается механизм иммунной защиты. Он проявляется различными реакциями. Одна из них – обильные выделения слизи и отек слизистой носа.
Другие причины
Отёк может развиваться под воздействием неблагоприятных факторов внешней среды. Для нормального функционирования слизистая носа должна быть увлажнена. Мерцательный эпителий вырабатывает в среднем до 100 мл секрета в сутки при температуре 27-33 °С и уровне кислотности pH 5,5-7,5. Любые резкие изменения внешней среды влияют на состояние слизистой.
Кроме климатических условий на состояние полостей носа влияют:
- условия работы. Работа на вредном производстве (химическое производство, угольная или металлургическая промышленность) связана с вдыханием вредных веществ и микрочастиц, которые наносят микроповреждения слизистой;
- сильное воздействие химических веществ. Вдыхание паров ядовитых веществ может привести к химическому ожогу слизистой;
- бесконтрольный прием сосудосуживающих препаратов. При длительном приеме капли могут иметь обратный эффект, переводя отек слизистой в хроническое состояние;
- эндокринные заболевания. При диабете повышенный сахар в крови негативно влияет на сердечно-сосудистую систему, органы дыхания и обоняния. У диабетиков часто нарушено восприятие запахов, в том числе, и из-за отечности носовых пазух;
- изменения гормонального фона. Гормональный дисбаланс влияет на состояние слизистой носа аналогично болезням эндокринной системы.
Как понять, что отекли пазухи
Симптомы отечности делятся на воспалительные и функциональные. К воспалительным относятся:
- заложенность носа, чихание;
- жжение пораженного участка;
- пересыхание слизистой;
- головные боли;
- повышение температуры, слабость.
Функциональные изменения проявляются нарушением обоняния, затрудненным носовым дыханием. Меняется тембр и высота голоса. Выделяемая слизь меняет цвет и густоту.
Отек также может проявляться храпом, образованием корок на слизистой носа, носовыми кровотечениями.
Следствием заболевания может стать гнойное воспаление, если отечность была вызвана бактериальной инфекцией. В этом случае основная опасность – прорыв гнойного содержимого в пазухи. Это повышает риск развития неврита тройничного нерва, абсцесса головного мозга, менингита, остеомиелита челюстной кости.
Диагностика
Постановка диагноза требует три этапа обследований. На первом этапе проводится физикальный осмотр. Врач исследует пораженный участок методом пальпации, чтобы определить, насколько выражена отечность.
Инструментальная диагностика состоит из передней и задней риноскопии – осмотра полости с помощью носового зеркала, микрориноскопии и фиброэндоскопии - осмотра верхних отделов пищеварительного тракта.
Лабораторная диагностика подразумевает исследование носового секрета – слизи с помощью цитологических, бактериологических, биохимических и других методов.
Если полученной информации недостаточно, пациента направляют на рентген и диафаноскопию – просвечивание пазух пучком света.

Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
Лечение отека пазух носа
В зависимости от причины заболевания снять симптомы помогут препараты, которые имеют противоаллергическую, антибактериальную или восстановительную направленность.

Самыми распространенными последствиями перенесенных (и недолеченных!) простудных заболеваний являются синуситы. В отличие от обычного ринита (насморка), при котором воспаляется слизистая полости носа, при синуситах процесс затрагивает околоносовые пазухи.
Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако это неправильно, точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости в хронической форме. Патология, в основном, встречается в детском и подростковаом возрастах. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Перенесенный ринит, инфекция из носоглотки, воспалительный процесс в других пазухах носа (например, в гайморовых), озена, сезонная аллергия, снижение иммунитета при переохлаждении или стрессе, травмы носа, искривление носовой перегородки, попадание инородного тела, полипы, кисты в носовой полости - все это может стать причиной возникновения фронтита.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться, а также общее истощение организма на фоне болезни или восстановления после травмы и операции.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою опасно, чревато тяжелыми осложнениями.
Разновидности фронтита
Виды фронтита различаются в зависимости от путей проникновения инфекции, типа и времени развития патологии.
- Острый фронтит. Характеризуется внезапным возникновением воспалительного процесса, развитие - быстрое, окончание заболевания – полное.
- Хронический фронтит. Возникает как следствие плохо вылеченной острой формы заболевания; длительные периоды обострения сменяются короткими паузами ослабления симптомов.
- Аллергический фронтит. Немедленная реакция на аллергены: частое чихание, зуд носа и глаз, температура в норме или слегка повышена.
- Вирусный фронтит. При воздействии вируса быстро подниматься температура, беспокоят боль в горле, чихание; износа выделяется жидкая полупрозрачная слизь.
- Бактериальный фронтит. При бактериальной атаке температура повышается, медленнее, чем при вирусной. Больного не беспокоят зуд и чихание, а слизь формируется густая, с характерным оттенком.
- Катаральный фронтит. Заявляет о себе тяжестью в лобной области, заложенностью носа; может не давать осложнений, или перейти в гнойную стадию.
- Гнойный фронтит. Образование и скопление гнойного содержимого в лобных пазухах пагубно влияет на состояние больного; возможны потеря сознания, распространение инфекции на головной мозг и его оболочки.
- Пневмосинус. Особая форма фронтита, которая характеризуется давлением на лобную пазуху изнутри; воздух в пазуху поступает, но выхода для него нет. В этом случае воспаление может отсутствовать, а боль в лобной части будет ощущаться.
Независимо от типа фронтита он может затрагивать одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
- головная боль может быть разлитой или локализоваться в определенном месте (лобная часть, возле бровей);
- повышение температуры (до 40°С) с появлением лихорадки у детей и озноба у взрослых;
- заложенность носа, затруднение дыхания, снижение или отсутствие обоняния (гипосмия/аносмия);
- проблемы со зрением, слезотечение, развивающаяся светобоязнь;
- скопление слизи в носовых ходах, затрудненность ее удаления;
- покраснение и отечность кожи над переносицей и веками;
- появление зубной боли и боли в ушах;
- общая слабость и головокружение.
Своевременное обращение к отоларингологу поможет поставить правильный диагноз.
Симптомы острого фронтита
- при наклонах головы вниз появляется интенсивная головная боль;
- выделение из носовых ходов слизи, окрашенной в желтый или зеленый цвет;
- появление отеков вокруг глаз;
- сильная головная боль может отдавать в уши и виски.
Симптомы хронического фронтита
- течение болезни проходит приступообразно: ремиссии сменяются обострением;
- при обострениях появляются симптомы острого фронтита, при ремиссии сохраняются давление и тяжесть в лобной части головы, усиливающиеся при наклонах и нагрузках;
- в висках появляется пульсирующая боль; беспокоит постоянная ноющая головная боль;
- присутствуют выделения из носа, часто они имеют примеси гноя и крови; но чувства полной заложенности нет;
- сохраняются отеки, давление в глазах;
- по утрам из-за стекания гнойной слизи по задней стенке глотки могут появляться отхаркивание мокроты и тошнота;
- повышена утомляемость.
Одним из главных показателей развития патологического процесса при фронтите является температура. При острой форме, которая при надлежащем лечении длится 3 недели, гипертермия может достигать 38–40°С. При хронической форме температура может быть незначительной или отсутствовать,однако нормотермия при лобном синусите не свидетельствует о выздоровлении, также сохраняются характерные боли.
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаются при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить симптомы даже без обострения заболевания – боль становится сильной, невропатической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные дуги боль будет держаться долго.
Обострения фронтита
Если лечение не было начато вовремя, симптомы заболевания усиливаются, интоксикация возрастает. Гипертермия, чувство разбитости, общее плохое самочувствие могут соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех–четырех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костях, тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач, чаще всего обращаются к отоларингологу. Осмотр пациента при помощи специальных инструментов(риноскопа и эндоскопа), проведение УЗИ, рентгена и томографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место расположения инфекционного процесса.
Анализ крови, бактериологические и цитологическое исследования дополняют клиническую картину и помогают выбрать направление лечения пациента.
Могут назначаться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После установки диагноза выбираются проверенные терапевтические методы:
- прием антибиотиков;
- борьба с отеками;
- применение антигистаминных препаратов, капель и спреев от насморка;
- промывания и орошение солевыми растворами, зондирование, носовой душ, введение тампонов;
- физиотерапевтические мероприятия (ингаляция, УВЧ и др.).

Сиалор против насморка
- Устраняет воспаление и заложенность
- Борется с бактериями, не нарушая микрофлору
- Не содержит гормонов и антибиотиков
Есть противопоказания. Проконсультируйтесь со специалистом.
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, в том числе – применяя народные средства.
Самые известные – ингаляции, представлябщие собой вдыхание паров отваров лекарственных трав (ромашки, чабреца, лаврового листа) с добавлением нескольких капель эфирных масел (эвкалипта, чайного дерева). Можно проводить ингаляции при помощи отварного картофеля (картофель для этого нужно очистить).
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется выполнить прокол, что позволит очистить пазухи от гноя.
В более сложных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью проводят промывание и введение антибиотика.
Такие хирургические вмешательства выполняются под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции пациенту на 4–5 дней назначают сосудосуживающие капли. Врач объясняет, как необходимо ухаживать за послеоперационной раной, дает рекомендации по избегнию простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты для лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Если патологию спровоцировали бактерии, назначаются антибиотики. Длительность их применения составляет 7–10 дней. В легких случаях назначают спреи с антибиотиками или таблетки, в тяжелых – препараты широкого спектра действия, или, после проведения всех анализов, применяют узконаправленные антибиотики.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство доставляется в очаг воспаления прямо через лобную кость.
После лечения антибиотиками могут назначаются препараты для поддержания микрофлоры кишечника.
Если фронтит развился в результает вирусного воздействия или аллергии, антибиотики применять нельзя.
В таких случаях назначают антигистаминные, противоотечные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
- серьезно относиться к лечению любого насморка;
- уделять внимание лечению простудных заболеваний, а также болезней носоглотки;
- постоянно промывать нос морской водой;
- правильно питаться, соблюдать питьевой режим, употреблять необходимый набор витаминов;
- одеваться по сезону, избегая переохлаждений и сквозняков;
- поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
- избегать травм головы и носовой перегородки;
- бывать на свежем воздухе, особенно в хвойном лесу;
- поддерживать физическую форму;
- сохранять здоровый микроклимат в доме: регулярно проводить проветривание и увлажнение воздуха, особенно во время отопительного сезона;
- санаторно-курортное лечение;
- при подозрении на болезнь немедленно обратиться к отоларингологу.
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.

Острый гайморит — воспалительный процесс, протекающий в слизистой оболочке придатков носа (синусов), поэтому иногда диагноз синусит также имеет отношение к воспалению. Для данного заболевания характерны припухлость щек и гнойные выделения, сопровождающиеся неприятным запахом.

По своей симптоматике в начале заболевания острая форма гайморита очень напоминает обычный насморк, только вот лечение болезни может быть более трудным и длительным. Да и само состояние доставляет больному огромнейший дискомфорт и мешает полноценной жизни.
Анатомия пазух
В черепе человека есть 4 типа пазух:
- лобные (в области лба);
- верхнечелюстные, они же гайморовы (в области щёк под глазами);
- пазухи решётчатой кости, или клетки решётчатого лабиринта (в области между носом и глазом);
- клиновидные (в самой середине черепа, за глазными яблоками).
Пазухи представляют собой своеобразные пустоты, которые уменьшают вес черепа, участвуют в формировании и звучности голоса, в процессе обоняния, а также служат амортизаторами при травмах лицевого скелета.
Они также выполняют защитную функцию: при попадании в носовую полость чужеродных частиц и бактерий происходит раздражение слизистой оболочки носа, начинается чихание, и частицы эвакуируются из организма вместе со слизью. Но если защитные силы организма ослабевают, в пазухи из носовых ходов могут попасть бактерии и вызвать сильное воспаление, что мы и наблюдаем при развитии острых проявлений болезни.
Почему гайморовы пазухи воспаляются чаще?
Среди воспалений околоносовых пазух острый гайморит — воспаление верхнечелюстных пазух — диагностируется чаще всего. И тому есть несколько причин:
- верхнечелюстные пазухи самые большие по объёму; соединены с носовой полостью с помощью соустий — небольших отверстий, покрытых слизистой оболочкой (эти отверстия довольно узкие, и даже небольшой отёк слизистой при малом воспалении может затруднить выход слизи из них, а образовавшаяся и скопленная слизь при отсутствии надлежащего оттока становится мощным катализатором, если воспалительный процесс развивается вначале в соседних.).
Виды острого гайморита
Выделяют катаральную и гнойную форму гайморита.
Название «катаральный» происходит от медицинского термина «катар», обозначающего «течь, стекать». То есть при такой форме гайморита довольно быстро развивается воспаление слизистой оболочки и её отёк. Вначале изменения касаются только слизистой оболочки. Воспаление при гайморите этой формы сопровождается сильно выраженной отёчностью слизистой — она заметно увеличивается в размерах и, как следствие, чуть позже образуется прозрачная слизь. Только благодаря своевременно начатому лечению удаётся не допустить перехода катаральных форм в гнойные гаймориты, которые с большой долей вероятности могут стать хроническими.
При гнойных гайморитах, непосредственный контакт гноя со слизистой перерождает её, причём довольно быстро и что самое опасное - безвозвратно. Таким образом, при неправильном лечении или вовсе его отсутствии, можно очень легко и просто пополнить армию лиц, страдающих хронической формой гайморита.
Причина появления гнойной формы гайморита (острого синусита) — бактерии. В выделяемой слизи содержатся стрептококки, стафилококки, реже — пневмококки и грибы, что приводит к появлению гнойного содержимого в самой пазухе.
Причины развития гайморита
Острый гайморит могут спровоцировать следующие факторы:
- простудные заболевания;
- вирусные инфекции: ОРВИ, корь, грипп и др.;
- аллергические реакции;
- повреждения и травмы носа;
- недолеченные зубы, корни зубов, входящие в полость гайморовой пазухи, воспаления дёсен.
В медицине принято выделять два способа проникновения инфекции в верхнечелюстные пазухи: когда инфекция проникает из слизистой носовой полости в гайморову пазуху или когда инфекция током крови и общим воспалением развивается непосредственно в гайморовой пазухе.
Спровоцировать гайморит (помимо бактерий) могут факторы, препятствующие нормальной циркуляции воздуха и выходу слизистых масс из пазух. К ним относят:
- искривлённую перегородку носа;
- аденоиды;
- кисту;
- полипозные образования;
- и др.
К нарушению процесса выхода слизистых масс из пазух и дальнейшему лечению могут также привести неблагоприятные условия окружающей среды — пыль, загазованность, работа на вредном производстве.
Симптомы
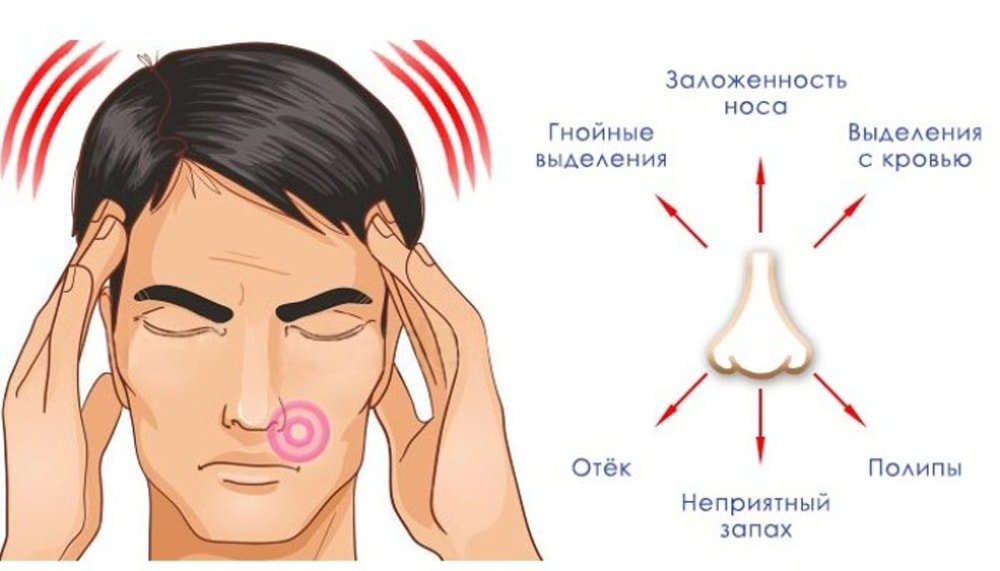
К симптомам острого гайморита относят:
- боль в области щёк под глазами;
- боль в глазничной области;
- давление на зубы и зубная боль;
- головные боли;
- болевые ощущения при наклоне головы вперёд (боль «отдаёт» в затылок и лоб; по характеру ощущения напоминают боль при мигрени; как правило, к вечеру болевые ощущения усиливаются);
- затруднённое носовое дыхание;
- чувство непрекращающейся заложенности носа (она может сопровождаться зудом, чиханием, сухостью);
- характер слизистых выделений, помогает определить тяжесть заболевания (прозрачные выделения при лёгкой форме болезни и густые зелёного оттенка при гнойной форме);
- плохой запах из из носа и ротовой полости (нос и глотка соединены между собой, при гайморите гной скапливается в пазухах и вызывает запах изо рта; причём от него проблематично избавиться, даже почистив зубы);
- «слезятся» глаза;
- появляется гнусавость в голосе;
- нарушенное обоняние;
- высокая температура тела от 37,5 до 39°С — ответная реакция организма на присутствие инфекции;
- повышенная утомляемость, снижение аппетита, проблемы со сном;
- отёчность век, скул, области около носа;
- боль при надавливании на область расположения пазух.
Возможны ли осложнения при остром гайморите?
При запоздалой терапии или отсутствии правильно подобранного лечения, острый гайморит может перейти в хроническую форму и привести к развитию целого ряда других серьёзных осложнений.
Хронизация воспаления в пазухах — наиболее распространённое осложнение при остром гайморите. Хроническая форма требует продолжительного грамотного лечения.
Инфекция из верхнечелюстных пазух может попасть в средний отдел уха и спровоцировать там сильный воспалительный процесс (отит). Отиту сопутствуют резкие болевые ощущения в ухе, происходит снижение слуха, может подняться температура тела.
С гайморитом связывают заболевания троичного нерва, так как он близко расположен к очагу воспаления. Это состояние характеризуется стреляющими болями лица. Пациенты описывают свои ощущения как удары током. Подобный неврит лечить крайне тяжело.
Возможны осложнения гайморита, связанные с глазами. При воспалении мы наблюдаем отёчность век, боль при нажатии на глазницу, может начать «падать» зрение. Попадание гноя в глазницу и тромбоз вен могут привести к потере зрения и даже потере самого глаза (панофтальмит).
Самое страшное последствие гайморита — воспаление оболочки мозга (менингит). Подобное осложнение развивается при длительных и неправильных попытках самостоятельно вылечить воспаление пазух.
Другие встречающиеся осложнения гайморита у взрослых: периостит челюсти, менингоэнцефалит, синус тромбоз , вплоть до генерализованного заражения крови (сепсиса).
Помните, гайморит с осложнениями лечить гораздо труднее, поэтому очень важно своевременно обратиться за квалифицированной помощью к ЛОР специалисту.
Как проводится диагностика?
Лечение острого гайморита у взрослых и детей необходимо проводить под контролем опытного оториноларинголога.
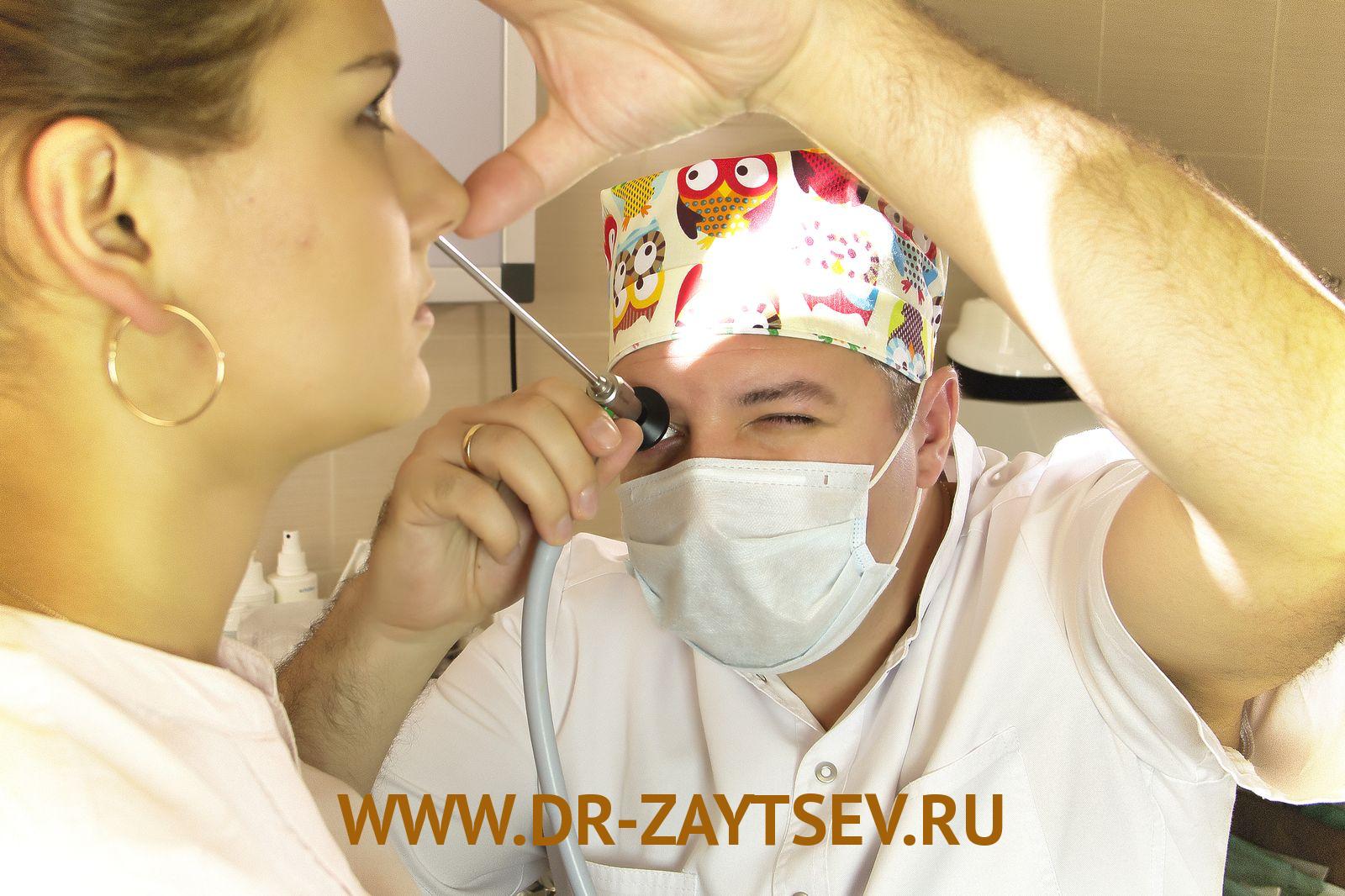
На приёме ЛОР-врач соберёт анамнез и проведёт осмотр носовой полости. Болевые ощущения при пальпации области под глазами на уровне щёк подскажут о наличии в пазухах воспалительного процесса.
Надёжным методом диагностики является рентгеновское исследование. Но маленьким детям и беременным женщинам рентген не назначается. Им показаны КТ и ультразвуковое обследование пазух носа - синуссканирование.
Для получения полных сведений о заболевании проводятся риноскопия и эндоскопия носовой полости и носоглотки.
Методы лечения острого гайморита
Заболевание самой лёгкой степени не требует использования каких-то специальных мер и антибактериальных средств для лечения. Достаточно принимать противовоспалительные препараты для снятия общих симптомов и использовать сосудосуживающие капли, чтобы снять отёчность и облегчить выход слизи.
С помощью антибиотиков лечат гайморит с гнойной формой (например, «Амоксиклав»).
Терапию острой формы заболевания лучше дополнить промыванием носовой полости и околоносовых пазух. Наиболее эффективный метод лечения гайморита это — промывание по Проетцу, более известный как метод «кукушка».
Закрепить эффект лечения гайморита помогут физиотерапевтические процедуры и орошения полости носа антисептическими средствами.
Промывание «кукушка»: описание метода лечения гайморита
Метод «кукушка» - процедура безболезненная и, главное, результативная. Благодаря консервативному лечению эффективно вымываются из пазух гнойные массы, слизистые выделения вместе с патогенными микроорганизмами, слизистая улучшает свою работу, заложенность носа снижается, и воспаление стихает. В некоторых случаях благодаря промыванию по Проетцу получается избежать пункции. Как же проводят эту процедуру?
Пациент удобно располагается, лёжа на кушетке, лицом кверху. ЛОР-врач осторожно вливает в одну ноздрю антисептик («Хлоргексидин», «Фурацилин», «Мирамистин» и др.). И одновременно с помощью специальной металлической оливы, соединённой медицинским отсасывателем, высасывает этот промывочный раствор, но уже из другой ноздри. Манипуляцию повторяют по три раза с каждой стороны, стерильным пластиковым шприцем объёмом двадцать мл. Вся процедура длится около пяти минут.
Пункция при гайморите
Если все консервативные методы лечения гайморита не помогают, ЛОР-врач предложит сделать прокол верхнечелюстной пазухи. Эта мера необходима, поскольку скопившийся в пазухе гной, как мы уже знаем, может привести к тяжёлым последствиям вплоть до воспаления мозга.
В ходе процедуры оториноларинголог высвобождает гнойное содержимое пазух и вводит в пазуху лекарство. Прокола бояться не надо — перед процедурой проводится обезболивание: ЛОР-врач вводит в носовой проход пациента, сидящего в кресле, ватный тампон, смоченный в растворе лидокаина. Это совершенно безопасно и не требует подготовки пациента.
Как только анестезия подействует, оториноларинголог, используя иглу Куликовского, аккуратно вводит её в пазуху через носовую полость. С помощью шприца гнойное содержимое отсасывается наружу. Как только гнойные массы полностью извлечены, проводится промывание. В течение нескольких дней после процедуры пазуху нужно продолжать промывать.

«ЛОР клиника Доктора Зайцева»
Наша клиника специализируется на лечении заболеваний уха, горла и носа. Самое современное оборудование, собственные методики и опытные специалисты — вот три составляющие, которые позволят вам произвести лечение острого гайморита быстро, безопасно и эффективно. Постоянные клиенты нашей клиники замечают, что наши цены остались на уровне 2013 года!
При появлении первых признаков гайморита, пожалуйста, не откладывайте визит к врачу. Звоните и записывайтесь — мы всегда готовы вам помочь!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!





Здравствуйте.
Формируется фурункул (если уже не сформировался).
Воспалительный процесс распространяется вниз.
Положите на инфильтрат любую антибактериальную мазь, может принять антибиотик широкого спектра действия, парацетамол.
Завтра непременно и обязательно надо идти на прием к хирургу.
Варианта развития события два: или инфильтрат купируется или будет абсцесс, который придется вскрывать.
С лицом не шутят.

Распрастраненное воспаление от гнойничка сверху
Обработка мирамистин
Нужно к хирургу конечно обратиться
И примочки левомиколь

Сделайте как я сказал и завтра к врачу.
Если поднимется высокая температура, то можно и скорую вызвать.

Там однозначно формируется какой- то гнойник. До завтра можно понаблюдать, а завтра лучше показать хирургу. Приложите Левомеколь.

Екатерина, здравствуйте !
Но фото, на самом верху определяется воспаленный прыщ, а от него вниз по лифатическим путям тянется воспалительная дорожка !
Чаще всего , подобное случается при попытке выдавить из прыща содержимое , но это условие не является обязательным ! Не исключено , что в ближайшие часы инфекция дойдёт до шейных лимфатических узлов и они увеличатся в размерах !
Вам необходимо лечение :
- ОБРАБОТКА РАСТВОРОМ МИРАМИСТИНА, НАЛОЖЕНИЕ ПОВЯЗКИ С ЛЕВОМЕКОЛЕВОЙ МАЗЬЮ ;
- ЦЕФТРИАКСОН 1,0 Г. ВНУТРИМЫШЕЧНО, 2 РАЗА В ДЕНЬ;
- ОЧНЫЙ ОСМОТР ХИРУРГА ЗАВТРА УТРОМ (Для того, чтобы вскрыть гнойник , если при очном осмотре обнаружатся признаки нагноения) .
Повда для паники нет, но лечение нужно организовать как можно раньше, для того, чтобы остановить распространение инфекции !
Удачи Вам !
Возникнут вопросы, - напишите !
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте, возможно это воспалительный инфильтрат . Наружно используйте крем Фуцидин 2-3 раза в день . Если будет нарастать то консультация хирурга

Здравствуйте, Ирина. Вы описываете картину опоясывающего герпеса.
Принимайте внутрь таб валацикловир 1000 мг 3 раза в день 7 дней, наружно крем неотанин 2 раза в день 10-14 дней.
Марина, подскажите пожалуйста, если нет в аптеке валацикловира, ацикловир можно? И какую дозировку тогда?


Здравствуйте. Непременно приём антигистаминного препарата. Если имело место выдавливание гнойничкового элемента, следует начать приём антибиотиков + пробиотик. Посещение доктора обязательно

Совершенно точно это опоясывающий герпес. Только самое его начало. Развивается на лице медленно, может даже без пузырьков быть
Внутрь принимайте таб валацикловир по 1000 мг 3 раза в день 7 дней
Наружно можно использовать зовиракс дуо 2 раза в день
Если появятся пузырьки, то смазывать из лосьон ом неотанин
Кристина, подскажите пожалуйста, если нет в аптеке валацикловира, ацикловир можно? И какую дозировку тогда?

Доброго дня вам.
Да, можно на ацикловир заменить 800 мг 5 раз в день на 7 дней
Кристина, поняла, спасибо за ответ! Подскажите ещё пожалуйста, возле глаза на внутренней стороне тоже появилось высыпание, пузырьков пока нет, чем мазать у глаза? И ещё, тот факт, что внутри под кожей такая твёрдая шишка, это нормально? И какое примерно время оно проходит?

Проходит около недели до 10 дней примерно на оне лечения
То, что возле глаза появилось - нормально, так как вирус распространяется по ходу ветвей нерва.
Мазать так же зовиракс дуо
Можно добавить ещё антигистаминное в виде Цетиризина по 1 таб 1 раз в день на 10 дней
Кристина, а то что боль в голову идёт такая сильная и то, что шишка на лбу такая выпуклая и твёрдое внутри, это нормально? Будто там под кожей что-то

В голову идёт боль потому что вирус Распространяется по ветви троцничного нерва. Это очень больно и боль головная.
Можете принимать солпадеин фаст по 1 таблетке шипучей до 3 раз в день, например


Здравствуйте, похоже на проявления опоясывающего герпеса. Внутрь валацикловир 1000мг 3 раза в день 7 дней. Наружно спрей неотанин 3 раза в день, при появлении пузырьков - подсушивайте фукорцином. Старайтесь не тереть, не мочить высыпания. При сильных болях можно внутрь любое обезболивающее(найз, нимесил)
Читайте также:

