Может ли идти кровь из носа при раке мозга
Обновлено: 25.04.2024
Лейкемия и простуда - как не перепутать две болезни? Симптомы рака крови
Лейкемию или рак крови часто в простонародье называют белокровием. При этом онкологическом заболевании происходит нарушение процесса образования клеток крови в костном мозге, что приводит к бесконтрольному росту и мутации лейкоцитов, которые подавляют развитие здоровых кровяных телец.
Лейкемия не знает возрастных ограничений и может поразить людей любого возраста. Болезнь может быстро прогрессировать и привести к летальному исходу в течение 6 месяцев, если носит острый характер. Чаще симптомы лейкемии нарастают постепенно, поэтому больной и его врач не замечают, как начинается заболевание. В этом случае болезнь носит хронический характер и на начальной стадии ее симптомы схожи с проявлениями простуды.
Повышенную температуру, быструю утомляемость и постоянный озноб человек поначалу списывает на обычную простуду, никаких подозрений на онкологию на этом этапе у него не возникают. Лечение инфекции он проводит самостоятельно в домашних условиях или под наблюдением врача, который назначает ему принимать противопростудные средства. Примечательно, что недомогание при лейкемии может действительно пройти после приема лекарств, но уже очень скоро дальнейшее деление патологических клеток крови приводит к ухудшению состояния и повторному проявлению симптомов простуды.
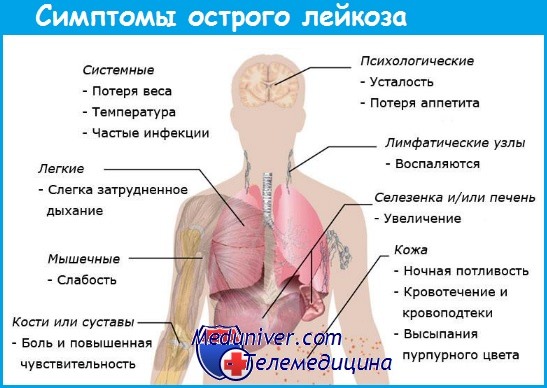
Человек, у которого рак крови, начинает часто болеть. Дело в том, что белые клетки крови - лейкоциты являются главными борцами со всеми инфекциями, а при лейкемии их функции ослабевают и иммунитет становится слабым. Соответственно, организм человека оказывается более уязвимым к любой болячке. Конечно, это не главный отличительный симптом лейкемии от простуды, но если вы часто простужаетесь обязательно надо пройти обследование, чтобы исключить развитие злокачественной болезни.
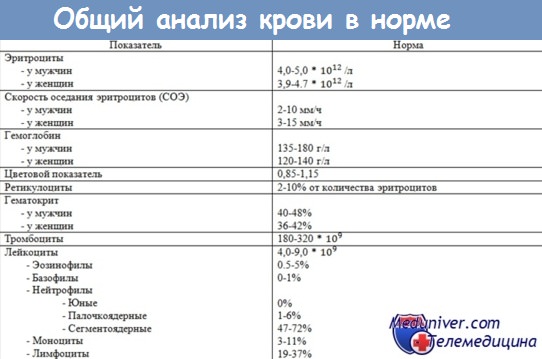
Для диагностики лейкемии необходимо сдать анализ крови, по результатам которого можно обнаружить заболевание еще до проявления характерных симптомов. Низкий гемоглобин, увеличение количества лейкоцитов и уменьшение количества тромбоцитов требуют более тщательного обследования. Если повторные анализы также указывают на патологическое изменение состава крови, то врач направляет пациента на биопсию костного мозга, чтобы поставить точный диагноз.
Как правило, опытные врачи выявляют хроническую лейкемию уже во время обычного осмотра. Первым делом врач должен проверить, не является ли кожа пациента аномально бледной. Этот симптом при лейкемии неизбежен и является результатом анемии - дефицита красных кровяных телец. Больной чувствуют постоянную усталость и отсутствие сил. Он целые сутки может спать, а проснувшись сказать, что не выспался.
Следующим распространенным симптомом лейкемии является увеличение лимфоузлов, селезенки и печени. Пораженные раком лейкоциты скапливаются в лимфоузлах и развиваются в них дальше, поэтому при лейкемии узлы могут увеличиваться многократно в диаметре, а механическое нажатие на них вызывает боль различной степени интенсивности, что должно насторожить человека. Увеличение лимфоузлов может привести к сдавливанию трахеи и крупных сосудов. Из-за этого нарушается дыхание, появляются кашель и одышка.
Увеличение печени при лейкемии не является критичным. Больших размеров при этом виде онкологии печень не достигает, чего нельзя сказать о селезенке, которая начинает активно расти уже на начальных этапах развития болезни и постепенно становится большой и плотной. Боли и дискомфорта при этом человек может не ощущать, что затрудняет диагностику лейкемии, особенно у пациентов с избыточной массой тела.
Рак крови способствует нарушению процессов выработки тромбоцитов, уменьшение количества которых приводит к плохой свертываемости крови. Поэтому человек больной раком крови часто сталкивается с кровотечениями и синяками. Любое легкое столкновение тела с твердым предметом может привести к появлению синяка, при этом сам человек может и не вспомнить, где и когда он получил этот синяк. Кроме того, при лейкемии на теле появляются мелкие пятнышки синего цвета, похожие на звёздочки.
Больному лейкемией опасны даже неглубокие порезы, царапины, носовые кровотечения и кровотечение десен, так как все они могут привести к серьезным потерям крови. У женщин на фоне заболевания наблюдаются нарушение цикла, обильные менструации и спонтанные маточные кровотечения.
Раньше считалось, что лейкемия - неизлечимая болезнь. Сегодня медицина шагнула далеко вперёд. При своевременной диагностике и начале лечения рак крови можно победить в 90% случаев. Легче всего вылечить лейкемию у детей. Главное вовремя обратиться к врачу, так как чем раньше начать лечение лейкемии, тем больше шансов на полное выздоровление.
Сепсис — тяжелое состояние, которое развивается в результате системной воспалительной реакции организма человека на инфекцию. В результате попадания в кровь микроорганизмов (бактерий, грибов), вирусов и продуктов их жизнедеятельности нарушается работа внутренних органов, и в конечном итоге это может привести к гибели пациента. В народе сепсис часто называют «заражением крови». [1]
У онкологических пациентов риск сепсиса повышен исходно. Его развитию способствуют снижение иммунитета (как в результате самого онкозаболевания, так и в результате побочного эффекта от проводимой терапии — химиотерапии, лучевой терапии), осложнения серьезных хирургических вмешательств и прогрессирование основного онкопроцесса (распад очагов и некроз тканей, формирование «входных ворот» для инфекции). В «Евроонко» есть всё необходимое, чтобы вовремя выявить это осложнение и провести эффективную интенсивную терапию. Как правило, сепсис лечится в условиях отделения реанимации и интенсивной терапии.
«Не совсем понятно. Выходит, сепсис – та же инфекция, просто более тяжелая? Вроде как заражение всего организма?»
Не совсем так. Между обычной инфекцией и сепсисом есть принципиальная разница.
Инфекция развивается, когда болезнетворные агенты — например, бактерии, грибы или вирусы — попадают в организм в конкретное место (локальный очаг), повреждают органы. Естественно, наш иммунитет пытается дать «чужакам» отпор. У человека возникают определенные симптомы. Некоторые инфекции протекают легко, некоторые — смертельны. Онкологические больные находятся в группе повышенного риска. Инфекция, которая в норме не опасна для здорового человека, может стать для него фатальной из-за снижения защитных сил организма.
Сепсис – это патологический процесс, отражающий генерализованную воспалительную реакцию организма на инфекцию любого происхождения с развитием нарушения функции внутренних органов и систем. Онкологические больные также находятся в группе повышенного риска. [2,3]
Бактериемия и септицемия у больных раком
Разберемся немного в терминах. Иногда от врача можно услышать такие непонятные слова, как «бактериемия» и «септицемия».
Бактериемией называют состояние, когда в крови человека присутствуют бактерии. Ее выявляют с помощью посева крови. Считается, что в норме кровь должна быть стерильна. Впрочем, некоторые исследования показали, что даже в крови здоровых людей могут находиться бактерии, но в целом это не доказано.
Бактериемия может возникать при некоторых инфекциях, например, при брюшном тифе, туляремии, сибирской язве. При пневмонии (воспалении легких) и менингите она уже считается тяжелым осложнением. Если бактерии попали в кровь, и иммунитет слишком бурно начал на них реагировать, развивается септицемия — одна из форм сепсиса.
Отдельно выделяют септикопиемию — тут добавлено греческое слово «пио», которое переводится как «гной». Это такой сепсис, при котором по всему организму появляются гнойники. При этом состояние больного еще больше ухудшается. [5]
Самая тяжелая форма сепсиса — септический шок. Его диагностируют, когда у пациента имеется стойкая гипотензия (снижение артериального давления) или гипоперфузия (недостаточное кровоснабжение) тканей органов, что приводит к нарушению функции органов и систем. У таких пациентов высок риск гибели. [6,7]

Причины возникновения сепсиса у больных раком
Существует несколько причин, из-за которых риск сепсиса у онкологических больных повышен: [4,8]
- Эти пациенты часто и подолгу находятся в клиниках. Существует такое понятие, как внутрибольничная инфекция: как бы строго персонал больницы ни придерживался правил асептики и антисептики, как бы тщательно ни проводили уборки и ни включали ультрафиолетовые лампы — стопроцентной стерильности достичь невозможно, в медицинском учреждении всегда будут циркулировать микробы. Некоторые из них становятся особенно опасными, потому что постоянно существуют бок о бок с антибиотиками и успевают выработать к ним устойчивость.
- Прогрессирование онкопроцесса в виде распада опухолевых очагов, некроза пораженных тканей организма.
- Химиопрепараты атакуют все быстро размножающиеся клетки без разбора: и раковые, и здоровые. Из-за этого могут развиваться осложнения, одно из них — снижение иммунитета.
- Организм многих онкологических больных ослаблен: из-за возраста, злокачественной опухоли и сопутствующих заболеваний, проблем с питанием. Естественно, в такой ситуации снижаются защитные силы организма.
- Для лечения в онкологии часто прибегают к инвазивным процедурам, хирургическим вмешательствам. Когда организм готов неправильно реагировать на инфекцию, сепсис может возникнуть даже из-за укола иглой, не говоря уже, например, о серьезных полостных операциях в брюшной полости.
Врачи в онкологической клинике должны внимательно наблюдать за состоянием пациентов, знать первые симптомы сепсиса, уметь его диагностировать и своевременно начать проведение терапии. Основная задача — не допустить развития сепсиса, а в случае его возникновения — оказать эффективную помощь. Именно так работают в «Евроонко». Мы — одна из немногих клиник в Москве, где проводится анализ крови на активность эндотоксина (составляющая оболочки грамотрицательных бактерий, диагностика грамотрицательного сепсиса).
Какие специфические бактерии обычно вызывают сепсис у пациентов с раком?
Причиной сепсиса могут стать самые разные микроорганизмы — как в результате внутрибольничной инфекции, так и заражения вне стен клиники. Согласно некоторым данным, более чем в половине случаев (52,9%) виновниками септицемии становятся грамположительные бактерии, в частности, стафилококки, стрептококки и энтерококки.
На втором месте (41,6%) — грамотрицательные бактерии: кишечные палочки, синегнойные палочки, протеи, клебсиеллы.
Реже встречается сепсис, вызванный грибками (4,1%), обычно кандидами — возбудителями молочницы.
Зачастую анализы показывают, что микроорганизмы, которые поселились в теле пациента, устойчивы ко многим антибиотикам. Поэтому подбор эффективного антибактериального лечения может стать непростой задачей. [4,9]
Симптомы сепсиса при раке
Сепсис может проявляться разными симптомами, и они бывают выражены в различной степени. Иногда его сложно распознать из-за незначительных проявлений, легко спутать с другими состояниями, такими как инсульт, инфаркт, тромбоэмболия легочной артерии, анафилактический шок. Существуют специальные критерии, которые помогают врачам выявить начинающуюся септицемию и понять, что пациенту требуется обследование, лечение.
Например, если обнаружены два симптома из этого списка, диагностируют синдром системного воспалительного ответа:
- температура тела менее 36° C или более 38° C;
- частота сердечных сокращений более 90 ударов в минуту;
- частота дыхания более 20 в минуту;
- парциальное давление углекислого газа в крови более 32 мм рт. ст.;
- количество лейкоцитов в крови менее 4 000 или более 12 000 на литр.
Существуют критерии сепсиса по «быстрой» шкале qSOFA. Если есть все три из списка, скорее всего, это сепсис, и нужно провести обследование:
- частота дыхания более 22 в минуту;
- систолическое (“верхнее”) артериальное давление 100 мм рт. ст. или менее;
- изменение сознания.
Есть более точная шкала SOFA, она учитывает симптомы и результаты обследования.
В целом, наиболее распространенные симптомы сепсиса: — повышение температуры тела, увеличение частоты сердечных сокращений, повышенная потливость, учащенное дыхание. При септическом шоке состояние резко ухудшается, падает артериальное давление, возникает спутанность сознания, ноги, руки и губы становятся холодными, синюшными. Возникают симптомы нарушений функций различных органов. Например, при поражении почек уменьшается суточный объем мочи, легких — развивается одышка, дыхательная недостаточность. [1,2,4]
Обычно сепсис диагностируют по результатам комплексного обследования, оно включает различные исследования и анализы.
В «Евроонко», помимо необходимого базового лабораторного обследования, проводится микробиологическое исследование биосред организма с определением чувствительности к антибактериальным препаратам, анализ крови на уровень прокальцитонина, анализ крови на активность эндотоксина в крови. Это помогает быстро выявить пациентов из группы повышенного риска, диагностировать сепсис на ранних стадиях и контролировать эффективность проводимой терапии в динамике.
Методы лечения сепсиса при раке
Лечение при сепсисе носит комплексный характер. Основные направления:
- Если есть очаг инфекции — его нужно ликвидировать, например, вскрыть и ликвидировать гнойный очаг.
- Лечение антибактериальными препаратами, к которым чувствителен возбудитель (в случае с грибками — противогрибковые препараты). Акцент на оригинальность и современность препаратов.
- Препараты, которые помогают стабилизировать кровообращение: вазопрессоры (сосудосуживающие), инотропные (увеличивающие силу сердечных сокращений).
- Экстракорпоральные методы дезинтоксикации — фильтрация крови (гемосорбции, гемофильтрации, гемодиализ, плазмообмен).
- Инфузионная терапия — внутривенные вливания растворов через капельницу.
- При необходимости — искусственная вентиляция легких, переливание компонентов крови.
Нами применяется инновационная методика лечения сепсиса и септического шока — селективная сорбция эндотоксина на картриджах для экстракорпоральной гемоперфузии Toramyxin PMX-20R, сорбция цитокинов на адсорбере Cytosorb. Во время этих методов лечения кровь пациента пропускают через специальный фильтр, который очищает ее от токсинов и медиаторов воспаления. Этот метод помогает эффективно бороться с сепсисом, вызванным грамотрицательной и смешанной флорой.
Прогнозы на выздоровление
Смертность при сепсисе составляет от 10 до 40%. Среди пациентов, у которых развился септический шок, она выше. Прогноз главным образом зависит от трех факторов: [2]
- от того, насколько правильно и своевременно был установлен диагноз, начато лечение;
- от особенностей, физиологии организма пациента;
- разновидности и характеристик инфекционного агента.
В клиниках «Евроонко» в Москве и Санкт-Петербурге работают отделения реанимации и интенсивной терапии, оснащенные всем необходимым оборудованием. У нас есть все возможности для того, чтобы быстро и в полном объеме оказать помощь пациенту в состоянии любой степени тяжести.
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.

Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга

На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга; покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга; , особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
По статистике, опухоль в носу чаще развивается у мужчин, чем у женщин. Опухоль пазух носа в 3/4 случаев развивается в области верхнечелюстного синуса, в 10-15% в самом носу. Прочитайте больше о том, откуда берется рак носа и что такое рак носа. Узнайте, какие бывают признаки рака носа. Изучите методы диагностики рака носа.
Как развивается рак носа?
Вдыхание определенных химических веществ или пыли на рабочем месте может увеличить риск появления параназального синуса и рака носовой полости. Все, что обуславливает большую вероятность заболевания, называется фактор риска. Наличие либо отсутствие фактора риска не говорит о том, что у человека будет или не будет рак, то есть такие факторы риска являются только вспомогательными и необходимо просто стараться по возможности их избегать, а при их наличии чаще проходить диагностические процедуры.
Факторы риска развития рака носовой полости следующие:
- При работе с определенными химическими препаратами или при наличии пылевого загрязнения рабочего места, например, на следующих рабочих местах: мебельное производство, лесозаготовительная работа, деревообработка (столярные работы), обувная промышленность, металлургия, мучные или хлебопекарные работы.
- Инфицирование вирусом папилломы человека (ВПЧ).
- Мужской пол и возраст от 60 лет.
- Табакокурение.
Специалисты, проводящие лечение рака носоглотки за рубежом, отмечают что какие причины могут вызывать и другие типы онкологии.
Симптомы рака носа
Существуют такие признаки рака носа:
- Заблокированные синусы, которые не очищаются, или синусовое давление.
- Головные боли или боль в области синуса.
- Насморк.
- Носовые кровотечения.
- Комок или незаживающая язва в носу.
- Уплотнение на лице или нёбе.
- Онемение или покалывание лица.
- Отек или другие проблемы с глазами, такие как двоение в глазах или косоглазие.
- Боль в верхних зубах, шатающиеся зубы, увеличение расстояния между ними. Могут перестать подходить зубные протезы.
- Боль или давление в ухе.
Но поскольку такие размытые симптомы бывают при разных заболеваниях, для уточнения диагноза необходимы диагностические процедуры, которые обязательно входят в цены на лечение рака за границей.
Прогрессивные методы диагностики рака носа за рубежом
- Общий осмотр пациентаи сбор информции о нем и его здоровье, изучение истории болезни пациента. Производится качественный осмотр всего тела пациента, в том числе изучение на присутствие визуально заметных признаков болезни, таких как уплотнения, увеличенные лимфузлы и тому подобных, которые могут вызвать подозрение. Также доктор полностью изучит привычки и стиль жизни пациента, а также узнает о болезнях, которыми переболел человек, и о проведенном лечении.
- Общий осмотр носа, лица и шеи. Во время такого рода обследования врач смотрит в нос с помощью небольшого зеркала с длинными ручками, чтобы проверить все подозрительные области, а также проверяет лицо и шею на предмет припухлостей или увеличенных лимфатических узлов.
Развернутый анализ крови. При нем измеряется количество и качество лейкоцитов, эритроцитов и тромбоцитов. Анализ проводят для проверки общего состояния здоровья. Врачи также могут использовать анализ крови для получения базовых показателей, которые они могут использовать для сравнения качественного состава крови во время и после лечения.
Анализы крови на химическую активность - измеряется количество определенных химических веществ в крови. Они показывают, насколько хорошо функционируют определенные органы, такие как почки. Они также могут помочь обнаружить аномалии, такие как рак, который распространился на другие области тела.
Панендоскопия - это процедура, которая сочетает в себе носовую эндоскопию, ларингоскопию, эзофагоскопию и иногда бронхоскопию. Ларингоскопия использует эндоскоп для изучения гортани. Эзофагоскопия использует эндоскоп для обследования пищевода. Бронхоскопия использует эндоскоп для изучения дыхательных путей в легких. Врачи используют панендоскопию, чтобы заглянуть внутрь носа и у всех структур в горло. Обычно это входит в протокол проверки на рак головы и шеи. Панэндоскопия обычно проводится под общей анестезией в операционной. Это позволяет врачу тщательно изучить горло и избавит пациента от дискомфорта от пробуждения во время процедуры.
- Точечная аспирация: взятие образцов клеток с использованием тонкой иглы.
- Предварительная биопсия: удаление части области ткани, которая выглядит ненормально.
- Экспериментальная биопсия: удаление всего участка тканей, который выглядит ненормально.
В процессе диагностических процедур определяется природа опухоли - то есть является ли она доброкачественной или злокачественной, а также после проверки пазух носа и носовой полости в клиниках Израиля проводятся тесты, чтобы выяснить, распространились ли раковые клетки в области околоносовых пазух и полости носа или в другие части тела.
В результате проведения детального и подробного исследования определяется стадия болезни - от 0 до IV исходя из степени роста и проникновения образования в другие ткани и органы. Например, при 0 стадии новообразование еще покинуло пределы слизистых оболочек, а уже на IV стадии присутствует метастазирование в другие отдаленные органы. Определение стадии онкозаболевания играет огромную роль при выборе тактики терапии и выяснении прогноза для заболевания.
Рак носа, пазух около носа – это злокачественное новообразование. Подобная опухоль сформирована из эпителия и очень быстро растет, при этом отличается особой агрессивностью. Новообразование может обладать разным оттенком, это зависит от его строения, течения онкологии носа.
Виды рака носовой полости
Рак слизистой носа может быть нескольких видов:
- плоскоклеточный. Он возникает из эпителиальных клеток, которые являются плоскими. Такой вид заболевания диагностируют в большинстве случаев (до 70%);
- аденокарционома. Ее развитие начинается с железистых клеток, отмечают подобный рак пазухи носа в 10-20% случаев;
- лимфома. В развитии заболевания принимают участие клетки иммунной системы. Если говорить об опухолях носовой полости, придаточных пазухах, то на него уходит примерно 5%. Важно изучить симптомы рака носа и понимать, когда необходимо идти к специалисту;
- меланома. Это опухоль, которая является злокачественной и образовывается из пигментных клеток. Ее диагностируют у 3% пациентов;
- эстезионейробластома. Данный рак околоносовых пазух встречается очень редко, он развивается из клеток нервной системы.
Факторы риска
Конечно, есть категории людей, которые больше склонны к развитию рака носа и околоносовых пазух. К ним стоит отнести тех, кто:
- курит. Рак пазухи носа часто возникает у курильщиков, ведь они регулярно подвергают свое здоровье риску;
- работает с мучной пылью, древесиной на протяжении длительного периода времени. Также способствует развитию злокачественных опухолей участие в изготовлении кожаных изделий, текстильной продукции;
- контактирует с радием, изопропиловым спиртом, пылью (хромовой, никелевой), растворителями, которые используют для производства обуви, мебели, формальдегидом, клеем. Такие причины онкологии носа являются самыми распространенными;
- имеет гайморит, ринит в хронической стадии;
- злоупотребляет спиртными напитками;
- проживает в местах, где отмечают неблагоприятную экологию;
- у кого диагностировали вирус папилломы, он может служить признаком рака носа.
Симптоматика рака при которой нужно обратиться к врачу
Симптомов довольно много, которые указывают, что на то, что человек болен раком носа и околоносовых пазух:
- довольно долго забит нос;
- он ощущает боль в области под глазами и над ними;
- отмечается непроходимость носового хода с одной стороны;
- часто из носа идет кровь. Этот симптом рака околоносовых пазух сразу должен насторожить;
- имеются гнойные выделения, которые появляются из ходов носа. Данный признак рака носа уже намекает на болезнь и с этим нужно идти к врачу;
- снижается обоняние;
- в области лица могут появляться болевые ощущения, оно может также неметь;
- шатаются зубы;
- небо, нос, лицо становятся припухлыми. Эти симптомы рака носа известны и сразу бросаются в глаза;
- все время текут слезы;
- отмечают такой признак рака носа, как ухудшение зрения, пучеглазие с одной стороны;
- сложно открыть рот, присутствуют некие затруднения;
- увеличиваются лимфоузлы в области шеи.
Вышеперечисленные симптомы рака носа и околоносовых пазух должны обратить на себя внимание и заставить обратиться к онкологу онкологического центра «София» в Центральном округе.
Диагностика
Самое важное вовремя обнаружить заболевание. Если определить рак слизистой носа на ранней стадии, то можно будет говорить о положительном результате лечения. Изначально ведется беседа с врачами, которым пациент рассказывает, что его беспокоит, когда это началось, описывает первые признаки рака носа.
После осмотра специалисты направляют пациента на обследование, чтобы подтвердить диагноз рака полости носа либо опровергнуть его. С этой целью проводят:
- рентгенологическое обследование пазух. Этот метод дает возможность увидеть наличие пазух, определить, есть ли рак слизистой носа, воспаление в области пазух, а также в лимфоузлах, которые находятся поблизости;
- компьютерную томографию. Если делать и использовать одновременно контрастирование, то данный метод диагностики рака околоносовых пазух будет более эффективным;
- магнитно-резонансную томографию. С ее помощью можно получить дополнительную информацию, определить вид опухоли (доброкачественная или злокачественная) и ответить на вопрос: может ли быть рак носа при имеющихся симптомах;
- биопсию. Данный метод предполагает отделение кусочка опухоли для подробного исследования. Биопсия считается обязательной частью обследования человека на рак пазух носа. С ее помощью можно поставить точный диагноз и определиться с лечением, его тактикой.
Лечение рака носа
Изначально важно рассказать врачу о симптомах рака носа. Полость, а также пазухи обладают сложной анатомией. Поэтому лечение заболевания должно проводиться с особой аккуратностью. Здесь рядом находятся кровеносные сосуды, нервы, которые являются очень важными. Также вблизи расположена сонная артерия, полость рта, глаза, головной мозг. Поэтому операция при диагнозе рак носа считается достаточно сложной. По возможности специалисты назначают консервативное лечение.
При диагностике рака околоносовой пазухи должна работать команда из таких врачей, как логопед, стоматолог, нейрохирург, реконструктивный, пластический хирург, хирург-онколог.
Благодаря подобному комплексному подходу можно обеспечить эффективное лечение рака носа, а также полную реабилитацию пациента (социальную, эстетическую, функциональную), возвращение к обычной жизни. К современным методам лечения рака носа, придаточных пазух стоит отнести следующие варианты:
- оперативное вмешательство открытого типа. Его проводят в случае наличия больших опухолей при диагнозе «рак носа», при этом делается резекция верхней челюсти. Также восстанавливают те структуры, которые были утрачены, для этого используют микрохирургические методики, имплантаты, выполненные в 3D;
- инвазивные эндоскопические вмешательства при онкологии носа, во время данного процесса не делают надрезы на лице. С помощью таких операций можно получить отличный результат в плане косметологии, свести к минимуму пребывание в стационарных условиях. И от этого результаты лечения онкологии носа не будут ухудшаться. Если предполагаются большие процессы, то перед началом оперативного вмешательства делают эмболизацию сосудов, которые обеспечивают опухоли питание, это минимизирует кровопотери;
- лучевая терапия. Такой вид лечения рака полости носа может иметь самостоятельный характер либо применяться одновременно с химиотерапией. В некоторых ситуациях используют IMRT, специальную методику в вопросе облучения при онкологии носа. Она уменьшает повреждения здоровых тканей, которые находятся вокруг;
- химиотерапия. Для лечения симптомов рака носа предлагаются стандартные режимы, но также применяются экспериментальные протоколы, при которых специалисты применяют таргетные лекарства, проводят внутриартериальную химиотерапию. Противоопухолевые лекарства вводят сразу в сосуды при лечении рака носа, чтобы на внутренние ткани и органы было минимальное токсическое воздействие.
Возможные осложнения
Когда заходит разговор об онкологическом заболевании, то здесь практически всегда появляются осложнения. Но их характер зависит от самого процесса, его распространения, анатомических структур, которые находятся рядом и вовлечены в этот процесс.
К наиболее распространенным осложнениям рака носа стоит отнести такие моменты:
- нарушается зрение. Когда рак носа находится на последней стадии, то заболевание просачивается в глаза, мозг, череп. Из-за такой патологии нарушается работа органов, а также зрение;
- возникают проблемы, связанные с едой. Поскольку при онкологии носа опухоль разрастается, человеку становится сложно открыть рот и жевать пищу. Эти моменты способствуют общему истощению, потере массы;
- есть риск, что произойдет рецидив заболевания;
- метастазирование. Если рак околоносовых пазух пребывает на последних стадиях, то могут пойти метастазы, во время которых будут поражаться лимфоузлы.
Профилактика
Есть определенные меры предосторожности, которые предотвратят рак носа, пазух:
- лечить воспаления хронического характера, а также доброкачественные новообразования, которые возникли в носе;
- во время работы на производствах, которые способны нанести вред здоровью, использовать средства, обеспечивающие индивидуальную защиту;
- отказаться от всех привычек, которые являются вредными;
- вовремя обратиться к врачу, если вы заметили симптомы рака пазух носа.
Куда обратиться
Если вы подозреваете, что у вас начинается онкология носа, вы увидели симптоматику и хотите провериться, не откладывайте прием к врачу на потом. Посетите специалиста онкологического центра «София». Он изучит признаки, симптомы рака носа, обследует вас и назначит лечение. Чтобы попасть на прием нужно заполнить форму на сайте либо позвонить по телефону 8 (495) 775-73-60. При своевременном обращении вы можете рассчитывать на эффективное лечение рака носа. Наша клиника находится в центре Москвы возле станции м. «Маяковская».
Читайте также:

