Может ли быть молочница от грибка стопы
Обновлено: 28.04.2024
Кандидоз ногтей (грибок ногтей) – это заболевание, которое чаще встречается у женщин-домохозяек и детей, а также рассматривается как профессиональное заболевание у людей, часто контактирующих с водой или работающих в условиях повышенной влажности и температуры. Также провоцирует развитие грибковых инфекций контакт кожи с растворами глюкозы и других углеводов, что часто встречается в кулинарии, кондитерских цехах, при переработке фруктов и овощей.
Причины кандидоза ногтей
Наиболее часто возбудителем кандидоза ногтей и околоногтевых валиков выступает Candida albicans, C.parapsylosis, Candida spp. Впервые с этими условнопатогенными бактериями человек сталкивается еще в периоде новорожденности – ведь грибы рода Candida живут на коже практически каждого здорового человека. И только при воздействии неблагоприятных факторов внешней среды (профессиональные вредности, прием антибиотиков и др.) или ослаблении иммунитета при ряде заболеваний (СПИД, вторичный иммунодефицит, сахарный диабет и др.) данный возбудитель обретает достаточно сил для того, чтобы вызвать поражение кожи, слизистых и ногтей.
Достаточно часто развитие кандидоза ногтей и валиков приводит к присоединению вторичной бактериальной инфекции. Известно, что из очага кандидоза возможно высеять в среднем около трех видов различных бактерий.
Клиника кандидоза ногтей
Начинается заболевание обычно с поражения ногтевого валика – кандидная паронихия (см.рисунок). Сначала в области валика появляется довольно сильная пульсирующая боль, валик краснее и отекает. Кожа непосредственно над валиком становится тонкой и блестящей. Он отделяется от ногтя, исчезает ногтевая кожица. При чистом кандидозе при надавливании на валик из-под него могут выделиться творожистые белые крупинки или желтоватый густой гной. Появление зеленого гноя с неприятным запахом при надавливании говорит о присоединении бактериальной инфекции.
К окончанию острого периода паронихии кожица над валиком начинает шелушиться, отек и краснота постепенно уходят. Ногтевой валик при этом остается плотным, шелушащимся, отделенным от ногтевой пластины. На нем могут образовываться болезненные трещины. Заболевание переходит в хроническую фазу. Довольно часто на этом этапе инфекция распространяется на ногтевую пластину.
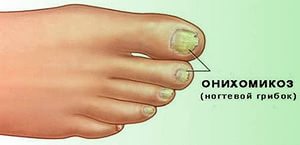
Поражение ногтевой пластины – кандидный онихомикоз – чаще всего является следующим этапом распространения кандидоза ногтей. При этом в первую очередь обычно поражается ногтевая лунка (проксимальный онихомикоз), и гораздо реже – свободный край ногтя (дистальный онихомикоз).
При поражении ногтевой лунки ноготь в этой области размягчается, начинает слоиться, приобретает сероватый цвет. Иногда при надавливании на ноготь видна флюктуация гноя под ногтевой пластиной. При запущенном процессе возможен полный лизис ногтя с разрушением ногтевой пластины.
Иногда кандидоз ногтей переходит на боковые поверхности пластины. При этом боковые края приподнимаются над ногтевым ложем, выглядят как бы подстриженными. Они уплотняются, желтеют и крошатся.
Основным признаком онихомикоза ногтей является появление продольных дугообразных бороздок и возвышений коричневого или желтоватого цвета. Они расположены параллельно ногтевой лунке или свободному краю ногтя.
При дистальном онихомикозе поражается свободный край ногтя. Из-за выраженного подногтевого гиперкератоза край ногтя приподнимается и выгибается вверх. При этом ногтевая пластина слоится, на ней появляются трещины. Цвет свободного края – коричневато-желтоватый. Выраженное изменение цвета ногтя может быть связано с присоединением бактериальной инфекции (чаще всего Pseudumonas spp.).
Диагностика кандидоза ногтей
Диагностика кандидоза ногтей обычно не представляет трудностей: при обнаружении типичной клинической картины производится соскоб с пораженной части ногтевой пластины, в котором обнаруживаются грибы рода Candida при микроскопии. Повышение титра микроорганизмов при повторных посевах говорит о прогрессировании процесса.
Лечение кандидоза ногтей
Лечение кандидоза ногтей должно быть комплексным, сочетать в себе применение системных антимикотиков и местного лечения. Обычно показанием к системному лечению является наличие перманентных изменений на ногтевой пластине – борозд и извилин, которые свидетельствуют о хроническом рецидивирующем течении заболевания. Также системное лечение назначается при сочетании онихомикоза с поражением кожи и слизистых.
При наличии паронихии в остром периоде, при обострении этого заболевания назначают местное лечение. Для начала назначаются горячие ванночки, которые способствую размягчению очага поражения на ногте. После таких ванночек легче обработать и удалить пораженный участок. Кроме того, горячие ванночки распаривают ноготь и ускоряют проникновение лекарств вглубь тканей. Обычно для ванночек используют раствор соды, марганцовки, борной кислоты.
После проведения ванночки на очаг поражения накладываются лечебные противогрибковые мази. Также большой эффективностью обладают различные красители – бриллиантовая зелень, йодная настойка, жидкость Кастеллани.
При остром течении паронихии ногтевой валик несколько раз в день обрабатывают антисептиками. Курс такого лечения длится обычно не менее трех недель.
Системное лечение кандидоза ногтей включает в себя назначение различных противогрибковых средств:
- Флуконазол 150мг\нед курсом до полутора месяцев
- Итраконазол до 400мг\сут в течение недели, или двумя короткими курсами (200мг\сут три дня, перерыв неделя, затем курс повторить)
- Кетоконазол 200мг\сут в течение недели или двух.
Иногда системное лечение онихомикоза включает в себя курс нестероидных противовоспалительных средств.
Лечение проксимального онихомикоза обычно более трудоемкое и длительное – оно заканчивается не раньше, чем полностью отрастет ногтевая пластина. При этом курс лечения флуконазолом в дозе 150мг\сут может длиться до полугода, использование кетоконазола 200мг\сут показано в течение не менее четырех месяцев. Лечение итраконазолом проводится в виде двух усиленных курсов по 400мг\сут на два приема в течение недели, перерыв между курсами составляет три недели.
Лечение дистального онихомикоза зависит от того, насколько сильно поражена ногтевая пластина, сколько ногтей вовлечено в процесс. В каждом конкретном случае тактика лечения зависит от объема заболевания.
Иногда для полного излечения требуется довольно радикальная мера – хирургическое удаление пораженного ногтя с дальнейшей активной местной и системной терапией. Кроме того, при лечении кандидозов не следует забывать о том, что эта группа заболеваний является маркером иммунодефицита. Поэтому курс лечения должен включать в себя меры, направленные на повышение иммунитета, общеукрепляющие препараты и физиотерапию.
Кроме того, полезно при системном лечении онихомикозов принимать препараты с лактулозой (пребиотики).
С целью профилактики рецидива кандидоза рекомендуется соблюдать гигиену рук, не давать никому свои маникюрные принадлежности. Также можно пользоваться специальными лечебными лаками с антимикотиками – они проникают в толщу ногтевой пластины и предотвращают повторную активацию инфекции. Однако использование таких лаков в качестве самостоятельного лечения неприемлемо – они не обладают достаточной терапевтической силой и лишь замаскируют тяжелую инфекцию.
Статистика утверждает, что молочницей хоть раз в жизни переболела каждая вторая женщина. Это неудивительно, поскольку возбудитель заболевания – грибок из рода Candida – всегда присутствует на слизистых оболочках вагинальной области. Заболевание (кандидоз) развивается, когда для жизнедеятельности грибка создаются оптимальные условия, и его популяция стремительно увеличивается.

Классификация
Семейство Candida насчитывает около полутора сотен видов грибков. Из них в организме человека способны жить 20 видов. В 90% случаев заболевание вызывают грибки разновидности Candida albicans.
- при первичном заражении – при родах или в течение первого года жизни;
- при вторичном заражении – во время интимной близости (практически 100% вероятность), контактно-бытовым путем (белье, предметы обихода, пища).
Если в результатах анализов встречается слово «Candida», не спешите в аптеку. Главное не присутствие грибка, а его концентрация и наличие признаков заболевания. Молочница проявляется:
- у женщин – в виде вульвовагинита (кольпита);
- у мужчин – в виде баланопостита.
Основные признаки молочницы у женщин:
- зуд, жжение, раздражение, набухание, краснота слизистых оболочек;
- творожистые выделения из половых органов, запах выделений – кисломолочный;
- боль при половом акте;
- жжение при мочеиспускании.
Если заболевание диагностировано у одной «половинки», лечиться нужно всем. Терапия «по одному» не имеет смысла – все грибки вернутся обратно после первой же интимной близости.
Заниматься сексом до полного излечения молочницы нельзя. Если заболевание диагностировано у вашего полового партнера, а вас симптомы не беспокоят, пролечиться все равно придется.
Основные признаки заражения грибком Кандида у мужчин:
- зуд, чувство жжения;
- покраснение, отечность головки, крайней плоти, белесый налет;
- боль во время полового акта.

Кандида диагностируется у женщин и мужчин
Кандидоз диагностируют по:
- внешним признакам;
- результатам бакпосева мазков из влагалища и уретры;
- ПЦР.
Как вылечить молочницу у женщины?
Candida любит теплые влажные места с минимальным доступом воздуха, поэтому на слизистой влагалища грибку более чем комфортно. Чтобы избавиться от неприятного соседства, нужно использовать препараты:
- местного действия: вагинальные свечи, таблетки, кремы с эконазолом, клотримазолом, миконазолом, эконазолом (Клотримазол, Пимафукорт);
- системного действия: таблетки, капсулы с флуконазолом, итраконазолом (Нистатин, Флуконазол, Дифлузол, Дифлюкан);
- препараты для укрепления иммунитета, пробиотики, симбиотики (Вобэнзим, Лактовит, Дактиале, Дерма-Про, Вагилак, Виферон).

Невылеченное заболевание быстро распространяется
В среднем курс лечения занимает от 3 до 6 дней. Споры грибка созревают в течение 20 дней, поэтому может понадобиться повторный курс лечения. Некоторые препараты (например, Бетадин) можно применять во время менструации.
В 20% случаев назначенное врачом лечение не помогает. Если через неделю молочница продолжает вас беспокоить:
- это – не кандидоз. Придется пересдать анализы, пройти дополнительные обследования.
- заболевание вызвано не Candida albicans, а другой разновидностью грибка, которая уничтожается сложнее;
- это – рецидив, возможный при диабете, во время антибиотикотерапии, сниженном иммунитете.
Если рецидивы кандидоза случаются более 4 раз в год, врач назначит профилактическое лечение. Исследования показали удлинение безрецидивного периода до 1,5 лет у пациенток, которые применяли препарат ГЕПОН®. Он действует на источник инфекции и корректирует симптомы молочницы. У 83% пациенток с кандидозом через два дня после применения проходили краснота, отечность, раздражение и боль.

Хронический и рецидивирующий кандидоз требует смены образа жизни
Препараты местного действия могут причинять неудобства – вытекать, пачкать одежду. Чтобы они равномерно распределялись по поверхности слизистой влагалища и не причиняли дискомфорт, лучше всего использовать их перед сном. Свечи и таблетки нужно располагать приблизительно посредине влагалища. Расположенные слишком близко лекарства вытекут, а слишком далеко – могут травмировать нежную шейку матки.
При молочнице запрещены спринцевания и другие способы «помыть там», поскольку это вызывает дисбаланс микрофлоры.
Как вылечить молочницу у мужчины?
Побороть кандидоз помогут:
- местно – кремы с клотримазолом;
- системно – флуконазол (препараты Флуконазол, Дифлазон, Форкан, Медофлюкон, Микосист).
Длительность среднестатистического курса лечения – 5 дней.
Во время лечения нижнее белье и полотенца следует менять ежедневно. Гигиенические процедуры проводятся средствами без ароматизаторов и добавок. Несмотря на то, что большинство препаратов применяется местно, во время лечения нельзя употреблять алкоголь.

Мужчинам назначают препараты местного и системного действия
Как избежать рецидива кандидоза?
Candida – условно-патогенный микроорганизм, который обычно присутствует в составе микрофлоры интимных зон. Чтобы вновь не спровоцировать его чрезмерное размножение:
- укрепляйте иммунитет;
- не носите тесное синтетическое нижнее белье;
- соблюдайте правила личной гигиены;
- употребляйте достаточное количество витаминов, сократите количество быстрых углеводов;
- сократите количество продуктов и напитков, в которых содержатся плесень и дрожжи;
- используйте средства контрацепции;
- избегайте стрессов.

Во время лечения молочницы придется подкорректировать рацион
Независимо от образа жизни молочница может развиться:
- при изменении гормонального фона (беременность, прием противозачаточных таблеток, эндокринные заболевания);
- после операций;
- в результате антибиотикотерапии;
- в ходе серьезных заболеваний;
- при дисбактериозе влагалища;
- после переохлаждения.
Что будет, если не лечить молочницу?

Невылеченная вовремя молочница чревата серьезными проблемами
- снизит иммунитет, в результате чего разовьются вторичные половые инфекции;
- спровоцирует эрозию слизистой;
- нарушит менструальный цикл;
- станет причиной воспаления шейки матки.
-
приведет к простатиту, везикулиту, способным спровоцировать бесплодие.
Как вылечить молочницу при беременности?
Статистика утверждает, что грибки Candida выявляются у 80% будущих мам. До родов с ними нужно обязательно распрощаться. Если это мероприятие отложить на потом, во время родов произойдет инфицирование малыша. Передача грибка возможна и после – во время кормления или гигиенических процедур. Это чревато молочницей во рту, у девочек – на половых органах, и чередой последующих проблем со здоровьем малыша.
Для лечения будущих мам гинекологи предпочитают использовать препараты местного действия – свечи, таблетки, кремы. Суппозитории Пимафуцин и Примафунгин можно использовать в любом триместре беременности, таблетки Тержинан – во втором. Препараты системного действия назначаются в случае, если местно вылечить заболевание не удалось. Назначает препараты и расписывает схему лечения только врач в зависимости от клинической картины, самодеятельность здесь недопустима.

Самолечение кандидоза недопустимо
Как вылечить молочницу во рту?
Поскольку грибки рода Кандида живут на всех слизистых оболочках, они могут провоцировать заболевания в полости рта. Характерные признаки:
- покраснение слизистой, отечное небо, десны, горло;
- «географический» язык – поверхность покрыта белесыми точками, впоследствии – пятнами, по форме напоминающими круг или овал;
- болезненное глотание;
- трещинки в уголках рта, которые быстро покрываются творожистым налетом. Покраснение увеличивается в размерах;
- повышение температуры;
- увеличение подчелюстных лимфоузлов.
Невылеченный вовремя кандидоз переходит с языка на щеки, затем – на губы и глотку. При попытке соскоблить налет появляется кровь.
Кандидоз слизистых оболочек ротовой полости диагностируется визуально (на запущенных стадиях), по результатам бакпосева и ларингоскопии. При лечении детей препараты подбираются с учетом возрастной категории.

Грибки Кандида способны жить даже во рту
Молочница во рту особенно опасна для грудничков. Дискомфорт в ротовой полости заставляет их отказываться от сосания, из-за чего быстро развиваются обезвоживание и истощение. Грибковая инфекция способна распространяться на другие жизненно важные органы – кишечник, легкие и т. д. У девочек развивается влагалищный кандидоз, который провоцирует воспаления и развитие синехий.

Запущенная молочница угрожает жизни младенца
Чтобы побороть заболевание на начальной стадии, достаточно обрабатывать ротовую полость и пораженные участки антисептическим раствором (например, Мирамистином, Гексоралом, Максиколдом) и противогрибковым препаратом (например, Кандидом, Нистатином). Можно полоскать рот содовым раствором. На более тяжелых стадиях применяются препараты системного действия – Флуконазол, Микосист, Фуцис, Дифлюкан. Губы и кожу можно обрабатывать антигистаминными препаратами (Фенистил). Избегайте их попадания на слизистые (глаза, нос, ротовая полость).

Невылеченный грибок колонизирует небо, пищевод, легкие, другие органы
На период лечения сократите потребление сладостей, избегайте копченостей, острых, соленых блюд, продуктов с содержанием дрожжей, плесени.
Ни в коем случае не смазывайте пораженные участки слизистых и кожи вареньем из розы. Это способствует разрастанию колоний грибка.
Лечение всех видов молочницы нужно проводить под контролем врача. Укрепляйте иммунитет, следуйте рекомендациям диетологов, используйте контрацептивы, и неприятное соседство с большой долей вероятности вам не грозит. Будьте здоровы!
Источники
- Богомолова, Н.С. Кандидозы в хирургической клинике: видовой состав возбудителей, чувствительность к антибиотикам, превентивная терапия / Н.С. Богомолова [и др.] // Анестезиология и реаниматология. - 2011. - №5. - С. 43-48;
- Вознесенский, А.Г. Клиническая фармакология противогрибковых препаратов / А.Г. Вознесенский // Гедеон Рихтер в СНГ. - 2001. - № 2(6). - С. 50-53;
- Волосач, О.С. Метод комбинированной иммунотерапии пациентов с хроническими воспалительными заболеваниями, осложненными кандидозом : инструкция по применению № 084-0909 : утв. 17.09.2009 г. / Министерство здравоохранения Республики Беларусь ; сост. О.С. Волосач, В.М. Цыркунов, С.Б. Позняк, С.М. Дешко.
Как лечить молочницу (отвечает гинеколог Л.Шупенюк)
Как вылечить молочницу у женщин и мужчин. Простые советы. Эффективные средства

Одна капсула содержит: действующего вещества – флуконазола – 150 мг; вспомогательные вещества – лактозы моногидрат, повидон К-17, натрия лаурилсульфат, магния стеарат, картофельный крахмал.
Состав капсулы: желатин, метилпарагидроксибензоат Е 218, титана диоксид Е 171, пропилпарагидроксибензоат Е 216.
Фармакотерапевтическая группа
Фармакологические свойства
Пограничные значения, связанные с конкретным видом возбудителя (Ч≤/Р˃)
Пограничные значения, не связанные с конкретным видом возбудителя А (Ч≤/Р˃)
Candida albicans
parapsilosis
Показания к применению
Применение лекарственного средства Флуконазол, капсулы 150 мг показано при перечисленных ниже грибковых инфекциях (см. раздел «Фармакодинамика»).
Флуконазол, капсулы 150 мг (в упаковке №1×1):
• острый вагинальный кандидоз, когда местная терапия не является подходящей;
• кандидозный баланит, когда местная терапия не является подходящей.
Флуконазол, капсулы 150 мг (в упаковке №1×2):
• дерматомикоз, в том числе tinea pedis, tinea corporis, tinea cruris, tinea versicolor и кандидозные инфекции кожи при необходимости проведения системной терапии;
• tinea unguium (онихомикозе) в случае, когда назначение других лекарственных средств не приемлемо.
Терапию можно начинать до того, как станут известны результаты культурального метода и других лабораторных методов исследования. Однако, после того как эти результаты станут известны, следует внести соответствующую коррекцию в антиинфекционную терапию.
При применении данного препарата необходимо руководствоваться официальными рекомендациями по надлежащему применению противогрибковых лекарственных средств.
Противопоказания
Гиперчувствительность к действующему веществу, азольным веществам, близким к нему по химической структуре, или к любому из вспомогательных веществ, входящих в состав препарата, указанных в разделе «Состав».
По данным исследования лекарственного взаимодействия с многократным приемом препаратов одновременное применение терфенадина во время многократного применения флуконазола в дозе 400 мг в сутки и выше противопоказано. Пациентам, принимающим флуконазол, противопоказано одновременное назначение лекарственных средств, удлиняющих интервал QT и метаболизирующихся посредством изофермента CYP3A4 цитохрома Р450, таких как цизаприд, астемизол, пимозид, хинидин и эритромицин (см. разделы «Меры предосторожности» и «Взаимодействие с другими лекарственными средствами»).
Способ применения и дозы
Острый вагинальный кандидоз, когда местная терапия не является подходящей
Кандидозный баланит, когда местная терапия не является подходящей
150 мг однократно
Лечение и профилактика рецидивов вагинального кандидоза (4 или больше эпизодов в год)
150 мг один раз в три дня – всего 3 дозы (в первый, четвёртый и седьмой день), с последующим приёмом препарата в поддерживающей дозе 150 мг один раз в неделю
Поддерживающая доза 6 месяцев
-tinea pedis
-tinea corporis
-tinea cruris
-кандидозная инфекция
150 мг один раз в нед или 50 мг один раз в день
2-4 недели, но для лечения tinea pedis может потребоваться терапия продолжительностью до 6 недель
tinea versicolor
300-400 мг один раз в неделю
tinea unguium (онихомикоз)
150 мг один раз в неделю
Курс лечения следует продолжать до полной замены инфицированного ногтя (пока не отрастёт здоровый ноготь). Для восстановления ногтей на руках и ногах обычно требуется от 3 до 6 месяцев и от 6 до 12 месяцев, соответственно
Побочное действие
Класс систем органов
Нарушения со стороны крови и лимфатической системы
Агранулоцитоз, лейкопения, тромбоцитопения, нейтропения
Нарушения со стороны иммунной системы
Нарушения со стороны обмена веществ и питания
Гиперхолестеринемия, гипертриглицеридемия, гипокалиемия
Нарушения со стороны нервной системы
Судороги, парестезии, головокружение, извращение вкуса
Нарушения со стороны органа слуха и лабиринтные нарушения
Нарушения со стороны сердца
Пароксизмальная желудочковая тахикардия по типу пируэт, удлинение интервала QT (см. раздел «Меры предосторожности»)
Нарушения со стороны желудочно-кишечного тракта
Боль в животе, рвота, диарея, тошнота
Запор, диспепсия, метеоризм, сухость во рту
Нарушения со стороны печени и желчевыводящих путей
Повышение уровня аланинаминотрансферазы, повышение уровня аспартатаминотрансферазы, повышение уровня щелочной фосфатазы в крови, сыпь (см. раздел «Меры предосторожности»)
Холестаз, желтуха, повышение уровня билирубина (см. раздел «Меры предосторожности»)
Печеночная недостаточность, гепатоцеллюлярный некроз, гепатит, гепатоцеллюлярное повреждение (см. раздел «Меры предосторожности»)
Нарушения со стороны кожи и подкожных тканей
Сыпь (см. раздел «Меры предосторожности»)
Лекарственная сыпь, крапивница, зуд, повышенное потоотделение (см. раздел «Меры предосторожности»)
Токсический эпидермальный некролиз, синдром Стивенса-Джонсона, острый генерализованный экзантематозный пустулез (см. раздел «Меры предосторожности»), эксфолиативный дерматит, ангионевратический отек, отек лица, алопеция
Нарушения со стороны скелетно-мышечной и соединительной ткани
Общие расстройства и нарушения в месте введения
Повышенная утомляемость, недомогание, астения, лихорадка
Взаимодействие с другими лекарственными средствами
Беременность и грудное вскармливание
Беременность
Результаты обсервационного исследования показали повышенный риск спонтанных абортов у женщин, принимающих флуконазол во время первого триместра беременности.
Описаны случаи множественных врожденных пороков развития у новорожденных (включая брахицефалию, дисплазию ушных раковин, чрезмерное увеличение переднего родничка, искривление бедра, плечелоктевой синостоз), матери которых в течение трех и более месяцев принимали флуконазол в высоких дозах (400-800 мг/сут) для лечения кокцидиоидомикоза, хотя причинно-следственная связь этих случаев с приемом флуконазола неясна.
Исследования на животных показали репродуктивную токсичность препарата.
Флуконазол в стандартных дозах и для краткосрочного лечения не должен использоваться при беременности, за исключением случаев, когда ожидаемая польза существенно превышает риск.
Флуконазол в высоких дозах и/или для длительного применения не следует использовать во время беременности, за исключением случаев потенциально жизнеугрожающих инфекций.
Грудное вскармливание
Флуконазол проникает в грудное молоко, при этом его концентрация в грудном молоке ниже, чем в плазме крови. Можно продолжать грудное вскармливание после разового применения флуконазола в стандартной дозе 200 мг или меньше. Не рекомендуется кормить грудью при многократном применении флуконазола или при его применении в высоких дозах.
Фертильность
Флуконазол не оказывал влияния на фертильность самок и самцов крыс.
Влияние на способность к вождению автотранспорта и обслуживанию механического оборудования
Исследования влияния препарата Флуконазол, капсулы 150 мг на способность к вождению автотранспорта и обслуживанию механического оборудования не проводились.
Однако пациентов следует проинформировать о возможности развития головокружения или судорог при применении препарата (см. раздел «Побочное действие») и рекомендовать при развитии любого из этих симптомов не садиться за руль автомобиля и не приступать к работе с механическим оборудованием.
Меры предосторожности
Почки
У пациентов с нарушением функции почек следует с осторожностью применять ЛС Флуконазол, капсулы 150 мг (см. раздел «Дозировка и способ применения»).
Гепатобилиарная система
В редких случаях применение флуконазола может сопровождаться развитием серьезных токсических реакций со стороны печени, в том числе с летальным исходом. Риск развития подобных реакций увеличивается при наличии у пациента тяжелых сопутствующих заболеваний. В случаях, когда развитие гепатотоксичности было связано с применением флуконазола, корреляции между состоянием пациента и суточной дозой препарата, длительностью лечения, возрастом и полом пациента выявлено не было. Гепатотоксическое действие флуконазола обычно носило обратимый ха-рактер.
Необходимо наблюдать за состоянием пациентов, у которых во время лечения флуконазолом нарушаются показатели функции печени, с целью выявления признаков более серьезного поражения печени.
Пациентов следует проинформировать о симптомах, которые могут свидетельствовать о серьезном поражении печени (выраженная слабость, анорексия, постоянная тошнота, рвота и желтуха). При возникновении указанных выше симптомов следует немедленно прекратить применение флуконазола и проконсультироваться с врачом.
Сердечно-сосудистая система
Прием некоторых азолов, в том числе и флуконазола, ассоциировался с удлинением интервала QT на электрокардиограмме. В период пострегистра-ционного наблюдения у пациентов, применявших флуконазол, отмечались очень редкие случаи удлинения интервала QT и развития пароксизмальной желудочковой тахикардии по типу пируэт (torsade de pointes). Данные случаи регистрировались у пациентов с тяжелыми заболеваниями при сочетании многих факторов риска, таких как структурные заболевания сердца, нарушения электролитного баланса, а также при одновременном применении других лекарственных средств, которые также могли вызвать развитие данных ос-ложнений.
Флуконазол, капсулы 150 мг следует с осторожностью применять у пациентов с проаритмогенными состояниями. Одновременное применение с флуконазолом других лекарственных средств, которые пролонгируют интервал QT и метаболизируются при помощи изофермента CYP3A4 цитохрома Р450, противопоказано (см. разделы «Противопоказания» и «Взаимодействие с другими лекарственными средствами»).
Галофантрин
Установлено, что галофантрин является субстратом изофермента CYP3A4 и пролонгирует интервал QTc при применении в рекомендуемых терапевтических дозах. В связи с чем, одновременное применение галофантрина и флуконазола не рекомендуется (см. раздел «Взаимодействие с другими лекарственными средствами»).
Дерматологические реакции
В редких случаях при применении флуконазола у пациентов развивались эксфолиативные кожные реакции по типу синдрома Стивенса-Джонсона и токсического эпидермального некролиза.
Больные СПИДом более склонны к развитию тяжелых кожных реакций при применении многих лекарственных средств. Если у пациента с поверхностной грибковой инфекцией при приеме флуконазола появляется кожная сыпь, следует прекратить дальнейшее применение препарата. Если у пациента с инвазивной/системной грибковой инфекцией появляется сыпь на коже, следует тщательно наблюдать за его состоянием, а в случае развития буллезных высыпаний или многоформной эритемы необходимо прекратить применение флуконазола.
Гиперчувствительность
В редких случаях сообщалось о развитии анафилактических реакций (см. раздел «Противопоказания»).
Цитохром Р450
Флуконазол является мощным ингибитором изофермента CYP2C9 и умеренным ингибитором изофермента CYP3A4. Помимо этого, флуконазол является ингибитором изофермента CYP2C19. В связи с этим следует тщательно контролировать состояние пациентов, одновременно принимающих Флуконазол, капсулы 150 мг и препараты с узким терапевтическим окном, которые метаболизируются при участии изоферментов CYP2C9, CYP2C19 и CYP3A4 (см. раздел «Взаимодействие с другими лекарственными средствами»).
Терфенадин
Следует тщательно наблюдать за состоянием пациента при одновременном применении терфенадина и флуконазола в дозах (см. разделы «Противопоказания» и «Взаимодействия с другими лекарственными средствами»).
Вспомогательные вещества
Флуконазол, капсулы 150 мг содержат лактоза моногидрат. Пациентам с редкими наследственными заболеваниями, такими как непереносимость галактозы, недостаточность лактазы Лаппа или синдромом мальабсорбции глюкозы-галактозы, не следует принимать этот препарат.
Передозировка
Упаковка
1 капсула в контурной ячейковой упаковке из пленки ПВХ и фольги алюминиевой. 1, 2 контурные ячейковые упаковки вместе с листком-вкладышем по медицинскому применению помещают в пачку из картона (№1×1, №1×2).
Условия хранения
В защищенном от света и влаги месте, при температуре не выше 25 о С. Хранить в недоступном для детей месте.
Срок годности
Условия отпуска из аптек
Без рецепта – в упаковке №1×1.
По рецепту – упаковке №1×2.
Информация о производителе
Открытое акционерное общество «Борисовский завод медицинских препаратов», Республика Беларусь, Минская обл., г. Борисов, ул. Чапаева, 64, тел/факс: + 375(177)735612, 731156.

Варшавская

Краснопресненская

Аннино

Цветной бульвар
Пн–Пт: с 9:00 до 18:00,
Сб: с 10:00 до 16:00,
Вс: выходной

По данным ВОЗ грибковые заболевания чаще появляются в странах, где доступ к чистой воде ограничен. Низкий уровень гигиены, бедность, вынуждающая пользоваться одним постельным бельем или полотенцем на всю семью, антисанитария — все это провоцирует настоящие «грибковые эпидемии».
Но грибок может появиться и у человека, живущего в самом дорогом квартале Москвы или и соблюдающего все гигиенические процедуры. Как же так получается?
Причины возникновения грибковых заболеваний кожи и ногтей
Вот лишь самые основные причины появления грибка на коже или ногтях:
1. Несоблюдение гигиены.
Не обязательно отказываться неделями от душа, чтобы получить грибок. Иногда достаточно один раз не помыть ноги после тяжелого рабочего дня. Особенно в том случае, если ноги потеют в обуви, как бывает, например, в зимних ботинках.
2. Грязный пол дома.
В наших стандартных квартирах прихожая — транзитная зона, где ходят и в обуви, и босиком. Принесенная с улицы грязь может содержать в себе абсолютно любые микроорганизмы, а мыть пол каждый вечер готовы не все. Поэтому дома лучше всего носить тапочки.
3. Общественные сауны и бассейны.
Не надо отказываться от посещения бассейна или сауны: их польза для организма давно доказана сотнями исследований. Но ходить там босиком или сидеть на поверхностях, не подложив свое полотенце, точно не стоит.
4. Контакты с животными.
Не стоит бояться трогать своего котика или пёсика, но лучше не позволять им играть с бездомными животными и всегда мыть лапки после прогулок. А если вы погладили на улице незнакомого питомца, то обязательно сразу же помойте руки с мылом или обработайте антисептиком: благо, сегодня его наличие — это новая форма этикета.
5. Контакт с почвой или песком.
Прогуляться босиком по горячему песку на берегу моря или по теплой земле у прохладной реки — то, ради чего стоит ждать лета или уезжать в теплые страны. Но это удовольствие легко может обернуться походом к дерматологу: общественные пляжи чуть ли не главные рассадники грибка. Если в бассейне поверхности моют и обрабатывают, то с песком или землей такого точно не делают. Советуем приобрести красивые сланцы и не волноваться по поводу своего здоровья.
Что такое грибок кожи и ногтей?
Под «грибком» понимается целый комплекс различных заболеваний и возбудителей. Но обычно речь идет лишь о некоторых видах грибка:
Дерматомикоз. Вызывается грибками Trichophyton, Microsporum и Epidermophyton. Поражает кожу и иногда ногти. Сперва может казаться не серьезным, ведь первые симптомы это:
- возникновение розовых или красных пятен на теле, которые имеют четкую форму и пигментацию по периметру;
- зуд в месте пятен, который проявляется далеко не всегда.
Если вовремя не обратиться к врачу и не назначить правильное лечение, то симптомы могут стать гораздо серьезнее:
- появления перхоти;
- облысение мест поражения;
- возникновение нагноений;
- неконтролируемое увеличение площади пораженных участков.
Онихомикоз. Вызывается грибками Trichophyton rubrum, Trichophyton interdigitale, Trichophyton tonsurans. Поражает ногти и является самым распространенным типом грибковой инфекции. Имеет следующие симптомы, которые проявляются по мере развития грибка:
- ноготь начинает желтеть;
- ноготь расслаивается и утолщается;
- появляется неприятный запах, который невозможно устранить никакими средствами;
- происходит деформация пластины, появляются неровности и «волны»;
- ноготь полностью погибает и «слезает» с пальца.
Почему грибок кожи и ногтей может быть опасен?
Грибок кожи и ногтей может возникать либо как самостоятельное заболевание, либо как следствие уже имеющихся. Например, частые грибковые поражения могут свидетельствовать о таких проблемах, как:
- наличие вирусного гепатита;
- ;
- общее снижение иммунитета, которое может стать причиной развития очень серьезных заболеваний.
Кроме этого, развитие грибка может причинять серьезный вред здоровью и понижать качество жизни. С нескончаемым зудом невозможно сосредоточиться на повседневных делах, а язвы на открытых частях тела многих могут отпугнуть.
Более того, грибок легко передается другим людям, и быть источником инфекции, как минимум, неприятно. Кстати, не стоит при обнаружении симптомов грибка посещать общественные места с благоприятными для его развития условиями: сауны, бассейны, косметологии и салоны красоты.
Как вылечить грибок кожи и ногтей
Крайне опасно лечить грибок народными средствами. Для одного вида грибка использование определенной мази может быть фатальным, а для другого — стать отличной питательной средой. Народные средства, как правило, бесполезны, так что грибок просто будет развиваться дальше, пока вы не начнете лечить его правильно.
Нельзя откладывать визит к врачу, если вы обнаружили у себя первые признаки грибковой инфекции. Вовремя сданный анализ и грамотно подобранное лечение не только вернут вашу жизнь в привычное русло в кратчайшее время, но и обезопасят ваших близких, ведь даже при малейшем контакте заболевание может передаться другому человеку.
Опытный врач не только назначит анализ на определение вида грибка, но и проведет полноценный осмотр: определит точную локализацию очагов заболевания, назначит сопутствующие анализы в случае наличия дополнительных жалоб или симптомов.
В московской МЦ «Здоровье» лучшие помогут вам в борьбе с грибковыми инфекциями. Все анализы можно будет сдать тут же: лаборатория с современным оборудованием даст точные результаты в кратчайшие сроки, что позволит быстро и без осложнений вылечить любой вид грибка.
Не занимайтесь опасным самолечением! Всегда обращайтесь к врачам и берегите свое здоровье.

Кандидоз ногтей – это заболевание, при котором ногтевой валик и пластина поражаются грибками рода Candida (кандида). Этот микроорганизм является естественным обитателем кожи человека и вызывает заболевания (например, молочницу на слизистых) только при благоприятных для его избыточного размножения условиях.
Часто встречается у детей и домохозяек, а также у людей, чья профессиональная деятельность сопряжена с воздействием высокой влажности и температуры (болезнь кондитеров).
Способствуют развитию кандидоза ногтей:
- снижение иммунитета;
- длительное воздействие влаги или химических веществ;
- гипергидроз (потливость) рук и ног;
- микротравмы и хронические заболевания кожи;
- несоблюдение гигиены и неправильный уход за кистями и стопами;
- ношение тесной обуви;
Симптомы кандидоза ногтей
Кандидоз кожи и ногтей характеризуется постепенным развитием и длительным сглаженным течением. В первую очередь поражается околоногтевой валик. Наблюдаются признаки воспаления: покраснение, отек, болезненность. Возможно появление трещин и шелушения.
При кандидозе чаще других в процесс вовлекаются средний и безымянный пальцы на руках. Также характерным признаком является отсутствие эпонихия (кутикулы) на пораженных ногтях.
В дальнейшем кожные симптомы могут как сохраняться, так и полностью исчезнуть, но начинается развитие онихомикоза (грибкового поражения ногтевой пластины). Ноготь утолщается, становится сухим, ломким, мутнеет. Рост ногтя нередко замедляется. Цвет может варьироваться от серо-желтого до коричнево-желтого.
Диагностика
Диагностика требует тщательного сбора анамнеза заболевания, жизни и условий труда – уже эти данные могут позволить заподозрить именно кандидозную природу поражения. Ключевую роль в диагностике играет комплексное микологическое обследование – микроскопия пораженного ногтя и посев на специальные среды.
Лечение
При заболевании проводится комбинированное лечение с применением специальных противогрибковых препаратов, которые в зависимости от степени поражения ногтя и прилегающих тканей могут назначаться наружно и/или системно. Кроме того, при большой выраженности процесса показана подологическая обработка – удаление (спиливание фрезой) измененных участков ногтя, что существенно ускоряет выздоровление.
К сожалению, большинство пациентов затягивают с визитом к врачу, в результате чего кандидоз ногтей требует более длительного и сложного лечения.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Читайте также:

