Может ли быть дерматит от переедания
Обновлено: 01.05.2024
При контакте с аллергеном зачастую именно кожа первой реагирует на него. Воспалительный процесс на кожном покрове, связанный с нарушением иммунного ответа и аллергической чувствительностью организма к патогену, называется дерматитом. Ему подвержены как дети, так и взрослые. Болезнь проявляется следующими симптомами:
- покраснением кожного покрова;
- раздражением, зудом;
- высыпаниями;
- шелушением кожи.
Лечение аллергического дерматита, кроме медикаментозной терапии, подразумевает и коррекцию образа жизни, в частности, питания. Если клинико-диагностические меры подтвердили у пациента это заболевание, ему необходимо придерживаться специализированной диеты, назначенной врачом.
Причины появления аллергического дерматита
Аллергический дерматит включает в себя множество воспалительных процессов на кожных покровах, связанных с негативным воздействием раздражителей, чаще – пищевых аллергенов. Очень часто заболевание провоцируется некоторыми продуктами питания – патоген проникает в кровеносную систему через желудочно-кишечный тракт. Также стоит отметить косвенные причины, которые также могут вызывать симптомы аллергического дерматита. К ним относятся:
- генетическая предрасположенность;
- гормональные нарушения;
- дефицит в организме витаминов и минералов;
- несбалансированное питание;
- стресс и нервное перенапряжение;
- психические расстройства;
- физические перегрузки;
- аутоиммунные заболевания;
- сбои в функциях желудка.
Также на развитие заболевания влияет окружающая среда – в регионах с плохой экологией пациентов с данной патологией больше, чем в районах с благоприятной экологической ситуацией.
Диета для взрослых
При наличии пищевой аллергии, подтвержденной клинико-диагностическими исследованиями, врач назначает специализированный рацион питания, ориентируясь на анамнез и индивидуальные особенности пациента. Но существует также одобренная российскими врачами неспецифическая гипоаллергенная диета. [1] Ее можно соблюдать вне зависимости от природы аллергена для снижения нагрузки на организм и более скорого восстановления.
Эта диета базируется на исключении любых потенциально аллергенных продуктов из ежедневного меню, сводя к минимуму риск обострений. По степени аллергенности все продукты можно условно разделить на:
- высокоаллергенные;
- среднеаллергенные
- малоаллергенные.
Идеальной считается та диета, из которой полностью исключены продукты из первых двух групп. Если рацион будет состоять преимущественно из малоаллергенных продуктов, это способно значительно улучшить состояние пациента и помочь выздоровлению. При назначении лечебного питания врач ориентируется на пищевую ценность продуктов, поэтому человек, придерживающийся гипоаллергенной диеты, не будет переедать или голодать. Также специалист дает рекомендации касательно термальной обработки продуктов, чтобы максимально сохранить полезные вещества.
Что можно есть?
Есть мнение, что ограничения в пище и радикальное урезание рациона способны вылечить дерматит. На самом же деле исключение всех потенциально опасных продуктов может быть не только неэффективным, но и опасным для здоровья. Диета с низким содержанием аллергенных продуктов действительно улучшает состояние кожи, но врачи крайне осторожно относятся к разработке правильного рациона для каждого пациента. Кроме того, есть научные данные, что на частоту обострений и тяжесть дерматита влияют не только продукты питания, но и другие факторы, напрямую или косвенно связанные с лечебной диетой. Поэтому врачи, разрабатывая диеты, предлагают следующий подход к терапии болезни:
- Поддержание нормальной массы тела. Среди взрослых людей с избыточным весом или ожирением риск заболевания выше на 29 % и 56 % соответственно, по сравнению со взрослыми с нормальным весом. [2]
- Пребиотики, пробиотики и синбиотики. Исследования показали, что использование синбиотиков (комбинации пребиотиков и пробиотиков) также позитивно влияет на состояние кожи. [3]
- Жирные кислоты и добавки витамина D. Есть данные, что прием витамина D и Омега-кислот улучшает состояние кожи у людей с экземой. Это связывают с тем, что данные вещества обладают противовоспалительной активностью.
Поэтому, если говорить о правильном рационе питания при дерматите, нужно понимать, что диета – это только часть лечения. Важно не зацикливаться на том, что можно или нельзя употреблять в пищу, а сконцентрироваться на принципах здорового образа жизни. Диетическое питание при дерматите имеет свои особенности, поэтому пациентам придется подстроить под них свою жизнь. К основным принципам можно отнести:
- питание 5-6 раз в день небольшими порциями;
- исключение аллергенных продуктов, таких как орехи, цитрусовые, шоколад, экзотические фрукты и еду с красителями и вредными пищевыми добавками, красные овощи и фрукты;
- варку, тушение, запекание или готовку продуктов на пару;
- уменьшение потребления соли, отказ от сладостей, специй, острых и жирных блюд;
- увеличение объема потребляемой жидкости до 2-2,5 л;
- суточную калорийность пищи на уровне 2500-2800 ккал.
Разрешенные продукты
При соблюдении диеты при дерматите продукты лучше запекать, варить и тушить с минимумом масла. Чтобы контролировать рацион, рекомендуем завести пищевой дневник, в который вы будете записывать все, что съели в течение дня. Пациенты с дерматитом могут свободно употреблять в пищу:
- отварное или приготовленное на пару говяжье мясо, отварное;
- крупяные, вегетарианские или приготовленные на вторичном говяжьем бульонные супы;
- подсолнечное и оливковое масло.
- отварной картофель;
- гречневую, рисовую и геркулесовую крупы;
- натуральные йогурты без добавок;
- кисломолочные продукты – творог, ряженку, простоквашу;
- печеные яблоки;
- компоты из сухофруктов (кроме изюма);
- цельнозерновой хлеб и хлебцы. [1]
Запрещенные продукты
В первую очередь, необходимо полностью исключить из рациона жареные блюда, копчености, всё острое и соленое, а также мясные и рыбные полуфабрикаты.
Для успешного лечения дерматита пациенты должны вычеркнуть из своего ежедневного рациона:
- кофе и сладкие газированные напитки;
- алкогольные напитки;
- специи и соусы (уксус, горчицу, кетчуп, майонез);
- хрен, редьку и редис;
- острый и сладкий перец, томаты, баклажаны;
- молоко;
- яйца;
- шоколад и шоколадные кондитерские изделия;
- сдобу, дрожжи;
- мед;
- рыбу и морепродукты;
- птицу и блюда из гуся, утки, курицы;
- орехи;
- цитрусовые фрукты;
- ягоды и фрукты красного или оранжевого цветов. [1]
Препараты «Акридерм ГК» при аллергическом дерматите
Комбинированный состав наделяет препарат «Акридерм ГК» широкими возможностями применения. [4] В него входят топические глюкокортикостероиды , которые показывают свою высокую степень эффективности в борьбе с проявлениями атопической и аллергической патологий. Данные средства – это мощный удар по воспалительному очагу, так как в составе препаратов «Акридерм ГК» сразу три действующих вещества:
- Бетаметазон – оказывает противовоспалительное, противоаллергическое, антиэкссудативное и противозудное действие.
- Гентамицин – оказывает бактерицидное действие.
- Клоримазол – имеет выраженное противогрибковое действие.
Следовательно, мазь и крем «Акридерм ГК» оказывает всестороннее воздействие на пораженные болезнью участки кожи, способствуя ее восстановлению и улучшению состояния больного. Препараты снимают зуд, покраснение и воспаление и помогает устранять патогенные микроорганизмы. Эти препараты можно использовать для лечения как острой фазы, так и хронического воспаления. И мазь, и крем хорошо впитываются в кожу, глубоко проникают в очаг. Для более точного выбора подходящего препарата рекомендовано обратиться к специалисту.
Информация о препаратах, представленная на сайте, не должна использоваться для самостоятельной диагностики и лечения заболеваний и не может служить заменой очной консультации врача.
© 2022 "АКРИХИН". Все права защищены. Использование любых материалов и данных сайта разрешается только с письменного согласия администрации сайта.
Рассмотрены клинические проявления гастроинтестинальной аллергии в зависимости от механизмов развития. Представлены подходы к диагностике и лечению пациентов, включая лечебное питание и средства медикаментозной терапии.
Clinical representations of gastrointestinal allergy depending on their mechanisms of development were considered. Approaches to patients' diagnostics and treatment were presented, including dietary nutrition and means of drug therapy.
Пищевая аллергия характеризуется полиморфизмом клинических проявлений, поражая различные органы и системы [1]. Желудочно-кишечный тракт (ЖКТ) является тем самым «шоковым» органом, который в первую очередь вовлекается в патологический процесс из-за ежедневного контакта с множеством чужеродных веществ, обладающих антигенными и токсическими свойствами. При этом аллергическое воспаление может развиться на любом участке ЖКТ, начиная с ротовой полости и заканчивая толстым кишечником. Гастроинтестинальная аллергия обусловлена развитием аллергического воспаления непосредственно в слизистой оболочке пищеварительного тракта. Ведущим иммунологическим механизмом реализации гастроинтестинальной пищевой аллергии являются IgE-опосредованные реакции. При аллергическом поражении желудочно-кишечного тракта могут иметь место и не-IgE-опосредованные реакции, обусловленные IgG-антителами или реакциями гиперчувствительности замедленного типа [2].
Эпидемиология пищевой аллергии
Сведения о распространенности пищевой аллергии, в том числе и гастроинтестинальной аллергии, весьма разноречивы. По данным эпидемиологических исследований распространенность истинной пищевой аллергии в развитых странах у детей первого года жизни составляет 6–8%, у подростков 2–4%, у взрослых 1,5% [3]. Среди 4000 обследованных людей частота аллергических реакций на пищевые продукты составляла 34,9% случаев, однако истинная пищевая аллергия была выявлена лишь у 3,8% из них [4, 5].
Определены возрастные особенности пищевой аллергии к различным пищевым продуктам (табл. 1). Дебют пищевой аллергии к коровьему молоку, куриному яйцу, злакам чаще приходится на первый год жизни ребенка; к рыбе — на 2–3 год; овощам, фруктам, бобовым — на третий год; после трех лет возможно развитие перекрестных реакций между пищевыми продуктами и пыльцевыми аллергенами [5].
Этиология пищевой аллергии (пищевые аллергены)
Многие пищевые продукты ответственны за развитие или обострение пищевой аллергии. Этиологически значимыми аллергенами пищевых продуктов являются белки (простые) или сложные (гликопротеины), способные вызывать у генетически предрасположенных индивидуумов специфическую активацию Th2-хелперов и выработку IgE-антител и/или проникать через барьер желудочно-кишечного тракта и вступать в контакт с иммунокомпентеными клетками во внутренней среде организма. Ряд пищевых продуктов (коровье молоко, арахис, яйцо) содержат несколько антигенных детерминант (эпитопов), обеспечивающих их аллергенность, однако не все они способны вызывать выработку специфических IgE-антител [6]. Наиболее часто аллергические реакции вызывают гликопротеины с молекулярной массой от 10 000 до 70 000 дальтон. Они хорошо растворимы в воде, обычно термостабильны, устойчивы к воздействию кислот и протеолитических ферментов. С другой стороны, некоторые продукты, например треска, обладают одним доминирующим аллергенным белком.
Таким образом, аллергенность пищевого белка определяется сложным комплексом факторов, включающих наличие в нем специфических аллергенных детерминант, достаточную степень агрегации (поливалентность) антигена и его способность в такой форме проникать через желудочно-кишечный барьер. Важно отметить, что от знания структуры специфических аллергенных детерминант пищевого белка зависит разработка гипоаллергенных специализированных продуктов [7].
Такие компоненты пищевых продуктов, как жиры, углеводы, минеральные соли и микроэлементы, не являются аллергенами и не вызывают аллергических реакций. Пищевая непереносимость углеводов и жиров связана, как правило, с недостаточностью пищеварительных ферментов.
Одним из первых пищевых продуктов, вызывающих пищевую аллергию у детей первого года жизни, является коровье молоко. Чаще всего это связано с переводом ребенка на искусственное вскармливание смесями на основе коровьего молока. Антигенный состав коровьего молока обусловлен сывороточными белками и казеином (табл. 2). Среди всех белков коровьего молока максимальная аллергенность отмечается у бета-лактоглобулина. В составе этого белка выявляются эпитопы, распознаваемые как IgE-, так и IgG-антителами.
Аллергия к белкам куриного яйца составляет большую долю всех видов пищевой аллергии. Антигенный состав куриного яйца весьма сложен. Аллергенами яйца являются овомукоид, овальбумин, кональбумин и лизоцим (табл. 3).
Наибольшая активность овомукоида обусловлена способностью длительно сохранять свои антигенные свойства в кишечнике, ингибируя активность трипсина. Аллергенные свойства желтка выражены в меньшей степени, чем белка. Часто непереносимость яичного белка сочетается с непереносимостью куриного мяса и бульона. Следует помнить о возможности развития аллергических реакций при проведении прививок вакцинами, содержащими примесь тканей куриного эмбриона или различных частей плодного яйца (например, сыворотка против клещевого энцефалита, желтой лихорадки и др.).
К наиболее распространенным и сильным аллергенам относят белки рыб. Рыбные антигены отличаются тем, что не разрушаются при кулинарной обработке. Среди антигенов рыбы наиболее важным аллергеном является парвальбумин — термостабильный белок, обозначенный М-антигеном. При аллергии к М-антигену реакция возникает не только при употреблении рыбы, но и вдыхании паров, выделяющихся при ее приготовлении. Установлено, что степень сенсибилизации к рыбе с возрастом не уменьшается и сохраняется у взрослых. Возможны перекрестные реакции на икру, креветки, раков, омаров, устриц и других моллюсков [9–10].
Среди пищевых аллергенов важное значение имеют белки злаков. У детей наиболее часто встречается аллергия к пшенице, реже к ячменю, ржи, овсу. Непереносимость злаков может проявляться как в виде пищевой аллергии, так и глютеновой энтеропатии (целиакии), что зачастую вызывает трудности диагностики и лечения.
Антигенный состав белков злаков представлен в табл. 4.
Из белков пшеничной муки наиболее антигенными свойствами обладают альфа-, бета-, гамма-, омега-глиадин, глютенины, проламины.
Арахис — один из самых распространенных аллергенов у детей и взрослых, страдающих пищевой аллергией. В США среди детей за последние 5 лет распространенность аллергии к арахису увеличилась вдвое, составляя в США 1–2%, а в Великобритании 1%. Определены основные аллергены арахиса: Peanut 1, Ara h1, Ara h2, Ara h3, малый аллерген арахиса [8]. При высушивании или жарке при температуре выше 180 градусов аллергенные свойства белков арахиса увеличиваются — жареный арахис является более аллергенным, чем вареный. Примечательно, что у 49% детей с «бессимптомной» сенсибилизацией к белкам арахиса двойной слепой плацебо-контролируемый нагрузочный тест был положителен.
Перекрестная аллергия
Перекрестное реагирование обусловлено сходством антигенных детерминант у родственных групп пищевых продуктов, пищевых и пыльцевых аллергенов, пищевых продуктов и лекарств растительного происхождения. Большинство этих аллергенов, вероятно, состоят из конформационных эпитопов и поэтому являются очень неустойчивыми при увеличении температуры, ферментативном расщеплении и, как следствие, трудны для выделения. Однако в последние 5 лет для многих таких аллергенов выделена комплементарная ДНК (кДНК) и получены рекомбинантные протеины, что позволяет надеяться получить в ближайшее время более качественный материал для диагностики. Пациенты часто сенсибилизируются пыльцой растений, а впоследствии при употреблении сырых овощей и фруктов у них возникают назофарингеальные проявления аллергии (т. н. пыльце-пищевая аллергия, или синдром периоральный аллергии) [10]. Аллергены животного происхождения менее многочисленны и не так часто вызывают перекрестные реакции. Значительная перекрестная реактивность характерна для ракообразных, многие дети с аллергией на белки коровьего молока реагируют и на козье молоко, показана перекрестная реактивность в отношении белков яиц, арахиса и сои.
Перекрестная непереносимость пищевых продуктов
Пищевые продукты и аллергены, вызывающие перекрестные реакции, представлены в табл. 5.
Продукты, содержащие биологически активные вещества (гистамин, тирамин)
Такие продукты, как сыр, вино, шпинат, томаты, кислая капуста, вяленая ветчина, говяжьи сосиски, свиная печень; консервированные продукты: тунец, филе хамсы, филе сельди, копченая селедочная икра; сыры (рокфор, камамбер, бри, грюйр, чеддер, плавленые); пивные дрожжи, маринованная сельдь, авокадо также могут вызывать аллергические реакции.
Клинические проявления аллергических поражений желудочно-кишечного тракта
Аллергические поражения ЖКТ не отличаются специфическими симптомами от неаллергических болезней пищеварительной системы. Для них характерны такие симптомы, как тошнота, рвота, боли в животе (колики), диарея или запоры. В связи с этим диагностика гастроинтестинальных проявлений аллергии весьма затруднительна. Для ее диагностики приходится прибегать к различным дополнительным методам исследования с целью доказательства или опровержения аллергического генеза.
Подозрение на аллергический характер поражения желудочно-кишечного тракта возникает, как правило, в следующих случаях:
- появление гастроинтестинальных симптомов в течение нескольких часов (от 2 до 4 часов) после употребления аллергенных продуктов;
- отсутствие симптомов при соблюдении элиминационной диеты и возобновление их после провокации;
- есть наследственная предрасположенность к аллергическим заболеваниям;
- имеются сопутствующие аллергические заболевания (атопический дерматит, крапивница, ангиотек, аллергический ринит, бронхиальная астма);
- наблюдается положительный эффект от приема антигистаминных препаратов;
- эозинофилия;
- наличие эозинофилов в содержимом желудочного сока или кале.
Если жалобы пациента связаны с приемом определенных пищевых аллергенов или медикаментозных средств, то диагностика существенно облегчается. Значительнее труднее установить связь между симптомами со стороны желудочно-кишечного тракта и употреблением повседневных блюд. Обычно только более тщательно собранный анамнез, длительное наблюдение, обследование больного с привлечением современных методов аллергологической и инструментальной диагностики позволяют установить точный генез вышеперечисленных симптомов.
Клинические проявления гастроинтестинальной аллергии в зависимости от возраста
Симптомы со стороны желудочно-кишечного тракта очень часто встречаются у детей с пищевой аллергией (40–50%), дебютируя в раннем детском возрасте. Наиболее частыми и значимыми аллергенами в развитии гастроэнтерологических симптомов являются белки коровьего молока, пшеницы, яйца, сои.
Первыми гастроинтестинальными симптомами при пищевой аллергии являются колики, рвота, диарея, метеоризм, плохая прибавка массы тела, возбудимость, нарушения сна, отказ от еды, резистентные к традиционным методам терапии. Нераспознанным у детей первого года жизни остается гастроэзофагеальный рефлюкс. Существует зависимость возникновения указанных симптомов и приема определенных видов пищевых продуктов. Часто гастроинтестинальные проявления пищевой аллергии сочетаются с другими атопическими заболеваниями, прежде всего, с атопическим дерматитом, крапивницей или ангиотеком.
Под нашим наблюдением находилось 33 ребенка в возрасте от 1,5 до 8 месяцев с такими симптомами, как срыгивание и рвота (n = 18), колики (n = 24), вздутие и боли в животе (n = 17), снижение аппетита и отказ от еды, связанные с коликами (n = 13), диарея или запоры (практически у всех детей). Среди них 13 детей находилось на смешанном, а 20 на искусственном вскармливании. В питании детей использовались адаптированные смеси на основе цельного белка коровьего молока (Nutrilon, Nutrilon Comfort, Нестожен, Фрисолак, Hipp, Нутрилак, Микамилк, Малютка) или/и кисломолочные смеси (Агуша кисломолочная, NAN кисломолочный, Nutrilon кисломолочный). Описанные симптомы возникали от нескольких минут до нескольких часов после приема молочных смесей и у большинства детей носили упорный характер. У 7 (21,2%) детей отмечались изменение частоты и характера стула, с примесью слизи и крови. Среди наблюдаемых детей мальчиков было 18, девочек 15. Масса тела при рождении (г) составляла 3397,7 ± 288,5, длина тела при рождении (см) 53,3 ± 2,2. Отягощенный аллергологический анамнез со стороны одного родителя отмечался у 14 (42,4%) детей, у обоих родителей у 17 (51,5%). Уровень общего IgE в сыворотке крови наблюдаемых детей колебался от 25,7 МЕ/мл до 225 МЕ/мл (112,5 ± 11,3 МЕ/мл). Определение специфических IgЕ-антител к белку коровьего молока и его фракциям: бета-лактоглобулину, альфа-лактальбумину и казеину — выявило высокую чувствительность к белку коровьего молока у 90,9% детей, казеиновой фракции у 75,7% детей, к бета-лактоглобулину у 87,8%, альфа-лактальбумину у 36,4% детей.
Данное наблюдение показало, что у детей с отягощенным аллергологическим анамнезом дебют гастроинтестинальной пищевой аллергии был связан с введением молочных смесей. До специального аллергологического обследования многие из этих детей продолжали получать неадекватную терапию, что существенно сказывалось на их соматическом и пищевом статусе. Следует отметить, что дифференциальный диагноз гастроинтестинальных проявлений аллергии необходимо проводить с анатомическими аномалиями, метаболическими, инфекционными и воспалительными заболеваниями желудочно-кишечного тракта, лактазной и дисахаридазной недостаточностью. Одним из диагностических признаков пищевой аллергии можно считать купирование симптомов на фоне элиминационной диеты и приема антигистаминных препаратов.
Необходимо помнить, что нарушение микрофлоры кишечника может сопровождать гастроинтестинальную пищевую аллергию. В таких случаях не следует назначать препараты, корригирующие микрофлору кишечника, без элиминации пищевого аллергена и коррекции питания.
Вероятность диагноза гастроинтестинальных проявлений пищевой аллергии существенно возрастет при проведении эзофагогастродуоденоскопии и биопсии слизистой оболочки желудочно-кишечного тракта.
Ранняя диагностика гастроинтестинальной пищевой аллергии, элиминация причинно-значимых аллергенов из рациона и выбор специализированных диетических (лечебных) продуктов, имеющих сбалансированный состав для полноценного роста и развития детского организма, — важнейшее направление работы практического врача.
Окончание статьи читайте в следующем номере.
В. А. Ревякина, доктор медицинских наук, профессор

Кожа — самый большой орган человека, который выполняет барьерную функцию. И часто именно кожа первой реагирует на контакт с аллергенами.

У некоторых людей генетически обусловлена атопия — особенность конституции, которая заключается в чрезмерной, несоразмерной реакции на контакт с аллергенами, химическими веществами и факторами окружающей среды. Атопия отличается от истинной аллергии, не считается болезнью, а рассматривается врачами как особенность организма. Возникает обычно при длительном воздействии раздражающего фактора и не всегда приводит к повышению уровня иммуноглобулина Е.
Если человек склонен к атопии, то периодически у него может возникать атопический дерматит — воспаление кожи, проявляющееся следующими симптомами:
- раздражение, зуд;
- покраснение кожи;
- небольшие высыпания, пузырьки;
- шелушение кожи.
Так как атопический дерматит — хроническое заболевание, кроме лечения в период обострения необходима коррекция образа жизни. Важно придерживаться диеты, чтобы избежать проявлений болезни или хотя бы сделать ремиссию максимально длительной.
Диета очень важна при любых кожных заболеваниях. Врачи давно знают, что правильно подобранное питание помогает уменьшить проявления псориаза, экземы и способствует стойкой ремиссии. Это справедливо и в отношении атопического дерматита. Важно сказать, что под диетой понимается не ограничение калорийности рациона, не сокращение употребления жиров и углеводов, а сбалансированное, качественное питание, способное обеспечить организм ценными нутриентами, не перегрузив его аллергенами и пищевым мусором.

Гипоаллергенная диета при атопическом дерматите
Вот основные рекомендации по организации питания при атопическом дерматите:
- важно исключить все потенциально вредные продукты, которые негативно влияют на желудочно-кишечный тракт: чипсы, сухарики, шоколадные батончики, майонез, газированные напитки, леденцы с красителем, пирожные;
- негативно влияют на кожу копчености, сосиски, сардельки, то есть любые виды переработанного мяса;
- стоит избегать бульонов, лучше варить супы на овощных отварах или просто на воде;
- плавленые сыры под запретом, а вот нежирный сыр твердых сортов можно есть — он полезен и богат кальцием;
- как ни странно, но могут навредить и некоторые овощи — редис, редька, квашеная капуста, маринованные овощи и соленья, баклажаны, красный сладкий перец, помидоры;
- лучше на время отказаться от земляники, клубники, цитрусовых, облепихи, ананасов, дыни;
- кофе, какао и шоколада стоит избегать, во всяком случае в моменты обострений, а во время ремиссии снизить их потребление;
- вместо цельного молока стоит пить кефир или простоквашу;
- от морепродуктов и рыбы лучше на время отказаться;
- под запретом мед и сдобная выпечка, все орехи;
- можно есть нежирные сорта мяса, все крупы, кроме манной, кисломолочные продукты, твердые неострые и сычужные сыры, хлеб второго сорта или цельнозерновой, зеленые овощи, например, кабачки, патиссоны, стручковую фасоль, огурцы, зелень;
- кофе можно заменить отваром шиповника, некрепким чаем;
- в качестве лакомства очень хорошо запекать яблоки, они богаты калием, также можно сварить компот из сухофруктов, не добавляя изюм.

Достаточно много продуктов можно себе позволить, поэтому нет ничего сложного в организации полноценного рациона, который позволит улучшить состояние кожи.
Важны не только продукты, но и способ их приготовления. При атопическом дерматите нельзя жарить пищу, лучше варить, запекать и готовить на пару.
Часто атопический дерматит поражает детей, которые реагируют даже на незначительное попадание аллергена в организм. Например, ребенок съедает несколько ягод земляники, и через некоторое время у него возникают кожные реакции, ухудшается настроение и общее самочувствие. Но часто с возрастом такие реакции проходят или становятся намного менее выраженными, тогда можно будет снять или ослабить ограничения. Если атопия сохраняется и во взрослом возрасте, придется корректировать свою жизнь и придерживаться общей гипоаллергической диеты хотя бы в острый период. Диета вносит весомый вклад в улучшение состояния при атопическом дерматите, как и рациональное питание при псориазе. Если перестроить питание тяжело, можно вести пищевой дневник и составлять меню на неделю.
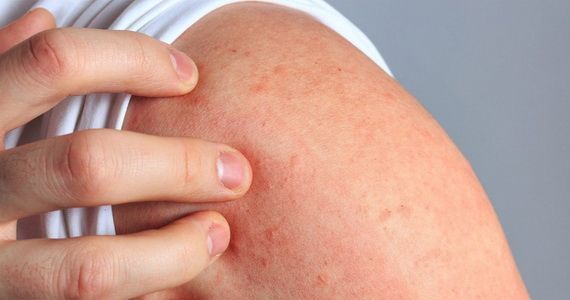
Дерматит — воспаление кожи, которое может возникать из-за самых разных раздражителей: аллергенов, агрессивных химических веществ, грибов, неблагоприятных погодных факторов. Хроническое воспаление кожи возникает и при псориазе, но в данном случае состояние выделяется в отдельное заболевание, а дерматит — собирательное понятие, синдром, который может и не относиться ни к какой конкретной болезни, возникая периодически.
Как проявляет себя дерматит
При возникновении дерматита нарушаются барьерные функции кожи, она воспаляется, могут возникать следующие симптомы:
- сухость и шелушение;
- зуд и раздражение;
- покраснение;
- эрозии и язвы;
- сыпь, волдыри с содержимым разного состава и консистенции;
- в дальнейшем волдыри могут лопаться, образуя мокнущие участки;
- отечность и припухлость.

Виды дерматита
Классифицируются дерматиты в зависимости от причины возникновения. Различают следующие типы:
-
— вызван чрезмерной чувствительностью кожи к факторам окружающей среды, предполагается генетическая природа атопии;
- травматический — появляется в результате механического травмирования кожи;
- лекарственный — неблагоприятная реакция на любые фармацевтические препараты;
- термический — ожоги или обморожения;
- аллергический — реакция кожи на любой фактор, который приводит к повышению уровня гистамина;
- себорейный — возникает на тех участках кожи, которые активно снабжены сальными железами, проявляется возникновением перхоти, угрей;
- герпетический дерматит — связан с поражением организма герпесом;
- инфекционный, например, чесоточный или лишайный;
- контактный – реакция на внешний раздражающий фактор.
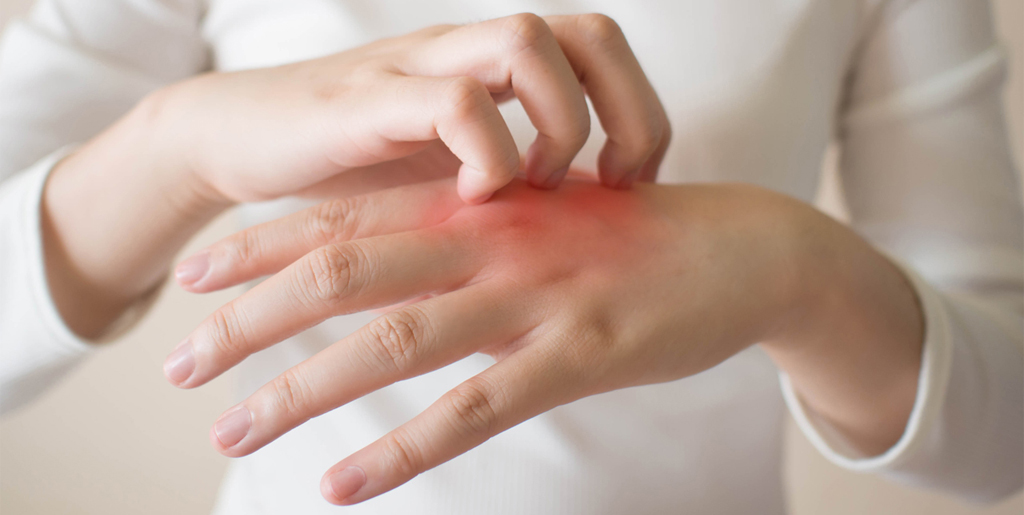
Вы могли слышать уже понятие «контактный дерматит». Это не какой-то отдельный вид, а тип дерматита, который вызван непосредственным контактом кожи с повреждающим фактором. Например, аллергический дерматит может быть контактным, если вы использовали моющее средство, на которое отреагировала кожа, а может быть бесконтактным, если аллерген был в воздухе или продуктах питания.
Заразен ли дерматит
В подавляющем большинстве случаев дерматит не заразен для окружающих и не представляет для них никакой угрозы, потому что вызван индивидуальной реакцией кожи на раздражитель. Если проанализировать причины развития дерматита, то становится понятно, что реакция на химические вещества, солнце, холод, грубую одежду, чрезмерную активность сальных желез, аллергия или диатез не могут никому передаться. Это индивидуальная особенность кожи конкретного человека. Атопический, аллергический, контактный, холодовой и другие подобные типы дерматита не могут никак передаться от человека к человеку.
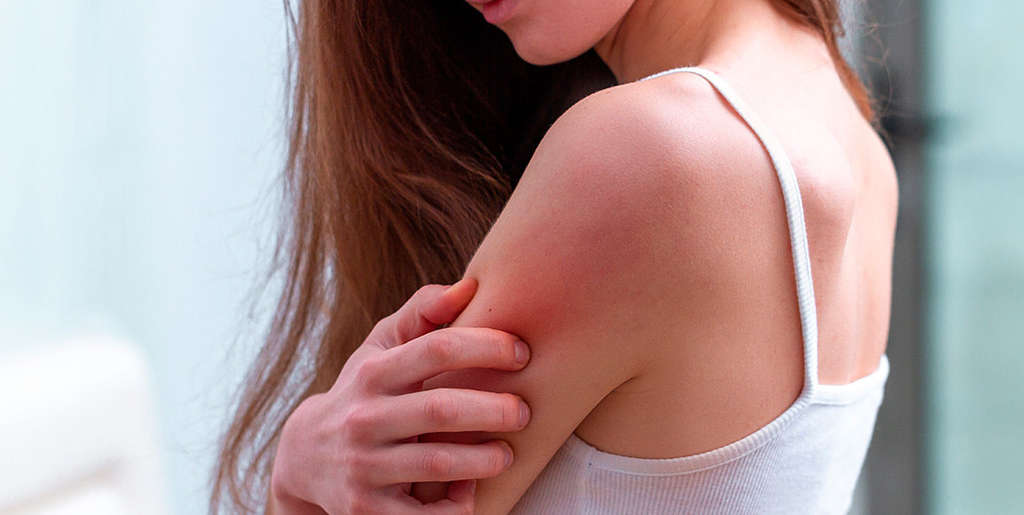
Но есть и исключения, например, при себорейном дерматите часто кожа головы бывает инфицирована грибами вида Malassezia, поэтому и назначают для лечения перхоти противомикозные шампуни. Если человек с себорейным дерматитом будет пользоваться одной расческой со здоровым, у второго тоже может со временем появиться перхоть. То же самое относится к герпетическому, чесоточному и другим дерматитам, которые имеют инфекционную природу.
Лечение дерматита подбирается индивидуально, в зависимости от того, какой фактор его вызвал.

Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Читайте также:

