Мазь с антибиотиком при экземе на руках
Обновлено: 28.04.2024
ГУ "МОНИКИ им М.Ф. Владимирского", Москва
Комплексное лечение длительно незаживающих ран разной этиологии
Журнал: Клиническая дерматология и венерология. 2013;11(3): 101‑106
Третьякова Е.И. Комплексное лечение длительно незаживающих ран разной этиологии. Клиническая дерматология и венерология. 2013;11(3):101‑106.
Tret'iakova EI. Combination treatment for persistent wounds of various etiologies. Klinicheskaya Dermatologiya i Venerologiya. 2013;11(3):101‑106. (In Russ.).
ГУ "МОНИКИ им М.Ф. Владимирского", Москва
Представлены результаты наружного лечения 2% кремом Аргосульфан 47 больных с длительно не заживающими ранами разной этиологии. В результате комплексного лечения полная эпителизация трофических язв у больных с хронической венозной недостаточностью, облитерирующим эндоартериитом и липоидным некробиозом наступила у 10 (41,7%) пациентов, частичный регресс - у 14 (58,3%). Явления пиодермии разрешились у 7 (87,5%) больных, значительно уменьшились - у 1 (12,5%). Трещины в области ладоней и подошв на фоне разрешения тилотической экземы заэпителизировались у всех 15 (100%) пациентов. Крем Аргосульфан в комплексной терапии больных с длительно не заживающими ранами оказался высокоэффективным, отличался хорошей переносимостью, удобством в применении.
ГУ "МОНИКИ им М.Ф. Владимирского", Москва
Важнейшей медико-социальной проблемой является лечение длительно не заживающих ран разной этиологии. Трофические язвы и глубокие трещины кожи в области нижних конечностей, а также хронические язвенные пиодермии резко снижают качество жизни и надолго ограничивают активность больных. Особое место в лечении и профилактике этих заболеваний, предупреждающей развитие инфекционного процесса в ране и являющейся барьером на пути распространения инфекции, занимает местная терапия.
Современные высокоэффективные средства для местного лечения длительно не заживающих ран имеют ряд лечебных качеств, которые позволяют применять их с учетом фаз раневого процесса. Они должны обладать противовоспалительным и протеолитическим действием, иметь широкий антибактериальный спектр воздействия, сохранять активность в кислой среде, не вызывать явлений гипергрануляции и пигментации, иметь гипоаллергенные качества, быть нетоксичными и удобными в применении.
Существует много комбинированных препаратов для местного лечения, содержащих антибиотики или сульфаниламиды в сочетании друг с другом и/или разными антисептиками. Для таких препаратов характерно более медленное развитие микробной резистентности и более широкий охват бактериальных агентов — возбудителей инфекций.
Присутствующие в составе крема ионы серебра усиливают антибактериальное действие сульфаниламида — тормозят рост и деление бактерий путем связывания с дезоксирибонуклеиновой кислотой микробной клетки [1]. Постепенное высвобождение ионов серебра подавляет рост патогенной микрофлоры на протяжении длительного периода нахождения повязки на ране, что важно при высоком риске реинфекции госпитальными штаммами и является постоянным барьером на пути распространения инфекции.
Кроме того, ионы серебра ослабляют сенсибилизирующие свойства сульфаниламида. Существует мнение, согласно которому аппликация на кожу и слизистые оболочки сульфаниламидов нежелательна в связи с невысокой активностью и риском возникновения аллергической реакции. При нанесении такой мази на ожоговую или инфицированную поверхность могут наблюдаться жжение и боль [1]. Гидрофильная основа крема Аргосульфан, имеющая оптимальный рН и содержащая большое количество воды, обеспечивает его увлажняющее и аналгезирующее действие и приводит к уменьшению сроков заживления ран.
Благодаря минимальной резорбции Аргосульфан-крем, нанесенный даже на обширные раневые поверхности, не оказывает токсического действия, так как сульфатиазол серебра обладает небольшой растворимостью, благодаря чему концентрация лекарственного средства в ране длительно поддерживается на одинаковом уровне. Незначительное количество сульфатиазола серебра, оказавшегося в кровотоке, в печени подвергается ацетилированию и в моче находится в виде неактивных метаболитов и частично в неизмененном виде [1]. В связи с отсутствием системной абсорбции препарата можно использовать крем Аргосульфан в сочетании с другими препаратами. Повязки с кремом Аргосульфан, содержащие ионы серебра, безболезненны при наложении на раневую поверхность, не присыхают к ране и легко удаляются с ее поверхности, обладают мягким подсушивающим эффектом, хорошо проникают в некротизированную ткань и экссудат. Тканевый детрит, пропитанный препаратом, образует «защитную подушку», под которой идет форсированное образование грануляций и эпителизация.
Мы применяли крем Аргосульфан при длительно не заживающих ранах у больных с трофическими язвами разной этиологии, липоидном некробиозе, хронической язвенной и язвенно-вегетирующей пиодермиях, глубоких трещинах, осложняющих течение тилотической экземы.
Появление трофических язв может осложнить течение многих заболеваний – от болезней системы кровообращения до нарушений обмена веществ, причем развитие язвенного дефекта сопровождается как нарушением нормального кровообращения, так и изменением иннервации. Именно поэтому процесс выздоровления может потребовать применения комплексного воздействия и достаточно продолжительного лечения.
Различают варикозные, ишемические и нейротрофические язвы [2—5]. Наибольшую группу (1—2% взрослого населения) составляют больные с хронической венозной недостаточностью (ХВН) нижних конечностей, развивающейся при нарушении венозного оттока и повышении давления внутри капилляров. Основные причины ХВН — варикозное расширение вен и посттромбофлебитический синдром. При повреждении клапанов глубоких вен голени нарушается функция мышечно-венозной помпы и возникает ретроградный ток крови. Повреждение прободающих вен, которые соединяют поверхностные вены с глубокими, усугубляет венозную недостаточность. Из-за отложения фибрина в периваскулярном пространстве и угнетения тканевого фибринолиза развиваются склероз и облитерация лимфатических и мелких кровеносных сосудов. Периваскулярный фиброз нарушает доставку питательных веществ к эпидермису, что приводит к образованию варикозных трофических язв [2—5].
Ишемические язвы формируются при заболеваниях периферических артерий, в частности при облитерирующем атеросклерозе (ОАС). ОАС всегда сопровождается поражением кожи — от постепенно нарастающей ишемии до инфаркта, т.е. некроза, развивающегося при внезапном нарушении кровоснабжения в результате атероэмболии — закупорки мелких артерий фрагментами атеросклеротических бляшек. Ишемические язвы локализуются на часто травмируемых участках и местах сдавления, сопровождаются выраженными болевыми ощущениями. Смешанные язвы развиваются у больных, страдающих и ХВН, и ОАС, у которых клинически присутствуют черты обоих заболеваний [4, 5].
Причиной нейротрофических язв являются поражение чувствительных и двигательных нервов, нарушения кровообращения и атеросклероз при сахарном диабете и его осложнениях, вторичном гиперпаратиреозе, гранулематозном воспалении в ответ на дегенерацию коллагена при липоидном некробиозе [6, 7].
Липоидный некробиоз — редкий хронический дерматоз сосудисто-обменного характера, который обычно относят к группе локализованных липоидозов кожи. Провоцирующими факторами при липоидном некробиозе в 1 /3 случаев является сахарный диабет, еще у 1 /3 — нарушение толерантности к глюкозе, поэтому необходимы семейный анамнез и исследования для выявления скрытых форм сахарного диабета. Началу заболевания нередко предшествует травма. Дегенерация коллагена приводит к усиленной агрегации тромбоцитов, микроангиопатиям, поражению артериол, склерозированию и облитерации сосудов в очагах некробиоза. Сосудистые нарушения приводят к нарушению трофики и некробиотическим изменениям дермы с последующим отложением в ней липидов. Заболевание часто имеет длительное рецидивирующее течение, его выраженность не зависит от тяжести сахарного диабета, формирующиеся трофические язвы сопровождаются выраженными болевыми ощущениями и заживают, как правило, с формированием грубого рубца [6, 7].
Без специального лечения трофические язвы характеризуются низкой тенденцией к заживлению и длительным рецидивирующим течением [8, 9]. Общепризнано, что оперативное лечение ХВН и ОАС лучше выполнять после заживления трофической язвы или тщательной санации ее поверхности. Однако консервативное лечение с применением устаревших малоэффективных местных медикаментозных средств часто осложняется дерматитом, экземой, рожистым воспалением, что отодвигает сроки выполнения сосудистой операции. На выбор лекарственного препарата влияют фаза течения заболевания и выраженность воспалительной реакции (I фаза — предъязвенное состояние; II фаза — дистрофические изменения, некроз, воспаление кожи и прилежащих тканей; III фаза — очищение язвы и регенерация; IV фаза — эпителизация и рубцевание), осложнения (микозы, экзема, пиодермии, рожистое воспаление, рецидивирующий тромбофлебит, малигнизация и др.), видовой состав микрофлоры язвы. В многочисленных бактериологических исследованиях качественного состава микрофлоры поверхности трофических язв выявлена полирезистентная грампозитивная и грамнегативная микрофлора. Содержание микроорганизмов в индуративно измененных тканях, окружающих язву, иногда достигает 10 7 -10 9 микробных тел на 1 г ткани раны, что указывает на высокий риск генерализации инфекционного процесса [10]. Как правило, выделяемые микроорганизмы высокорезистентны не только к традиционным антибактериальным препаратам, но и к наиболее часто используемым в таких случаях местным средствам — растворам фурацилина, хлоргексидина, синтомициновой эмульсии, мазям с антибиотиками (тетрациклином, гентамицином) и др. На стадиях грануляции и эпителизации, для их ускорения, а также при осложнении ран дерматитом, экземой или другими проявлениями аллергии на традиционные препараты, средством выбора могут стать соли серебра, учитывая их высокую эффективность в подавлении как грампозитивной, так и грамнегативной микрофлоры, лучшую переносимость и редкость аллергических реакций даже у пациентов с отягощенным аллергоанамнезом.
Пиодермии (гнойничковые заболевания кожи) представляют собой группу дерматозов, в основе которых лежит гнойное воспаление кожи и ее придатков, а также подкожно-жировой клетчатки. На долю пиодермий приходится 1 /3 всех случаев заболеваний кожи [4, 5]. Развитию пиодермий способствуют микротравмы, мацерация и загрязнение эпидермиса, повышенное потоотделение, переохлаждение, перегревание, эндокринопатии (сахарный диабет), гипогаммаглобулинемия, недостаточное поступление белков, гиповитаминоз, нарушения иммунитета и тяжелые соматические заболевания, переутомление, хронические интоксикации, персистирующие очаги стафилококковой инфекции. Наиболее частыми возбудителями пиодермий являются золотистый и эпидермальный стафилококк (80—90% больных), в 10—15% случаев выявляется смешанная инфекция (стафилококк в сочетании со стрептококком, синегнойной палочкой, протеем, кишечной палочкой и др.) [1, 4, 10].
Хронические язвенная и язвенно-вегетирующая пиодермии относятся к глубоким стрептостафилококковым пиодермиям, характеризуются образованием плохо заживающих язвенных гнойных поражений кожи и подлежащих тканей. Нередко заболевание сопровождается ухудшением общего состояния, повышением температуры тела, слабостью, явлениями интоксикации, лимфангиитами и лимфаденитом. Язвенная пиодермия (стрептостафилококковое импетиго) проявляется фликтенами, эктимами, располагающимися на фоне эритемы. Высыпания, как правило, диссеминированные, захватывают обширные участки кожного покрова. Под корками характерно образование глубоких язв с вялыми грануляциями на дне и воспаленными мягкими краями. Стрептостафилококковое импетиго нередко является осложнением зудящих дерматозов (экземы, чесотки, атопического дерматита и др.). Хроническая язвенно-вегетирующая пиодермия характеризуется язвенными образованиями неправильной формы с выраженными вегетациями в области краев и дна. Нередко вокруг язвы присутствует застойно-розовый венчик гиперемии. Характерно хроническое течение с периодическими обострениями с появлением новых язв или серпигенизации основного язвенного образования.
Терапия пиодермий должна быть этиопатогенетической. При лечении хронических, рецидивирующих и глубоких форм пиодермий используют антибиотики (местно и системно), антисептические растворы, по показаниям глюкокортикостероиды, иммуномодуляторы, витамины, проводят вскрытие пустул и абсцессов, при необходимости — удаляют и выскабливают вегетации и некротические ткани.
Тилотическая (роговая) экзема — хроническое упорно рецидивирующее аллергическое заболевание кожи, разновидность истинной экземы. Тилотическая экзема проявляется гиперкератозом ладоней и подошв с образованием грубых роговых и корковых наслоений, сухостью кожи, а также глубокими болезненными длительно не заживающими, нередко кровоточащими трещинами. Данное заболевание характеризуется поливалентной сенсибилизацией и аутосенсибилизацией, протекает на фоне нейроэндокринных сдвигов, сопровождается изменениями в центральной и вегетативной нервной системе, нарушениями обменных процессов и трофики тканей [4, 5]. Поражение подошв и ладоней, как правило, симметричное, трещины формируются на фоне эритемы, шелушения, особенно на участках наибольшего давления и нагрузки, в том числе и на боковых поверхностях пальцев. Воспаление может быть выражено на ограниченном участке или занимать всю подошву и/или ладонь, боль в области трещин может быть более интенсивной, чем зуд. Тенденция к углублению трещин связана с возрастом пациента, длительностью болезни, холодным временем года и наличием фоновых заболеваний.
В трещины на подошвах легко может проникать пиогенная инфекция, развиваться рожистое воспаление или пиодермии. Тилотическая экзема резистентна к лечению, склонна к рецидивированию, к улучшению состояния приводят частое и сильное увлажнение кожи и немедленное прекращение ношения влажной обуви [11].
Под нашим наблюдением находились 47 больных (13 мужчин, 34 женщины) в возрасте 44—75 лет с трофическими язвами, развившимися на фоне ХВН и облитерирующего эндартериита, нарушениях кровоснабжения и трофики при липоидном некробиозе, а также с пиодермиями и тилотической экземой. Длительность заболевания составляла от 2 мес до 4 лет. Все больные в составе комплексной терапии наружно применяли крем Аргосульфан.
У 11 (23,4%) больных имелись варикозные, у 5 (10,6%) — смешанные трофические язвы, у 8 (17%) — трофические язвы при липоидном некробиозе; у 8 (17%) — хроническая язвенная и хроническая язвенно-вегетирующая пиодермии, у 15 (32%) — тилотическая экзема с глубокими трещинами на ладонях и подошвах.
У 22 (46,8%) больных дерматозы протекали на фоне эндокринных заболеваний: у 4 (8,4%) — сахарного диабета, у 2 (4,2%) — нарушений толерантности к глюкозе, у 5 (10,6%) — узлового зоба, у 1 (2,1%) — гипотиреоза, у 1 (2,1%) — патологии надпочечников. У 2 (4,2%) больных был выявлен хронический бронхит, у 3 (6,3%) — хронический гастрит, у 5 (10,6%) — хронический панкреатит, у 2 (4,2%) — вирусный гепатит С, у 10 (21,3%) — гипертоническая болезнь, у 9 (1%) — ишемическая болезнь сердца, у 2 (4,2%) — миома матки.
При бактериологических исследованиях качественного состава микрофлоры с поверхности очагов (язв, трещин) у 29 (61,7%) больных выявлен золотистый и эпидермальный стафилококк, у 18 (38,3%) — смешанная инфекция (стафилококки в сочетании со стрептококком, кишечной палочкой, бактероидами, протеем, дрожжевыми грибами) в количестве 104—105 микробных тел на 1 г ткани раны.
Всем пациентам назначался охранительный режим. Предлагалось ограничить пребывание в вертикальном положении с целью уменьшения статической нагрузки, размещать пораженную конечность в возвышенном положении. Рекомендовалось уменьшить потребление с пищей соли и экстрактивных продуктов, больным с тилотической экземой назначалась гипоаллергенная диета, пациентам с липоидным некробиозом — диета с ограничением углеводно-жировой нагрузки.
В составе комплексной терапии все больные получали сосудистые препараты и венопротекторы (пентоксифиллин, детралекс, эскузан), антиагреганты (курантил), десенсибилизирующие средства (глюконат кальция, тиосульфат натрия), улучшающие трофику (солкосерил, актовегин) и антигистаминные (супрастин, тавегил, лоратадин) препараты. Пациентам с трофическими язвами, липоидным некробиозом, пиодермиями проводилось лечение антибиотиками цефалоспоринового ряда, иммуномодуляторами (метилурацил, виферон, циклоферон), витаминами (мильгамма), с тилотической экземой — препаратами витамина А (аевит, ретинола пальмитат), с липоидным некробиозом — препаратами липоевой кислоты (берлитион).
В качестве наружного средства все больные использовали 2% крем Аргосульфан. После очищения 0,1% водным раствором хлоргексидина и/или хирургической обработки раневых поверхностей препарат слоем 2—3 мм ежедневно 2 раза в сутки наносили на очаги поражения на трещины или язвы с середины к краям до полного впитывания. На очаги, имеющие большую площадь, крем Аргосульфан наносили ежедневно под окклюзионную повязку на ночь. Рана во время лечения покрывалась препаратом полностью, если ее часть открывалась, крем наносили дополнительно. Курс комплексного лечения составлял 25—30 сут.
Болевых ощущений, а также местных и общих аллергических реакций при использовании крема Аргосульфан не наблюдалось.
Крем Аргосульфан при местном лечении длительно не заживающих ран позволил добиться улучшения у всех больных. В результате комплексной терапии полная эпителизация трофических язв у больных с ХВН, ОАС и липоидным некробиозом наступила в 10 (41,7%) случаях, частичный регресс (уменьшение размеров, воспалительных и дистрофических изменений кожи, появление зрелых грануляций и краевой эпителизации с минимально выраженной пигментацией) — в 14 (58,3%). Явления пиодермии разрешились у 7 (87,5%) пациентов, значительно уменьшились (с резким замедлением роста микрофлоры до 102 микробных тел на 1 г ткани раны) — у 1 (12,5%). Отсутствие под повязкой с кремом Аргосульфан гипергрануляций в ране способствовало формированию негрубых подвижных слабопигментированных рубцов. Трещины в области ладоней и подошв на фоне разрешения тилотической экземы эпителизировались у всех 15 (100%) пациентов.
Поскольку крем Аргосульфан — препарат длительного применения, что обусловлено медленным восстановлением физиологических процессов в эпидермисе и дерме, больным с трофическими язвами и пиодермией мы рекомендовали использовать его по ранее применяемой схеме амбулаторно в течение 1—2 мес после окончания курса лечения в стационаре (до полного заживления или пересадки кожи).
Таким образом, 2% крем Аргосульфан в комплексной терапии больных с длительно не заживающими ранами оказался высокоэффективным как на стадии формирования трофических язв, так и в период заполнения глубоких ран грануляционной тканью, что во многих случаях привело к самостоятельному заживлению их под повязкой. Препарат отличался хорошей переносимостью, удобством в применении, позволил значительно снизить стоимость лечения больного в стационаре и успешно продолжить лечение амбулаторно.
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
Современные подходы к лечению экземы кистей
Журнал: Клиническая дерматология и венерология. 2011;9(6): 40‑43
Соколовский Е.В., Монахов К.Н., Холодилова Н.А., Домбровская Д.К. Современные подходы к лечению экземы кистей. Клиническая дерматология и венерология. 2011;9(6):40‑43.
Sokolovskiĭ EV, Monakhov KN, Kholodilova NA, Dombrovskaia DK. Modern approaches to the treatment of wrist eczema. Klinicheskaya Dermatologiya i Venerologiya. 2011;9(6):40‑43. (In Russ.).
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова
Термин «экзема» известен с давних времен. Однако до настоящего времени в разных странах его трактуют по-разному. В последнее время в Европе и Северной Америке термины «дерматит» и «экзема» практически являются синонимами [1, 2]. В то же время никто не отрицает наличия неспецифической патологической реакции кожи, проявляющейся воспалением в эпидермисе и дерме, для которой типично наличие очагового отека шиповатого слоя эпидермиса — спонгиоза. Такая реакция традиционно называется экзематозной и принимает участие в формировании клинической картины многих заболеваний кожи, как инфекционных, так и неинфекционных. В тех случаях, когда после элиминации этиологического фактора проявления заболевания разрешаются полностью, говорят о вторичной экзематизации какого-либо процесса. Это нередко встречается при стрептодермии, микозе стоп, чесотке. В то же время у некоторых пациентов экзематозная реакция возникает первично. Это характерно для контактного аллергического дерматита. В большинстве случаев после устранения аллергена проявления заболевания разрешаются.
В ряде случаев проявления заболевания не разрешаются полностью, а характер его течения становится хронически рецидивирующим. В дальнейшем в качестве провоцирующих обострение болезни выступают различные факторы, действующие как непосредственно на кожу, так и на организм в целом. В таких случаях в России принято говорить об экземе как самостоятельной нозологической единице.
В то же время у значительного количества пациентов имеются указания на проявления атопического дерматита в раннем детском возрасте и на внекожные проявления атопии (атопическая бронхиальная астма, аллергический ринит, поллиноз), выявляется повышение общего и наличие специфических IgE. По-видимому, в таких случаях корректнее говорить об особенном течении атопического дерматита с локализованными экзематозными проявлениями. В настоящее время в специальной литературе вместо термина «атопический дерматит» широко используется термин «атопическая экзема».
Единого понимания термина «экзема кистей» не существует. Однако большинство авторов описывают хроническое поражение кожи кистей, проявляющееся экзематозной реакцией, для которого характерна поливалентная чувствительность, т.е. развитие рецидивов и обострений болезни связывается с различными воздействиями как непосредственно на кожу, так и на организм в целом (химические, физические, метеорологические, психологические стрессы и др.). Заболеваемость экземой, по данным литературы [3, 4], в разных странах составляет 5—20%. Существенную роль в развитии экземы кистей в настоящее время отводят нарушению кожного барьера, что подтверждается, в частности, положительным результатом использования средств базового ухода за кожей [5, 6]. При воспалении в коже нарушаются продукция и секреция липидов кератиноцитами. Следствием этого является увеличение межклеточных промежутков, снижение эластичности кератиноцитов. Повышенная проницаемость кожного барьера приводит к проникновению в кожу как аллергенов, так и ирритантов, еще более усиливающих воспаление. Формирующийся «порочный круг» обеспечивает хронизацию кожного процесса [7, 8].
Многофакторность происхождения экземы кистей в большинстве случаев не позволяет добиться длительной полной ремиссии заболевания и требует подбора постоянной поддерживающей терапии. Многие пациенты без должного врачебного контроля длительно используют топические глюкокортикостероиды (ТГКС), в результате чего формируются местная стероидная зависимость и другие местные побочные эффекты длительного использования препаратов этой группы. Больные другой группы категорически отказываются от применения местных стероидов, позволяя в дальнейшем развиваться бесконтрольному воспалению. Очень часто приходится констатировать, что пациенты с экземой кистей пренебрегают средствами базового ухода за кожей.
Отказ от использования ТГКС значительно удлиняет сроки лечения больных и ухудшает качество их жизни [9].
В настоящее время к препаратам, максимально удовлетворяющим современным требованиям, относится местный стероид мометазона фуроат, обладающий высокой системной безопасностью [10, 11].
Более 10 лет накапливался опыт использования интермиттирующих схем лечения наружными стероидами. Еще в 1999 г. N. Veien и соавт. [12] показали высокую эффективность и безопасность длительной (36 нед) интермиттирующей (препарат назначали по так называемой схеме выходного дня — только в субботу и воскресенье в одной группе и через день — в другой) терапии стероидом для контроля заболевания, особенно при дорсальной локализации проявлений экземы кистей. В более поздних исследованиях было показано, что наиболее хорошие результаты лечения достигаются при сочетании местных ГК и эмолентов [13, 14].
Материал и методы
Под наблюдением находились 34 больных экземой кистей в возрасте от 17 до 62 лет (24 женщины, 10 мужчин; средний возраст 30,45±1,32 года).
Тяжесть проявлений экземы оценивали на основании EASI (Eczema Area Severity Index) по стандартной методике. Если EASI был равен 3—6, то обострение считали нетяжелым, 7—9 — среднетяжелым, 10 и более – тяжелым.
В зависимости от выраженности воспалительных изменений кожи препарат Унидерм (мометазона фуроат 0,1% крем) наносили на пораженные участки кожи 1 раз в сутки до достижения практически полного разрешения высыпаний на коже. В дальнейшем пациентов переводили на интермиттирующую схему использования Унидерма: препарат наносили на пораженные участки кожи в течение 2 дней через 5 сут (2 раза в неделю) на фоне ежедневного использования средств базового ухода (специальный крем или специальную эмульсию для тела Эмолиум). При полном отсутствии проявлений заболевания местно стероиды не наносили, использовали лишь средства базового ухода (крем или эмульсию для тела Эмолиум).
Срок наблюдения за пациентами составил 8 нед. Визиты проводили через 2, 4 и 8 нед лечения.
Результаты и обсуждение
У 25 пациентов были выявлены признаки атопии (начало в раннем детском возрасте, атопические заболевания у кровных родственников, внекожные проявления атопии).
Среди больных экземой кистей без атопии (9 человек) большинство (8) составили пациенты в возрасте 35—62 лет. Среди пациентов данной группы преобладали женщины (8 из 9 человек). Пациентов с тяжелым течением заболевания в этой группе не было, а у абсолютного большинства (у 7 человек, 78%) была диагностирована легкая степень тяжести. В большинстве случаев (у 6 пациентов) заболевание приходилось на острую стадию, характеризующуюся появлением на коже кистей поверхностных сгруппированных микровезикул на фоне гиперемии, мокнутия, сопровождающегося зудом. У оставшихся 3 пациентов экзема была в подострой стадии.
Абсолютное большинство больных (7 человек) отмечали связь развития заболевания с перенесенным психоэмоциональным стрессом (разводом, смертью или болезнью близкого человека, сдачей экзаменов и др.). У 2 пациентов высыпания впервые появились при воздействии экзогенных факторов (строительных материалов, стиральных порошков, щелочных моющих средств с антимикробным действием).
В большинстве случаев экзема кистей с атопией наблюдалась у людей молодого возраста (25—34 лет, средний возраст 29,18±1,4 года). Среди пациентов данной группы также преобладали женщины. В этой группе обострение заболевания расценивалось как тяжелое в 44% случаев, в 29% — средней тяжести и только у 27% пациентов была диагностирована легкая степень тяжести. У 100% больных данной группы была выявлена атопия в анамнезе («детская экзема» или «диатез»). Аллергические заболевания в семейном анамнезе отметил 21 (84%) пациент. Клинически у всех больных были обнаружены признаки атопии, укладывающиеся в общеизвестные критерии J. Hanifin и G. Rajka. У большинства пациентов с экземой кистей с атопией (21 случай) в периоды обострений доминировали симптомы застойной инфильтрации, лихеноидные папулы, лихенификация, выраженная сухость кожи, трещины и шелушение, располагающиеся на тыльной поверхности кожи кистей, тогда как экссудативные проявления с тенденцией к отечности и микровезикуляции были обнаружены лишь у 4 больных. Среди провоцирующих факторов у данной группы больных доминировал психоэмоциональный стресс (в 12 случаях). У 13 пациенток заболевание началось в раннем детстве и по описаниям напоминало младенческую стадию атопического дерматита, затем до определенного возраста у них наблюдалась стойкая ремиссия, и лишь с началом беременности (у 7 женщин) и лактации (5) возник рецидив дерматоза. Обострение заболевания с погрешностями в диете связывали 11 больных, с экзогенными факторами — 2, с профессиональными вредностями — 1, остальные не могли четко указать причину обострений.
Как среди пациентов с экземой кистей без атопии, так и среди больных экземой кистей с атопией, на 1-м месте по частоте встречаемости были заболевания органов желудочно-кишечного тракта (55,6 и 68% случаев соответственно). На 2-м месте у пациентов обеих групп были гинекологические заболевания (22,2 и 32%), на 3-м — заболевания эндокринной системы (11,1 и 12%). Только у 22,2% больных экземой кистей без атопии и у 24% больных экземой кистей с атопией очагов хронических инфекций выявлено не было.
После обследования всем пациентам назначали индивидуальную терапию (системную и наружную) в зависимости от периода заболевания, тяжести патологического процесса, а также от выявленных сопутствующей патологии и провоцирующих факторов. Всем больным были даны общие рекомендации, влияющие на компенсаторные и приспособительные механизмы пациента (диета, режим дня, лечение сопутствующих заболеваний и функциональных расстройств, смена работы, климатолечение и др.). После оценки состояния вегетативной нервной системы назначали вегетокорректоры (длительность приема от 2 нед до 2 мес). При необходимости больные со среднетяжелой и тяжелой степенью тяжести заболевания получали гипосенсибилизирующую и детоксицирующую терапию. Наружно использовали топические глюкокортикоиды. В зависимости от клинической картины заболевания, наличия сопутствующих осложнений крем Унидерм наносили на пораженные участки кожи 1 раз в день не более 14 сут до достижения практически полного разрешения высыпаний на коже. В дальнейшем пациентов переводили на интермиттирующую схему использования ТГКС: препарат наносился на пораженные участки кожи 2 дня подряд с интервалом 5 сут (2 раза в неделю) на фоне ежедневного использования средств базового ухода. При полном отсутствии проявлений заболевания топический стероид не наносили: использовали лишь средства базового ухода.
Как при обострении, так и в период ремиссии заболевания, всем больным экземой кистей были назначены препараты, восстанавливающие целостность кожного барьера (так называемые эмоленты, оказывающие увлажняющее и ожиривающее действие). В нашем исследовании это были косметические средства линии Эмолиум. После курса лечения практически у всех пациентов удалось добиться положительных результатов. У 8 из 9 пациентов с экземой без атопии после достижения ремиссии (для полного разрешения высыпаний потребовалось 4—7 сут непрерывного использования крема Унидерм) и кратковременной (1—2 нед) интермиттирующей терапии полностью удалось отказаться от топических стероидов при условии постоянного использования средств линии Эмолиум. Лишь в одном случае возникла необходимость продолжить интермиттирующую терапию, что можно объяснить контактами с ирритантами в связи с профессиональной деятельностью пациента. В то же время больные, у которых был выявлен атопический фон, оказались более резистентными к проводимому лечению (для разрешения высыпаний потребовалось 6—10 сут ежедневного использования крема Унидерм). Лишь у 13 больных удалось достигнуть стойкой, но неполной ремиссии в течение нескольких недель. В остальных случаях была продолжена интермиттирующая терапия местными стероидами (Унидерм) в течение всего периода наблюдения. Несмотря на проводимое лечение, в 6 случаях не удалось достичь стойкой ремиссии заболевания, что может быть объяснено, в частности, невозможностью полностью устранить провоцирующие факторы.
Таким образом, назначение современного неатрофогенного местного ТГКС Унидерма позволяет быстро подавить гиперергическую реакцию, а интермиттирующая терапия с использованием этого препарата на фоне постоянного применения средств базового ухода за кожей Эмолиум позволяет в большинстве случаев активно бороться с персистирующим воспалением в коже и поддерживать ремиссию экземы кистей. Такая схема лечения может быть рекомендована при длительном течении заболевания с частыми рецидивами.
Выводы
1. Современная терапия экземы кистей должна включать в себя выявление и элиминацию триггерных факторов, активную противовоспалительную терапию даже при минимальных обострениях заболевания и постоянное использование средств базового ухода за кожей.
2. У пациентов с экземой кистей без атопии разрешение кожного процесса происходит быстрее и развивается более стойкая ремиссия, тогда как у пациентов с атопической экземой кистей разрешение высыпаний происходит медленнее и чаще возникают обострения кожного процесса.
3. Интермиттирующая терапия современными местными стероидами (в частности, кремом Унидерм) может быть рекомендована пациентам с длительным течением экземы кистей с частыми рецидивами.
4. Пациенты с экземой кистей нуждаются в постоянном использовании средств базового ухода за кожей.
5. Средства базового ухода за кожей линии Эмолиум соответствуют современным требованиям к этой группе лечебных косметических продуктов.
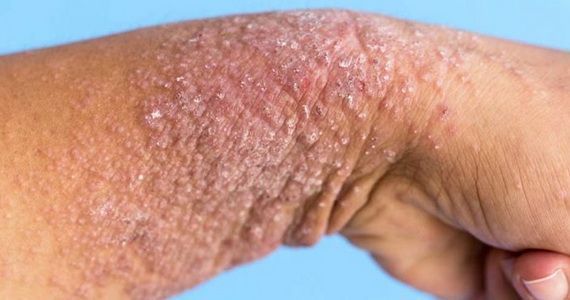
Микробная экзема редко проявляется у детей, зато взрослые сталкиваются с ней довольно часто. Она может объявиться после операции, варикоза или на месте бывшего поражения грибком. Рассмотрим, как распознать микробную экзему и какие средства сейчас применяются для борьбы с ней.
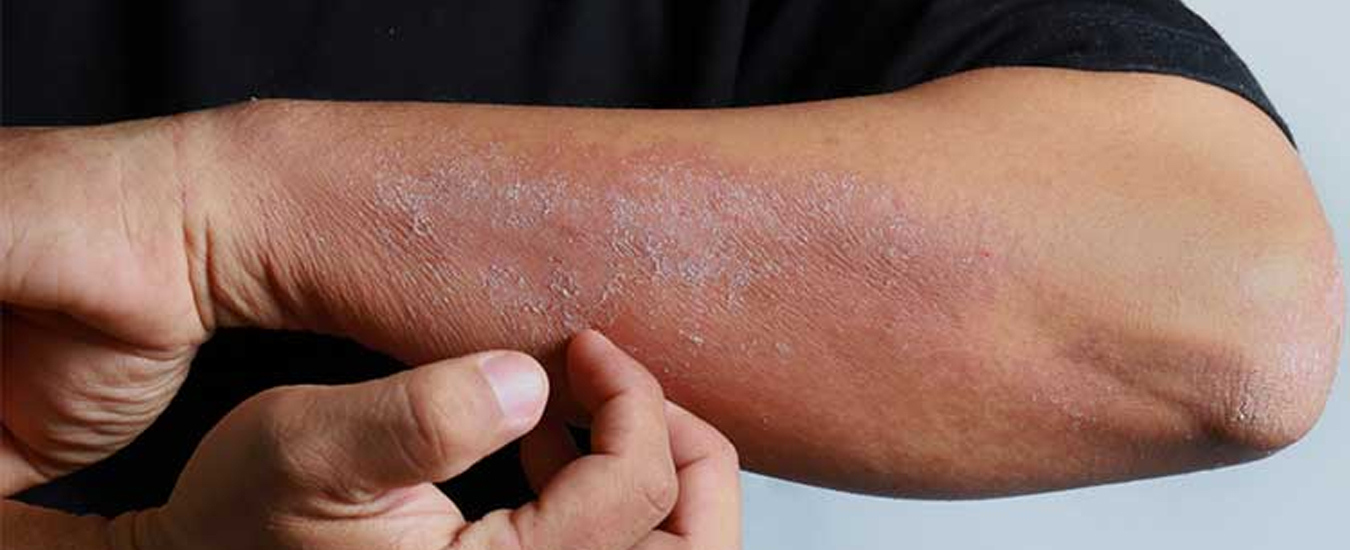
Симптомы
Внешне экзема представляет собой неровные высыпания на коже, обычно в виде пузырьков и папул. Микробная экзема часто выглядит как крошечные пузырьки с серозной жидкостью; при их вскрытии жидкость выливается, а на месте пузырька остается небольшая эрозия. Иногда вместо пузырьков могут быть просто бугорки, не наполненные жидкостью. Кожа в месте высыпаний краснеет. На начальных стадиях развития краснота вокруг высыпаний имеет довольно четкий контур, который со временем размывается, теряет очертания.
Особенность микробной экземы — небольшие, но многочисленные очаги с тенденцией к слиянию. Диаметр высыпаний редко превышает 3 см, но их достаточно много. Чаще всего микробная экзема в начале проявляется на руках, в частности на пальцах. Затем она перебирается ближе к локтям, очаги могут начать появляться и на туловище. Чем сильнее развивается болезнь, тем сильнее локализация микробной экземы смещается к туловищу; очаги появляются на груди, спине, пояснице.
Высыпания вызывают умеренный зуд, но даже если их не чесать, они не исчезают.
Этиология микробной экземы
Микробная экзема появляется в ходе вторичного воспаления кожи, пораженной грибком или болезнетворными бактериями. Причинами возникновения микробной экземы могут быть как бактерии-возбудители (например, гонококк Нейссера или грибки из рода Кандида), так и имунная реакция на аутоантигены.
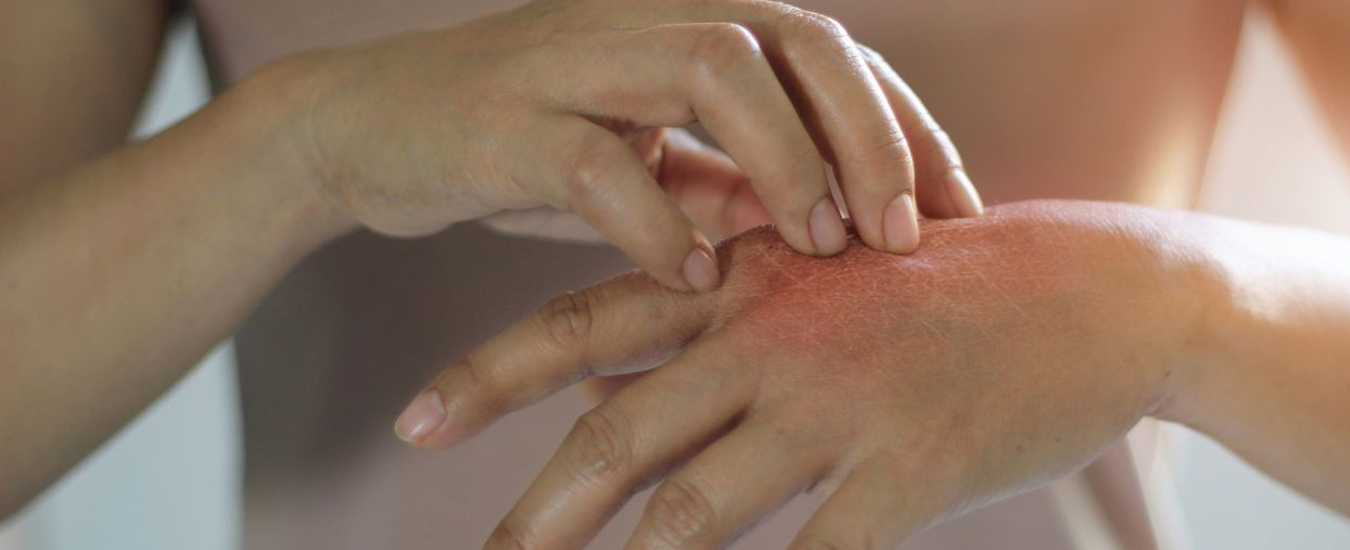
Разновидности
Основываясь на различных причинах происхождения высыпаний, врачи делят микробную экзему на:
- варикозную. Она появляется в связи с венозной недостаточностью и обычно локализуется на участках изъязвлений;
- посттравматическую. Это высыпания, которые появляются в области заживающих ран, ссадин и послеоперационных швов;
- экзему сосков. Наиболее часто от этих высыпаний страдают кормящие матери. Экзема появляется из-за регулярных травм кожи сосков во время кормления.
Диагностика
Для диагностики микробной экземы у пациента берут соскоб с высыпаний. В ходе изучения взятого материала врач сможет оценить чувствительность возбудителя к лекарствам. Если диагностика затрудняется, пациенту могут приложить гистологическое исследование. Чтобы исключить псориаз и дерматит, проводят дифференциальную диагностику.
Лечение микробной экземы
Суть лечебного курса — устранить источник инфекции и восстановить кожу на поврежденном участке. Для этого используют препараты местного действия, медикаменты для приема внутрь и физиотерапию.

Медикаменты
Для местного применения используют:
- антибактериальные (если экзема вызвана бактериями) или антимикотические (при поражении грибком) мази;
- примочки из раствора свинцовой воды (в период обострений);
- нестероидные мази;
- гормональные мази (если высыпаний очень много).
Помимо этого врач может включить в курс лечения микробной экземы антибиотики, антигистаминные средства и витамины группы В и А.
Немедикаментозное лечение
Помимо приема прописанных средств, пациент может пройти курсы физиотерапии: УВЧ, УФО и озонотерапия показывают хорошие результаты при лечении микробной экземы.
Обнаружив у себя признаки микробной экземы, запишитесь на прием к дерматологу и пройдите диагностику. Большинство дерматологических заболеваний эффективнее всего поддаются лечению на ранних стадиях.
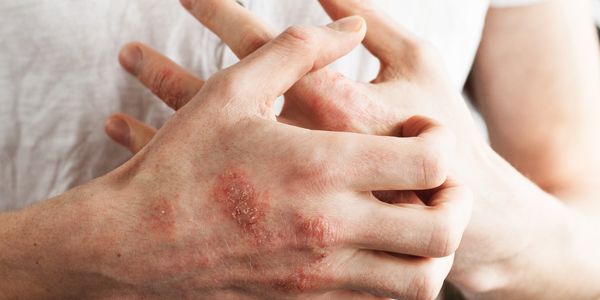
Безопасное и эффективное лечение экземы: амбулаторно, без гормонов. Результаты терапии с фото, авторская схема, применяемая уже более 25 лет.

Лечение мокнущей экземы
Используем современные и эффективные методы лечения мокрой экземы, чтобы добиться стойкой и длительной ремиссии. Авторская схема терапии, применяемая уже более 25 лет.
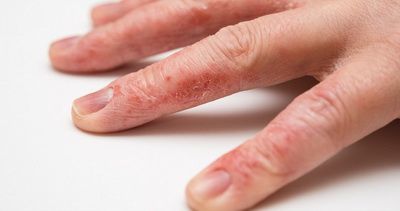
Лечение экземы на пальцах рук
Эффективная схема лечения экземы между пальцами, поможем добиться стойкой ремиссии. Авторская методика терапии, опыт работы с кожными заболеваниями – 25 лет.

Лечение экземы у детей
Используем только проверенные методы лечения экземы у детей. Найдем подход к вашему ребенку, добьемся длительной ремиссии.

Эффективное лечение сухой экземы
Быстрое и эффективное лечение сухой экземы на разных частях тела. Без применения гормонов, практика в терапии более 25 лет, результаты с фото до и после.

Лечение экземы кистей рук на разных стадиях
Эффективное лечение экземы на кистях в Москве в Институте здоровой кожи ПсорМак. Специалисты со стажем 25 лет, современные и безгормональные методы терапии, стойкая ремиссия.

Эффективное лечение экземы на руках
Современное лечение экземы на руках профессиональными дерматологами. Эффективная схема терапии в амбулаторных условиях и без гормональных препаратов.

Эффективное лечение экземы на ногах
Применяем действенные современные методы лечения экземы на ногах. Добиваемся длительной ремиссии, опыт работы — 25 лет.

Экзема — один из распространенных видов дерматоза (заболевания кожи) наряду с дерматитом и псориазом. Бывает острой или хронической (рецидивирующей). В последнем случае болезнь протекает со сменой периодов обострения и ремиссии (облегчения), когда симптомы ослабевают или исчезают почти полностью.
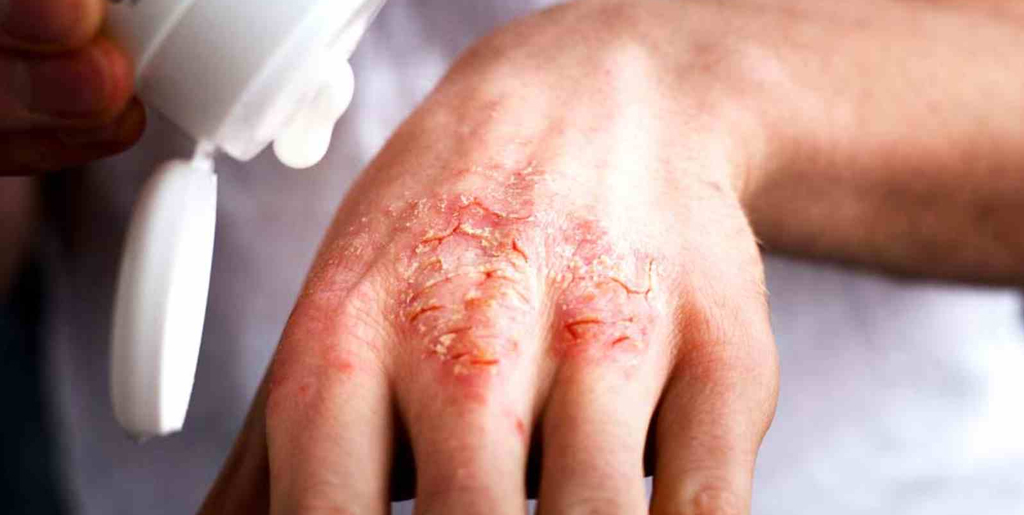
Почему экзема становится хронической
Хроническая экзема развивается, если долгое время не лечить острую стадию заболевания. Другой причиной выступает постоянное влияние на человека аллергенов. Из-за этого острая форма не поддается лечению и переходит в хроническую. К этому приводят аллергены, попадающие в организм через органы дыхания, пищеварительную систему, а также контактные аллергены, которые негативно влияют на кожу. Также хроническое воспаление поддерживают:
- долгий контакт с водой, особенно горячей;
- хронические бактериальные, грибковые инфекции;
- постоянный стресс, эмоциональное перенапряжение и недостаток сна;
- воздействие на кожу горячего, сухого или холодного воздуха.
Это основные причины хронической экземы. Кроме того, рецидивирующее течение свойственно ряду определенных форм заболевания:
- Дисгидротической экземы. Для заболевания характерно сезонное обострение, т. е. усиление симптомов при смене двух контрастных сезонов — жаркого лета и холодной зимы.
- Нуммулярной экземы. Ее можно распознать по высыпаниям, которые по форме напоминают монеты. Без лечения болезнь длится неделями и месяцами, усугубляясь со временем. И даже после лечения болезнь легко может вернуться, т. е. пациент вновь сталкивается с обострениями.
- Варикозной экземы. Возникает при хронической недостаточности вен ног, при которой замедляется кровообращение. Экзема встречается у 2,7-10% пациентов с таким диагнозом. Болезнь имеет хроническое, рецидивирующее течение и склонность к прогрессированию.
- Себорейной экземы. Еще одна хроническая форма, причиной которой выступает неправильная работа сальных желез. Из-за этого на волосистой части головы, лбу и крыльях носа возникают розовые зудящие пятна.
Особенности протекания хронической экземы и отличия от острой
О хронизации процесса можно говорить, если впервые возникшие симптомы не прошли за 2 месяца. Экзема хронического течения, в отличие от острой, протекает в 2 стадии, такие как обострение и ремиссия, которые сменяют друг друга. Рецидивы обычно происходят в холодное время года, а в теплое можно заметить улучшение. Кроме низкой температуры обострение могут спровоцировать:
- повышенная потливость;
- контакт с аллергенами, например, цветочной пыльцой;
- стрессы и переживания;
- ослабление иммунитета;
- прием некоторых лекарств;
- употребление аллергенных продуктов.
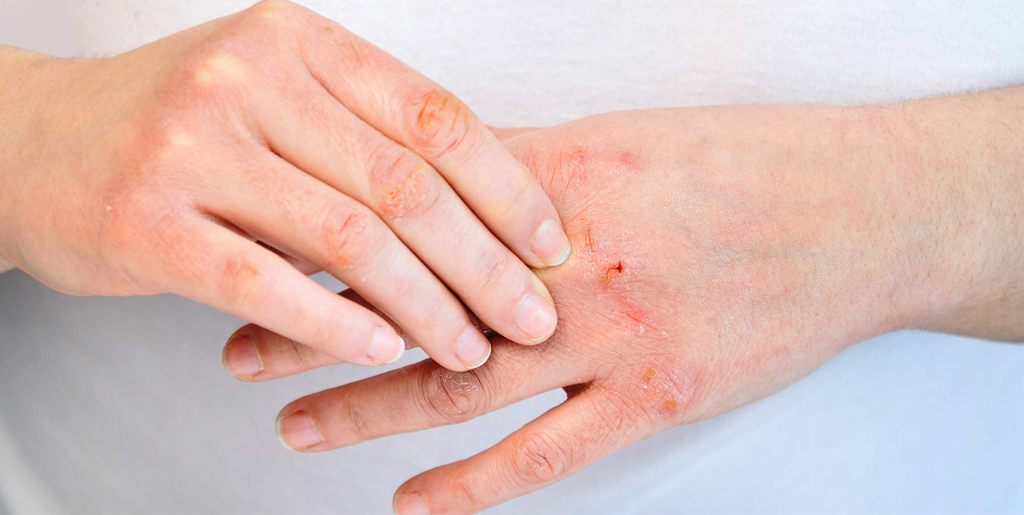
При хронической стадии экземы всегда есть сыпь и зуд. Причем зуд обычно предшествует появлению высыпаний и по нему можно определить, что скоро произойдет обострение. При хронической экземе на коже больше сухих корок, чем мокнущих высыпаний, из-за чего такую форму заболевания иногда называют сухой. Корки трескаются, сильно зудят, вызывая дискомфорт и даже бессонницу.
При обострении признаки хронической экземы усиливаются. Рядом с сухими корками появляются новые мокнущие высыпания, но из них выходит меньше экссудата, чем при острой форме. К другим характерным симптомам относятся:
- сильное шелушение кожи;
- нарушение пигментации кожи, развитие пигментных пятен;
- выраженный линейный рисунок на коже;
- чрезмерное уплотнение и огрубение очагов высыпания;
- расчесы и трещинки на участках утолщения.
Хроническая экзема в стадии ремиссии проявляется постоянным шелушением очагов поражения. Кожа на этих местах рубцуется, поэтому становится плотной, может приобретать сине-красный оттенок у смуглых людей и бледно-розовый или бежевый у светлокожих.
Как лечить хроническую экзему
Острая и хроническая экзема имеют несколько разные принципы лечения. Это обусловлено тем, что рецидивирующая форма заболевания сложно поддается терапии, обострения все равно часто происходят. Поэтому важно обратиться к врачу как можно раньше, чтобы не затягивать процесс.

Основные принципы борьбы с хронической экземой:
- Исключить провоцирующие факторы. Необходимо прекратить влияние негативных факторов на организм. Если это аллерген, нужно его устранить, исключить контакт с кожей, если стресс — избавиться от переживаний, если прием лекарств — обратиться к врачу за назначением аналогов.
- Снять зуд. Чтобы человек перестал травмировать кожу расчесыванием и усугублять процесс, необходимо избавить его от зуда. Для этих целей применяют антигистаминные препараты.
- Устранить сухость кожи. В этом помогают отшелушивающие эмульсии и влажные компрессы, которые кроме увлажнения кожи уменьшают зуд.
Главное в лечении — остановить воспаление. Здесь необходима эффективная мазь от хронической зудящей экземы, которая обладает нужным противовоспалительным действием, но не является для кожи провоцирующим фактором и не имеет большое количество побочных эффектов. В клинике «ПсорМак» для этих целей применяется особая мазь на растительных компонентах, разработанная по собственному рецепту. В отличие от гормональных средств она не вызывает обострений и не усугубляет течение болезни.
Лечение экземы всегда назначается индивидуально. Поэтому, если вы столкнулись с заболеванием и вам кажется или вы уверены, что оно перешло в хроническую стадию — обратитесь к дерматологу клиники «ПсорМак». В рамках консультации специалист поставит предварительный диагноз, назначит дополнительные исследования, на основе которых пропишет действенные препараты и даст другие рекомендации для достижения ремиссии заболевания.
Читайте также:

