Масло пачули при экземе
Обновлено: 26.04.2024
Маслянистая жидкость оранжево-красного цвета с характерным запахом. Допускается образование незначительного осадка растворимого при нагревании до 40 °С.
Состав
1 флакон содержит
Действующее вещество: облепихового масла - 45 мл (содержание суммы каротиноидов, в пересчете на β-каротин, не менее 0.2%);
Вспомогательное вещество: масла подсолнечного до 50 мл.
Фармакотерапевтическая группа
Прочие терапевтические продукты. Код ATX V03AX.
Показания к применению
В комплексной терапии в качестве ранозаживляющего средства при поражении кожи и слизистых оболочек.
- атрофический кольпит, постлучевой кольпит;
- наружный геморрой, трещины заднего прохода, эрозивно-язвенные поражения прямой кишки, лучевое поражение слизистой оболочки нижних отделов прямой кишки.
- лучевые поражения кожи, ожоги;
- для стимуляции репаративных процессов послеоперационных ран в хирургии.
- язвенная болезнь желудка, двенадцатиперстной кишки.
Данные контролируемых клинических исследований в поддержку заявленных показаний отсутствуют.
Использование основано на многолетнем практическом опыте.
Способ применения и дозировка
В комплексной терапии в качестве ранозаживляющего средства при поражении кожи и слизистых оболочек.
Местно: при гинекологических заболеваниях - атрофическом кольпите, постлучевом кольпите - ватными тампонами, смоченными маслом, смазывают стенки влагалища, влагалищную часть и канал шейки матки (после их предварительной обработки). Курс лечения составляет 10-15 процедур. В случае необходимости курс лечения повторить через 4-6 недель. При проктологических заболеваниях - наружном геморрое, трещинах заднего прохода ватными тампонами, просоленными препаратом, смазывают анус и геморроидальные узлы; при проктологических процессах прямой кишки масло вводят в ее просвет с помощью микроклизмы (предварительно сделав очистительную клизму). Курс лечения - 10-12 процедур. В случае необходимости куре лечения можно повторить через 4-6 недель.
Наружно: при патологических процессах кожи препарат используют наружно, через день, в виде масляных повязок после очищения пораженной поверхности кожи от некротических тканей до появления участков тканевой регенерации.
Внутрь: при язвенной болезни желудка и двенадцатиперстной кишки препарат принимают внутрь, по 1 чайной ложке, 2-3 раза в день. Курс лечения указанных заболеваний составляет 3-4 недели. При необходимости курс лечения можно повторить через 4-6 недель.
Побочное действие
Возможна индивидуальная повышенная чувствительность к препарату, со стороны желудочно-кишечного тракта возможны горечь во рту (при приеме внутрь), диарея, со стороны иммунной системы возможны аллергические реакции, зуд, гиперемия, отек кожи, кожные высыпания, ощущения жжения (при наружном применении); при ингаляционном способе применения возможны нарушения дыхания вследствие спазма бронхов, чрезмерное выделение слюны.
Противопоказания
Повышенная чувствительность к препарату; при применении внутрь: холецистит, холангит, панкреатит, холелитиаз, гепатит, детский возраст до 12 лет (в связи с ограниченностью данных); при ректальном введении - диарея: при наружном и местном применении - профузное кровотечение, обильное гнойное отделяемое из раны.
Передозировка
При передозировке возможно появление тошноты, рвоты, головной боли, спутанности сознания, судорог, диареи, кожных высыпаний, десквамации эпителия. Может развиваться олигурия. В отдельных случаях возникают шоковые состояния. В таком случае необходимо промывание желудка, назначение активированного угля и других видов адсорбентов и соответствующая симптоматическая терапия.
Меры предосторожности
Препарат следует с осторожностью применять больным, склонным к аллергическим реакциям. Перед применением взболтать.
Применение у пациентов с нарушением функции печени и почек. Данные касающиеся особенностей дозирования у пациентов с нарушением функции печени и почек отсутствуют.
Применение у пациентов пожилого возраста. Данные касающиеся особенностей дозирования у пожилых пациентов отсутствуют.
Дети. Детям препарат применять после оценки врачом соотношения польза/риск.
Применение в период беременности или кормления грудью
В период беременности и кормлении грудью препарат применяется по назначению врача только тогда, когда ожидаемая польза для матери превышает потенциальный риск для плода или ребенка.

Экзема. Причина возникновения экземы. Эфирное масло для лечения экземы. Профилактика возникновения экземы. Стресс и экзема. Аллергический дерматит. Профилактика аллергического дерматита. Атопический дерматит.

ЭКЗЕМА.
В переводе с греческого Экзема – «кипеть». Это воспаление поверхностного слоя кожи (эпидермиса), сопровождающее сыпью. Существует два основных вида экземы: мокнущая (влажная) и сухая. При мокнущей экземе из кожи выделяется жидкость, а кожа покрывается коркой. Существует разнообразие подвидов экземы с различными причинами, симптомами и протеканием заболевания. Поэтому, очень важно поставить правильно диагноз у врача дерматолога или аллерголога. В противном случае, применение эфирных масел может вызвать негативную реакцию.
Причины возникновения: Ученые определили основной причиной, тот факт, что экзема может возникнуть на фоне сильного стресса или хронического расстроенного состояния нервной системы. Так же причиной может являться контакт с внешним раздражителем, аллергеном, генетической предрасположенностью. Сначала экзема проявляется гиперемией (переполнением кровью сосудов и капилляров), затем проявляются пузырьки, зуд. Состояние могут усугубиться воздействием внешних и внутренних факторов. Прежде всего:
- Устранить все факторы, раздражающие кожу
- Благоприятно сбалансированное питание.
- Включить в рацион минеральные вещества (цинк, серу, кобальт, селен), витамины и аминокислоты.
Помощь в лечении экземы — Ароматерапия.
Основная мера лечения экземы – это снятие стресса, нормализация сна, устранение нервного истощения, отдых и хорошее настроение.
В этом отлично помогут эфирные масла. С ними можно проводить очень приятные процедуры: ванны, массаж, ингаляции, ароматизацию помещения.
Жирное масло (базовое): Для лечения экземы лучше не использовать жирное базовое масло в острый период. Оно создает пленку, предотвращает доступ воздуха и может вызвать обострение. Применять эфирное масло лучше для смягчения заживающей кожи, в момент, когда сходит корка, причиняя больному боль.
Экзема Аллергическая.
Если экзема носит аллергический характер то, прежде всего, следует исключить все контакты с аллергеном.
Рекомендации: Использовать эфирное масло к людям, страдающим аллергией можно только после тщательно проведенного теста на индивидуальную непереносимость. Ароматерапию лучше сочетать с предписанием врача.
Эфирное масло от аллергического дерматита: герань, морковь из семян, кедр атласский, ромашка римская, аптечная, иссоп, кипарис, чайное дерево, мирра, сосна, туя, шалфей мускатный, лаванда, бергамот, роза, сандал, розовое дерево, ладан, душица
Легкий массаж с эфирным маслом: Проводить 3-5 раз в неделю на ночь перед сном.
- Майоран – 1 капля
- Ладан – 1 капля
- Ромашка римская – 2 капли
- Мирра – 1 капля
- Базовое масло абрикос или персик – 10 мл
Аромалампа в спальне: Ароматизация в спальне поможет обеспечить более спокойный сон. Аромалампа с маслами майорана, лаванды и ладана.
Для снятия стресса у детей: Ромашка римская, лаванда ( старше 1 года)
Токсикологическая экзема.
Если причина экземы имеет токсическую природу, то есть организм выводит яды и токсины через кожу, то важно провести очищение организма.
Эти масла следует применять в виде ингаляции, ванн, массажных процедур. Фенхель и базилик можно добавлять в !микроскопических! дозах в пищу, заправки для салата.
Для лечения пораженной экземой кожи очень хорошо подходят гидролаты или цветочные воды. Их можно использовать в виде компресса или спрея. Использование прохладного спрея непосредственно на кожу дает очень хороший успокаивающий эффект. Он снимает зуд и ускоряет заживление.
Гидролаты от экземы: мелисса, лаванда, ромашка римская и аптечная.
Ванны лучше принимать с эфирным маслом, разведенном в 15% сметане или сливках.
Атопический дерматит у детей.
Часто экзема возникает у младенцев и детей старше года. Как правило, по мере взросления ребенка она сходит на «нет».
Причины возникновения: Это хроническое аллергическое заболевание, передающееся по наследству. Оно начинается в раннем детстве. В более старшем возрасте, могут возникать рецидивы. К другим факторам, способствующим развитию атопического дерматита относят: беременность, протекающую с осложнениями, вирусные заболевания и прием некоторых лекарств во время беременности.
Лечение и профилактика:
Средств лечения нет. Детки страдают, а помочь могут эфирные масла и гидролаты Ромашки аптечной и римской. Как применять ароматерапию к детям>>>
Эфирные масла от атопического дерматита: роза, шалфей, мускатный, герань, сандал, апельсин, можжевельник из ягод и хвои, пачули, кипарис, ромашка римская и аптечная, лаванда, душица (орегано), литсея кубеба, бензоин, тимьян, бензоин, кедр
Для снятия стресса у детей: Ромашка римская, лаванда (старше 1 года)
Лечение сухой экземы.
Эфирные масла при лечении сухой экземы: герань, лаванда, розовое дерево, ромашка римская и аптечная, иссоп, шалфей мускатный, роза, иланг-иланг.
Рекомендации:
Помогут ароматические ванны в течение 20 минут. Они снимут зуд, устранят отечность, обезболят. Как принимать ванну>>>
Для ванны так же можно использовать ароматическую соль с растительными экстрактами лаванды, ромашки, мелиссы.
Очень эффективен спрей с цветочной водой лаванды, мелиссы, ромашки римской и аптечной.
Лечение мокнущей экземы.
Мокнущая, или влажная экзема считается острой формой. Пораженное экземой место кровоточит, выделяется жидкость. Кожа покрывается болезненной коркой. В это время важно принимать масла со свойствами антисептика, антибиотика и анальгетика.

Экзема — один из распространенных видов дерматоза (заболевания кожи) наряду с дерматитом и псориазом. Бывает острой или хронической (рецидивирующей). В последнем случае болезнь протекает со сменой периодов обострения и ремиссии (облегчения), когда симптомы ослабевают или исчезают почти полностью.
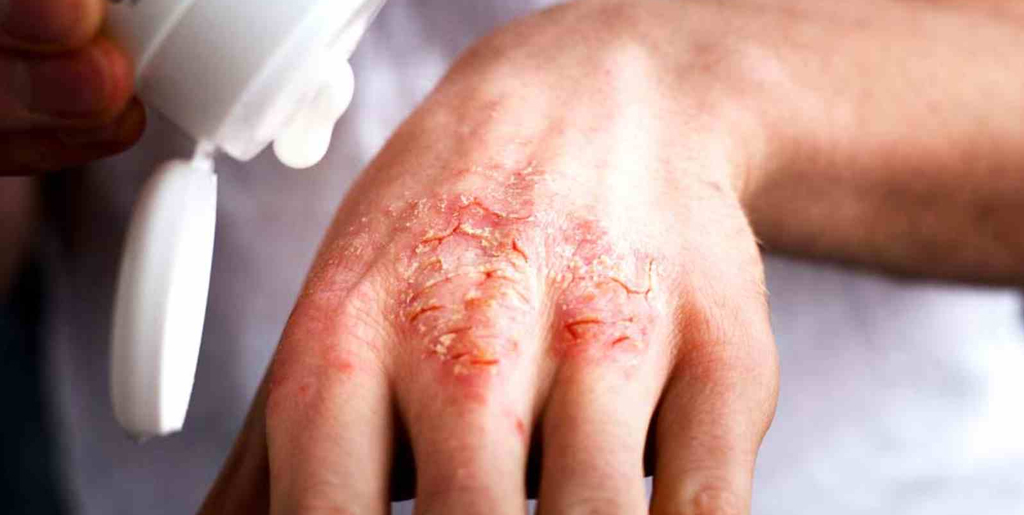
Почему экзема становится хронической
Хроническая экзема развивается, если долгое время не лечить острую стадию заболевания. Другой причиной выступает постоянное влияние на человека аллергенов. Из-за этого острая форма не поддается лечению и переходит в хроническую. К этому приводят аллергены, попадающие в организм через органы дыхания, пищеварительную систему, а также контактные аллергены, которые негативно влияют на кожу. Также хроническое воспаление поддерживают:
- долгий контакт с водой, особенно горячей;
- хронические бактериальные, грибковые инфекции;
- постоянный стресс, эмоциональное перенапряжение и недостаток сна;
- воздействие на кожу горячего, сухого или холодного воздуха.
Это основные причины хронической экземы. Кроме того, рецидивирующее течение свойственно ряду определенных форм заболевания:
- Дисгидротической экземы. Для заболевания характерно сезонное обострение, т. е. усиление симптомов при смене двух контрастных сезонов — жаркого лета и холодной зимы.
- Нуммулярной экземы. Ее можно распознать по высыпаниям, которые по форме напоминают монеты. Без лечения болезнь длится неделями и месяцами, усугубляясь со временем. И даже после лечения болезнь легко может вернуться, т. е. пациент вновь сталкивается с обострениями.
- Варикозной экземы. Возникает при хронической недостаточности вен ног, при которой замедляется кровообращение. Экзема встречается у 2,7-10% пациентов с таким диагнозом. Болезнь имеет хроническое, рецидивирующее течение и склонность к прогрессированию.
- Себорейной экземы. Еще одна хроническая форма, причиной которой выступает неправильная работа сальных желез. Из-за этого на волосистой части головы, лбу и крыльях носа возникают розовые зудящие пятна.
Особенности протекания хронической экземы и отличия от острой
О хронизации процесса можно говорить, если впервые возникшие симптомы не прошли за 2 месяца. Экзема хронического течения, в отличие от острой, протекает в 2 стадии, такие как обострение и ремиссия, которые сменяют друг друга. Рецидивы обычно происходят в холодное время года, а в теплое можно заметить улучшение. Кроме низкой температуры обострение могут спровоцировать:
- повышенная потливость;
- контакт с аллергенами, например, цветочной пыльцой;
- стрессы и переживания;
- ослабление иммунитета;
- прием некоторых лекарств;
- употребление аллергенных продуктов.
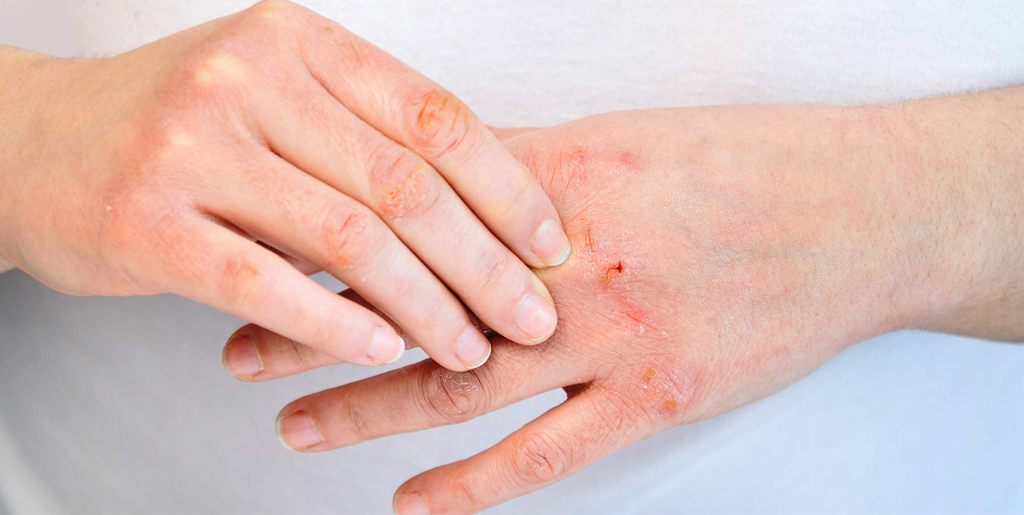
При хронической стадии экземы всегда есть сыпь и зуд. Причем зуд обычно предшествует появлению высыпаний и по нему можно определить, что скоро произойдет обострение. При хронической экземе на коже больше сухих корок, чем мокнущих высыпаний, из-за чего такую форму заболевания иногда называют сухой. Корки трескаются, сильно зудят, вызывая дискомфорт и даже бессонницу.
При обострении признаки хронической экземы усиливаются. Рядом с сухими корками появляются новые мокнущие высыпания, но из них выходит меньше экссудата, чем при острой форме. К другим характерным симптомам относятся:
- сильное шелушение кожи;
- нарушение пигментации кожи, развитие пигментных пятен;
- выраженный линейный рисунок на коже;
- чрезмерное уплотнение и огрубение очагов высыпания;
- расчесы и трещинки на участках утолщения.
Хроническая экзема в стадии ремиссии проявляется постоянным шелушением очагов поражения. Кожа на этих местах рубцуется, поэтому становится плотной, может приобретать сине-красный оттенок у смуглых людей и бледно-розовый или бежевый у светлокожих.
Как лечить хроническую экзему
Острая и хроническая экзема имеют несколько разные принципы лечения. Это обусловлено тем, что рецидивирующая форма заболевания сложно поддается терапии, обострения все равно часто происходят. Поэтому важно обратиться к врачу как можно раньше, чтобы не затягивать процесс.

Основные принципы борьбы с хронической экземой:
- Исключить провоцирующие факторы. Необходимо прекратить влияние негативных факторов на организм. Если это аллерген, нужно его устранить, исключить контакт с кожей, если стресс — избавиться от переживаний, если прием лекарств — обратиться к врачу за назначением аналогов.
- Снять зуд. Чтобы человек перестал травмировать кожу расчесыванием и усугублять процесс, необходимо избавить его от зуда. Для этих целей применяют антигистаминные препараты.
- Устранить сухость кожи. В этом помогают отшелушивающие эмульсии и влажные компрессы, которые кроме увлажнения кожи уменьшают зуд.
Главное в лечении — остановить воспаление. Здесь необходима эффективная мазь от хронической зудящей экземы, которая обладает нужным противовоспалительным действием, но не является для кожи провоцирующим фактором и не имеет большое количество побочных эффектов. В клинике «ПсорМак» для этих целей применяется особая мазь на растительных компонентах, разработанная по собственному рецепту. В отличие от гормональных средств она не вызывает обострений и не усугубляет течение болезни.
Лечение экземы всегда назначается индивидуально. Поэтому, если вы столкнулись с заболеванием и вам кажется или вы уверены, что оно перешло в хроническую стадию — обратитесь к дерматологу клиники «ПсорМак». В рамках консультации специалист поставит предварительный диагноз, назначит дополнительные исследования, на основе которых пропишет действенные препараты и даст другие рекомендации для достижения ремиссии заболевания.

Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.

Атопический дерматит — довольно распространенное явление, ведь в среднем 1 человек из 12 страдает им. Полностью вылечить дерматит невозможно, поэтому лечение обычно сводится к повседневному уходу, поддерживающему состояние ремиссии. Давайте рассмотрим, как ухаживать за дерматитом, чтобы не было рецидивов.
Обращение к врачу
Дерматологические заболевания разнообразны и коварны, и порой без взгляда специалиста и анализов нельзя точно поставить диагноз. Если вы ранее не были у врача, то при появлении красных высыпаний, шелушений или зуда лучше сразу записаться на прием к дерматологу. Не занимайтесь самодиагностикой и уж тем более не назначайте лечение, исходя из диагноза, поставленного самостоятельно. Так, уход при аллергическом дерматите кардинально отличается от лечения псориаза, а внешне эти болезни можно спутать.
Избавляемся от причин атопического дерматита
Сейчас ученые относят атопический дерматит к нервно-аллергическим заболеваниям. Это означает, что течение болезни может быть вызвано и усугублено как аллергенами, так и нервными расстройствами. Соответственно, важная часть ухода при атопическом дерматите состоит из устранения аллергенов и причин нервозов.
Устраняем аллергены
Даже если вы не ярко выраженный аллергик, стоит позаботиться о своем окружении и устранить возможные аллергены. У взрослых часто встречается аллергия на продукты питания: шоколад, цитрусовые, яйца, морепродукты, орехи и ягоды. У детей до трех лет часто встречается непереносимость молочного белка.
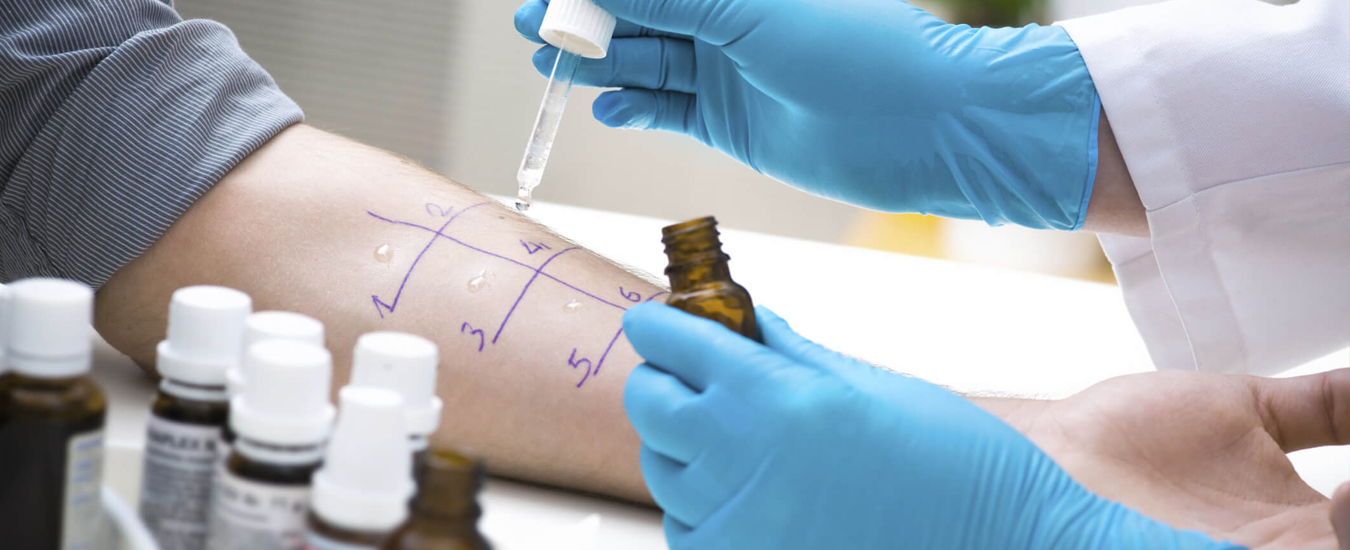
Пыль — один из самых распространенных аллергенов. Точнее, не сама пыль, а продукты жизнедеятельности пылевых клещей, которые в ней обитают. Влажная уборка должна стать регулярным ритуалом.
Аллергию также может вызывать бытовая химия. Агрессивные чистящие порошки, средства для мытья посуды, стиральный порошок — все это может провоцировать обострения. Выбирайте наиболее щадящие составы, отдавайте предпочтение специальным детским стиральным порошкам и используйте бытовую химию только в перчатках.
Избавляемся от нервных расстройств
Не стоит недооценивать влияние психологического состояния на здоровье. Именно эмоциональная нагрузка часто приводит к рецидивам атопического дерматита, поэтому уход за кожей включает в себя визиты к психотерапевту.
Уход за кожей при атопическом дерматите
Вторая половина лечения — это устранение симптомов, а именно сухости, зуда, покраснений и боли. Повседневный уход состоит из нежных очищающих средств и интенсивных увлажняющих. Участки, пораженные атопическим дерматитом, нуждаются в деликатных средствах по уходу за кожей. Во время обострения пациентам с дерматитом нужны противовоспалительные препараты. Многие такие средства относятся к гормональным, принимать их нужно только по указанию врача. Дерматолог также может назначить специальные процедуры (обертывания, примочки, аппликации и т.д.).

Уход за кожей лица при дерматите
При поражении кожи лица, необходимо сменить ежедневный уход на более щадящий. Отличным выбором станут гидрофильные масла для умывания — они не сушат кожу, бережно удаляют загрязнения и не вызывают раздражения.

Ванные процедуры
При дерматите лучше сократить длительность любых водных процедур: вместо принятия долгой ванны обойтись быстрым душем. Снизьте температуру воды для умывания — горячая вода быстро лишает кожу влаги. Для людей с дерматитом оптимальной будет температура в 32–35°C.
Постарайтесь избегать агрессивных отшелушивающих средств, жестких мочалок, скрабов. Вместо этого выбирайте мягкие очищающие средства — гели и масла, не содержащие мыла. Сразу после душа нанесите увлажняющий крем, чтобы кожа не теряла влагу. Это особенно важно в зимний период, когда кожу сушит и холодный воздух, и центральное отопление.
У детей уход при атопическом дерматите абсолютно аналогичен. Уделяйте особое внимание выбору средств для увлажнения, ищите гипоаллергенные составы, одобренные детскими дерматологами.
Уход за кожей при себорейном дерматите
Если при атопическом дерматите кожа сохнет и трескается, то при себорейном она начинает лосниться, на ней могут появиться жирные чешуйки. У детей до 3 лет заболевание обычно проявляется на макушке. Уход за кожей при себорейном дерматите в этом случае сводится к использованию специальных шампуней, назначенных дерматологом. Важно купировать зуд, ведь ребенок может расчесать место поражения и случайно занести инфекцию.

При себорейном дерматите используют средства, снижающие воспаление кожи: кератолитики, кортикостероиды, противогрибковые средства. Применять их стоит только по назначению врача. Если себорея стала хронической, дерматолог может назначить прием противогрибковых препаратов внутрь.
Читайте также:

