Масло чайного дерева для лица от прыщей при беременности
Обновлено: 27.04.2024
Мазь для наружного применения Чайное дерево (Tea tree DN)
Инструкция по медицинскому применению препарата
Описание фармакологического действия
Чайное дерево - невысокий кустарник или небольшое дерево, относится к семейству миртовых (Myrtaceae). Существует много разновидностей чайного дерева, но только Melaleuca alternifolia обладает выраженными терапевтическими свойствами.
Чайного дерева масло эфирное получают из листьев и веток чайного дерева методом перегонки. Масло чайного дерева содержит альфа-пинен, альфа-терпинен, лимонен, пара-цимол, цинеол-1,8, гамма-терпинеол, терпинолен, терпен-4-ол, альфа-терпинеол и др. Большая часть масел чайного дерева, относящихся к "терапевтическим маркам", содержит около 3% цинеола, а содержание терпен-4-ола составляет 35% или более.
Эфирное масло чайного дерева - природное средство для местного применения с широким спектром эффектов. Обладает антисептическим, противогрибковым, противовирусным, противовоспалительным, регенерирующим и иммуностимулирующим действием. Масло эффективно подавляет рост таких бактерий, как стафилококки, стрептококки, пневмококки, гонококки, кишечная палочка и ряда других, а также грибковой флоры. Дезинфицирующие свойства масла используются в медицине, гигиене, косметологии. Масло способствует устранению угревой сыпи, бородавок, папиллом, перхоти, грибковых поражений кожи, эффективно при укусах насекомых, ссадинах, порезах. Укрепляет волосяные фолликулы, что улучшает рост и структуру волос. Оказывает успокаивающее ароматерапевтическое действие, способствует восстановлению организма после стрессов, снимает чувство волнения, способствует концентрации внимания. Аромат придает разумную решительность, препятствуя возникновению паники и истерии.
Показания к применению
Масло чайного дерева может использоваться в дерматологии как в чистом виде, так и в качестве добавок к другим терапевтическим средствам. Широко применяется в косметологии, входя в состав различных средств по уходу за кожей. Является ароматерапевтическим средством.
раздражение, отечность, зуд и покраснение кожи (для очищения кожи, снятия раздражения);
угревая сыпь;
гнойничковые заболевания кожи (фурункулы и пр.);
раны, порезы, ссадины;
ожоги;
укусы насекомых;
грибковые заболеваний кожи и ногтей;
перхоть;
экземы, дерматиты (за исключением аллергических), псориаз;
герпес (герпетические высыпания на коже и слизистых);
бородавки, папилломы;
растяжения, вывихи;
ОРВИ, грипп, ангина (растирания, полоскания);
гингивит, стоматит, пародонтоз, профилактика кариеса (полоскания, смазывания);
бронхит (ингаляции, растирания);
отит (закапывание в ухо);
кольпит, вагинит, профилактика вирусной, бактериальной или грибковой инфекции влагалища (спринцевание);
геморррой (свечи, клизмы);
в ароматерапии (ванны, ингаляции, полоскания, аромалампа, аромамедальон, компрессы, массаж).
Форма выпуска
масло для наружного применения; флакон-капельница темного стекла 20 мл пачка картонная 1;
масло для наружного применения; флакон-капельница темного стекла 30 мл пачка картонная 1;
масло для наружного применения; флакон (флакончик) темного стекла 20 мл пачка картонная 1;
масло для наружного применения; флакон (флакончик) темного стекла 30 мл пачка картонная 1;
Фармакодинамика
Натуральное масло чайного дерева - комплекс, чрезвычайно сложный по химическому составу, содержащий по меньшей мере 48 органических компонентов. Среди них: терпены, пинены, цимоны, терпинеолы, нинеол, сесквитерпины, сесквитерпиновые спирты.
Также масло чайного дерева содержит 4 компонента, которые едва ли встречаются еще где-либо в природе: виридифлорен (до 1%), В-терпинеол (0,24%), L-тернинеол (следы) и аллигексаноат (следы).
Масло чайного дерева классифицируется по количеству содержащихся в нем ципеола (эвкалиптола), и терпинен-4-ола. Цинеол обладает ценными лечебными качествами, особенно при заболеваниях дыхательных путей, однако раздражает слизистые и кожу. Это означает, что масло чайного дерева, содержащее большое количество цинеола, нежелательно использовать для лечения ран, кожных высыпаний и т.д.
Согласно австралийскому стандарту, масло чайного дерева вида Melaleuca alternifolia должно содержать терпинен-4-ола (не менее 30%) и цинеола (не более 15%). Масло чайного дерева высшего качества должно содержать не менее 35-28% терпинен-4-ола и лишь 5% цинеола.
Поддельное масло можно отличить по его легкому сладковатому аромату с резким камфорным оттенком. В настоящее время измерение содержания отдельных компонентов в масле чайного дерева проводится с помощью газового хроматографа. Лечебная эффективность масла чайного дерева по отношению к грибам рода кандиды снижается, если в нем уменьшено содержание альфа-терпинена, гамма-терпинена, терпинолена, терпинен-4-ола, а увеличено содержание цинеола, лимонена, альфа-терпинеола.
Независимые микробиологические исследования подтвердили эффективность масла чайного дерева по отношению к следующим микроорганизмам: граммположительные бактерии: Staphylococcus aureus, Staphylococcus erider-midis, Staphylococcus pneumoniae, Staphyiococcus faecalis, Staphylococcus pyrogenes, Staphylococcus agalactiae, Propionibacterium acnes, Beta haemolytic steptococcus; граммотрицательные бактерии: Escherichia coli, Klebsiella pheuraoniac, Citrobacter spp., Shigella sonnei, Proteus mirabolis, Legioneila spp., Pseudomonas aeriginosa; грибы: Trichophyton mentagrophytes, Trichophyton rubrum, Aspergillus niger, Aspergillus flavus, Candida albicans, Microsporuv canis, Microsporum gypseum, Thermoactionomycetes vulgaris.
Помимо способности подавлять инфекционное начало, масло чайного дерева обладает свойством стимулировать иммунную систему, повышая собственные защитные силы организма. Лечебные свойства масла чайного дерева следующие: антисептическое, бактерицидное, противогрибковое, противовирусное и иммуностимулирующее.
Противопоказания к применению
Индивидуальная непереносимость масла чайного дерева. При нанесении на кожу возникает жжение, небольшое покраснение в течение 2-3 минут. Чтобы проверить, есть ли у Вас аллергия к этому аромату, нанесите на носовой платок каплю масла и в течение дня подносите платок к носу. Желательно проводить пробу в течение 2-3 дней.
Побочные действия
Способ применения и дозы
Наиболее распространенные способы применения:
Очищение волос и волосяных фолликуллов: добавьте 5-10 капель масла чайного дерева в разовую порцию Вашего шампуня и кондиционера и используйте по необходимости до выздоровления.
Перхоть: действуйте, как в предыдущем случае. Оставьте шампунь на несколько минут, сполосните.
Сухие волосы: шампунь и кондиционер с TEA TREE OIL вмассируйте в волосы, оставьте на 10 минут, сполосните. Повторяйте один или два раза в неделю. Смочите расчёски, щётки и бельё раствором чайного дерева ( 3 капли масла на стакан горячей воды).
Боли в ухе: подогрейте оливковое масло с маслом чайного дерева в пропорции 2:1, закапайте 1-2 капли в ухо. Повторяйте по необходимости.
Простуда, насморк, кашель: добавьте 10 капель масла в ингалятор, при насморке вотрите несколько капель в кожу переносицы и лба.
Боль в горле, ларингит: добавьте 5 капель масла в тёплую воду и полощите 2-3 раза в день.
Язвы в носу: смочите ватку в смеси масла чайного дерева с оливковым в пропорции 1:5, аккуратно обработайте пораженную область.
Ячмень: капните 2-3 капли масла в чашку с горячей водой. Подержите лицо 5 минут над паром.
Акне (угри): наносите по 2-3 капли масла на инфицированную область дважды в день. Добавьте масло в очиститель для лица.
После бритья: применяется как мощный антисептик в смеси с любым из масел в пропорции 1:4.
Простуда, герпес, трещины на губах: заварить в кипятке 3 капли масла чайного дерева в стакане воды. Простуду и герпес обрабатывать аккуратно с помощью ватки дважды в день.
Зубы:
Гингивит, кровоточивость дёсен: растворите 3-5 капель масла в маленьком
стакане кипятка, полоскать дважды в день, для втирания в дёсны используйте масло чайного дерева.
Кариес: капните 2 капли масла на зубную щётку, когда чистите зубы. Полощите рот 3
раза в день водой с добавлением 5 капель масла.
Зубная боль: полощите зубы водой с маслом чайного дерева, прикладывайте ватку с
маслом на больное место.
Тело:
Ожоги: обработайте обожженную область ледяной водой в течение 1-2 минут, нанесите несколько капель масла на обожженную поверхность, аккуратно вмассируйте. Повторяйте дважды в день. Такая обработка помогает избежать инфицирования кожи, сохранить её целостность.
Порезы и ссадины: нанесите масло чайного дерева.
Бронхит: разотрите грудь 5 каплями масла, положите тёплое полотенце на грудь (можно завернуть в него грелку) на 1-2 часа.
Укусы насекомых: вотрите масло чайного дерева в пораженную область. Если область укусов значительна, смешайте 1 часть масла чайного дерева с 5 частями другого растительного масла.
Дерматит: вмассируйте несколько капель масла, используя 1 часть масла чайного дерева на 10 частей другого косметического масла.
Экзема: убедитесь, что кожа сухая, и нанесите масло чайного дерева на пораженную область.
Опоясывающий лишай: смешать 1 часть масла чайного дерева с 10 частями любого масла. Подогреть смесь и нанести на болезненную область два или три раза в день, пока боль не утихнет.
Добавить 10 капель масла в горячую ванночку для тепловой терапии.
Ревматизм: смешать любое подогретое масло в равных частях с маслом чайного дерева и втирать в болезненную область до полного впитывания. Трофические язвы: применять непосредственно на язвы 2-3 раза в день. Бородавки: наносить постепенно на распаренную бородавку 3-5 капель масла чайного дерева, чтобы оно полностью впитывалось. Использовать, пока бородавки не отпадут. Для этого может понадобиться несколько недель.
Ноги и ступни:
Спортивные травмы и растяжения: вмассируйте чистое масло чайного дерева в ступни. Пользуйтесь ежедневно антистрессовым увлажнителем для ног и ступней с добавлением масла чайного дерева.
Мозоли и волдыри: смазывайте повреждённые области маслом чайного дерева. Полезно также добавлять 5 капель масла в ванночку для ног.
Использование в быту:
В помещениях обычно накапливается большое количество различных вирусов и микробов, синтетические вещи, ковры, очистительные растворы и краски могут вызывать аллергические реакции. Масло чайного дерева является сильнейшим антисептиком. Таким образом, очищение, стирка, и мытьё с добавлением этого масла является безопасным природным средством очищения окружающей домашней среды.
Увлажнение воздуха: добавить 10 капель масла в прибор для увлажнения воздуха, для очистки воздуха и устранения неприятного запаха.
Ванна: добавить 10 капель масла в ванну с тёплой водой. Принимать не более 20 минут. Вы почувствуете приятное смягчение кожи.
Пролежни: аппликации небольшого количества масла могут помочь в лечении пролежней. Используйте смесь масла чайного дерева с оливковым или другим маслом в соотношении 1 к 5.
Уход за малышами:
Используйте очень небольшое количество масла чайного дерева в смеси с другими маслами в пропорции 1 к 10 для обработки детской кожи, так как детская кожа очень нежная и чувствительная.
Стирка пелёнок: добавить 20 капель чистого масла на 4 литра горячей воды. Перемещайте и замочите пелёнки на ночь для дезинфекции.
Корочки на голове: вотрите в кожу головы смесь масла с другим маслом в пропорции 1 к 10, оставьте на 5 минут, смойте. Используйте шампунь для детей.
Инфекция в ушах: закапайте по 1-2 капли подогретой смеси других масел с маслом чайного дерева в пропорции 1 к 10.
Кашель: 10 капель чистого масла чайного дерева добавить в ингалятор. Капните каплю масла на подушку.
Ароматерапия:
Массаж: смешайте несколько капель масла чайного дерева с лосьоном. Такой массаж может снять мышечные боли, делает кожу мягкой и свежей.
Увлажнитель: добавить несколько капель масла в прибор для распыления и увлажнения и поставить его в комнате, где находится больной человек. Это поможет освежить и дезодорировать воздух. Такой воздух приятен и полезен для дыхания.
Взаимодействия с другими препаратами
Оптимальный результат достигается при сочетании эфирного масла чайного дерева как лекарственного средства с другими терапевтическими методами.
Эфирное масло чайного дерева можно использовать как в чистом виде, так и в комбинации с другими эфирными маслами. Можно добавлять в крема, шампуни. Разводить при обработке слизистых оболочек растительным, персиковым или облепиховым маслами.
Меры предосторожности при приеме
Не допускайте контактов с глазами, храните в холодном месте, не храните в пластиковой посуде, держите в недоступном для детей месте.
Особые указания при приеме
В случае болезни вы можете самостоятельно применять эфирное масло, однако если по истечении трех дней не наступает видимых улучшений, то необходимо обратиться к врачу или к специалисту по лечению эфирными маслами.
Предварительная консультация со специалистами необходима и в тех случаях, когда эфирное масло должно наноситься непосредственно на кожу. Не рекомендуется применять на чувствительную кожу. При возникновении жжения необходимо немедленно промыть место водой и обратиться к врачу.
Женщинам в период беременности, прежде чем применять эфирное масло чайного дерева, следует обязательно проконсультироваться с врачом.
Эфирные масла являются сильнодействующим продуктом. Строго соблюдайте меры предосторожности: не использовать в чистом виде, не применять внутрь, хранить в холодном месте, беречь от детей, избегать попадания эфирного масла в глаза.
При попадании в глаза тщательно промыть глаза холодной водой, если жжение не прошло, обратиться к врачу.
При приеме внутрь масло чайного дерева можно счесть токсичным, однако, документами подтверждаются случаи, когда исследователи принимали внутрь довольно большие дозы (до 120 капель в день) в течение 3 месяцев для лечения соматических инфекций. Такое лечение следует проводить исключительно под контролем врача, специализирующегося на приеме внутрь эфирных масел.
Эфирное масло чайного дерева является легколетучим веществом и, как все подобные вещества, легко воспламеняется. Не применяйте эфирное масло при открытом огне и не кладите на солнце.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Прыщи на лице: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Сальные железы в коже человека располагаются у основания волосяного фолликула. Они продуцируют кожное сало, которое увлажняет кожу и защищает от негативного влияния окружающей среды, бактерий и грибов. Гиперсекреция сальных желез провоцирует формирование прыщей (акне, угрей). На лице они чаще всего локализуются в местах расположения крупных сальных желез (на лбу, висках, щеках, на носу и подбородке).

Разновидности прыщей на лице
В самом общем виде прыщи относятся к одному из двух типов:
Невоспалительные элементы (комедоны) – выглядят как небольшие бугорки или точки различного цвета. Комедоны могут быть открытыми или закрытыми.
- Открытые комедоны выглядят как плотные высыпания поверхностного типа, обычно серого или черного цвета, который придает им окислительная реакция их содержимого с кислородом.
- Закрытые комендоны, подкожные прыщи (милиумы) имеют вид белых бугорков или точек, похожих на маленькие крупинки проса. Скопившееся кожное сало не имеет выхода наружу, что приводит к болезненному воспалению. Закрытые комедоны чаще превращаются в классические красные прыщи.
- Папулы (красные прыщи) представляют собой воспалившиеся комедоны без явного гнойного содержания. Имеют вид мелких красных или розовых шариков, выступающих над поверхностью кожи, белой головки нет. Если папула сформировалась на месте открытого комедона, то сквозь кожу часто можно разглядеть темную пробку.
- Пустулы – это инфицированные папулы или, проще говоря, прыщи с гнойным содержимым и белой головкой, окруженные воспаленной кожей. Они появляются, когда помимо кожного сала и бактерий в поры попадают омертвевшие клетки кожи. По форме пустулы бывают конусообразными, плоскими или сферическими. Их цвет может варьировать от белого до желтого или зеленого.
Зеленый цвет означает присоединение вторичной инфекции, и при самостоятельном выдавливании велика вероятность ее проникновения в кровь.
Кистозные прыщи тяжело поддаются лечению и всегда оставляют на коже заметные следы.

Возможные причины появления прыщей на лице
Итак, прыщи появляются как результат избыточной продукции кожного сала, которое закупоривает кожные поры. Если пора закрыта частично и в нее есть доступ воздуха, начинается образование прыщей. Сначала они выглядят как черные точки, окруженные воспаленной кожей, – так называемые угри. В полностью закупоренной поре, как в контейнере, быстро размножаются анаэробные бактерии (Propionibacterium acnes или Malassezia), провоцирующие воспалительный процесс и нагноение.
Но что заставляет сальные железы работать столь активно? Считается, что одна из причин кроется в высоком уровне андрогенов (мужских половых гормонов), которые стимулируют выработку кожного сала. Развитию гиперандрогении могут способствовать проблемы пищеварения, стрессы, болезни почек и надпочечников, эндокринной и половой системы.
Важно упомянуть, что высыпания на лице, внешне похожие на прыщи, могут быть симптомом и проявлением других, порой очень серьезных дерматологических заболеваний (акнеформных дерматозов), которые никак не связаны с работой сальных желез.
Прыщи на лице могут оказаться симптом целого ряда заболеваний (нарушения функции внутренних органов, гормональной дисфункции, недостатка витаминов, снижения иммунитета), а также плохой экологической обстановки, неправильного ухода за кожей. Перечислим основные заболевания, состояния и факторы, результатом воздействия которых становятся высыпания на коже.
- Физиологические изменения гормонального статуса: половое созревание, вторая фаза менструального цикла, беременность, лактация, менопауза.
- Заболевания эндокринной системы: синдром поликистозных яичников, гипотиреоз, опухоли эндокринных желез.
- Утолщение рогового слоя эпидермиса (гиперкератоз), когда мертвые клетки эпидермиса не отшелушиваются, а остаются на коже, закупоривая сальные железы.
- Заболевания печени и вызванная ими интоксикация.
- Неправильное питание и авитаминоз:
- Преобладание в рационе быстрых углеводов (фастфуда, хлебобулочных изделий, жареной, жирной пищи) провоцирует повышение уровня глюкозы в крови и резкий выброс инсулина, что, в свою очередь, влияет на повышение уровня тестостерона.
- Избыток омега-6 жирных кислот может усугубить воспалительные процессы в коже (такие явления могут наблюдаться при употреблении большого количества рыбы и птицы, выращенной на комбикормах).
- Злоупотребление молочными продуктами, подсолнечным, арахисовым, соевым маслами и маргарином нередко вызывает гиперфункцию сальных желез.
- Дефицит цинка, витаминов А и Е, Омега-3 жирных кислот.
Заболевания желудочно-кишечного тракта, нарушение моторики и перистальтики кишечника, частые запоры способствуют интоксикации и появлению прыщей.
При наличии высыпаний на коже следует обратиться к врачам-дерматологам и косметологам. Однако часто лечение требует комплексного подхода, подразумевающего терапию заболевания, симптомом которого стали прыщи. В таком случае необходимы консультации гинеколога , эндокринолога , гастроэнтеролога , аллерголога , психоневролога.
Диагностика и обследования при появлении прыщей
Прыщи и их локализация являются своеобразным мессенджером, передающим информацию о нарушениях работы органов или систем. Чаще всего прыщи возникают в так называемой Т-зоне (лоб, нос, подбородок) – здесь сальные железы наиболее активны, а поры – расширены. Но нередко прыщи встречаются и на щеках, скулах (U-зоне). Это обусловлено разными причинами и состоянием организма. Составлена специальная карта-путеводитель «Виды прыщей и что они означают». Так, средняя часть лба соответствует нижнему отделу пищеварительного тракта, тонкому кишечнику и мочевому пузырю, область возле ушных раковин – почкам, веки и область вокруг глаз – печени, височная область – желчному пузырю, средняя треть лица, скулы – легким, подбородок – желудку, органам малого таза, нос – поджелудочной железе и сердцу, а нижняя часть щек и нижняя челюсть – нижним отделам ЖКТ.
![Карта.jpg]()
Диагностика начинается с тщательного осмотра кожи, сбора анамнеза (сведений о перенесенных болезнях, операциях, хронических заболеваниях, наследственности) и установления связи между высыпаниями и образом жизни, питанием, привычками.Если природа заболевания неочевидна, назначаются лабораторные исследования.
-
Клинический анализ крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
Классификация заболевания
Демодекоз относится к группе паразитарных заболеваний кожи. Различают две клинические формы – первичный и вторичный демодекоз. При внезапном всплеске размножения клещей (более 5 особей на 1 см 2 кожи), отсутствии сопутствующих дерматитов (акне, розацеа, себореи) и успешном излечении после терапии с использованием противопаразитарных средств ставят диагноз «первичный демодекоз». Как правило, заболевание отмечают у пациентов старше 40 лет.При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
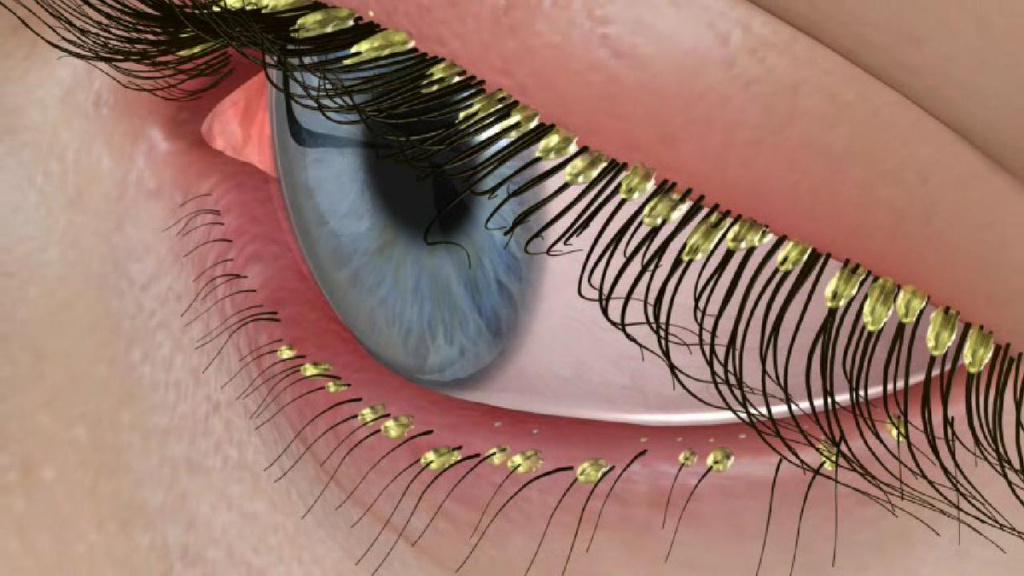
При локализации клеща на коже век на краю ресниц и вокруг них образуются чешуйки и своеобразный «воротничок». Больной жалуется на зуд, усиливающийся под воздействием тепла и УФ-лучей, ощущение инородного тела в глазах, усталость глаз, чувство жжения. В углах глаз скапливается вязкое и клейкое отделяемое, особенно по утрам. Кожа становится сухой и истонченной, а пораженные демодекозом участки утолщаются и покрываются мокнущими корками.
![Замена ресниц.jpg]()
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
Диагностика демодекоза
Выявить демодекоз можно лишь по совокупности клинических признаков и с помощью лабораторной диагностики. Кожные проявления при демодекозе могут существенно варьироваться, «маскируясь» под другие заболевания, что затрудняет постановку диагноза. Так, при акнеформном демодекозе папулы и пустулы напоминают угревую сыпь, при розацеаподобной форме папулы и пустулы появляются на фоне эритемы, при себорейной форме сыпь покрывается сероватыми корочками.![Демодекоз и розацеа.jpg]()
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
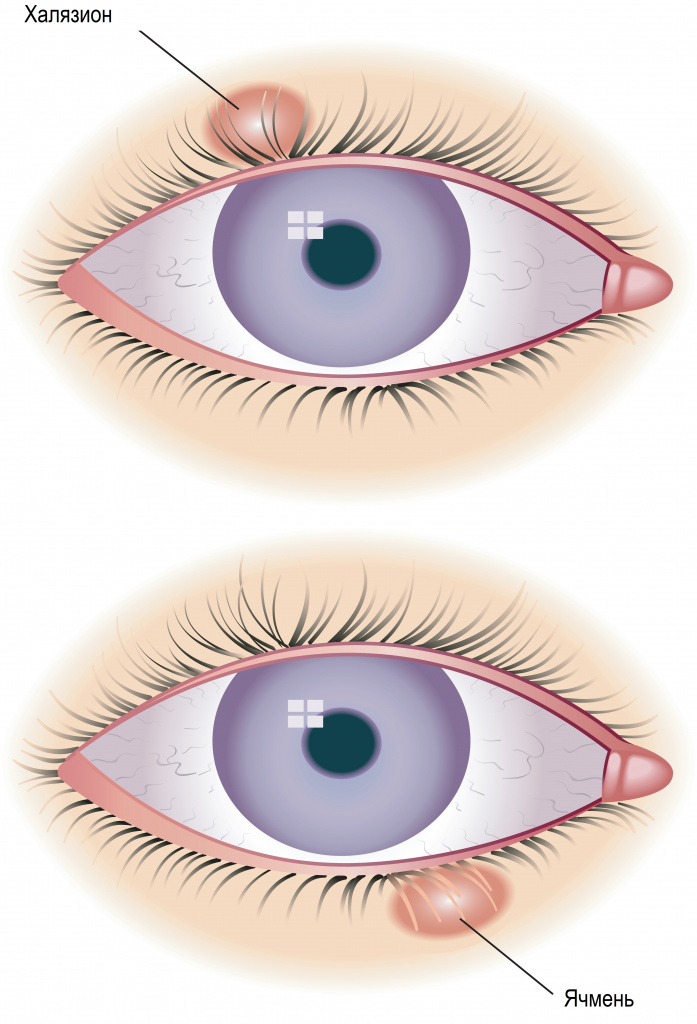
Ячмень и халязион: причины появления, симптомы, диагностика и способы лечения.
Ячмень, гордеолум - это острое гнойное воспаление, возникающее в результате попадания инфекции в сальные или потовые железы, расположенные по краям века (наружный ячмень), или в мейбомиевые железы, которые находятся в толще века (внутренний ячмень).
Часто ячмень путают с халязионом, поскольку внешне они действительно похожи. Однако это два совершенно разных заболевания, и объединяет их только локализация – кожа век. Халязион – это неинфекционное хроническое воспаление хряща вокруг мейбомиевой железы.
![Халязион_ячмень.jpg]()
Причины появления ячменя и халязиона
Непосредственной причиной развития гордеолума является бактериальная инфекция. В 90% случаев его возбудителем служит золотистый стафилококк. Попадание микроорганизмов внутрь железы века приводит к закупорке выводного протока и скоплению гнойного секрета. Развитию инфекционного процесса способствуют нарушения правил гигиены при использовании контактных линз, привычка тереть глаза руками, расчесывание век, использование грязного полотенца, а также применение некачественной косметики и обсемененных приспособлений для нанесения макияжа.
Нередко ячмень развивается у пациентов с сахарным диабетом, различными иммунодефицитными состояниями, при гиповитаминозах, хронических заболеваниях желудочно-кишечного тракта.
Отмечается предрасположенность к формированию ячменя у людей с жирной кожей, угревой сыпью, фурункулезом.
Халязион не связан с инфекционным воспалением и возникает в результате закупорки выводного протока мейбомиевой железы; что приводит к ее растяжению с последующим прорывом секрета в окружающие ткани хряща. В результате в толще века формируется плотно-эластичный безболезненный узелок (гранулема) размером до горошины. Кожа над узелком подвижна, не изменена.
Классификация ячменя, халязиона
Ячмень и халязион могут быть как единичными, так и множественными.
В зависимости от локализации ячмень классифицируют как наружный и внутренний.
Наружный ячмень располагается на ресничном крае века с внешней стороны, связан с гнойным воспалением сальных или потовых желез.
Внутренний ячмень, или мейбомит, формируется на внутренней стороне века в результате гнойного воспаления мейбомиевых желез и встречается значительно реже, чем наружный.
В зависимости от глубины поражения различают поверхностный халязион (воспаление присутствует только в мейбомиевой железе) и глубокий (воспаление развивается в хряще века). Клинические проявления при этом никак не различаются.
Симптомы ячменя и халязиона
Ячмень. В самом начале заболевания при зажмуривании у пациента появляется ощущение дискомфорта у свободного края века. По мере развития воспалительного процесса возникают боль, покраснение и отек участка века. Интенсивность боли обычно соответствует степени выраженности отека. Через 1-3 дня в центре очага формируется гнойничок, который через 2-3 дня прорывается наружу. После самопроизвольного вскрытия и при адекватной терапии воспалительные явления (покраснение, отечность, болезненность) постепенно стихают, наступает излечение.Внутренний ячмень можно увидеть только при вывороте века. Отмечаются локальный отек и воспаление конъюнктивы (слизистой оболочки) века.
Халязион представляет собой безболезненное локальное подкожное образование в форме шарика. При неосложненном течении кожа над ним обычно не изменена.
Диагностика ячменя и халязиона
Диагноз устанавливается на основании жалоб и данных осмотра пациента.В случае ячменя при осмотре выявляют локальную гиперемию (покраснение) и отек края века в области волосяного фолликула ресницы. При пальпации века пациент жалуется на боль.
При неосложненном халязионе болезненность и покраснение века, как правило, не обнаруживаются.
В начале заболевания клинические проявления внутреннего ячменя и халязиона могут быть схожи. От ячменя халязион отличается лишь большей плотностью, отсутствием признаков острого воспаления, а кожа над ним легко смещается.
Установить правильный диагноз и назначить адекватное лечение может только врач.
Лабораторная и инструментальная диагностика в большинстве случаев не требуется.
К каким врачам обращаться
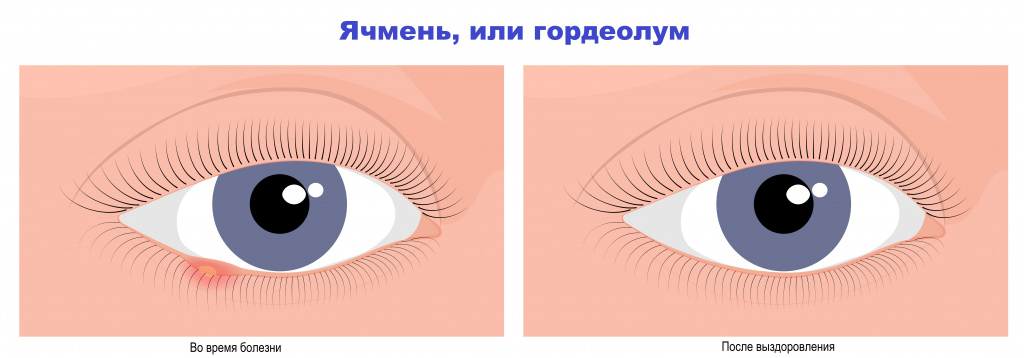
Лечением пациентов с воспалительными заболеваниями век занимаются офтальмологи.Лечение ячменя и халязиона
Во избежание осложнений категорически не рекомендуется выдавливать или прокалывать ячмень. Поскольку причина гордеолума – бактериальная инфекция, основа лечения – антибактериальные средства. Используют глазные капли и мази, содержащие антибиотик. Как и при любом другом лечении антибиотиком, крайне важным является соблюдение кратности использования и продолжительности курса, согласно рекомендациям врача.
![До и после.jpg]()
Несоблюдение схемы назначения антибиотиков может привести к формированию антибиотикорезистентности (устойчивости бактерии к данному антибиотику), неэффективности терапии и необходимости повторного курса уже другого лекарственного препарата.
Лечение халязиона включает применение противовоспалительных средств – глюкокортикостероидов в форме мазей для обработки век или введение раствора в толщу халязиона. Врачом могут быть рекомендованы теплые компрессы, массаж век. При крупных размерах халязиона, а также при неэффективности медикаментозной терапии применяют хирургическое лечение – удаление халязиона, в том числе лазерным методом.
Осложнения ячменя, халязиона
Осложнения, которые могут развиться из-за выдавливания ячменя – распространение инфекции на окружающие ткани: конъюнктивит, флегмона глазницы, менингит и даже сепсис. Кроме того, описаны случаи воспалительных изменений в сосудах с развитием их закупорки (тромбоз вен в области глаза).
Халязион может осложниться бактериальным воспалением, а халязион крупных размеров - вызвать нарушение зрения.
Профилактика ячменя, халязиона
Основа профилактики формирования ячменя и халязиона - соблюдение правил личной гигиены: необходимо пользоваться только личной косметикой и личным полотенцем, правильно хранить контактные линзы, не прикасаться грязными руками к глазам.Для предупреждения рецидивов халязиона может быть рекомендован массаж век для улучшения оттока секрета мейбомиевых желез, очищение век с помощью специальных косметических средств.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
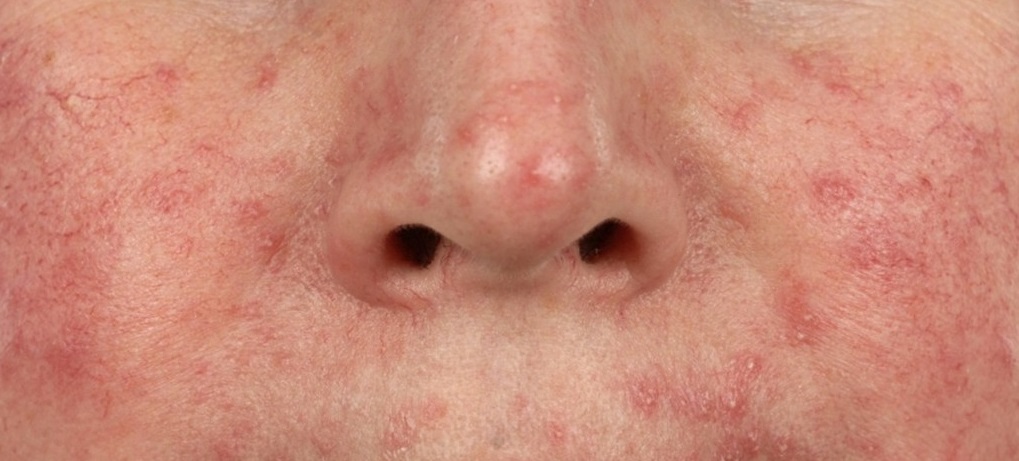
Жирная кожа — это неизбежное последствие повышенной активности сальных желез.
Жирная кожа — это неизбежное последствие повышенной активности сальных желез. Усиление выделения кожного сала чаще всего обусловлено конституциональными особенностями кожи, но может быть следствием гормонального дисбаланса, например, в пубертатном периоде или во время беременности; спровоцировано нервно-психическими расстройствами (шизофрения, маниакально-депрессивный психоз, постэнцефалический и постинсультный синдром); некоторыми эндокринными заболеваниями, патологией желудочно-кишечного тракта, неадекватным косметическим уходом за кожей.
Жирная и проблемная кожа встречается у женщин и мужчин, чаще молодого возраста. Сероватый оттенок кожи, выраженный жирный блеск, грубый рисунок, шероховатая поверхность, крупные поры, угревые высыпания — вот далеко не полный перечень удручающих симптомов, характерных для жирной кожи. И если зимой при включении центрального отопления жирная кожа становится несколько суше, то летом все проблемы обостряются.
Жирная кожа требует постоянного специального ухода. Однако чрезмерный энтузиазм может спровоцировать повышение секреторной активности сальных желез, при этом поверхностные слои кожи, возможно, окажутся сухими и обезвоженными. В связи с этим основная концепция ухода — «Проблемной коже — бережный уход», при одновременном воздействии на все факторы патогенеза проблемной жирной кожи.
В развитии себореи и наиболее частого осложнения, возникающего на ее фоне, — угревых высыпаний, выделяют несколько патогенетических факторов:
Увеличение количества кожного сала сопровождается его качественными изменениями. Эти изменения касаются в первую очередь концентрации линолевой кислоты — ненасыщенной жирной кислоты, которая является незаменимым структурным блоком любых клеточных мембран. Уменьшение концентрации линолевой кислоты приводит к уменьшению рН кожного сала, изменению проницаемости эпителия фолликулов и нарушению барьерной функции эпителия. Создаются благоприятные условия для роста микроорганизмов на поверхности кожи и внутри фолликулов. Это прежде всего Propionibacterium acnes, грибы рода Pytirosporum и Staphylococcus epidermitis. В процессе жизнедеятельности эти микроорганизмы утилизируют кожное сало с помощью различных липаз, что приводит к увеличению концентрации свободных жирных кислот в составе кожного сала и уменьшению бактерицидных и фунгицидных свойств кожи.
Нарушение процессов ороговения в верхней части волосяного фолликула приводит к скоплению секрета сальной железы в волосяном фолликуле и формированию сначала микрокомедонов, а затем закрытых и открытых комедонов. В условиях комедона активно размножаются микроорганизмы, вследствие чего выделяются медиаторы воспаления и возникают воспалительные элементы в дерме.
Уход за жирной кожей заключается, таким образом, в качественном очищении, снижении микробной обсемененности, уменьшении сальной секреции, устранении гиперкератоза, улучшении внешнего вида (маскировке дефектов кожи), защите от солнца и других источников ультрафиолетового излучения, увлажнении и абсорбции кожного сала.
Очищение должно проводиться нежно и деликатно, какая бы грубая и сальная кожа ни была. Среди средств, бережно очищающих жирную кожу, склонную к образованию угрей, используются мыла, пенки, эмульсии, гели, молочко, лосьоны, тоники. Для умывания всегда лучше пользоваться водой теплой или комнатной температуры, не тереть кожу руками или губкой, обязательно хорошо смывать моющее средство. Очищающие средства должны иметь нейтральную или кислую рН, так как изменение рН среды к щелочной — хорошее условие для колонизации P. acnes. Лучше избегать кускового мыла, которое сушит кожу больше, поскольку содержит более грубые ингредиенты. Предпочтительнее использование синдетного мыла — так называемого «мыла без мыла» с рН 5,5–7,0. Для этих целей предлагается Exfoliac — очищающий пенящийся гель, содержащий лактат аммония, который оказывает кераторегулирущее действие; лактат цинка, уменьшающий салоотделение; комбинацию мягких поверхностно-активных веществ (ПАВ), качественно очищающих кожу, не нарушающих гидролипидной пленки и не вызывающих реактивной гиперсебореи.
Умываться нужно 1–2 раза в день. Выбор очищающих средств зависит от индивидуальной чувствительности кожи пациента. У некоторых людей частое мытье мылами и гелями вызывает появление эритематозно-сквамозных высыпаний и снижение барьерных свойств кожи. Им можно рекомендовать новое средство для очищения кожи Exfoliac — мицеллярную очищающую воду, которую можно также использовать для снятия макияжа. Мицеллярная очищающая вода мягко очищает кожу, не содержит спирта, мыла и красителей. Композиция из воды и мягких ПАВ формирует микросферы, невидимые вооруженному глазу, которые способны удалять с поверхности кожи загрязнения и остатки макияжа, смешанные с себумом, не требуя смывания водой. Мицеллярную воду также применяют дважды в день: утром — для очищения кожи и подготовки ее к нанесению средств лечебной гаммы или средств дополнительного ухода, и вечером — для снятия макияжа, оздоровления кожи, удаления излишков себума и пота.
После тщательного очищения целесообразно 2–3 раза в неделю использовать эксфолиирующие средства. Отшелушивание — процедура удаления роговых чешуек, которые при жирной коже не отшелушиваются сами по себе. Цель этой процедуры — выравнивание поверхности кожи, улучшение ее текстуры и цвета, освобождение устьев сально-волосяных фолликулов от скопившихся там веществ и обеспечение таким образом более свободного оттока кожного сала. С целью эксфолиации пользуются механическими и химическими методами (скрабами, кремами, масками). Скрабы содержат абразивные вещества. Чтобы действие было не слишком грубым и не повредило кожу, не рекомендуется сильно тереть ее. Более щадяще действуют на кожу кремы — эксфолианты, которые могут включать небольшие концентрации (1–2%) альфа-, бета- и полигидрокислот. Например, отшелушивающий гель Exfoliac содержит свободные альфа-гидроксикислоты (АНА) (гликолевую кислоту), обладающие химическим эксфолиирующим действием; нейтрализованные АНА (лактат аммония), оказывающие увлажняющее и кераторегулирующее действие, полиэтиленовые частицы, мягко отшелушивающие роговые клетки без риска раздражения. Кроме того, в состав отшелушивающего геля для увлажнения входит глицерол. Для более эффективного очищения кожи — синтетические детергенты.
Такой эксфолиант рекомендуют применять не чаще 2–3 раз в неделю, так как отшелушиванием кожи нельзя злоупотреблять. Толщина рогового слоя ограничена, и после его удаления дальнейшие попытки эксфолиации приводят к повреждения росткового слоя. Кожа становится легкоранимой, гиперемированной, раздраженной, с повышенной чувствительностью.
К сожалению, и пациентами, и некоторыми косметологами до сих пор практикуется классическая травматическая чистка с выдавливанием и коагуляцией, что в большинстве случаев не только не приводит к стойкому положительному результату, но и ведет к формированию ятрогенных дефектов кожи. Частое интенсивное выдавливание, особенно с применением металлической ложечки, становится причиной преждевременного старения кожи, а после коагуляции остаются рубцы разной степени выраженности. При попытке очистить кожу от гнойничков всегда есть риск диссеминации микроорганизмов по всей поверхности и проявления множества дополнительных гнойничков.
Тонизирующий лосьон или освежитель подбирается в соответствии со степенью выраженности угрей и интенсивности салоотделения. При умеренной гиперсекреции, густом сальном секрете и отсутствии или небольшом количестве воспалительных элементов целесообразно использовать безалкогольные лосьоны с добавлением экстракта алоэ, ромашки, гаммомелиса, календулы, ментолового и эвкалиптового масел, что улучшает микроциркуляцию, уменьшает воспаление и раздражение кожи. Хороший эффект наблюдается также при использовании лосьонов, содержащих АНА, так как они оказывают кераторегулирущее и увлажняющее действие.
Так, например, лосьон Exfoliac содержит АНА и бета-гидроксикислоты (ВНА) (гликолевую, молочную и салициловую кислоты), пирролидон цинка, обладающий себорегулирующим действием, и бисаболол в качестве противовоспалительного и успокаивающего средства. Препарат предназначен для применения на обширных зонах: лицо, грудная клетка, спина; эффективен при комедонах и пустулах. При выраженной гиперсекреции, наличии угрей предпочтение отдается препаратам, обладающим антимикробным действием. При этом препарат наносится локально. Exfoliac NC-Гель содержит ниацинамид или никотинамид (производное витамина В3), обладающий противовоспалительным, антигистаминным и антирадикальным действием; этиловый спирт, силикат алюминия и магния для придания матирующего эффекта. Гель наносят утром и вечером на воспаленные элементы.
Увлажняющие средства — важный компонент ухода за любой кожей. Самый популярный способ увлажнения — использование увлажняющих кремов. При высокой жирности лучше вообще обойтись без крема, заменив его тоником, гелем, сывороткой или молочком. Если же крем все-таки используется, то он не должен иметь форму жирного крема или мази, не должен содержать комедогенных соединений, затрудняющих отток кожного сала. Обычно эти требования учитываются фирмами-производителями профессиональной косметики. К выбору крема нужно подходить индивидуально, с учетом особенностей кожи, проводимого лечения, времени года и др.
При жирной коже, склонной к угрям, не рекомендуется применять пленкообразующие окклюзионные увлажняющие средства. Предпочтительно использовать средства, содержащие натуральный увлажняющий фактор (NHF) в сочетании с противовоспалительными и питательными компонентами, такими как, например, восстанавливающий увлажняющий крем Exfoliac. Он содержит церамиды, которые восстанавливают кожный барьер; триглицериды — компенсируют нарушенную гидролипидную пленку; альфа-бисаболол обладает успокаивающим действием; глицерин — увлажняющим. Этот крем можно применять при выраженной обезвоженности кожи, в частности, после лечения Роаккутаном.
Пациентам, имеющим жирную кожу, склонную к образованию угрей, нужно помнить, что вылечить себорею и акне раз и навсегда невозможно, но их можно держать под контролем. С этой целью необходимо при уходе использовать косметические средства патогенетического действия.
Основные активные вещества, содержащиеся в них, можно разделить на несколько групп по механизму действия:
Регуляторы пролиферации и дифференцировки: нордигидрогваяретовая кислота, ретиноиды, липолевая и линоленовая кислоты, масло бурачника, авокадо, фосфатидилхолин и т. д.
Противовоспалительные: линолевая и гамма-линоленовая кислоты, нордигидрогваяретовая кислота, растительные экстракты (черного тополя, гаммамелиса, алоэ вера, ромашки, календулы, листьев чайного дерева, шалфея, липы, люцерны, трехцветной фиалки и др.), аллантоин, бисаболол, пантенол, блокаторы 5-альфа-редуктазы, азелаиновая кислота и антибактериальные вещества (опосредованно).
Антибактериальные, антимикотические: триклозан, триклокарбан, мирамистин, сера, растительные экстракты (календулы, ромашки, лопуха, кедра, пихты, розмарина, зеленого чая, киви, апельсина, можжевельника, хвои еловой и др.), пироктон оламин, эфирные масла чайного дерева, гвоздики, лимона, бергамота, кедра.
Кератолитические: альфа- и бета-гидроксикислоты, комбинация альфа-гидроксикислот с аминокислотами, ретиноиды, азелоиновая кислота, бодяга, сера, ферменты (папаин, бромелайн и др.).
Большинство кремов, предназначенных для ухода за жирной кожей, являются мультифункциональными и содержат комбинацию активных веществ разного спектра патогенетитического действия.
Так, например, кремы Акномега 100 и Акномега 200 содержат оригинальный кератоактивный комплекс, состоящий из альфа-, бета- и омега-гидрокислот, глюконата цинка и бисаболола. Эти кремы обладают кераторегулирующим, противовоспалительным, себорегулирующим, матирующим и поросуживающим эффектом и предназначены для ухода за кожей с легкой и средней тяжестью акне. В связи с отсутствием у препаратов фотосенсибилизирующего действия, они могут применяться в летний период времени в отличие от некоторых других косметических средств, содержащих, например, ретиноиды. Кроме того, что очень важно, они не обладают тератогенным эффектом и не противопоказаны беременным и кормящим женщинам.
Для людей с жирной проблемной кожей очень важно улучшить внешний вид видимых участков кожи. Это дает им уверенность в себе, улучшает настроение, избавляет от комплексов и в конечном итоге способствует выздоровлению. В достижении этой цели помогает декоративная косметика. Применение макияжа при угрях и жирной коже помогает скрыть высыпания, сгладить неровности, выделить отдельные преимущества лица, сделать недостатки менее заметными, увлажнить кожу, предохранять ее от пересыхания, обеспечить защиту от солнца, так как многие компоненты макияжа содержат солнцезащитные вещества. Вопреки мнению некоторых специалистов, макияж не мешает процессу лечения. Большинство наружных лекарственных средств оказывает свое действие в первый час после нанесения, а это значит, что декоративную косметику безо всякого вреда для кожи можно наложить спустя час после наружных лекарственных или лечебно-профилактических средств, а вечером очистить кожу до их повторного нанесения.
Современные средства декоративной косметики, входящие в лечебно-профилактические линии, обладают легкой текстурой, не мешают сало- и потоотделению, не закупоривают устья потовых желез и волосяных фолликулов, не способствуют образованию комедонов, не вызывают раздражения, не аллергенны. Разнообразие оттенков маскирующих средств позволяет сделать их присутствие на коже практически незаметным, что позволяет применять их не только женщинам, но и мужчинам.
В программе ухода за жирной кожей важное значение имеет также регулярное применение солнцезащитных средств. Солнечное облучение вредно для любой кожи, хотя иногда кажется, что летом кожа выглядит намного лучше, на ней меньше высыпаний и неровностей. Однако это только маскировка, а не решение проблемы. Помимо преждевременного старения, пигментных пятен, кожных опухолей, которые могут быть индуцированы солнечным облучением, у пациентов с жирной кожей наблюдается усиление сальной секреции в жаркое время года, формирование большого количества комедонов и расширенных пор. Пациентам с жирной кожей и угрями лучше выбирать солнцезащитные средства в виде эмульсий или легких кремов. Степень защиты от солнца зависит от фототипа кожи (чем светлее кожа, тем выше должен быть защитный фактор SPF), а также от тех лекарственных и лечебно-косметических средств, которые использует пациент.
Максимальная защита от солнца должна проводиться при лечении кератолитическими, а также фотосенсибилизирующими средствами. Многие лечебно-профилактические косметические линии имеют в своем составе солнцезащитные средства, адаптированные к проблемам жирной кожи. В частности, линия Exfoliac представляет легкий солнцезащитный крем SPF 25, предназначенный для жирной и комбинированной кожи. Химические и минеральные солнцезащитные фильтры обеспечивают защиту от ультрафиолетовых лучей группы А (UVA) и ультрафиолетовых лучей группы B (UVB), эфиры АНА увлажняют кожу, матирующие микрочастицы устраняют блеск кожи. Крем рекомендуется наносить за 30 минут до выхода на солнце и обновлять как можно чаще. Любые солнцезащитные средства наносят в самом конце процедур ухода за кожей поверх декоративных или лекарственных веществ.
После прекращения пребывания на солнце солнцезащитный крем надо смыть одним из мягких очищающих средств, например, мицеллярной очищающей водой Exfoliac.
Литература
Майорова А. В., Ахтямов С. Н., Шаповалов В. С. Угревая болезнь в практике врача-дерматокосметолога. М.: ООО «Фирма Кловель», 2005. 192 с.
Эрнандес Е., Марголина А., Петрухина А. Липидный барьер кожи и косметические средства. 3-е изд., доп. М.: ООО «Фирма Кловель», 2005. 400 с.
Н. Ф. Яровая, кандидат медицинских наук, доцент
ГОУ ДПО РМАПО, Москва
Читайте также: