Маленький прыщик на нижнем веке что это такое
Обновлено: 28.04.2024
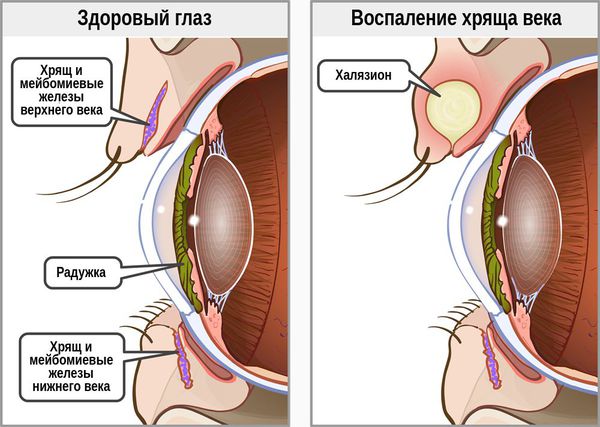
Веко представляет собой структурно сложный орган, служащий глазу одновременно защитой и, так сказать, «стеклоочистителем». Для выполнения этих функций в строении века эволюцией предусмотрены, в частности, многочисленные железки (цейсовы, мейбомиевы), вырабатывающие слизисто-маслянистый секрет и жидкие фракции слезной жидкости. Выводные каналы этих желез обнаруживаются как у оснований ресниц, так и на внутренней, обращенной к глазному яблоку слизистой оболочке века – конъюнктиве.

Опытный и просвещенный читатель, взглянув на вынесенный в заголовок термин и обратив внимание на окончание «-ит», сразу поймет: речь пойдет о воспалении. Действительно, мейбомитом называют острый воспалительный процесс мейбомиевой железы внутри века (в большинстве случаев – верхнего, поскольку желез там до полутора раз больше, чем в нижнем, и, соответственно, выше вероятность возникновения тех или иных проблем). Более распространенное просторечное название «внутренний ячмень» является, в то же время, менее точным и правильным.
Признаки (симптомы)
На первом этапе развития острого мейбомита субъективные ощущения действительно напоминают симптомы ячменя: зуд, болезненная припухлость, отечность, покраснение века, появление серовато-желтого отделяемого, которое при высыхании образует неприятные корки. Разница в том, что мейбомит развивается не по ресничному краю, а в толще века. Вывернув веко, на его внутренней поверхности можно обнаружить выход свищевого канала. Нередко при мейбомите припухают также расположенные близко лимфатические узлы.
Через несколько дней нагноившийся очаг спонтанно вскрывается через конъюнктиву; в наиболее тяжелых случаях могут развиться по-настоящему опасные осложнения в виде абсцесса или некроза (отмирания) соединительной ткани.
Следует понимать, что источником острого гнойного мейбомиита является инфекция (обычно стафилококковая). В свою очередь, возбудитель может попасть в железу и активизироваться там при различных благоприятных для него условиях:
- несоблюдение элементарных гигиенических правил;
- общее переохлаждение организма;
- иммунная слабость вследствие перенесенных соматических заболеваний или масштабных полостных операций;
- использование корригирующих или эстетических контактных линз (особенно при неправильном за ними уходе);
- гиперфункция мейбомиевых желез как идиопатическая аномалия (индивидуальная, обусловленная внутренними особенностями организма);
- угревая сыпь (акне);
- себорейный дерматит;
- постоянное и продолжительное действие раздражающих глаз факторов (задымленный воздух или агрессивные испарения на производстве, пыльный или песчаный ветер и пр.);
Нередко к мейбомиту присоединяется симптоматика воспаления слизистой оболочки века и глазного яблока (конъюнктивит), на которую может распространиться активность инфекционного возбудителя, кишащего в гнойном экссудате, и/или действие иных вредоносных факторов. При общем истощении и недостаточности иммунитета мейбомит может принимать рецидивирующее течение или хронифицироваться. В последнем случае, – а такой вариант встречается достаточно часто при закупорке мейбомиевой железы, – скопившийся и не находящий выхода секрет прорывается в хрящевую прослойку века и в ней инкапсулируется. При этом образуется внутренний подкожный узелок, обычно безболезненный, могущий достигать размеров виноградины и не рассасываться в течение года и более. Такое состояние носит название халязион. Изредка нарушается мигательный акт или снижаются зрительные функции.

Диагностика
Острый мейбомит диагностируется врачом-офтальмологом клинически – по результатам визуального осмотра (обычно биомикроскопического, с применением специального прибора – т.н. щелевой лампы), а также на основании жалоб, динамики процесса, жизненного и семейного анамнеза.
Лечение мейбомита
В большинстве случаев, особенно при своевременном обращении, мейбомит может быть излечен консервативными, нехирургическими методами. Прежде всего, необходима дезинфицирующая обработка ресничного края века, затем предписываются местные препараты.
Антибактериальные капли и мази
- Альбуцид
- Левомицетин
- Тетрациклиновая глазная мазь
- Флоксал (мазь и капли) и т.д.
Противовоспалительные средства
- Глазные капли «Дексаметазон»
- Гидрокортизоновая глазная мазь
Комбинированные препараты
- Макситрол
- Тобрадекс
- Софрадекс и другие.
Продолжительность и кратность применения устанавливается лечащим врачом офтальмологом индивидуально, в зависимости от конкретной ситуации.

Физиотерапия и массаж в лечении мейбомиита
После острого периода, на этапе подавления и угасания инфекции, эффективны физиотерапевтические процедуры с эффектом сухого тепла (например, УВЧ или ультрафиолетовое прогревание).
Массаж век при заболевании направлен на улучшение оттока секрета из желез. Он проводится стеклянной палочкой и только специалистом (врачом офтальмологом), т.к. при неправильной технике может привести к генерализации воспалительного процесса и развитию серьезных осложнений (абсцесса и флегомоны века).
При рецидивирующих вариантах мейбомита необходимо тщательное комплексное обследование для выявления причин и механизмов такого течения (прежде всего, исследуется уровень сахара в крови и моче, может понадобиться развернутый анализ гормонального фона). В качестве лечения могут быть назначены, в частности, пивные дрожжи и/или аутогемотерапия.
В некоторых случаях, в зависимости от выявленного возбудителя, динамики и выраженности процесса, назначается терапия антибиотиками перорально (которая должна приниматься в строгом соответствии с предписанными дозировками и сроками), промывание железы и др.
Наконец, при неэффективности применяемых терапевтических схем нагноившуюся капсулу иногда приходится вскрывать хирургически. Впрочем, эта процедура достаточно проста, она производится в амбулаторных условиях и, учитывая мощность современных анестетиков, является практически безболезненной.
Профилактика заболевания
Наилучшая профилактическая мера по предотвращению мейбомита – это чистые веки. Иными словами, соблюдение и регулярность гигиены органов зрения резко снижает вероятность воспаления сальных желез. Безусловно, прикасаться к глазам грязными руками (например, для удаления попавшей соринки или для самомассажа при усталости глаз) совершенно недопустимо – это чревато не только мейбомитом, но и целым рядом серьезных заболеваний. На вредных производствах и в неблагоприятном климате следует обязательно пользоваться средствами индивидуальной защиты глаз.
Необходимо также избегать переохлаждений и, наоборот, перегреваний, следить за общим состоянием органов зрения (например, при необходимости принимать меры по искусственному увлажнению роговицы, пройти курс витаминотерапии и/или иммуностимуляции). Если есть такая возможность, желательно время от времени производить в ближайшем офтальмологическом кабинете (не самостоятельно) особый массаж по эвакуации избыточного секрета мейбомиевых желез.
Ячмень (латинское медицинское название – «гордеолум») является одним из наиболее распространенных в офтальмологической практике заболеваний. На земном шаре оно встречается повсеместно; симптоматика его хорошо известна, поскольку такое явление хотя бы раз в жизни постигало практически каждого человека.

Зудит, болит и краснеет веко, затем на нем формируется более или менее объемный бугорок с желтоватой центральной головкой, усиливается распирающая боль, слезотечение, чувство инородного тела и общего недомогания; может повыситься температура. Облегчение наступает через несколько дней со спонтанным вскрытием нагноившейся капсулы.
Многие пациенты не считают необходимым обращаться за медицинской помощью, предпочитая справляться с проблемой «внутренними ресурсами» и «народными методами», основу которых составляют различные прогревания и промывания. В поле внимания офтальмологов, таким образом, преимущественно попадают запущенные, осложненные, рецидивирующие и диагностически неясные случаи гордеолума.
Причины внутреннего ячменя на веке
С клинической точки зрения, ячмень представляет собой острое локальное гнойное воспаление инфекционной этиологии. В абсолютном большинстве случаев (как минимум, 95%) возбудителем является золотистый стафилококк. Благоприятными условиями для его внедрения и стремительного размножения являются ослабленный иммунитет, санитарно-гигиеническая небрежность, переохлаждение, фоновая соматическая или эндокринная патология, гельминтоз, демодекоз, гиповитаминоз, хронические инфекционные очаги в смежных с веком органах и тканях. Местом начала и протекания инфекционно-воспалительного процесса обычно являются потовые железы Молля или сальные железы Цейса, расположенные в ресничной зоне и выходящие устьями у ресничных оснований, а также собственно фолликулы ресниц. Ячмени с примерно равной частотой встречаются как на верхних, так и на нижних веках; иногда они появляются на обоих глазах одновременно.

Дифференциальная диагностика
Никаких диагностических сложностей для специалиста ячмень, как правило, не представляет. Существуют достаточно четкие критерии различий ячменя от, например, воспаления или злокачественной опухоли слезной железы, блефарита, конъюнктивита.
Однако пациенты зачастую путают внутренний ячмень, особенно на ранних стадиях, с его «наружной» разновидностью - т.е. с типичным ячменем, а также с халязионом, причем все эти формы патологии непосредственно связаны, опять же, с сальными железами. В данном случае речь идет о железах Мейбома, которые расположены глубже желез Молля и Цейса, открываясь выходными канальцами на границах кожного и конъюнктивального покрова, или же на самой конъюнктиве – задней слизистой оболочке века, непосредственно прилегающей к поверхности глазного яблока.
Халязион, – «градина», «узелок», «холодный ячмень», – собственно, ячменем не является вообще, поскольку представляет собой инкапсулированное скопление секрета мейбомиевой железы, который, не находя выхода наружу вследствие ее закупорки, прорывается в окружающую хрящевую ткань. До этого момента симптоматически, а затем внешне халязион действительно очень похож на остановившийся на пике развития гордеолум, отличаясь от него значительно большей длительностью существования на веке (иногда до года и более), большей плотностью при пальпации, безболезненностью и, в типичном «холодном» варианте, отсутствием гноя.
Вместе с тем, халязион может быть как следствием перенесенного истинного инфекционно-воспалительного ячменя, так и его причиной – при вторичном бактериальном инфицировании капсулы.
Что касается «внутреннего ячменя», то он изначально обусловлен заносом и внедрением инфекционного возбудителя в мейбомиеву (а не в цейсову) сальную железу.
Отличие от внешнего ячменя
Инфекционное воспаление мейбомиевой железы, или мейбомит, протекает, в целом, по сходному с типичным ячменем сценарию, однако имеет и собственную специфику. Симптоматика, как правило, развивается медленнее, но субъективно она болезненней; нередко опухают ближайшие лимфатические узлы, интенсивней головная боль, температура тела может достигать и превышать 38°С. При этом снаружи не видно характерного «кратера» – устья свищевого хода, хотя имеется локальная кистозная опухоль века. При исследовании внутренней, задней поверхности века, на конъюнктивальной слизистой оболочке такая центральная головка (или просвечивающееся нагноение), как правило, обнаруживается во всей очевидности.
Соответственно, вскрытие гнойного мешка и эвакуация содержимого происходит в сторону склеры и роговицы, что значительно опаснее в плане возможного осеменения и дальнейшего распространения инфекции на смежные с глазом структуры – вплоть до поражения мозговых оболочек. Отчасти поэтому, отчасти из-за большей вероятности осложнений, внутренний ячмень чаще приходится вскрывать путем несложной и короткой хирургической манипуляции в амбулаторных условиях, с последующей надежной антисептической обработкой в целях профилактики рецидива.

Лечение внутреннего верхнего или нижнего века
Широко применяются те же методы, что и в терапии типичного «внешнего» ячменя: глазные капли и мази с содержанием антибиотических препаратов и противовоспалительных веществ (капли для глаз "Тобрадекс", "Софрадекс", мази - "Флоксал", "Тетрациклиновая мазь" и т.д.), физиотерапевтические процедуры (УВЧ, УФО). Не отличается также профилактическая стратегия: выявление и санация фоновых заболеваний и провоцирующей патологии, иммунокоррекция и иммуностимуляция, жесткое соблюдение всех санитарно-гигиенических норм, исключение локальных переохлаждений и вредных привычек. Прогноз в большинстве случаев благоприятный.
Особенности у детей
Причины, симптоматика и диагностика внутреннего ячменя у ребенка не отличается от таковых у взрослого. Единственный момент - это назначение препаратов (особенно с гормональным компонентом), которые, в большинстве случаев, противопоказаны детям и имеют ряд противопоказаний и побочных эффектов. Поэтому назначения должны делаться только врачом-офтальмологом с учетом особенностей состояния глаз ребенка и его возраста.
Выпуклое образование на веке в виде шишки – не редкость. Причины этой патологии могут быть различны, но в любом случае шишку на веке не стоит оставлять без внимания. Образование может развиться как на нижнем, так и на верхнем веке. Оно может не причинять иных неудобств, кроме эстетического дискомфорта, а может болеть и нагнаиваться. Выпуклость обычно имеет округлую или вытянутую форму. Она может на протяжении длительного времени не меняться в размерах, а иногда, наоборот, увеличивается стремительно. Рассмотрим причины образования шишек на веке и способы их лечения.

1. Халязион
Шишки этого типа встречаются довольно часто. Они развиваются из сальной железы, у которой закупорен проток. Такое образование ещё называют «градильной шишкой» или «холодным ячменём». Продолжающаяся выработка секрета сальной железы приводит к скоплению вязкой массы в капсуле, которая растягивается и уплотняется, принимая форму плотного комочка. При пальпации содержимое под кожей ощущается как подвижный шарик.
Холодный ячмень развивается медленными темпами, поэтому не вызывает болезненных ощущений. Только сформировавшаяся твёрдая капсула может при сдавливании причинять боль. Если халязион не лечить, он может преобразоваться в кисту. По мере развития шишки возрастает и риск осложнений: воспаления, образования гнойного свища, грануляции.
Видео нашего специалиста о заболевании и его лечении
Известны случаи, когда халязион самопроизвольно рассасывался без медицинского вмешательства. Однако чаще всего это образование не имеет обратного развития и требует оперативной и консервативной помощи. Лечение такой шишки на веке назначает офтальмолог. Если халязион небольшой и не застарелый, можно ограничиться УВЧ-терапией, мазями и глазными каплями. Более тяжёлые случаи лечатся путём инъекционного введения в полость капсулы кортикостероидов. Дополнением к уколу могут стать также препараты местного действия (офлоксацин, дексаметазон, сульфацил натрия, гадрокортизон, левофлоксацин, тетрациклиновая мазь).
Если медикаментозная терапия неэффективна, врач принимает решение о хирургическом лечении. Операция по удалению халязиона проходит под местной анестезией и длится не дольше 15 минут.

2. Ячмень
Ячмень встречается чаще, чем халязион. Этот вид шишки на нижнем или верхнем веке обусловлен воспалением фолликула (луковицы) ресницы. При этом также закупоривается проток сальной железы. Ячмень развивается в течение нескольких дней или даже часов, может возникать как у взрослых, так и у детей. Чаще систематическое появление ячменей отмечается у людей с ослабленным иммунитетом или сменивших место жительства на зону с более суровым климатом, а также у лиц, подверженных постоянному действию стрессогенных факторов.
По происхождению выделяют две разновидности ячменя. Воспаление может быть внешним (когда нагнаивается сальная железа) и внутренним (когда очаг воспаления расположен в мемболиевой железе).
Для развития внешнего ячменя характерны субъективные ощущения, похожие на попадание инородного тела в глаз. Начальная стадия также может сопровождаться колющей болью. Внешний ячмень визуально проявляется как покраснение и отёк века. Внутренний обычно не так заметен, но дискомфорта и болевых ощущений доставляет даже больше.
Без лечения ячмень в течение нескольких дней развивается до гнойника, который вскрывается с выделением гнойного содержимого. Это приносит облегчение, но открытая рана опасна вероятностью повторного инфицирования.
Лучше начинать лечить ячмень, не дожидаясь самопроизвольного прорыва гнойника. Это позволяет избавиться от болезненной шишки быстрее и с меньшим риском осложнений. Если всё-таки не хватает смелости или времени посетить офтальмолога, следует помнить, что продолжительное нагноение века очень опасно. Если ячмень не вскрывается дольше двух недель, необходимо оперативное лечение. Офтальмохирург под местной анестезией удалит гнойник и даст рекомендации по дальнейшей обработке века. Чаще всего терапия развивающегося или уже вскрывшегося ячменя включает капли и мазы, в состав которых входят антибиотики (альбуцид, гентамицин, эритромицин, тетрациклиновая мазь).
3. Миллумы (просянки)
Этот вид шишек встречается с равной частотой на верхнем и нижнем веке. Просянки могут иметь размер от макового до рисового зерна и, как правило, образуются группами. Миллумы наиболее безобидные из всех образований и доставляют только эстетический дискомфорт. По своей сути это белые угри, локализованные в области век.

Удаление просянок стоит делать только у косметолога. Поскольку они не несут риск осложнений, то считаются не офтальмологическим заболеванием, а относятся к компетенции дерматолога-косметолога.
Профилактика миллумов включает уход за веками, своевременное удаление ороговевших клеток эпидермиса, обеспечение чистоты протоков сальных желез и пор кожи вокруг глаз, а также сбалансированное питание, исключающее чрезмерное употребление жирной пищи.
4. Ксантелазма
Этот тип шишек на веке скорее похож на плоскую бляшку. Выявлена связь развития таких образований с хроническими нарушениями обмена веществ. Чаще всего ксантелазмы появляются у женщин, страдающих диабетом, гиперхолестеринемией, патологиями эндокринной системы.
Эти плоские образования лишь отчасти возвышаются над кожей и имеют желтоватый оттенок. Располагаться они могут не только на веке, но и в области вокруг глаз. В большинстве случаев ксантелазмы «высыпают» на коже группами. Самостоятельно они не рассасываются. Косметическое удаление возможно, но следует понимать, что неустранённая причина их образования может привести к появлению новых бляшек. Следует сосредоточиться на лечении основного заболевания, а уже после этого обращаться за косметической помощью.

5. Папиллома
Возбудитель доброкачественных образований под названием «папилломы» – папилломавирус человека. Чаще всего инфицирование этим вирусом происходит во время рождения от матери к ребёнку, но заболевание также может приобретаться в течение жизни при контакте с заражёнными людьми. Вирус может проявляться практически на любых участках кожи и слизистых в виде наростов округлой формы. Папиллома, как правило, безболезненна. Однако её трудно назвать «эстетически привлекательной», поэтому она доставляет существенный дискомфорт.
Отличить папиллому от других видов образований можно по следующим признакам:
- шишка представляет собой скорее шарик на ножке или имеет грибоподобную форму;
- бородавкообразный нарост имеет шероховатую поверхность, напоминающую на ощупь поверхность цветной капусты.
Стоит заметить, что нарост с гладкой поверхностью не является папилломой, и его необходимо исследовать у онколога.
Лечение папиллом должно быть комплексным. Хирургическое удаление проводит дерматолог. Он же исследует тип вируса и назначает медикаментозное лечение. Дело в том, что проявление заболевания в одной точке не означает, что не заражён весь организм. Вирус подавляется иммунитетом, но перемещается с током крови. Некоторые типы папилломавируса человека очень опасны высокой вероятностью перерождения кожных образований. Только опытный дерматолог может назначить адекватное лечение, опираясь на результаты диагностики. Существенное значение в терапии папиллом имеют меры повышения общего иммунного статуса.
Что такое ячмень? Причины возникновения, диагностику и методы лечения разберем в статье доктора Котельникова Сергея Валерьевича, офтальмолога со стажем в 14 лет.
Над статьей доктора Котельникова Сергея Валерьевича работали литературный редактор Вера Васина , научный редактор Сергей Цыганок и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Ячмень (hordeolum, stye) — это красная болезненная шишка, которая образуется на веке или внутри него у края ресниц. Может выглядеть как прыщик.
В англоязычной литературе применяется термин «гордеолум» (hordeolum).

Почему появляется ячмень
Ячмень на глазу, или гордеолум, — это острое очаговое заболевание, которое, как правило, вызывает золотистый стафилококк (S. aureus). В основном бактерии поражают железы Цейса, в редких случаях — мейбомиевые железы.
Из-за близкого расположения и внешнего сходства ячмень часто путают с мейбомеитом и халязионом, хотя эти заболевания относятся к разным типам поражения. Халязион возникает из-за закупорки сальной железы, а ячмень — при инфицировании желёз. Но иногда халязион может перерасти в ячмень.
Факторы риска
Ячменю подвержены пациенты с хроническим блефаритом, дисфункцией мейбомиевых желёз и окулярной розацеа (прыщами вокруг глаз). Частая заболеваемость объясняется тем, что при этих заболеваниях кожа сильнее инфицируется патогенными микроорганизмами.
Кроме того, к факторам риска относятся предшествующие инфекционные заболевания, диабет, хронические воспалительные болезни век, пониженный иммунитет, гиповитаминоз и фурункулёз.
Распространённость
Ячмень — одно из самых частых заболеваний век. Гендерной предрасположенности к его развитию нет: и мужчины, и женщины болеют одинаково часто.
Ячмень чаще встречается у взрослых, чем у детей. Возможно, это связано с более высоким уровнем андрогенов и повышенной вязкостью кожного сала [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ячменя
К симптомам болезни относятся:
- отёк и опущение века;
- боль, зуд, покраснение и обжигающее ощущение в глазах;
- корки по краям век;
- нечёткое зрение;
- выделение слизи из глаза;
- повышенная светочувствительность;
- чувство распирания внутри века;
- дискомфорт при моргании;
- ощущение инородного предмета в глазу.
Чаще всего ячмень проявляется острой болью, отёком век и покраснением кожи. Затем образуется подкожный узелок, который может выдаваться вперёд на поверхность кожи или на заднюю часть века.
В следующие несколько дней отёк усиливается, кожа сперва краснеет, а затем желтеет. Наконец, гной прорывается вблизи края века, после чего воспаление быстро проходит. Маленькая полость абсцесса вскоре затягивается, и пациент выздоравливает.
Хотя болезнь длится всего несколько дней, часто пациенты переносят её тяжело: опухшее и напряжённое веко сильно болит, вдобавок заболевание может развиваться повторно [3] .
При осложнённом течении иногда развивается пиогенная гранулёма — обширное поражение кожи века, которое давит на глаза, из-за чего у детей может ухудшиться зрение.
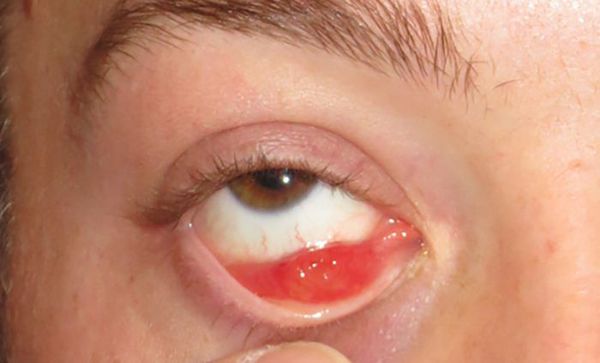
Патогенез ячменя
В основе патогенеза ячменя, как правило, лежит мейбомит, при котором секрет желёз застаивается, а их устья уплотняются. Из-за застоя секрета развивается инфекция — обычно золотистый стафилококк.
Чаще всего при ячмене нагнаиваются цейсовские железы, реже только одна из мейбомиевых желёз. В обоих случаях ячмень протекает схоже, но поскольку мейбомиевы железы больше цейсовских и окружены плотной тканью хряща, воспаление в них проявляется сильнее, а гной опорожняется позже.
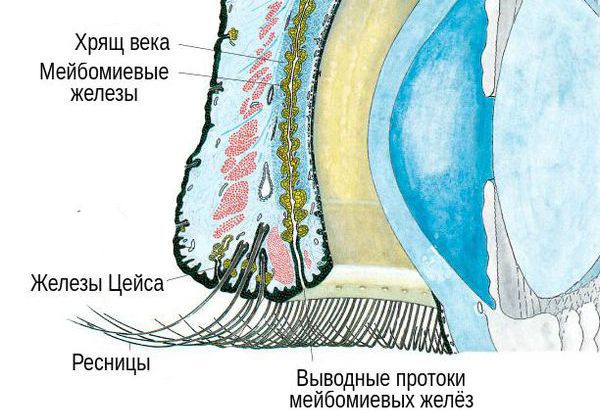
Пока гной находится внутри больной железы, он просвечивает через конъюнктиву вывернутого века желтоватым цветом. Позже он прорывает конъюнктиву или опорожняется через отверстие железы. При поражении мейбомиевой железы гной часто прорывается через кожу, при поражении цейсовской железы подобное происходит очень редко [3] [4] .
Ячмень схож с акне, потому что мейбомиевы железы — это видоизменённые сальные железы. Резкое воспаление и сильный отёк, отличающие ячмень от акне кожи, связаны с особенностями строения века. Гистологически гордеолум — это очаговые скопления полиморфно-ядерных лейкоцитов и некротических остатков (т. е. абсцесс) [2] [3] .
Классификация и стадии развития ячменя
Ячмень бывает внешним и внутренним. Внешний ячмень встречается чаще, образуется на внешней стороне верхнего или нижнего века. Развивается при нагноении цейсовской железы. Вначале возникает воспалительный отёк века, который в тяжёлых случаях распространяется на конъюнктиву склеры.
Внутренний ячмень встречается гораздо реже, чем внешний. Он представляет собой нагноение одной из мейбомиевых желёз, поэтому по-другому его называют мейбомеитом (hordeolum meibomianum) [5] . Образуется на внутренней стороне век.
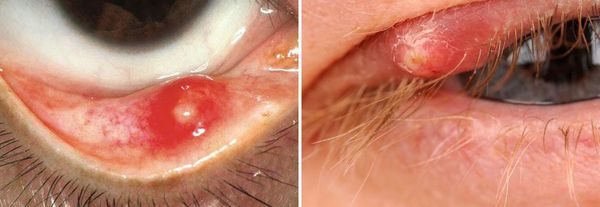
Осложнения ячменя
Осложнения при ячмене возникают крайне редко. Если болезнь не лечить, инфекция может распространиться на периорбитальные ткани. Кроме того, без ежедневной гигиены век ячмень может появиться снова.
При неправильном дренаже или самостоятельном вскрытии ячменя может нарушиться рост ресниц, деформироваться выемка века или появиться свищ век.
К другим возможным осложнениям ячменя относятся:
- Мейбомиевая киста (халязион) — киста небольших желёз, расположенных на веке. Устойчивый ячмень на внутренней стороне века может перерасти в халязион, особенно при закупорке железы. Этот тип кисты лечится легко и эффективно.
- Пресептальный или периорбитальный целлюлит — может развиться, если инфекция распространилась на ткани вокруг глаза. Слои кожи вокруг глаз воспаляются, из-за чего веки краснеют и опухают. Заболевание лечится антибиотиками.
- Орбитальный целлюлит — это потенциально опасное для зрения и жизни осложнение, но оно развивается крайне редко. При заболевании инфицируются мягкие ткани за глазничной перегородкой. Болезнь может возникнуть в любом возрасте, но чаще встречается у детей [6] .

Диагностика ячменя
При диагностике ячменя доктор опросит и осмотрит пациента, в некоторых случаях может потребоваться биопсия.
Сбор анамнеза
На приёме врач спросит, как давно появились симптомы (ячмень обычно развивается за несколько дней) и возникали ли они ранее.
Ячмень на остроту зрения не влияет, потому любые сопутствующие симптомы, например изменение остроты зрения, покраснение глаз, двоение, ограниченные или болезненные движения глаз, могут указывать на альтернативный диагноз.
Осмотр
При ячмене за несколько дней у края века развивается острый болезненный локализованный отёк (папула или фурункул). Глаз при этом может чрезмерно слезиться. Симптомы обычно односторонние, но могут возникать и на обоих глазах.
При осмотре для уточнения диагноза врач вывернет нижнее и верхнее веко.
Если ячмень внешний:
- припухлость располагается у края верхнего или нижнего века;
- отёк обычно локализуется вокруг фолликула ресницы;
- ячмень направлен кпереди через кожу;
- заметно небольшое жёлтое пятно, заполненное гноем;
- иногда на веке возникают несколько ячменей.
Если ячмень внутренний:
- болезненный отёк возникает во внутреннем веке (хотя может быть поражено всё веко);
- по сравнению с внешним ячменём шишка находится дальше от края века;
- при выворачивании века в области тарзальной пластинки возникает локальная припухлость.

Биопсия
Атипичные клинические признаки, такие как искажение края века, потеря ресниц, изъязвление или кровотечение, могут указывать на альтернативный диагноз, например на злокачественную опухоль века. В этих случаях проводится биопсия — иссечение кусочка ткани для микроскопического исследования [7] .
Дифференциальная диагностика
Ячмень следует отличать от следующих заболеваний:
- Мейбомиева киста (халязион) — это очаговое хроническое воспаление цейсовых или мейбомиевых желёз. Халязион формируется при застое содержимого желёз (кожного жира), из-за которого развивается воспаление неинфекционной природы. Халязион обычно более крупный и менее болезненный, чем ячмень [2][3] .
- Кисты Молля — это куполообразные папулы или узелки, заполненные прозрачной жидкостью. Возникают из-за закупорки апокриновых потовых желёз по краю века.
- Кисты Цейса — обычно наполнены жёлтыми маслянистыми выделениями. Заболевание развивается из-за закупорки сальных желёз по краю века.
- Кисты эпидермального включения — это твёрдые, возвышающиеся круглые очаги с центральной порой, заполненные кератином. Развиваются при нарушенной проходимости воронки волосяного фолликула, растут медленно. — проявляется отёчностью, жжением и покраснения век и кожи вокруг них. Заболевание можно заподозрить, если симптомы появились после применения ароматизаторов, косметики, средств по уходу за волосами или использования контактных линз.
- Атопическаяэкзема — сопровождается покраснением, шелушением и сильным зудом кожи век. — это острое или хроническое воспаление края века. Признаки хронического воспаления окружающей кожи, например утолщение с усилением рисунка, сухость, шелушение и трещины, могут свидетельствовать как о блефарите, так и о экземе. — это инфекция слёзного мешка, вызванная закупоркой носослёзного протока. При острой инфекции возникает боль, отёк и покраснение в срединной области глазного яблока. Покраснение также может распространяться на нос и щёку. При хронической инфекции отёк или покраснение могут отсутствовать. Массаж кожи над слёзным мешком вызывает выделение гноя из небольших отверстий в области внутреннего угла глаза. — высыпания на коже века характерного розового цвета. с поражением глаз — это инфекция глаза, вызванная вирусом ветряной оспы. К симптомам болезни относятся покалывание в области лба, волдыри на лбу и носу, боль и покраснение глаз, повышенная светочувствительность и отёк века.
- Периорбитальный и орбитальный целлюлит — протекает с сильнейшим отёком века и выпиранием глазного яблока.
- Злокачественные опухоли век — проявляются атипичными клиническими признаками (прогрессирующее поражение кожи, деформация или разрушение края века, потеря ресниц, пигментация, изъязвление, образование корок или кровотечение) или рецидивами ячменя в том же месте. Причиной болезненных симптомов может быть базальноклеточная карцинома (наиболее часто), меланома, сальная или плоскоклеточная карцинома [6][10] .
Лечение ячменя
Лечение ячменя может быть консервативным и оперативным.
Консервативное лечение ячменя
Ускорить отток гноя из очага поражения помогут тёплые компрессы, которые прикладывают к веку несколько раз в день. Применять компрессы можно только по назначению офтальмолога, потому что в некоторых случаях прогревание может ухудшить состояние.
Народные методы лечения ячменя мало эффективны. Не следует пытаться самостоятельно выжать или осушить ячмень: инфекция может распространиться на глубжележащие ткани. Если покраснение и отёк выходят за пределы века на щеку или другие части лица и поднимается температура, нужно немедленно обратиться к офтальмологу. Регулярное наблюдение у доктора также поможет вовремя заметить ухудшение состояния или побочное действие лекарств.
Врач может назначить мази с антибиотиками или капли со стероидами. В некоторых случаях рекомендуется инъекция Триамцинолона (Кеналога), но приём этого препарата сопряжён с небольшими рисками отложения стероида на коже, некроза, атрофии подкожно-жировой клетчатки, потери зрения, неполного разрешения ячменя и необходимости операции. К другим побочным реакциям относятся гипо- или гиперпигментация, особенно у пациентов с тёмным оттенком кожи.
Оперативное лечение ячменя
Если после приёма лекарств воспаление не проходит, потребуется хирургический разрез и дренирование. Операция проводится под местным обезболиванием: анестетик вводится в поражённое веко через кожу, либо конъюнктивальную поверхность, либо через обе области.
Во время операции веки вывернуты. Чтобы удержать веко на месте по центру ячменя, используется халазионный зажим.

Дренирование выполняется с помощью колотого разреза специальным лезвием над областью поражения. При наружных разрезах могут образоваться рубцы, поэтому делать надрезы или проколы на внешней стороне века менее желательно. Их проводят, если ячмень направлен на поверхность кожи. В этом случае разрез делают непосредственно над участком истончения кожи.
Внутренние разрезы можно делать вертикально по длине мейбомиевой железы. Такой разрез самоуплотняется, поэтому при заживлении роговица раздражается меньше. Содержимое из очага поражения удаляют небольшой кюреткой. Чтобы обеспечить выход остатков гноя, разрез оставляют открытым с чистыми краями и дренируют, например кусочком латекса, — это позволяет избежать заращения раны до полного опорожнения. Затем веки на несколько часов закрывают мазью [7] .
Прогноз. Профилактика
При неосложнённом течении и правильном своевременном лечении прогноз, как правило, благоприятный: пациент полностью выздоравливает, шрамов и других последствий не остаётся.
Что такое халязион? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 8 лет.
Над статьей доктора Нежибовской Юлии Валерьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Халязион — это хроническое воспаление хряща века [3] . Сопровождается появлением на краю века небольшого образования в форме горошины, иногда наблюдается покраснение или отёк. Часто халязион ошибочно принимают за ячмень. Он не опасен для жизни и обычно не приводит к тяжёлым последствиям.
Краткое содержание статьи — в видео:
Халязион или ячмень?
Мало кого миновала такая неприятность, как ячмень или халязион на веке. Все, кто сталкивались с этими заболеваниями, знают, что при своих незначительных размерах они могут доставить массу неудобств.
Чтобы понять, чем же халязион отличается от ячменя, необходимо обратиться к анатомии.
В структуре век имеется хрящ, более выраженный у верхнего века. В толще хряща находятся продолговатые мейбомиевые железы, которые вырабатывают гидрофобный (жирный) компонент слёзной плёнки. Их протоки открываются в межкраевое пространство: если отодвинуть нижнее веко, то вдоль края будут видны маленькие отверстия этих протоков.
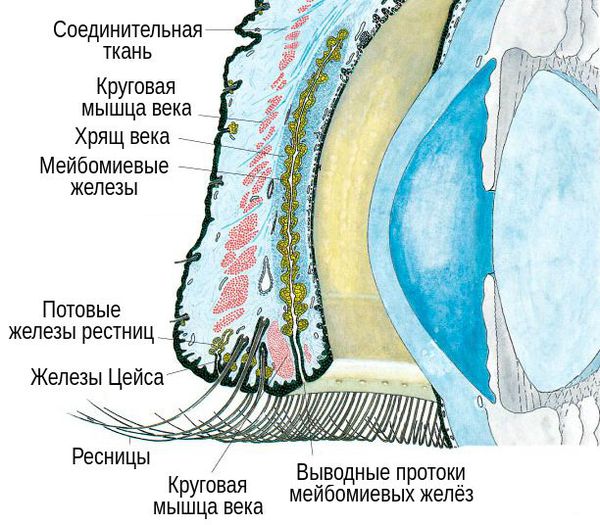
При хроническом воспалении желёз ( мейбомите ) их выводные протоки закупориваются. В результате содержимое собирается в толще века, образуя уплотнение — халязион (градину) [2] .
Ячмень же представляет собой острое гнойное воспаление, которое может локализоваться в железе Цейса, волосяном мешочке ресниц (наружный ячмень) либо дольках мейбомиевой железы (внутренний ячмень). Последний вид ячменя отличается по клинике только тем, что процесс сосредоточен не с наружной, а с внутренней стороны века [4] .
В целом халязион обычно более крупный и менее болезненный, чем ячмень. Но одно всегда может привести к другому: ячмень в конечном итоге может стать причиной хронического безболезненного халязиона, в то время как халязион — нагноиться и перерасти в острое гнойное воспаление.
Почему возникает халязион
Однозначного ответа на этот вопрос нет. По некоторым исследованиям, нарушение пассажа секрета мейбомиевых желёз может быть связано с сахарным диабетом, язвой желудка или двенадцатиперстной кишки, аллергическими заболеваниями, розацеа, себорейным дерматитом или гиперхолестеринемией (повышением концентрации холестерина в крови) [17] [18] [19] [20] [21] [22] . При этом утверждать, что именно эти заболевания способствуют возникновению халязиона, нельзя: они могут сопровождать воспаление хряща века, протекая параллельно.
Также халязион ассоциируется с угревой сыпью и хроническими блефаритами — группой заболеваний, сопровождающихся воспалением краёв век. Из паразитарных и инфекционных заболеваний можно отметить лейшманиоз, туберкулёз и частые вирусные инфекции [3] [5] [7] .
Как побочный эффект халязион может возникнуть у пациентов, получающих препарат Бортезомиб (Велкейд®) для лечения онкологических заболеваний [6] .
У детей развитие халязиона иногда связано с врождёнными иммунодефицитами (например, гиперглобулинемией E), а также вирусными конъюнктивитами и недостаточной гигиеной век [1] .
Некоторые врачи придерживаются гипотезы, что халязион вызывают кожные клещи демодекс. В небольшом количестве они присутствуют на коже всех людей, а их активное размножение и возникновение демодекоза действительно сопутствуют развитию халязиона [13] [23] . Но однозначно утверждать, что именно демодекс вызывает халязион нельзя, т. к. отсутствуют убедительные клинические данные [5] . Скорее всего, эти процессы возникают из-за одних и тех же не до конца установленных факторов и протекают параллельно.
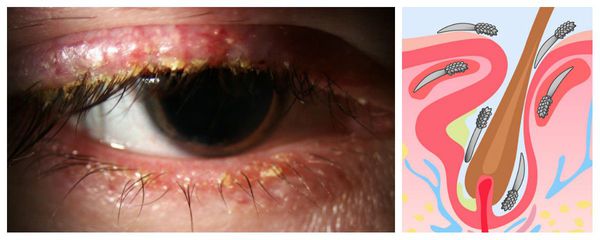
Клиническая картина демодекоза часто наблюдается у пожилых пациентов, а также у людей с ослабленным иммунитетом, изменением преломляющей силы глаза (дальнозоркостью или астигматизмом), нарушениями обмена веществ, розацеа и себореей. Заболевание также может возникнуть у детей с хроническими заболеваниями лёгких и пищеварительного тракта, однако их роль ещё не доказана [5] [10] .
Часто ли болеют халязионом
Точных эпидемиологических данных по заболеваемости нет, но известно, что ячмени и халязионы — весьма распространённые болезни. У взрослых они встречаются чаще, чем у детей — это связывают с действием андрогенов на себум (кожное сало). Однако стоит отметить, что воспалительные заболевания глаз у детей занимают одно из ведущих мест в структуре офтальмологических проблем детского возраста. По данным профессора Ю. Ф. Майчука, на них приходится более 40 % случаев амбулаторного приёма окулиста и до 50 % случаев оформления в стационар [12] .
Среди взрослого населения заболеванию более подвержены люди 30-50 лет, причём в равной степени как мужчины, так и женщины [2] [15] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы халязиона
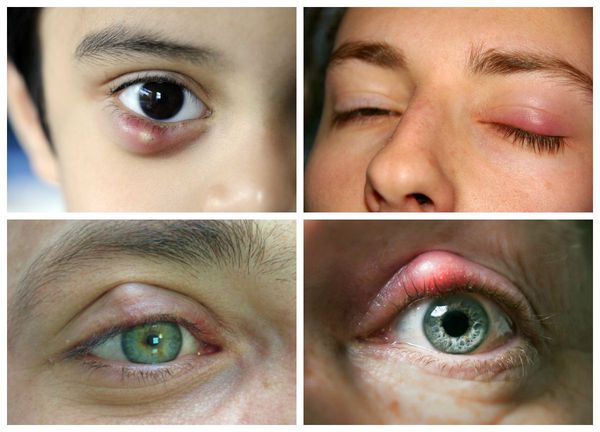
Самой распространённой жалобой при халязионе является локальное подкожное образование, чаще в области верхнего века. Зачастую оно видно невооружённым глазом. По величине может быть небольшим, как горошина, или достигать весьма значительных размеров.
Халязион склонен к спонтанному вскрытию и рассасыванию в течение 2-8 недель, хотя в некоторых случаях он может беспокоить пациента и дольше [16] . При медленном развитии воспаления халязион безболезненный, спаян с нижележащим слоем, но может слегка перекатываться под пальцами, кожа над ним чаще не воспалена, может быть приподнята или деформирована [4] . В случае острого развития болезни появляется краснота кожи, отёк и боли в месте уплотнения.
Наличие лихорадки и ухудшение общего состояния не характерны для халязиона. Изменений со стороны внутренних структур глаза нет, зрительные функции, как правило, не страдают, но иногда, в результате поражения роговицы, может наблюдаться астигматизм [16] .
Патогенез халязиона
Халязион образуется в результате обструкции (закупорки) мейбомиейвой железы. Он представляет собой массу грануляционной ткани с хроническим воспалением (с лимфоцитами и макрофагами, насыщенными липидами). В отличие от халязиона, ячмень, прежде всего, является острым воспалением, которое связано с некрозом и образованием гноя.
Из-за особенностей строения халязион иначе называют гранулёмой. На его гистологических срезах обнаруживается глубокое кожное или подкожное гнойное липогранулематозное образование, окружённое псевдокапсулой. Оно содержит нейтрофилы, плазматические клетки, лимфоциты, гистиоциты и гигантские клетки, которые указывают на наличие воспаления [1] .
Описать все механизмы развития халязиона непросто из-за многообразия причин его появления. Как правило, они связаны с нарушением микроциркуляции и развитием воспаления. Например, при сахарном диабете повышается уровень глюкозы в крови. Это состояние приводит к изменению микроциркуляции и проблемам с питанием в тканях. В итоге процесс заживления замедляется, присоединяются вторичные инфекции.
Классификация и стадии развития халязиона
В зависимости от глубины поражения халязион может быть поверхностным (воспаление в мейбомиевой железе) и глубоким (воспаление в самом хряще века). Клинически они никак не различаются.
- большой одиночный халязион;
- халязион, не поддающийся консервативному (медикаментозному) лечению;
- множественные халязионы [2] .
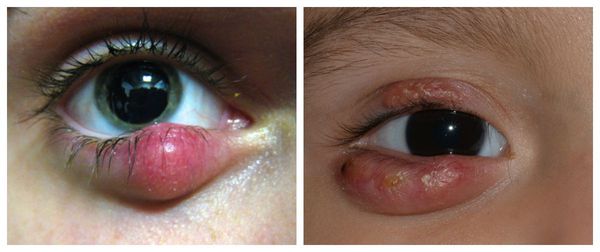
В отдельную категорию стоит отнести абсцедирующий халязион — пиогенную гранулёму. Это острый процесс, сопровождающийся нагноением (абсцедированием). Он развивается из-за постоянного воспаления и присоединения инфекции. При этом халязион увеличивается, кожа в его области краснеет и отекает, а прикосновение к нему вызывает острую боль.
Осложнения халязиона
Большой халязион (размером с крупную фасоль или занимающий половину века), особенно расположенный в центре верхнего века, может вызывать нарушения зрения. Например, механическое воздействие на роговицу, которое пациент ощущает как катающийся шарик, приводит к постоянному давлению и изменению её формы. В результате этого развивается астигматизм: снижается зрение, предметы раздваиваются или кажутся искривлёнными, человек начинает путать схожие по написанию буквы [5] .
Также встречаются, хотя и достаточно редко, тяжёлые осложнения халязиона (например, пресептальный целлюлит — воспаление подкожно-жировой клетчатки орбиты). Такие осложнения в основном наблюдаются у пациентов, склонных к атопическим, нестандартным реакциям организма [5] . Появляется сильная боль и слезотечение , повышается температура тела, заметно снижается зрение. Кожа вокруг глаза становится красной, отёк усиливается. Зачастую многие пациенты не могут самостоятельно открыть глаз. В этих случаях необходима медицинская помощь в условиях стационара [8] .
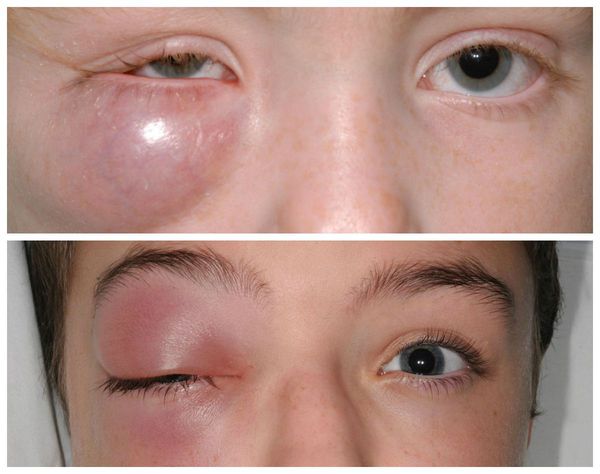
Диагностика халязиона
Стандартный офтальмологический осмотр достаточно информативен, поэтому дополнительные методы диагностики, как правило, не требуются. У пациента обязательно уточняются следующие сведения:
- есть ли проблемы со зрением;
- возникали ли эпизоды острых вирусных инфекций;
- каков иммунный статус;
- есть ли хронические заболевания, кожные острые инфекции, туберкулёз или онкология;
- были ли травмы или хирургические вмешательства;
- подвергался ли пациент воздействию лекарств, токсинов или аллергенов.
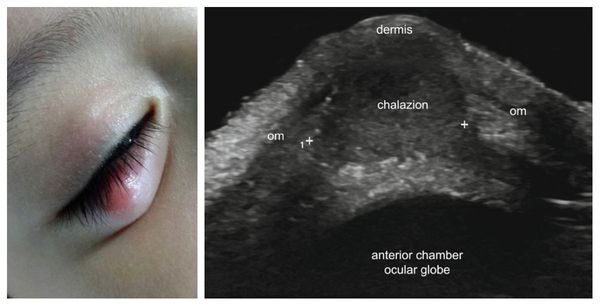
Возможно проведение ультразвукового исследования (УЗИ) халязиона для качественной оценки воспалительного процесса. Этот метод позволяет уточнить его локализацию, размеры, структуру и взаимосвязь с окружающими тканями. Однако в клинической практике УЗИ халязиона не нашло широкого применения [9] .
Так как развитие халязиона не связано с бактериями, необходимости в выполнении бактериологического посева нет. Он может потребоваться только при подозрении на присоединение инфекции. Гистологическое исследование целесообразно проводить только онкобольным при подозрении на метастазирование опухоли, во всех остальных случаях это обследование можно считать избыточным [10] .
Дифференциальная диагностика с внутренним ячменём проводится на основании осмотра. Однако в течение первых двух дней эти заболевания могут никак не отличаться. Заподозрить ячмень можно при повышении температуры тела, появлении озноба и сильного воспаления в области века [16] .
У пожилых людей под "бесконечный" (хронический) халязион может маскироваться группа онкологических заболеваний: плоскоклеточный рак, себорейная либо микроцистная карцинома. У пациентов с ослабленным иммунитетом, проходящих курс химиотерапии, иногда нарушается работа мейбомиевых желёз (изменяется их секрет). Это приводит к развитию мейбомита и блефарита, которые способствуют появлению халязиона. Однако при этом нельзя исключить вероятность метастазирования в веко [11] . Поэтому постановка диагноза "халязион" у людей со злокачественными опухолями требует повышенного внимания.
Лечение халязиона
Заболевания век лечатся чаще всего амбулаторно. Лечение довольно длительное (может занимать до нескольких месяцев) и требует от пациента терпения и тщательного выполнения процедур.
У взрослых небольшие халязионы рассасываются около двух недель с использованием местных комбинированных препаратов (с антибактериальным и противовоспалительным компонентом). Одновременно с этим назначают тёплые компрессы и гигиенический массаж век. Однако такое консервативное лечение помогает в 50 % случаев заболевания [2] [5] .
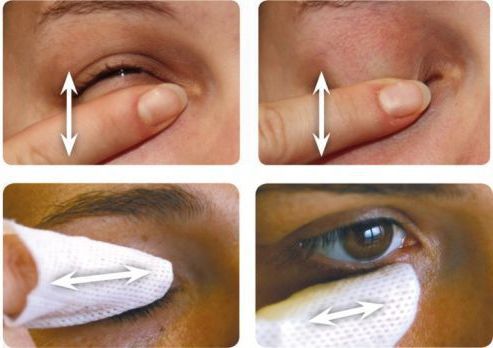
Общая (системная) антибактериальная терапия показана в случае первичной либо вторичной инфекции или при развитии выраженного гнойного воспаления. Также системная антибиотикотерапия показана при сочетании халязиона с блефаритом, розацеа или акне [5] .
Существуют предположения, что для снижения риска рецидивов лечение хронического блефарита и халязиона следует проводить совместно с гастроэнтерологом, под контролем уровня глюкозы в крови [7] . Исходя из этого врачи рекомендуют исключить сахар, если пациент злоупотребляет им, а также исключить острое, жирное и жареное тем, у кого проблемы с работой желудочно-кишечного тракта. Однако данная практика не имеет под собой убедительной доказательной базы.
Если помимо халязиона у пациента диагностирован демодекоз, лечение может быть направлено на устранение его причины. При низком количестве особей кожного клеща этиотропную терапию не проводят [10] [13] .
Если положительная динамика при консервативном лечении не наблюдается, взрослым пациентам назначают интралезиональную стероидную инъекцию — укол противовоспалительного препарата в халязион под местной анестезией. Стероид уменьшает воспаление в хряще и размер образования, иногда халязион полностью исчезает. Инъекция может использоваться отдельно или в сочетании с местными комбинированными каплями либо мазями.
Считается, что интралезиональные стероидные инъекции столь же эффективны, как и оперативное лечение халязиона. Однако введение стероидов часто (в 2% случаев) приводит к серьёзным осложнениям: потере зрения, атрофии подкожно-жировой клетчатки и депигментации кожи [26] [27] .
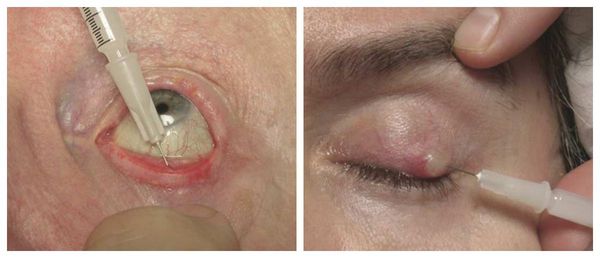
Активно применяется хирургическое лечение. Оно проводится при неуспешной консервативной терапии. Операция несложная, выполняется амбулаторно, под местной анестезией. Разрез может быть сделан как со стороны кожи, так и со стороны слизистой. На веко накладывается специальный окончатый зажим, полость вскрывается, вычищается, после чего накладывается асептическая повязка, и пациента отпускают домой. Ему назначается местное лечение в виде антибактериальных капель или мази. Швы накладывают крайне редко.
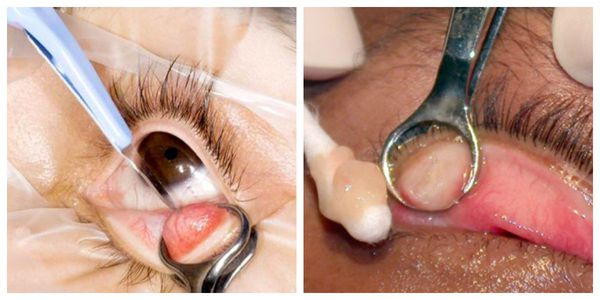
После операции на веке может возн икнуть синяк. Он возникает при наложении зажима, чаще является косметическим дефектом и проходит через две недели. Для уменьшения его размеров используют сухие холодные компрессы, но только в том случае, если во время диагностики у пациента не выявлено нарушения работы мейбомиевых желёз. Иначе холодные компрессы могут привести к закупорке протоков мейбумом и формированию новых халязионов.
В силу возраста выполнение хирургическог о вмешательства у детей сопровождается некоторыми сложностями, поэтому зачастую операция проводится в условиях стационара под общим обезболиванием.
Прогноз. Профилактика
Прогноз благоприятный. Рецидив возможен при неполном разрушении капсулы в ходе операции, причём халязион в таком случае может возникнуть на том же месте. Часто повторное развитие болезни обусловлено общим состоянием организма и другими заболеваниями век.
Чтобы избежать образования халязиона, важно соблюдать основные правила ухода за веками:
- Самомассаж век для устранения закупорки желёз.
- Очищение век с помощью тёплых компрессов и специальных косметических средств в виде крема или геля. Вместо гелей для гигиены век можно использовать разбавленный детский шам пунь, различные варианты мыла. Эти средства улучшают отток секрета мейбомиевых желёз, очищают веки от чешуек и загрязнений.
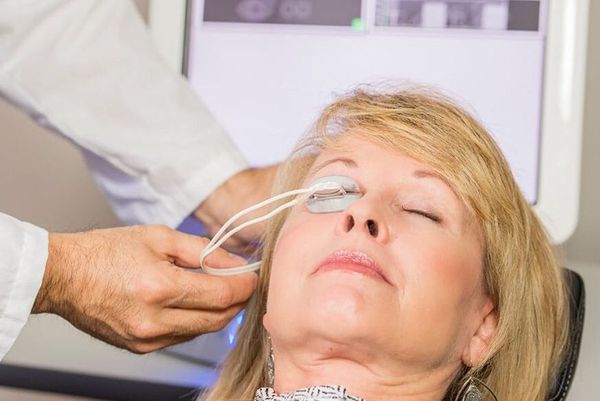
- Физиотерапевтическое воздействие аппаратом LipiFlow для более эффективного очищения и пассажа секрета мейбомиевых желёз. Принцип работы основан на прогревании век (40,5 °С) и мягкой пульсации, которая стимулирует отток секрета из мейбомиевых желёз и их очищение. Хорошо подходит для пациентов с хроническими блефаритами, осложнением которых очень часто становится халязион [5][14] .
- Употребление продуктов, содержащих незаменимые ненасыщенные жирные кислоты (моллюски, лосось, тунец, сельдь, рыбий жир и др.), либо использование препаратов Омега 3 и Омега 9 [5] .
Для профилактики рецидивов халязиона рекомендуется увлажнять воздух, сбалансировано питаться, соблюдать правила личной гигиены, делать массаж век и ухаживать за кожей, правильно подбирать мягкие контактные линзы и соблюдать режим их ношения. Также для кожи лица и век всегда полезен достаточный сон, умеренное пребывание на солнце и защита от ультрафиолета, физические упражнения и свежий воздух.
Читайте также:

