Лечение свищей при бурсите
Обновлено: 25.04.2024
Бурсит – воспалительный процесс, возникающий при раздражении слизистой синовиальной сумки, что приводит к увеличению количества воспаленных клеток и коллагена с последующим утолщением стенок бурсы.
Бурса локтевого отростка - это анатомическое образование, мешок, находящийся выше локтевого отростка под кожей. Она имеет синовиальную оболочку, но не сообщается с окружающими тканями. Она снижает трение между кожей, сухожилием трехглавой мышцы плеча, связками и костями при движении, и позволяет им плавно скользить относительно друг друга [1,2,3].
Когда синовиальная оболочка бурсы, продуцирующая жидкость, воспаляется, увеличивается ее капиллярная проницаемость и белковый экссудат собираться в бурсе, вызывая характерный отек [4,5].
В большинстве случаев бурсит локтевого сустава проходит без осложнений, однако повторные эпизоды могут возникать периодически, особенно после повторяющихся травм.
Общая частота бурсита локтевого отростка в первичном звене здравоохранения является неопределенной [20], так как большинство данных приходят из больницы исследований, которые включают только самые тяжелые случаи септического бурсита [6].
Бурсит локтевого сустава чаще встречается у:
- пациентов молодого и среднего возраста [6];
- пациентов, у которых на рабочем месте возникают регулярные травмы локтя или давление на область бурсы [6], например:
- людей, профессиональная деятельность, которых связана с однообразными механическими движениями: садоводы, механики [7,8], сантехники, кровельщики, водители грузовиков, студенты и люди, занимающиеся письменной работой и делопроизводством [8];
- спортсменов, занимающихся спортом, у которых нагрузки связаны с повторяющимся метанием над головой или сгибанием в локтевом суставе (например, бейсбол, дартс, гимнастика, тяжелая атлетика), или падением на область локтевого сустава (например, регби, футбол, хоккей) [9].
Он также встречается реже у:
- пациентов с хроническими проблемами легких (который часто опираются локтями на твердую поверхность, на уровне грудной клетки, чтобы увеличить усилие вдоха) [9];
- пациентов на гемодиализе (чье положение рук во время диализа может создавать длительное давления на локтевые суставы) [10].
М 70.2 – Бурсит локтевого сустава
М 70.3 – Другие бурситы локтевого сустава
Бурсит, как правило, классифицируются [11] на
асептический (наиболее распространенный), при котором возникают стерильные воспаления в результате различных причин и септический, при котором развивается инфекция в результате обсеменения бурсы микроорганизмами, как правило, бактериями.
Асептический бурсит развивается при:
- Травмах чрезмерных или даже легких, например, опирание на локоть [12]. Воспаление возникает из-за кровоизлияния в бурсу или за счет высвобождение медиаторов воспаления после травмы [13];
- системных заболеваниях - наиболее часто при подагре, сахарном диабете и ревматоидном артрите (внутри бурсы образуются ревматоидные узелки), редко при заболевании, таком как болезнь Бехтерева, системной красной волчанке, склеродермии [13,14];
Септический бурсит обычно происходит, когда бактерии (или, реже, другие микроорганизмы) попадают в бурсу локтевого отростка [14].
Большинство случаев септического бурсита локтевого отростка вызваны золотистым стафилококком (80-90%) и стрептококком [15].
Другие микроорганизмы, которые редко встречаются при развитии бурсита локтевого сустава: Pseudomonas, Enterobacter agglomerans, энтерококки фекальный, гемофильная и кишечная палочка. Инфекции, вызываемые кандидами, микобактериями и грибами обычно возникают только у людей, которые имеют системное заболевание или ослабленный иммунитет [15].
Факторы, предрасполагающие к септическому бурситу, включают уже существующие сумочные болезни, склонность к инфильтрации бурсы и ослабление иммунитета (например, системное лечение кортикостероидами, сахарный диабет, злоупотребление алкоголем) [16,17,18].
Осложнения септического бурсита редки и включают в себя:
- свищи, которые могут возникнуть, когда септический бурсит локтевого отростка спонтанно прорывается, или после его вскрытия и дренирования [18,19];
2. Диагностика
2.1 Жалобы и анамнез
- При обследовании пациента рекомендован тщательный сбор анамнеза и проведение клинического осмотра [6].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
Комментарии: Существуют истории предшествующей травмы или бурсита-не понятно. Существует доказательство местного истирание кожи. Это затрудняет проведение различия между септическим и не септическим бурситом на основании клинической картины. Особенности, которые могут указывать на септический бурсит, включают: болезненность, гиперемию, гипертермию и набухание бурсы, которые прогрессируют с каждым днем.
Из анамнеза, как правило известно, что развитию бурсита, как правило, предшествовала нехарактерная большая физическая нагрузка на руки, незначительная травма, падение на область локтевого сустава, локальное переохлаждение конечности.
2.2 Физикальное обследование
- Рекомендовано обратить внимание на следующие диагностические критерии [6]:
- Отек над верхушкой локтевого отростка, который появляется в период от нескольких часов до нескольких дней с момента травмы. Может быть мягким и теплым (чаще всего безболезненный).
- Определяется флюктуация (подвижность и пластичность).
- Движения в локтевом суставе безболезненны за исключением полного сгибания, когда отекшая бурса сдавливается.
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
2.3 Лабораторная диагностика
- Рекомендовано клинический, биохимический анализы крови, общий анализ мочи. Данные анализы позволяют определить степень активности воспалительного процесса: изменение лейкоцитарной формулы, количество лейкоцитов, уровень С-реактивного белка [5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
2.4 Инструментальная диагностика
- Рекомендована рентгенография сустава или УЗИ области поражения для дифференциальной диагностики [14].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –3)
Комментарии: Это наиболее важные элементы исследования, так как позволяют уточнить, какая именно синовиальная сумка воспалилась, и является ли данное заболевание бурситом, так как подобную симптоматику могут давать и другие болезни, например, артрит, синовит, опухолевые заболевания мышечного и костного аппарата, разрывы связок и прочие.
2.5 Иная диагностика
- Рекомендована пункция синовиальной сумки с забором синовиальной жидкости для исследования в тех случаях, когда указанные методы исследования оказались малоинформативными [12].
Уровень убедительности рекомендаций С (уровень достоверности доказательств –2)
Комментарии:
Дифференциальная диагностика бурсита:
Ревматоидный артрит - весь сустав воспаляется, и обычно воспаление не локализовано. Узелки могут вызвать опухоль по области локтевого отростка, но они тверды, нет флюктуации. Другие суставы также могут быть затронуты [21].
Септический артрит – генерализованный отек сустава (с отсутствием локального отека бурсы) и существует ограниченное, болезненное движение при осмотре.
Подагра или, реже, псевдоподагра сустава (например, первый плюснефалангового сустава при подагре, или колено или запястье в псевдоподагре) возможно, были затронуты и в прошлом, и лабораторное обследование жидкости при пункции покажет наличие кристаллов. Острый приступ подагры может произойти в бурсе с наличием местных тофусов или без них.
Целлюлит - может сосуществовать с септическим бурситом локтевого отростка.
Травма (например, перелом) – выясняется анамнестически и рентгенологически.
3. Лечение
3.1 Консервативное лечение
- Рекомендовано консультирование по консервативным мерам (компрессирующие перевязки, избежание травмы сустава и обезболивание), пока симптомы не исчезнут [14].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
Комментарии: Предполагается, что большинство в большинстве случаев заболевание будет реагировать на консервативное лечение [17]. Принимается во внимание необходимость для аспирации, особенно если выпот является большим [16]. Учитывается необходимость кортикостероидных инъекций в бурсу (при наличии знания и опыта для выполнения этой процедуры) [18].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
- При лечении септического бурсита рекомендовано применение Бетталоктамов (или фторхиналонов), пока не будет выявлен возбудитель (с последующей корректировкой антибиотика) [19].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
Комментарии: Срочная организация консультации специалиста (клинического фармаколога) или смена антибиотика, если нет ответа, или имеется неадекватный ответ, к антибиотику в случае септического бурсита [17,18].
- Септический бурсит с тяжелой инфекцией или генерализацией процесса, включая высокую температуру, наличие абсцесса, требующий вскрытия и дренирования (если имеется опыт для выполнения этих манипуляций) [13].
- Срочная госпитализация рекомендована, если у пациента имеется периодически рецидивирующий септический бурсит [20].
- Если у пациента с асептическим бурситом (при исключении септического бурсита) отсутствует положительный эффект после 2 месяцев консервативных мероприятий (направление должно быть организовано раньше, если симптомы выражены, например, сохраняется значительный дискомфорт) [21].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 2)
3.2 Хирургическое лечение
- Хирургическое лечение рекомендовано пациентам при отсутствии ответа на консервативное лечение в течение 2 месяцев или если у пациентов имеется свищевая форма бурсита [20, 22].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
4. Реабилитация
- Реабилитационное лечение рекомендовано всем пациентам [7].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
- В случае консервативного лечения пациентам рекомендовано выполнение физиотерапевтических процедур [10].
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 3)
- Если же пациентам выполнялось хирургическое лечение, после которого назначается иммобилизация сустава сроком до 10-14 дней, в таком случае, дополнительно рекомендована механотерапия на локтевой сустав [4].
Уровень убедительности рекомендаций В (уровень достоверности доказательств – 2)
Комментарии: При развитии осложнения в виде гнойного процесса, любые физиотерапевтические процедуры и механотерапия противопоказаны в течение первых трех недель.
5. Профилактика и диспансерное наблюдение
Специфических профилактических мероприятий в отношении пациентов с бурситом локтевого сустава не разработано.
- После проведения консервативного и оперативного лечения рекомендовано динамическое наблюдение за пациентом не реже 1 раза каждые 3 месяца в течение 1 года [8].
Уровень убедительности рекомендаций В (уровень достоверности доказательств –2)
Бурсит локтевого сустава – это асептический или инфекционный воспалительный процесс в околосуставной синовиальной сумке. Может протекать остро, подостро или хронически. В области локтевого сустава появляется мягкое локальное уплотнение. В остром периоде возникает боль и признаки местного воспаления. Для хронического бурсита характерны незначительные или умеренные боли и затруднение движений при отсутствии воспаления. При нагноении появляется отек, резкие боли и признаки общей интоксикации. Диагноз выставляется на основании клинических признаков, при необходимости выполняется пункция, МРТ и рентгенография. Лечение острого бурсита консервативное, хронического и гнойного – оперативное.
МКБ-10
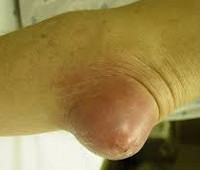
Общие сведения
Бурсит локтевого сустава – самый распространенный вид бурситов. Может быть асептическим или гнойным, острым или хроническим. Чаще развивается вследствие перегрузки и микротравм локтевого сустава. Наблюдается у спортсменов и людей тяжелого физического труда (шахтеров), а также у работников, вынужденных часто опираться локтями о стол. В основном поражает пациентов молодого и среднего возраста, мужчины страдают чаще женщин. Лечением хронических асептических бурситов занимаются травматологи-ортопеды, лечением острых асептических бурситов и гнойных бурситов – хирурги.

Причины
Причиной возникновения хронического бурсита локтевого сустава являются постоянные микротравмы вследствие повышенной нагрузки или положения тела. Локализация воспаления в той или иной сумке обусловлена особенностями нагрузки. Так, у борцов, шахтеров и офисных работников чаще поражается подкожная локтевая сумка, у теннисистов – лучелоктевая сумка и т. д. При ревматоидном артрите, подагре и некоторых других заболеваниях бурсит развивается, как реакция на отложение солей в синовиальной сумке.
Инфицирование возможно при заносе микробов через небольшую ранку, ссадину, гнойничок или фурункул в области локтя. При рожистом воспалении, фурункулах, карбункулах, пролежнях, остеомиелите и гнойных ранах инфекция может попадать в бурсу с током крови или лимфы. Факторами риска, увеличивающими вероятность развития гнойного бурсита, являются общее ослабление организма в результате перенесенных заболеваний, нарушения обмена веществ, сахарный диабет, иммунные нарушения и прием стероидных препаратов.
Патанатомия
Бурса – щелевидное образование, содержащее небольшое количество жидкости и располагающееся поблизости от выступающих участков кости. Выполняет функцию амортизатора, защищает окружающие ткани от чрезмерного давления или трения. При перегрузке или повторяющихся микротравмах в сумке возникает асептическое воспаление, внутренняя оболочка бурсы начинает активно продуцировать жидкость. В результате сумка приобретает вид туго наполненного мешочка и начинает выпячиваться.
В последующем жидкость постепенно растягивает сумку, она увеличивается и может достигать значительных размеров. При длительном течении формируются спайки с окружающими тканями, в капсуле возникают очаги фиброза и иногда – участки кальфицикации. При попадании инфекции в бурсе развивается гнойное воспаление, которое может распространяться на соседние органы и ткани.
В области локтевого сустава есть три бурсы: локтевая подкожная, межкостная локтевая и лучеплечевая. Чаще всего (примерно в 70-80% случаев) поражается подкожная сумка, которая располагается по задней поверхности сустава в области локтевого отростка.
Классификация
В хирургии, травматологии и ортопедии используют следующие классификации бурситов локтевого сустава:
- По локализации выделяют бурситы подкожной локтевой, лучелоктевой и межкостной локтевой сумки.
- По течению различают острые, подострые и хронические бурситы
- По характеру воспалительной жидкости все бурситы подразделяют на серозные, геморрагические, фибринозные и гнойные.
- С учетом вида патогенных микроорганизмов выделяют неспецифические (обычно вызываются стафилококком или стрептококком) и специфические (могут быть вызваны бледной спирохетой, микобактериями туберкулеза, гонококками и другими возбудителями специфических инфекций) инфицированные бурситы.
Симптомы бурсита
При остром серозном или серозно-геморрагическом бурсите в области локтевого сустава появляется припухлость, возникают нерезкие или умеренно выраженные боли. Отмечается локальный отек, ограничение движений, местная гиперемия и повышение температуры кожи в области поражения. Общее состояние пациента, как правило, ухудшается незначительно. Возможно недомогание и субфебрильная температура. При пальпации в области локтевого сустава определяется ограниченное болезненное флюктуирующее образование упруго-эластической консистенции. В последующем возможны два исхода: выздоровление (воспаление стихает, лишняя жидкость рассасывается) или переход острого бурсита в хронический.
Хронический бурсит локтевого сустава может как становиться исходом острого процесса, так и развиваться первично, без предшествующего острого воспаления. В первом случае воспалительные явления постепенно стихают, кожа приобретает нормальную окраску (в некоторых случаях возможна незначительная синюшность или локальное потемнение кожных покровов), температура нормализуется. Боли уменьшаются, однако, продолжают беспокоить при физической нагрузке, контакте с поверхностями и т.д. Сохраняется незначительное ограничение объема движений. Пальпаторно выявляется безболезненное флюктуирующее образование. Консистенция образования может значительно различаться – от упругой, тугоэластической до мягкой и даже дряблой. При застарелых бурситах могут определяться уплотнения («рисовые тельца»).
При ранах в области локтевого сустава нагноение бурсы может развиться первично, без предшествующего бурсита. В остальных случаях гнойный процесс обычно возникает на фоне уже существующего острого или хронического бурсита. В пораженной области появляются интенсивные дергающие или распирающие боли. Локтевой сустав отечный, гиперемированный, резко болезненный при пальпации, горячий на ощупь. Движения ограничены. Регионарные лимфатические узлы увеличены. Выявляются симптомы общей интоксикации: повышение температуры, головная боль, слабость, разбитость. При распространении процесса возможно образование свищей, развитие абсцесса, флегмоны, остеомиелита или гнойного артрита.
Диагностика
При поражении подкожной бурсы диагностика бурсита локтевого сустава не вызывает затруднений. Подозрение на неспецифический и специфический инфицированный бурсит является показанием для пункции бурсы с последующим исследованием пунктата. При гнойных процессах определяется чувствительность выделенных возбудителей инфекции к антибиотикам. При специфическом воспалении выполняются специальные серологические и бактериологические исследования. Поражение лучелоктевой и межкостной синовиальных сумок иногда бывает труднее диагностировать из-за их глубокого расположения. В сомнительных случаях выполняют МРТ суставов. При подозрении на специфический бурсит пациента направляют на консультацию к венерологу или фтизиатру. При подозрении на подагру и ревматический артрит назначают консультацию ревматолога.
Лечение бурсита локтевого сустава
Лечение острого бурсита осуществляется амбулаторно в хирургическом кабинете. На локтевой сустав накладывают тугую повязку, выписывают противовоспалительные препараты, рекомендуют соблюдать покой и прикладывать холод к пораженной области. В отдельных случаях выполняют пункцию синовиальной сумки. При гнойном бурсите лечение проводится в поликлинике или в условиях хирургического стационара, в зависимости от тяжести процесса. Пациенту назначают антибиотики, противовоспалительные и обезболивающие препараты. Выполняют лечебную пункцию бурсы с последующим промыванием и введением антибиотиков. В тяжелых случаях осуществляют вскрытие и дренирование синовиальной сумки.
Лечением хронического асептического бурсита занимаются травматологи. Консервативная терапия в таких случаях неэффективна. Пункции также не приносят желаемого результата, поскольку после удаления жидкость скапливается вновь. Наилучший результат обеспечивает хирургическое иссечение бурсы. Операция проводится в плановом порядке в условиях травматологического отделения. Используется местная анестезия.
Врач выполняет дугообразный разрез по краю сумки, вводит в ткани новокаин для лучшей видимости границы между бурсой и окружающими тканями. Затем тупо (зажимом) отслаивает сумку на всем протяжении и иссекает, следя, чтобы в полости раны не осталось кусочков капсулы. Потом ушивает кожу и дренирует рану одним или двумя резиновыми выпускниками. При иссечении крупных бурс может использоваться резиновая полутрубка. Руку сгибают в локтевом суставе и туго бинтуют, чтобы исключить образование полости и обеспечить контакт кожи с подлежащими тканями. В послеоперационном периоде назначают УВЧ. Швы снимают на десятый день, после чего больного выписывают на амбулаторное долечивание в травмпункте.
Прогноз и профилактика
При своевременном лечении прогноз при всех видах бурситов локтевого сустава благоприятный. При гнойных бурситах с распространением инфекции на окружающие ткани (особенно – в полость сустава) прогноз ухудшается. Исходом в таких случаях могут стать контрактуры и тугоподвижность сустава. Профилактика включает ограничение нагрузки на сустав, предупреждение инфицирования.
Гнойный бурсит – это воспаление околосуставной синовиальной сумки, вызванное гноеродной микрофлорой. Обычно протекает остро. Сопровождается нарастающей болью, появлением локального отека, гиперемии и гипертермии в зоне поражения, повышением температуры тела, симптомами общей интоксикации и последующим формированием очага флюктуации. При хроническом гнойном бурсите клинические проявления сглажены, в области сустава образуется свищ с гнойным отделяемым. Заболевание диагностируется на основании жалоб и данных осмотра, для исключения поражения костей и определения распространенности процесса назначается рентгенография. Лечение – вскрытие, дренирование гнойного очага, антибиотикотерапия.
МКБ-10
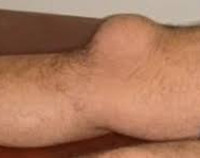
Общие сведения
Синовиальная сумка (бурса) – небольшое анатомическое образование, представляющее собой щелеобразную полость, заполненную жидкостью. Бурсы располагаются около суставов в области костных выступов, предохраняют окружающие мягкие ткани от повреждения при давлении или трении. Воспаление синовиальных сумок является распространенной патологией, однако обычно носит асептический характер. Гнойные бурситы встречаются реже. Первое место по частоте занимает инфекционно-септическое воспаление локтевой, второе – препателлярной сумки. Встречаемость других видов бурситов (при Hallux valgus, в области большого вертела и др.) существенно ниже. Среди пациентов преобладают лица мужского пола молодого и среднего возраста.

Причины
Непосредственной причиной гнойного бурсита становится попадание гноеродных микробов в полость синовиальной сумки. Обычно воспалительный процесс возникает вследствие инфицирования монокультурой стафилококка или его ассоциациями с другими микроорганизмами. Реже в качестве возбудителя выступают стрептококки, протей, синегнойная палочка. Возможны два варианта развития заболевания:
- Первичное инфицирование. Патогенные микробы проникают в полость неизмененной сумки в результате острой травмы. Причиной повреждения обычно становятся колотые, резаные или рваные раны околосуставной области.
- Вторичное инфицирование. Гноеродные бактерии попадают в экссудат, образовавшийся на фоне уже существующего асептического воспаления. Преобладают лимфогенный и контактный пути распространения микроорганизмов из других очагов (фурункула, остеомиелита, абсцесса, рожистого воспаления и пр.), реже наблюдается гематогенное инфицирование.
Вероятность нагноения при первичном инфицировании зависит от обсемененности раны, временного периода с момента повреждения до обращения к врачу, объема ПХО и некоторых других факторов. Риск развития гнойного бурсита при первичном и вторичном бактериальном обсеменении синовиальной сумки увеличивается при хронических соматических заболеваниях (особенно – сахарном диабете), местных нарушениях кровообращения, снижении иммунитета на фоне общих инфекционных заболеваний, алкоголизма, истощения, переохлаждения, лечения глюкокортикоидами.
Патогенез
Внедрение и размножение патогенных микроорганизмов провоцирует выброс медиаторов воспаления. Возникают местные нарушения кровообращения, включающие повышение проницаемости мелких сосудов, выход плазмы в воспалительный очаг с образованием экссудата, содержащего большое количество нейтрофильных лейкоцитов. Погибшие лейкоциты, микробы, продукты распада поврежденных тканей и жидкая часть экссудата образуют гной. Количество жидкости в сумке резко увеличивается. В результате местных воспалительных реакций, воздействия медиаторов и сдавления нервных волокон возникают боль, отек и гиперемия. Попадание токсинов в общий кровоток обуславливает явления интоксикации. При отсутствии лечения гной расплавляет тонкие стенки бурсы с формированием затеков.
Симптомы гнойного бурсита
Динамика развития клинических проявлений на начальных стадиях заболевания зависит от вида инфицирования. При первичном проникновении микробов в бурсу болевой синдром, отек, гиперемия и локальная гипертермия возникают в первые дни после травмы. Симптоматика быстро прогрессирует, боли становятся «дергающими», нарушают ночной сон. Температура тела повышается до фебрильных цифр. Через 1-2 дня после появления симптомов в проекции синовиальной сумки образуется очаг флюктуации.
При вторичном попадании инфекционных агентов в полость бурсы болезнь развивается постепенно. В области поражения под неизмененной кожей формируется безболезненное или слабоболезненное флюктуирующее образование. Признаки интоксикации отсутствуют. При инфицировании асептической жидкости присоединяются боли, покраснение кожи и отек мягких тканей. В дальнейшем патология протекает так же, как при первичном инфицировании. При хроническом бурсите в пораженной области обнаруживается свищ, общие симптомы отсутствуют, местные слабо выражены. Закрытие свища провоцирует обострение процесса с клиникой острого бурсита. Открытие свища обеспечивает дренирование бурсы и уменьшение воспалительных явлений.
При поражении локтевой сумки воспалительный очаг располагается по задней поверхности локтевого сустава. Размер бурсы может достигать 7-8 сантиметров. При бурсите в препателлярной области зона поражения локализуется на передней поверхности коленного сустава. Воспаление сумки, находящейся между задней поверхностью большого вертела бедренной кости и большой ягодичной мышцей, считается трудным для распознавания из-за глубокого расположения очага, сопровождается симптомами глубокого абсцесса. Все перечисленные бурситы склонны к острому течению с быстрым расплавлением стенок бурс и проникновением гноя в окружающие клетчаточные пространства. При поражении сумки в области деформированного Hallux valgus I плюснефалангового сустава из-за поверхностной локализации гнойник чаще прорывается на кожу, воспаление приобретает хронический характер.
Осложнения
Диагностика
Постановка диагноза гнойного бурсита обычно не вызывает затруднений. В зависимости от этиологии заболевания диагностику осуществляют травматологи (при наличии острой травмы) или гнойные хирурги (при инфицировании асептического содержимого сумки). План обследования включает следующие объективные методики и дополнительные исследования:
- Опрос, внешний осмотр. Врач собирает анамнез, выясняет наличие предшествующей травмы либо асептического воспаления, длительность заболевания и динамику развития симптомов. Производит пальпацию пораженного участка, уточняет границы воспалительного очага и зоны флюктуации.
- Лабораторные анализы. О наличии гнойно-септического процесса свидетельствует повышение СОЭ, увеличение количества лейкоцитов со сдвигом формулы влево в ОАК. В БАК выявляются маркеры воспаления (антистрептолизин-О, С-реактивный белок). В ходе микробиологического исследования жидкости из полости бурсы обнаруживаются возбудители, определяется чувствительность высеянной микрофлоры к антибиотикам.
- Рентгенография. Стандартное рентгенологическое исследование назначается для оценки состояния близлежащих суставов и костных структур. При хронической форме дополнительно выполняется фистулография для уточнения расположения свищевого хода.
Дифференциальную диагностику проводят с другими процессами, вызванными гноеродной микрофлорой: гнойным артритом, остеомиелитом, абсцессом и флегмоной конечности. В пользу гнойного бурсита свидетельствует характерный анамнез и типичное расположение очага, соответствующее локализации бурсы, в сочетании с четкими границами зоны воспаления. В процессе обследования исключают наличие осложнений (гнойных затеков, контактного остеомиелита).
Лечение гнойного бурсита
После выявления острой формы заболевания пациента в экстренном порядке госпитализируют в отделение гнойной хирургии или травматологии. При хронической патологии рекомендуется плановая госпитализация. Основной метод лечения – оперативный. Производится вскрытие гнойного бурсита и его дренирование на фоне антибиотикотерапии. Вначале применяют антибиотики широкого спектра действия, после проведения микробиологического исследования осуществляют коррекцию медикаментозной терапии с учетом чувствительности возбудителя. План хирургических мероприятий обязательно включает в себя иссечение синовиальной сумки для предупреждения хронизации процесса или устранения источника хронического воспаления.
Вид вмешательства определяется локализацией нагноившейся сумки. При локтевом и препателлярном гнойном бурсите гнойник вскрывают продольными разрезами по боковым поверхностям бурсы, избегая повреждения более толстых кожных покровов над ее центром. При околовертельном бурсите используют доступ кзади от большого вертела. В последующем при всех перечисленных видах бурсита показано открытое ведение раны для обеспечения оттока содержимого, выявления и дополнительного иссечения оставшихся участков бурсы. При воспалении в зоне плюснефалангового сустава сумку удаляют без вскрытия, рану ушивают и дренируют.
Прогноз и профилактика
При своевременном обращении за медицинской помощью, адекватном оперативном лечении прогноз благоприятный, наступает полное выздоровление. При отказе от лечения или недостаточном дренировании бурсы возможно развитие гнойно-септических осложнений, представляющих угрозу для жизни больного. Профилактические меры включают в себя предупреждение бытового и производственного травматизма, обеспечение условий профессиональной деятельности, снижающих вероятность хронической травматизации синовиальных сумок и возникновения асептического бурсита. Существенную роль играют мероприятия по поддержанию иммунитета: отказ от вредных привычек, полноценное питание, соблюдение режима труда и отдыха, лечение соматических и инфекционных заболеваний.
Бурсит коленного сустава – это воспаление одной из околосуставных сумок (бурс), расположенных в области колена. Может быть асептическим или гнойным, острым, подострым или хроническим. При асептическом бурсите в области сумки возникает ограниченное опухолевидное образование, возможны неинтенсивные боли, скованность сустава, местная гиперемия и гипертермия. При гнойном бурсите пораженная область отечная, горячая, отмечаются выраженные боли и признаки общей интоксикации. В несложных случаях диагноз выставляется на основании клинических признаков. Иногда для уточнения диагноза требуется пункция бурсы, рентгенография, КТ, МРТ, УЗИ или артрография. Лечение асептических бурситов обычно консервативное, гнойных – оперативное.
МКБ-10
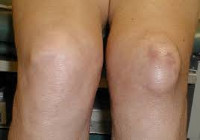
Общие сведения
Бурсит коленного сустава – воспалительный процесс в околосуставной сумке. Может быть инфекционным или неинфекционным (асептическим). Протекает остро, подостро или хронически. Чаще поражает людей, чья деятельность связана с интенсивной нагрузкой на ноги (спортсмены) или с продолжительным стоянием на коленях (кровельщики). В прошлом такая патология нередко наблюдалась у домашних хозяек («колено домохозяйки») и у паломников («колено паломника»). Мужчины страдают чаще женщин.

Причины
В подавляющем большинстве случаев причиной развития асептического бурсита становятся однократная травма коленного сустава, повторяющиеся микротравмы или перегрузка сустава. Перегрузка обычно возникает у спортсменов. Например, у прыгунов вследствие повторяющихся пиковых нагрузок на коленный сустав иногда развивается интрапателлярный бурсит. Однократная травма чаще наблюдается у спортсменов, людей, ведущих активный образ жизни и представителей профессий, связанных с физическим трудом. Повторяющиеся микротравмы характерны для тех, кому в связи с профессиональными или бытовыми обязанностями часто и подолгу приходится стоять на коленях. Кроме того, хронические асептические бурситы иногда выявляются при склеродермии, артритах и подагре. Воспаление в таких случаях развивается вторично, в результате отложения солей в синовиальной бурсе.
Причиной инфекционного бурсита коленного сустава может стать открытая рана, как проникающая, так и не проникающая в полость сумки. В первом случае возбудитель попадает в бурсу непосредственно из внешней среды, во втором – контактно, через ткани. Болезнетворные микроорганизмы также могут проникать в сумку с током крови (например, при сепсисе) или с током лимфы (при гнойных ранах, фурункулах, абсцессах, остеомиелите или флегмоне). Предрасполагающими факторами, способствующими развитию бурсита, считаются аллергические реакции, аутоиммунные заболевания, интоксикации, эндокринные болезни (например, сахарный диабет), некоторые заболевания почек, прием стероидных препаратов и нарушения обмена веществ. В ряде случаев причину развития бурсита установить не удается.
Патанатомия
Околосуставная сумка (бурса) – анатомическое образование, расположенное около выступающего участка кости (как правило, в области сустава или поблизости от него). Клетки внутренней оболочки сумок вырабатывают жидкость, которая облегчает скольжение сухожилия. При этом сумка в целом играет функцию своеобразного амортизатора, защищающего сухожилие от чрезмерного давления или трения. В норме в бурсе находится малое количество жидкости. При воспалении клетки начинают продуцировать больше жидкости, в области сумки возникает локальное опухолевидное образование. Коленный сустав имеет около десятка бурс, но чаще поражаются три сумки: препателлярная, инфрапателлярная и гусиная.
Классификация
В травматологии и ортопедии выделяют следующие наиболее распространенные виды бурситов:
- Препателлярный (супрапателлярный) или надколенный бурсит – воспаляется сумка, расположенная под кожей, на поверхности надколенника. Обычно такой бурсит развивается после травмы (падение, удар по передней поверхности колена) или после продолжительного стояния на коленях.
- Инфрапателлярный или подколенный бурсит – воспаляется сумка, расположенная под надколенником. Болезнь чаще возникает при повреждении связок коленного сустава.
- Гусиный бурсит или киста Беккера – воспаляется сумка, расположенная на задней поверхности сустава, в подколенной ямке. Как правило, развивается при повышенной нагрузке на сустав, обусловленной избыточным весом.
По виду воспаления различают:
- Серозный бурсит – асептический воспалительный процесс.
- Гнойный бурсит– в полости сумки есть болезнетворные микроорганизмы, вызывающие образование гноя.
По течению все бурситы делят на острые, подострые и хронические.
Симптомы бурсита
При препателлярном асептическом бурсите возникают неинтенсивные боли с преимущественной локализацией по передней поверхности сустава. Возможна скованность при ходьбе. В области коленной чашечки определяется ограниченное опухолевидное образование мягкоэластической консистенции, слегка болезненное при пальпации. Иногда наблюдается незначительная местная гиперемия, повышение местной температуры и небольшой отек. Движения в полном объеме или нерезко ограничены.
Инфрапателлярный асептический бурсит обычно протекает со стертой симптоматикой. Пациента беспокоит скованность и неинтенсивная боль при ходьбе или продолжительном пребывании в положении стоя. При внешнем осмотре выявляется незначительное увеличение объема сустава. Гусиный бурсит, как правило, проявляется нерезкими болями при спуске или подъеме по лестнице. Визуально опухоль иногда не определяется, при значительном увеличении бурсы выявляется упругое мягкоэластичное образование в подколенной ямке.
При инфицировании содержимого бурсы клиническая картина более яркая. Пациента беспокоит резкая, иногда дергающая боль, возможно ощущение напряжения и распирания. Опухолевидное образование напряженное, резко болезненное. Окружающие ткани отечны, гиперемированы, температура кожи в области поражения заметно повышена. Регионарные лимфатические узлы увеличены. Движения болезненны, поэтому пациент щадит ногу. Часто наблюдается нарушение опоры. При гнойных бурситах местные симптомы сочетаются с картиной общей интоксикации. Возможно повышение температуры до фебрильных цифр, слабость, разбитость, вялость, головная боль и ознобы.
Диагностика
Постановка диагноза «бурсит препателлярной сумки» и «бурсит гусиной сумки», как правило, не вызывает затруднений. Диагноз выставляется на основании клинических признаков, при необходимости для уточнения характера воспаления выполняется пункция бурсы с последующим исследованием пунктата. При подозрении на бурсит гусиной сумки в некоторых случаях назначается МРТ.
Бурсит интрапателлярной сумки более сложен для диагностики, поскольку подколенная бурса скрыта под коленной чашечкой и эту область невозможно визуально осмотреть или пропальпировать. Для подтверждения диагноза в таких случаях может использоваться рентгенография коленного сустава, однако, это исследование недостаточно информативно, так как сумка не видна на рентгенограммах, и о ее увеличении можно судить только по изменению расстояния между надколенником и другими костными структурами. Гораздо более точные результаты можно получить при проведении МРТ коленного сустава. Кроме того, для уточнения диагноза может быть назначена артрография или КТ коленного сустава.
При необходимости для выявления причины бурситов любой локализации могут назначаться консультации ревматолога, аллерголога, эндокринолога и других специалистов. При подозрении на гнойный бурсит больного направляют к хирургу, дают направление на сдачу общего анализа крови для выявления признаков воспаления, а также проводят пункцию бурсы для уточнения характера возбудителя и подбора адекватной антибактериальной терапии.
Лечение бурсита коленного сустава
Лечение асептических бурситов обычно амбулаторное, проводится травматологом-ортопедом. Пациенту рекомендуют покой, возвышенное положение конечности и холодные компрессы. При необходимости назначают обезболивающие препараты и средства из группы НПВП. В остром периоде используют ультразвук с гормональными или нестероидными противовоспалительными мазями и электрофорез с гидрокортизоном. В периоде выздоровления больного направляют на УВЧ. При хроническом асептическом гусином бурсите показано хирургическое лечение – иссечение бурсы. Оперативное вмешательство осуществляется планово в условиях стационара (в травматологическом или ортопедическом отделении).
При гнойных бурситах пациентов госпитализируют в отделение хирургии. Выполняют экстренную операцию – вскрытие бурсы. Гной удаляют, в последующем проводят дренирование, промывают бурсу растворами антисептиков и антибиотиков. Кроме того, пациенту назначают антибактериальную терапию. Антибиотик подбирают с учетом чувствительности возбудителя, выделенного из жидкости, полученной в ходе операции.
Бурсит локтевого сустава – это воспалительный процесс асептического или инфекционного типа. Клиническая картина диагностированных случаев свидетельствует о возможности протекания болезни как в острой, так и в подострой или хронической форме.
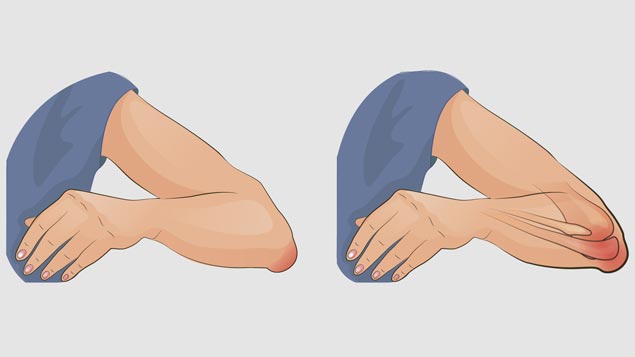
Наиболее ярким симптомом наличия патологического процесса является локальное уплотнение, приходящееся на область сочленения верхней конечности. Хроническая форма предполагает систематичные боли (незначительные или умеренные).
Диагностика реализуется с учетом клинических проявлений, степени интенсивности болевого синдрома, а также результатов инструментальных методой исследования.
Что такое бурсит локтевого сустава?
Рассматриваемый недуг – это один из наиболее распространенных видов воспаления сочленения и накоплением внутри его полости серозного или гнойного экссудата (выпота).
Развитие большинства диагностированных случаев спровоцировано перегрузками и многочисленными микротравмами локтя. Среди пациентов встречаются спортсмены, люди, работающие в условиях повышенной сложности (тяжелый труд), а также те, кто в связи с какими-либо особенностями часто опирается локтями о стол.
В группу риска входят люди различного возраста, в большей степени мужчины молодого и среднего возраста.
План лечения определяется в индивидуальном порядке с учетом степени интенсивности проявления признаков, а также вида болезни и клинической картины конкретного пациента.
Патологическая анатомия болезни
В качестве причины обострения симптоматической картины и необходимости лечебного комплекса выступает воспаление бурсы.
Бурса – это образование щелевого типа, расположенное относительно близко от выступающих костных участков, внутри которого располагается относительно небольшое количество жидкости.
Ключевая функция бурсы – амортизация и защита околосуставных тканей от излишнего давления или чрезмерного трения.
При систематических микротравмах, а также повышенном давлении внутри сочленения, может возникнуть асептическое воспаление, следствием которого станет активное выделение жидкости оболочкой бурсы. В зависимости от количества выработанной жидкости проявляется локальная припухлость, вызванная выпячиванием наполненной полости.
Классификация
Специалисты, занимающиеся диагностикой и лечением бурсита локтевого сустава, сформировали классификацию, позволяющую подобрать наиболее эффективный план лечения. Рассмотрим виды воспаления сустава руки по различным критериям более детально.
Читайте также:

