Лазерное лечение рубцов после акне что это такое
Обновлено: 27.04.2024
Если у вас остались рубцы от прыщей, никакие стандартные косметические процедуры не выравнивают лицо полностью. Ни пилинги, ни шлифовки — что бы не обещал ваш косметолог.
Чтобы навсегда избавиться от кратеров и получить ровную здоровую кожу, обычно требуется провести 2-3 часа в клинике и героически прожить неделю с синяками на лице.
подробнее о методе >>
Для того чтобы понять, как работает эта методика, приглашаем вас в путешествие внутрь кожи. Это путешествие даст нам понимание, откуда берутся шрамы от акне, проходят ли они самостоятельно и почему лазерная шлифовка никогда не поможет, если на лице или теле остались шрамы от прыщей.
Почему образуются шрамы после прыщей
Мы привыкли, что угри и прыщи – это исключительно подростковая проблема, которая проходит сама собой. На самом деле это не так: более 90% гнойных угрей оставляют после себя шрамы.
Разумеется, следы прыщей могут быть выражены по-разному: у одних они почти незаметны, а у других кожа буквально изрыта.
Чтобы понять, как образуются шрамы после акне, давайте вспомним строение кожи. Под эпидермисом находится дерма, которая в свою очередь состоит из двух слоев – сосочкового и сетчатого.

Верхний сосочковый слой тонкий. Свое название он получил из-за сосочков, которые связывают его с верхним слоем кожи – эпидермисом. Повреждение сосочкового слоя ничем нам не грозит – он восстанавливается без рубца. Повреждение сосочкового слоя – это банальная «водяная» мозоль, когда под пузырьком тут же образуется нежная розовая кожица.
Нижний слой дермы – сетчатый. Это толстый слой, в котором расположены кровеносные и лимфатические сосуды, потовые и сальные железы, нервные рецепторы, корни и луковицы волос. Именно в сетчатом слое кожи содержатся коллаген и эластан, которые делают кожу гладкой, упругой и ровной.
После повреждения, сетчатый слой кожи не восстанавливается. Он заживает, но всегда с образованием рубца. Воспаление в сетчатом слое формирует рубцы на коже после прыщей, и кожа теряет гладкость.
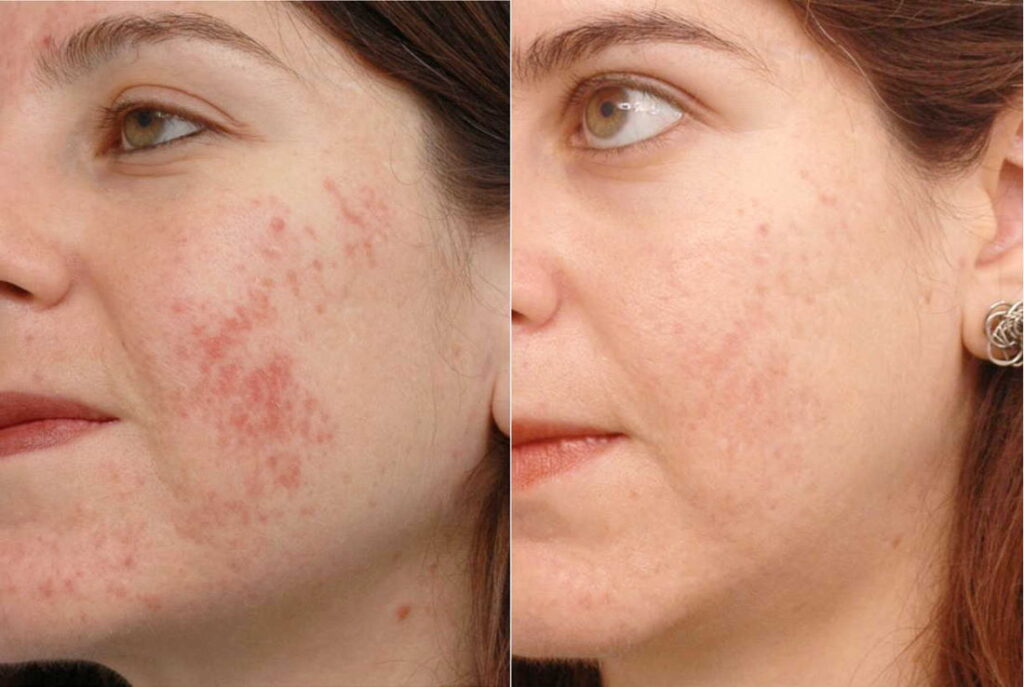
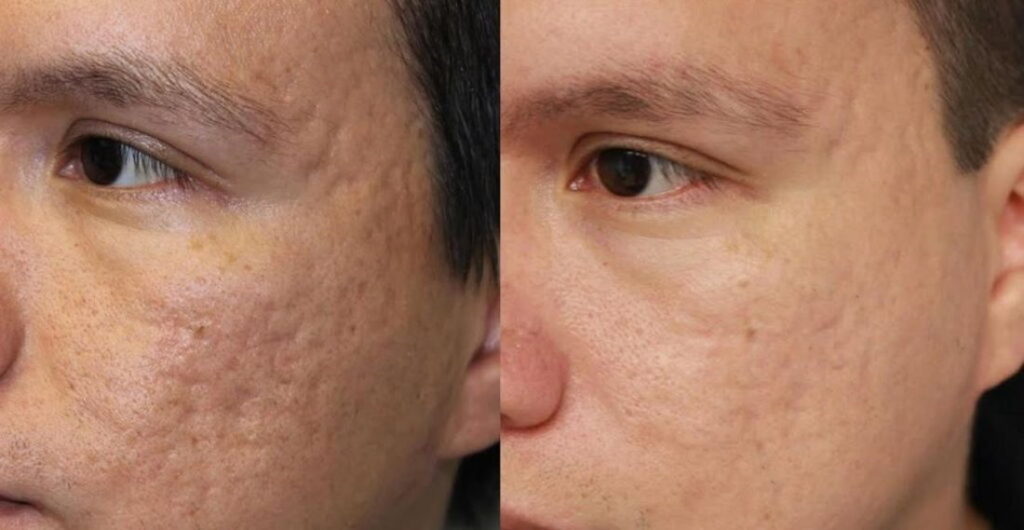
Фото "до" и "после"

Субцизия - самый эффективный способ лечения рубцов постакне. Результат "до" и "после" одной процедуры. Хирург: Васильев Максим.

Коррекция глубоких рубцов. Фото "до" и "после" одного сеанса. Выполнил: Васильев Максим.

Лазерная шлифовка рубцов постакне. Выполнила дерматокосметолог Елена Власова.
Почему рубцы после прыщей делают кожу неровной
Прыщи акне бывают нескольких видов: поверхностные, средние и глубокие (фурункулы). Самые заметные шрамы остаются после прыщей-фурункулов. Их легко узнать: они выглядят как объемное и болезненное покраснение под кожей, которое не имеет гнойной головки.
Глубокий фурункул – это сигнал о том, что воспалительный процесс проходит не в сосочковом, а в сетчатом слое дермы.
Очень часто рубец образуется после выдавливания прыщей, когда нагноение распространяется из верхних отделов кожи в нижний, сетчатый.
Воспаление и гной разрушают слои кожи вокруг себя. Представьте себе почву, подмытую подземным потоком – она провалится. Примерно то же самое происходит с нашей кожей.
Гнойное воспаление «вымывает» пустоты. Но природа не терпит пустоты – и наш организм запускает механизм образования заместительной рубцовой ткани. Рубец не заполняет, а в целях экономии выстилает и «склеивает» края лакуны. Так появляется первое западание кожи.
На этапе формирования рубец влажный и объемный. Но с течением времени усыхает и сокращается. Это вторая причина западания. В итоге мы имеем «мятую» кожу, внутри которой остались глубокие шрамы постакне. На поверхности это проявляется неровностями и кратерами.
Какими бывают рубцы после акне
Встречаются разные виды рубцов постакне:
Физиологические – почти незаметные, быстро заживающие повреждения сосочкового слоя,
Атрофические – это впадинки разной формы на месте прыщей,
Гипертрофические – выпуклые образования розового цвета, сформированные избытком рубцовой ткани.
Красные рубцы говорят о раннем этапе их формирования. Старея, они меняют цвет и превращаются в гипопигментированные белые шрамы от прыщей.

Почему рубцы на лице после прыщей не получится убрать лазером
Реклама уверяет, что лазер бесследно убирает рубцы с кожи. В случае с западающими рубцами постакне это в корне неверно.
Лазерные пилинги и шлифовки эффективны только против проблем сосочкового слоя дермы. Ни один врач не возьмется выравнивать кожу и сошлифовывывать рубцы после прыщей до уровня сетчатого слоя – это 100% гарантия возникновения новых рубцов (мы же помним, что сетчатый слой восстанавливается только методом рубцевания).
Только подкожное микрохирургическое подсечение рубцов методом субцизии справляется с рубцами сетчатого слоя и выравнивает кожу. На субцизии основан метод Максима Васильева, который убирает рубцы любой глубины.

Субцизия- кропотливый метод коррекции атрофических рубцов постакне.
Отзыв
«В юности очень мучилась от прыщей, долго ждала, пока они исчезнут сами. По совету подруги, прыщи выдавливала – становилось только хуже. В итоге после прыщей остались рубцы и пятна, причем по всему телу, даже на попе. Что делать?
В «Платинентал» я обратилась в надежде на лазерную шлифовку, но меня направили к доктору Васильеву Максиму. Оказывается, лазером шрамы после прыщей не решить, для таких случаев есть другой метод – субцизия.
Я очень довольна первыми результатами, уже убрала шрамы с лица, кожа стала значительно ровнее».
Рубцы и шрамы от прыщей методом субцизии можно стереть не только с лица
Авторский метод Максима Васильева убирает шрамы любой локализации: на лбу, на носу, на щеках, на спине, на плечах, на теле. Даже старые рубцы постакне — не проблема.
Метод эффективен против любых мелких рубчиков, оспинок, порезов и шрамов от ветрянки.
Чтобы записаться на процедуру, звоните в клинику по телефонам:
Запишитесь на прием онлайн, чтобы получить 30% скидку на консультацию. Или купите сертификат клиники и оплачивайте любые процедуры со скидкой 10%.
Если ни одно из средств не помогает избавиться от шрамов, лучше обратиться к современным технологиям. Лазерное удаление рубцов может сделать их менее заметными. Застаревшие и глубокие повреждения невозможно убрать без следа. Но лазер сокращает и уменьшает их площадь. После воздействия рубцы практически сливаются с окружающими тканями, становятся менее плотными.
Механизм действия лазера при удалении шрамов и рубцов
В основе воздействия – механизм абляции. Это удаление поврежденных участков кожи прямым лазерным излучением. Глубина и степень проникновения зависят от импульсов, вырабатываемых лазером, от длины волны, а также коэффициента поглощения излучения клетками ткани, из которой сформирован рубец.
Возможность фокусировки позволяет воздействовать на определенные слои дермы в заданной области: соседние, здоровые, участки кожи остаются нетронутыми. Специалист контролирует мощность импульсов, время действия.
Преимущества лечения рубцов лазером:
- Обработка дефектов любых размеров, локализаций или форм;
- Точное воздействие по глубине и площади пораженных участков, без затрагивания здоровых тканей;
- Сопутствующее обеззараживание места обработки для исключения вторичных воспалений.

Лазерное лечение рубцов – безопасная процедура. С помощью высокотехнологического оборудования можно не только убрать дефект, но и сохранить неповрежденную кожу.
Когда и какого эффекта можно ожидать
Существует несколько способов, которые позволяют убрать шрам лазером:
- Лазерная микродермабразия (пилинг, лазерная шлифовка рубцов). Постепенное удаление слоев соединительной ткани рубца для стимуляции клеточной регенерации, выработки коллагена, активности фибробластов. Выполняется только зимой или осенью из-за опасности гиперпигментации под влиянием солнечного света. Восстановление после процедуры происходит в течение двух месяцев;
- Фракционный фототермолиз (микроперфорация, мультипилинг, наноперфорация). Выполняется точечными импульсами для устранения следов ветрянки, постакне, прыщей или стрий. После воздействия фракционного луча повышается синтез эластина и коллагена. В результате насыщения водой эпидермального слоя кожа выравнивается;
- Прижигание сосудов в соединительной ткани. Метод применяют при розовых, фиолетовых или красных шрамах.
Чтобы осветлить небольшой «свежий» шрамик, достаточно 1-2 процедур. Для терапии плотных, грубых рубцов потребуется комплекс из 3-5 сеансов. Рекомендуемый перерыв между процедурами – 3 недели.
От чего зависит результат лечения
На эффективность лазерной коррекции шрамов влияют следующие факторы:
- Оттенок кожи. Меланин, высокомолекулярный пигмент, поглощает импульсы, что может спровоцировать ожог у пациентов с темной кожей;
- Локализация шрама относительно кровеносных сосудов. Иногда при нарушениях в системе кроветворения (при плохой свертываемости) удалить шрамы очень сложно или даже невозможно;
- Наличие вирусных, дерматологических или других болезней. Зачастую удаление шрамов лазером вызывает обострения дерматитов или герпетические высыпания, связанные с нарушениями деятельности клеточного иммунитета эпидермиса;
- Общее состояние человека. Лазерное воздействие может непредсказуемым образом повлиять на ослабленный организм после длительной болезни или проведенной операции.
Лазерное удаление шрамов проводится совершенно здоровому пациенту или находящемуся в стадии ремиссии при хроническом заболевании. Для подготовки к процедуре рекомендуется провести ряд медицинских обследований, а также сдать общие анализы.
«Возраст» и виды шрамов
В зависимости от клеточной структуры, размеров, а также внешней формы различают несколько видов шрамов.
Нормотрофические рубцы расположены на одном уровне с кожей, ощутимого дискомфорта не доставляют. Формируются после небольших травм, операций или порезов. Они почти незаметны благодаря такому же оттенку прилегающей здоровой кожи.
От них можно быстро и легко избавиться без применения радикальных методов лечения.
Атрофические шрамы «западают» ниже кожной поверхности. Образуются в результате акне, ветрянки, травмы или неправильного удаления родинок (бородавок). Обычно находятся на бедрах, голени, груди, животе или кисти. Различаются по размерам и форме, морфологическим и клиническим особенностям. Бывают свежими (возраст до одного года) или старыми (старше одного года). Характеризуются дряблостью ткани и поперечной исчерченностью. Удаляются достаточно просто.
Различают три группы:
- Прямоугольные – как «железнодорожный вагончик» с вертикальными стенками;
- Клиновидные – V-образные или сколотые;
- Ладьевидные.
Гипертрофические дефекты возвышаются над поверхностью кожи, имеют бледно-розовую или более яркую окраску. Созревание происходит за несколько лет, но особенно заметны в течение первых двух лет после формирования, затем слегка уменьшаются.
Субъективно не доставляют беспокойства; боль, зуд, онемение отсутствуют. Легко сводятся лазерной шлифовкой.
Келоидные изъяны – хорошо заметные повреждения в виде бугорков красного оттенка. В основном формируются в зоне декольте, на лице или плечах, а также ушных раковинах.
Причиняют болезненные ощущения в виде жжения, зуда или покалываний. Вне зависимости от возраста бывают растущими (активными) или стабилизированными (неактивными).
Сложно поддаются сведению с высоким риском рецидива, который проявляется в виде роста с увеличением площади и яркости окраски.
Для полного удаления или уменьшения размеров каждого вида шрама требуются определенные косметические процедуры, в том числе с применением лазера.
Размер и локализация
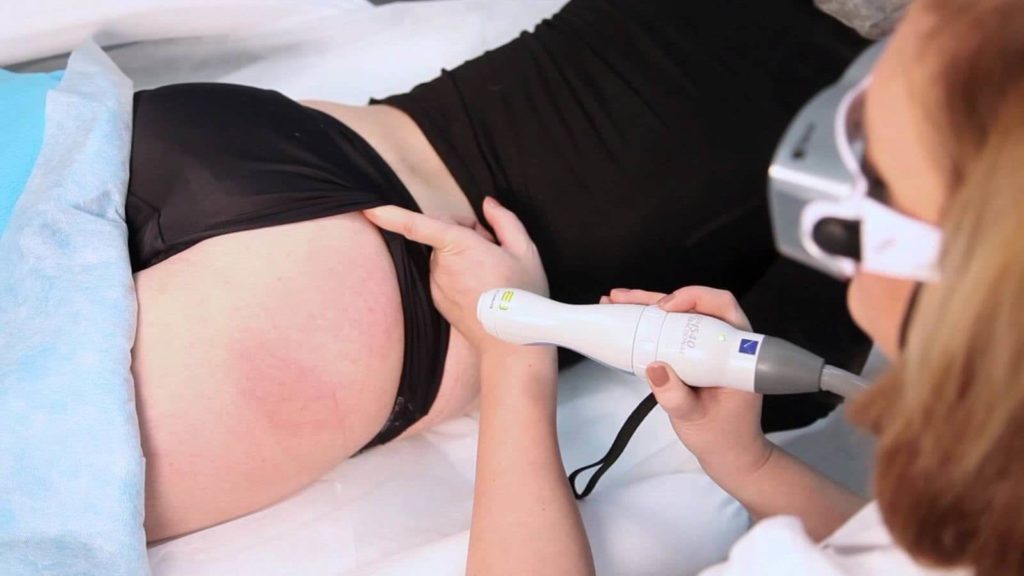
Лазерное удаление обширных растяжек, не поддающихся консервативной терапии или народным средствам, пользуется наибольшим спросом. Главная задача импульсного воздействия заключается в выравнивании кожной структуры, нормализации водного баланса и метаболических процессов. После сеанса обработанный участок обычно краснеет и отекает, но позже эти симптомы пропадают.
Рубцы на лице часто возникают при активном течении акне (или неправильном его лечении). Они могут локализоваться в местах увеличенного выделения сальных желез (на подбородке, лбу, зоне-Т). Для удаления применяется неодимовый лазер, минимально воздействующий на кожу и редко вызывающий осложнения. Однако для полного заживления потребуется несколько недель.
Виды лазеров
Лазерные устройства различаются по источникам излучения и длине волны:
- Эрбиевые абляционные – для фототермолиза и шлифовки тонкой кожи на лице. Отличаются мягким воздействием, что сокращает время восстановления;
- Углекислотные абляционные (СО2) – для обработки жирной или пористой кожи. Характеризуются весьма жестким воздействием;
- Неодимовые неабляционные – для фототермолиза с частичным прижиганием сосудов и разрушением рубцевой ткани. Обладают мягким воздействием, повышающим активность фибропластов и регенерацию коллагеновых волокон;
- Сосудистые импульсные на красителях – для коррекции гипертрофических или келоидных шрамов. Уменьшение окраса происходит в результате смягчения сосудов, подвергающихся лазерному воздействию.
Количество процедур
Для того, чтобы убрать шрам лазером в зависимости от размера или «возраста» требуется разное число процедур:
- Нормотрофический рубец – можно убрать за одну процедуру;
- Атрофический шрам – удаляется одной или несколькими лазерными шлифовками;
- Гипертрофический дефект – выполняются многочисленные шлифовки из-за сложности процесса;
- Келоидный шрам – требуется индивидуальный подход к каждому случаю.
Следует учитывать, что цена удаления рубцов лазером также зависит от количества процедур.
Особенности организма
Удаление рубцов лазером может иметь ряд противопоказаний, к которым относятся:
- Вынашивание ребенка, грудное вскармливание;
- Активное протекание дерматозов;
- Склонность к кровотечениям, гемофилия;
- Острое воспаление или инфекция;
- Обострения хронических заболеваний;
- Повышенная фоточувствительность дермы;
- Онкологические заболевания;
- Аллергия на применяемые при процедурах средства.
Воздействие лазерного излучения у отдельных пациентов может спровоцировать следующие обратимые осложнения:
- Гиперемия;
- Зуд на месте обработки;
- Увеличение температуры тела;
- Отечность.
После удаления рубцов кожный покров нуждается в специальном уходе.
Нельзя смачивать обработанный участок горячей водой. В течение одной-двух недель следует воздержаться от посещения бассейнов, бани или сауны, а также нанесения на место обработки декоративной косметики или средств на основе спирта.
Для более быстрой регенерации тканей рекомендуется использовать наружные аэрозоли и мази, содержащие пантенол.
Отзывы пациентов о результатах лазерного лечения рубцов и шрамов
В каждой косметологической клинике, где проводится удаление шрамов лазером, цены стараются поддерживать на доступном уровне.
Согласно отзывам, процедура имеет ряд неоспоримых преимуществ:
- Эффективность (дефект становится менее заметным, а у некоторых пациентов исчезает вовсе);
- Надежность и безопасность;
- Отсутствие побочных эффектов;
- Доступность.
Некоторые клиенты медицинских центров обратили внимание на неприятные для них последствия:
- Болезненность, дискомфорт процедуры;
- Длительный период реабилитации;
- Высокая цена.
Стоит отметить, что обозначенные минусы имеют субъективный характер. Лазер эффективно воздействует на шрам, сглаживает и выравнивает дефект.
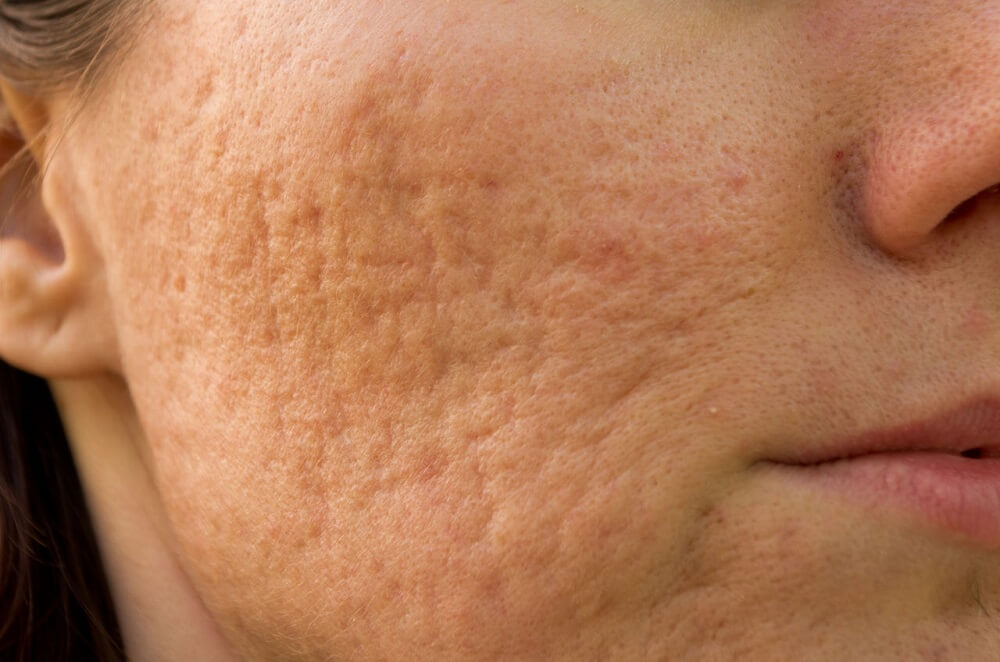
Симптомы и признаки постакне
Частые высыпания, выдавливание и некорректное лечение прыщей провоцируют появления остаточных следов на дерме. Часто наблюдаются неровности кожного покрова в области воспаления и излишняя пигментация. Вмешательство провоцирует образование шрамов и рубцов.
После устранения воспаления может наблюдаться активная работа желез и значительное расширение пор. Избыточный секрет соединяется с омертвевшими клетками и заполняет раскрытые поры, что приводит к закупорке и образованию пробки на поверхности. Внутри создается благоприятная среда для развития патогенной микрофлоры и стимулируется повторный воспалительный процесс. Все это напоминает замкнутый круг. Именно лазерная шлифовка постакне позволит устранить имеющиеся дефекты на коже, остановить процесс образования прыщиков и разомкнуть эту цепочку.
Методы борьбы с постакне
Избавление от последствий постакне – продолжительный и трудоемкий процесс, включающий комплекс мероприятий. Единичные процедуры не оказывают должного эффекта, поэтому потребуется выдержка на прохождение полного курса. Важно не запускать ситуацию и своевременно начинать терапию восстановления.
Современная косметология использует несколько методов удаления постакне:
- Использование лекарственных препаратов – на кожу наносят специальные составы с ихтиолом, ментолом и никотиновой кислотой.
- Химический пилинг – специальные составы, соприкасаясь с дермой, способствуют выжиганию поверхностного ороговевшего слоя.
- Электрофорез – зачастую сочетается с лекарственной терапией или проводится сразу после нее. Процедура заключается во влиянии стабильных коротких электронных импульсов на травмированную зону.
- Ультразвук – используя специальный аппарат, проводят чистку лица. Воздействие волн способствует мягкому выведению загрязнений даже из самых глубоких слоев. Также мягко и деликатно снимается верхний слой кожи, что запускает процесс восстановления и регенерации клеток.
- Озонотерапия – происходит воздействие на кожный покров кислородно-озоновой смесью. В процессе уничтожаются болезнетворные микробы. Смесь доставляется к проблемному участку при помощи аппарата или инъекций.
- Мезотерапия – введение системных инъекций, состоящих из витаминного комплекса, активных добавок и гиалуроновой кислоты. Такая процедура помогает восстановить кожу, вернуть упругость и эластичность.
Лазер среди них обладает неоспоримыми преимуществами.
Показания к лазерной шлифовке постакне
Косметолог может рекомендовать удаление лазером постакне. Выполняется оно при наличии следующих проявлений:
- Расширенные поры с черными точками
- Формирование кровоточащих ран и болезненных эрозий.
- Наличие красных пятен, рубцов и шрамов.
- Повышенная работа сальных желез, сопровождающаяся образованием чрезмерного количества себума.
- Воспалительный процесс с образованием угрей, прыщей и сально-роговых кист.
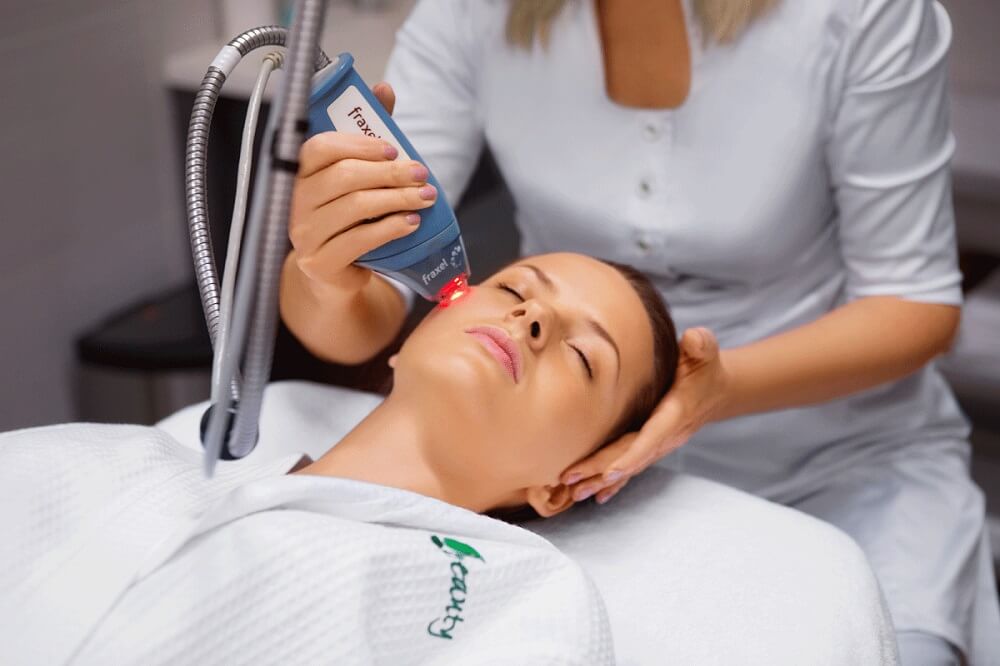
Перед началом курса важно пройти полную диагностику и выявить истинную причину появления акне. Если воспалительный процесс вызван гормональными нарушениями, приемом некоторых лекарственных препаратов или проблемами деятельности ЖКТ, лазерное лечение постакне будет малоэффективным без дополнительной терапии.
У процедуры есть противопоказания. Лазерная шлифовка от постакне запрещена в период беременности и лактации. Также от сеанса следует отказаться при наличии онкологии, диабета, кожных заболеваний и нарушений в процессах свертываемости крови.
Этапы проведения лазерной шлифовки
Лазерная шлифовка лица постакне выполняется в три фазы:
- Подготовка кожных покровов.
- Выполнение процедуры.
- Процесс реабилитации.
Правильное выполнение этих этапов и соблюдение рекомендаций косметолога оказывают прямое влияние на результат лечения.
Период подготовки
К лазерному удалению постакне начинают готовится за 25-30 дней. Следует отказаться от солярия и нахождения под прямыми солнечными лучами. Людям с бледной кожей рекомендуется применять кремы с уф-защитой. А обладателем смуглой кожи – отбеливающие составы. Непосредственно перед проведением сеанса потребуется сделать общий и развернутый анализ крови, а также пройти тестирование на гепатит и ВИЧ.
Ход процедуры
Лазерная шлифовка рубцов постакне выполняется в клинике, имеющей соответствующие сертификаты и квалифицированный персонал. Изначально кожа на лице очищается гелем мягкого воздействия, затем обрабатывается тоником. При чрезмерном волнении возможен прием легких седативных препаратов.
Так как процедура заключается во влиянии на глубокие слои дермы, до начала работы вводят анестезию местного действия. На травмированную зону наносят обезболивающее средство.
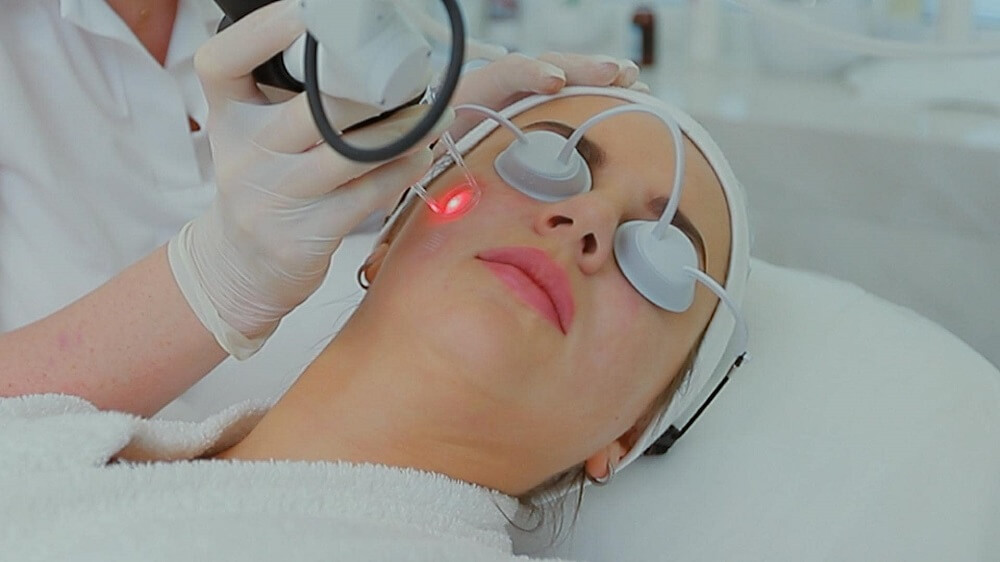
Лазерная шлифовка постакне осуществляется с применением специального аппарата. Суть его работы состоит в нескольких этапах:
- Луч проделывает в коже микроскопическое отверстие.
- Дерма вбирает лазер, последствием чего является внутренний нагрев.
- Нагреваясь, влага покидает клетки, что приводит к их полному разрушению.
- Коагуляция тканей провоцирует распад старого белка, эластина и коллагена.
- Далее луч разрушает соединительную ткань, сформировавшуюся при заживлении прежних воспалений.
- Окружающие клетки активируют интенсивное деление.
Именно такое воздействие позволяет выравнивать рельеф кожных покровов. Один сеанс может длиться от 15 до 30 минут в зависимости от масштаба проблемы и чувствительности пациента. По окончании процедуры на обработанную область наносят успокаивающий гель.
Типы лазерного излучения
Чтобы убрать шрамы от прыщей лазером используются четыре типа оборудования с разными излучениями:
- Неодимовый лазер – оказывает фракционное воздействие. Импульсы проникают на глубину 4-6 мм. Позволяет лечить угревую сыпь и устранить распространение микроорганизмов, вызывающих образование прыщей. После процедуры можно не прятаться от солнца. Применяется для коррекции любой зоны – лица, шеи, декольте, спины.
- Эрбиевый лазер – представитель традиционной шлифовки. Помогает удалять шрамы и татуировки. Не нагревает клетки. Проникает в глубокие слои, не рекомендуется использовать в период активного солнца. Аппарат обладает точечный воздействием. После сеанса наблюдается отечность и покраснение обработанной зоны.
- Фраксель – точечно воздействует на клетки, нагревая их изнутри. Поверхностный слой при этом не травмируется, что значительно сокращает период реабилитации. После процедуры ускоряется метаболизм, стимулируется естественная выработка коллагена. Используется для устранения постакне, сосудистой сетки, растяжек и пигментных пятен.
- Мультилазер – сочетает в себе несколько технологий. Способен убирать постакне и имеющиеся воспалительные очаги. После процедуры нет каких-либо последствий.
Подходящий вид лазера выбирает врач.
Реабилитация
Глубина воздействия и тип используемого оборудования оказывают прямое влияние на продолжительность восстановления после лазерной шлифовки. Уход за кожей осуществляется в домашних условиях самостоятельно.

Непосредственно после завершения процедуры косметолог накладывает стерильную повязку, которую снимают только спустя трое суток. Затем кожу обрабатывают растворами и кремами, прописанными врачом. В день выполняется до 5 обработок. По мере заживления на поверхности покровов могут появляться корки и шелушение – от них нельзя избавляться. Если это сделать, на коже останутся новые рубцы и шрамы. Перед каждым выходом на улицу следует использовать крем с защитой от ультрафиолета.
Нежелательные последствия
Непосредственно после того, как использовался лазер от постакне, остается существенное покраснение – эритема. Спустя 2-3 дня оттенок кожи должен восстановиться, а при повышенной чувствительности на это может уйти до 1 месяца.
Первые 3-5 дней наблюдаются местные отеки и чувство жжения, которые постепенно сходят. На вторую неделю появляется сухость и шелушение, с которыми отлично справляются увлажняющие средства.
Эффект от лазерной шлифовки постакне
Отзывы о лазерном лечении постакне доказывают эффективность процедуры. После прохождения курса кожа становится упругой, с ровным тоном и структурой. Имеющиеся пигментные пятна и шрамы уходят или становятся менее заметными. Спустя 6 месяцев можно оценить окончательный результат, который сохранится на всю жизнь.
Современная аппаратная косметология позволяет решить целый ряд проблем. Лазерное лечение постакне – действенный способ избавления от кожных дефектов, помогает устранить даже самые глубокие шрамы и рубцы, считается наиболее комфортным и безопасным. Достаточно высокая стоимость процедуры компенсируется стойким результатом, прекрасным внешним видом и уверенностью в себе. Крупные косметические центры регулярно проводят акции, делают скидки и дарят приятные бонусы своим клиентам.
Рубцы и шрамы могут доставлять много проблем. С ними кожа теряет естественную красоту, а иногда такие дефекты даже ограничивают движения. Современная косметология предлагает разные методы решения этой проблемы. Наиболее эффективным называют удаление шрамов после операции лазерной шлифовкой.
Что такое рубец и его виды
Образование рубцов относят к естественным процессам организма. С их помощью восстанавливается целостность кожного покрова.
После любой травмы клетки с повреждениями выделяют вещества, которые вызывают воспаление, а оно, в свою очередь, привлекает к ране фибробласты. Начинает синтезироваться коллаген, а затем образуется соединительная ткань (рубец), которая внешне соответствует обычной коже, однако имеет другую структуру.
В эпидермисе и дерме волокна располагаются обычно крест-накрест, а на поврежденном участке — параллельно по отношению друг к другу. Причина таких изменений тоже вполне объяснима. После получения травмы организм старается поскорее избавиться от риска заражения и закрыть рану, поэтому кожа восстанавливается очень быстро.
Выделяют несколько основных этапов заживления ран:
- Через неделю после того, как была травмирована кожа, повреждение постепенно затягивается. В это время врач назначает противовоспалительные препараты и накладывает швы.
- В течение 10-30 дней после травмы появляются новые ткани эластина и коллагена. Рубец становится красным. Его называют «молодым».
- Через 1-3 месяца волокна постепенно бледнеют и уплотняются. Шрамы становятся «зрелыми». В это же время могут образовываться келоидные и гипертрофические рубцы.
- Постепенно (от 4 месяцев до года) сосуды на травмированном участке исчезают. Ткани еще больше уплотняются и светлеют.
При этом правильное рубцевание могут нарушать нагноение, ожог, наследственность. В результате кожа приобретает выпуклый или впалый вид.
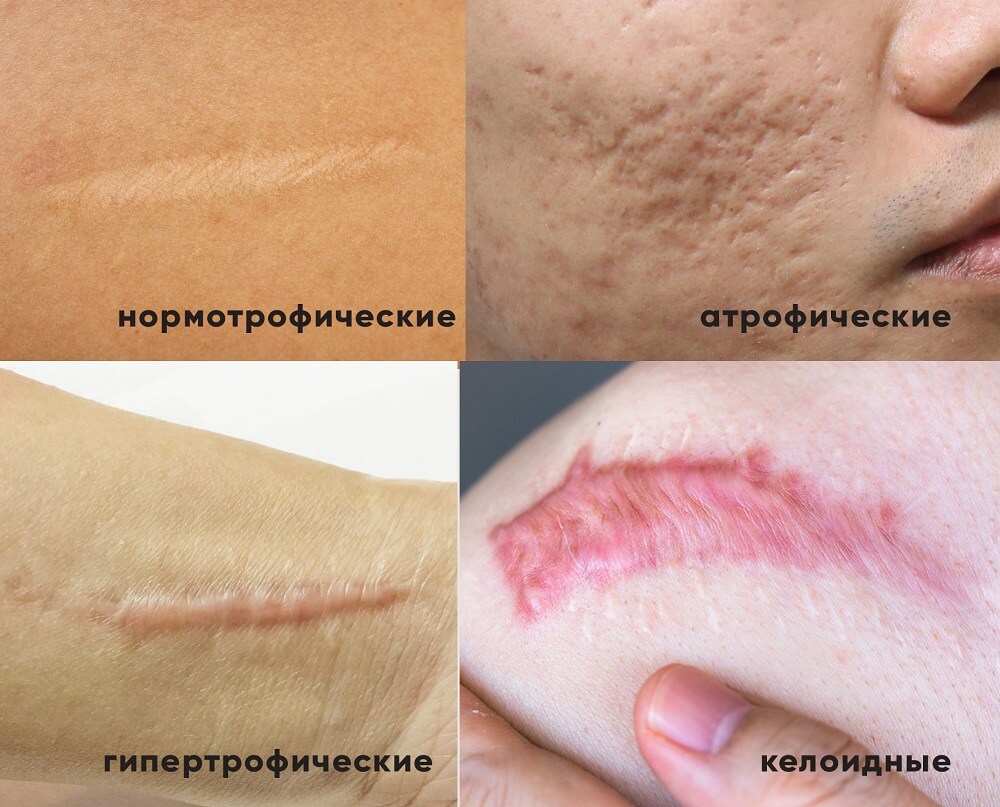
Нормотрофический
Рубец этого вида выглядит бледным и тонким, характеризуется эластичной и мягкой структурой. Он практически не выступает над поверхностью кожи (максимум на 0,2 см) и со временем не растет.
Нормотрофический рубец по цвету совпадает с кожным покровом или гиперпигментирован. На ощупь он гладкий и не вызывает никаких неприятных ощущений. Чаще всего такой дефект возникает, если применялись хирургически надрезы, но при этом не было осложнений.
Атрофический
Рубец расположен ниже поверхности кожного покрова и возникает в результате воспалительной реакции и повторной травмы. Ткань в этом месте довольно тонкая и гладкая на ощупь. Она состоит из плоского эпидермиса с пустотами. Сквозь нее видны сосуды.
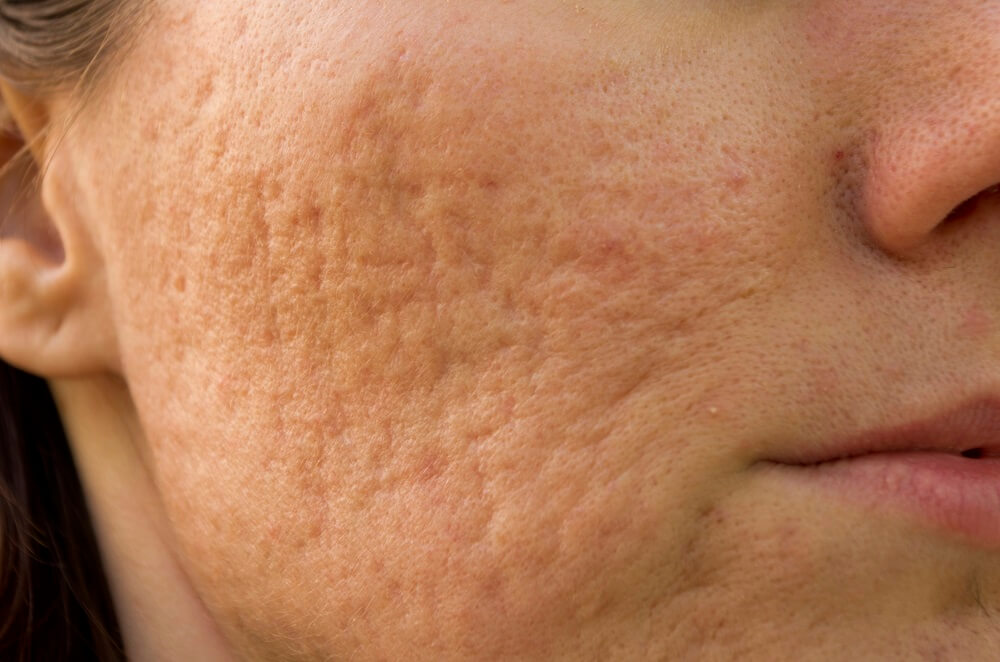
Такие рубцы появляются, если образовалось недостаточно эластина и коллагена. Это часто бывает после угревой сыпи, растяжек (стрий), удаления папиллом или родинок.
Гипертрофический
В первое время такой рубец всегда бывает красного цвета, но потом белеет и приобретает желтый оттенок. Он довольно плотный на ощупь и выступает над эпидермисом. На его поверхности есть бугорки, могут появляться небольшие язвы и трещины. Кожа в этих местах иногда шелушится и зудит.
Такие рубцы отличаются опухолевидным характером. Постепенно гипертрофический участок переходит в атрофический, но за пределы первоначальной раны никогда не выступает.
По результатам лабораторных исследований, в рубцах этого вида много коллагена и совсем мало волокон эластина, значительно повышен уровень фибробластов.
Келоидный
Этот рубец возвышается над эпидермисом и часто имеет куполо- или шарообразную форму. На ощупь он гладкий и упругий. Если на него нажать, возникают болезненные ощущения (или жжение, зуд). Ткани становятся синюшными или красными.
Эти опухолевидные рубцы сильно разрастаются за пределы первоначальной раны, а любое трение приводит к еще более интенсивному развитию тканей. Лабораторные исследования показывают в таких рубцах наличие коллагена с узелками, а на клеточном уровне в них много фибробластов гигантского размера.
Келоидные рубцы возникают чаще всего у женщин в возрасте до 30 лет при генетической предрасположенности, снижении иммунитета. Они располагаются в верхней части тела (на шее, ушах, плечах, груди и др.).
Особенности метода лазерной шлифовки шрамов
Удаление шрамов после операции лазером активирует в тканях регенерирующие процессы. Пучок световых волн определенной длины воздействует на соединительные волокна и нарушает их целостность. Это стимулирует появление новых клеток, которые постепенно заменяют ткани рубца.
Фракционную методику называют наиболее щадящей. Лазерные лучи создают микротермальные участки, на которых активизируется выработка новых фибробластов и обновляется микрососудистая сетка. Такую процедуру делают на углекислотном аппарате, который позволяет удалить рубцы после операции полностью.
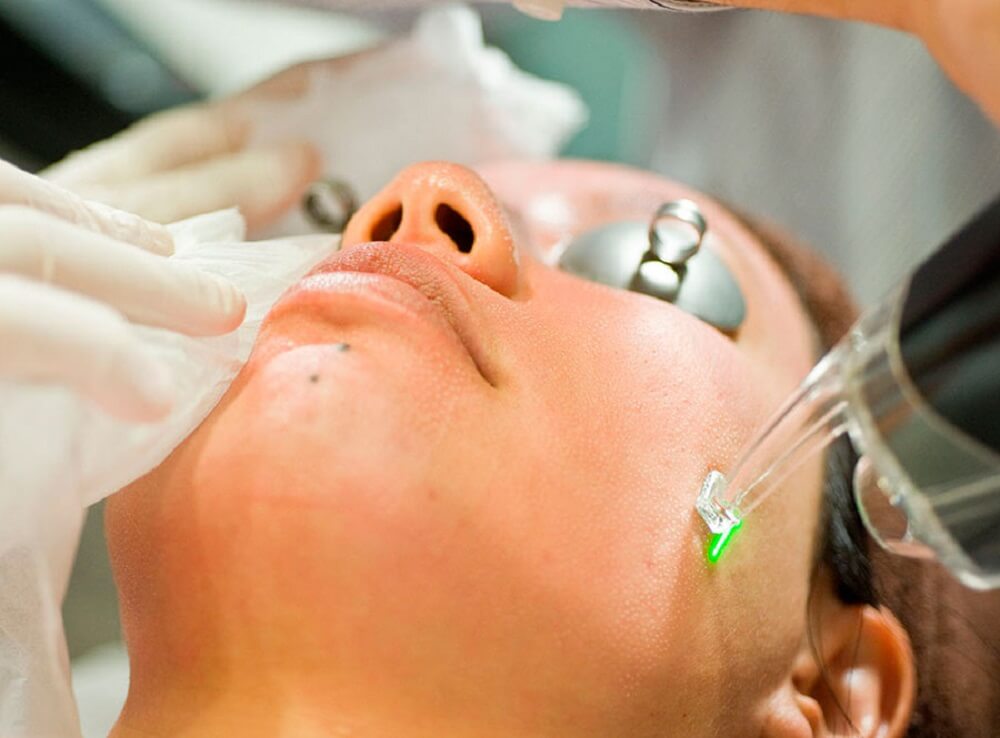
Для лечения применяют и абляционный метод. Он заключается в испарении клеток слоями и характеризуется быстрым результатом. Для него используют углекислотный и эрбиевый лазеры.
При неабляционном воздействии разрушаются старые фибробласты, которые заменяются новыми клетками. Для этого применяют неодимовый лазер, который подходит для всех фототипов кожи.
Показания и противопоказания
Лазерная шлифовка шрамов после операции дает хороший результат. Часто к такому способу лечения обращаются женщины после кесарева сечения. Аппаратное воздействие также эффективно при удалении шрамов от ожогов и постакне, следов от укусов домашних животных. Его применяют в том случае, если ранее поврежденный участок постоянно травмируется одеждой (застежками, пуговицами) или же стал причиной психологического дискомфорта.
Удаление шрамов после операции лазерной шлифовкой позволяет сгладить рельеф, выровнять тон кожи, сделать дефект максимально незаметным. Однако аппаратом легче убрать рубцы, которые появились недавно, старые же корректировать гораздо сложнее.
У метода есть и противопоказания. Процедуру нельзя проводить при:
- сахарном диабете;
- эпилепсии;
- склеродермии;
- коллагенозе;
- кожных заболеваниях (экземе, псориазе, витилиго);
- гипертонии;
- атопическом дерматите в фазе обострения;
- беременности в любом триместре и естественном вскармливании.
Врачи не рекомендуют делать лазерную шлифовку рубцов после операции, если со времени хирургического вмешательства прошло меньше месяца. Противопоказанием также станет наличие порезов, царапин, солнечного ожога в месте воздействия.
Побочные эффекты
К побочным реакциям, которые могут возникнуть после лазерной операции на удаление шрамов, относят отек, покраснение, появление корочки, однако эти симптомы полностью проходят максимум через 1-2 недели и не требуют специального лечения. А такое осложнение, как ожог, может возникнуть только в случае неправильной настройки аппарата.
Подготовка
Перед лечением врач консультирует пациента. Он выясняет возможные противопоказания, пальпирует рубец, определяет количество сеансов.
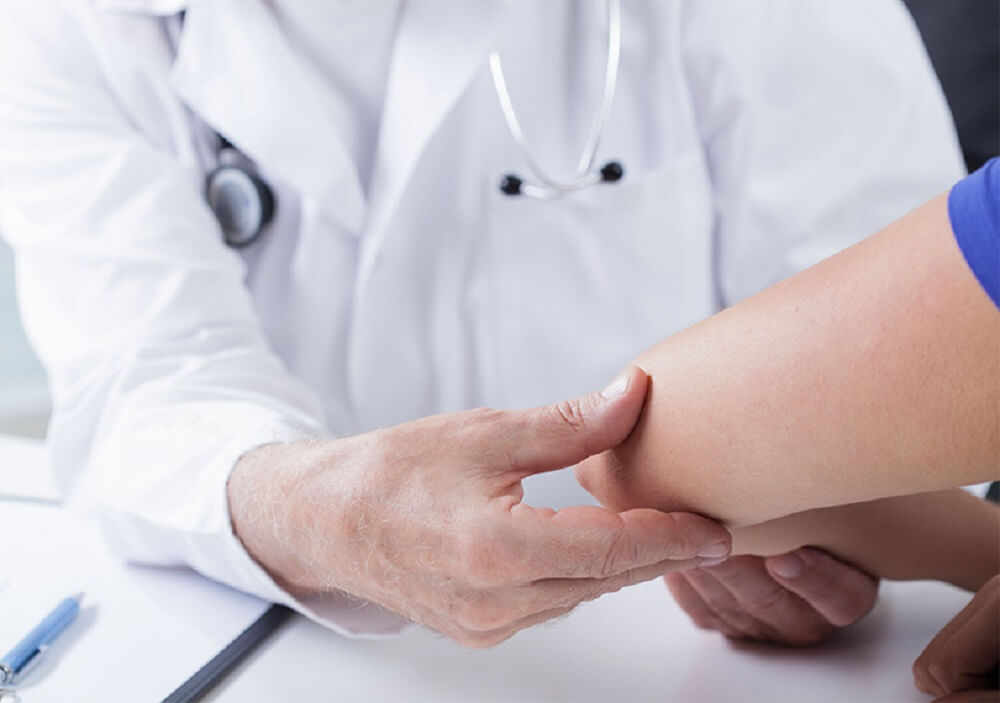
Пациенты в течение месяца перед процедурой не принимают антибиотики и фотосенсибилизирующие препараты, за 14 дней до лечения не ходят в солярий и не проводят химический пилинг.
Ход процедуры шлифовки шрамов лазером
Кожу очищают от косметики. Если нужно, перед сеансом наносят местную анестезию. Ее необходимость зависит от типа лазера, величины шрама и чувствительности кожи. После этого врач настраивает аппарат, подбирая длину волны и частоту импульсов, а затем воздействует световым излучением на соединительную ткань.
Безболезнен ли метод лазерной шлифовки кожи
Процедура обычно не вызывает ощутимого дискомфорта. Лазеры оснащены специальными установками, которые в течение всего сеанса охлаждают кожный покров. Благодаря этому у пациентов часто возникает только ощущение тепла и покалывания.
Длительность процедуры и необходимое количество сеансов
Один сеанс может занимать от 1-2 до 20 минут. Все зависит от вида, объема рубца и времени, прошедшего с момента его появления. В среднем для удаления шрамов понадобится от 4 до 6 процедур, а для корректировки тона кожи — 1-2 сеанса. Промежуток между аппаратными обработками не должен быть меньше 4 недель.
Пациенты смогут увидеть результат от лазерной шлифовки послеоперационного рубца в полном объеме уже к шестому месяцу, но изменения станут заметны даже после первого сеанса.
Реабилитация
В первый день после процедуры еще сохраняется небольшая боль. На вторые сутки рекомендуется очистить кожу теми средствами, которые выписал врач, и аккуратно промокнуть шрам полотенцем. Потом область воздействия лазером обрабатывают антисептическими средствами без содержания спирта и лечебными мазями. Возможен и прием антибиотиков. Срок реабилитационного периода в среднем составляет около недели.
После лазерного лечения в течение месяца не разрешается посещать бассейн или баню. Область обработки нужно оберегать от воздействия солнечных лучей и наносить крем с показателем не меньше 25 (лучше 50+).
Преимущества и недостатки метода
Лазерную шлифовку шрамов после операции называют наиболее безопасной процедурой. Световые волны влияют на соединительные волокна рубца тонким направленным лучом и не затрагивают здоровые клетки. После такой обработки кожа быстро восстанавливается.
В то же время метод дает хороший результат в любых, даже деликатных или труднодоступных местах (декольте, верхние и нижние веки). Эффект от такого лечения часто становится заметен уже после первой процедуры.
Сеанс обычно проходит безболезненно. Благодаря охлаждению, встроенному в аппарат, и местной анестезии пациенты чувствуют только тепло. Удаление шрамов после операции лазерной шлифовкой часто заменяет пластическую хирургию, но лечение проходит без синяков, порезов и кровотечения.
Кроме преимуществ, у метода есть и недостатки. К ним относят наличие противопоказаний и возможных побочных реакций. Среди минусов называют и высокую стоимость удаления послеоперационных шрамов лазером, но это полностью компенсируется эффективностью такой терапии.
Аппаратная методика — наиболее безопасная процедура. Она подходит всем пациентам независимо от фототипа кожи и позволяет безболезненно убрать лазером шрам после операции даже в труднодоступных местах.

Световые методы давно и успешно применяются для лечения акне - в первую очередь за счет антибактериального воздействия определенных волн, но также за счет эффекта шлифовки. Какие именно типы лазеров оптимальны для решения этой проблемы? что нужно учитывать при работе с ними?
Акне (угревая болезнь) — хроническое рецидивирующее заболевание сально-волосяных фолликулов. Скопление в фолликулах излишнего жира, избыточное ороговение жировых протоков и их закупорка ведут к размножению в них микробов, следствием чего является дисфункция кожных сальных желез.
Заболевание поражает 45–80% людей в возрасте от 12 до 30 и более лет. В отличие от других болезней, которые «молодеют», акне «взрослеет». Довольно часто эта проблема встречается у мужчин и нередко проявляется у них в тяжелой форме. У женщин акне обычно длится дольше, чем у мужчин, так как женская гормональная система больше подвержена колебаниям, чем мужская. Этим объясняется, почему течение акне у женщин менее стабильное и более хаотичное. Сегодня 40% взрослых женщин страдают от угревой болезни.
Пик заболевания приходится на период полового созревания — 14–18 лет, когда происходят гормональные изменения в организме, его адаптация к новому уровню гормонов. С возрастом сказываются иные факторы, влияющие на состояние кожи: снижение иммунитета, стрессы, заболевания желудочно-кишечного тракта, нарушение функций желез внутренней секреции, наследственная предрасположенность, неграмотное применение косметических средств, контрацептивов и многое другое. В последнее время участились случаи обострения акне после пребывания на активном солнце: ультрафиолетовое излучение стимулирует работу сальных желез и подавляет иммунную защиту кожи.
Стадии развития
По тяжести течения акне выделяют три стадии.
Первая стадия — комедональная, характеризуется появлением комедонов, состоящих из ороговевших клеток эпидермиса с черной верхушкой (пробкой), это не что иное, как продукты химически измененного кожного сала, микробов и пыли.
Вторая стадия — папулопустулезные акне средней тяжести. Папулезный угорь — мелкий конусовидный элемент, имеющий вид комедона, в основании которого скопился небольшой оформленный воспалительный инфильтрат. Пустулезный угорь — следующий этап развития папулезного угря. Чаще это болезненный узелок насыщенно-красного цвета с гнойной головкой. После отпадения гнойной головки образуется рубец.
Третья стадия — крайне тяжелые формы папулопустулезных акне, при этом поражена практически вся площадь лица (возможно поражение верхней части спины и груди). Визуально выделяются большие выступающие пустулы. В большом количестве присутствуют конглобатные угри — объединение воспаленных комедонов, некротические угри — с участком некроза в центре элемента после заживления, которых остаются рубцы.
Следует сказать и о такой проблеме, как осложнения акне: застойные пятна, телеангиэктазии, атрофические и гипертрофические рубцы.
Эффективность лечения угревой болезни лазерным излучением обусловлена тем, что метод позволяет учитывать различные факторы, влияющие на развитие акне, и прежде всего тяжесть самого заболевания на разных его стадиях.
Как лазер воздействует на кожу, пораженную акне
Лазерное излучение направлено на отдельные пораженные участки кожи, при этом, что очень важно, оно не задевает здоровые ткани. Одновременно лазерное воздействие снижает активность работы сальных желез, способствует быстрому заживлению ранок, улучшению кровоснабжения, нормализации процессов выработки кожного сала.
В лечении пациентов с акне врачи ставят три задачи:
- добиться полного клинического излечения (исчезновения всех элементов акне);
- предотвратить развитие рубцовых изменений постакне (рубцов от прыщей на лице) или улучшить состояние уже имеющихся рубцов;
- разработать индивидуальный комплекс профилактических мероприятий, предотвращающий развитие угревой сыпи в будущем.
- длительность импульса — 50–100–200 мс;
- плотность энергии — 15–50 Дж/см2;
- диаметр рабочего пятна — 4–6 мм.
Методика применяется для лечения всех форм акне на любом этапе развития элементов. Она основана на поглощении белковой оболочкой микрофлоры длины волны 1064 нм с возникновением эффекта бактериолиза; применяется как самостоятельно, так и в комплексной терапии акне. При проведении процедуры используется прицельная манипула для работы по единичным элементам и сканер S-II для работы по всей пораженной площади в тяжелых случаях. Излучение длинноимпульсного Nd:YAG лазера направлено на стерилизацию очагов акне. Нужно помнить, что лазерное лечение не совместимо с применением препаратов, увеличивающих фоточувствительность.
Выбор лазера зависит прежде всего от стадии заболевания:
- 1-я стадия — достаточно использования Nd:YAG лазера, 1–2 процедуры в неделю, курсом от 8–10 (количество проходов — 1–2);
- 2-я стадия — на первом месте стоит использование Nd:YAG лазера, но тактика меняется: 3–4 процедуры ежедневно (количество проходов 1–2), потом перерыв в лечении на 3–5 дней, далее повторный курс из 8–12 процедур, и спустя 2–4 недели присоединяется применение эрбиевого или СО2 лазера;
- 3-я стадия — вначале длительное лечение папуло-пустулезных высыпаний курсом из 10–12 процедур: ежедневные сеансы или с интервалом 3–7 дней, что определяет врач по мере восстановления кожи пациента (количество проходов 3–4), и далее шлифовка кожи.
Из сказанного становится понятно, что в лечении акне независимо от применяемого типа лазера первым этапом идет борьба с воспалительными элементами и только потом присоединяется шлифовка кожи. У мужчин кожа более плотная, чем у женщин, поэтому у них используются и более высокие параметры лазерного воздействия.
В основе лазерной шлифовки лежит применение лазерного луча, который проникает в поверхностные слои кожи (на 1–20 мкм) и обеспечивает испарение клеток. Устраняются старые слои эпидермиса, происходит регенерация кожи, полное ее обновление: подвергшиеся лазерному воздействию коллагеновые волокна стимулируют появление новых клеток фибробластов, которые, в свою очередь, синтезируют новые волокна.

Для лечения акне используются следующие виды лазеров: неодимовый, эрбиевый, карбондиоксидный (СО2), а также фракционные. Энергия излучения эрбиевого лазера сосредоточивается в тонком слое кожи на глубине около 1 мкм, излучение карбондиоксидного лазера проникает глубже — до 20 мкм. Основным эффектом в первом случае является испарение клеток, во втором дополнительно вызывается коагуляция тканей. Учитывая такие различия в действии, карбондиоксидный лазер применяют, если хотят добиться максимального эффекта обновления кожи и выранивания ее рельефа, что, однако, связано с более высоким риском осложнений. Эрбиевый лазер действует «осторожнее».
В свою очередь, фракционные лазеры нагревают кожу в зоне лечения не по всей площади, а микрофракциями, формируя области коагуляционного некроза диаметром около 0,2 мм и глубиной до 1,5 мм. Нагрев и коагуляция в эпидермисе происходит в нижних слоях, роговой слой эпидермиса практически не повреждается. «Столбики» коагуляционного некроза окружены зоной ожогового шока. В последней в течение 1–3 часов после воздействия лазера происходит выброс белков теплового шока, факторов роста, интерлейкинов, которые запускают процессы пролиферации в эпидермисе и дерме, активируют внутри– и внеклеточный протеолиз и привлекают в зону повреждения иммунные клетки, в первую очередь макрофаги. За счет миграции и деления стволовых клеток эпидермиса базальный слой в зоне воздействия полностью восстанавливается через 24 часа.
Не стоит забывать, что применение карбондиоксидного лазера требует наркоза, при использовании эрбиевого и фракционного лазера достаточно только поверхностного обезболивания, а вот процедуры с неодимовым лазером практически безболезненны и не нуждаются в какой-либо анестезии. Выбор типа лазерной процедуры зависит от течения акне у конкретного пациента. Учитывается объем требуемого вмешательства и длительность восстановительного периода.

Лазерная шлифовка рубцов постакне. Выполнила дерматокосметолог Елена Власова.
Преимущества лазерного лечения акне
Использование лазера возможно при всех формах угревой сыпи, на любом этапе ее развития: можно не только очистить кожный покров от болезнетворных микроорганизмов, но также избавить больного от уплотнений, воспалительных процессов и отечности кожи. Более того, именно лазерная терапия позволяет восстановить обменные процессы в коже, стимулировать синтез новых клеток и отшелушить ороговевшие.
Еще одним достоинством лазерного лечения является то, что оно дает стойкую, длительную ремиссию проявлений акне и не приводит к привыканию.
Лазер можно применять при высыпаниях акне любой локализации, последняя не влияет на выбор параметров лазерной методики.
При соблюдении рекомендаций врача лазерную терапию акне можно проводить в любое время года. И это очень важно, так как зачастую у многих пациентов обострения угревой болезни имеют сезонный характер: в осенне-зимний период их провоцирует холод, летом — жара и УФ-излучение.
В большинстве случаев лечение лазером не вызывает осложнений, исключением являются случаи, когда был поставлен неправильный диагноз или пациент попал в руки неквалифицированного врача.
Энергия, выделяемая лазером, действует щадящим образом, поэтому после процедуры не остается шрамов и рубцов.
Противопоказания
При назначении лазерной терапии нужно помнить о противопоказаниях и ограничениях, коими являются:
- беременность;
- лактация;
- наличие кардиостимулятора;
- сахарный диабет в стадии декомпенсации;
- прием ретиноидов (синтетических препаратов витамина A) в течение последних 6 месяцев; прием антибиотиков группы тетрациклинов или других медикаментов, повышающих чувствительность кожи к свету, в течение прошедшего месяца;
- нетипичные кожные образования и пигментные пятна, высыпания невоспалительного происхождения, разросшиеся рубцы в зонах применения лечения;
- вирус герпеса всех типов, хронические дерматозы с нарушением целостности кожи (экзема, псориаз и пр.) в области применения лечения;
- выполнение в течение последних 2 недель глубокой химической или механической шлифовки кожи (пилинга) в областях планируемого применения лазера;
- проведение в течение последних 3 месяцев лазерной коррекции морщин или лазерного омоложения кожи в областях планируемого применения лазера;
- инъекции коллагена или других наполнителей в течение последних 2 недель в областях планируемого применения лазера;
- интенсивный загар сроком менее 4 недель.
Частые вопросы
Теперь, когда мы разобрались в характере лечебного применения лазеров при акне, думаю, будут и более понятны ответы на часто задаваемые вопросы, касающиеся этой темы.
Можно ли сочетать лазерное лечение акне с приемом роаккутана?
Подчеркну: не только нельзя сочетать, но и в течение 5–6 месяцев после окончания приема роаккутана следует избегать проведения глубокой химической дермабразии и лечения лазером из-за возможности развития пигментации, поскольку роаккутан является фотосенсибилизатором.
Как предупредить возможные побочные явления после процедуры?
Лазерное лечение — это, в первую очередь, воздействие тепла, поэтому в постпроцедурный период возможно развитие таких побочных эффектов, как временное покраснение кожи и припухлости в зоне обработки. Например, в течение 4 дней после процедуры с использованием СО2 лазера нужно избегать контакта образовавшихся корочек с водой. Также после применения CO2 лазера нужно три раза в день обрабатывать кожу крепким (5%) раствором перманганата калия. А после воздействия эрбиевым лазером шлифованный участок в течение 6–7 дней обрабатывается мазью с антибиотиком до исчезновения шелушения. Полное восстановление составляет от трех до восьми недель, в зависимости от глубины шлифовки.
В этот период необходимо исключить ультрафиолетовое воздействие на участок кожи, подвергшийся обработке. Конечно, об этом нужно сказать пациенту перед проведением процедуры, как и о возможном ощущении некоторого дискомфорта в области лечения, которое быстро пройдет самостоятельно. И обязательно следует предупредить пациента о том, что при появлении таких серьезных негативных последствий, как волдыри, язвы, рубцы или струпья, изменение цвета кожи (хотя и весьма редких, но все-таки встречающихся!), ни в коем случае нельзя заниматься самолечением, а надо немедленно обратиться к врачу.
Можно ли вылечить угри за 1–2 процедуры?
Нет. Необходим курс лазерного лечения, который подбирается врачом-дерматокосметологом в зависимости от характера протекания акне и особенностей организма пациента. В среднем продолжительность терапии составляет от 4 до 10 недель, 1–2 раза в неделю.
При лечении лазером, особенно при тяжелых формах акне, необходимо помнить о том, чем было вызвано заболевание. Для полного выздоровления и достижения стойкого эффекта требуется комплексный подход к проблеме, предусматривающий устранение как внешних, так и внутренних факторов развития акне. Курс лазерных процедур — одна из составляющих комплексного лечения наряду с антибактериальной и гормональной терапией, а после окончания этого курса очень важно проводить профилактику рецидивов.


Участок кожи щеки с папулопустулезными акне: до лечения и после 3-недельного курса лазерных процедур (Nd:YAG лазер — 5 процедур, завершающий этап — 1 процедура эрбиевым лазером).
Использование лазера возможно при всех формах угревой сыпи, на любом этапе ее развития.
Чтобы записаться на процедуру, звоните в клинику по телефонам:
Запишитесь на прием онлайн, чтобы получить 30% скидку на консультацию. Или купите сертификат клиники и оплачивайте любые процедуры со скидкой 10%.
Читайте также:

