Кварц для детей при дерматите
Обновлено: 01.05.2024
Дерматолог клиник DocDeti и DocMed Карина Дадашева подготовила статью о фактах и мифах, касающихся атопического дерматита.
Миф 1. Атопический дерматит – редкое заболевание.
Факт: АтД одно из часто встречающихся кожных заболеваний. Около 20% детей сталкиваются с ним, но к счастью, у многих высыпания проходят после наступления трехлетнего возраста. Часть детей не перерастает заболевание и оно переходит во взрослый возраст. В нашей стране примерно от 1 до 3% взрослых с атопическим дерматитом.
Миф 2. Это обычные кожные высыпания.
Факт: АтД является заболеванием кожи, для которого характерна определённая сыпь и зуд, наружные раздражающие факторы ухудшают течение заболевания, а из-за воспалений на коже, она становится подверженной проникновению аллергенов и развитию сенсибилизации у некоторых детей (не у всех).
Миф 3. АтД возникает из ниоткуда.
Факт: склонность к заболеванию передаётся по наследству. Если члены семьи страдают бронхиальной астмой, аллергическим ринитом или атопическим дерматитом, то и ребёнок склонен к этому заболеванию с высокой долей вероятности.
Миф 4. Заболевание пройдёт, если исключить какой-то один провоцирующий фактор.
Факт: заболевание носит хронический характер. Причинами возникновения является совокупность факторов: окружающая среда (сухой воздух, сырой климат, загрязнение воздуха, одежда с содержанием шерсти, пассивное курение), образ жизни (повышенное потоотделение, аллергены, стрессы, заболевания, курение). Необходимо работать над факторами в комплексе, а не по отдельности.
Как лечить атопический дерматит?
Из-за того, что заболевание является хроническим, то нарушается кожный барьер, но возможно достичь стабильной и длительной ремиссии, не смотря на среднетяжёлую или тяжелую степень заболевания.
Немаловажно использование эмолентов-средств, восстанавливающих барьер кожи и увлажняющих её.
1. Пользоваться эмолентами постоянно
2. Исключить провоцирующие факторы
3. Если есть участки воспаления, то наносить на них специальные средства: топические кортикостероиды и ингибиторы кальциневрина по назначению врача.
Помните о том, что лечение подбирает и назначает врач и оно носит индивидуальный характер для каждого пациента.
The practice of application of new topical agents to the treatment of atopic dermatitis in children
N.G. Korotky, B.N. Gamayunov, A.A. Tikhomirov State federal facility "Russian State Medical University", Moscow
Ключевые слова: атопический лерматит, наружная терапия, пелиатрическая практика, крем унилерм. Key words: atopic dermatitis, external therapy, pediatric practice, uniderm cream.
Среди всего многообразия средств для наружной терапии кортикостероидные препараты являются наиболее востребованными в силу быстроты развития и выраженности противовоспалительного действия. Можно отметить, что топические препараты глюкокортикостероиды (ГКС) являются одними из самых часто назначаемых пациентам с аллергодерматозами [1].
Доля аллергических поражений кожи в структуре детских заболеваний неуклонно увеличивается. Особенно тревожным является значительный рост аллергических болезней кожи с хроническим и рецидивирующим течением, торпидных к традиционной, в том числе наружной терапии. Среди аллергодерматозов у детей наиболее часто встречается атопический дерматит (АД) [2].
Проблема АД приобретает в последние годы все большее медико-социальное значение, распространенность заболевания неуклонно растет, составляя по некоторым данным в различных странах мира от 6 до 25%, а в России — до 35%. Кроме того, АД является фактором риска развития бронхиальной астмы у детей, поскольку поливалентная сенсибилизация, формирующаяся при АД, сопровождается не только локальным воспалением кожи, но и системным иммунным ответом с вовлечением в процесс различных разделов респираторного тракта [2, 3].
В настоящее время общепризнанна иммунологическая концепция патогенеза АД, основанная на понятии атопии как генетически обусловленной способности организма к выработке высокой концентрации общего и специфических антител класса IgE в ответ на действие аллергенов окружающей среды. Клинически АД характеризуется кожным зудом, возрастным полиморфизмом высыпаний, определенной локализацией, стадийностью и хроническим течением [2,4].
Ведущим механизмом развития АД является изменение соотношения между Т-хелперами первого (Thl) и Т-хелперами второго (Тп2) порядка в пользу последних, что приводит к изменению профиля их цитокиновой секреции и повышенной продукции общего и специфических антител класса IgE, которые фиксируются при помощи Fc-фрагментов к специфическим рецепторам на мембранах тучных клеток и базофилов. При повторном поступлении антиген распознается фиксированными на тучной клетке антителами, происходит активация тучной клетки с высвобождением преформированных медиаторов аллергии — гистамина, серотонина, кининов, которые обусловливают развитие ранней фазы аллергического ответа, проявляющейся у больных АД интенсивным зудом и гиперемией [4].
Затем воспалительный процесс приобретает хроническое течение, что определяется следующими механизмами. Т-клетки памяти способны мигрировать в кожу с последующей экспрессией на кератиноцитах, клетках Лангерганса и эндотелиоцитах, что поддерживает местную активацию Т-клеток. Повторное или постоянное воздействие аллергена вызывает как немедленную, так и позднюю фазы аллергического ответа, а также клеточную пролиферацию по Th-2 типу. В свою очередь клетки Th-2 продуцируют цитокины, которые, с одной стороны, обеспечивают постоянное повышение уровня IgE, а с другой, стимулируют эозинофилы, тучные клетки и макрофаги к высвобождению различных медиаторов воспаления [4].
Поддерживает хроническое течение АД и так называемый зудорасчесный цикл, поскольку зуд является его постоянным симптомом. Кератиноциты, повреждаемые при расчесывании кожи, высвобождают цитокины и медиаторы, которые привлекают клетки в места воспаления в коже. Все это вместе приводит к реализации аллергического воспаления с преимущественной локализацией в коже [4].
Однако воспалительные поражения кожи при АД могут развиваться без участия IgE, тем более что, по данным литературы, приблизительно у 25% больных АД уровень IgE не превышает норму. Безусловно, важную роль играют нейропептиды и лейкотриены, тучные клетки, эозинофилы, кератиноциты, нарушение барьерной функции эпидермиса. Тучные клетки, выделяющие при дегрануляции гистамин, протеазы, простагландины, лейкотриены, серотонин, расположены вблизи окончаний чувствительных нервов в коже и стимулируются не только интерлейкином (ИЛ-) 4, но и нейропептидами, при этом прослеживается возможность психического влияния на манифестацию АД. Эти факторы рассматриваются как особо важные неспецифические механизмы в патогенезе АД [4].
Таким образом, в развитии атопического дерматита участвуют не только иммунные, но и неспецифические (неиммунные) механизмы. Они вместе и определяют своеобразие реакции кожи на действие причинных факторов, выражающееся в особенностях иммунного ответа и гиперреактивности [5].
Секрет успешного применения топических ГКС в лечении АД заключается в их многообразном влиянии на процессы воспаления в коже [6].
Наиболее важными эффектами ГКС являются:
— увеличение связывания гистамина и серотонина в коже и уменьшение чувствительности нервных окончаний к нейропептидам и гистамину;
— угнетение синтеза ИЛ-4, ИЛ-5, ИЛ-13, у-интерферона и других цитокинов;
— уменьшение активности фосфолипазы А2 и продукции эйкозаноидов, а также снижение экспрессии молекул клеточной адгезии и чувствительности эндотелия к медиаторам аллергии;
— торможение миграции эозинофилов и пролиферации Т-лимфоцитов; снижение сосудистой проницаемости и нарушений микроциркуляции.
Однако, несмотря на все положительные эффекты топических ГКС, не следует забывать, что при неправильном их применении велика возможность развития как местных, так и системных побочных эффектов. К числу местных побочных эффектов, встречающихся при использовании наружных ГКС, относятся атрофия кожи; акнеформная сыпь, фолликулиты; периоральный дерматит; телеангиэктазии; стрии; гипертрихоз; присоединение вторичной инфекции.
Возможны также и системные побочные эффекты, такие как подавление функции коркового вещества надпочечников, задержка роста, синдром Иценко—Кушинга и др., которые, однако возникают очень редко.
В педиатрической практике при назначении отдается предпочтение негалогенизированным препаратам ГКС последнего поколения. Они обладают высокой эффективностью и безопасностью, возможностью применения 1 раз в сутки, в том числе у детей раннего возраста.
С целью оценки клинической эффективности, переносимости и безопасности мы изучали результаты применения крема Унидерм («Акрихин», Россия) в наружной терапии АД различной степени тяжести у детей в возрасте от 6 мес. до 17 лет. Нами были поставлены следующие задачи исследования:
1. Оценить безопасность, переносимость и терапевтический эффект крема Унидерм при лечении 30 детей с АД.
2. На ограниченной группе пациентов (п=10) изучить влияние крема Унидерм (мометазона фуроат) на функцию гипоталамо-гипофизарно-надпочечниковой системы (определение уровня кортизола в плазме крови до, через 1 и 2 нед. ежедневного применения крема Унидерм). В данное исследование были включены 30 детей с различными клиническими формами АД (эритематозная,эритематозно-сквамознаяиэритематозно-сквамозная с лихенификацией) легкой, средней и тяжелой степени тяжести в возрасте от 6 мес. до 17 лет — 14 девочек и 16 мальчиков (табл. 1).
У всех детей был подтвержденный АД в состоянии обострения кожного процесса с легкой, средней или тяжелой степенью тяжести заболевания. Длительность заболевания у наблюдаемых детей колебалась от 5 мес до 16 лет.
В исследование не включали пациентов, не соответствующих указанному возрасту, а также пациентов, соответствующих критериям включения, но получающие системную и местную терапию основного заболевания следующими препаратами: ГКС (преднизолон, дексаметазон и др.); цитостатиками (циклоспорин); любыми топическими ГКС и их комбинациями, а также увлажняющими местными средствами менее чем за 7 дней до момента включения в исследование.
Крем Унидерм наносили на пораженные участки кожи 1 раз в день. Допускалось прекращение использования препарата в сроки после окончания 1-й или 2-й нед. от начала лечения при достижении у больного полной клинической ремиссии.
Таблица 1. Характеристика обследованных больных
Возраст
Девочки
Мальчики
Всего
От 6 мес. до 5 лет
От 11 до 17 лет
Таблица 2. Распределение больных АД на группы
в зависимости от значения коэффициента SCORAD (kS) при первичном осмотре
Группы больных
Степень тяжести заболевания (kS)
Среднее значение (kS)
Число больных
У 10 пациентов с тяжелой степенью тяжести АД крем Унидерм применяли ежедневно в течение 2 нед. До начала исследования, через 1 и 2 нед. наружной терапии у этих же больных брали кровь (определение уровня кортизона в плазме) для оценки влияния крема Унидерм на функцию гипоталамо-гипофизарно-надпочечниковой системы (системная безопасность).
Общая продолжительность исследования составила 3 нед. и включала первичный клинический осмотр с контрольными осмотрами через 1,2 и 3 нед. от начала лечения.
Кроме того, в процессе терапии больные по показаниям получали антигистаминные препараты, седативную микстуру, туширование расчесов 5% раствором перманганата калия или 1% раствором метиленового синего. В наружной терапии применялся только крем Унидерм.
Для объективной оценки степени тяжести течения заболевания и эффективности проводимой терапии у наблюдаемых детей мы использовали коэффициент SCORAD (kS). Этот коэффициент объединяет площадь поражения кожи, степень выраженности объективных (эритема, образование папул/ везикул, мокнутие, экскориации, лихенификация, сухость кожи) и субъективных (зуд кожи и/или нарушение сна) симптомов. При максимальной распространенности процесса и выраженности объективных и субъективных симптомов SCORAD= 103, а в их полное отсутствие SCORAD=0.
Используя коэффициент SCORAD (kS), объективно оценивали степень тяжести кожного процесса у каждого обследуемого ребенка: 0 < kS < 20 — легкая степень, 20 < kS < 40 — средняя степень, kS >40 — тяжелая степень заболевания.
Для определения коэффициента SCORAD (kS) применяли специально разработанную компьютерную программу Калькулятор SCORAD.
На каждого больного была заведена индивидуальная карта, в которой оценивалась динамика кожного процесса в ходе исследования (kS до и после применения крема Унидерм).
Эффективность терапии оценивали по следующим параметрам: клиническая ремиссия, значительное улучшение, улучшение, без эффекта, ухудшение и отражали в виде графика изменения среднего значения SCORAD во времени на 8, 15 и 22-й дни от начала исследования для каждой степени тяжести заболевания. По горизонтали отмечали время лечения в днях, а по вертикали — среднее значение SCORAD (рис. 1).
Рис. 1. Динамика среднего значения kS у детей, страдающих атопическим дерматитом, в процессе 3-недельного исследования крема Унидерм.
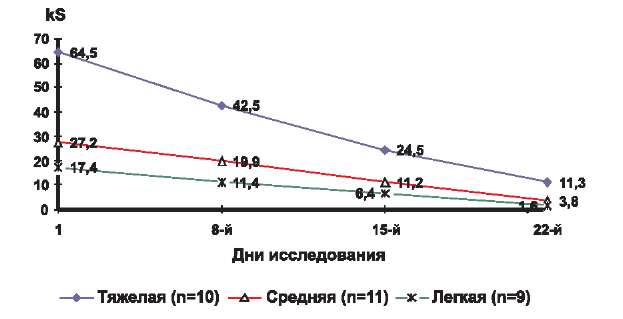
В соответствии с полученными значениями коэффициента SCORAD на первичном осмотре до начала лечения кремом Унидерм мы разделили всех участвовавших в исследовании детей (п=30) на 3 группы по степени тяжести течения кожного процесса (табл. 2).
В 1-ю группу — с легкой степенью тяжести течения заболевания (kS до 20) — вошли 9 больных со средним значением kS в целом по группе 17,4.
Во 2-ю группу вошли 11 пациентов со средней степенью тяжести кожного процесса. Среднее значение kS в целом по группе равно 27,2.
В 3-ю группу объединили 10 детей с тяжелым течением заболевания (kS > 40). Среднее значение kS в этой группе равнялось 64,5.
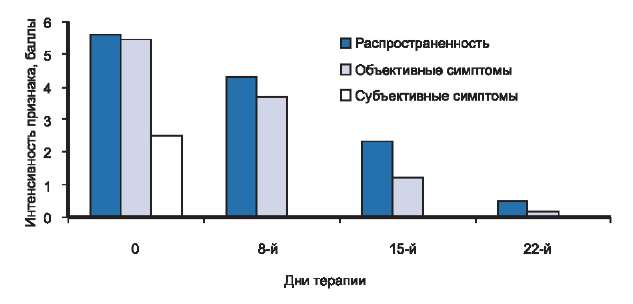
Клиническая картина АД у больных 1-й группы характеризовалась ограниченной площадью поражения кожных покровов. Патологический процесс локализовался в локтевых сгибах, подколенных ямках, периоральной области и был представлен слабо выраженной эритемой, единичными мелко папулезными элементами, экскориациями, умеренно выраженной сухостью кожи и мелко пластинчатым шелушением. Кроме того, отмечался незначительный зуд кожи и лихенификация в очагах поражения.
Среди преобладающих симптомов у пациентов 2-й группы мы выделили более интенсивный зуд кожи по сравнению с таковым в предыдущей группе больных, в ряде случаев сопровождающийся нарушением сна. Кожный процесс носил распространенный характер и локализовался на коже лица (периорбитальная и периоральная области), передней поверхности шеи, локтевых сгибах, сгибательной и разгибательной поверхностях лучезапястных суставов, подколенных ямках. Отмечалась более выраженная острота воспалительной реакции: умеренно выраженные эритема и отек, папулезные элементы ярко-красного цвета, серозно-геморрагические корочки, экскориации, трещины на фоне очагов лихенефикации, выраженной сухости кожи и значительного шелушения, как в очагах АД, так и на не пораженной коже.
У 10 детей, составивших 3-ю группу, патологический процесс локализовался на коже лица, передне- и заднебоковых поверхностей шеи, туловища, верхних и нижних конечностей, где на фоне значительно выраженной отечной эритемы отмечались многочисленные папулезные элементы, серозногеморрагические корочки, экскориации, трещины. При слиянии папулезных элементов отмечалась выраженная лихенификация кожи. Больные жаловались на интенсивный зуд кожи, который у 2 пациентов сопровождался выраженным нарушением сна.
Рис. 2. Динамика распространенности, объективных и субъективных симптомов у больных с тяжелой степенью тяжести атопического дерматита в процессе исследования.
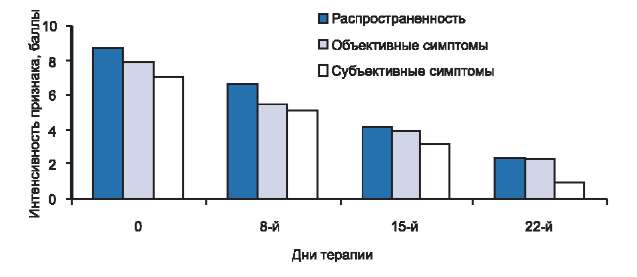
Рис. 3. Динамика распространенности, объективных и субъективных симптомов у больных со средней степенью тяжести атопического дерматита в процессе исследования.
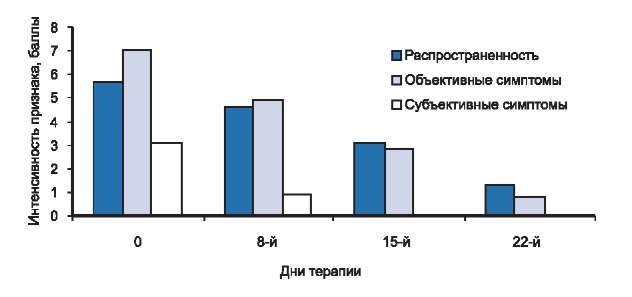
Рис. 4. Динамика распространенности, объективных и субъективных симптомов у больных с легкой степенью тяжести атопического дерматита в процессе исследования.
Обобщая результаты 3-недельного исследования крема Унидерм в терапии детей, больных АД легкой, средней и тяжелой степени тяжести, мы констатировали клиническую ремиссию у 15 детей (50,0%), значительное улучшение — у 11 (36,7%), улучшение — у 4 (13,3%) (табл. 3). Случаев развития побочных эффектов, осложнений, а также отсутствия клинического эффекта и/или ухудшения в течении заболевания на фоне наружной терапии кремом Унидерм не наблюдали.
Таблица 3. Клиническая эффективность применения крема Унидермв терапии детей, больных АД

Фототерапия кожи. Общее и локальное УФ-облучение. Фототерапия псориаза, витилиго, атопического и себорейного дерматита, отрубевидного лишая, грибовидного микоза, очаговой алопеции. Домашняя фототерапия 311 нм
Фототерапия – это широко практикуемый метод облучения кожи ультрафиолетом для профилактики и лечения дерматологических заболеваний. Ультрафиолетовое излучение является биологически активной частью солнечных лучей и при дозированном воздействии благоприятно влияет на кожу. Первые искусственные источники, генерирующие УФ-излучение, начали применяться в физиотерапии еще в 19 веке. В настоящее время используются специальные лампы, устанавливаемые в оборудовании для фототерапии. Излучают ультрафиолет разной длины и часть видимого света, не повреждающего кожу. Эффективность фототерапии зависит от чувствительности и типа кожи, от продолжительности, интенсивности и спектра УФ-облучения. Кроме этого, разные участки кожи отличаются по резистентности к ультрафиолету. Наиболее чувствительна кожа живота и боковых поверхностей тела, а наименее восприимчивы ладони, стопы и лицо, которые облучают увеличенной дозой. Высоким результатом фототерапии считается уменьшение проявлений кожных заболеваний на 90%.
Как работает фототерапия кожи?
Ультрафиолетовое облучение (УФО) запускает не только общие процессы в виде выработки витамина D, но и специфические фотохимические и биологические реакции в коже. После поглощения УФ-лучей молекулы и атомы передают полученную энергию молекулам ДНК или белков. ДНК, расположенные в клеточном ядре, тоже поглощают УФ-излучение. Вследствие этого меняется их активность и структура, происходит разрыв связей, распад сложных молекул на более простые, запускается процесс денатурации белков. В зависимости от длины волны ультрафиолетовые лучи влияют на разные слои. Например, длинноволновые А-спектра проникают в дерму, а средневолновые В-спектра – только до среднего слоя эпидермиса.
Механизм действия фототерапии и все звенья этой цепочки еще до конца не изучены. Для каждого кожного заболевания бывают задействованы различные процессы. Например, при фототерапии псориаза – это торможение пролиферации кератиноцитов, а при витилиго – индукция апоптоза (программируемой гибели) цитотоксических Т-клеток, ответственных за разрушение клеток-меланоцитов. Для обычного человека все эти процессы не очень понятны. Главное, что нужно знать: фототерапия обладает общеукрепляющим, противовоспалительным и иммуносупрессивным действием, то есть подавляющим патологическую активность иммунных клеток. Это свойство необходимо для лечения аутоиммунных патологий кожи.
Как проводится фототерапия кожных заболеваний?
Для начала нужно исключить противопоказания и факторы, которые могут осложнить проведение процедур. Абсолютными противопоказаниями к УФ-облучению являются: туберкулез, онкология, системная красная волчанка, гипертоническая болезнь, атеросклероз, почечная и печеночная недостаточность. Больше всего противопоказаний – у длинноволновой ПУВА-фототерапии, меньше всего – у узкополосного излучения 311 нм. В зависимости от охвата поверхности кожи ультрафиолетовое облучение бывает общим и локальным (местным).
Общая фототерапия ПУВА и СФТ
Общее облучение всего тела назначается при тяжелом течении кожных заболеваний с поражением более 50% площади кожи. Может проводиться в ванне или в медицинской ПУВА-кабинке с лампами, генерирующими длинные лучи А-спектра (320-400 нм). В кабинах для общего облучения лампы расположены вертикально, поэтому нужно находиться в положении стоя. Предварительно принимается препарат-псорален. Если процедура проходит в ванне, то пациент сначала погружается в воду с растворенным препаратом, который накапливается на коже и усиливает действие лучей. Уже после ванны выполняется облучение УФ-лучами. Длинноволновая ПУВА-терапия имеет целый ряд негативных последствий – от рвоты и тошноты из-за псоралена до фотостарения, гиперпигментации, кератинизация и рака кожи. Используется и средневолновое широкополосное излучение В-спектра (280-320 нм). Это метод селективной фототерапии (СФТ) без приема лекарств, который менее опасен своими последствиями. Но тоже сопровождается побочными эффектами в виде сильных эритем.
Локальное UVB-излучение 311 нанометров
Локальная фототерапия кожи рекомендована при легкой, средней и среднетяжелой формах с поражением кожи до 15-20%. Используются более компактные стационарные облучатели с несколькими лампами Philips. Это российские приборы Ультрамиг-302 и Ультрамиг-311 собственного производства Хронос. Позволяют воздействовать на разные участки тела с комфортом для пациента. Не нужно долго стоять или погружаться в воду. Принципиальным отличием стало применение средневолнового узкополосного UVB-излучения 311 нанометров. Это самый результативный и передовой метод лечения кожи ультрафиолетом. Признан эталоном современной локальной фототерапии и безопасной альтернативой ПУВА с почти аналогичной эффективностью. Допущен для домашних сеансов УФ-лечения без посещения клиники! По принципу узкополосного облучения 311 нм работают и ручные облучатели-расчески Ультрамиг-311Р с одной лампой. Используются в лечении кожных заболеваний при поражении до 5-10% площади. Максимально удобны для волосистой части головы и лица.
Фототерапия псориаза
Приоритетным методом УФ-лечения этого заболевания кожи долгое время являлась длинноволновая ПУВА-терапия. Однако из-за многочисленных побочных эффектов нужен был более безопасный метод, которым и стало UVB-излучение 311 нанометров. По разным данным, обладает либо аналогичной эффективностью с ПУВА, либо самой высокой, превышающей 90%! Лучи не содержат вредного эритемогенного спектра (180-200 нм), поэтому не вызывают таких покраснений, как при селективном облучении. К фототерапии псориаза прибегают на любой стадии заболевания как к монометоду или в комплексе с местной терапией мазями. Может использоваться при бляшечной форме и при эритродермии. Эффективность фототерапии псориаза определяется и длительностью ремиссии. Судя по результатам исследований, после успешного лечения клиническая ремиссия сохраняется в течение 1-2 лет.
Фототерапия витилиго
Узкополосное UVB-излучение 311 нанометров рассматривается как терапия первой линии при вульгарной форме депигментации кожи. Многочисленные сравнительные оценки длинноволнового и узкополосного облучения показали: фототерапия витилиго 311 нм не уступает по эффективности ПУВА и не вызывает побочных реакций. Наибольший эффект достигается при локализации обесцвеченных очагов на бедрах и груди. Благодаря чувствительности кожи к УФ-лучам в более чем 90% случаев начинается восстановление пигментации. Более проблемной является кожа лица, привыкшая к ультрафиолету. Но при прохождении продолжительного курса из 30-40 процедур можно добиться репигментации более 70% кожи. Эффективность фототерапия витилиго зависит и от длительности заболевания. Лучше всего УФ-лечению поддаются очаги с периодом существования до 3-4 лет.
Фототерапия парапсориаза
Проявления этой группы дерматозов похожи на обыкновенный (вульгарный) псориаз. Это позволяет применять аналогичные методы лечения ультрафиолетом 311 нанометров с гарантированной безопасностью процедур. Эффективность фототерапии парапсориаза зависит от количества и размера бляшек. Но в целом достичь результата ультрафиолетового облучения можно в более чем 90% случаев с достижением стойкой ремисии на протяжении 1-2 лет. Таким высоким показателям способствует и то, что локализуются очаги поражения на тех участках тела, где кожа максимально восприимчива к УФ-лучам. Например, мелкобляшечные высыпания проявляются на бедрах и верхних конечностях, а крупнобляшечные – на животе и боковых поверхностях. Фототерапия парапсориаза этих чувствительных зон позволяет не превышать стандартную дозу и не увеличивать продолжительность УФ-облучения кожи.
Фототерапия атопического дерматита
Нейродермит относится к тем заболеваниях кожи, которые стихают с увеличением солнечных дней в году и обостряются в зимние месяцы. Однако для безопасного и эффективного лечения используется не естественный, а искусственный ультрафиолет, который легче дозировать. В среднем значительного улучшения фототерапия атопического дерматита позволяет добиться в 70% случаев, а у одной трети пациентов достигается клиническое выздоровление. Ученые определили механизм действия фототерапии нейродермита и доказали ее антибактериальный эффект. Было обнаружено, в формировании воспалительного процесса ведущую роль играют T-лимфоциты. Узкополосное облучение заметно снижает их количество в эпидермисе, что позволяет применять его и при среднетяжелых формах этого заболевания. Фототерапия атопического дерматита часто проводится в комплексе с местным лечением мазями.
Фототерапия себорейного дерматита
Метод локального УФ-облучения рекомендован при типичной локализации очагов поражения. Чаще всего – это волосистая часть головы и лоб. Доказано, что под действием узкополосного излучения 311 нм сокращается количество провоспалительных цитокинов, которые поддерживают воспаление и патологический иммунный ответ. Одновременно увеличивается содержание противовоспалительных цитокинов, которые тормозят эти процессы. Так можно коротко описать действие фототерапии себорейного дерматита. При ее использовании в качестве монометода результативность лечения составляет 70%. Для повышения эффективности фототерапия себорейного дерматита проводится в комплексе с противогрибковыми средствами и витаминами. Есть данные, что при такой комбинации эффект достигает 90%! Ремиссии длится до года, но курсы облучения 311 нм можно повторять.
Фототерапия экземы
Узкополосное UVB-излучение 311 нм используется для лечения аллергодерматозов разных форм, включая микробную. Этот метод позволяет нормализовать клеточный и гуморальный иммунный ответ, привести в нормальное соотношение про- и противовоспалительные цитокины. Конкретные показатели эффективности фототерапии экземы привести трудно, так как каждая форма имеет свои проявления и зоны распространения. Например, истинная, роговая и монетовидная экземы начинаются на стопах и руках, кожа которых менее всего восприимчива к УФ-облучению. Это требует пересмотра дозы и времени облучения. Если говорить в целом, то фототерапия экземы может рассматриваться как лечение второй лини в комплексе с местными или лекарственными средствами. Как аллергодерматоз накладывает и некоторые ограничения: УФ-облучение при экземе не проводится людям с поллинозом.
Фототерапия отрубевидного лишая
Локальное UVB-излучение 311 нм следует проводить при поражении до 10% площади кожи. Однако до начала сеансов нужно определить оптимальную дозу облучения с врачом. Это тот случай, когда превышение дозировки или времени сильно ухудшает состояние. Даже при минимальных дозах результат будет заметен. Эффективность фототерапии разноцветного лишая повышает тот факт, что пляжный грибок не поражает ладони и подошвы. Именно эти зоны максимально устойчивы к ультрафиолету. Характерной локализацией пятен является тело (спина, грудь, плечи), где УФ-излучение демонстрирует наилучшие результаты. Нужно помнить, что это грибковое заболевание, поэтому лечением первой линии должны быть противогрибковые средства. Фототерапии отрубевидного лишая рассматривается как метод усиления действие лекарств и способ повысить результативность базового лечения.
Фототерапия грибовидного микоза
Лечение первичной Т-клеточной лимфомы кожи ультрафиолетом проводится до начала формирования опухоли. Обнаружено, что узкополосное UVB-излучение 311 нм запускает процесс программируемой гибели (апоптоза) лимфоцитов, уменьшает выработку провоспалительных цитокинов и увеличивает продукцию противоспалительных цитокинов. Аналогичные процессы запускаются и при лечении ультрафиолетом других кожных заболеваний. Но при фототерапии грибовидного микоза первостепенным становится и ее антипролиферативное действие, то есть способность тормозить размножение опухолевых клеток. Наибольшую результативность фототерапия грибовидного микоза демонстрирует на начальной стадии с пятнистыми высыпаниями. Ремиссия достигается в 90% случаев. Может применяться и на втором этапе при бляшечной форме как альтернатива ПУВА-терапии.
Фототерапия гнездовой алопеции
В лечении заболеваний мультифакторной природы, к которым относится и очаговая алопеция, локальное UVB-излучение 311 нанометров считается одним из самых эффективных методов. Причины облысения могут быть разными, но фототерапия гнездовой алопеции может рассматриваться как метод выбора. Ученые признали аутоиммунный характер гнездового облысения. А это значит, что при УФ-облучении будут задействованы те же терапевтические механизмы, что и при псориазе, парапсориазе, витилиго и грибовидном микозе. Фототерапия очаговой алопеции тормозит атипичную иммунную реакцию клеток, которые начинают атаковать волосяные фолликулы. После нормализации иммунного ответа восстанавливается рост волос. После отмены ПУВА часто наблюдаются рецидивы. Фототерапия 311 нм не имеет эффекта отмены и после курсе 30-40 процедур дает высокий результат, вплоть до 90-95%.
Домашняя фототерапия кожных заболеваний
Узкополосное UVB-облучение 311 нанометров – единственный метод УФ-лечения кожи, который может проводиться самостоятельно. Для максимальной безопасности нужно соблюдать дозу и время воздействия ультрафиолета, а также пользоваться только сертифицированными приборами для фототерапии. Именно такое медицинское оборудование выпускает в России компания Хронос. Для домашних курсов фототерапии предназначены стационарный облучатель Ультрамиг-311 и ручная расческа Ультрамиг-311Р. Стационарная модель вдвое мощнее и позволяет охватывать большую площадь кожи. Облучатель-расческа Ультрамиг-311Р используется для фототерапии заболеваний кожи головы или лица. Прибор удобно держать в руке и направлять под разным углом. Ультрафиолетовые облучатели Ультрамиг продаются на официальном сайте производителя с бесплатной доставкой по РФ.

Фототерапию, или лечение кожных заболеваний ультрафиолетом, стали практиковать благодаря известным целительным свойствам солнечных УФ-лучей. Гелиотерапия – один из самых древних способов улучшения состояния кожи. Давно доказано, что прием солнечных ванн облегчает состояние больных при различных дерматологических патологиях. Однако природный ультрафиолет несет в себе как лечебные, так и вредные части спектра. Только умеренная гелиотерапия действует положительно, не вызывая опасных последствий. Фототерапия основана на применении ультрафиолета от искусственных источников. Это специальные лампы, установленные в УФ-кабинах, стационарных и ручных облучателях. Главное условие – использование контролируемого, дозируемого и безопасного облучения.
Методы лечения кожных заболеваний ультрафиолетом
В современной дерматологии практикуются три методики: 1) длинноволновая ПУВА-терапия (UVА-лучи 320-400 нм); 2) широкополосная средневолновая селективная терапия (UVВ-лучи 280-320 нм); 3) узкополосная средневолновая фототерапия (UVВ-лучи 311 нм). Общей целью терапевтического облучения является воздействие ультрафиолета на клеточном уровне для подавления избыточного синтеза ДНК, блокировки роста и деления пораженных клеток.
– PUVA-терапия применяется в лечении кожных заболеваний ультрафиолетом при тяжелых формах и большой площади поражения. Проводится со специальной аппаратурой. Требует приема (применения) фотосенсибилизаторов для активизации действия УФ-лучей, которые достигают дермы. Обладая высокой проникающей способностью, часто вызывают побочные эффекты и отсроченные реакции. Почти 50% UVА-лучей доходят до сосочкового и сетчатого слоев, впоследствии вызывая фотостарение, развитие фоточувствительности и нарушение кератинизации. При долгом воздействии начинаются усиленная пигментация, разрушение структуры, нарушение микроциркуляции сосудов и злокачественное перерождение клеток.
– Средневолновая UVВ-терапия показана при средних и легких формах кожных заболеваний. Лучи проникают неглубоко – только в эпидермис, достигая его шиповатого слоя. Около 90% из них блокируются верхним роговым слоем, снижая их разрушающее воздействие. Не запускают в клетках процесса фотостарения. Однако широкополосные лучи при селективной терапии затрагивают и здоровые участки кожи. «Золотым стандартом» в дерматологии признано лечение кожных заболеваний ультрафиолетом 311 нанометров узкого спектра. Воздействует локально только на очаги воспаления. При курсовом облучении оказывает на кожу выраженный терапевтический эффект без отсроченных реакций и серьезных побочных эффектов. Этот метод фототерапии признан самым безопасным как для взрослых, так и для детей от 7 лет.
Какие заболевания кожи лечит ультрафиолет 311 нм?
• Лечение псориаза. Узкополосная средневолновая фототерапия успешно применяется при таких формах, как бляшечная, ладонно-подошвенная, экссудативная, точечная, пустулезная. Подходит для лечения псориаза на голове, лице, конечностях и на других участках тела.
• Лечение витилиго. УФБ-терапия практикуется на разных стадиях пигментной аномалии кожи. По результативности близка к ПУВА-методу, но без побочных эффектов. Лечение витилиго ультрафиолетом в той или иной степени восстанавливает пигментацию у 80% пациентов.
• Лечение атопического дерматита. УФ-лучи избирательно воздействуют на иммунитет кожи. Активно участвуют в индукции апоптоза клеток и купируют воспаления. Ультрафиолет в лечении нейродермита останавливает процесс бесконтрольного деления пораженных клеток.
• Лечение себорейного дерматита. Положительное воздействие ультрафиолета в лечении кожных заболеваний ощущается уже после 10-12 процедур. При неосложненных формах себорейной экземы УФ-облучением можно достичь длительной клинической ремиссии на годы.
• Лечение отрубевидного лишая. Для воздействия на колонии грибков, вызывающих это заболевание, раньше применяли облучение кварцевыми лампами. Сейчас используется безопасное наружное лечение разноцветного лишая ультрафиолетом 311 нанометров.
• Лечение грибовидного микоза. Фототерапия обычно используется на начальных этапах развития кожной Т-клеточной лимфомы. Лечение грибовидного микоза ультрафиолетом проводится на доопухолевой стадии, так как после уже требуются более радикальные методы.
• Лечение очагового выпадения волос. При большой площади облысения чаще прибегают к ПУВА или селективной терапии. А основной метод лечения очаговой алопеции – ультрафиолет 311 нанометров. Наиболее эффективен при нерубцовой форме с частичным облысением.
УФ-облучатели для лечения кожных заболеваний
Компания «Хронос» – ведущий российский производитель ультрафиолетовых облучателей для медицинского и домашнего применения. Для УФБ-терапии выпускаем линейку приборов «Ультрамиг» с узкополосными лампами Philips 311 нанометров. Медицинским учреждениям предлагаем купить стационарные УФ-облучатели. Применяются для лечения псориаза, дерматита, экземы, витилиго, грибовидного микоза, отрубевидного лишая и алопеции. Оснащаются несколькими лампами и позволяют облучать обширные участки кожи. Для домашней фототерапии рекомендуем заказать ручные облучатели «Ультрамиг» – компактные и легкие УФ-расчески с одной лампой. Предоставляем подробную инструкцию и информацию о приборах, обеспечиваем доставку по России и выполняем бесплатный гарантийный ремонт.

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Читайте также:

