Купероз при атопическом дерматите
Обновлено: 29.04.2024
Что такое купероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тюлис Галины Геннадьевны, дерматолога со стажем в 27 лет.
Над статьей доктора Тюлис Галины Геннадьевны работали литературный редактор Маргарита Тихонова , научный редактор Динар Сафин и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Купероз — это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий — сосудистых звёздочек или сеточек [1] .
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
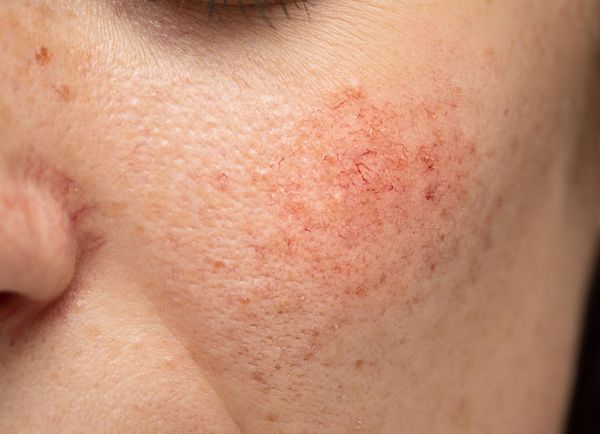
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
-
— основная причина развития купероза;
- физиологические гормональные изменения — в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5] ;
- сердечно-сосудистые заболевания ( артериальная гипертензия и атеросклероз );
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника , болезни печени и поджелудочной железы); и наследственные аутоиммунные заболевания (болезнь Стерджа — Вебера, синдром Луи — Бар, болезнь Рандю — Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы :
- вредные привычки ( курение , злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще — на лице: в области крыльев носа, лба, подбородка и щёк [9] . Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
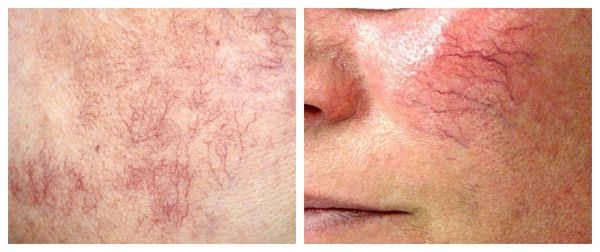
Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами [2] .
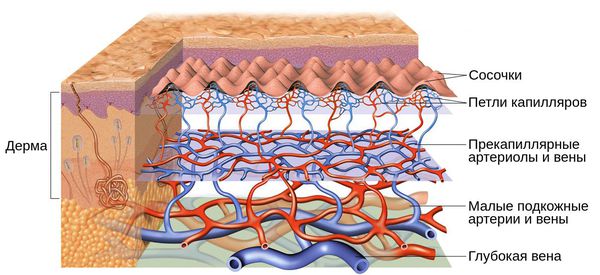
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2] . Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
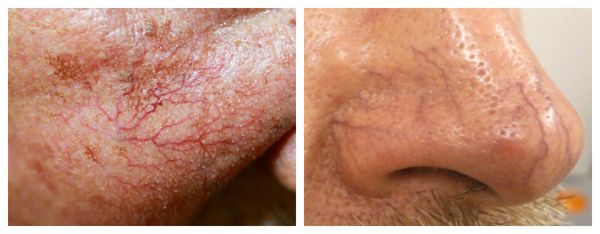
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.

Классификация и стадии развития купероза
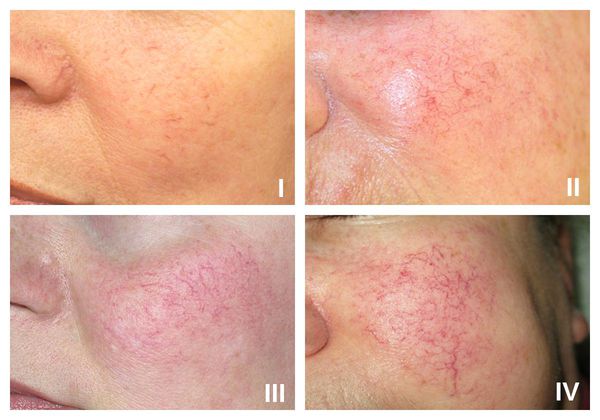
В рамках розацеа выделяют четыре стадии купероза:
- I стадия — начало болезни. Отмечается периодические ощущения "приливов". Кожа краснеет на щеках, иногда на туловище, руках и кистях [6] . На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза — преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8] . В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3] .
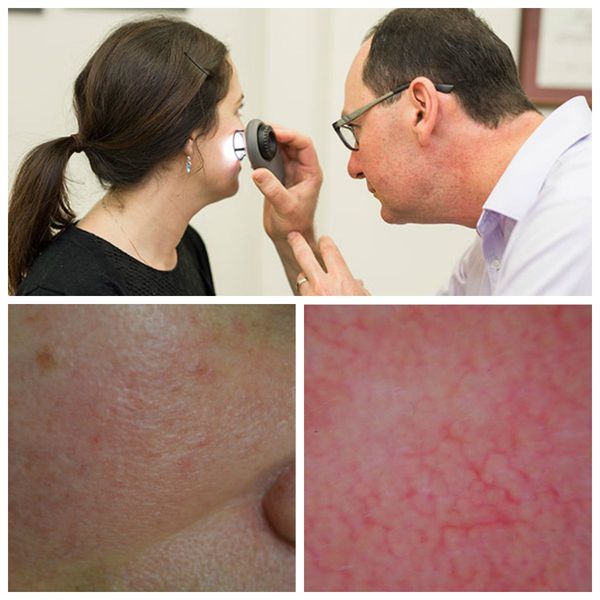
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза :
- общий анализ мочи (ОАМ) — делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой — позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови — также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон — обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин ), таблеток Аскорутин , а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5] .
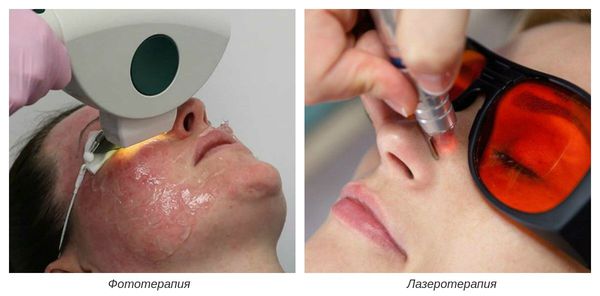
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10] .
- Электрокоагуляция — удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия — восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия — сужение сосудов под воздействием лазерного луча [4] . Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы "запаивает" сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия — введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1] . Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11] .
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5] .
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10] .
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К — в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С — в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D — в молочных продуктах;
- Омега-3 — в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10] .
На сервисе СпросиВрача доступна консультация дерматолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Алена, добрый день. Вы правильно сделали, что засомневались в лечении. Это, действительно, периоральный дерматит и топические стероиды, в том числе фуцикорт, противопоказаны!
Применяйте косметику для чувствительной кожи6 Сенсибио (Биодерма), толеран\Розалиак (Ля рош-Позе).
Для лечения Скинорен гель 15% 2 раза в сутки до 2х месяцев. Мочжно сочетать с метрогилом (утро\вечер). не применять фторированные пасты, пересмотреть декоративную косметику в плане возможных провокаций ПО

Скинорен на очаги. Содержит азелаиновую кислоту. У нее множество действий, можете подробнее посмотреть в инструкции. Азелаиновая кислота наряду с метронидазолом входит в препараты первой линии для лечения периорального дерматита

Здравствуйте! По фото похоже на периоральный дерматит. На период лечения, необходимо прекратить использование очищающих и увлажняющих косметических средств, декоративной косметики, фторированных зубных паст. По режиму: исключить горячие бани, сауны, ванны, всё, что может разогревать лицо, горячие напитки, пищу, острые и солёные блюда. Наружно метронидазол, 1% крем 2 раза в день в течение 8 недель. Или наружно крем Такропик 2 раза в день наружно в течение 4-8 недель. При применении возможно появление жжения, можно наносить средство охлажденным для уменьшения данного эффекта. Исключить применения всех косметических средств, кроме увлажняющих аптечных (ла рош позе розалиак, толеран ультра, сенсебио, cerave). Для умывания можно использовать линейку толеран ла рош позе.
Развитию периорального дерматита способствует наличие следующих
факторов: использование глюкокортикостероидов (поэтому они вам противопоказаны) и лекарственных препаратов, их содержащих,клещи рода Demodex,использование косметических препаратов (увлажняющие, очищающие,
солнцезащитные средства), обладающих окклюзивным эффектом,использование фторсодержащих зубных паст, ультрафиолетовое облучение
Фоном для развития периорального дерматита могут являться: прием
контрацептивных препаратов, беременность, нарушение барьерной функции кожи.

Здравствуйте! Гормональные мази отмените.
При периоральном дерматите они противопоказаны.
Наружно охлаждённый элидел. Может немного давать пощипывание. И розамет.
Днём обязательно солнцезащитный крем
Уход специальный : cetaphil pro для чувствительной кожи, bioderma sensibio, rozaliac la Roche-posay.
Избегать высоких температур, солнца, фторированные зубных паст, косметику с кислотами

Здравствуйте, при периоральном дерматите наружные стероиды противопоказаны . Наружно используйте крем Скинкап
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Добрый день. Смените Элидел на крем скин кап, используйте косметику для чувствительной кожи ля рош позе крем kerium ds гель для умывания rosaliac. У вас нарушена барьерная функция кожи, её нужно восстанавливать. Чем распределяете тональное средство?
Кристина, сейчас тональным кремом не пользуюсь, но вообще пальцем. У меня есть крем сенсадерм, может он подойдёт? Просто боюсь мазать удодовую косметику, так как мне тогда сказали, что это противопоказано совсем. На последнем фото не дерматит получается? Если его не надо элиделом мазать

Дерматит, конечно, но возможно он смешанной природы и тогда тут лучше сработает скин кап. Гормоны на лицо вы не хотите, хотя если честно, буквально 3 - 4 дня тридермом не навредят. Но как альтернатива все таки скин кап. Сенсадерм неного не то. Лучше конечно тот, что я вам рекомендовала
Кристина, мне ещё тогда второй дерматолог посоветовала локобейз рипеа, это что-то из серии, что мне сейчас надо? Я его просто тоже не использовала. Как долго это обычно проходит? И как понять что прошло, просто вот оно все исчезло, и вот появилось на другом месте снова

Периоральный дерматит поро сложно поддаётся лечению, если будете следовать рекомендациям, ситуация стабилизируется довольно быстро. Нет не надо тот, что вам рекомендовали, лучше тот, что пишу я
Он специализированный
Кристина, и что в какой дозировке мазать? Уходовая косметика обязательна? Просто крема дорогие, если я их куплю позже, будет в них смысл?

Да, конечно, у ходовая косметика обязательно нужна для поддержания защитного барьера кожи. Скин кап крем 0,2 ‰ 2 раза в день недели 3

Обязательно исключить средства содержащие спирт, гели для умывания сущащие. Мылом лицо не умывать, желательно использовать средства для чувствительной кожи.
Кристина, вы выше упоминали гормональный крем, вы считаете, что он будет более эффективен? Если да, то можете по нему тоже дать рекомендации и какие могут быть риски
Кристина, и вот этот крем уходовый, написано, что он предотвращает появление в течении 6 недель, это значит, что через 6 недель оно сново вылезет?



Моё мнение. 3 дня тридерм, потом скин кап до исчезновения симптомов и все время уходовый крем ?? можно ещё обратиться к гастроентерологу для обследования микробиоты, может у вас дрожжевая флора преобладает и отсюда проявления на коже
Кристина, а в чем разница между CICAPLAST BAUME B5 и тем что вы мне порекомендовали? Просто он сильно по цене приятнее. Но, если есть сильна разница, то на здоровье не жалко

Цикапласт бальзам выступает как защитное средство, тоже хорош, соглашусь с коллегой. Кериум дс в себе несёт ещё и противомикроьный компонент, потому он конечно был бы лучше, по моему мнению

Умываться я бы рекомендовала чем то типа ля рош позе розалиак. Для кожи склонной к покранеснию в общем. Кстати, этих средств хвататет очень надолго, поэтому цена конечно же тут себя окупает за счёт экономичности

Здравствуйте! Для лечения периорального дерматита можно использовать Цикопласт бальзам ( Лярош Позэ), он не содержит в своем составе гормона. Используйте для умывания гипоаллергенные средства без отдушек и консервантов, помады, блески для губ. Исключить из питания острые, соленые, копченые, жареные блюда, продукты с красителями и консервантами.
Регина, не спровоцирует ли данный крем повторное проявление? Просто первоначальный врач, строго настрого запретил какие либо удодовые средства. Так как оно лишь маскирует, а потом ещё хуже будет


Можете Элидел убрать, начать использовать данный крем 2 раза в день. Спокойно можно использовать 1 месяц без перерыва и дольше.

Здравствуйте Олеся.
Периорального дерматита на фото не вижу.
Есть только лёгкое покраснение кожи.
Тридерм и Скин-кап в этой ситуации применять не надо.
А вот уходовую косметику использовать обязательно.
Я бы порекомендовал крем Толеран ультра 2 раза в день длительно.
Михаил, спасибо большое, я тоже думала, что там уже лечить то нечего, хотела спросить какой все таки лучше по вашему мнению, CICAPLAST BAUME B5, KERIUM DS CREME или толеран ультра. И получается, мне все время пользоваться этим средством? Элидел отменить? Можно ли пользоваться тональным кремом и косметикой декоративной? Когда можно считать, что дерматит прошёл?

Кожа и предпочтения у всех людей разные. Поэтому какое выбрать средство решать Вам. Они все хорошие и их применение будет правильным в этой ситуации. Попробуйте одно из них. Не понравится - возьмете другое.
Уходовые средства необходимо использовать длительно. Косметикой пользоваться можно. Прошел дерматит или нет решается по внешним проявлениям.

Здравствуйте! Рекомендую A -derma крем восстанавливающий дермалибур или топикрем ЦИКа успокаивающий или цикапласт бальзам 2-3 раза в день на высыпания, в течение 2-3 недель. Остаточные явления периорального дерматита, необходима уходовая косметика. Для умывания тоже использовать аптечные серии для чувствительной кожи.

Здравствуйте, по фото на данный момент периорального дерматита нет. Возможно, есть небольшие явления ангулярного хейлита с вовлечением кожи периоральной зоны. Лечить такое гормонами или ИК не вижу смысла, здесь вполне будет достаточно препарата с цинком (Скин-кап, Цинокап, Циновит) и уходовых средств. Я бы еще рекомендовал месячный курс поливитаминов и общий анализ крови для исключения анемии.

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение

АКД к косметическим средствам встречается и у людей, уже имеющих другие дерматозы, за клиническими проявлениями которых аллергию можно не рассмотреть и продолжать стандартное лечение, которое в этом случае не будет приносить ожидаемого облегчения.
В недавнем исследовании китайских дерматологов проведены тесты на определение контактных аллергенов среди китайских женщин с розацеа, у которых присутствовали или отсутствовали клинические подозрения на АКД [5]. К симптомам, вызывающим подозрение, относились следующие:
- увеличение выраженности эритемы или появление новых очагов розацеа, с локализацией в месте контакта с косметикой или за его пределами;
- возникновение или усиление зуда после использования косметики;
- сохранение обоих признаков как минимум неделю после прекращения использования косметических средств при исключении действия других факторов, способных их спровоцировать, таких как пребывание на солнце, горячая ванна и использование топических лекарств от розацеа.
Среди 1267 женщин с розацеа, обратившихся за медицинской помощью в стационар на протяжении 2019 года, были отобраны репрезентативные группы добровольцев: 122 пациенток с подозрением на АКД (средний возраст 37,5 ± 16,6 лет) и 145 без признаков АКД (средний возраст 38,2 ± 15,4 года). Также была набрана соответствующая участницам группа контроля из 100 здоровых женщин (средний возраст 37,9 ± 16,7 лет). Статистической разницы в отношении распределения очагов розацеа, возрастного распределения, индекса массы тела, этнической принадлежности, образования, профессии, образа жизни и привычек ухода за кожей между тремя группами не было. Однако у пациенток с симптомами АКД отмечалась большая длительность заболевания, более высокая доля офтальморозацеа и большая частота зуда.
У всех участниц выполнялись патч-тесты с 20 аллергенами. Положительная аллергическая реакция как минимум на один аллерген была зафиксирована у 85,2% пациентов с подозрением на АКД и у 33,8% и без подозрения, а также у 27,0% здоровых участниц. В группе с АКД 29 (23,8%) участниц реагировали только на 1 аллерген, 28 (22,9%) — на 2 аллергена и 47 (38,5%) — на 3 и более. Большинство участниц с розацеа из группы без признаков АКД и контрольной группы, давших положительные аллергические реакции, также реагировали более, чем на 1 аллерген.
Большинство реакций происходило на 3-й день.
Наиболее частыми аллергенами у страдающих розацеа женщин, имеющих признаки АКД, были следующие:
- метилхлоризотиазолинон/метилизотиазолинон (28,7%);
- гидропероксид линалоола (27,1%);
- смесь ароматизаторов I (21,3%);
- метилизотиазолинон (17,2%);
- гидропероксиды лимонена (16,4%);
- формальдегид (14,8%);
- масло перуанского бальзама (13,9%);
- прополис (10,7%).
Также отмечалась положительная корреляция между общей частотой аллергических реакций и появлением кожного зуда.
Авторы отмечают, что чувствительность к некоторым ингредиентам у пациентов с розацеа оказалась значительно выше, чем в среднем по популяции. Возможно, это связано с характерным более низким порогом чувствительности у данных пациентов.
Также они подчеркивают, что в исследовании есть много ограничений. Во-первых, в специализированную клинику обычно обращаются пациенты с более тяжелыми формами заболевания, поэтому это может не отображать в целом ситуацию по розацеа. Кроме того, не всегда легко отличить ирритантный КД от аллергического. Также в работе не принимали участие мужчины.
Однако авторы в любом случае обращают внимание на то, что в ряде случаев возможное обострение розацеа на самом деле может представлять собой АКД на косметические средства. И поскольку пациентки с розацеа имеют большую склонность к развитию аллергических реакций, то специалистам следует не забывать выполнять аллергопробы.
Читайте также:

