Красный волосяной лишай как его лечить
Обновлено: 28.04.2024
Фолликулярная форма красного плоского лишая (плоский волосяной лишай, декальвирующий плоский лишай) - одна из наиболее частых причин развития рубцовой алопеции волосистой части головы. По данным В.Г. Корнишевой и Г.А. Ежова (2012) в 90% случаев псевдопелада Брока вызвана красным плоским лишаем. Поражение волосистой части головы может быть изолированным, а также сочетаться с нерубцовой алопецией в области подмышечных впадин и лобка, а также фолликулярными папулами на коже туловища и конечностей (синдром Литтла-Лассюэра-Пиккарди) (Скрипкин Ю.К., Мордовцев В.Н., 1999). Не всегда бывает представлена вся триада, но два симптома встречаются наиболее часто: фолликулярные папулы на коже и рубцовая алопеция волосистой части головы (С.И. Довжанский С.И., Суворов А.П., 1976). Большинство ученых относят заболевание к атипичным формам красного плоского лишая, что подтверждается характерными патоморфологическими изменениями.
Под нашим наблюдением находились 11 пациентов с фолликулярным декальвирующим красным лишаем, 10 женщин и 1 мужчина. Средний возраст заболевших был 49,3 лет. Длительность заболевания в среднем составляла 3,8 года. У одной больной очаги выпадения волос появились во время беременности, другая пациентка связывает возникновение заболевания с началом менопаузы, одна – с ошибочным приемом внутрь раствора хлорной извести. Из сопутствующих заболеваний у 7 больных регистрировались заболевания желудочно-кишечного тракта (хронические гастрит, холецистит, панкреатит, рефлюкс-эзофагит), у 5 – артериальная гипертония, у 4 обследованных имелась гипофункция щитовидной железы, у 2 – сахарный диабет 2 типа. Ранее 4 пациента не лечились, остальные использовали только местную терапию (д´арсонваль волосистой части головы, масла, шампуни от выпадения волос), без особого эффекта.
При осмотре на коже волосистой части головы, преимущественно в теменной области, у всех пациентов наблюдались очаги облысения округлой и причудливой формы, диаметром от 1 до 3 см, сливающиеся друг с другом. Кожа в этих участках была гладкая, блестящая, устья волосяных фолликулов отсутствовали, у большинства больных по периферии очагов алопеции отмечалась гиперемия с нечеткими границами и имелись отдельные мелкие фолликулярные и перифолликулярные плоские папулы красного цвета и у 2 больных - желтоватые мелкие пятна. У 3 пациентов волосы по периферии участков алопеции легко эпилировались вместе с некротизированной внутренней корневой оболочкой. У 3 обследованных женщин мы наблюдали алопецию в области подмышечных впадин и лобка. У 1 мужчины на коже передне-боковой поверхности голеней выявлены фолликулярные папулы красного цвета, на поверхности более свежих элементов имелись роговые шипики, часть папул была экскориирована и располагалась линейно на месте расчесов. У 2 человек на коже боковой поверхности плечей отмечались мелкие шиповидные узелки без видимых воспалительных явлений. Мелкие плоские блестящие папулы розового цвета с фиолетовым оттенком имелись на коже поясницы у 1 женщины и в области лучезапясного сгиба - у мужчины. Типичная форма красного плоского лишая на слизистой щек имелась у 3 больных. Субъективно 5 пациентов беспокоил зуд в области высыпаний, 3 – чувство жжения.
Дерматоскопическая картина участков поражения на коже волосистой части головы характеризовалась белым перифолликулярным гиперкератозом, устья волосяных фолликулов в очагах алопеции не определялись. При гистологическом исследовании биоптатов в участках алопеции выявлены атрофия эпидермиса, сглаженность эпителиальных выростов, по периферии очагов фолликулярный гиперкератоз, гипергранулез, у нижнего полюса фолликула и вокруг волосяного мешочка отмечался густой лимфо-гистиоцитарный инфильтрат, клетки которого проникали в наружное корневое влагалище. В дерме определялись периваскулярные инфильтраты и отдельные участки характерной инфильтрации лимфоидными клетками верхних отделов дермы.
В составе комплексной терапии, наряду с препаратами, улучшающими микроциркуляцию (пентоксифиллин), витаминами группы В и топическими кортикостероидами в форме лосьона и крело, был использован отечественный селективный иммуносупрессор Тимодепрессин. Препарат вводился ежедневно внутримышечно по 2 мл в течение 10 дней двумя циклами с интервалом в 10 дней. Отмечен регресс гиперемии в очагах поражения в среднем на 5,2 день, тест натяжения волос стал отрицательным на 6,1 день, значительное уплощение и побледнение окраски папул на волосистой части головы и туловище наблюдалось к концу первого цикла введения Тимодепрессина у всех пациентов. К окончанию второго цикла у 9 больных папулезные высыпания на волосистой части головы и у 2 на туловище разрешились, у 2 человек сохранялись единичные бледно-розовые элементы на коже головы. Субъективные жалобы в виде зуда и жжения купировались на 7,8 день.
Таким образом, включение в состав комплексной терапии больных плоским волосяным лишаем Тимодепрессина позволило достичь выраженного клинического эффекта. Побочных эффектов и осложнений в процессе лечения не выявлено.
Выходные данные: Бабушкина М.В., Загртдинова Р.М., Лоншакова Т.М. Рубцовая алопеция волосистой части головы при красном плоском лишае.
Тезисы XXXI научно-практической конференции Рахмановские чтения.
Распространенное заболевание среди подростков и молодых людей.По данным нескольких источников волосяной лишай встречается среди 50-80% детей и подростков и почти у 40% взрослых.Появляется в раннем детском возрасте, пик клинических проявлений отмечается в период полового созревания. Женщины страдают несколько чаще, чем мужчины.Отмечается ухудшение состяния в сухую погоду и в зимнии месяцы.Различают:
- идиопатический волосяной лишай;
- наследственную форму (аутосомно-доминантный тип с вариабельной пенетрантностью гена, сообщается о частичной моносомии в коротком плече хромосомы 18 );
- три клинических варианта наследственной формы;
- кератоз фолликулярный шиповидный декальвирующий Сименса;
- надбровную ульэритему;
- червеобразную атрофодермию;
Этиология и патогенез до сих пор полностью не ясны.В результате каких-либо причин образуются пробки из-за избытка кератина, возможно, из-за дефекта адгезии корнеоцитов, в фолликулярном отверстии, что препятствует появлению новых волос. Волосы могут врастать и приводить к перифолликуллярному воспалительному ответу.
![]()
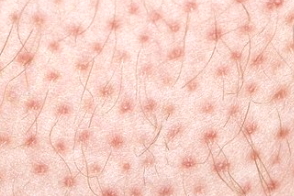
Клинически волосяной лишай характеризуется появлением многочисленных мелких папул (1-2 мм в диаметре) цвета кожи, покрытых роговыми чешуйками, локализующихся на разгибательных поверхностях конечностей, спине, ягодицах. Каждая из таких папул формируется из кератинового «тромба», перекрывающего вершину волосяного фолликула, часто по ее периферии наблюдается красный или темно-красный ореол (перифолликулярная эритема).
В результате кожа в очагах поражения часто приобретает вид гусиной (цыплячьей), на ощупь она шероховата, грубая, как наждачная бумага.Иногда заболевание бывает генерализованным и поражение охватывает туловище, разгибательные поверхности рук и ног.
Многие авторы выделяют клинические варианты волосяного лишая в отдельные нозологические формы.
Кератоз фолликулярный шиповидный декальвирующий Сименса
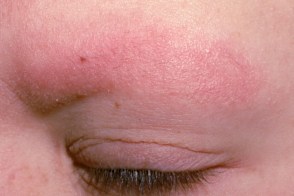
Включает патологию глаз, атрофический фолликулярный кератоз, кератодермию и ониходистрофию. Надбровная ульэритема
![]()
Характеризующееся наличием эритемы и фолликулярного гиперкератоза с преимущественной локализацией в области бровей с дальнейшим развитием поверхностных рубчиков и выпадением волос.Червеобразная атрофодермия
Отличается поражением преимущественно кожи щек. На щеках на фоне легкой эритемы формируются фолликулярные роговые узелки, оставляющие после себя сетевидную атрофию кожи. - Атопический дерматит
- Ихтиоз обыкновенный
- Эритромеланоз фолликулярный лица (эритема, гиперпигментация и волосяной кератоз в области лица),
- Синдром Грэма -Пиккарди-Литтла-Лассюэра (рубцовая алопеция, потеря лобковых и подмышечных волос и волосяной кератоз)
- Сердечно-кожно-лицевой синдром
- Синдром Нунан
- Диабет
- Синдром Дауна
- Гипертрихоз с шерстяными волосами
- Ожирение
- Олмстеда синдром
- Дефицит пролидазы
- Почечная недостаточность
- Гипервитаминоз А
- Монилетрикс
- Пахионихия врожденная
- Эктодермальная дисплазия
- Прием лекарств:системных кортикостероидов, солей лития, биологических препаратов
Диагноз ставиться на основании клинической картины и анамнеза.В редких случаях требуется биопсия, при исследовании гистологического препарата обнаруживается гиперкератоз в виде роговых пробок в устьях волосяных фолликулов, иногда - небольшой перифолликулярный инфильтрат из лимфоцитов.
У многих пациентов состояние улучшается с возрастом, но любая возрастная группа может страдать с детства до старости.Многие пациенты обращаются за лечением, как правило, по косметическим причинам, поскольку очаги пилярного кератоза чаще всего бессимптомные.Расчесы, ношение тесной одежды и применение для самолечения абразивных средств для мытья и скрабов может ухудшить состояние.Эффективного лечения в настоящее время нет.
Moretta G, De Luca EV, Di Stefani A. Management of refractory pityriasis rubra pilaris: challenges and solutions.
Лечение рефрактерного красного волосяного отрубевидного лишая: проблемы и решения
Gaia Moretta, Erika V De Luca, and Alessandro Di Stefani, Институт дерматологии, Университетская поликлиника Фонда А. Джемелли, Католический Университет Святого Сердца, Рим, Италия
Введение
Красный отрубевидный волосяной лишай (PRP) - редкое хроническое папулосквамозное заболевание с нарушением ороговения, частота которого составляет от 1 на 5000 до 1 на 50000 без гендерной предрасположенности (1).
Патогенез до сих пор неясен: была выдвинута гипотеза, что он вызван аномальным иммунным ответом на различные антигенные стимулы, такие как инфекции, травмы и злокачественные новообразования (2, 3).
Большинство случаев являются спорадическими, но были описаны семейные формы заболевания, в частности, связанные с мутациями в гене CARD . При PRP эпидермис находится в гиперкинетическом состоянии с увеличением пролиферации фолликулярных кератиноцитов.
Было высказано предположение о патогенетической роли дефицита или нарушения функции витамина А (7) или снижения сывороточного уровня ретинолсвязывающего белка, который является носителем витамина А (8), наряду с некоторыми клиническими сходствами с фринодермией (кожным проявлением дефицита витамина А) (9).
Клиническая картина
Как правило, PRP характеризуется небольшими фолликулярными папулами диаметром ~1 мм с центральной кератотической пробкой, сливающимися чешуйчатыми желто-розовыми пятнами и пальмоплантарной кератодермией.
Поражения симметричны и диффузны и появляются сначала на разгибательных поверхностях конечностей, плеч и ягодиц, обычно распространяясь каудально с возможным развитием эритродермии (1, 7).
Дифференциальный диагноз с псориатической эритродермией проводится при определении участков непоражённой кожи. Шелушение встречается часто и по характеру оно мелкопластинчатое, отрубевидное на лице и коже головы и крупнопластинчатое в нижней части тела.
Кожа на ладонно-подошвенных областях имеет тенденцию к утолщению и появлению желто-оранжевого цвета с четко очерченными границами. Иногда пациенты жалуются на лихорадку, озноб, зуд и недомогание (1, 7).
Поражение ногтей также очень часто сопровождается подногтевым гиперкератозом и желто-коричневыми пятнами (10).
Слизистая оболочка полости рта также может быть покрыта белыми пятнами и линиями: эритематозные болезненные высыпания с белыми полосами могут появляться на слизистой оболочке щек, десен и языка, имитируя признаки красного плоского лишая (11).
У взрослых поражения кожи появляются сначала на лице и волосистой части головы, распространяясь в каудальном направлении, в то время как у детей PRP обычно появляется в нижней части тела. Однако клиническая картина и эволюция PRP очень изменчивы.
Классификация
В 1980 году Гриффитс (13-15) классифицировал PRP на следующие пять типов на основе клинических особенностей, возраста начала и прогноза: классический взрослый тип I, атипичный взрослый тип II, классический ювенильный тип III, ограниченный ювенильный тип IV и атипичный ювенильный тип V.
Позже был добавлен VI тип, связанный с вирусом иммунодефицита человека (ВИЧ) (16). Классический взрослый тип I является наиболее распространенным с острым началом и составляет ~50% пациентов. Обычно это начинается с появления одного эритематозного пятна на верхней половине туловища. Последовательно кожные поражения распространяются каудально в течение нескольких недель или месяцев и могут развиться в эритродермию с типичными островками пальмоплантарного желто-оранжевого гиперкератоза. Продолжительность течения этой формы составляет ~3-4 года (13-15). Атипичный взрослый тип II, развившийся у 5% пациентов, имеет хроническое течение до 20 лет. Он характеризуется ихтиоидными поражениями, особенно на коже нижних конечностей, в сочетании с алопецией и участками экзематизации (13-15). Классический ювенильный тип III аналогичен взрослому типу I, но поражает детей (10% пациентов) и имеет более благоприятное клиническое течение, чем у взрослых, обычно наступает ремиссия через 1 год (12). Описанный ювенильный тип IV поражает детей, а также молодых взрослых (25% пациентов); развивается фолликулярный гиперкератоз и эритема, обычно только на коленях и локтях с четко очерченными границами. Пальмоплантарное поражение также характерно при этой форме, а также дорсальное поражение кистей и стоп. В большинстве случаев она остается локализованной, но может характеризоваться ремиссиями и обострениями (12, 17, 18). Атипичный ювенильный тип V встречается в первые несколько лет жизни у 5% пациентов; он хронический и характеризуется фолликулярным гиперкератозом и склеродермическими поражениями кожи верхних и нижних конечностей, в то время как эритема не выражена (13-15).
Связанная с ВИЧ форма VI похожа на тип I, с симметричной зудящей сыпью, представленной эритематозными и шелушащимися фолликулярными папулами, но она имеет более тяжелое течение и, как правило, невосприимчива к лечению.
Заметное закупоривание фолликулов является еще одной распространенной находкой при этой форме; однако другие фолликулярные проявления могут быть связаны с PRP, связанным с ВИЧ, такими как конглобатные угри, гнойный гидраденит и остистый лишай (16).
Эта классификация условная: на самом деле не всегда возможно отнести каждую форму PRP к одному типу, поскольку могут возникать промежуточные формы и переход от одного типа к другому (15).
Диагноз
Диагноз в основном клинический, основанный на вышеуказанных критериях. Однако иногда, особенно когда PRP находится в форме эритродермии, довольно трудно установить четкий клинический диагноз, и его можно ошибочно диагностировать как псориаз, фолликулярную экзему, фолликулярный ихтиоз, генерализованную реакцию гиперчувствительности, Т-клеточную лимфому и lichen planopilaris (1-7).
В последние несколько лет дермоскопия применялась и для оценки воспалительных кожных заболеваний, и она была предложена в качестве возможного дополнительного способа в клинической диагностике, позволяющей лучше дифференцировать PRP от псориаза: псориатические поражения обычно представлены равномерно распределенными точечными сосудами на светло-красном фоне, в то время как поражения при PRP представлены линейными и точечными сосудами и круглыми/овальными желтоватыми областями (19-21).
Недавно два случая PRP у взрослого и подростка были изучены также с помощью конфокальной микроскопии, которая может представлять собой дополнительный инструмент для повышения достоверности диагностики (21).
На самом деле, клинико-патологическая корреляция остается “золотым стандартом” для диагностики PRP, исключая другие дерматозы, особенно псориаз и лимфому кожи.
Типичными гистопатологическими признаками PRP, хотя и не патогномоничными, являются чередующиеся ортокератоз и паракератоз как в вертикальном, так и в горизонтальном направлениях, образующие шахматный рисунок; другими частыми находками являются гипергранулез, закупорка фолликулов, широкие сетчатые гребни, узкие дермальные сосочки и редкий поверхностный периваскулярный лимфоцитарный инфильтрат (22).
Терапия
Лечение PRP включает в себя местную и системную терапию в зависимости от распространенности и тяжести заболевания (таблица 1).
Местное лечение
Местное лечение показано при локализованных формах, таких как PRP III типа, и всегда рекомендуется также в сочетании с системной терапией при тяжелых формах для уменьшения кожных симптомов, таких как зуд и жжение (1, 23, 24).
При локализованных формах PRP основным терапевтическим выбором (23, 24) является местная терапия, включающая кортикостероиды средней и высокой активности, кератолитики, смягчающие средства и производные витамина D, такие как кальципотриол (25), третиноин и тазаротен (18, 26).
Местное лечение в сочетании с системной терапией полезно для лечения гиперкератоза и пальмоплантарной кератодермии, а также для улучшения текстуры кожи, уменьшения шелушения, эритемы и инфильтрации, в частности, рекомендовано применение кератолитиков (5-10% мочевины или 5% салициловой кислоты) и смягчающих средств (27).
Системные методы лечения
Системные методы лечения показаны при заболеваниях средней и тяжелой степени тяжести. Традиционная системная терапия основана в основном на применении ретиноидов, которые фактически рассматриваются как терапия первой линии как у взрослых, так и у детей (1, 27).
К сожалению, существуют рефрактерные случаи, которые не поддаются лечению или рецидивируют после прекращения приема препарата. В этих случаях лечение является сложным, и стандартного терапевтического протокола пока не существует.
Лечение в основном основано на отчетах о случаях заболевания или серии клинических случаев, поскольку из-за редкости заболевания никогда не проводилось контролируемых рандомизированных исследований (27).
Ретиноиды
Системные ретиноиды рассматриваются в качестве системной терапии первой линии для взрослых и детей с PRP, поскольку большинство отчетов о случаях и серий случаев демонстрируют их эффективность (27-39).
Клинический ответ на ретиноиды, как правило, проявляется через 3-6 месяцев терапии, но у некоторых пациентов требуется более длительное лечение. Наиболее часто используются изотретиноин и ацитретин, но есть некоторые данные также об эффективности алитретиноина для PRP (27-30, 35-38).
В ретроспективном исследовании Eastham и соавт. (27) все 12 пациентов, получавших ацитретин, восемь пациентов, получавших ацитретин в монотерапии в дозе 25-50 мг/сут, два пациента, получавшие ацитретин в сочетании с метотрексатом, и два пациента, получавшие ацитретин в комбинации с циклоспорином, сообщили о частичном или значительном улучшении во время лечения.
В проспективном исследовании изотретиноин (2 мг/кг/сут) применялся у 45 пациентов с PRP , и после 4 недель терапии у 28 (62%) пациентов наблюдалось значительное улучшение (29).
В другом ретроспективном исследовании, включавшем 15 пациентов, получавших изотретиноин (в основном 40 мг два раза в день), у 10 (67%) пациентов был полный клиренс в среднем в течение 25 недель (16-44 недель), и только у трех пациентов наблюдалась рефрактерность к лечению (30).
В клинической практике рекомендуемая дозировка изотретиноина для взрослых с PRP составляет 1 мг/кг/сут, в то время как ацитретин используется в дозировке 0,5–0,75 мг/кг/сут. Однако высокие дозы ретиноидов плохо переносятся из-за частых кожно-слизистых побочных эффектов.
Наиболее частыми побочными эффектами ретиноидов являются сухость кожи и слизистых оболочек, гиперлипидемия, повышение уровня трансаминаз и нарушение зрения или оссификации.
У детей ретиноиды могут вызывать гиперостоз и преждевременное закрытие эпифиза, особенно детей в препубертатном возрасте, получавших высокие дозы. Кроме того, ретиноидов следует избегать женщинам детородного возраста из-за их тератогенного эффекта: следует избегать беременности во время и в течение 3 лет после лечения ацитретином и во время и в течение 6 недель после терапии изотретиноином.
Из-за редкости заболевания и отсутствия стандартизированных исследований отсутствуют согласованные данные о продолжительности лечения, риске рецидива при прекращении лечения или необходимости в поддерживающем лечении.
Фототерапия
Доказано, что ультрафиолетовая фототерапия B (UVB) и псорален-ультрафиолетовая терапия A (PUVA) являются успешным способом лечением у некоторых пациентов, страдающих PRP (39, 40), хотя реакция на свет довольно вариабельна. И наоборот, у некоторых пациентов были описаны обострения PRP (8, 41, 42).
Сообщалось, что ацитретин используется в качестве комбинированной терапии с узкополосным УФ-излучением (43), ультрафиолетовым излучением A1 (UVA1) (44) и PUVA (28).
В недавнем отчете о случае PRP у детей было доказано, что фототерапия узкополосным УФ-излучением была успешной после 2 месяцев лечения в сочетании с местными смягчающими средствами, кремом с гидрокортизоном и кальципотриеном, достигая >90% клиренса (45).
Метотрексат
Метотрексат является альтернативным вариантом лечения PRP в качестве средства второй линии (27, 34). В ретроспективных исследованиях была отмечена эффективность еженедельных доз 5-25 мг. Другое ретроспективное исследование продемонстрировало благоприятный ответ у 8/14 пациентов с PRP I типа: средняя продолжительность лечения составила 6 месяцев (от 1 до 12 месяцев) (30).
Другое ретроспективное исследование продемонстрировало эффективность метотрексата в сочетании с ретиноидом, несмотря на повышенный риск гепатотоксичности (33). В другом исследовании, включавшем пять пациентов, было доказано, что метотрексат, рефрактерный к ретиноидам, эффективен (34).
Желудочно-кишечные расстройства является частым побочным эффектом. Дополнительными серьезными побочными эффектами, которые всегда следует проверять, являются панцитопения, гепатотоксичность и пневмонит. Кроме того, его следует избегать женщинам детородного возраста из-за его тератогенного эффекта.
Другие иммунодепрессанты
В частности, циклоспорин можно считать приемлемой терапией для пациентов, которые не реагируют на ретиноиды или метотрексат, и может использоваться как у взрослых, так и при ювенильной формах. Кроме того, эфиры фумаровой кислоты могут быть альтернативным вариантом (51).
Биологические препараты
Учитывая клиническое и гистологическое сходство между псориазом и PRP, все биологические препараты, одобренные для лечения псориаза, также использовались при лечении рефрактерных форм PRP или у пациентов, резистентных или имеющих противопоказания при стандартных системных методах лечения (27, 34).
Поскольку патогенез PRP все еще не ясен, было выдвинуто предположение, что TNF-альфа является ключевым цитокином (52).
Совсем недавно ингибиторы пути IL-23/IL-17 также успешно применялись при PRP, и у пациентов с PRP были обнаружены повышенные уровни IL-17, что дает обоснование для применения этих новых методов лечения (53).
Однако клинический опыт применения биологических препаратов при лечении PRP ограничен отчетами о случаях, а серии случаев и многоцентровые рандомизированные клинические испытания не проводились из-за низкой частоты PRP.
Напротив, также наблюдаются случаи PRP, невосприимчивых к биологическим препаратам, хотя о них редко сообщается, как например, недавно описано в случае PRP IV типа, резистентного к ингибиторам анти-ФНО-альфа и ИЛ-23 (54).
Анти-ФНО-альфа (инфликсимаб, этанерцепт и адалимумаб)
За последние 10 лет ретроспективные исследования и отчеты о случаях показали, что анти-ФНО-альфа-препараты эффективны при лечении PRP как у взрослых, так и у детей (53-64).
Систематический обзор PRP I типа, включающий 15 пациентов, получавших инфликсимаб, этанерцепт или адалимумаб, показал полный ответ у 12/15 пациентов и частичный ответ у 2/15 пациентов. Только в одном случае улучшения не наблюдалось. Шесть пациентов получали анти-ФНО-альфа в качестве монотерапии, в то время как девять пациентов получали лечение в сочетании с ацитретином или метотрексатом (63).
В большинстве случаев ингибиторы ФНО-альфа использовались в качестве средств второй линии при рефрактерном PRP к традиционному системному лечению. В серии случаев из семи пациентов с рефрактерным началом у взрослых PRP доказал эффективность инфликсимаба (три пациента) и этанерцепта (пять пациентов), 5/7 пациентов получали комбинированную терапию низкими дозами ацитретина (0,2 мг/кг/сут).
У всех пациентов наблюдался значительный клиренс на 12-й неделе, и инфликсимаб был ассоциирован с более быстрым ответом, чем этанерцепт. Во время наблюдения только у пациента, страдающего PRP II типа, развился рецидив через 2 месяца после прекращения лечения (51).
В недавнем ретроспективном исследовании 40 пациентов с PRP, проведенном в центре третьего уровня, девять пациентов получали анти-ФНО-альфа-препараты с благоприятным ответом в течение 5-7 недель.
Несмотря на это, большинство из них получали начальную терапию другим системным препаратом (метотрексат, ацитретин или преднизон) (27).
У пациента, страдающего PRP I типа, получавшего адалимумаб и достигшего клинической ремиссии через 4 месяца, были обнаружены повышенные уровни мРНК TNF-альфа в пораженной и окружающей нормальной коже.
Этот вывод согласуется с наблюдаемой клинической ремиссией и поддерживает использование анти-ФНО-альфа для лечения PRP (64).
Ингибиторы IL-23 и IL-17 (устекинумаб и секукинумаб)
В нескольких отчетах о случаях описано применение устекинумаба при PRP I типа, рефрактерном к традиционной системной терапии или анти-ФНО-альфа-агентам (65-69).
Устекинумаб продемонстрировал выраженную и быструю эффективность в уменьшении признаков и симптомов заболевания, а также в долгосрочном контроле заболевания (69).
В недавней серии случаев у трех пациентов, страдающих рефрактерным PRP, был взят образец биопсии пораженной кожи, и была изучена экспрессия мРНК клеток, вырабатывающих врожденные провоспалительные и Т-клеточные цитокины.
Анализ экспрессии генов выявил увеличение цитокинов Т-хелперов (Th) 1 и, в частности, цитокинов Th17, таких как IL-17A, IL-22 и IL-23. У одного пациента уровни IL-17A в образцах пораженной кожи были измерены до и после лечения устекинумабом и снижены после улучшения состояния кожи.
Этот отчет о случае свидетельствует о роли оси IL-23/Th17 в PRP, предоставляя обоснование для таргетной терапии, нацеленной на этот путь в качестве варианта лечения рефрактерного PRP (53). Недавно было показано, что секукинумаб эффективен для лечения PRP в двух отчетах о случаях (70, 71).
В первом случае он был использован у пациента с PRP I типа, рефрактерным к ацитретину (70).
Во втором случае было предложено в качестве приемлемого варианта лечения рефрактерного PRP II типа, при этом улучшение эритемы и пальмоплантарной кератодермии наблюдалось через 2 недели лечения и не было рецидива после 6-месячного наблюдения (71).
Другие методы лечения
Недавний случай доказал эффективность апремиласта в лечении рефрактерного PRP: после 4 недель терапии пациент сообщил о значительном улучшении, а через 6 месяцев наблюдения у него/нее наблюдалось полное исчезновение кожных поражений (72).
Экстракорпоральная фотохимиотерапия также использовалась для лечения двух пациентов с эритродермическим PRP I типа в сочетании с системными ретиноидами и циклоспорином, с хорошими результатами (73). В другом отчете сообщалось, что случай PRP у взрослых II типа был успешно пролечен внутривенным иммуноглобулином (74).
Вывод
PRP-редкое воспалительное заболевание кожи, которое может оказать серьезное влияние на качество жизни пациентов, особенно в хронической и рефрактерной формах. Было испытано много терапевтических вариантов, но у нас нет стандартного протокола для лечения PRP.
Лечение рефрактерных форм остается сложной задачей. Биологические агенты, по-видимому, представляют собой новое эффективное лечение PRP, хотя следует провести многоцентровые рандомизированные клинические испытания, прежде чем рассматривать их в качестве варианта терапии первой линии.
Дальнейшее понимание патогенеза заболевания, возможно, позволит выявить некоторые клинические и фенотипические особенности различных форм PRP в качестве прогностических факторов, позволяющих сделать индивидуальный терапевтический выбор.
![Стригущий лишай у человека]()
Стригущий лишай представляет собой высококонтагиозное (заразное) инфекционное заболевание кожного покрова, волос или ногтей, вызываемое патогенными грибками. Инфекция может быть вызвана двумя видами грибков – Trichophyton и Microsporum. Правильное обозначение заболевания основано на наименовании вызвавшего его грибка, поэтому медики выделяют трихофитию и микроспорию.
Обе данные формы грибковой инфекции (трихофития и микроспория) объединяются под общим термином стригущий лишай. Таким образом, стригущий лишай также называется трихофития, микроспория, дерматофития, дерматомикоз или дерматофитоз. Грибки Trichophyton являются микробами, паразитирующими только на коже человека, а Microsporum – поражают и человека, и животных. Стригущий лишай наиболее заразен для детей 4 – 13 лет.
В статье рассмотрим стригущий лишай, возбудитель заболевания его симптомы, пути заражения, а также меры профилактики в таблице.
![]()
Что это такое?
Стригущий лишай у человека – это инфекционное заболевание кожи, вызываемое двумя видами патогенных грибков – трихофитон и микроспорум. Поэтому общий термином для стригущего лишая являются наименования микроспория, трихофития, дерматомикоз, дерматофития. Грибки микроспорум одинаково поражают человека и животных, тогда как трихофитон паразитирует только на коже человека.
Причины возникновения
Гриб Trichophyton tonsurans был впервые выявлен много десятков лет назад. Его название напрямую связано с его способностью поражать волосы. Грибы, паразитирующие у человека, становятся причиной появления поверхностного и хронического стригущего лишая. А зоофильные формы вызывают инфильтративно-нагноительные поражения кожи.
- Способствуют появлению лишая хронические заболевания и авитаминоз.
- Заражение происходит после контакта с больным человеком или предметами его гигиены, при работе с сеном и почвой, после контакта с животным.
- Чаще заболевание возникает на фоне снижения иммунитета и нарушении правил личной гигиены, при долговременном уходе за животными и повреждения наружного покрова тела (царапины, ссадины, ожоги).
О том, какие стригущий лишай у детей и взрослого человека имеет симптомы и признаки, расскажем далее.
Классификация
Существует две разновидности стригущего лишая у человека:
- Поверхностная. Передается только от человека к человеку, чаще поражает детей младшего возраста. Различают острую и хроническую форму течения этого вида болезни.
- Инфильтративно-нагноительная. Вызывается паразитами, обитающими на теле животных. Основная группа риска – работники сельского хозяйства, а также дети, играющие с бездомными животными.
Это интересно — популярные вопросы о трихофитии
Вопрос Ответ Заразен ли стригущий лишай? Да, стригущий лишай является инфекционным и крайне заразным заболеванием. Стригущий лишай чешется или нет? Заболевание вызывает зуд, причем в некоторых случаях он может доставлять больному выраженное беспокойство. Может ли стригущий лишай пройти без лечения? Возможность самостоятельного избавления организма от стригущего лишая существует, но она ничтожно мала. Науке известны несколько случаев, когда заболевание проходило без какого-либо врачебного вмешательства, тем не менее это единичные феномены. Чаще всего инфекция, вызвав воспаление однократно, начинает в дальнейшем распространяться. Если болезнь развилась в детском возрасте и не была подвергнута терапии, то она будет сохраняться до взрослых лет. Что делать, если я заболела стригущим лишаем во время беременности? Не стоит паниковать, если инфекция развилась во время вынашивания плода, так как ни на ребенка, ни на женщину данные микотические организмы не способны оказать выраженного влияния. При заражении следует обратиться к врачу и пройти рекомендованное им лечение. Во время беременности не назначаются пероральные препараты для избавления от инфекции, достаточно будет воспользоваться мазями, которые пропишет доктор. Может ли стригущий лишай развиться повторно? Заболевание может развиваться повторно, если имел место новый факт заражения, либо лечение не было доведено до конца. Организм не в состоянии формировать иммунитет против грибков стригущего лишая. Можно ли мыться при стригущем лишае? Заболевание не является противопоказанием к осуществлению гигиенических процедур. Во время болезни лучше всего принимать не ванну, а душ. Инкубационный период заболевания
Период инкубации грибковой инфекции, вызывающей появление стригущего лишая, составляет от нескольких дней до 6 – 8 недель и зависит от вида попавшего в организм возбудителя.
Поверхностный лишай может проявиться первыми симптомами уже через 5-7 дней после инфицирования. Инфильтративно-нагноительный лишай в течение нескольких месяцев не дает никаких клинических проявлений. Первые признаки заболевания проявляются не ранее 6-8 недель после попадания возбудителя в организм.
![]()
Симптомы
Как выглядит стригущий лишай в начальной стадии, как распознать его вовремя и не допустить утраты волос? К сожалению, первые признаки недуга человек может заметить не сразу. Любой участок волосистой головы начинает терять свою растительность. Волосинки постепенно редеют, выпадают и ломаются, изменяя свою длину до 1 – 2 мм. К проблеме присоединяется шелушение кожи. По мере прогресса заболевания очаг приобретает четкие очертания.
Симптомы стригущего лишая (см. фото) более заметно проявляются на груди, спине, нижних и верхних конечностях. Человек может замечать такие отклонения, как:
- жжение и зуд пятна;
- покраснение и припухлость кожи;
- обрамление очага цельным валиком;
- пузырчатость очага с последующим истечением содержимого и образованием корочек.
В случае поражения трихофитией ногтей, пластины становятся ломкими, тусклыми. Их структура утолщается и грубеет. Впоследствии ногти крошатся и меняют свой цвет. Вмятины на пластинах, бороздки и грязно-серый окрас являются характерным признаком лишая.
Помимо очагов стригущего лишая на голове проблемные области могут возникать и на теле. Заболевание проявляется сыпью, элементы которой схожи с красными пятнами округлой формы. Поскольку грибок питается кератином, взятым из верхних эпидермальных слоев, то постепенно кожные элементы приобретают контуры кольца. «Съев» кератин на одном участке, паразитические микроорганизмы движутся дальше. Вот почему бляшки разрастаются в диаметре и изменяют границы своих краёв.
Скопление дерматофитов приводит к образованию яркой каёмки. Ее пузырчатость и чешуйчатость говорят о повышенной активности грибков в данной зоне. Иногда паразиты возвращаются в центр кольца и снова используют его как источник питания. Но это возможно только при восстановлении запасов кератина. Так называемое «кольцо в кольце» служит явным признаком повышенной активности дерматофитов.
Хронический стригущий лишай
Он может локализоваться на волосистой части головы, ногтях рук или на гладкой коже. На голове очаги поражения локализованы, по большей части, на висках и затылке. Очаг представляет собой мелкий (не более 0,5 см) гладкий рубец, похожий на атрофический, который немного шелушится, но не имеет признаков воспалительной реакции. На месте этого очага волосы отламываются под самый корень, формируя пятно, которое называется черная точка.
Хронический стригущий лишай на гладкой коже чаще всего локализуется на ягодицах, бедрах, на сгибах коленных и локтевых суставов или ладонях. В этом случае очаг поражения выглядит, как синюшное или розоватое пятно довольно большого размера с нечетким контуром. Поверхность пятна умеренно шелушится.
Обычно очаги характеризуются только несильным зудом, другие субъективные симптомы отсутствуют. Ногти, пораженные лишаем, становятся тусклыми, мутными, серого цвета, внешний край приобретает зазубрины и легко раскрашивается. Ноготь может резко становиться очень толстым или, напротив, тонким.
Как выглядит стригущий лишай: фото
На фото ниже показано, как проявляется заболевание у человека в начальной и запущенной стадии.
![]()
![]()
Диагностика
Постановка диагноза основывается на визуальном осмотре больного, а также сборе анамнеза заболевания и опросе о возможных источниках инфицирования. В случае возникновения сомнений врач выполняет соскоб с пораженной области.
Собранные материалы рассматриваются под микроскопом или помещаются в питательную среду на трое суток, в течение которых наблюдается бурный рост колоний грибка. При обнаружении нитей мицелия и спор грибкового возбудителя производится его идентификация.
Лечение стригущего лишая у человека
При лечении стригущего лишая у человека основу терапии составляет борьба с грибком, вызвавшим дерматомикоз. Терапия в домашних условиях сочетает местное лечение мазями от лишая — противогрибковыми кремами, спреями, шампунями с приемом противогрибковых препаратов внутрь.
Схема лечения назначается дерматологом, основные аспекты заключаются в следующем:
- Стригущий лишай гладкой кожи лучше поддается лечению Тербинафином и толнафтатом.
- Для обработки лишая по утрам обычно используют 5% раствор йода. А вечером, как правило, назначается серно-салициловая или серно-дягтерная мазь, также возможна обработка чистой салициловой кислотой 3%.
- Дерматолог может выписать рецепт на изготовление в рецептурном отделе аптеки молочка Видаля — спирт, камфора, салициловая кислота, лосьон с серой, борная кислота, глицерин. Или пасты Лассара — вазелин, крахмал, салициловая кислота, окись цинка.
- Для местного лечения врач может рекомендовать различные мази, крема, шампуни, содержащие Клотримазол, Кетоконазол, Микосептин, Тербинафин, Микоконазол. (Местные противогрибковые средства — крема, спреи, гели).
Для системного лечения при дерматомикозах используют Гризеофульвин, это природный антимикотик, который обладает узким спектром действия, а именно активен против грибов-дерматомицетов, Trichophyton, Microsporum, Epydermophyton, Achorionum.
- Лечение обязательно сопровождается приемом внутрь гризеофульвина. Его следует принимать в течение 15-25 дней, и 1 раз в неделю сдавать бактериоскопический соскоб на обнаружение грибка. Как только грибок не будет обнаружен, прием гризеофульвина продолжают через день, по той же дозе, что рассчитал врач, еще в течение 14 дней, чтобы не было рецидива заболевания.
- Если грибком поражены ступни, то их рекомендуется пройти курс лечения Кетоконазолом или Клотримазолом перорально, а наружно накладывать сульфид селена.
Для лечения хронического стригущего лишая кроме противогрибковых средств как местных, так и пероральных (Гризеофульвина), показана также витаминотерапия, иммуномодуляторы, препараты, укрепляющие сосуды и улучшающие микроциркуляцию.
Меры гигиены при контакте с больным
Если вы сами или ваш ребенок трогали больное животное или общались с больным человеком, то необходимо срочно принять меры.
- Чем раньше вы смоете с кожи частички, содержащие грибок, тем меньше шансов заразиться.
- Несколько раз вымойте руки мылом с противогрибковыми свойствами. Самое простое средство, которое есть практически в каждом магазине – это коричное хозяйственное мыло, а лучше мыло с березовым дегтем.
- Вымойте таким мылом все тело. Вдруг частички кожи больного попали под одежду. Не стоит при этом пользоваться жесткой мочалкой. Она оставляет на коже микроцарапины, в которые легко проникает грибок.
- Для мытья головы необходимо использовать противогрибковый шампунь. Например, Низорал. Вы также можете пользоваться им в качестве геля для душа.
- Современным средством с мощным противогрибковым эффектом является Цитеал. Разведите его в небольшой емкости в пять раз. У вас получится пенящаяся жидкость, которую можно использовать для мытья рук и всего тела.
- Противогрибковым эффектом обладают лавандовое масло, масло чайного дерева и скипидар. Их можно использовать для обработки небольших участков кожи.
Так же через пять дней после контакта, желательно обратиться к дерматологу. Он обследует тело с помощью лампы Вуда. Если вы все-таки заразились, то болезнь удастся выявить на ранних этапах. Это поможет быстро вылечить ее дома и не попасть в больницу.
![]()
Меры профилактики
Профилактика включает в себя соблюдение правил личной гигиены и изоляцию больных животных или людей.
В месте выявления больного проводится тщательная дезинфекция, постельное белье и принадлежности, мягкие игрушки, ковры подвергают тепловой обработке. Заболевшего ребенка не допускают в детский коллектив до полного излечения стригущего лишая. Больным запрещено посещать бассейны, сауны, бани. Отстраняются от исполнения служебных обязанностей воспитатели детских садов, нянечки, работники коммунальных служб, банщики.
Опасен ли для человека стригущий лишай? Самые серьезные последствия представлены стойкой очаговой алопецией вследствие рубцовых изменений кожных тканей. Лечить заболевание следует сразу же, как начинается его клиника, чтобы исключить заражение близкого окружения и снизить риск формирования тяжелой аллергической реакции.
![Отрубевидный лишай]()
Отрубевидный (цветной, разноцветный лишай) – рецидивирующее кожное заболевание грибковой природы, при котором поражается только наружный слой кожи (верхний роговой слой эпидермиса), имеющий непосредственный контакт с окружающей средой. Врачи отмечают, что пик заболевания приходится на жаркое летнее время, поэтому этот недуг часто называют «солнечным грибком». От проявлений отрубевидного лишая страдают в основном молодые люди, у детей и стариков он встречается гораздо реже.
Возбудителем цветного лишая у человека выступают дрожжеподобные грибы рода Pityrosporum, способные существовать в трех различных формах, переходящих одна в другую. Заболевание считается условно контагиозным, то есть грибок может передаваться при контакте с больным человеком и его личными вещами, но это не значит, что заразившийся человек обязательно заболеет.
![]()
Что это такое?
Отрубевидный лишай — длительная (хроническая) грибковая инфекция рогового слоя эпидермиса. Бытовое (сленговое) название, которое можно встретить на курортах — «солнечный грибок». Следует различать заболевание с Витилиго, розовым лишаём Жибера и сифилитической розеолой.
Название «лишай» (Lichen) известно со времен Гиппократа, под ним объединены многие заболевания кожи, для которых характерно образование цветных пятен и шелушение. Возбудитель разноцветного лишая был описан G. Robin в 1853 году, а в 1951 году M. Gordon выделил округлые и овальные формы возбудителя, как в местах высыпаний разноцветного лишая, так и в пределах здоровой кожи, отнеся его к дрожжеподобным грибам.
Причины заражения
Возбудитель болезни – дрожжеподобный гриб, известный в 3 формах: округлый Pityrosporum orbiculare, овальный Pityrosporum ovale и мицелиальный Malassezia furfur, способный принимать разную форму.
На человеческой коже он обитает постоянно, но активизируется только под действием определенных факторов:
- нарушение правил гигиены;
- при сахарном диабете;
- обильное потоотделение – как при жаре, так и при некоторых заболеваниях, туберкулезе, например;
- при нарушениях в работе эндокринной системы и некоторых болезней ЖКТ – возможность «проявить себя» у грибка появляется благодаря изменению кислотности кожи;
- иммунодефицит – как благодаря болезни или общему ослаблению, так и вследствие приема некоторых лекарств: цитостатики, глюкокортикоидные гормоны.
До недавнего времени считалось, что подхватить отрубевидный лишай от больного человека очень трудно, однако, последние исследования в этой области опровергают ранние выводы ученых. В наши дни дерматологи склоняются к мнению, что отрубевидный лишай может появиться не только после личных контактов с зараженным, но и при совместном использовании бытовых вещей (постельное белье, полотенца, мочалки, одежда).
Таким образом, подцепить грибок вполне реально даже в примерочной кабинке магазина одежды. Первые симптомы отрубевидного лишая проявляются в срок от нескольких недель до нескольких месяцев. Длительность инкубационного периода зависит от состояния здоровья человека и наличия провоцирующих факторов, о которых мы уже писали чуть выше.
![]()
Симптомы у человека
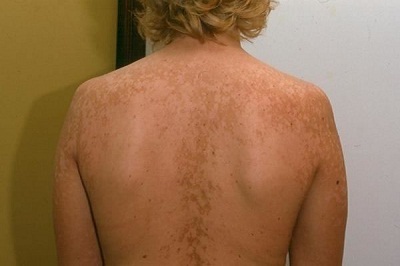
Типичными симптомами отрубевидного лишая у человека являются (см. фото):
- Появление розовых пятен с желтоватым окрасом;
- Постепенное изменение их цвета на коричневую пигментацию, локализующуюся в типичных местах (в первую очередь, это зона декольте);
- Незначительное мелкопластинчатое шелушение появившихся высыпаний на кожных покровах;
- Непостоянно наблюдающийся зуд пятен, который не отличается сильной интенсивностью;
- Кожа не загорает в том месте, где локализовались высыпания. Это объясняется функциональной неполноценностью меланоцитов – кожных клеток, вырабатывающих пигмент.
Чтобы определить, действительно ли вы больны солнечным лишаем, посетите дерматолога. Врач проверит вашу кожу лампой – грибок имеет люминесцентные свойства. Если кожа засветится розовым или зеленовато-синим цветом, дерматолог диагностирует лишай.
У человека симптомы отрубевидного лишая, в виде зуда и жжения, зачастую не выражены. Если у врача есть подозрения на счет наличия грибка-возбудителя, он отправит пациента на анализ ороговевших чешуек кожи.
Диагностика заболевания
Постановка точного диагноза отрубевидного лишая осуществляется на основании данных визуального осмотра и собранного анамнеза. Выявить отрубевидный разноцветный лишай помогает йодная проба Бальзера, после которой пораженные участки кожи становятся темно-коричневыми. Кроме того, врачи нередко используют специальную лампу Вуда. В ее свете места скопления грибков дают желтоватое свечение.
Как выглядит отрубевидный лишай, фото
На фото ниже показано, как проявляется заболевание у человека.
![]()
Пораженные болезнью зоны кожи не поддаются воздействию солнечных лучей (не покрываются загаром), в летнее время выглядят светлее здоровой кожи. Пятна могут находиться на теле человека отдельно друг от друга, а могут сливаться. Наблюдается шелушение кожного покрова, которое связано с тем, что деятельность грибка приводит к разрыхлению рогового слоя кожи.
Как лечить отрубевидный лишай?
В большинстве случаев лечение отрубевидного лишая у человека не представляет трудностей, однако не следует пренебрегать консультацией врача, так как большинство рецидивов этой болезни связано именно с самолечением.
Диагностикой и лечением подобных заболеваний занимается врач-дерматолог. Традиционная терапия включает в себя противогрибковые препараты местного и системного действия.
Лечение отрубевидного лишая мазями и препаратами
В домашних условиях используют мазь и другие наружные средства (крема, лосьоны, порошки, растворы, спреи и т.д.) от отрубевидного лишая.
В настоящее время применяются следующие наружные противогрибковые средства:
- Средства с нафтифином (Микодерил, Экзодерил);
- Средства с сертаконазолом (Залаин, Сертаконазол, Сертамикол);
- Средства с изоконазолом (Травоген и Травокорт);
- Средства с эконазолом (Ифенек, Экодакс);
- Средства с миконазолом (Дактарин, Микозон);
- Средства с кетоконазолом (Дермазол, Микозорал, Микокет, Низорал, Перхотал, Себозол);
- Средства с бифоназолом (Бифасам, Бифоназол, Бифосин, Микоспор);
- Средства с клотримазолом (Амиклон, Имидил, Кандибене, Кандид, Кандизол, Канестен, Канизон, Клотримазол, Фунгинал, Фунгицип);
- Средства с тербинафином (Атифин, Бинафин, Ламизил, Ламизил Дермгель, Ламизил Уно, Ламитель, Миконорм, Тебикур, Тербизед-Аджио, Тербизил, Тербикс, Тербинафин, Тербинокс, Тербифин, Термикон, Унгусан, Фунготербин, Экзитер, Экзифин).
Таблетки от отрубевидного лишая. Для лечения тяжелых случаев отрубевидного лишая применяют следующие антигрибковые препараты для приема внутрь:
- Флуконазол (Дифлазон, Дифлюзол, Дифлюкан, Дисорел-Сановель, Медофлюкон, Микомакс, Микосист, Микофлюкан, Нофунг, Проканазол, Фангифлю, Флузол, Флукозид, Флуконазол, Флуконорм, Флунол, Флюкостат, Форкан, Фунзол, Цискан). Препараты принимают либо по 200 мг по одному разу в сутки в течение 1 – 2 недель, либо по 400 мг по одному разу в неделю (всего два приема с интервалом между ними в 7 дней).
- Кетоконазол (Кетоконазол, Микозорал, Низорал, Ороназол, Фунгинок, Фунгистаб, Фунгавис). Препараты принимают либо по 200 мг по одному разу в сутки в течение 1 – 2 недель, либо по 400 мг по одному разу в неделю (всего два приема с интервалом между ними в 7 дней).
- Итраконазол (Ирунин, Итразол, Итраконазол, Кандитрал, Миконихол, Орунгал, Орунгамин, Орунит, Румикоз, Текназол). Препараты принимают по 200 мг по 2 раза в сутки в первый день, затем в течение 5 дней по 200 мг по одному разу в сутки.
В качестве кератолитиков применяются следующие наружные средства:
- Салицилово-резорциновый спирт;
- Салициловая мазь 5%;
- Салициловый спирт (салициловая кислота) 3 – 5%;
- Резорциновый спирт 5 – 10%;
- Гликолевая кислота 5 – 10%.
Шампунь и другие косметические средства от отрубевидного лишая. В настоящее время для лечения отрубевидного лишая на волосистой части головы применяются шампуни, содержащие следующие компоненты, обладающие противогрибковым действием:
- Пиритион цинка (Кето-плюс шампунь; Скин-кап аэрозоль, шампунь и крем; Цинокап аэрозоль, крем);
- Сульфид селена (Сульсен Мите паста и шампунь; Сульсен Форте шампунь; Сульсена, лосьон, масло и шампунь);
- Тиосульфат натрия (раствор тиосульфата натрия);
- Кетоконазол (шампуни Кето-плюс, Микозорал, Миканисал, Низорал, Перхотал, Себозол).
Также в качестве дополнения могут использоваться и народные средства:
- Заварить в стакане кипятка ложку мяты перечной. Применять для смазывания поврежденных участков после выдерживания на водяной бане с длительностью четверть часа;
- Смешать в трехлитровой банке кипятка чистотел, зверобой (по ложке). Для заваривания нужно ингредиенты добавить в марлю. Хранить раствор на протяжении месяца. Принимать трижды в день по 50 мг. Хранить лекарство в холодильнике;
- Для смазывания патологических участков можно использовать репейное масло, сок лопуха, клюква, календула, облепиха. Для обработки применяются, как монокомпонентные, так и многокомпонентные растворы.
К сожалению, несмотря на относительную безопасность заболевания, разноцветный лишай склонен к рецидивированию, поэтому у большинства людей инфекция появляется вновь в течение 2 лет после успешного лечения. Рецидивы не означают, что лечение было произведено некачественно, просто у человека вероятнее всего имеется наследственная предрасположенность к заболеванию, вследствие чего у него очень быстро по сравнению с другими происходит развитие инфекции при наличии благоприятных для нее условий.
Для профилактики рецидивов отрубевидного лишая необходимо периодически (1 раз в месяц) принимать по одной таблетке противогрибковых препаратов.
![]()
Как предотвратить заболевание?
С целью профилактики рецидивов проводится местное лечение с самые тёплые периоды года. Кожа головы обрабатывается шампунем с кетоконазолом. Также этот шампунь можно использовать в качестве геля для душа, протирая им тело каждый месяц по 3 дня подряд до 5 минут. В остальное время кожа смазывается 1 в неделю 1% салициловым спиртом.
Несмотря на то, что отрубевидный лишай не считается заразным заболеванием, рекомендуется тщательно следить за контактами членов семьи больного с его предметами одежды, личной гигиены или постельным бельём. Все страдающие от этой болезни должны обладать собственным набором постельного белья, полотенец и одеждой. Во время лечения дезинфекция белья и одежды больного проводится с помощью кипячения в 2%-ом мыльно-содовом растворе с последующей пятикратной глажкой с пароувлажнением. Также следует избегать синтетических материалов. Следует отдавать предпочтение хлопковым тканям.
Людям, страдающим от отрубевидного лишая, рекомендуется избегать стрессовых ситуаций, повышенных физических нагрузок, избыточной потливости, высоких температур. Не следует также забывать о строгом соблюдении правил личной гигиены.
Читайте также: