Кожный зуд при повышенных алт и аст
Обновлено: 28.04.2024
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Екатерина, тактика такая:контроль полипа через год.Резкий рост-удаляем.А так наблюдать.
По поводу жёлчного надо убрать сладж.Начните Урсосан 250 мг 1 капсула на ночь.

Учитывая беременность больше месяца не надо.Максимум 1,5. Далее, после родоразрешения-можно будет сделать контроль узи и определиться с дальнейшей тактикой.Опасности само по себе оно не несёт.

Это нормальное состояние во время беременности, не переживайте. На фоне Урсофалька, кстати, (гепатопротективный эффект)все придет в норму)Хуже, когда она уменьшена, запомните)))))


Здравствуйте. Начните приём Хофитол 2 таблетки 3 раза в сутки в течение 14 дней. После - контроль алт и АСТ
Сейчас кроме тотемы более ничего не принимаете? А какой ферритин?
Валерия, принимаю на данный момент свечи утрожестан 200 на ночь с 5 недель беременности.До зуда принимала магний по 2*3 раза в день,элевит,курантил сейчас пока перестала.
Ферритин 25,10 был в конце января

Валерия,не пью,в виде свечей использую. ШМ 29мм, в предыдущую беременность стоял пессарий шейка 25 была с 22 недель.

29 мм - это нормальная шейка матки. Показаний для Утрожестана нет. В любом случае, у вас уже большой срок. Можно отменять
Сейчас необходимо прекратить прием всех препаратов и витаминов и пропить Хофитол





Если на фоне приёма препаратов железа такой низкий ферритин и гемоглобин - решать нужно вопрос о внутривенном введении препарата Веночек
Урсосан обязательно начните принимать, по 1 таб 1 раз в день в течение 1 месяца

Здравствуйте. Зуд обусловлен повышенными показателями печёночных ферментов.
Необходимо соблюдать строгую диету(исключить жаренное, жирное, копчённое, газированное)
Хофитол по 2 таб 3 раза в день 14 дней.
Контроль биохимического анализа крови через месяц.


Здравствуйте! зуд связано с повышением печеночных ФЕРМЕНТОВ, НАЧНИТЕ ПРИНИМАТЬ ХОФИТОЛ ПО 2 ТАБЛЕТКИ 3 РАЗА В ДЕНЬ 14 ДНЕЙ

Напоминаем, что консультации специалистов сайта даются исключительно в справочных целях и не являются постановкой диагноза или основанием
для назначения лечения. Необходима очная консультация специалиста, в том числе для выявления возможных противопоказаний.
Повышение АЛТ и АСТ на несколько единиц связано с погрешностями в питании, либо повышенной физической нагрузкой(ребёнок же не сидит на месте), либо перед анализом чай попили))). Главное что : при настоящей патологии печени эти ферменты повышаются в несколько раз!! В 2-3 и более раз от нормы, а не на единицы, как у вас. Не придумывайте других болячек, это совершенно незначительное повышение, чтобы говорить о нем серьёзно. И никакие ДЖВП не дадут такой клиники, у вас с желчным пузыре все в порядке, стенки не утолщены, взвесей нет, а это значит, что даже через S - образный изгиб желч оттекает нормально. В последнее время учёные вообще не признают такого диагноза, как ДЖВП, если пузырь не изменён. Проблема на виду- атопический дерматит. Да, он бывает тяжёлый, как сказал доктор - специалист, вот поэтому кажется, что все бесполезно.

Также АЛТ и АСТ в таких незначительных величина может повышать приём лекарств, ибо львиная доля по их переработке достаётся печени. Думаю антигистаминные, например, у вас всегда используются.


Кстати, диффузный нейродермит - это синоним атопического дерматита. Поэтому из 3х предложенных вами заболеваний 2 означают одно и то же. ДЖВП здесь ни при чем. Ответ очевиден. Хорошо, что вы в Сочи, и витамином Д насытитесь от солнышка. Хоть АД имеет множество причин (наследственность, аутоиммунная патология и т. д. я бы вам все же рекомендовала сдать более расширенный анализ на пищевые продукты, все-таки иммуноглобулин Е повышен. Дома уберите(если ещё пользуетесь все химические моющие средства), эмоленты - ежедневно после ванны. Но главное лечение Вам доктор выше уже расписал.

Здравствуйте. Отклонения не критичные и связаны с питанием , у ребенка все же имеет место атопический дерматит , но стоит исключить персистирующие вирусные инфекции


Екатерина, доброе утро! Как Вы считаете, стоит сдавать анализ крови из вены на вирусы ? Просто ребёнка жалко, она у нас так уже напугана анализами и врачами.

Доброе утро! Что касается вирусных инфекций, здесь стоит выделить вирус простого герпеса, который способен провоцировать рецидивы дерматита. Замечали на коже мелкие пузырьки? Если есть подозрение на герпетическую инфекцию, то лучше воздержаться от гормональных средств и получить противовирусную терапию. Ещё большую роль отводят Стафилококку золотистому, который тут же поднимает голову при обострении и присоединяется к воспалению(как вероятно в вашем случае). То есть инфекции кожи возникают, так как кожа в силу атопических проявлений к ним восприимчива. Они не являются причиной, они могут провоцировать обострение(как герпес), либо осложнять течение основного заболевания. Чаще прилипают к воспалению и вносят свою лепту золотистый Стафилококк и грибки. Вам нужно найти хорошего аллерголога и пробовать другие средства, если данное лечение не эффективно. Например, вы пробовали местное применение иммуномодуляторов? Это так называемые ингибиторы кальциневрина. (Протопик, например). Длительное применение этой мази уменьшает колонизацию кожи стафилококком. Перед сном, согласна с доктором дерматологом, лучше дать Супрастин, чем антигистаминные нового поколения, так как на нем сон будет крепче. Даже в тяжёлых случаях показаны седативные средства. Также в лечении используется Циклоспорин, Интерферон гамма, который подавляет образование IgE. Так что ищите хорошего специалиста, который поможет. Что касается вирусных инфекций, кроме герпеса, не имеет смысла.
На сервисе СпросиВрача доступна консультация гинеколога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


У вас были увеличены размеры печени
Повторите УЗИ брюшной полости - вам должны дать направление в ЖК
Давно стали принимать урсодез и хофитол?


Светлана, шейка 27мм была в 30 недель и мягкая, пропускала палец,поставили пессарий,до 36недель врач сказал принимать утрожестан.

В 30 недель - это была нормальная шейка матки и если стоит пессарий, то утрожестан не нужен
Отмените утрожестан - он также может давать повышение алт и аст



Здравствуйте, Екатерина. Вам нужно обратиться к врачу на очный приём для коррекции лечения и контроля за состоянием плода.

Валерия, Здравствуйте. Утрожестан и тотему(но от нее последние дни как только выпью так рвотный рефлекс).Остальное перестала пить(магний,элевит)

Валерия, не пью использую ввиде свечей.В 30 недель шейка матки была 27 мм мягкая и пропускала палец,для подстраховки одели пессарий и врач сказал до 36 недель вставлять утрожестан.


Вам с таким гемоглобином не перорально, а прокапать железо должны. Опять же, нагрузка на печень меньше
Валерия, была на приеме у гематолога,просила чтоб назначил капельницы, сказал капать не нужно принимать перорально.А какой препарат более эффективней в таблетках?

Есть клинические рекомендации при беременности. Гематолог тут не при чем. В вашем случае капельницы должен назначить гинеколог. Таблетки так быстро не поднимут. Тем более, что сейчас нельзя нагружать печень

Вам должны были предложить госпитализацию в дневной стационар и прокапать железо. А какой уровень ферритина?

Здравствуйте, Екатерина.
Зуд после 30 недель - особено на ладонях, подошвах - характерен для внутрипеченочного холестаза беременных
Ваши анализы - характерны для данной патологии -у Вас повышены АЛТ и АСТ
Сейчас обязательно нужно следить за малышом - КТГ еженедельно, допплерометрия
Урсодекс 1 г сутки продолжайте
контролировать:
общий анализ крови, алт, аст, щелочную фосфотазу, ГГТП, альбумин и МНО 1 разв неделю
Утрожестан отменить
Если эффективности по результатам анализов - нет - госпитализация в стационар
После родов - все пройдет
Адэль, здравствуйте.А по коагулограмме показатели для беременных сильно критичны?Фибриноген 6 и антитромбин 3 сильно повышен,д димер 1.12

Для беременности - фибриноген по высшей границы нормы
Норма до 6 г/л
Д димер у беременных не оценивается - очень размыты показатели норм
антитромбин 3 повышен - в динамике Вы будете пересдавать коагулограмму
Патогенез АГ сложен. Полагают, что это ответ генетически предрасположенного организма на какой-то внешний агент, который является пусковым моментом в развитии аутоиммунных процессов, вызывающих прогрессирующие воспалительно-некротические изменени
 |
Патогенез АГ сложен. Полагают, что это ответ генетически предрасположенного организма на какой-то внешний агент, который является пусковым моментом в развитии аутоиммунных процессов, вызывающих прогрессирующие воспалительно-некротические изменения, приводящие к фиброзу и циррозу печени (ЦП). Генетически детерминированная предрасположенность к этому заболеванию выявлена во многих исследованиях. Доказано, что большая часть больных АГ имеют фенотип по антигенам главного комплекса гистосовместимости HLA-B8, HLA-DR4, DR3 и DR52a. Пусковой агент пока неизвестен, однако есть некоторые данные о роли вирусов гепатита [31, 26], кори [27], Эпштейн-Барр вируса [32], а также интерферона (ИФН) [14] как инициаторов начала АГ.
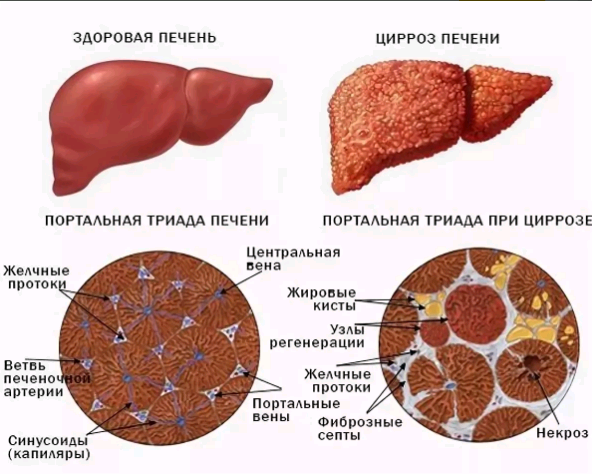
| Аутоиммунный гепатит (АГ) — хроническое воспалительное заболевание печени невыясненой этиологии, характеризующееся определенными лабораторными, клиническими и гистологическими признаками. Болеют им в основном женщины молодого возраста |
АГ — это прогрессирующее воспаление печени, характеризующееся наличием некрозов в перипортальной, септальной зонах (ступенчатые некрозы) или, более широко, лобулярным гепатитом (ЛГ), гипергаммаглобулинемией и аутоантителами в сыворотке крови [7]. Портальные тракты печени на биоптатах находят расширенными с накоплением в них обширных инфильтратов, имеющих разный клеточный состав: лимфоциты, макрофаги, плазматические клетки. ЛГ — дольковый гепатит, когда некрозы выявляются во второй и третьей зонах ацинусов, а также обнаруживается внутридольковая лимфоидноклеточная инфильтрация, которая выражена значительно больше, чем инфильтрация портальных трактов. ЛГ является частью гистологической картины АГ, если он выявляется одновременно с перипортальным гепатитом. По гистологической картине на АГ может указывать, кроме вышеперечисленного, наличие многоядерных гепатоцитов [2].
Наконец, картина фиброза может присутствовать в той или иной степени даже при умеренной степени активности АГ, а в запущенных случаях, особенно при отсутствии эффективной терапии, формируются мостовидные некрозы и, в конце концов, ЦП.
Хотя гистологическая картина при АГ очень характерна, все-таки она неспецифична. Отличительной чертой АГ является обнаружение в биоптатах преимущественно плазматических клеток, так как выраженная инфильтрация в портальной, перипортальной зоне, вовлечение в процесс долек печени — в равной мере присущи и хроническому вирусному гепатиту (ХВГ).
Одной из основных клинических характеристик АГ является обнаружение аутоантител к клеточным и субклеточным структурам клеток разных органов [22]. Типичным маркером АГ являются антитела к ядрам клеток — ANA. Из других маркеров выявляются антитела к клеткам гладкой мускулатуры (SMA), антитела к микросомам клеток печени и эпителиальных клеток клубочкового аппарата почек (LKM), антитела к растворимому печеночному антигену (SLA), антитела к антигенам (цитокератины 8, 18) мембран гепатоцитов — LMA.
Клинические проявления АГ очень разнообразны [1, 3, 4]. С одной стороны, встречаются бессимптомные формы, когда случайно выявляется повышение АЛТ, АСТ, а с другой — острое начало болезни с тяжелым течением вплоть до развития фульминантного гепатита (ФГ).
Нередко заболевание начинается незаметно с астеновегетативных проявлений, болей в области правого предреберья, незначительной желтухи. Однако у большинства больных АГ начало болезни острое, как при остром вирусном гепатите (ОВГ), и при осмотре пациента врач впервые выявляет признаки хронического гепатита (ХГ) — телеангиоэктазии, пальмарную эритему, увеличение печени и селезенки, а также изменения в анализах крови — гипергаммаглобулинемию, увеличение IgG, снижение содержания общего белка, резкое увеличение СОЭ. Лейкопения и тромбоцитопения наблюдаются у больных на поздних стадиях болезни или при развившихся гиперспленизме и синдроме портальной гипертензии.
Когда АГ впервые проявляется желтухой, как при ОВГ, приходится дифференцировать его от гепатитов А, В, Е и особенно С, при котором антитела в сыворотке крови могут появляться через достаточно продолжительное время после начала болезни. Желтуха у пациентов с АГ может быть разной степени выраженности, часто появляется на поздних стадиях заболевания, бывает непостоянной и усиливается в период обострений. В общем же у большинства больных чаще всего изменяются аминотрансферазы, нежели щелочная фосфотаза (ЩФ) или билирубин.
| Аутоиммунный гепатит был выделен из группы болезней печени и впервые описан как отдельная нозология в начале 50-х годов [33]. В научной литературе существовал под разными названиями. Термин люпоидный гепатит, который часто использовался в нашей стране, ввел в 1956 году Дж. Маккей с соавторами в журнале Lancet, так как при этом заболевании нередко в сыворотке крови больных выявлялись волчаночные клетки. Потом, в последующие годы, люпоидный, или классический, АГ стали называть аутоиммунным активным хроническим гепатитом, но в 1993 году Международная группа по изучению болезней печени предложила термин АГ, а также критерии установления его диагноза [17] |
Для АГ характерно поражение кожи в виде геморрагической сыпи, оставляющей после себя пигментацию. Из других симптомов встречаются волчаночная и узловатая эритемы, очаговая склеродермия, пальмарная эритема и телеангиоэктазии. У всех больных выявляются изменения в эндокринной системе — аменорея, угри, гирсутизм, стрии. Диагностическое значение отдельных симптомов болезни при АГ неодинаково. К наиболее значимым относятся длительная лихорадка и арталгии. В большинстве случаев АГ они присутствуют одновременно, являясь наиболее частыми и постоянно встречающимися жалобами больных [4].
Один из вариантов начала АГ — появление лихорадки с внепеченочными проявлениями, из которых следует назвать аутоиммунный тиреоидит, язвенный колит, гипертиреоидизм, гемолитическая анемия, идеопатическая тромбоцитопения, сахарный диабет, целиакия, полимиозит, фиброзирующий альвеолит, гломерулонефрит и т. д. Желтуха при этом варианте появляется позже [20].
Часто АГ сопровождается бесплодием, однако при возникновении беременности и последующих родах на фоне компенсированного процесса это не влияет на течение АГ и судьбу ребенка даже при постоянном приеме преднизолона (ПР) [30]. Беременность на стадии сформировавшегося ЦП и синдрома портальной гипертензии, которые выявляются у трети больных на момент выявления АГ, нежелательна [3].
В отличие от ХВГ течение АГ у больных непрерывно прогрессирующее, без самопроизвольных ремиссий. Улучшения самочувствия бывают кратковременными, нормализации биохимических процессов не происходит. Прогноз течения АГ хуже у пациентов с острым началом болезни по типу ОВГ, с наличием признаков холестаза, асцитом, повторными эпизодами острой печеночной энцефалопатии (ОПЭ). Как правило, больные, пережившие критический период, имеют лучший прогноз.
Диагноз АГ выставляется на основании соответствия лабораторных и гистологических данных, отсутствия маркеров ВГ, исключения злоупотребления алкоголем и контактов с препаратами крови, гипотоксическими веществами, повышения гамма-глобулинов не менее чем в 1,5 раза выше нормы. Повреждение желчных протоков, отложение меди, гемосидероз, при которых также могут выявляться ЛГ и ступенчатые некрозы, предполагают другую причину ХГ и исключают диагноз АГ. ANA, SMA и LRM-1 должны быть в титрах не менее 1:80 у взрослых и 1:20 у детей (рекомендации Международной группы, 1993).
Дифференциальный диагноз между АГ и другими аутоиммунными заболеваниями, в основном первичным билиарным циррозом (ПБЦ), первичным склерозирующим холангитом (ПСХ), ХВГ основывается на клинических, гистологических и иммунологических параметрах. Однако нередко выявляется так называемый overlap-синдром, когда одновременно у пациентов выявляются признаки АГ и вышеперечисленных хронических заболеваний печени. Далее они будут описываться как варианты АГ [7, 13]. Предполагаемый диагноз АГ в данном случае подразумевает сходство с клиникой АГ (жалобы на слабость, арталгии, миалгии), а биохимический анализ крови отражает преимущественно изменения холестатического порядка, имеет место кожный зуд разной степени выраженности. Пациенты с такими вариантами АГ могут быть обоего пола, любого возраста, но все же чаще это женщины в возрасте до 40 лет и моложе. На гистологии находят перипортальный гепатит с или без ЛГ, часто с поражением желчных протоков, жировой дистрофией гепатоцитов и лимфоидной инфильтацией портальных трактов в виде гранулем [7, 10].
Деление АГ на подтипы практического значения не имеет, однако следует иметь в виду, что подтип 2 АГ может быть связан с гепатитом С либо HCV может индуцировать появление АГ у генетически предрасположенных лиц. Нет данных о различиях гистологической картины при отдельных подтипах АГ
Большинство больных с ПБЦ можно точно отделить от пациентов с АГ с помощью характерных лабораторных и иммунологических данных. Однако при этом варианте наряду с характерными параметрами АГ нередко выявляются гистологические признаки холангита и АМА (антитела к антигенам внутренней поверхности мембраны митохондрий), что очень характерно для ПБЦ. Наиболее важным для подтверждения диагноза ПБЦ является обнаружение АМА подтипа М2 [6]. АМА выявляются у 20-27% больных АГ в разных титрах [19]. Это может отражать диагностические ошибки в определении иммуносерологических маркеров, другие заболевания или одну из стадий ПБЦ. Если у больного повышена щелочная фосфатаза (ЩФ), IgM сыворотки крови и обнаружена АМА — вероятен диагноз ПБЦ. Трех-шестимесячный курс лечения стероидами помогает расшифровать преобладающую патологию — при реакции на лечение можно говорить о превалировании АГ.
Установлено, что у 16% больных АГ выявляется язвенный колит (ЯК), наличие которого характерно для пациентов с ПСХ (от 40 до 60% больных). К тому же при таком сочетании — АГ и признаки ПСХ (наличие ЯК, поражение желчных протоков, слабый ответ на стероиды) — также обнаруживают фенотип HLA-B8, HLADR3, HLA DR4. Поэтому наличие кожного зуда у больных АГ и повышение ЩФ более чем в четыре раза против нормы указывают на необходимость проведения холангиографии (ХГР) и вероятность развития варианта АГ и ПСХ. Поражения желчных протоков несовместимы с диагнозом АГ. Они редки, но когда появляются у больных АГ с сопутствующей патологией кишечника или атипичным повышением ЩФ, можно допустить этот вариант АГ. Окончательный диагноз зависит от результатов ХГР. ХГР выявляет признаки склерозирующего холагнита у 42% больных АГ и ЯК. Но иногда ХГР бывает в норме у 14% больных ПСХ при гистологически подтвержденном диагнозе. Об этом необходимо помнить [24].
АГ считается заболеванием невирусной этиологии, но у 4% больных АГ выявляются антиHCV и еще у 4% — маркеры вируса гепатита В. Больные АГ, имеющие атипичное течение болезни либо плохо отвечающие на терапию стероидами, нередко имеют в сыворотке крови HCV RNA. Любопытно, что 11% больных ХВГ имеют SMA и 28% — ANA. У 62% выявляются аутоантитела к щитовидной железе и ревматоидный фактор. Большая часть этих больных имеют низкие титры SMA и ANA (1:80 и ниже), а пациенты с точным диагнозом АГ — SMA в титрах 1:160 и ANA 1:320. Поэтому больные АГ и с выявляемыми SMA или ANA в титрах ниже 1:320 могут быть отнесены к группе с превалированием вирусного заболевания [11].
Тем не менее пациенты с АГ имеют более выраженную инфильтрацию портальных трактов плазматическими клетками, более выраженные воспалительные изменения в дольках и больше ступенчатых и перисептальных некрозов по сравнению с пациентами ХВГ, особенно ХГС. У больных ХВГ/ХГС наоборот — в портальных трактах преобладает лимфоидноклеточная инфильтрация, чаще выявляется стеатоз и повреждения желчных протоков, особенно при ХГС.
У 13% взрослых больных с признаками АГ не обнаруживаются аутоантитела, а все остальные признаки — иммунологические, биохимические и гистологические, а также возраст и пол соответствуют критериям постановки диагноза АГ. Что важно, эти больные также хорошо реагируют на лечение стероидами [8, 9]. Отмечено, что с течением времени при динамическом наблюдении у некоторых из них появляются соответствующие аутоантитела, характерные для АГ.
Несмотря на разнообразие клинической картины, при АГ основой лечения является назначение преднизолона (ПР). Ответ на данную терапию — один из критериев постановки диагноза АГ. Целесообразность назначения ПР при АГ доказана в многочисленных исследованиях и обусловлена редкими самопроизвольными ремиссиями в течении болезни, высокой смертностью и ухудшением качества жизни [12, 18, 23, 28, 29]. При назначении ПР смертность удается снизить в течение пяти лет с 50 до 20%, а частоту индуцированных ремиссий довести до 80%. У большинства больных ремиссии появляются в течение первых двух лет терапии и почти у всех в последующие четыре года лечения.
Лечение ПР следует назначать всем больным АГ высокой степени активности с фиброзом и циррозом или без. У больных с умеренной степенью активности болезни назначение ПР часто определяется наличием жалоб и симптомов болезни. Больные без симптомов и с умеренной степенью активности процесса по гистологической картине не нуждаются в лечении, но должны тщательно и регулярно наблюдаться для своевременного выявления признаков прогрессирования болезни.
Как правило, начальная доза ПР составляет 20-30 мг/сутки с последующим постепенным снижением ее до поддерживающей — обычно 10 мг/сутки. Из всех схем лечения предпочтителен ежедневный прием однократно утром. Осложнения терапии наблюдаются при дозе более 10 мг/сутки. Нет точных рекомендаций по отмене или снижению дозы иммуносупрессоров, некоторые больные могут долго оставаться в ремиссии после отмены ПР.
Однако было установлено, что у большей части больных в дальнейшем, даже спустя несколько лет после ремиссии, появляются признаки обострения и часто требуется большая доза для ее достижения [15].
Комбинация ПР с азатиоприном (АЗА) может уменьшить побочные эффекты (при этом требуется небольшая доза ПР). Лучше давать 10 мг/сутки ПР с 50 мг/сутки АЗА, чем один ПР, но в большей дозе. Сам АЗА не способен индуцировать ремиссию, но его добавление к ПР поддерживает ее даже в дозе 1 мг/кг/сутки. При неэффективности лечения АЗА назначали 6-меркаптопурин с хорошим эффектом [25]. У 20% больных АГ не удается достигнуть ремиссии — чаще всего у пациентов с признаками ЦП, лиц молодого возраста, при длительном анамнезе болезни до начала терапии ПР и у больных с фенотипом HLA-B8, DR3 [28]. Побочные эффекты при назначении иммунодепрессантов редкие, это в основном диспепсический синдром, сыпи, кушингоидизм, нарушение роста и развития у детей, сахарный диабет и остеопороз у женщин в менопаузе. АЗА может индуцировать миелосупрессию, возникновение катаракты, обладает онкогенным и, возможно, тератогенным эффектами.
Лечение вариантов АГ представляет определенные трудности. Основа терапии, препарат выбора для начала лечения — и здесь ПР. При сочетании АГ и ПБЦ назначают ПР в дозе 20 мг/сутки от трех до шести месяцев, а при отсутствии эффекта — урсодезоксихолевую кислоту (УДХК) или ее коммерческие препараты (урсофальк, урсосан, урсодиол и др.) по 13-15 мг/сутки от трех до шести месяцев.
Тактика лечения больных с вариантом АГ и ПСХ та же, что и при АГ и ПБЦ. Больные АГ и ЯК отвечают на терапию ПР хуже, чем больные с одним АГ (не столь часты ремиссии, чаще и быстрее выявляют прогрессирование к ЦП). Эти пациенты, возможно, должны лечиться УДХК большими дозами (до 15-20 мг/кг/сутки), если признаки холестаза выражены.
При сочетании АГ и ХВГ назначают ПР 20 мг/сутки или 10 мг/сутки ПР и 50 мг/сутки АЗА на три–шесть месяцев, если превалируют признаки АГ. Рекомбинантный ИФН в дозе 3 млн. МЕ/сутки три раза в неделю до 6 месяцев назначают при выявлении признаков ХВГ и маркеров репликации вируса либо неэффективности стероидной терапии [21, 5]. Лечение таких больных представляет собой сложную задачу, так как ПР усиливает вирусную репликацию, а ИФН может усилить иммуноопосредованный печеночно-клеточный некроз, перевести ХВГ в АГ, который до этого мог быть в латентном состоянии, обострить течение болезни с развитием внепеченочных аутоиммунных проявлений, индуцировать выброс антител с неясным клиническим значением. Поэтому лечение состоит в правильном определении преобладания тех или иных клинических синдромов или признаков. В любом случае обострение болезни печени или внезапное появление признаков аутоиммунного заболевания у пациентов с признаками АГ, но с преобладанием вирусного поражения указывает на необходимость прерывания лечения ИФН.
Тактика лечения больных криптогенным ХГ состоит в назначении ПР 10-20 мг/сутки вместе с 50 мг/сутки АЗА до появления ремиссии или максимального эффекта.
Литература
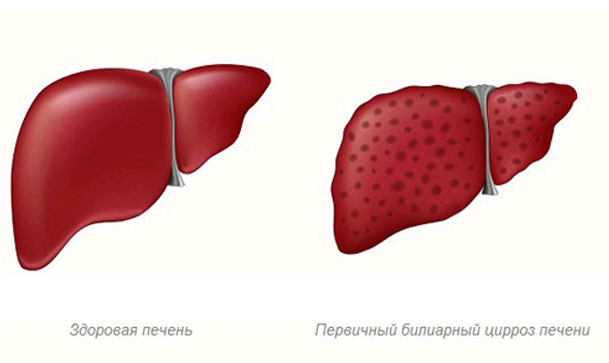
Первичный билиарный цирроз – деструктивно-воспалительное заболевание печени, характеризующееся хроническим течением. Оно сопровождается поражением внутрипеченочных протоков. По мере прогрессирования такого цирроза может развиваться дуктопения (синдром исчезающих желчных протоков) и персистирующий холестаз (уменьшение поступления желчи в двенадцатиперстную кишку из-за нарушений ее продукции, экскреции и/или выведения). В терминальной стадии заболевания обычно наблюдается печеночная недостаточность.
Симптомы
На ранней стадии первичный билиарный цирроз может протекать бессимптомно или маскироваться под проявления других заболеваний. По мере прогрессирования поражения печени могут наблюдаться следующие проявления.
Клинические признаки
Лабораторные признаки. При таком циррозе наблюдаются характерные биохимические отклонения: повышение билирубина, щелочной фосфатазы, трансаминаз АЛТ и АСТ, гамма-глутамилтранспептидазы (ГГТП). Кроме того, у больных изменяются показатели липидного спектра. Во многих случаях при исследовании гуморального иммунитета выявляется повышенный уровень иммуноглобулина класса М. Также нередко обнаруживается увеличение СОЭ и умеренная анемия.
Осложнения
Внутрипеченочный холестаз при первичном билиарном циррозе способен стать причиной недостатка желчи в кишечнике, что может сопровождаться стеатореей (увеличением количества жировых компонентов в стуле), развитием дефицита жирорастворимых витаминов, нарушениями минерализации костей и, как следствие, возникновением остеопороза. При прогрессировании заболевания печени больные постепенно худеют, у них обычно появляются такие симптомы, как расстройство зрения, боли в костях, кровоточивость десен, возможны патологические переломы.
Лечение
Патогенетическая терапия. Такое лечение назначается, чтобы остановить прогрессирование первичного билиарного цирроза, повысить качество жизни больного и увеличить ее продолжительность. В рамках патогенетической терапии могут использоваться препараты урсодезоксихолевой кислоты, обладающей антихолестатическим, цитопротективным, иммуномодулирующим и гипохолестеринемическим действием. В составе комплексной терапии цирроза может применяться препарат Фосфоглив® 1 .
Применение кортикостероидов. Чтобы добиться регрессии клинической симптоматики заболевания, могут назначаться кортикостероидные гормоны (преднизолон или его аналоги). Применение таких препаратов может способствовать улучшению биохимических и гистологических параметров, увеличению продолжительности жизни.
Симптоматическая терапия. Для снижения кожного зуда обычно назначают сорбенты и средства, которые могут уменьшать поступление желчных кислот в энтерогепатическую циркуляцию. При стеаторее и дефиците желчи в кишечнике могут применять ферментные препараты с высоким уровнем липазы. Если больного беспокоят сильные боли в костях, может быть показано парентеральное введение препаратов кальция. Они также используются для предупреждения и лечения остеопороза.
Хирургическое лечение. Трансплантация печени может назначаться при превышении уровня сывороточного билирубина свыше 150 мкмоль/л, признаках декомпенсации процесса (печеночная энцефалопатия, повторяющиеся кровотечения из вен пищевода и т. д.). До развития цирроза хирургическое лечение может применяться в связи с тяжелым остеопорозом, непереносимым кожным зудом, значительным снижением качества жизни.
1 Согласно инструкции по медицинскому применению препарата.
Читайте также:

