Кожные покровы при диффузном токсическом зобе
Обновлено: 01.05.2024
Что такое тиреотоксикоз (гипертиреоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курашова О. Н., эндокринолога со стажем в 28 лет.
Над статьей доктора Курашова О. Н. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Тиреотоксикоз (гипертиреоз) — гиперметаболический процесс, вызванный избытком тиреоидных гормонов в организме и их токсическим воздействием на различные органы и ткани. Клинически характеризуется увеличением щитовидной железы и поражением других систем и органов. [3] [5] [11]
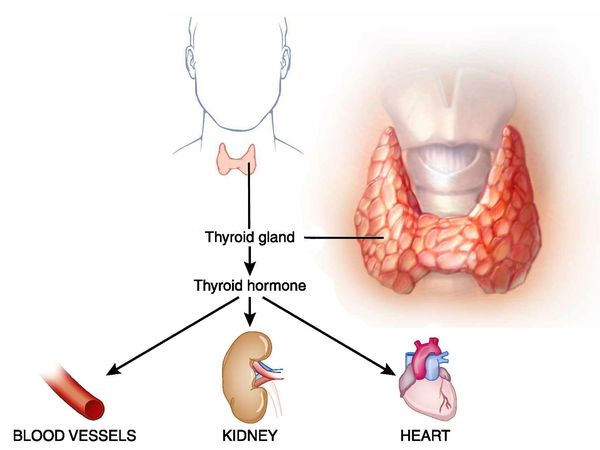
Первые описания этой патологии были найдены в работах персидского врача Джурджани, созданных в 1100 году. [5] [11]
Данный синдром встречается как у женщин (до 2%), так и у мужчин (до 0,2%). Чаще он возникает у людей в возрасте 20-45 лет.
Причины тиреотоксикоза
Причин возникновения тиреотоксикоза множество. К основным относятся:
- повышение продукции гормонов щитовидной железой вследствие различных заболеваний (диффузно-токсический, узловой зоб и другие);
- избыточный приём препаратов, содержащих гормоны щитовидной железы (нарушение назначенной схемы лечения гипертиреоза).
Факторы риска
Провоцирующим фактором синдрома является дополнительное количество йода, поступающее в организм при самостоятельном использовании йодных добавок.
Состояние тиреотоксикоза при диффузно-токсическом зобе является аутоиммунным заболеванием. Обычно оно развивается в результате избыточной выработки антител к рецептору тиреотропного гормона (ТТГ), производимого гипофизом.
Возникновение тиреотоксического состояния возможно при возникновении функциональной автономии уже существующего узла щитовидной железы — одно- и многоузлового зоба. Это заболевание развивается достаточно долго, в основном у людей, старше 45 лет. Так, в отсутствие воздействия ТТГ — основного физиологического стимулятора [7] [8] — узлы синтезируют количество тиреогормонов, превышающее потребность организма. [5] [6] [11]
Тиреотоксикоз при беременности
Во время беременности потребность организма женщины в тиреоидных гормонах возрастает на 30–50 %, поэтому изменение работы щитовидной железы происходит уже с первых недель беременности. Вследствие этого у 2 % беременных развивается гестационный гипертиреоз. Беременным рекомендуется вовремя обратиться к лечащему врачу, провести диагностику и подобрать необходимое индивидуальное лечение.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы тиреотоксикоза (гипертиреоза)
При опросе пациентов с подозрением на повышенную функцию щитовидной железы выявляются:
- непредсказуемая возбудимость, эмоциональная неустойчивость, беспричинная плаксивость;
- беспокойство и нарушение концентрации внимания, возникающее при нахождении в обществе;
- ежедневное нарушение сна;
- суетливость при выполнении любой работы;
- слабость во время ходьбы;
- повышенная потливость диффузного характера, не зависящая от физического или эмоционального напряжения, ощущение «жара»;
- периодические сердцебиения;
- дрожь в теле и нарастающая потеря веса (наблюдаются редко).
Эмоциональные расстройства сочетаются с двигательно-волевыми: появляется необходимость в постоянном движении и хореоподобные подёргивания. Причём тремор конечностей и тела - типичный симптом тиреотоксикоза. [2] [3] [5] [11]
Что такое зоб диффузный токсический (Базедова болезнь)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Родионова Е. А., терапевта со стажем в 14 лет.
Над статьей доктора Родионова Е. А. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Диффузный токсический зоб — это аутоиммунное поражение щитовидной железы.
Диффузный токсический зоб впервые был описан в трудах Роберта Джеймса Грейвса и Карла Адольфа фон Базедова в середине ХIХ века. Кроме данного заболевания, тиреотоксикоз может встречаться и при других заболеваниях щитовидной железы (тиреоидит, токсическая аденома и др.), что требует дифференциальной диагностики, так как лечение этих состояний не является однотипным, а осложнения из-за отсутствия или неправильного лечения могут привести к необратимым патологическим изменениям. [1] , [2]
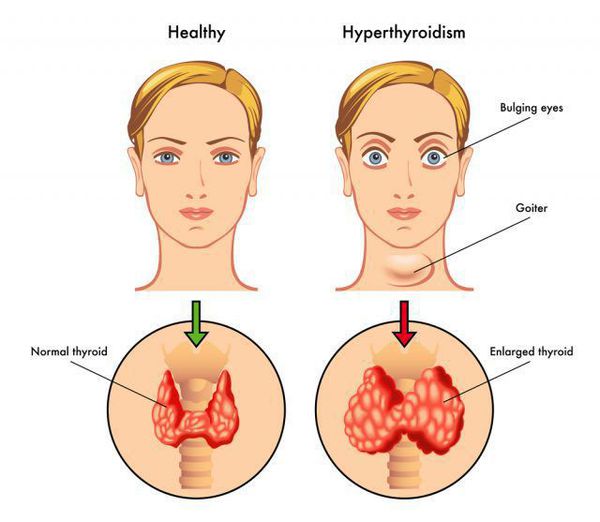
В англоязычных странах это заболевание называют болезнью Грейвса, а немецкоязычных — Базедовой болезнью. Диффузный токсический зоб развивается из-за нарушенной функции СД8+-лимфоцитов и выработки антитиреоидных антител, среди которых особое значение придаётся тем, которые имеют сродство к рецепторам тиреотропного гормона в щитовидной железе. Эти антитела выявляются в среднем у 50% пациентов с диффузным токсическим зобом. С этими рецепторами в норме связывается тиреотропный гормон (ТТГ), что стимулирует выработку и выделение тиреоидных гормонов (ТГ). Антитела при связывании с рецепторами ТТГ увеличивают секрецию тироксина (Т4) и трийодтиронина (Т3) «в обход» регуляции ТТГ. Повышенный уровень тиреотропного гормона обуславливает развитие тиреотоксикоза. До конца не ясна причина такого дефекта иммунной системы. Имеются данные, позволяющие говорить о роли генетической предрасположенности, в частности, более широкой распространённости аллелей HLA-B8 и BW-35 у пациентов с этой болезнью. [4] Однако не выявлено какой-то одной аллели, ответственной за болезнь Грейвса. Вероятно, здесь имеет место взаимодействие нескольких аллелей.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы диффузного токсического зоба
Диффузный токсический зоб чаще развивается у женщин моложе тридцати лет. [1] Синдром тиреотоксикоза связан с более интенсивным метаболизмом. Увеличивается частота сердечных сокращений, поднимается артериальное давление. Характерен подъём систолического («верхнего») давления и снижение диастолического, то есть поднимается пульсовое давление, проявляющееся выраженной пульсацией крупных и мелких артерий. [4] Характерно повышенное потоотделение, так как организм старается отдать избыточно вырабатываемое тепло (из-за нарушенной регуляции окислительного фосфорилирования). Стимуляция нервной системы проявляется раздражительностью, тремором рук. Аппетит повышается, однако масса тела снижается из-за ускоренного распада белков в организме. Редко встречается так называемый fat-Базедов-вариант, при котором масса тела увеличивается. [4] Пациенты с ДТЗ часто жалуются на слабость мышц, утомляемость, одышку. Щитовидная железа может быть увеличенной, однако нет зависимости между степенью ее увеличения и тяжестью состояния. В норме объём щитовидной железы у мужчин не превышает 25 см 3 , а у женщин — 18 см 3 . Симптомы, как правило, развиваются относительно быстро — за 6-12 мес. В 80% случаев пальпаторно определяется увеличенная, безболезненная щитовидная железа. На раннем этапе болезни пациенты могут обратиться с какой-либо одной из перечисленных жалоб, поэтому врач должен быть хорошо осведомлён о признаках тиреотоксикоза и необходимых диагностических мероприятиях. У бессимптомных пациентов с субклиническим тиреотоксикозом болезнь выявляется случайно, если по каким-либо показаниям сдаётся анализ крови на ТТГ.
При Базедовой болезни могут появляться признаки эндокринной офтальмопатии, возникающей из-за поражения периорбитальной клетчатки: выраженный экзофтальм (не всегда симметричный), диплопия, отечность век, ощущение «инородного тела в глазах». Это сильно облегчает работу врача в плане диагностики, так как среди всех состояний с тиреотоксикозом эндокринная офтальмопатия характерна именно для диффузного токсического зоба. Не следует путать эндокринную офтальмопатию с глазными симптомами тиреотоксикоза, среди которых можно выделить синдром Грефе и синдром Кохера (верхнее веко отстаёт при взгляде вверх и вниз соответственно), синдром Мебиуса (взгляд не фиксируется вблизи), синдром Штельвага (уменьшение частоты морганий). Стоит отметить, что выраженность глазных симптомов не зависит от тяжести дисфункции щитовидной железы. [4]
Некоторые авторы в развитии диффузного токсического зоба выделяют четыре стадии:
- Невротическая (вегетативный невроз и незначительное увеличение или нормальные размеры щитовидной железы);
- Нейрогормональная (увеличенные размеры щитовидной железы и клиническая картина тиреотоксикоза);
- Висцеропатическая (нарушение функции органов);
- Кахектическая (тиреотоксические кризы и общая дистрофия). [4]
Патогенез диффузного токсического зоба
Кроме генетических факторов, есть предположения о роли стресса и инфекции в развитии болезни Грейвса, а также действия токсических веществ. [4] Из-за иммунологических нарушений, происходит инфильтрация щитовидной железы лимфоцитами, выработка антител к различным её компонентам, главным образом — к рецепторам ТТГ, что приводит к стимуляции выработки ТГ и пролиферации тироцитов. Эти антитела также называют тиреостимулирующими иммуноглобулинами. Избыточное действие ТГ в организме приводит к развитию тиреотоксикоза, с признаками которого больные диффузным токсическим зобом обычно обращаются к врачу. [1] , [2]
Классификация и стадии развития диффузного токсического зоба
Согласно классификации тиреотоксикоза по Фадееву В.В. и Мельниченко Г.А., выделяется:
- субклинический;
- манифестный;
- осложнённый.
Также существует классификация зоба (патологического увеличения щитовидной железы), в которой выделяется три степени зоба, в зависимости от данных осмотра и пальпации щитовидной железы.
Классификация зоба, рекомендованная ВОЗ (2001)
- 0 cтепень: зоба нет (объём каждой доли не превышает объёма дистальной фаланги большого пальца руки обследуемого);
- I степень: зоб пальпируется, но не виден при нормальном положении шеи, или же имеются узловые образования, не приводящие к увеличению щитовидной железы;
- II степень: зоб чётко виден при нормальном положении шеи. [4] , [5]
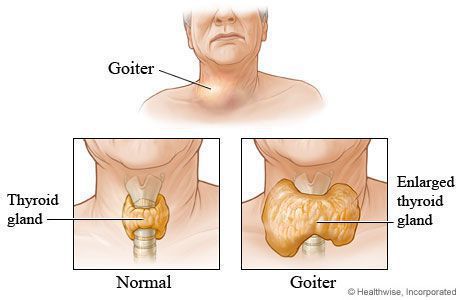
Патоморфологическая классификация диффузного токсического зоба (три варианта заболевания) опирается на данные гистологического исследования биоптата или удалённой щитовидной железы. [4] , [5]
Осложнения диффузного токсического зоба
Развившийся при диффузном токсическом зобе тиреотоксикоз поражает все системы организма. Если надлежащим образом не лечить это заболевание, то оно грозит тяжёлой инвалидизацией, а аритмии и сердечная недостаточность даже могут привести к летальному исходу.
Наиболее опасным осложнением болезни Грейвса является тиреотоксический криз, развитие которого связывают с неблагоприятными факторами (стресс, различные заболевания, выраженная физическая нагрузка, операция и др.). Появляется резкое возбуждение, температура повышается до 40 о С, частота сердечных сокращений достигает 200 ударов в минуту, может развиться фибрилляция предсердий, усиливаются явления диспепсии (тошнота, рвот, понос, жажда), повышается пульсовое артериальное давление. Затем могут появиться признаки недостаточности надпочечников (гиперпигментация, нитевидный пульс, нарушение микроциркуляции). Состояние ухудшается за несколько часов. Это ургентная ситуация, требующая неотложных мер, направленных на снижение концентрации ТГ, борьбу с надпочечниковой недостаточностью, дегидратацией, гипертермией, метаболическими нарушениями и недостаточностью кровообращения. В/в вводится гидрокортизон, проводится дезинтоксикационная и тиреостатическая терапия. К осложнениям диффузного токсического зоба также можно отнести осложнения хирургического его лечения: гипопаратиреоз, повреждение n. laryngeus recurrens (при повреждении одного нерва появляется осиплость голоса, при повреждении двух может возникнуть асфиксия), кровотечения, аллергические реакции на препараты. Об осложнениях тиреостатической терапии будет сказано ниже. [5]
Диагностика диффузного токсического зоба
При наличии у пациента признаков тиреотоксикоза ему определяют уровень тиреотропного гормона (ТТГ) высокочувствительным методом (чувс. 0,01 мЕд/л). Если уровень ТТГ меньше нормы, то исследуют концентрацию св. Т4 (тетрайодтиронин, тироксин) и Т3 (трийодтиронин). Существует понятие о так называемом субклиническом тиреотоксикозе, когда уровни Т4 и Т3 оказываются в норме. Среди антител наибольшее клиническое значение имеет уровень антител к рецепторам ТТГ (АТ-рТТГ). Высокие их титры с большой долей вероятности указывают на то, что мы имеем дело именно с болезнью Грейвса. Другие антитела, такие, как антитела к тиреоидной пероксидазе и тиреоглобулину (АТ-ТПО и АТ-ТГ), выявляются и при других состояниях, поэтому имеют значение только в комплексной оценке, и их определение может помочь в некоторых ситуациях.
На УЗИ при болезни Грейвса характерными признаками являются сниженная эхогенность и увеличение объёма (около 80% случаев). При обнаружении очаговых образований, при подозрении на опухолевые, проводится биопсия с цитологическим исследованием. В некоторых ситуациях (дифференциальная диагностика с функциональной автономией, загрудинный зоб) проводится сцинтиграфия щитовидной железы. Дифференциальная диагностика проводится с функциональной автономией щитовидной железы (характерно наличие узлов на УЗИ, «горячих» при сцинтиграфии, отсутствие антител, нет эндокринной офтальмопатии), подострым тиреоидитом (острое начало, боли в щитовидной железе, повышение температуры, связь с перенесённым инфекционным заболеванием), безболевым («молчащим») тиреоидитом (чаще бывает субклинический тиреотоксикоз), послеродовым тиреоидитом (возникает в течение 6 месяцев после родов). [3] , [5]
Лечение диффузного токсического зоба
Лечение болезни Грейвса может проводиться эндокринологом или терапевтом. К сожалению, в настоящее время лечение диффузного токсического зоба направлено только на орган-мишень, то есть щитовидную железу, а не на выработку антител, являющуюся непосредственной причиной развития болезни. Даже после удаления щитовидной железы продолжают синтезироваться антитела к рецепторам тиреотропного гормона, хотя тиреотоксикоза уже не возникает (при адекватной заместительной терапии). [9]
Итак, существует три способа лечения диффузного токсического зоба:
- консервативное лечение;
- радиойодтерапия;
- оперативное лечение.
Выбор метода зависит от возраста, сопутствующих заболеваний, степени увеличения щитовидной железы, желания пациента и возможностей лечебного учреждения. Консервативный метод лечения диффузного токсического зоба заключается в назначении тиреостатиков. В некоторых случаях (до 30%) курс такого лечения способен привести к стойкой ремиссии, в некоторых — является подготовкой к использованию другого, более радикального метода (хирургическое лечение или терапия йодом-131). Считается, что консервативная терапия неэффективна при выраженном увеличении щитовидной железы (более 40 см 3 ) и с признаками сдавления окружающих тканей, при наличии крупных узлов в ней, а также при наличии осложнений (фибрилляция предсердий, остеопороз и др.). При рецидиве после курса терапии тиреостатиком, повторный длительный курс не назначается. [5] В подобных случаях проводится курс медикаментозной подготовки к радиойодтерапии или операции.
Важным условием адекватного проведения консервативного лечения является приверженность пациента к лечению и доступность лабораторного контроля. Тиреостатики блокируют синтез тиреоидных гормонов и купируют тиреотоксикоз. По прошествии 4-6 недель тиреостатической терапии, при наступлении эутиреоидного состояния, обычно к лечению добавляют левотироксин. [4] В период тиреотоксикоза (до нормализации Т4) также целесообразно назначение препаратов из группы β-адреноблокаторов: они подавляют тканевое превращение Т4 в Т3, снижают частоту сердечных сокращений. Критерием адекватности лечения является нормальный уровень Т4 и ТТГ. Курс лечения продолжается 12-18 месяцев. Во время лечения необходимо контролировать показатели общего анализа крови. Это необходимо для контроля грозных осложнений тиреостатической терапии — агранулоцитоза и тромбоцитопении, требующих немедленной отмены препаратов. Симптомы агранулоцитоза: лихорадка, боль в горле, жидкий стул. [4] При их появлении пациенту необходимо экстренно сдать кровь на общий анализ и прекратить приём тиреостатиков до получения результатов анализа. Рецидив чаще всего наступает в первые 12 месяцев после завершения курса.
Под хирургическим лечением подразумевается удаление всей или большей части щитовидной железы. [8] Операция проводится только в состоянии эутиреоза. В настоящее время удаление этого органа не является фатальным для человека, так как имеются все возможности адекватной и недорогой заместительной терапии левотироксином. С другой стороны, при оставлении даже небольшого фрагмента железы, сохраняется вероятность рецидива заболевания, это орган-мишень для антитиреоидных антител, выделяемых иммунной системой. Таким образом, послеоперационный гипотиреоз теперь не рассматривается в качестве осложнения операции, а является её целью. Доза левотироксина после операции подбирается индивидуально и обычно составляет 1,7 мкг/кг в сутки.
В России радиойодтерапия мало распространена, что связано с дефицитом йода-131. Противопоказанием к радиойодтерапии является только беременность и период кормления грудью. Даже детский возраст не является помехой к её проведению. [6] Данный метод заключается в приёме внутрь предварительно рассчитанной дозы йода-131, который накапливается в щитовидной железе, распадается в выделением β-частиц, что приводит к лучевой деструкции тироцитов. Радиойодтерапия по сути является нехирургическим методом удаления ткани щитовидной железы. [1] , [5] , [7]
Прогноз. Профилактика
Прогноз при своевременной диагностике и надлежащем лечении благоприятный. Не рекомендуется приём лекарств, побочным эффектом которых является влияние на выработку тиреоидных гормонов, например амиодарона. Диффузный токсический зоб в большинстве случаев успешно лечится и не является приговором. Благодаря общедоступной и относительно недорогой заместительной терапии, удаётся добиться нормализации метаболических процессов и исчезновения клинических проявлений. Однако осложнения болезни Грейвса способны привести к необратимым патологическим изменениям в организме. Профилактика диффузного токсического зоба у прямых родственников больных чётко не разработана, однако можно рекомендовать отказ от курения, йод-содержащих лекарств, соблюдение оптимального режима дня для минимизации стрессовых ситуаций и регулярный контроль ТТГ. Чёткой связи между поступлением йода с пищей и болезнью Грейвса не выявлено, в регионах с недостаточным содержанием йода диффузный токсический зоб встречается не чаще; в отличие от функциональной автономии, которая в этих областях становится основной причиной тиреотоксикоза. [3] , [7]
Тиреотоксикоз у больных с многоузловым эутиреоидным зобом провоцируется приемом больших количеств препаратов, содержащих йод, включая амиодарон, который содержит 37% йода.
Многоузловой токсический зоб часто выявляется в йододефицитных регионах (эндемичные по зобу районы), и гиперфункция таких узлов связана с повышением потребления йода. Это относится к случаям, когда йод поступал в организм с лекарственными веществами или с пищей (при повышенном потреблении йодированной соли).
Клинически гипертиреоз раньше называли "йод-базедов", а в настоящее время - "гипертиреоз, вызванный йодом".

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
При радионуклидном сканировании определяют 3 формы многоузлового токсического зоба, протекающих на фоне чрезмерной активности щитовидной железы:
1. Многоузловой зоб с гиперфункционирующими узлами и нефункционирующей экстранодулярной паренхимой (60-80% случаев).
2. Многоузловой зоб с нефункционирующими узлами и гиперфункционирующей экстранодулярной паренхимой (10-20%).
3. Многоузловой зоб с одновременно гиперфункционирующими узлами и экстранодулярной паренхимой (3-5%).
Этиология и патогенез
Многоузловой токсический зоб развивается при длительном хроническом недостатке йода в пище и является одним из последовательных патологических состояний щитовидной железы (ЩЖ), формирующихся в условиях йодного дефицита легкой и средней степени тяжести.
Диффузный нетоксический (эутиреоидный) зоб переходит в узловой (многоузловой) нетоксический зоб, затем развивается функциональная автономия ЩЖ, являющаяся патофизиологической основой многоузлового токсического зоба. В условиях йодного дефицита ЩЖ подвергается стимулирующему воздействию ТТГ и местных ростовых факторов, вызывающих гипертрофию и гиперплазию фолликулярных клеток ЩЖ, что приводит к формированию струмы Струма - 1) Зоб - патологически увеличенная щитовидная железа; 2) (устар.) Аденоматозные разрастания, развивающиеся в некоторых органах при их атрофии и склерозе, например почках, яичниках, гипофизе, надпочечниках
. Основой для развития узлов в ЩЖ является микрогетерогенность тиреоцитов - различная функциональная и пролиферативная активность клеток ЩЖ.
Если йодный дефицит сохраняется на протяжении многих лет, то стимуляция ЩЖ, становясь хронической, вызывает гиперплазию и гипертрофию в тиреоцитах, обладающих наиболее выраженной пролиферативной активностью. Со временем это приводит к возникновению очаговых скоплений тиреоцитов с высокой чувствительностью к стимулирующим воздействиям.
В условиях продолжающейся хронической гиперстимуляции активное деление тиреоцитов и запаздывание на этом фоне репаративных процессов ведет к развитию активирующих мутаций в генетическом аппарате тиреоцитов (мутация рецептора ТТГ), приводящих к их автономному функционированию.
Со временем деятельность автономных тиреоцитов приводит к снижению уровня ТТГ и повышению содержания Т3 и Т4 (фаза клинически явного тиреотоксикоза). Так как процесс формирования функциональной автономии ЩЖ растянут во времени, йодиндуцированный тиреотоксикоз проявляется в старших возрастных группах (после 50 лет).
Эпидемиология
Частота встречаемости многоузлового токсического зоба составляет от 5 до 25% всех причин синдрома тиреотоксикоза и конкурирует по распространенности с диффузным токсическим зобом.
Наибольшее количество случаев заболевания регистрируется в йододефицитных районах, у больных многоузловым эутиреоидным (нетоксическим) зобом, чаще в возрасте 50-60 лет, преимущественно у женщин.
Факторы и группы риска
Группы риска:
1. Пациенты, длительно наблюдающиеся по поводу многоузлового нетоксичсекого зоба (эутиреоидного); преимущественно женщины пожилого возраста (50-60 лет) в йододефицитных районах.
2. Пациенты, принимающие содержащие йод препараты (кордарон, амиодарон, йодид калия, витамины и биологически активные добавки, содержащие йод, и т.д.) и имеющие в анамнезе многоузловой нетоксический зоб.
Клиническая картина
Cимптомы, течение
Клинике многоузлового токсического зоба предшествует длительный период наличия узлового зоба, при котором содержание тиреоидных гормонов в сыворотке крови находится в пределах нормы, а концентрация ТТГ ТТГ - тиреотропный гормон (вырабатывается гипофизом и стимулирует образование гормонов щитовидной железы)
в сыворотке крови незначительно снижена.
Частые проявления:
- сердечная недостаточность, резистентная к обычной медикаментозной терапии;
- мерцательная предсердная аритмия постоянной или периодической формы с эпизодами предсердной аритмии;
- резкая мышечная слабость (больному трудно вставать, подниматься по лестнице, ходить пешком);
- депрессия, периодические судороги, раздражительность или неустойчивость эмоционального состояния (некоторые врачи расценивают данное состояние как "климактерический синдром", поскольку большая часть случаев этих состояний приходится на соответствующий возраст).
В случае кровоизлияния в "горячий" узел наступает самоизлечение, и в дальнейшем такой узел трансформируется в кисту. В некоторых случаях симптомы тиреотоксикоза протекают по типу субклинического с возможным переходом в явный тиреотоксикоз.
Диагностика
1. УЗИ ЩЖ: множественные узловые образования, снижение эхогенности ткани ЩЖ.
Лабораторная диагностика
Лабораторные методы (определение гормонов ЩЖ) позволяют диагностировать два варианта тиреотоксикоза, которые очень часто являются стадиями одного процесса:
1. Субклинический тиреотоксикоз: снижение уровня ТТГ в сочетании с нормальными уровнями свободного T4 и свободного T3.
2. Манифестный (явный) тиреотоксикоз: снижение уровня ТТГ и повышение уровня свободного T4 и свободного T3.
Дифференциальный диагноз
Наиболее часто возникает необходимость в дифференциальной диагностике многоузлового токсического зоба и диффузного токсического зоба (ДТЗ), так как заболевания, протекающие с деструктивным тиреотоксикозом, достаточно несложно отличить по данным сцинтиграфии ЩЖ.
Принципы дифференциальной диагностики многоузлового токсического зоба и ДТЗ представлены в таблице, приведенной ниже.

Наиболее опасен гипотиреоз для младенцев. Если не провести своевременное лечение гипертиреоза, то малыши получат многочисленные и необратимые осложнения, особенно при врождённом гипертиреозе щитовидки. Если до двух лет не вылечить у ребёнка гипертиреоз щитовидной железы, даже при последующем хорошем лечении невозможно предотвратить его умственную отсталость. Статистика гласит, что врождённым гипотиреозом страдает 1-2 из 5000 новорождённых, причем девочки в два раза чаще мальчиков.
Гипертиреоз щитовидной железы — это не самостоятельное заболевание, а комплекс симптомов, возникающий при ряде аутоиммунных заболеваний и состояний щитовидной железы:
-
(болезнь Грейвса, Базедова болезнь, болезнь Перри, болезнь Флаяни);
- узловой токсический зоб (болезнь Пламмера);
- токсическая аденома щитовидной железы;
- начальная стадия подострого тиреоидита;
- бессимптомный (безболевой) тиреоидит;
- некоторые формы аутоиммунного тиреоидита;
- искусственный тиреотоксикоз (передозировка тиреоидных гормонов);
- опухоли других органов (весьма редко).
При гипертиреозе все процессы в организме человека происходят с повышенной интенсивностью, организм работает «на износ», в отличие от гипотиреоза, при котором все процессы замедляются.
Дисфункциями щитовидной железы страдает сегодня более трети землян. Данная железа в форме бабочки расположена в средней трети шеи между кадыком и началом грудины. Щитовидка — «королева» всех эндокринных желез, главный поставщик гормонов, влияющих на абсолютно все процессы в организме человека: на вес, настроение, работоспособность, физическое и психическое самочувствие и прочие. К примеру, никому ещё не удавалось снизить или увеличить свой вес по желанию при нездоровой щитовидке. Несмотря на главенствующую роль этой железы, люди весьма безответственно забывают о ней, а симптомы, указывающие на проблемы именно в щитовидной железе, списывают на переутомление, наследственность — на что угодно, теряя при этом драгоценное время и усложняя исход заболевания.
Классификация гипертиреоза
Многообразие причин гипертиреоза щитовидной железы создало, соответственно, большее количество этиологических вариаций болезни. Классификация позволила более чётко разделять особенности болезни, что важно при диагностировании для оценки индивидуального характера проблемы.
Объективно, по серьёзности нарушений гипертиреоз разделяют на:
- первичный, возникший в результате повреждений щитовидной железы лучевыми воздействиями, травмами, инфекциями, нападками собственной иммунной системы и другими патологиями;
- вторичный, возникший по причине патологических изменений в гипофизе или гипоталамусе.
Вспомним, что гипофиз — это железа, расположенная в основании головного мозга, вырабатывающая тиреотропный гормон (ТТГ) для регуляции работы щитовидной железы, а гипоталамус — это отдел промежуточного мозга, контролирующий работу гипофиза и щитовидной железы.
Первичный гипертиреоз, в свою очередь, подразделяется на несколько функциональных форм:
- субклиническую: уровень Т4 в норме, ТТГ понижен, отсутствие симптоматики;
- манифестную (проявленную) уровень Т4 повышен, ТТГ существенно снижен, присутствуют характерные признаки;
- осложнённую: наличие мерцательной аритмии, сердечной или надпочечниковой недостаточности, дистрофии паренхиматозных органов, психозов, существенной потери веса тела и прочее.
Морфологические формы гипертиреоза:
- Диффузный тиреотоксический (гипертиреоидный) гипертиреоз, как вариант общей активности ткани железы без её разрастания.
- Диффузный токсический зоб — интенсивная и распространённая деятельность железистой ткани практически во всей железе.
- Гипертиреоидный узел (одноузловой, автономный) — источник избытка тиреоидных гормонов щитовидки.
- Узловой гипертиреоз (многоузловой, автономный) — переизбыток тиреоидных гормонов двух и более узлов железы.
Этиологические формы гипертиреоза:
- острый и подострый тиреоидит (в период тиреотоксической фазы);
- послеродовой или гипертиреоз беременных;
- тиреотоксикоз новорожденных;
- наследственный (семейный);
- радиационно-индуцированный;
- йод-индуцированный;
- гиперпродукция ТТГ;
- гипертиреоз нетиреоидной гиперпродукции гормонов;
- ятрогенный (медикаментозный);
- травматический.
Осложнения гипертиреоза
При неудачном течении гипертиреоза может возникнуть тиреотоксический криз, спровоцированный большим физическим напряжением, стрессом или инфекционными заболеваниями, тогда вся симптоматика гипертиреоза усиливается до:
- сильной тахикардии с признаками сердечной недостаточности;
- отёчности и сильной истощённости;
- лихорадки, бреда и прочим.
Дальнейшее прогрессирование тиреотоксического криза может закончиться коматозным состоянием пациента и летальным исходом. Другой вариант криза — апатический — протекает с развитием равнодушия, апатии, кахексии. Примечательно, что тиреотоксический криз случается только у женщин.
В связи с этим обстоятельством специалисты различают от трёх до пяти стадий гипертиреоза, которые правильнее называть степенями.
Прогноз и профилактика гипертиреоза
Больные гипертиреозом, как правило, находятся на диспансерном учёте у эндокринолога. Грамотно избранная и вовремя проведенная терапия помогут в краткие сроки восстановить здоровье, хорошее самочувствие, а также избежать развития нежелательных осложнений. После достоверной диагностики следует срочно начать правильное лечение и помнить, что самолечение категорически противопоказано и чревато.
Профилактические подходы во избежание развития гипертиреоза заключаются в постоянном наблюдении и лечении патологий щитовидной железы, в рациональном питании (не злоупотреблять продуктами, содержащими йод) и соблюдении осторожности с солнечным излучением во время летнего отпуска — в общем, выполнении несложных правил.
Причины гипертиреоза
Признаки гипертиреоза возникают чаще всего как итог иных патологических процессов в щитовидной железе в возрасте от 20 до 50 лет и в большей степени у женщин (в 10 раз чаще, чем у мужчин). Гипертиреоз у женщин развивается вследствие гормональных колебаний в их организме во время критических дней, беременности, климаксе.
Самыми значимыми причинами возникновения гипертиреоза считаются:
- диффузно-токсический зоб (Базедова болезнь) — основная причина более чем в 80% случаев;
- болезнь (синдром) Пламмера — узловой токсический зоб, доброкачественная опухоль, клетки которой независимо (бесконтрольно) продуцируют тиреоидные гормоны;
- генетическая предрасположенность;
- аутоиммунные патологии;
- воспаление щитовидной железы (аутоиммунный/лимфоматозный/хронический тиреоидит);
- токсическая аденома щитовидной железы;
- аденома струмы яичника;
- цитокин-индуцируемый тиреоидит в начале заболевания;
- избыток потребляемого йода;
- передозировка тиреоидных гормонов при терапии от гипотериоза;
- продолжительные солнечные облучения;
- длительное пребывание в состоянии стресса;
- инфекционное заражение;
- заболевания гипофиза.
Симптомы гипертиреоза
У такого заболевания, как гипертиреоз, симптомы зависят от генетического преимущества симпатической или парасимпатической активности у человека, могут быть характерными или обратно противоположными, а потому не все симптомы должны быть обязательными, специфическими.
К наиболее типовым симптомам, зависящим от коэффициента пораженности органа, ткани, системы, относят:
- чётко выраженные нервно-психические нарушения — гипервозбуждённость, нервозность, раздражительность, плаксивость, появление скороговорения с повышением умственной деятельности, лёгкий тремор рук, чувство страха, беспокойства и бессонница;
- ощущение постоянного внутреннего жара, чрезмерная потливость;
- стремительная потеря веса (до анорексии у пожилых пациентов);
- постоянная слабость и усталость;
- сердечно-сосудистые нарушения — тахикардия, мерцание и трепетание предсердий, снижение диастолического и повышение систолического артериального давления, аритмия, сердечная недостаточность;
- нарушения со стороны органов зрения (около 45% случаев) — увеличение разреза глаз, выпячивание глазного яблока вперед (экзофтальм), двоением объектов, сокращение миганий, снижение подвижности глазного яблока, отечность и гиперпигментация век, также появляется эрозия и сухость роговицы, слезотечение и резь в глазах, при сдавливании и дистрофии зрительного нерва — слепота;
- ускорение и изменение обмена веществ (при повышенном аппетите — снижение массы тела);
- развитие тиреогенного диабета;
- почечная недостаточность как итог быстрого распада кортизола под воздействием гормонов щитовидной железы;
- изменения состояния кожных покровов — истончение, влажность, повышение температуры, изменения ногтей;
- ранняя седина, истончение и выпадение волос;
- развитие отёков мягких тканей голени;
- выпячивание щитовидной железы при диффузном токсическом зобе;
- одышка и снижение жизненной ёмкости лёгких в результате застоя и отёка лёгких;
- нарушение пищеварения и желчеобразования, повышенный аппетит (сниженный у пожилых), неустойчивый стул (диарея), увеличение печени (проявления желтухи в тяжелых случаях), приступообразные боли в животе;
- нарушения водного обмена (частое, обильное мочеиспускание и сильная жажда);
- признаки тиреотоксической миопатии — мышечная утомляемость, гипотрофия мышц, развитие остеопороза, дрожь во всем теле и постоянная слабость, нарушение двигательной активности (трудно выполнять обычные действия) вплоть до обратимого тиреотоксического мышечного паралича;
- нарушения секреции женских и мужских гонадотропинов, расстройство функций половой сферы (у мужчин — снижение потенции и гинекомастия, у женщин — нарушение менструального цикла, обмороки и общая слабость).
В зависимости от индивидуальных и других обстоятельств, все изменения могут иметь обратимое или мало обратимое действие. У такого недуга, как гипертиреоз, симптомы и лечение напрямую зависят от человеческого фактора.
Диагностика гипертиреоза
В силу своеобразной симптоматики гипертиреоза и сложности в её дифференцировки основными методами диагностики определены:
- опрос, осмотр, составление анамнеза пациента; на определение соотношения гормонов тироксина (Т3), трийодтиронина (Т4) и тиреотропного гормона (ТТГ); для определения её размеров, её структуры и наличия узлов, а также для оценки кровотока в железе (цветное доплеровское картирование) с помощью специального датчика;
- компьютерная томография (КТ) для определения места нахождения узлов;
- КТ, а лучше МРТ головного мозга для оценки состояния гипофиза при аденоме; для фиксации отклонений в работе сердечно-сосудистой системы;
- сцинтиграфия щитовидной железы с радиоизотопами для определения активности функций железы и узлов;
- пункционная тонкоигольная биопсия щитовидной железы, узла с целью исследования их тканей на злокачественность.
Лечение гипертиреоза
Тактика лечения выбирается, опираясь на понимание специалистами механизма развития заболевания, индивидуально для каждого человека, заболевшего гипертиреозом, с учетом анамнеза пациента, его возраста, наличия сопутствующих заболеваний, аллергии на лекарства, патологии, вызвавшей гипертиреоз и степень её тяжести.
При постановке диагноза «гипертиреоз» лечение происходит несколькими способами:
Консервативное лечение гипертиреоза
Медикаментозная терапия с назначением тиреостатических препаратов для блокировки активного продуцирования гормонов щитовидной железой и затрудняющие накопление йода —Тирозола, Пропицила, Мерказолила и прочих, требующая соблюдения системы в приеме и осуществления контроля за уровнем гормонов железы.
Следует знать, что лечение подобными препаратами противопоказано беременным и кормящим женщинам, и после лечения в течение года необходимо предохраняться от беременности.
Метод, издавна применявшийся ведущими российскими клиницистами и основанный на седатации сегментарной вегетативной нервной системы, позволяет успешно восстанавливаться больным гипертиреозом, особенно эффективен при диффузном токсическом зобе (клиника д-ра А.В. Ушакова).При отсутствии улучшений через 1,5–2 года рекомендуется удаление железы хирургическим путём или разрушение её клеток с помощью лучевой терапии.
Обязательным к консервативному лечению дополнением должно быть рациональное и полноценное питание, обогащенное всеми полезными для здоровья компонентами: зелень, овощи, ягоды, фрукты, мясо, рыба, молочные продукты. Очень важны для больного гипертиреозом человека — спокойная обстановка окружения, полноценный и регулярный отдых и сон.
Хирургическое лечение гипертиреоза
Хирургический метод лечения показан:
- в случае неудачной консервативной терапии;
- при сдавлении органов средостения;
- при развитии тяжелых побочных эффектов от тиреостатиков;
- при подозрении на злокачественное новообразование в щитовидной железе.
После обсуждения и выбора метода лечения с пациентом обсуждается объём оперативного вмешательства — резекция или полное удаление щитовидной железы.
Наличие одиночного узла или множественного разрастания определённого участка щитовидной железы с повышенным выделением гормонов также требует хирургического вмешательства, а послеоперационный остаток железы будет нормально функционировать. Послесубтотальной резекции, когда удаляется большая часть щитовидной железы, может развиться гипотиреоз, а пациент всю свою жизнь будет принимать искусственные гормоны, но риск рецидива тиреотоксикоза намного снижается.
Лечение гипертиреоза радиоактивным йодом
Употребление пациентом капсулы или водного раствора (без вкуса и запаха) препарата радиоактивного йода (радиойодотерапия) происходит единственный раз. Из кровяного русла радиойод попадает в клетки щитовидной железы, страдающей гиперфункцией, скапливается там и разрушает их за несколько недель. В итоге размеры щитовидной железы уменьшаются, продуцирование гормонов и их уровень в крови снижаются. Радиойодотерапия обычно совмещается с медикаментозным лечением и снижает степень гипертиреоза, однако полное выздоровление не наступает. Возможно проведение повторного курса плюс пожизненный приём тиреоидных гормонов.
Другие методы лечения гипотиреоза
В терапии гипертиреоза возможно применение ß-адреноблокаторов, парализующих действие тиреоидных гормонов на организм, и больной может почувствовать улучшение на несколько часов, хотя избыток тиреоидных гормонов в крови останется. К ß-адреноблокаторампринадлежат препараты: атенолол, метопролол, надолол, индерал-ла, имеющие пролонгированное действие. Как исключительный метод лечения эти медикаменты могут использоваться при гипертиреозе, возникшем из-за тиреоидита. Данные блокаторы могут сочетаться с другими видами терапии.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.

Поскольку продуцирование гормонов щитовидной железой не нарушается, то заболеванию дали ещё одно название —диффузный нетоксический зоб, который превышает допустимую норму размеров щитовидной железы, которая у мужчин составляет 25 мл, а у женщин — 18 мл.
При частоте заболевания в регионе проводимых обследований среди детей младшего и среднего школьного возраста превышающей 5% зоб считают эндемическим. Диффузный эутиреоидный зоб является патологией молодой части населения и развивается он до 20-летнего возраста в более чем 50% случаях, при этом поражая женщин в 2-3 раза чаще, чем мужчин, особенно в периоды повышенной потребности организма в йоде — во время полового созревания, вынашивания ребенка и кормления его грудью.
Диффузный нетоксический зоб преимущественно развивается на фоне йододефицита, когда щитовидная железа претерпевает компенсаторную гиперплазию для восполнения дефицита тиреоидных гормонов.
Напрямую на рост тканей щитовидной железы влияют аутокринные факторы, стимулирующие тиреоциты: фибробластный, эпидермальный и трансформирующий факторы роста.
Кроме недостаточного количества йода в рационе, ДЭЗ провоцирует прием специфических лекарственных препаратов, курение табака, наличие длительного стрессового состояния и инфекционного заболевания, нерациональное питание с дефицитом жизненно важных микроэлементов, отвечающих за метаболизм йода, а также врожденные дефекты некоторых ферментов, возраст, пол и предрасположенность к заболеванию пациента.
Классификация диффузного эутиреоидного зоба
ДЭЗ в практической медицине наиболее часто классифицируется на базе макроскопических изменений щитовидной железы, точнее всего характеризуемых в процессе УЗИ щитовидки при расчёте ее объема и оценке размера узловых образований.
В эндокринологии выделены:
- диффузный зоб;
- узловой зоб;
- многоузловой зоб;
- смешанный (диффузно-узловой) нетоксичный зоб.
Исходя из этиологии заболевания, отмечают:
- диффузный эндемический зоб — как последствие йодного дефицита;
- спорадическая форма — как результат дефектов секреции тиреоидных гормонов и не связанная с нехваткой йода.
Согласно рекомендациям ВОЗ,степень выраженности зоба оценивается в процессе пальпирования по критериям:
- 0 степень —зоба нет, т.к. размер долей щитовидной железы не выше размеров дистальной фаланги большого пальца пациента;
- 1 степень — зоб определяется только пальпацией и не визуализируется при обычном положении шеи пациента;
- 2 степень — зоб определяется визуально и пальпаторно при обычном положении шеи больного.
Прогноз и профилактика диффузного эутиреоидного зоба
В большинстве случаев с помощью этиотропного лечения объем щитовидной железы удается нормализовать. У части пациентов на фоне ДЭЗ формируются узловые образования с функциональной автономией.
Пациенты с диффузным эутиреоидным зобом старше 45-50 лет должны находиться под динамическим наблюдением эндокринолога, ежегодно проходить УЗИ щитовидной железы и контролировать уровень ТТГ.
Профилактика ДЭЗ бывает массовая и индивидуальная.
Массовая профилактика предполагает употребление в пищу йодированной соли, продуктов, насыщенных йодом, — морской капусты, морской рыбы и др. морепродуктов, грецких орехов, хурмы и прочих.
Индивидуальная профилактика представляет собой специальный приём препаратов йода лицами из групп риска развития диффузного эутиреоидного зоба: беременным, проживающим в обедненных йодом регионах, пациентам после операции щитовидной железы и др. Для профилактики спорадических случаев ДЭЗ необходимо ограничение и исключение струмогенных факторов.
Причины диффузного эутиреоидного зоба
Наиболее значимой причиной возникновения диффузного эутиреоидного зоба является недостаток йода, поступающего в организм с водой и пищей. Гиперплазия щитовидной железы в связи с этим —это защитная реакция организма, направленная на сохранение гомеостаза тиреоидных гормонов железы в условиях недопоступления йода извне, то есть щитовидная железа приспосабливается к условиям йодного дефицита.
Благодаря усилению активного захвата йода тиреоцитами начинается увеличенное синтезирование трийодтиронина, для продуцирования которого требуется только 3 атома йода. Кроме того, форсируется повторная переработка эндогенного йода, что умножает эффективность синтеза тиреоидных гормонов. Хотя адаптационные механизмы щитовидной железы регулируются и контролируются тиреотропным гормоном гипофиза (ТТГ), при диффузном нетоксичном зобе его повышение почти не заметно. Современные представления таковы, что при дефиците йода влияние ТТГ (тиреотропного гормона) на щитовидную железу также обусловлено аутокринными факторами роста.
На начальном этапе заболевания отслеживается компенсаторное увеличение тироцитов и вследствие этого развивается паренхиматозный зоб (характерный для детского и подросткового возраста), когда щитовидная железа состоит из множества мелких фолликулов, практически лишенных коллоида.
Больные пожилого возраста и пациенты с прооперированной железой страдают коллоидным зобом, морфологически представляющим собой ткань железы из крупных фолликулов, заполненных желеобразным веществом. Вследствие такого преобразования в тканях щитовидной железы прослеживается сбой процессов синтеза и распада тиреоглобулина, снижение степени его йодирования. Также наблюдается снижение продукций йодтиронинов и йодлипидов.
Другими причинами развития диффузного эутиреоидного зоба считаются:
- курение табачных изделий;
- хронические стрессы;
- приём некоторых лекарственных препаратов;
- присутствие очагов хронической инфекции в организме;
- наследственная предрасположенность;
- пол и возраст пациента.
Симптомы диффузного эутиреоидного зоба
При отсутствии дисфункции щитовидной железы при диффузном эутиреоидном зобе клинические проявления практически не выявляются.
Иногда могут беспокоить:
- астено-невротический синдром: повышенная утомляемость, общая слабость, сонливость, упадок работоспособности;
- периодическая головная боль;
- давящие ощущения в области передней части шеи (при значительной гиперплазии и узлах);
- видимый косметический дефект (при большой степени увеличения железы).
Осложнения диффузного эутиреоидного и других форм зоба наблюдаются при существенной гипертрофии щитовидной железы и выражаются:
- компрессией трахеи, пищевода, прилежащих нервных стволов и сосудов;
- развитием синдрома верхней полой вены;
- кровоизлияниями в ткань щитовидной железы;
- струмитом (воспалением железы, сходным по клиническим проявлениям с подострым тиреоидитом) и т. д.
Довольно часто диффузный нетоксический переходит в узловой, эутиреоидный или токсический зоб.
Диагностика диффузного эутиреоидного зоба
Для диагностирования диффузного эутиреоидного зоба используются весьма простые методы, доступныев широкой клинической практике, когда достаточно:
- осмотреть и пальпировать шею для определения размеров щитовидной железы;
- определить уровень ТТГ;
- использовать иммунограмму для определения уровней иммуноглобулинов, Т и В-лимфоцитов, АТ к тиреоглобулину, АТ к микросомальной фракции тироцитов;
- провести УЗИ щитовидной железы для уточнения её объема, размера и структуры;
- установить с помощью эхоскопии наличие/отсутствие узловых образований;
- определить АТ-ТПО (для дифференциальной диагностики с аутоиммунным тиреоидитом);
- сделать тонкоигольную пункционную биопсию тканей щитовидки (при наличии узлов) для исключения опухоли железы;
- провести рентгенографию пищевода при сдавливании его зобом больших размеров;
- провести сцинтиграфию для исключения функциональной автономии, что значимо отразится на выборе тактики лечения (при диффузном увеличении щитовидной железы сцинтиграфия показывает равномерное распределение изотопа, а при узловой форме обозначаются «холодные» или «теплые» узлы).
Лечение диффузного эутиреоидного зоба
Лечение диффузной нетоксической формы зоба начинается, как правило, с определения степени гиперплазии щитовидной железы и причин её роста.
При подтверждении йододефицитной природы заболевания проводится монотерапия препаратами йода. Для уменьшения размера зоба и поддержания эутиреоза применяется заместительная терапия левотироксином (Эутирокс).
Зоб нулевой степени не требует активного лечения, достаточно только динамического наблюдения эндокринолога за состоянием щитовидной железы пациента с контролем уровня гормонов.
ДЭЗ первой степени с подтвержденной йодной недостаточностью у детей, подростков и молодых взрослых лечится препаратами йода (калия йодид в суточной дозировке до 200 мкг) в течение полугода, тогда чаще всего размеры железы нормализуются благодаря подавлению роста тироцитов.
При отсутствии положительных результатов в течение полугода для уменьшения размера железы и поддержания эутиреоза применяют заместительную терапию левотироксином (L-Т4).
Зобу второй степени требуется комбинированная терапия из 200 мкг йодсодержащего препаратами и 150 мкг гормона железы — левотироксина (Йодокомб, Йодотирокс, Левотироксин натрия с йодидом калия).
Когда зоб достиг больших размеров, или развились осложнения (компрессия, кровоизлияние), проводится оперативное лечение.
Альтернативным методом лечения диффузного эутиреоидного зоба служит терапия радиоактивным йодом-131, с помощью которой достигается уменьшение объема щитовидной железы на 40-50 % уже после однократного введения изотопа.
Любой из вариантов коррекции ДЭЗ предполагает дальнейшие профилактические мероприятия, одним из которых является использование йодированной соли при приготовлении пищи.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Читайте также:

