Кожа с красными порами что это
Обновлено: 30.04.2024
Считаете, природа к вам несправедлива? Почему-то именно вам она подарила эти ужасные кратеры на лице?
На самом деле даже королевы подиумов с идеальными фигурами имеют далеко не идеальную кожу. И они тоже ломают голову, как избавиться от расширенных пор.
Самый известный пример – топ-модель Синди Кроуфорд. На заре своей карьеры она до обморока боялась крупных планов: широкие поры за доли секунды могли поставить крест на ее глянцевом будущем.
Синди начала бороться с этой напастью (тех иезуитских методов в современной косметологии уже не существует). Ей, как змее, пришлось в буквальном смысле сменить кожу.




Откуда берутся широкие поры на лице
Пора на лице – это отверстие, из которого растет волос. На женском лице волосы почти не видны, потому что они тонкие и светлые. Но они есть. В это же отверстие выходят протоки сальной железы.
Поэтому пора заполняется кожным салом, или себумом. Это настоящий эликсир молодости: себум сохраняет кожу увлажненной, делает эластичной, предохраняет от переохлаждения и перегрева, защищает (как это ни странно) от воспаления и вирусов.
Крупные поры на лице бывают вызваны множеством факторов:
- физиологические гормональные изменения — в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5] ;
- сердечно-сосудистые заболевания ( артериальная гипертензия и атеросклероз );
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника , болезни печени и поджелудочной железы); и наследственные аутоиммунные заболевания (болезнь Стерджа — Вебера, синдром Луи — Бар, болезнь Рандю — Ослера).
- вредные привычки ( курение , злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
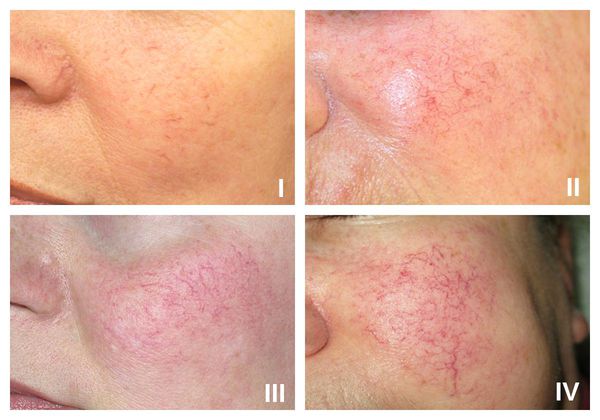
- I стадия — начало болезни. Отмечается периодические ощущения "приливов". Кожа краснеет на щеках, иногда на туловище, руках и кистях [6] . На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
- общий анализ мочи (ОАМ) — делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой — позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови — также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон — обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
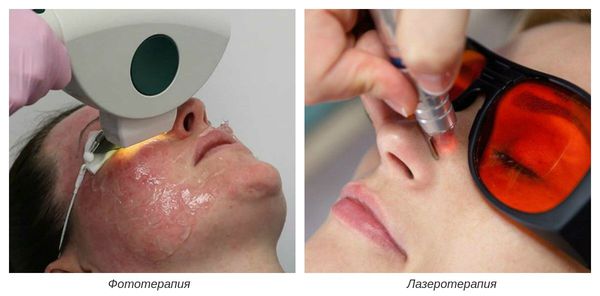
- Электрокоагуляция — удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия — восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия — сужение сосудов под воздействием лазерного луча [4] . Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы "запаивает" сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия — введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5] .
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К — в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С — в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D — в молочных продуктах;
- Омега-3 — в рыбных продуктах, особенно в рыбьем жире.
-
гормональные изменения, например, повышенная выработка кожного сала в период полового созревания,
К сожалению, последние исследования показывают, что сегодня к этим 8 факторам добавился девятый, который усиливает их все. Оказывается, под воздействием свободных радикалов (ими богата нездоровая атмосфера городов и раскаленный воздух солнечных пляжей), себум меняет свои свойства и начинает причинять коже серьезные проблемы.
Слово эксперту:
«Первые шесть факторов связаны или с повышенной выработкой кожного сала, или с закупоркой пор. Как следствие, себум скапливается в порах, образуя своеобразные сальные пробки под названием комедоны. Чем комедоны больше, тем сильнее растягиваются поры.
Навсегда победить проблему вряд ли возможно. Но регулярный уход гарантирует избавление от проблемы: чистые и здоровые поры сужаются сами. Поэтому главное средство против расширенных пор в этом случае – регулярные салонные чистки и уходовые процедуры у косметолога в сочетании с правильным уходом дома. Значительно усилить эффект помогут и регулярные капельницы с Глутатионом».
Как вылечить проблему
Как лечить расширенные поры, косметолог всегда решает индивидуально. Все зависит от первопричины. Как правило решение укладывается в 2 схемы.
Схема 1. Лечение расширенных пор после акне
Если мы имеем очень широкие поры как наследие юношеских прыщей, без лазера не обойтись.
В Платинентал используется фракционный лазерный фототермолиз. Бережная, но очень действенная лазерная перфорация кожи Asclepion Dermablade позволяет снять верхний слой кожи, выровнять ее тон и добиться фарфоровой гладкости.
Через неделю после лазерной шлифовки результат укрепляется при помощи 5-6 процедур мезотерапии японским препаратом SAKURA. Коктейль составляется косметологом индивидуально – в специальной пропорции для улучшения кровотока и сужения пор.

Пациентка, 35 лет.
Проблема акне и постакне: активное воспаление, рубцы, неровная кожа, расширенные поры.
Домашний уход: Ultra Milk Cleanser, Even Skintone Serum, Ultra C Sheer Facial Cream, Ultra A Smoothing Complex (Ultra A Treatment Serum), Ultra Hydrating Gel, Protective Moisturiser Cream SPF 30+. Все – Ultraceuticals
Процедуры в клинике: фракционный лазрный пилинг + 8 Vitapeel Ultraceuticals
Схема 2. Ultraceuticals – лучшее средство от расширенных пор!
В других случаях отличный результат может дать использование курса из пяти - семи BHA пилингов последнего поколения Ultraceuticals на основе 20% салициловой кислоты. Механизм тот же: убираем жировые пробки – получаем сужение расширенных пор. В качестве бонуса этот современный препарат уменьшает выработку себума и дарит лицу изумительно ровный тон.
Вы можете получить 2 пилинга в подарок при прохождении курса из 5 процедур!
Домашний уход, в который входят современные средства для лечения расширенных пор из серии Ultraceuticals, завершит процесс.

Уменьшение размера пор, более полтная и увлажненная текстура кожи, общее улучшение и оживление цвета лица после курса лечения.
Что делать, когда нужен мгновенный результат?
Для случаев, когда результат нужно увидеть буквально завтра, мы рекомендуем попробовать Fire&Ice пилинг. Его используют для подготовки к красной ковровой дорожке Хайли Бери и Дрю Бэрримор. Выполненный за сутки до важного мероприятия, Fire&Ice позволяет уменьшить расширенные поры, делает кожу идеально гладкой и дарит ей нежный оттенок персика.
Как убрать расширенные поры на лице в домашних условиях
Борьба с расширенными порами невозможна без тщательного ухода дома. Ведь каким бы волшебником не был косметолог, как бы надежно ни было проведено удаление жировых пробок, эти процедуры не меняют ваш тип кожи, гормональный статус и привычки питания. И рано или поздно все начинается сначала.
Чтобы этого не произошло, мы рекомендуем домашнее лечение расширенных пор на лице препаратами австралийской компании Ultraceuticals.

Созданные на основе высококонцентрированного витамина С, эти средства обладают недостижимыми ранее свойствами. Тест за тестом, препараты Ultraceuticals превосходят любые аналоги в несколько раз! Они регулируют выработку кожного сала и делают его более "текучим", способствуя удалению с поверхности кожи и очищению пор.
В Ultraceuticals честно признают, что выраженный лфитинг и ботокс-эффект кремам не под силу. Но они (доказано) отлично контролируют проявления акне, сужают расширенные поры на лице и дают превосходный видимый эффект!
Что такое купероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тюлис Галины Геннадьевны, дерматолога со стажем в 27 лет.
Над статьей доктора Тюлис Галины Геннадьевны работали литературный редактор Маргарита Тихонова , научный редактор Динар Сафин и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Купероз — это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий — сосудистых звёздочек или сеточек [1] .
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
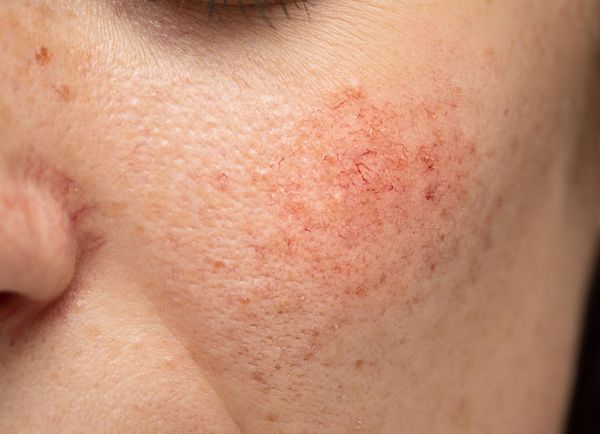
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
-
— основная причина развития купероза;
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы :
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще — на лице: в области крыльев носа, лба, подбородка и щёк [9] . Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
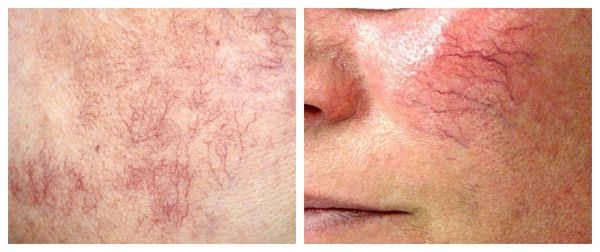
Патогенез купероза
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами [2] .
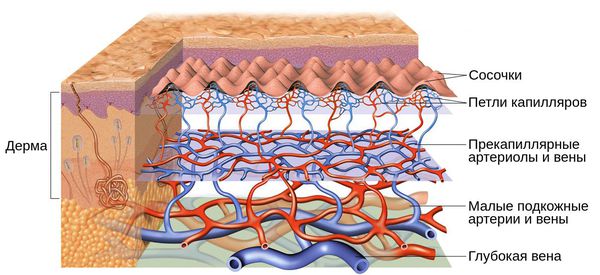
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2] . Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
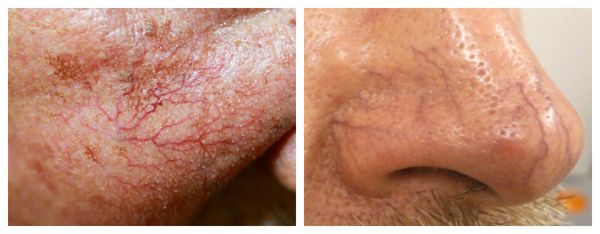
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.

Классификация и стадии развития купероза
В рамках розацеа выделяют четыре стадии купероза:
Осложнения купероза
Единственное осложнение купероза — преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8] . В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3] .
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
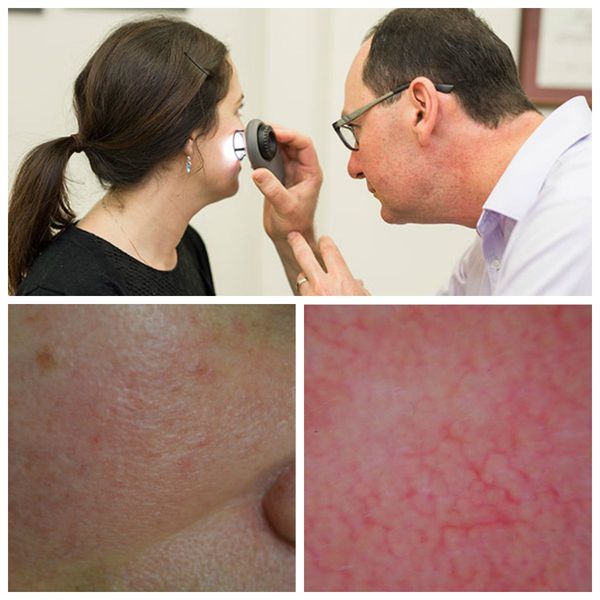
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза :
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин ), таблеток Аскорутин , а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5] .
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10] .
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1] . Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11] .
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10] .
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10] .

Розовые щечки, к сожалению, не всегда являются признаком здоровья. Покраснение лица, папулы, пустулы и даже ухудшение зрения – все это признаки розацеа. Это заболевание до конца не изучено, поэтому многие вопросы остаются без ответа.
Если вовремя не обратить внимание на причины и симптомы, то этот недуг может существенно омрачить вашу жизнь.
Услуги Expert Clinics
Нескорректированные изменения гормонального фона могут стать источником серьезных нарушений в организме.
Комплексная лабораторная диагностика позволит выявить явные и скрытые дефициты, нарушения и предрасположенность к определенным заболеваниям.
Сочетание тромбоцитов, гормонов, белков и витаминов ускоряет обновление и восстановление собственных клеток.
Причины возникновения
Розацеа – это хроническое дерматологическое заболевание, которое проявляется в виде расширения мелких сосудов кожи, покраснения, появления папул и пустул, внешне очень напоминающих акне. Протекает волнообразно с чередованием периодов ремиссий и обострений. Синоним термина розацеа - понятие «розовые угри».
Причины розацеа науке до сих пор непонятны до конца. Известно, что она возникает из-за нарушения моторики в сосудах кожи. Учёные предполагают, что возникновению этому заболевания способствуют такие факторы:
- патологии желудочно-кишечного тракта (гастрит, язва), так как очень часто в анализах заболевших находят бактерию Helicobacter pylori;
- нарушения в работе иммунной системы;
- увеличение количества клещей рода Demodex на коже;
- природные условия (избыточная инсоляция, сильный ветер);
- тяжёлые психологические состояния;
- функциональная недостаточность кровоснабжения.
Чаще всего розацеа появляется у женщин в возрасте 40-55 лет, что связано с периодом менопаузы. Мужчины болеют намного реже, но в более тяжёлых формах.
Симптомы розацеа

К признакам розацеа относятся:
· Стойкое покраснение лица. Сопровождается жжением, покалыванием, чувством стянутости.
· В зоне покраснения утолщается кожа.
· Возникают хаотично расположенные ярко-розовые папулы размером 3-5 мм.
· Появляются «сосудистые звёздочки» (красного и синюшного оттенка).
· Сухость, покраснение, слезоточивость глаз.
· Повышенная чувствительность к наружным лекарственным препаратам.
· Ощущение инородного тела и пелены перед глазами.
Места наиболее частой локализации:
- область вокруг рта;
- конъюктива глаз и век;
Разновидности проблемы

Различают четыре стадии данного заболевания:
1. Эритематозно-телеангиэктатическая.
Под влиянием смены температурных режимов, солнечных лучей, эмоциональных вслесков, употребления горячих и алкогольных напитков возникают кратковременные эпизоды покраснения центральной части лица, которые вскоре исчезают без видимых следов. Часто покраснения сопровождаются ощущением жара. Цвет эритемы варьируется от ярко-розового до синюшно-красного.
2. Папулёзная.
На коже появляются наросты небольших размеров – папулы. Очень часто их локализация начинается с носогубки, крыльев носа, а затем распространяется и по других участкам. Папулы отличаются гладкой, иногда – блестящей поверхностью. Могут появляться как единично, так и группой.
3. Пустулёзная.
При дальнейшем прогрессе заболевания папулы начинают гноиться и превращаются в пустулы – узелки размером 1-5 мм с жидкостью внутри.
4. Инфильтративно-продуктивная.
За счёт прогрессирующей гиперплазии сальных желёз и соединительной ткани появляются опухолевидные разрастания. Чаще всего они затрагивают нос и щёки. Если возникает самостоятельно, и в анамнезе отсутствуют реакции приливов, то специалисты рассматривают её в качестве отдельной стадии – ринофимы (от греч. rhis, rhinos – нос и phyma – шишка).
Помимо основных, существуют и дополнительные стадии, которые могут возникнуть на любом этапе заболевания:
5. Окулярная.
Розацеа вызывает красноту и дискомфорт в глазах, и может способствовать развитию фотофобии, конъюнктивита и снижению остроты зрения.
6. Конглобатная.
В этом случае могут появиться крупные узлы с признаками распространения гнойного процесса и свищи.
Возможные осложнения

Если вовремя не обратиться к специалистам и не получить грамотное, эффективное лечение, то могут возникнуть неприятности в виде:
- гнойно-септических осложнений (в том числе дренирующий синус, когда продолговато-овальное образование возвышается над кожей и гноится);
- серьёзных проблем со зрением;
- больших утолщений кожи, от которых будет очень сложно избавиться;
- искажения черт лица, которые могут повлечь за собой психологические проблемы;
Диагностика розацеа
Таким заболеванием, как розацеа, занимается врач-дерматолог. Диагностика состоит из:
1. Физикального осмотра;
2. Сдачи анализов мочи и крови, в том числе, на маркеры системных заболеваний соединительной ткани;
3. Бакпосева содержимого угрей;
4. Соскоба поражённых участков кожи;
5. Допплерографии (измеряет скорость изменения кровотока. При розацеа он замедляется);
5. УЗИ кожи и внутренних органов, если в этом есть необходимость.
Лечение розовых угрей

Розацеа является хроническим заболеванием, а потому полностью избавиться от неё невозможно. Поэтому главными целями лечебной терапии являются:
- уменьшение выраженности симптоматики;
- минимизация косметических дефектов;
- продление сроков ремиссии;
- достижение приемлемого уровня жизни.
Так как причины розацеа до сих пор не изучены до конца, лечение носит экспериментальный характер. По мере неэффективности некоторые методы отбрасываются, и специалист корректирует программу лечения.
В настоящее время для скорейшей ремиссии применяются следующие медикаментозные комплексы:
· Антибактериальные (если у элементов сыпи инфекционная природа).
· Антигистаминные (для устранения аллергических реакций).
· Антибиотики (при тяжёлых формах розацеа).
· Глюкокортикостероиды (при отсутствии результативности нестероидных препаратов).
· Наружные кремы, обладающие заживляющими, антибактериальными, противоотечными свойствами (метронидазол, азелаиновая кислота, топические ретиноиды).
Физиотерапевтическое лечение включает следующие варианты:
Лазеротерапия. Лазерный луч проникает в дерму на глубину до 2 мм, совершая коагуляцию папул, пустул и расширенных сосудов. Лазеротерапия уничтожает бактерии и микробы, отшелушивает участки ороговения на поверхности кожи. Это способствует более стойкой и длительной ремиссии.
IPL. Высокоинтенсивные вспышки света локально разрушают оксигемоглобин в стенках мелких сосудов. Такая комплексная терапия устраняет покраснения кожи, снижает выраженность воспалительного процесса, способствует гибели патогенных микроорганизмов.
Криотерапия. Это технология охлаждения кожи и тканей. Обладает такими лечебно-оздоровительными свойствами, как удаление инфильтратов, восстановление микроциркуляции и обменных процессов, устранение очагов воспаление и дискомфорта.
Профилактика
Не во всех случаях можно предугадать и предотвратить появления розацеа, однако в силах каждого человека соблюдать простые правила, способные минимизировать риск возникновения заболевания.
- не находиться на открытом солнце без защитных средств;
- защищать открытые участки лица и тела от сильного ветра и мороза;
- ограничить посещение мест с высокими температурами;
- бережно ухаживать за кожей и выбирать средства без спирта, тяжелых масел и других раздражающих компонентов;
- незамедлительно обращаться к врачу, если возникли осложнения после приёма лекарственных средств или косметологических процедур;
- ограничить потребление острой, пряной, солёной пищи.
Розацеа является хроническим заболеванием, поэтому избавиться от него полностью, к сожалению, невозможно. Чтобы добиться длительной ремиссии, важно строго соблюдать рекомендации врача и не заниматься самолечением.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для Вашего здоровья!
Розацеа на лице: симптомы и лечение
Розовые щечки, к сожалению, не всегда являются признаком здоровья. Покраснение лица, папулы, пустулы и даже ухудшение зрения – все это признаки розацеа. Это заболевание до конца не изучено, поэтому многие вопросы остаются без ответа. Если вовремя не обратить внимание на причины и симптомы, то этот недуг может существенно омрачить вашу жизнь. Услуги Expert Clinics Лечение гормональных нарушений Нескорректированные изменения гормонального фона могут стать источником серьезных нарушений в организме. Лечение гормональных нарушений Анализы: комплексная лабораторная диагностика Комплексная лабораторная диагностика позволит выявить явные и скрытые дефициты, нарушения и предрасположенность к определенным заболеваниям. Анализы: комплексная лабораторная диагностика Лазерная терапия Сочетание тромбоцитов, гормонов, белков и витаминов ускоряет обновление и восстановление собственных клеток. Лазерная терапия Перезвоните мне Причины возникновения Розацеа – это хроническое дерматологическое заболевание, которое проявляется в виде расширения мелких сосудов кожи, покраснения, появления папул и пустул, внешне очень напоминающих акне. Протекает волнообразно с чередованием периодов ремиссий и обострений. Синоним термина розацеа - понятие «розовые угри». Причины розацеа науке до сих пор непонятны до конца. Известно, что она возникает из-за нарушения моторики в сосудах кожи. Учёные предполагают, что возникновению этому заболевания способствуют такие факторы: - патологии желудочно-кишечного тракта (гастрит, язва), так как очень часто в анализах заболевших находят бактерию Helicobacter pylori; - гормональный дисбаланс; - генетика; - нарушения в работе иммунной системы; - увеличение количества клещей рода Demodex на коже; - природные условия (избыточная инсоляция, сильный ветер); - тяжёлые психологические состояния; - нарушение лимфообращения; - функциональная недостаточность кровоснабжения. Чаще всего розацеа появляется у женщин в возрасте 40-55 лет, что связано с периодом менопаузы. Мужчины болеют намного реже, но в более тяжёлых формах. Симптомы розацеа К признакам розацеа относятся: · Сухость кожи. · Стойкое покраснение лица. Сопровождается жжением, покалыванием, чувством стянутости. · В зоне покраснения утолщается кожа. · Возникают хаотично расположенные ярко-розовые папулы размером 3-5 мм. · Появляются «сосудистые звёздочки» (красного и синюшного оттенка). · Сухость, покраснение, слезоточивость глаз. · Повышенная чувствительность к наружным лекарственным препаратам. · Отёчность. · Ощущение инородного тела и пелены перед глазами. Места наиболее частой локализации: - лоб; - брови; - нос; - щёки; - скуловые дуги; - подбородок; - область вокруг рта; - ушные раковины; - конъюктива глаз и век; - область декольте. Разновидности проблемы Различают четыре стадии данного заболевания: 1. Эритематозно-телеангиэктатическая. Под влиянием смены температурных режимов, солнечных лучей, эмоциональных вслесков, употребления горячих и алкогольных напитков возникают кратковременные эпизоды покраснения центральной части лица, которые вскоре исчезают без видимых следов. Часто покраснения сопровождаются ощущением жара. Цвет эритемы варьируется от ярко-розового до синюшно-красного. 2. Папулёзная. На коже появляются наросты небольших размеров – папулы. Очень часто их локализация начинается с носогубки, крыльев носа, а затем распространяется и по других участкам. Папулы отличаются гладкой, иногда – блестящей поверхностью. Могут появляться как единично, так и группой. 3. Пустулёзная. При дальнейшем прогрессе заболевания папулы начинают гноиться и превращаются в пустулы – узелки размером 1-5 мм с жидкостью внутри. 4. Инфильтративно-продуктивная. За счёт прогрессирующей гиперплазии сальных желёз и соединительной ткани появляются опухолевидные разрастания. Чаще всего они затрагивают нос и щёки. Если возникает самостоятельно, и в анамнезе отсутствуют реакции приливов, то специалисты рассматривают её в качестве отдельной стадии – ринофимы (от греч. rhis, rhinos – нос и phyma – шишка). Помимо основных, существуют и дополнительные стадии, которые могут возникнуть на любом этапе заболевания: 5. Окулярная. Розацеа вызывает красноту и дискомфорт в глазах, и может способствовать развитию фотофобии, конъюнктивита и снижению остроты зрения. 6. Конглобатная. В этом случае могут появиться крупные узлы с признаками распространения гнойного процесса и свищи. Возможные осложнения Если вовремя не обратиться к специалистам и не получить грамотное, эффективное лечение, то могут возникнуть неприятности в виде: - гнойно-септических осложнений (в том числе дренирующий синус, когда продолговато-овальное образование возвышается над кожей и гноится); - серьёзных проблем со зрением; - больших утолщений кожи, от которых будет очень сложно избавиться; - искажения черт лица, которые могут повлечь за собой психологические проблемы; - вторичной инфекции; - развития абсцессов. Диагностика розацеа Таким заболеванием, как розацеа, занимается врач-дерматолог. Диагностика состоит из: 1. Физикального осмотра; 2. Сдачи анализов мочи и крови, в том числе, на маркеры системных заболеваний соединительной ткани; 3. Бакпосева содержимого угрей; 4. Соскоба поражённых участков кожи; 5. Допплерографии (измеряет скорость изменения кровотока. При розацеа он замедляется); 5. УЗИ кожи и внутренних органов, если в этом есть необходимость. Лечение розовых угрей Розацеа является хроническим заболеванием, а потому полностью избавиться от неё невозможно. Поэтому главными целями лечебной терапии являются: - уменьшение выраженности симптоматики; - минимизация косметических дефектов; - профилактика обострений; - продление сроков ремиссии; - достижение приемлемого уровня жизни. Так как причины розацеа до сих пор не изучены до конца, лечение носит экспериментальный характер. По мере неэффективности некоторые методы отбрасываются, и специалист корректирует программу лечения. В настоящее время для скорейшей ремиссии применяются следующие медикаментозные комплексы: · Антибактериальные (если у элементов сыпи инфекционная природа). · Антигистаминные (для устранения аллергических реакций). · Антибиотики (при тяжёлых формах розацеа). · Противовоспалительные препараты. · Глюкокортикостероиды (при отсутствии результативности нестероидных препаратов). · Наружные кремы, обладающие заживляющими, антибактериальными, противоотечными свойствами (метронидазол, азелаиновая кислота, топические ретиноиды). Физиотерапевтическое лечение включает следующие варианты: Лазеротерапия. Лазерный луч проникает в дерму на глубину до 2 мм, совершая коагуляцию папул, пустул и расширенных сосудов. Лазеротерапия уничтожает бактерии и микробы, отшелушивает участки ороговения на поверхности кожи. Это способствует более стойкой и длительной ремиссии. IPL. Высокоинтенсивные вспышки света локально разрушают оксигемоглобин в стенках мелких сосудов. Такая комплексная терапия устраняет покраснения кожи, снижает выраженность воспалительного процесса, способствует гибели патогенных микроорганизмов. Криотерапия. Это технология охлаждения кожи и тканей. Обладает такими лечебно-оздоровительными свойствами, как удаление инфильтратов, восстановление микроциркуляции и обменных процессов, устранение очагов воспаление и дискомфорта. Профилактика Не во всех случаях можно предугадать и предотвратить появления розацеа, однако в силах каждого человека соблюдать простые правила, способные минимизировать риск возникновения заболевания. Итак, важно: - не находиться на открытом солнце без защитных средств; - защищать открытые участки лица и тела от сильного ветра и мороза; - ограничить посещение мест с высокими температурами; - бережно ухаживать за кожей и выбирать средства без спирта, тяжелых масел и других раздражающих компонентов; - незамедлительно обращаться к врачу, если возникли осложнения после приёма лекарственных средств или косметологических процедур; - ограничить потребление острой, пряной, солёной пищи. Розацеа является хроническим заболеванием, поэтому избавиться от него полностью, к сожалению, невозможно. Чтобы добиться длительной ремиссии, важно строго соблюдать рекомендации врача и не заниматься самолечением. Записаться на консультацию

Из всех видов кожи жирная доставляет больше всего хлопот. Она отличается избыточной работой сальных желёз, регулярным жирным блеском, большой вероятностью появления чёрных точек, прыщей и даже кист.
Очень часто обладательницы жирной кожи пренебрегают увлажнением и используют спиртосодержащие средства в надежде подсушить дерму и получить идеальный рельеф. Но на деле всё становится только хуже: появляется шелушение и усиливается жирный блеск.
В этой статье мы расскажем о грамотном комплексном уходе, необходимом жирной коже.
Услуги Expert Clinics
Пилинг помогает обновить эпидермис, он задействует не только верхний тонкий слой, но и более глубокие.
Это универсальный способ, позволяющий решить большинство эстетических проблем. Процедура отлично справляется с сухостью и обезвоженностью кожи.
Чтобы предостеречь себя от появления такого эстетического недостатка, как угри, следует соблюдать правила.
Признаки жирной кожи
Жирная кожа может как передаться по наследству, так и быть побочным эффектом различных патологий (эндокринных, ЖКТ). Избыточная работа сальных желёз на лице очевидна. При этом самой проблемной частью является Т-зона: лоб, нос, подбородок.
Симптомы жирной кожи:
тусклый и серый оттенок;
высыпания различного типа (угри, акне), чёрные точки;
пигментация (может появиться вследствиt удаления воспалительных элементов);
Из положительных признаков можно отметить:
небольшое количество морщин (по сравнению с сухим и нормальным типом кожи);
отсутствие склонности к фотостарению.
Несмотря на то, что жирная кожа продуцирует много себума (кожного сала), очень часто она является обезвоженной. Это можно заметить по чувству стянутости после умывания, шелушению.
И без того непростое “положение дел” могут усугубить солнечные лучи, недостаток жидкости, дефицит витаминов и микроэлементов, различные заболевания, климатические условия (сильный холод, жара, ветер), а также неправильное применение декоративной и ухаживающей косметики.
Ежедневный уход за кожей лица

Ежедневный уход за жирной кожей лица должен быть комплексным, регулярным и состоять из специально разработанных средств. В основном упаковка таких косметических продуктов окрашена в зелёный цвет и имеет отметку “для проблемной кожи”.
Принципы ухода достаточно просты.
Очищение с помощью мягкого геля или пенки;
Витаминная увлажняющая сыворотка;
Легкий матирующий крем;
Удаление макияжа с помощью гидрофильного масла;
Очищение и лёгкое отшелушивание верхнего слоя с помощью скрабирующих частиц;
Обновление кожи сывороткой (ретиноловой или с витамином С);
Увлажнение и сохранение гидролипидного баланса кожи с помощью ночного крема или несмываемой маски.
Ключевыми компонентами ночного ухода являются сыворотки направленного действия и противовоспалительные средства, так как именно во время сна происходит обновление клеток дермы.
Если жирная кожа регулярно получает качественный уход (очищение, отшелушивание, тонизирование, увлажнение), то она перестаёт испытывать стресс, сальные железы уменьшают выработку себума и внешний вид лица становится эстетичнее.
Очищение
При очищении жирной кожи очень важно избегать её пересушивания и не доводить до состояния “скрипа”. Выбирая средство, обращайте внимание на состав. В нём должны присутствовать:
салициловая кислота (обладает антибактериальным, противовоспалительным действием);
цинк (регулирует выработку себума);
экстракт эвкалипта, зелёного чая (успокаивает кожу, сужает поры);
витамин В5 (создаёт барьер против раздражения и потери воды);
Настоятельно рекомендуется отказаться от спиртосодержащих средств и мыла, так как после их применения кожа начнет восполнять нехватку себума, производя их в более крупных масштабах.
Отшелушивание
Отшелушивание - важный этап в уходе за любым типом кожи. Оно поможет коже обновиться, удалить омертвевшие клетки, очистить поры, сделать цвет лица более ровным. Пренебрежение домашним пилингом может привести к гиперкератозу - утолщению рогового слоя эпидермиса.
В качестве регулярного отшелушивания (2-3 раза в неделю) отлично подойдут мягкие скрабы (например, с частичками малины), а также маски на основе глины и угля.
Тонизирование
Тонизирование помогает удалить остатки грязи, декоративной косметики, восстановить pH. Важно, чтобы содержание спирта в средстве не превышало 25% (иначе возникает риск появления шелушения), а сульфатов и парабенов не было вовсе.
Помимо готовых бьюти-средств, вы можете сделать тоник самостоятельно. Для этого возьмите 2 столовые ложки ромашки и залейте её 0,5 воды, прокипятите в течение 10 минут. Закройте крышкой и дайте настояться 30 минут. Затем полученный отвар процедите, разлейте по формам для льда и отправьте в морозильную камеру. Простое, но эффективное тонизирующее средство готово!
Увлажнение
Большая ошибка считать, что жирную кожу нужно чаще очищать и меньше увлажнять. Напротив, специальные увлажняющие продукты помогают бороться с воспалениями и противостоят комедонам. В этом им помогают активные компоненты: цинк, эноксолон, гиалуроновая кислота, экстракт ромашки, алоэ вера. А витамины С и Е станут настоящими защитниками вашей кожи от свободных радикалов, нейтрализуя повреждение и преждевременное старение.
Наносите средство тонким слоем 2 раза в день, слегка массируя лицо подушечками пальцев.
Отличную компанию крему могут составить увлажняющие сыворотки. В них содержится больший процент полезных веществ, они имеют свойство глубже проникать в кожу, поэтому и эффект от них вы увидите быстрее.
Считается, что жирная кожа дарит своим обладательницам отсроченное появление возрастных признаков, так как усиленная работа сальных желёз дольше сохраняет упругость и эластичность. Но это работает лишь при соблюдении правильного ухода, здорового образа жизни и поддержании гормонального баланса.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для Вашего здоровья!
Жирная кожа лица: правильный ежедневный уход
Из всех видов кожи жирная доставляет больше всего хлопот. Она отличается избыточной работой сальных желёз, регулярным жирным блеском, большой вероятностью появления чёрных точек, прыщей и даже кист. Очень часто обладательницы жирной кожи пренебрегают увлажнением и используют спиртосодержащие средства в надежде подсушить дерму и получить идеальный рельеф. Но на деле всё становится только хуже: появляется шелушение и усиливается жирный блеск. В этой статье мы расскажем о грамотном комплексном уходе, необходимом жирной коже. Услуги Expert Clinics Пилинг (чистка) кожи лица Пилинг помогает обновить эпидермис, он задействует не только верхний тонкий слой, но и более глубокие. Пилинг (чистка) кожи лица Мезотерапия лица Это универсальный способ, позволяющий решить большинство эстетических проблем. Процедура отлично справляется с сухостью и обезвоженностью кожи. Мезотерапия лица Лечение акне (угревой сыпи) Чтобы предостеречь себя от появления такого эстетического недостатка, как угри, следует соблюдать правила. Лечение акне (угревой сыпи) Перезвоните мне Признаки жирной кожи Жирная кожа может как передаться по наследству, так и быть побочным эффектом различных патологий (эндокринных, ЖКТ). Избыточная работа сальных желёз на лице очевидна. При этом самой проблемной частью является Т-зона: лоб, нос, подбородок. Симптомы жирной кожи: расширенные поры; маслянистый блеск; тусклый и серый оттенок; высыпания различного типа (угри, акне), чёрные точки; сосудистые сеточки; пигментация (может появиться вследствиt удаления воспалительных элементов); кожная себорея. Из положительных признаков можно отметить: небольшое количество морщин (по сравнению с сухим и нормальным типом кожи); отсутствие склонности к фотостарению. Несмотря на то, что жирная кожа продуцирует много себума (кожного сала), очень часто она является обезвоженной. Это можно заметить по чувству стянутости после умывания, шелушению. И без того непростое “положение дел” могут усугубить солнечные лучи, недостаток жидкости, дефицит витаминов и микроэлементов, различные заболевания, климатические условия (сильный холод, жара, ветер), а также неправильное применение декоративной и ухаживающей косметики. Ежедневный уход за кожей лица Ежедневный уход за жирной кожей лица должен быть комплексным, регулярным и состоять из специально разработанных средств. В основном упаковка таких косметических продуктов окрашена в зелёный цвет и имеет отметку “для проблемной кожи”. Принципы ухода достаточно просты. Утро: Очищение с помощью мягкого геля или пенки; Тонизирование; Витаминная увлажняющая сыворотка; Легкий матирующий крем; Санскрин. Вечер: Удаление макияжа с помощью гидрофильного масла; Очищение и лёгкое отшелушивание верхнего слоя с помощью скрабирующих частиц; Тонизирование; Обновление кожи сывороткой (ретиноловой или с витамином С); Увлажнение и сохранение гидролипидного баланса кожи с помощью ночного крема или несмываемой маски. Ключевыми компонентами ночного ухода являются сыворотки направленного действия и противовоспалительные средства, так как именно во время сна происходит обновление клеток дермы. Если жирная кожа регулярно получает качественный уход (очищение, отшелушивание, тонизирование, увлажнение), то она перестаёт испытывать стресс, сальные железы уменьшают выработку себума и внешний вид лица становится эстетичнее. Записаться на консультацию Очищение При очищении жирной кожи очень важно избегать её пересушивания и не доводить до состояния “скрипа”. Выбирая средство, обращайте внимание на состав. В нём должны присутствовать: салициловая кислота (обладает антибактериальным, противовоспалительным действием); цинк (регулирует выработку себума); экстракт эвкалипта, зелёного чая (успокаивает кожу, сужает поры); витамин В5 (создаёт барьер против раздражения и потери воды); термальная вода. Настоятельно рекомендуется отказаться от спиртосодержащих средств и мыла, так как после их применения кожа начнет восполнять нехватку себума, производя их в более крупных масштабах. Отшелушивание Отшелушивание - важный этап в уходе за любым типом кожи. Оно поможет коже обновиться, удалить омертвевшие клетки, очистить поры, сделать цвет лица более ровным. Пренебрежение домашним пилингом может привести к гиперкератозу - утолщению рогового слоя эпидермиса. В качестве регулярного отшелушивания (2-3 раза в неделю) отлично подойдут мягкие скрабы (например, с частичками малины), а также маски на основе глины и угля. Тонизирование Тонизирование помогает удалить остатки грязи, декоративной косметики, восстановить pH. Важно, чтобы содержание спирта в средстве не превышало 25% (иначе возникает риск появления шелушения), а сульфатов и парабенов не было вовсе. Помимо готовых бьюти-средств, вы можете сделать тоник самостоятельно. Для этого возьмите 2 столовые ложки ромашки и залейте её 0,5 воды, прокипятите в течение 10 минут. Закройте крышкой и дайте настояться 30 минут. Затем полученный отвар процедите, разлейте по формам для льда и отправьте в морозильную камеру. Простое, но эффективное тонизирующее средство готово! Увлажнение Большая ошибка считать, что жирную кожу нужно чаще очищать и меньше увлажнять. Напротив, специальные увлажняющие продукты помогают бороться с воспалениями и противостоят комедонам. В этом им помогают активные компоненты: цинк, эноксолон, гиалуроновая кислота, экстракт ромашки, алоэ вера. А витамины С и Е станут настоящими защитниками вашей кожи от свободных радикалов, нейтрализуя повреждение и преждевременное старение. Наносите средство тонким слоем 2 раза в день, слегка массируя лицо подушечками пальцев. Отличную компанию крему могут составить увлажняющие сыворотки. В них содержится больший процент полезных веществ, они имеют свойство глубже проникать в кожу, поэтому и эффект от них вы увидите быстрее. Считается, что жирная кожа дарит своим обладательницам отсроченное появление возрастных признаков, так как усиленная работа сальных желёз дольше сохраняет упругость и эластичность. Но это работает лишь при соблюдении правильного ухода, здорового образа жизни и поддержании гормонального баланса. Записаться

Самые неприятные “спутники” анке - пятна и рубцы, так называемые постакне. Обладатели таких отметин испытывают большой психологический дискомфорт и желание побыстрее от них избавиться. Это задача трудная, но выполнимая. Разберемся, как это сделать.
Услуги Expert Clinics
Биоревитализация лица – это методика омоложения, которая работает, восстанавливая водный баланс эпидермиса.
Чтобы предостеречь себя от появления такого эстетического недостатка, как угри, следует соблюдать правила.
Что такое постакне

Постакне называют застойные пятна и рубцы, которые остаются после воспалительных элементов – папул, узлов, кист. Если повреждён верхний слой эпидермиса, то на месте прыщей возникают тёмные пятна. Если же поражён и воспален глубокий слой дермы, появляется рубец.
К причинам появления постакне относятся:
- Долговременная борьба с акне. При хроническом воспалении возникает гипоксия – сниженное содержание кислорода в тканях. Это ведет к изменению цвета кожи, она становится синюшного оттенка.
- Непрофессиональное удаление высыпаний. Неумелое выдавливание прыщей повреждает кожный покров, а для самовосстановления ему не хватает собственного ресурса.
- Наличие на коже узлов или кист. Это два вида тяжелой степени акне, побочным явлением которых является появление глубоких рубцов.
Виды постакне
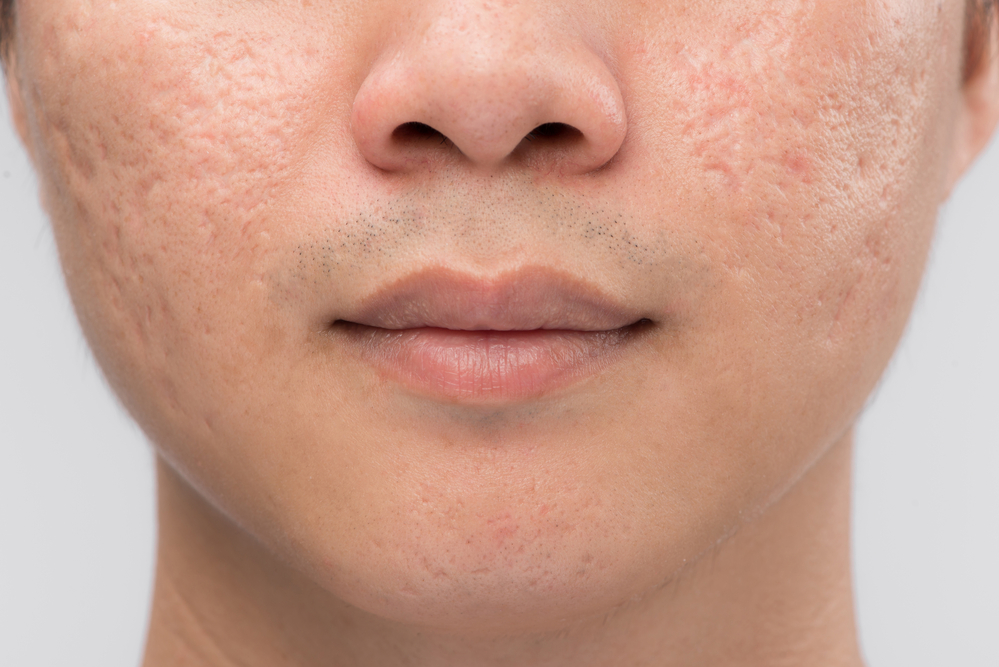
Дерматологи выделяют 4 вида постакне:
Поствоспалительная эритема. На сосудистые изменения кожи указывает наличие красных, синих или фиолетовых следов. Они появляются после попытки выдавить гнойное высыпание. Чаще всего такие следы остаются у пациентов со слабыми капиллярами.
Дисхромия (поствоспалительная гиперпигментация). Пятна серого, желтого, коричневого цвета появляются после воздействия ультрафиолетовых лучей на травмированные участки эпидермиса. Так как защитные функции кожи при наличии воспалительных элементов ослаблены, то меланин очень быстро накапливается и окрашивает кожу в темные оттенки.
Вдавленные (атрофические) рубцы. На месте воспалительного элемента начинает атрофироваться выработка коллагена, а у кожи не хватает механизмов восстановления, поэтому «склеивание» рубца невозможно без косметологического вмешательства.
Выпуклые (гипертрофические) рубцы. Выглядят как холмики розового цвета. Появляются, когда в ответ на повреждение коллаген начинает вырабатываться выше нормы.
Как избавиться от постакне: косметологические процедуры

Если воспалительный процесс позади, то с разрешения врача-косметолога можно переходить к инъекционным и аппаратным методикам. Выбор процедуры будет зависеть от того, какую именно проблему вы хотите решить: убрать застойные пятна или устранить рубцы.
Для удаления застойных пятен подойдут следующие процедуры:
Срединный химический пилинг.
Используемые BHA и AHA кислоты проникают глубоко в дерму, разрушают межклеточные связи, что помогает убрать омертвевшие клетки, осветлить пигментные пятна, простимулировать процесс синтеза эластина и коллагена в тканях.
Карбоновый пилинг.
Суть данной аппаратной лазерной процедуры заключается во взаимной работе карбонового геля и луча лазера. Наногель-маска с диоксидом углерода наносится на лицо пациента и, проникая глубоко в поры кожи, оказывает очищающее и отшелушивающее действие. Как только маска высыхает, её обрабатывают лазером. Он прогревает слои кожи, увеличивает эффективность карбонового геля, в результате чего нормализуется работа сальных желёз, стимулируются естественные регенерационные процессы, выравнивается кожный рельеф.
Плазмотерапия.
Смысл методики заключается в подкожном введении пациенту его собственной плазмы крови. Процедура происходит достаточно просто: у пациента забирается кровь, центрифугируется в специальном аппарате, где форменные элементы отделяются от плазмы. Затем она забирается в шприц и вводится пациенту внутрикожно. Плазма содержит незаменимые факторы роста, стимулирует местный иммунитет кожи, повышает регенерацию клеток, рассасывает застойные пятна, улучшает тургор и цвет кожи. В среднем требуется 4-5 процедур с интервалом в 3-4 недели. Чтобы получить качественный материал, важно накануне не употреблять алкогольные, газированные напитки, а также вредную пищу.
К процедурам, специализирующимся на удалении рубцов постакне различной глубины, относятся:
Фототерапия.
Эта процедура подразумевает воздействие света определенной длины волны на пораженные участки. Энергия светового импульса поглощается продуктом метаболизма Propionibacterium acnes, что приводит к их исчезновению. Застойные пятна рассасываются, а воспалительные элементы уменьшаются.
Микродермабразия.
Это процедура шлифовки поверхности кожи. Проводится с помощью специальной насадки из микрокристаллов, выполненной из неаллергического материала оксида алюминия. Американское общество эстетической пластической хирургии относит микродермабразию к одной из разновидностей механического пилинга.
Лазерная шлифовка.
Это устранение слоя старой кожи и запуск процессов регенерации. Лазер снимает огрубевшую деформированную кожу и стимулирует рост нового коллагена. Благодаря этому зона с рубцами выравнивается. Лазерная шлифовка даёт возможность регулировать глубину проникновения и направленно воздействовать на зону повреждение. Процедуру лучше планировать н время отпуска, так как в течение 10 дней на лице будут находится красные корочки, как после ожога. К 15 дню они исчезнут и лицо обретет новый, свежий вид.
Противопоказаниями к процедурам является беременность, лактация, различные заболевания (онкологические, инфекционные, гематологические), сахарный диабет, аллергические реакции.
Как бороться с пятнами постакне в домашних условиях

Для устранения постакне в домашних условиях разрешается применять щадящие пилинги. Но подходите к этому с умом и выбирайте исключительно мягкие скрабирующие вещества.
Используйте скрабы с мелкими частичками, которые будут деликатно отшелушивать и пилинговать кожу.
Также для домашнего использования подойдут средства с АНА кислотами. Но, чтобы не произошло ожога, процентное содержание кислоты должно быть не более 10%. Рекомендуется использовать не чаще 1 раза в неделю.
После домашней шлифовки обязательно используйте увлажняющее средство, чтобы восстановить кожный покров. Если кожа станет сухой, то её иммунитет ослабнет, и она будет чаще подвергаться внешним агрессивным воздействиям. А это спровоцирует появление новых очагов воспаления и пигментных пятен.
Чтобы не создавать дополнительный слой жирности на коже, используйте только легкие основы косметологических средств. При выборе средств обращайте внимание на содержащиеся в составе витамин С, танины (дубильные вещества), противовоспалительные вещества (витамин Е, Р, алоэ вера, куркума, экстракт артишока, экстракт зеленого чая), кислоты (транексановая, салициловая, эйкозаментаеновая). Их действия будут носить антибактериальный характер, укреплять кровеносные сосуды, устранять свободные радикалы.
Как быстро убрать следы от прыщей

Работа с постакне даёт эффект не сразу. Коже требуется минимум месяц восстановительного периода после устранения воспалений. Это связано с тем, что клеточный цикл деления составляет около 28 дней.
Чтобы они стали менее заметными, можно воспользоваться небольшими секретами от визажистов.
1. Подготовьте кожу к нанесению макияжа:
- с помощью ватного диска и мицеллярной воды очистите лицо от загрязнений;
- тонким слоем нанесите сначала солнцезащитный, а потом матирующий крем.
2. Консилером зеленого цвета точечно замаскируйте все красные участки на лице, слегка растушуйте и дайте ему подсохнуть 1-2 минуты.
3. С помощью бьюти-блендера нанесите тональную основу. Важно, чтобы она была немного темнее вашего тона кожи и имела матирующие свойства.
4. Зафиксируйте результат пудрой.
Профилактика появления следов от акне
После того, как воспалительный процесс завершен, коже требуется восстановить увлажнение и иммунитет. Поэтому возьмите за правило выпивать в день не менее 2 литров чистой негазированной воды.
В рационе должны быть продукты, богатые Омега-3 жирными кислотами, витаминами А, Е. К ним относятся рыба (форель, лосось, палтус, тунец, сельдь), орехи, печень трески, семена конопли, оливковое масло, соевые бобы. Полностью исключаем копченые, острые, пережаренные продукты, фастфуд, а также пищу и напитки, содержащие красители и консерванты.
Не выдавливать прыщи. Помните, что эта плохая привычка является главным источником постакне.
Обязательно защищайте кожу с помощью солнцезащитного крема.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для Вашего здоровья!
Как избавиться от постакне
Самые неприятные “спутники” анке - пятна и рубцы, так называемые постакне. Обладатели таких отметин испытывают большой психологический дискомфорт и желание побыстрее от них избавиться. Это задача трудная, но выполнимая. Разберемся, как это сделать. Услуги Expert Clinics Нитевой лифтинг лица Результат сохраняется до 5 лет, а биосовместимые мезонити безопасны для здоровья. Нитевой лифтинг лица Биоревитализация лица Биоревитализация лица – это методика омоложения, которая работает, восстанавливая водный баланс эпидермиса. Биоревитализация лица Лечение акне (угревой сыпи) Чтобы предостеречь себя от появления такого эстетического недостатка, как угри, следует соблюдать правила. Лечение акне (угревой сыпи) Перезвоните мне Что такое постакне Постакне называют застойные пятна и рубцы, которые остаются после воспалительных элементов – папул, узлов, кист. Если повреждён верхний слой эпидермиса, то на месте прыщей возникают тёмные пятна. Если же поражён и воспален глубокий слой дермы, появляется рубец. К причинам появления постакне относятся: - Долговременная борьба с акне. При хроническом воспалении возникает гипоксия – сниженное содержание кислорода в тканях. Это ведет к изменению цвета кожи, она становится синюшного оттенка. - Непрофессиональное удаление высыпаний. Неумелое выдавливание прыщей повреждает кожный покров, а для самовосстановления ему не хватает собственного ресурса. - Наличие на коже узлов или кист. Это два вида тяжелой степени акне, побочным явлением которых является появление глубоких рубцов. Виды постакне Дерматологи выделяют 4 вида постакне: Поствоспалительная эритема. На сосудистые изменения кожи указывает наличие красных, синих или фиолетовых следов. Они появляются после попытки выдавить гнойное высыпание. Чаще всего такие следы остаются у пациентов со слабыми капиллярами. Дисхромия (поствоспалительная гиперпигментация). Пятна серого, желтого, коричневого цвета появляются после воздействия ультрафиолетовых лучей на травмированные участки эпидермиса. Так как защитные функции кожи при наличии воспалительных элементов ослаблены, то меланин очень быстро накапливается и окрашивает кожу в темные оттенки. Вдавленные (атрофические) рубцы. На месте воспалительного элемента начинает атрофироваться выработка коллагена, а у кожи не хватает механизмов восстановления, поэтому «склеивание» рубца невозможно без косметологического вмешательства. Выпуклые (гипертрофические) рубцы. Выглядят как холмики розового цвета. Появляются, когда в ответ на повреждение коллаген начинает вырабатываться выше нормы. Как избавиться от постакне: косметологические процедуры Если воспалительный процесс позади, то с разрешения врача-косметолога можно переходить к инъекционным и аппаратным методикам. Выбор процедуры будет зависеть от того, какую именно проблему вы хотите решить: убрать застойные пятна или устранить рубцы. Для удаления застойных пятен подойдут следующие процедуры: Срединный химический пилинг. Используемые BHA и AHA кислоты проникают глубоко в дерму, разрушают межклеточные связи, что помогает убрать омертвевшие клетки, осветлить пигментные пятна, простимулировать процесс синтеза эластина и коллагена в тканях. Карбоновый пилинг. Суть данной аппаратной лазерной процедуры заключается во взаимной работе карбонового геля и луча лазера. Наногель-маска с диоксидом углерода наносится на лицо пациента и, проникая глубоко в поры кожи, оказывает очищающее и отшелушивающее действие. Как только маска высыхает, её обрабатывают лазером. Он прогревает слои кожи, увеличивает эффективность карбонового геля, в результате чего нормализуется работа сальных желёз, стимулируются естественные регенерационные процессы, выравнивается кожный рельеф. Плазмотерапия. Смысл методики заключается в подкожном введении пациенту его собственной плазмы крови. Процедура происходит достаточно просто: у пациента забирается кровь, центрифугируется в специальном аппарате, где форменные элементы отделяются от плазмы. Затем она забирается в шприц и вводится пациенту внутрикожно. Плазма содержит незаменимые факторы роста, стимулирует местный иммунитет кожи, повышает регенерацию клеток, рассасывает застойные пятна, улучшает тургор и цвет кожи. В среднем требуется 4-5 процедур с интервалом в 3-4 недели. Чтобы получить качественный материал, важно накануне не употреблять алкогольные, газированные напитки, а также вредную пищу. К процедурам, специализирующимся на удалении рубцов постакне различной глубины, относятся: Фототерапия. Эта процедура подразумевает воздействие света определенной длины волны на пораженные участки. Энергия светового импульса поглощается продуктом метаболизма Propionibacterium acnes, что приводит к их исчезновению. Застойные пятна рассасываются, а воспалительные элементы уменьшаются. Микродермабразия. Это процедура шлифовки поверхности кожи. Проводится с помощью специальной насадки из микрокристаллов, выполненной из неаллергического материала оксида алюминия. Американское общество эстетической пластической хирургии относит микродермабразию к одной из разновидностей механического пилинга. Лазерная шлифовка. Это устранение слоя старой кожи и запуск процессов регенерации. Лазер снимает огрубевшую деформированную кожу и стимулирует рост нового коллагена. Благодаря этому зона с рубцами выравнивается. Лазерная шлифовка даёт возможность регулировать глубину проникновения и направленно воздействовать на зону повреждение. Процедуру лучше планировать н время отпуска, так как в течение 10 дней на лице будут находится красные корочки, как после ожога. К 15 дню они исчезнут и лицо обретет новый, свежий вид. Противопоказаниями к процедурам является беременность, лактация, различные заболевания (онкологические, инфекционные, гематологические), сахарный диабет, аллергические реакции. Как бороться с пятнами постакне в домашних условиях Для устранения постакне в домашних условиях разрешается применять щадящие пилинги. Но подходите к этому с умом и выбирайте исключительно мягкие скрабирующие вещества. Используйте скрабы с мелкими частичками, которые будут деликатно отшелушивать и пилинговать кожу. Также для домашнего использования подойдут средства с АНА кислотами. Но, чтобы не произошло ожога, процентное содержание кислоты должно быть не более 10%. Рекомендуется использовать не чаще 1 раза в неделю. После домашней шлифовки обязательно используйте увлажняющее средство, чтобы восстановить кожный покров. Если кожа станет сухой, то её иммунитет ослабнет, и она будет чаще подвергаться внешним агрессивным воздействиям. А это спровоцирует появление новых очагов воспаления и пигментных пятен. Чтобы не создавать дополнительный слой жирности на коже, используйте только легкие основы косметологических средств. При выборе средств обращайте внимание на содержащиеся в составе витамин С, танины (дубильные вещества), противовоспалительные вещества (витамин Е, Р, алоэ вера, куркума, экстракт артишока, экстракт зеленого чая), кислоты (транексановая, салициловая, эйкозаментаеновая). Их действия будут носить антибактериальный характер, укреплять кровеносные сосуды, устранять свободные радикалы. Как быстро убрать следы от прыщей Работа с постакне даёт эффект не сразу. Коже требуется минимум месяц восстановительного периода после устранения воспалений. Это связано с тем, что клеточный цикл деления составляет около 28 дней. Чтобы они стали менее заметными, можно воспользоваться небольшими секретами от визажистов. 1. Подготовьте кожу к нанесению макияжа: - с помощью ватного диска и мицеллярной воды очистите лицо от загрязнений; - тонким слоем нанесите сначала солнцезащитный, а потом матирующий крем. 2. Консилером зеленого цвета точечно замаскируйте все красные участки на лице, слегка растушуйте и дайте ему подсохнуть 1-2 минуты. 3. С помощью бьюти-блендера нанесите тональную основу. Важно, чтобы она была немного темнее вашего тона кожи и имела матирующие свойства. 4. Зафиксируйте результат пудрой. Профилактика появления следов от акне После того, как воспалительный процесс завершен, коже требуется восстановить увлажнение и иммунитет. Поэтому возьмите за правило выпивать в день не менее 2 литров чистой негазированной воды. В рационе должны быть продукты, богатые Омега-3 жирными кислотами, витаминами А, Е. К ним относятся рыба (форель, лосось, палтус, тунец, сельдь), орехи, печень трески, семена конопли, оливковое масло, соевые бобы. Полностью исключаем копченые, острые, пережаренные продукты, фастфуд, а также пищу и напитки, содержащие красители и консерванты. Не выдавливать прыщи. Помните, что эта плохая привычка является главным источником постакне. Обязательно защищайте кожу с помощью солнцезащитного крема. Записаться на консультацию
Читайте также:

