Кожа на голове это лоскут
Обновлено: 26.04.2024
В этом материале описывается, как проводится операция пересадки расщепленного кожного лоскута.
При пересадке расщепленного кожного лоскута хирург удаляет тонкий слой кожи с одной части тела (донорского участка) и использует его, чтобы закрыть участок, где проводилась хирургическая операция (участок-реципиент). Вам могут пересадить расщепленный кожный лоскут, если вы потеряли большой участок кожи из-за инфекции, ожога или операции.
О донорском участке
Хирург выберет донорский участок в зависимости от размера области, которую необходимо закрыть. Ваш хирург покажет вам область, которая может использоваться в качестве донорского участка. Часто используемые участки — это верхняя часть бедра и ягодицы. Ваш хирург обсудит с вами вопрос о донорском участке на приеме перед операцией.
После операции донорский участок будет красным и болезненным. Вы можете испытывать некоторый дискомфорт или боль на этом участке в течение 1–2 недель.
Во время операции донорский участок закроют одним из следующих средств:
- стерильной повязкой для ран Xeroform ® и сухой марлей;
- мягкой повязкой кремового цвета Kaltostat ® , а поверх нее — прозрачной повязкой Tegaderm TM .
Пока вы находитесь в больнице, медсестра/медбрат будет менять повязку каждые 2–3 дня после операции. Если вас выписали домой, менять повязку вам может патронажная медсестра/патронажный медбрат или ухаживающее за вами лицо, которому перед вашей выпиской покажут, как это делать.
Об участке-реципиенте
После операции участок-реципиент может быть закрыт давящей или вакуумной повязкой.
Давящая повязка
Давящая повязка поможет участку-реципиенту зажить правильно. Она оказывает давящее действие на участок-реципиент, за счет чего под ней не накапливается жидкость. Это позволяет кожному лоскуту приклеиться к коже. Она может крепиться с помощью шелковых швов, шины, гипсовой или поддерживающей повязки. Благодаря этому лоскут не будет смещаться.
Ваш хирург или медсестра/медбрат снимет давящую повязку примерно через 5–7 дней после операции. После снятия давящей повязки участок-реципиент закроют повязкой Xeroform.
Если у вас наложена гипсовая повязка, хирург вырежет ее часть над участком-реципиентом. Это позволит ему осмотреть лоскут. Гипсовую повязку снимут через 10 дней после операции, если вам не проводили другие операции. Если вам проводили и другие операции, возможно, вам придется носить гипсовую повязку дольше. Для закрепления повязки Xeroform после снятия гипсовой повязки будет использоваться бандаж Ace ® , марлевый бинт или пластырь.
Возможно, вам скажут, что нужно менять повязку Xeroform и марлевый бинт один раз в день до полного заживления лоскута. Медсестра/медбрат научит вас и лицо, ухаживающее за вами, как менять повязку.
Вакуумная повязка для ран
Вместо давящей повязки хирург может использовать для участка-реципиента вакуумную повязку. Вакуумная повязка — это специальная повязка, с помощью которой из раны отсасывается жидкость, что ускоряет заживление.
Вакуумную повязку для ран снимут через 5–7 дней после операции. После этого хирург осмотрит лоскут, чтобы убедиться в его полном заживлении. Если лоскут полностью не зажил, возможно, вам потребуется носить вакуумную повязку дольше.
Уход за участками
Через одну неделю после операции ваш хирург проверит, зажил ли донорский участок. Если участок зажил, хирург оставит его открытым. Если нет, вам наложат на него новые повязки Kaltostat и Tegaderm.
Этапы и техника пластики головы, шеи мышечно-кожным лоскутом
а) Консервативное лечение участков требующих пластики мышечно-кожным лоскутом. Для профилактики тромбообразования в послеоперационном периоде могут использоваться несколько препаратов. К ним относятся декстран и аспирин, которые имеют примерно одинаковую эффективность. Для поддержания проходимости сосудов аспирин в дозе 81 мг принимается ежедневно на протяжении четырех недель с момента операции.
В раннем послеоперационном периоде используют антибиотики широкого спектра действия, анальгетики и слабительное.

б) Техника пластики мышечно-кожным лоскутом участков головы и шеи. Планируемый перед операцией и определяемый в ходе операции размер дефекта являются ключевыми факторами, влияющими на выбор и дизайн лоскута. Возможные и глотки. Другим преимуществом этого лоскута являются длинная сосудистая ножка и богатая сеть венозных сосудов. На шее, бедной сосудами, этот лоскут может протянуться до противоположной стороны для формирования анастомозов с ее сосудами.
Венозный отток происходит за счет наличия подкожной латеральной вены руки (головной вены) и глубоких вен, сопровождающих лучевую артерию, которые на проксимальном участке предплечья анастомозируют с большим количеством мелких вен и одной крупной веной. Благодаря большому количеству венозных сосудов поиск вены для формирования анастомоза сложности не представляет. Формирование лоскута основано на лучевых сосудах предплечья. Медиальной границей кожного лоскута является сухожилие длинной ладонной мышцы, за него не стоит заходить, чтобы не обнажить локтевые сосуды.
Важными моментами в выделении лоскута являются ранняя идентификация головной вены, сохранение дистальных поверхностных ветвей лучевого нерва, выделение коммуникантных ветвей проксимальной трети предплечья. Включение в лоскут латерального кожного нерва предплечья, следующего вместе с головной веной, обеспечивает чувствительную иннервацию реконструированного дефекта. Для закрытия раны на предплечье используют расщепленный кожный трансплантат. Отдаленными осложнениями со стороны донорской области являются нарушение чувствительности зоны иннервации поверхностного лучевого нерва, рубцовая контрактура с ограничением разгибания руки, косметический дефект. Сила кисти и объем движений конечности редко нарушаются в сколько-нибудь значимой степени.
Основным преимуществом переднебокового лоскута бедра по сравнению с лучевым лоскутом предплечья является меньший риск развития осложнений со стороны донорской области. В большинстве случаев образовавшийся дефект бедра можно просто ушить, не прибегая к использованию кожных трансплантатов. Дизайн лоскута основан на идентификации перфорантных сосудов ножки лоскута — нисходящей ветви латеральной артерии, огибающей бедренную кость. Места выхода сосудов лежат возле линии, проведенной от верхнего переднего подвздошного гребня до переднелатерального края коленной чашечки.
После определения объема избыточной кожи размечаются края будущего лоскута. У пожилых пациентов площадь лоскута может достигать 250-350 см 2 , при этом дефект можно будет закрыть простым наложением швов. Для забора лоскута требуется тщательное выделение перфорантных сосудов, проходящих через латеральную широкую мышцу бедра. Также лоскут можно выделить без отделения медиальной широкой мышцы бедра от подкожно-жировой клетчатки и кожи, избегая таким образом трудоемкого выделения перфорантных сосудов. По своим свойствам лоскут аналогичен радиальному лоскуту предплечья, т.к. он имеет достаточно большую длину, а при необходимости может простираться до противоположной стороны шеи. Риск осложнений со стороны донорской области минимален, даже при повреждении мышцы. Нарушения походки встречаются редко.
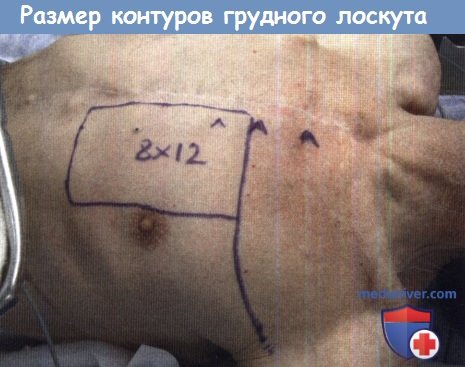
Разметка контуров грудного лоскута
Свободный малоберцовый лоскут является методом выбора при пластике костных дефектов, особенно нижней челюсти. К анатомическим достоинствам данного лоскута относятся длина кости вплоть до 25 см, мощный кортикальный слой кости, способный держать костные имплантаты, надежный сосудистый пучок. Также при заборе этого лоскута можно выделить и большой кожный лоскут, размерами до 300 см 2 . Забор большего объема кожи может привести к ее частичной потере.
Кожа малоберцовой поверхности голени используется для пластики большей части языка, щеки, расположенных рядом наружных дефектов. Малоберцовой костью можно надежно восстановить дефект любого сегмента нижней челюсти. Придание кости нужной формы выполняется закрывающими остеотомиями. Для сохранения достаточного кровотока каждый костный сегмент после остеотомии должен быть 3 см в длину или более, т.к. их питание происходит за счет сосудов надкостницы. После выполнения остеотомий малоберцовая кость крепится к нижней челюсти фиксирующими пластинами.
К осложнениям пластики свободными лоскутами относят некроз лоскута (описан выше), кровотечения, инфицирование, расхождение краев раны, формирование фистулы, оголение металлических конструкций, избыточный объем ткани и некоторые другие. Для улучшения внешнего вида рубца и устранения функциональных нарушений могут потребоваться повторные вмешательства. В подходящих случаях повторную операцию можно отложить до завершения лучевой терапии.
в) Прогноз. Согласно нескольким крупным опубликованным исследованиям, общая вероятность успешного закрытия дефекта головы и шеи при помощи свободных лоскутов достигает 95%. Периоперационная летальность составляет 1%. Вероятность развития системных осложнений (чаще всего со стороны дыхательной и сердечно-сосудистой систем) достигает 20%. Вероятность хирургических осложнений (инфицирование раны, распад лоскута, формирование фистулы) существенно выше у пациентов, получавших лучевую терапию.
г) Ключевые моменты:
• Выбор используемого лоскута зависит от характера тканей и размера дефекта головы и шеи.
• Оптимальным методом реконструкции крупных дефектов головы и шеи является использование свободных лоскутов.
• Вероятность успешного лечения при помощи свободных лоскутов достигает 95%.
• Успешное выделение пекторального лоскута зависит от сохранения латеральной грудной артерии и двух межреберных перфорантных сосудов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Принципы пластических операций на голове и шее
С дефектами мягких тканей и костей головы и шеи, образовавшимися в результате травмы, калечащих операций по поводу опухолей или врожденных аномалий развития, приходится сталкиваться часто; они требуют реконструкции для восстановления функции и по косметическим соображениям. Для выполнения этих операций необходима особая хирургическая техника и полное понимание сложной анатомии и физиологии структур головы и шеи.
Поэтому такие операции должны выполняться хирургом, хорошо подготовленным в данной области, который умеет выполнять реконструкцию, сохраняя функцию. При дооперационном планировании реконструктивной операции должны учитываться также принципы регионарной пластической хирургии, если операция калечащая и состоит в удалении опухоли.
Приоритет в лечении дефектов тканей в области головы и шеи отдается реконструктивному восстановлению. Британский пластический хирург сэр Гарольд Гиллис (1882-1960) ввел принцип «замещения похожего на похожее» («Replace like with like»). Хотя этот принцип не всегда применим, он подчеркивает предпочтительность использования аутологичных тканей для закрытия дефектов там, где существует малейшая возможность для этого.
Разработано множество реконструктивных операций, но все они сводятся к нескольким основным, которые можно модифицировать и комбинировать в зависимости от типа дефекта и его локализации. Это касается планирования разреза, закрытия раны и ухода за ней. Для закрытия дефектов мягких тканей можно воспользоваться несколькими способами в зависимости от локализации и размера дефекта.
Принципы, которые лежат в основе этих способов, состоят в том, чтобы выполнять разрез вдоль линий кожного натяжения, в том числе при выкраивании лоскутов. На лице линии кожного натяжения направлены в основном перпендикулярно направлению мышечных волокон.
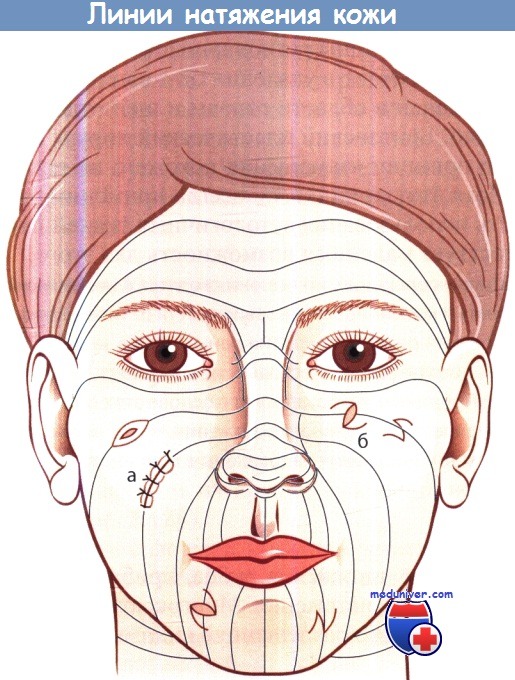
Линии натяжения кожи и принципы иссечения рубцов (а) и выполнения Z-пластики (б).
а) Простые разрезы. С помощью Z-пластики можно изменить натяжения рубца, приближая его направление к направлению линий кожного натяжения. Многократно выполняя Z-пластику, можно достичь «оптического разрешения» видимых рубцов.
VY-пластику можно использовать для удлинения или послабления кожи на том или ином участке.
б) Свободные трансплантаты. Аутологичная трансплантация является методом выбора при операциях на лице, особенно при коррекции дефектов носа. Для закрытия поверхностных дефектов кожи используют свободные кожные трансплантаты различной толщины. Следует различать полнослойные и расщепленные кожные трансплантаты.
Преимущество составных лоскутов состоит в том, что с их помощью можно возместить два слоя кожи и один-хряща. Эти трансплантаты берут с ушной раковины и используют для реконструкции, например, крыльев носа или колумеллы.
Ауто- или гомотрансплантацию тканей можно использовать для структурной реконструкции, например при коррекции седловидного носа, в качестве структурного трансплантата или для заполнения контурных дефектов так называемыми контурными трансплантатами. Трансплантаты, выкроенные из ушной раковины, являются особенно подходящим биоматериалом для этой цели, так как им можно придать любую форму.
К альтернативным материалам относятся реберный хрящ и фасция. Аллопластические имплантаты либо покрываются фибрином, либо обрастают соединительной тканью; силикон не изменяется в силу биологической инертности, в то время как трансплантаты из гортекса инкорпорируются в ткани тела.
Различные типы трансплантации кожи для пластики:
1 - по Тиршу; 2 - расщепленным кожным лоскутом; 3 - полнослойным кожным лоскутом. Сложный трансплантат, выкроенный из ушной раковины,
для реконструкции крыла носа при дефекте. Сложный трансплантат кожи при дефекте крыла носа а Лоскут с рассыпным типом кровоснабжения (кровоснабжение происходит из произвольно распределенных сосудов).
б Лоскут с осевым типом кровоснабжения (кровоснабжение происходит из одной артерии, ориентированной вдоль лоскута).
в) Лоскуты. Местные лоскуты. Поскольку эти лоскуты выкраивают в непосредственной близости от дефекта, кровоснабжение их не нарушается, что дает возможность уложить их в окончательную позицию путем перемещения или ротации.
- Перемещение лоскутов. Перемещать лоскуты следует параллельно линиям кожного натяжения. Необходимым условием для пластики перемещенными лоскутами является достаточная эластичность кожи. Иссечение треугольников Бурова в основании лоскутов позволяет устранить образующийся избыток ткани. В зависимости от особенностей кровоснабжения различают лоскуты с осевым и рассыпным кровоснабжением.
Примерами могут служить подкожные скользящие лоскуты на ножке и островковые лоскуты. Недостатком перемещенных лоскутов является возникновение в них продольного натяжения, поэтому их не следует применять, если имеется чрезмерное натяжение, особенно при пластике века, губы или крыльев носа.
- Транспонированные лоскуты. Основание транспонируемого лоскута располагается в непосредственной близости от дефекта. Эти лоскуты особенно подходят для закрытия дефекта в области переносья, углов глаз и нижней трети носа. Примером может служить лоскут Лимберга, который выкраивают в области первичного дефекта для ромбовидной пластики.
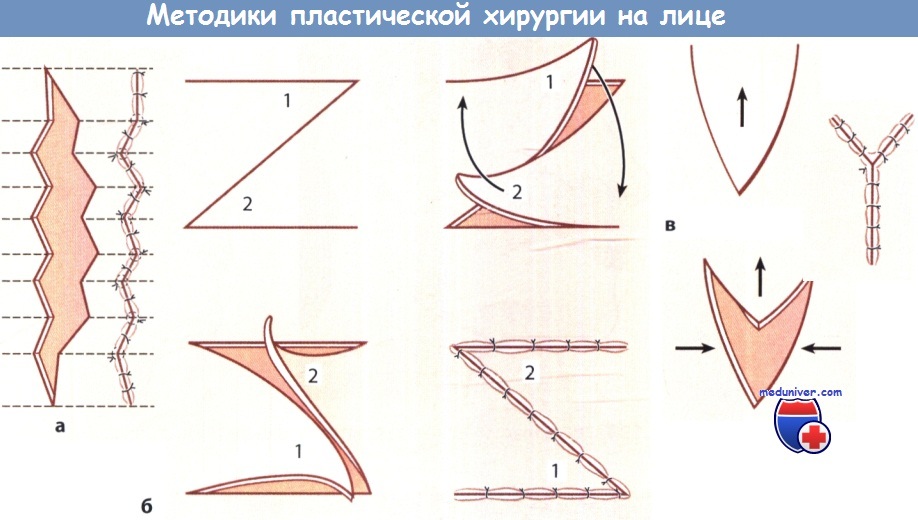
Методика операции, применяемая в пластической хирургии лица:
а Непрерывная W-пластика при иссечении рубца.
б Перемещение встречных лоскутов (Z-пластика).
в VY-пластика для устранения натяжения в тканях путем их удлинения.
- Ротационные, или скользящие, лоскуты. Достоинством данных лоскутов является широкое основание, надежное кровоснабжение, а также возможность придания им различной формы. Их можно применять для закрытия дефектов тканей щеки, боковой поверхности шеи, а также лобной области.
- Местные лоскуты на ножке. Учитывая осевой тип кровоснабжения, эти лоскуты для закрытия дефекта можно перемещать на значительное расстояние. Примером таких лоскутов является парамедиальный лобный лоскут.
- Дистантные лоскуты. Данный тип лоскутов на ножке, иначе называемых туннельными, трубчатыми или веревчатыми, играет важную роль в закрытии дефектов тканей, которые образуются после удаления опухолей. Примерами могут служить дельтопекторальный лоскут и лоскут из широчайшей мышцы спины.
- Лоскуты на микрососудистой ножке. Радиальный лоскут предплечья является прототипом свободного кожно-фасциального нейроваскулярного лоскута на микрососудистых анастомозах, который применяется для закрытия дефектов тканей лица и шеи. Преимуществом этих лоскутов являются значительный калибр кровеносных сосудов и хорошая васкуляризация.
Пластическое закрытие дефекта двудольным лоскутом. Пластическое закрытие дефекта тканей двудольным лоскутом. Реконструктивная операция с помощью двудольного лоскута при большом дефекте тканей, образовавшемся после иссечения злокачественной опухоли кожи:
а Дефект тканей.
б Замещение дефекта аллопластическим материалом (полнота иссечения проконтролирована путем гистологического исследования краев раны).
в Состояние через 3 дня после операции, г Состояние через 6 мес. Пластика перемещением островкового лоскута Реконструкция верхушки носа с помощью лобного лоскута:
а Выкраивание лоскута.
б Временное закрытие раны.
в Состояние через 4 нед. перед пересечением ножки лоскута.
г Состояние через 6 мес. после операции. Лучевой лоскут предплечья на микрососудистой ножке для закрытия дефектов тканей.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Техника и методика трансплантации кожи на голове, шее
а) Расщепленные кожные трансплантаты. Большинство хирургов для забора расщепленного кожного трансплантата пользуются специальным дерматомом, позволяющим точно контролировать толщину трансплантата. Чтобы дерматом не заедал и скользил гладко, кожа донорской области смазывается маслом. Это позволяет избежать разрывов лоскута и появления на нем заусениц.
Желательно, чтобы по мере продвижения дерматома ассистент аккуратно приподнимал край кожи с помощью щипцов, чтобы трансплантат не сминался и не рвался. После получения достаточного количества кожи, ее следует обернуть в марлю, пропитанную физиологическим раствором. Не стоит помещать трансплантат непосредственно в раствор или, тем более, воду, поскольку это может привести к его отеку и размягчению.
Другие хирурги просто укладывают в рану биосинтетический материал, под которым и будет происходить реэпителизация раны; это позволит избежать частой смены повязок в раннем послеоперационном периоде.
Следует избегать соблазна просто измерить размер дефекта, а затем на столике подогнать трансплантат под нужный размер. Если хирург совершит ошибку и избыточно резецирует трансплантат, вариантов действий у него останется немного: либо пришивать «обрезки» кожи к реципиентной области; либо делать в трансплантате большое число отверстий, чтобы его можно было подогнать к краям дефекта; либо выполнять забор нового трансплантата.
Всех подобных ситуаций следует избегать, поскольку они не позволяют добиться максимально приемлемого косметического результата и увеличивают риск развития осложнений (наличие которого всегда нужно объяснять пациенту). Чтобы избежать такой ситуации, лучше поместить превышающий по размеру дефект кожи трансплантат и подшить одну из сторон, а затем уже скорректировать размеры. Обрезать трансплантат нужно постепенно, двигаясь от периферии. Не следует пытаться достичь нужного размера одним взмахом скальпеля. Немного терпения оправдывается результатом. Затем выполняется простое однослойное ушивание раны по краям раны.
Поскольку вероятность того, что трансплантат приживется, зависит от питания от раневого ложа, следует предотвращать скопление жидкости (формирование серомы или гематомы) под трансплантатом. Поэтому для эвакуации избытка жидкости из-под трансплантата ушивать края раны разумно простыми узловыми швами. Некоторые хирурги предпочитают наложить в центре трансплантата фиксирующий шов, чтобы не допустить его возвышения над раневым ложем и закрыть все пустоты. Эта техника особенно полезна при трансплантатах большого размера. Также при использовании большого трансплантата для удаления избытка жидкости в нем можно проделать несколько небольших отверстий скальпелем № 15 («дырочки в пироге»).
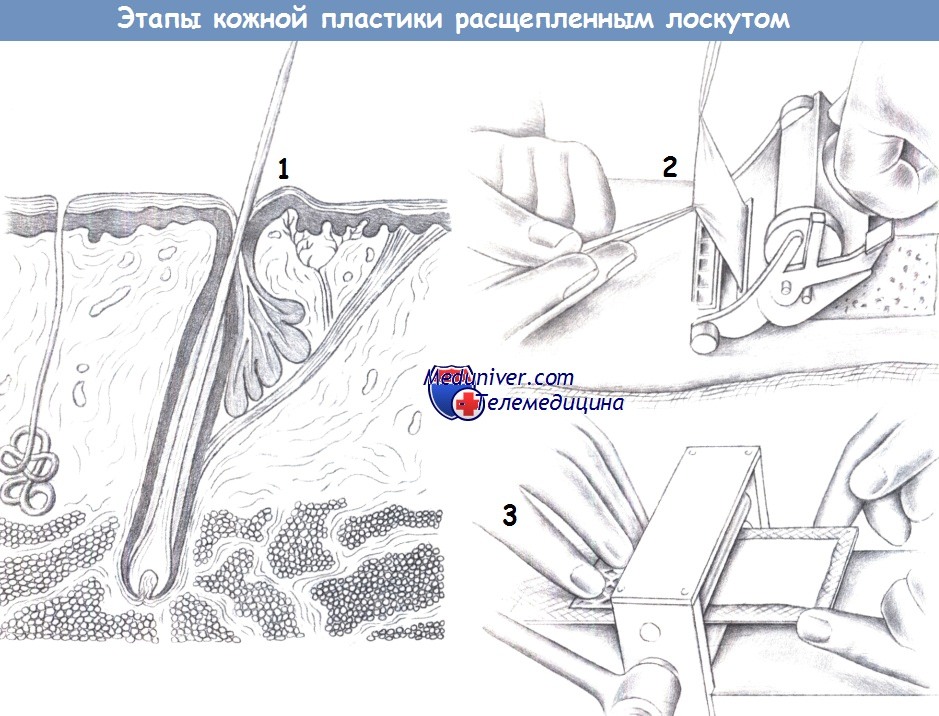
Установка дренажа необязательна, т. к. в качестве инородного тела он нарушит реваскуляризацию покрывающей его части трансплантата.
Вне зависимости от размера трансплантата, его приживление ускоряется при использовании давящего тампона. Обычно в качестве тампона используется рыхлая марля или схожий материал, затем идет слой неприлипающего материала, обработанного мазью с антибиотиком. Тампон привязывается над трансплантатом нерассасывающейся монофиламентной нитью и выполняет две основные функции. Во-первых, он устраняет мертвое пространство и предотвращает формирование серомы под трансплантатом, во-вторых, снижает распространение на трансплантат сдвигающих сил (ориентированных в латеральном направлении), которые могут разрушить формирующиеся сосуды, а также травмировать сам трансплантат, приводя к формированию серомы или гематомы.
Тампоны могут быть достаточно крупными и неудобными для пациентов, но они незаменимы для обеспечения приживления трансплантата и достижения благоприятного результата лечения. Как правило, убирать их можно на седьмой день, в зависимости от клинической картины. После удаления тампона рана осматривается, при необходимости проводится туалет.
б) Полнослойные кожные трансплантаты. Вследствие самой сути полнослойного кожного трансплантата, рана на месте донорской области должна быть ушита, обычно веретенообразным методом. Поэтому хирург должен планировать не только размер донорской ткани, но и дополнительное иссечение кожи вокруг раны для того, чтобы ее можно было ушить без образования кожных дефектов.
После выбора донорской области разумным будет примерно на 10-15% увеличить размер планируемого трансплантата, поскольку в дальнейшем он несколько сократится. Затем выполняется забор кожи и удаляется подкожно-жировая клетчатка. Это увеличивает вероятность приживления трансплантата. Затем кожа укладывается в пропитанную марлю, обеспечивается гемостаз раневой поверхности, и дефект донорской области послойно ушивается.
Техника размещения полнослойного трансплантата аналогична таковой для расщепленного, лишь за тем исключением, что делать отверстия в коже чаще всего не требуется, т.к. обычно расщепленные трансплантаты по размеру не такие маленькие, как расщепленные (например, при пластике крупных дефектов волосистой части кожи головы).

Удаление злокачественной лентиго-меланомы спинки носа с соответствующими краями.
Также резецированы остатки нарушенных субъединиц носа, дефект восстановлен при помощи полнослойного кожного трансплантата.
(а) Вид пациента до операции. (б) Вид во время операции, на котором отмечены границы образования и края резекции, включающие в себя субъединицы носа.
(в) Операционный материал. (г) Хирургический дефект. (д) Полнослойный кожный трансплантат из надключичной области подшит к краям дефекта.
(е) Вид пациента спустя пять дней после операции. (ж) Вид пациента спустя два года, определяется умеренная гиперпигментация полнослойного трансплантата.
в) Дермальные трансплантаты. Забор дермального аутотрансплантата начинается с частичного выделения расщепленного трансплантата (толщина 0,3-0,4 мм), который остается прикрепленным к коже на дистальном конце. Затем нужно уменьшить ширину рабочей поверхности дерматома и сделать им еще одно движение по обнажившемуся участку (толщина 0,3-0,35 мм), для того, чтобы выделить полоску дермы. Выделенный расщепленный лоскут пришивается на место одним рядом швов, после чего на рану аккуратно накладывается повязка.
Затем дермальный трансплантат подшивается в реципиентное ложе, чаще всего рассасывающимися швами, дермальная поверхность должна быть обращена кнаружи. В некоторых ситуациях, когда можно не опасаться смещения трансплантата, подшивание не требуется. AlloDerm укладывается по такой же методике.
г) Жировые трансплантаты. Для забора жировых трансплантатов может использоваться либо метод липосакции, либо открытые методики. Обычно выбор конкретной техники зависит от предпочтений хирурга.
При использовании метода липосакции донорской областью обычно становится брюшная стенка, поскольку жировая ткань чаще всего присутствует здесь в достаточном количестве; а поскольку живот находится достаточно далеко от головы и шеи, работать могут сразу два хирурга, в результате сокращая время операции. Врач всегда должен пытаться работать в подкожном слое, не повреждая брюшину, при этом отверстие в канюле должно быть направлено в сторону от дермы. Иногда после забора материала на донорскую область накладывается давящая повязка для предотвращения формирования серомы или гематомы.
Аналогично выполняется и открытый забор жировой ткани. После небольшого поверхностного разреза следует ножницами отделить кожу от подкожно-жировой клетчатки. При заборе жирового трансплантата автор данной главы обычно предпочитает использовать полукружный разрез вокруг пупка, что позволяет избежать появления новых шрамов. Если разрез выполняется в нижних квадрантах живота, предпочтительно использовать левую сторону, чтобы в дальнейшем специалисты не перепутали его с рубцом после открытой аппендэктомии. Также для лучшего сокрытия шрама место будущего разреза разметка наносится при вертикальном положении пациента в нижнем белье.
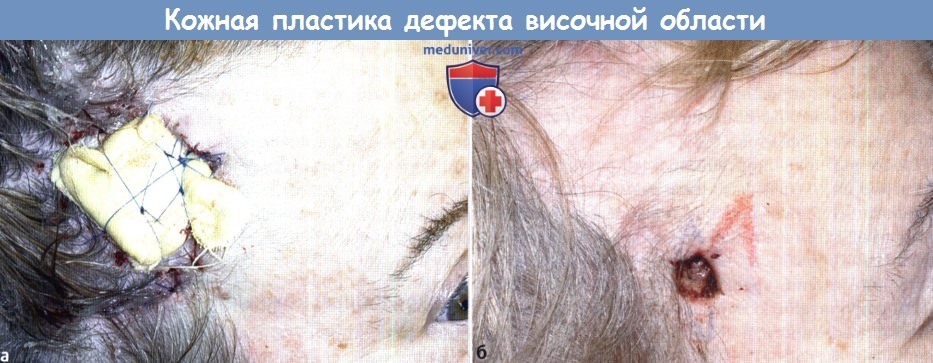
(а) Дефект кожи правой височной области, восстановленный полнослойным кожным трансплантатом,
удерживается на месте краевыми швами и давящим тампоном, привязанным лигатурами.
(б) Вид пациента спустя восемь месяцев во время реконструкции второго дефекта. Заметна небольшая гипопигментация кожного трансплантата.
д) Послеоперационный период после трансплантации кожи. При любых угрожающих признаках наблюдение должно быть как можно более тщательным. Проводится местный уход за раной (аккуратная обработка раны физиологическим раствором или перекисью водорода для удаления корочек, применение антибактериальных мазей, выявление и устранение любых состояний, способствующих неблагоприятному течению процесса заживления). Например, скопление экссудата (серомы) под трансплантатом ухудшает его питание, поэтому серомы необходимо дренировать.
Нарушить процесс заживления раны могут сопутствующие факторы, такие как курение или неконтролируемый сахарный диабет; для обеспечения оптимального результата необходимо контролировать подобные условия в послеоперационном периоде. Для документирования и отслеживания проблем при заживлении раны полезно пользоваться фотоаппаратом; в дальнейшем эти фотографии будут иметь образовательную ценность как для самого хирурга, так и для ординаторов.
При обнаружении участков некроза предпринимаются меры, описанные выше, с тем лишь исключением, что очаг(и) некроза следует иссечь для того, чтобы они не служили питательной средой для роста бактерий. На этом этапе не стоит пытаться повторно использовать трансплантаты или местные лоскуты, поскольку факторы, способствовавшие неудачному исходу, еще не были в полной мере скорректированы, а повторение неудачи обескуражит и хирурга, и пациента. Предпочтительнее оставить рану заживать вторичным натяжением, а спустя некоторое время провести повторную реконструкцию. Исключение составляют только дефекты средних и крупных размеров, либо дефекты, расположенные на участках, где избыточное рубцевание приведет к функциональным нарушениям или нарушению анатомических структур. В случаях, когда причина неудачного исхода недостаточно ясна или неисправима, для предотвращения повторения подобной ситуации следует использовать другой метод реконструкции.
Как и с любым другим рубцом, ограничение контакта с ультрафиолетовыми лучами является основной мерой, направленной на предотвращение появления пигментных изменений в рубце. В течение года после операции рекомендуется использовать солнцезащитные кремы или фильтры с солнцезащитным коэффициентом 30 или больше. После окончательного заживления можно рассмотреть способы дальнейшего улучшения внешнего вида рубца. Использование косметики очень сильно помогает скрыть остаточные дефекты как на ранних, так и на поздних этапах. И хотя обсуждение дермабразии выходит за рамки данной главы, ее можно использовать по краям трансплантата или на границах субъединиц лица для улучшения цвета и текстуры кожи.
Также на конечный результат может благоприятно повлиять использование лазера или некоторых световых устройств, которые улучшают внешний вид окружающей кожи. Как правило, страховые компании не оплачивают эти методы лечения, поэтому многим пациентам они оказываются недоступны.
Видео техники пересадки кожи - пластики расщепленным лоскутом

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
Преимущества лечения в ИСЦ
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
Подготовка к лечению
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Обезболивание при лечении
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продленное обезболивание в послеоперационном периоде.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный слядящий монитор.
Как проходит метод лечения

Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой "водной подушки" производится забор лоскута с помощью специального инструмента - электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент - перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Возможные осложнения при лечении
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 - 21 день после операции.
Прогноз после метода лечения
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Программа наблюдения после метода лечения
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Заболевания
Кожная пластика расщепленным лоскутом (аутодермопластика) является основным метом закрытия обширных гранулирующих ран, трофических язв и глубоких пролежней.
Операцию отличает простота выполнения и хорошие непосредственные результаты. Залогом успеха является хорошая подготовка раневой поверхности и общего состояния больных.
Читайте также:

