Когда возникает дуговой ожог
Обновлено: 26.04.2024
Удар током и электротравма: причины возникновения, симптомы и признаки, меры первой помощи и комплексное лечение
Удар током относится к наиболее опасным бытовым и производственным несчастным случаям и всегда сопряжен с большой смертностью. Действие электрического тока на организм человека приводит к сильному нагреву тканей и развитию ожога, а так же к нарушению работы внутренних органов. Первая помощь при ударе током заключается в прекращении действия электрического тока на организм пострадавшего, проведение закрытого массажа сердца и искусственного дыхания, если от удара током у пострадавшего остановилось сердце, обработка и наложение повязки на обожженные места.
Электротравма обычно возникает в результате воздействия на ткани организма человека бытового электрического тока большой силы или разряда атмосферного электричества (молнии). Источниками поражения электрическим током являются: неисправное электрооборудование на предприятиях и бытовые электроприборы, оборвавшиеся провода высоковольтных линий, несоблюдение правил техники безопасности при работе с электрооборудованием. Степень воздействия электрического тока на организм человека определяется напряжением и силой тока, способом прохождения тока по телу, общим состоянием здоровья пострадавшего и тем насколько своевременно была оказана первая помощь.
Особенности удара током и электротравмы
Электрический ток при прохождении через тело человека вызывает нагрев тканей, и может привести к электрическим ожогам кожи и повреждениям подлежащих тканей и органов.
Электрические ожоги возникают в местах входа и выхода электрического тока и носят название «меток тока».
Электрические ожоги могут показаться незначительными на вид, но на самом деле они зачастую глубокие со значительными повреждениями мышц, костей и внутренних органов.
Электрический ток может нарушить работу сердца, вплоть до его остановки.
У пострадавшего от удара тока может произойти остановка дыхания.
Признаки и симптомы удара током электротравмы
Вследствие особенностей электротравмы даже при кратковременном воздействии электрического тока у пострадавшего может наступить остановка дыхания и сердца. Поэтому достаточно эффективная первая помощь при ударах электрическим током на месте происшествия часто является решающим фактором в спасении пострадавшего.
При возникновении ниже перечисленных симптомов у пострадавшего от удара током срочно вызовите скорую помощь:
Остановка сердца (отсутствие пульса)
Нарушение сердечного ритма (неровный пульс)
Расстройство или остановка дыхания (неровное дыхание)
Боль в мышцах или сокращения мышц
Судорожные припадки
Ощущение покалывания или онемения в конечностях
Потеря сознания
удар токомДо прибытия бригады скорой помощи при ударе электрическим током примите следующие меры:
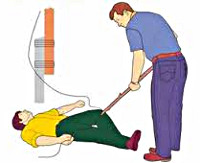
Оцените обстановку. Не прикасайтесь к пострадавшему сразу же. Возможно, он все еще находится под действием электрического тока. Дотронувшись до пострадавшего, вы также можете попасть под удар.Если есть возможность, отключите источник электроэнергии ( выверните пробки, выключите рубильник). Если это невозможно, отодвиньте источник тока от себя и от пострадавшего сухим, непроводящим ток предметом (веткой, деревянной палкой и т. д.).
Если необходимо оттащить пострадавшего от провода электросети, надо при этом помнить, что тело человека, через которое прошел ток, проводит ток так же, как и электропровод. Поэтому голыми руками не следует дотрагиваться до открытых частей тела пострадавшего, можно касаться только сухих частей его одежды, а лучше надеть резиновые перчатки или обернуть руки сухой шелковой материей.
После прекращения действия электрического тока необходимо обратить внимание на присутствие признаков жизни (дыхания и пульса на крупных сосудах).
При отсутствии признаков дыхания и пульса необходимы срочные реанимационные мероприятия: проведение закрытого массажа сердца и искусственной вентиляции легких (искусственного дыхания). Осмотрите открытые участки тела пострадавшего. Всегда ищите два ожога (места входа и выхода электрического тока). Наложите на обожженные участки стерильную или чистую салфетку. Не используйте с этой целью одеяло или полотенце – волокна с них могут прилипнуть к обожженной поверхности. Для улучшения работы сердца следует увеличить приток крови к нему. Для этого уложите пострадавшего так, чтобы его грудь находилась несколько ниже ног.
Всех пострадавших от удара током следует как можно быстрее госпитализировать.
Электротравма – это комплекс повреждений, возникающих вследствие поражения техническим или природным электричеством. Чаще является следствием производственной травмы, хотя может встречаться и в быту. Обычно сопровождается появлением меток тока (электроожогов). Может проявляться нарушениями сознания и общего состояния, аритмией, тахикардией, колебаниями АД, признаками дыхательной недостаточности. У некоторых больных выявляются переломы вследствие резкого сокращения мышц. Диагноз электротравмы выставляют на основании анамнеза, клинических признаков, КТ, рентгенографии, ЭКГ, ЭхоЭГ и других исследований. Лечение консервативное: инфузионная терапия, перевязки.
МКБ-10
Общие сведения
Электротравма – относительно редкое повреждение, составляющее не более 1-2,5% от общего количества травм. Отличительными особенностями электротравмы являются нарушения деятельности всех органов и систем, обусловленные трансформацией электрической энергии в тепловую (нагреванием), механическим воздействием и электролизом. Отмечается высокий процент летальности (5-16%) и высокая вероятность развития разнообразных осложнений как сразу после электротравмы, так и в отдаленном периоде.
Обычно электротравма выявляется у электриков и электромонтеров. Тяжелые повреждения в быту возникают относительно редко, исключение – дети и подростки, которые из любопытства или из шалости проникают на промышленные территории, в распределительные будки и т. д. Непосредственной причиной электротравмы, как правило, становится, нарушение техники безопасности, наличие оголенных проводов и отсутствие заземления. Лечение электротравмы осуществляют травматологи-ортопеды в сотрудничестве с врачами-комбустиологами, реаниматологами и другими специалистами.

Причины электротравмы
Тяжесть повреждения зависит от характера поражающего тока, длительности воздействия, состояния организма и условий внешней среды. Установлено, что переменные токи опаснее постоянных, при этом наибольшую опасность для жизни человека представляют токи напряжением свыше 250V. Причиной электротравмы может стать:
- непосредственный контакт человека с источником тока
- электрическая дуга (переход электронов на кожу, являющуюся проводником, при наличии небольшого расстояния между человеком и источником тока)
Поражение вольтовой дугой электротравмой не является – в этом случае возникают обычные термические ожоги кожи и ожоги сетчатки.
Длительность воздействия тока при электротравме может определяться двумя различными факторами: силой тока и психическим состоянием пациента. При воздействии тока силой более 15 мА мышцы судорожно сокращаются, что препятствует прерыванию контакта пострадавшего с источником тока (человека «приковывает» к источнику). С другой стороны, при воздействии тока большой силы возможен и обратный эффект – отбрасывание пострадавшего с электротравмой в сторону.
Если человек бодрствует, находится в ясном сознании и пребывает в хорошей физической форме, в ряде случаев он может быстрее прекратить контакт с источником тока и, тем самым, уменьшить тяжесть поражения. Однако зависимость между психическим статусом и последствиями электротравмы неоднозначна. Исследователи доказали, что организм становится менее чувствительным к электротравме в двух противоположных состояниях: при торможении (во сне, во время наркоза, в состоянии опьянения) и при возбуждении (когда пострадавший ожидает удара).
Факторы риска
В числе факторов, способствующих увеличению тяжести электротравмы, выделяют:
- истощение
- голодание
- переутомление
- перегревание организма.
При воздействии током равной поражающей силы у женщин, как правило, диагностируется более тяжелая электротравма, чем у мужчин. У пациентов, страдающих соматическими заболеваниями, наблюдаются более тяжелые поражения, чем у здоровых людей. При сухой коже тяжесть электротравмы уменьшается, при потной или мокрой – увеличивается.
Резиновая или кожаная обувь и перчатки обеспечивают хорошую изоляцию и снижают как вероятность развития электротравмы, так и ее тяжесть в случае поражения током. Мокрая одежда, а также металлические детали в одежде и обуви ухудшают изоляцию и способствуют усугублению тяжести электротравмы.
Патогенез
Зона непосредственного поражения тканей при электротравме находится в области прохождения «петли тока» (между точками входа и выхода тока). Наиболее опасными считаются петли, проходящие через область сердца. Патологические изменения в организме при электротравме развиваются в результате механического воздействия, нагревания и рефлекторных реакций.
Степень нагрева тканей зависит от их структуры, например, кожа и кости нагреваются в десятки и даже сотни раз сильнее внутренних органов. Температура внутренних органов при электротравме может варьировать в зависимости от их кровенаполнения, функционального состояния и других показателей. Из-за нагревания и механического воздействия тока нарушаются свойства клеток и тканей, возникает отек, гиперемия, образуются кровоизлияния, а в последующем – очаги некроза.
Больше всего при электротравме страдает центральная нервная система. При этом тяжесть поражения определяется как непосредственными реакциями в момент поражения током, так и патологическими изменениями нервных клеток в результате травмы. Самой частой причиной смерти при электротравме является остановка сердца, которая может развиться либо из-за фибрилляции желудочков, либо из-за сильного спазма сосудов сердца. И в том, и в другом случае, в основе нарушений лежит рефлекторная реакция организма на действие тока.
Классификация
В зависимости от клинических симптомов выделяют 4 степени реакции на поражение током:
- 1 степень – судороги при сохранении сознания
- 2 степень – судороги с потерей сознания
- 3 степень – судороги с потерей сознания, нарушением деятельности дыхательной и сердечно-сосудистой системы
- 4 степень – мнимая смерть. Предполагается, что мнимая смерть при электротравме развивается вследствие запредельного охранительного торможения ЦНС. Многих пострадавших с этим состоянием удается вернуть к жизни.
Симптомы электротравмы
В момент повреждения пострадавший может чувствовать толчок, жгучий удар или спазм мышц. После прекращения действия тока превалируют симптомы со стороны ЦНС. Возможна общая слабость, потеря или помутнение сознания. Признаки электротравмы чаще напоминают клиническую картину при сотрясении головного мозга. Возникает головная боль и головокружение, больной вялый, заторможенный, безразличный к окружающему. Реже при электротравме отмечается возбуждение, покраснение кожи и двигательное беспокойство.
Со стороны сердечно-сосудистой системы наблюдается сначала повышение, а затем понижение АД, учащение пульса и аритмии. Нередко выявляется расширение границ сердца. В легких появляются влажные хрипы, на рентгенографии грудной клетки обнаруживаются признаки эмфиземы. Возможен кашель, в некоторых случаях (особенно при существовавшей ранее легочной патологии) отмечаются признаки острой дыхательной недостаточности. У некоторых пациентов с электротравмой возникает понос, тошнота и рвота.
В местах вхождения и выхождения тока обычно образуются электроожоги (метки тока), однако отсутствие таких повреждений не является поводом для исключения электротравмы, поскольку у 20-40% пострадавших такие метки отсутствуют. При электротравме могут возникать ожоги различной степени тяжести:
- 1 степень – небольшие очаги коагуляции эпидермиса без образования пузырей;
- 2 степень – тотальное поражение эпидермиса с образованием пузырей;
- 3 степень – поражение всей толщи кожи, включая дерму, с развитием поверхностного некроза;
- 4 степень – поражение не только кожи, но и подлежащих тканей (клетчатки, мышц и т. д.) с развитием глубокого некроза.
Глубокие ожоги (3 и 4 степени) при электротравме встречаются чаще поверхностных. В тяжелых случаях возможно разрушение обширных участков тканей, в том числе – обугливание конечностей. При этом граница поражения кожи зачастую находится дистальнее границы разрушения мышц – под внешне неизмененной кожей проксимальных отделов конечности при разрезе обнаруживаются обескровленные, тусклые омертвевшие мышечные ткани, по виду напоминающие вареное мясо.
В ряде случаев сильный спазм мышц при электротравме становится причиной развития тяжелой контрактуры суставов. Из-за судорожного сокращения мышц иногда образуются переломы и вывихи. Чаще всего выявляется компрессионный перелом позвоночника и вывих плеча. Из-за термического и механического поражения кость в зоне прохождения петли тока становится более хрупкой, поэтому после электротравмы повышается вероятность перелома пострадавшего сегмента (или сегментов) конечности.
Осложнения
В отдаленном периоде возможно образование грубых рубцов. После тяжелых электротравм наблюдаются нарушения ритма, гипертония и дистрофические изменения миокарда. При поражении области прохождения нервов могут возникать периферические невриты. Увеличивается вероятность развития энцефалопатии, инсульта, инфаркта, нарушений со стороны мочеполовой системы и желудочно-кишечного тракта. Иногда после электротравмы страдают органы слуха и зрения.
Диагностика
Диагноз устанавливается на основании характерного анамнеза, жалоб и клинической симптоматики. Для оценки состояния сердечно-сосудистой системы может назначаться ЭКГ и Эхо-КГ. При подозрении на переломы позвоночника или костей конечностей производится рентгенография соответствующих сегментов. По показаниям выполняется КТ, МРТ и другие исследования.
Лечение электротравмы
Помощь на месте
Пострадавшего с электротравмой необходимо как можно быстрее освободить от контакта с источником тока. Если это возможно, следует обесточить систему. Если такой возможности нет, нужно отодвинуть провод в сторону сухой деревянной палкой, либо удалить пациента из зоны действия тока. Спасающий должен позаботиться о собственной безопасности и использовать защитные средства. Нужно надеть толстые резиновые перчатки и резиновую обувь, встать на резиновый коврик или сухие деревянные доски и т. д. Первая медицинская помощь:
- Реанимационные мероприятия. При отсутствии признаков жизни следует немедленно начать искусственное дыхание и непрямой массаж сердца. Реанимационные мероприятия при электротравме продолжают либо до восстановления пульса и дыхания, либо до появления трупных пятен.
- Фармакологическая поддержка. При оживлении больного для стимуляции дыхательного центра используют лобелин или цитизин. Для нормализации сердечной деятельности применяют никетамид, кофеин и камфору. Адреналин вводят подкожно, а при необходимости – и внутрисердечно.
Консервативное лечение
Пациента с электротравмой срочно доставляют в отделение комбустиологии или травматологии и ортопедии. Во время пребывания в стационаре осуществляют тщательный контроль за состоянием больного, проводят инфузионно-трансфузионную терапию, назначают препараты для нормализации деятельности всех органов и систем.
Местное лечение обычно консервативное. При выраженных признаках мышечного спазма и нарушении кровообращения конечности выполняют футлярные блокады. Проводят перевязки. При небольшой площади электроожогов заживление обычно наступает даже в случае глубоких повреждений.
Хирургическое пособие
При значительной площади ожоговых поверхностей и обугливании мягких тканей необходимы оперативные вмешательства сразу после травмы или в отдаленном периоде. Обугленные конечности при поступлении ампутируют на уровне кровоточащих (живых) мышц. При обширных глубоких электроожогах после формирования четкой границы между зоной некроза и здоровыми тканями осуществляют некрэктомию. В последующем выполняют пластические операции по восстановлению кожи, сухожилий и других анатомических структур.
1. Термические и химические повреждения. Электротравма. Учебное пособие / под ред. Лаврешина П.М. - 2017
3. Повреждающее действие электрического тока (патофизиологические аспекты): методические рекомендации / Чантурия А.В., Висмонт Ф.И. - 2000
Химические ожоги – это повреждения кожи, подлежащих тканей, глаз, внутренних органов (желудка, пищевода), возникающие в результате контакта с едкими веществами. В зависимости от типа химического агента возможно образование колликвационного или коагуляционного некроза. На фоне всасывания некоторых агентов наблюдается токсическое поражение внутренних органов. Патология диагностируется на основании данных анамнеза, физикального обследования. При внутренних повреждениях показаны фарингоскопия, рентгеноскопия, эзофагогастроскопия. Лечение – антибиотики, перевязки, хирургические вмешательства, инфузионная терапия.
МКБ-10



Общие сведения
Химические ожоги встречаются реже термических. Как правило, наблюдаются на небольшом участке тела. С учетом глубины и площади поражения оцениваются так же, как термические, но отличаются от них по характеру разрушения тканей и длительности воздействия. Поражающее действие продолжается до тех пор, пока агент не будет нейтрализован, разбавлен либо инактивирован. Из-за возможных нарушений зрения, перфорации полых органов особую опасность представляют травмы глаз и ЖКТ.

Причины
Причиной развития становится контакт кожи или слизистых оболочек с едкими жидкостями, концентрированными щелочами, кислотами, окислителями, солями некоторых металлов, фосфором, рядом газов. Повреждение, в отличие от всех прочих видов ожогов, возникает не под влиянием внешней энергии, а вследствие физико-химических реакций, возникающих в месте травмы.
Разрушение тканей продолжается до того момента, пока агрессивное вещество не будет удалено, разбавлено или иным образом инактивировано, что обуславливает усугубление поражения с течением времени. Углублению ожога может способствовать оставление агента на коже или слизистой, не снятая одежда, пропитанная химикатом. Иногда причиной дополнительного поражения становится неправильно оказанная первая помощь, провоцирующая вторичные разрушительные химические реакции.
В клинической практике чаще встречаются химические ожоги кистей рук и глаз, развившиеся в результате производственных травм при нарушении техники безопасности, возникновении аварийной ситуации. Другие части тела поражаются гораздо реже. Травмы пищевода, желудка, полости рта у взрослых почти в половине случаев являются следствием попытки самоубийства. У детей, психически больных людей, пациентов, находящихся в состоянии алкогольного или наркотического опьянения, повреждение может стать результатом несчастного случая (ошибочного приема едкой жидкости, перепутанной с безопасным продуктом питания).
Патогенез
Тяжесть повреждения определяется пятью факторами: силой и количеством химического агента, способом и продолжительностью контакта, а также степенью проникновения агрессивного вещества. Сила агента зависит от его химических характеристик, количество – от концентрации, объема соединения. Чем дольше и сильнее агент контактирует с тканями, тем глубже поражение.
Механизм действия вещества связан со способом денатурации белка. Перманганат калия, гипохлорид натрия, хромовая кислота обладают выраженным окисляющим эффектом, нарушают работу энзимов и, как следствие, быстро вызывают гибель клеток. Такие коррозивы, как гидроксид натрия, дихроматы, белый фосфор, фенол мгновенно разрушают все клеточные структуры.
Под воздействием щавелевой, гидрохлорной, серной кислоты происходит массивная дегидратация, лизис клеток. При контакте с бензином, горчичным газом, метилбромидом наблюдается расслоение тканей, высвобождение тканевых аминов. Аммиак, уксусная, муравьиная, дубильная, серносалициловая, некоторые другие кислоты связывают белок или катионы путем образования солей.
Классификация
С учетом характера поражающего агента выделяют следующие разновидности химических ожогов:
- Кислотой. Тяжелые повреждения выявляются при действии сильных кислот (pH менее 2). Соединения вызывают сворачивание (коагуляцию) белка, образуется сухой кожный струп, препятствующий проникновению агента вглубь тканей, поэтому травмы обычно неглубокие.
- Щелочью. Сильными щелочами, провоцирующими тяжелые ожоговые поражения, считаются вещества с pH более 11,5. Соединения разжижают участки некроза. Ткани ослабляются, что позволяет веществу проникать в подлежащие слои, вызывая глубокие поражения.
- Солями тяжелых металлов. Имеют меньшее значение по сравнению с предыдущими группами, поскольку травма, как правило, ограничивается поверхностными слоями кожи.
Разделение химических ожогов по глубине несколько различается в традиционной российской и международной классификациях. В соответствии с МКБ-10 выделяют следующие виды травм:
- 1 степень. Соответствует 1 степени в российской систематизации. Повреждается только эпидермис.
- 2 степень. Соответствует 2 и 3А степеням в отечественной классификации. Поражается эпидермис, верхний слой дермы.
- 3 степень. Соответствует 3Б и 4 степеням в классической систематизации. Характеризуется тотальным некрозом дермы, возможно – с подлежащими тканями (мышцами, связками, костями).
Симптомы
Химические ожоги кожи
Появляется резкая боль. Внешний вид зоны повреждения определяется типом химического агента, глубиной ожога. Под действием кислот образуется сухой твердый струп. Граница между пораженным участком и окружающей здоровой кожей хорошо просматривается, благодаря четко отграниченному краю корки, образующейся в области некроза. При ожогах щелочами формируется рыхлый, мягкий, беловатый струп, который без четкой границы переходит в окружающие ткани.

После взаимодействия с серной кислотой кожа вначале становится белой, затем приобретает коричневый либо серый оттенок. Разрушение азотной кислотой придает кожным покровам желто-коричневую либо светло-желто-зеленую окраску. Ожоги уксусной кислотой грязно-беловатые, соляной – желтые, карболовой – сначала белые, потом бурые. Под действием концентрированной перекиси водорода ткани становятся сероватыми.
Поскольку повреждение тканей продолжается какое-то время после травмы, достоверное определение степени ожога возможно только через 5-7 дней.
- Для 1 степени характерны гиперемия, отечность, умеренная болезненность.
- 2 степень проявляется образованием прозрачных пузырьков на отечных, покрасневших кожных покровах.
- Ожоги 3 степени сопровождаются образованием пузырей с кровянистым или мутным содержимым, область поражения становится нечувствительной, безболезненной.
- При 4 степени определяются участки некроза, распространяющиеся на различную глубину.
Среди химических ожогов преобладают повреждения 3-4 степени.
Дальнейшее течение болезни определяется глубиной поражения. Поверхностные ожоги заживают самостоятельно. После разрушения всего слоя дермы самостоятельное восстановление невозможно. Участки сухого (коагуляционного) некроза отторгаются, оставляя после себя рану, которая постепенно заполняется грануляциями. При влажном (колликвационном) некрозе отмечается тенденция к распространению нагноения на окружающие ткани, что приводит к утяжелению состояния больного, образованию обширных дефектов.
Большая площадь повреждения, активное всасывание химического агента чреваты общетоксическим воздействием на организм с развитием полиорганной недостаточности. Выявляются лихорадка, выраженная слабость, тошнота, нарушения сердечной деятельности, расстройства сознания. Чаще всего страдают печень и почки. При поражении печени возможны пожелтение кожи, потемнение мочи, обесцвечивание кала, боли в правом подреберье. Вовлечение почек проявляется уменьшением количества отделяемой мочи, отеками, запахом ацетона изо рта.
Ожоги верхних отделов ЖКТ
Чаще всего наблюдаются ожоги концентрированной уксусной кислотой. Несколько реже встречаются поражения другими кислотами (серной, соляной), щелочами (едким натром, каустической содой, гидроокисью натрия). В число прочих химических агентов входят марганцовка, ацетон, силикатный лей, лизол, нашатырь, йод, фенол, этил, перекись водорода, растворы электролитов.
В момент приема агрессивного агента возникает резкая боль во рту, распространяющаяся за грудину, в эпигастральную область. Отекают губы, язык, затем отек охватывает глотку, верхние отделы желудочно-кишечного тракта. Отмечается дисфагия, потом появляется рвота желудочным содержимым с примесью крови, участков слизистой. Глубокие ожоги осложняются профузными кровотечениями, расстройствами дыхания. Развивается интоксикация с признаками нарушения функций внутренних органов. Выраженность общих проявлений определяется видом, объемом, концентрацией принятого химического вещества.
Через несколько дней выраженность отека снижается, начинается формирование грануляций. Боли и явления дисфагии уменьшаются, пациенты перестают отказываться от еды. Через некоторое время грануляции трансформируются в рубцы, что вызывает уменьшение просвета пищевода, повторное развитие нарушений глотания. Стриктуры формируются на протяжении 2 месяцев после травмы, без лечения образуются у 70% больных.
Химические ожоги глаз
В 40% случаев травма возникает вследствие контакта со щелочами. Причиной чаще становятся едкий натр, гашеная известь, каустическая сода, аммиак. У 10% больных поражение глаз развивается из-за попадания соляной, серной, уксусной, других кислот. Половина случаев обусловлена воздействием бытовых аэрозолей, гербицидов, инсектицидов, красок для ресниц, строительных лаков, а также химических веществ, используемых в средствах для самообороны.

Как и при поражении кожи, ожоги щелочами опаснее контакта с кислотами. После повреждения щелочью возникает колликвационный некроз, который распространяется за пределы зоны воздействия агрессивного вещества. Установить тяжесть травмы достоверно можно только через 2-3 суток. При поражении кислотой наблюдается коагуляционный некроз с образованием струпа.
Если пациенту удалось быстро сомкнуть ресницы, возможно только поражение век. Непосредственное воздействие на ткани глаза становится причиной некроза конъюнктивы с образованием язвенного дефекта, формированием сращений между глазным яблоком и веком. Ожоги роговицы сопровождаются светобоязнью, блефароспазмом, слезотечением, иногда – помутнением роговицы, нейротрофическим кератитом. При вовлечении радужки развивается ирит.
Исходом нередко становится снижение зрения, которое может варьироваться от незначительного ухудшения до полной слепоты. Вторичное инфицирование характеризуется развитием панофтальмита, эндофтальмита. В отдаленные сроки после глубоких химических ожогов может выявляться вторичная глаукома. Тяжелые поражения приводят к разрушению тканей, требуют удаления глаза.
Диагностика
Диагноз выставляется на основании анамнестических данных, результатов внешнего осмотра. Для определения площади ожогов кожи используют стандартные методы (правило девяток, специальные таблицы, сетки с маркировкой). Для уточнения глубины оценивают цвет кожи, степень поражения эпидермиса, состояние дермы, наличие пузырей, струпов. Учитывают, что истинная тяжесть химического ожога становится очевидной лишь спустя несколько дней, особенно – при действии щелочей.
При травмах ЖКТ проводят осмотр полости рта, фарингоскопию, непрямую ларингоскопию. Из-за опасности перфорации стенки полых органов другие инвазивные методы в остром периоде не применяют, диагноз выставляют на основании анамнеза и клинических симптомов, решение о необходимости экстренных оперативных вмешательств принимают при появлении признаков нарушения целостности желудка или пищевода. В последующем производят эзофагогастроскопию, рентгеноскопию.
Ожоги глаз также диагностируются по данным анамнеза, жалоб, внешнего осмотра. Офтальмологические исследования при поступлении не показаны, рекомендовано немедленно начинать неотложную помощь. В последующем для уточнения тяжести травмы выполняют визометрию, офтальмоскопию, измерение ВГД, биомикроскопию, другие процедуры. Перечень методик определяется индивидуально с учетом имеющихся нарушений.
Лечение
Первая помощь
Первоочередной задачей является минимизация контакта тканей с агрессивным веществом. Оказание первой помощи должно начинаться как можно скорее, оптимально – прямо на месте. Загрязненную одежду необходимо снять. Порошкообразные агенты следует стряхнуть. В большинстве случаев для удаления химиката рекомендовано обильное промывание водой. Исключением является поражение негашеной содой – в этом случае вода вызывает бурную химическую реакцию, усугубляющую тяжесть травмы, поэтому соединение нужно удалять с помощью растительного масла.
При точно определенном повреждающем агенте возможно использование специальных средств. Так, при ожогах фтористоводородной кислотой применяют 10% раствор глюконата кальция, избегая нанесения слишком большого количества средства, чтобы не спровоцировать нежелательную тканевую реакцию. Обработка этиловым спиртом или полиэтиленгликолем позволяет повысить растворимость фенола, который после этого лучше смывается водой.

Удаление фосфора осуществляется с помощью небольшого количества 1% раствора сульфата меди. Обильное орошение может привести к всасыванию деактивирующего средства, обладающего гепатотоксическим действием. При ожогах белым фосфором, цементом промывания водой нужно проводить как можно дольше. В первом случае это помогает устранить опасность спонтанного самовозгорания фосфора, во втором – обеспечивает достаточную дезактивацию щелочи, содержащейся в цементе.
Если специфические нейтрализаторы отсутствуют, для промывания ожогов кислотой можно использовать слабый раствор питьевой соды, ожогов щелочью – слабый раствор лимонной кислоты. Необходимо тщательно следить за тем, чтобы на поврежденные ткани не попали слишком концентрированные деактиваторы, поскольку это может усугубить травму. Для уменьшения болевого синдрома применяют анальгетики. Обезвоживание предупреждают путем обильного питья. Пациента укутывают.
При ожогах глаз производят обильное струйное промывание водой или физраствором. Нанесение нейтрализующих составов не рекомендовано из-за риска возникновения непредсказуемых реакций с образованием агрессивных продуктов и их последующим разрушающим действием на нежную конъюнктиву. При химических ожогах ЖКТ нужно обильно промыть ротовую полость водой. Вызывать рвоту нельзя, так как это может спровоцировать разрыв пищевода.
Местное лечение
Ожоговую поверхность обрабатывают. С кожи удаляют химическое вещество и инородные тела, закрывают рану асептической повязкой, придают конечности возвышенное положение. Струпы сохраняют до их самостоятельного отхождения. Для стимуляции отторжения применяют протеолитические ферменты. После отхождения некроза наносят мази. Точечные глубокие ожоги (например, при попадании брызг кислоты или щелочи) могут закрываться самостоятельно. При значительной площади раневой поверхности после очищения раны требуется кожная пластика.
Больным с химическими ожогами пищевода при поступлении в стационар устанавливают желудочный зонд после местного обезболивания рта и глотки. Удаляют содержимое желудка, инактивируют химический агент. После приема щелочи осуществляют промывание маслом либо слабым раствором уксусной кислоты. После употребления кислоты применяют некрепкий раствор соды.
При невозможности определения агрессивного агента используют воду, молоко. В последующем назначают парентеральное питание, выполняют бужирование. Больным с перфорацией необходимо экстренное вмешательство с наложением гастростомы или эзофагостомы. В случае формирования стеноза показано стентирование, рассечение стриктуры, пластика пищевода.
При легких химических ожогах глаз применяют местные средства с антибиотиками. Для уменьшения дискомфорта выполняют циклоплегию. Для ускорения заживления рекомендованы глазные капли из плазмы, обогащенной эритроцитами. Пациентам с химическим иритом эффективна длительная циклоплегия. Кортикостероиды с осторожностью используют при тяжелых повреждениях, поскольку они могут вызвать перфорацию роговицы. Хирургическая тактика определяется характером поражения. Возможны витрэктомия, кератопластика, коррекция выворота или заворота века.
Общие мероприятия
Для устранения болей применяют анальгетики. Антибиотики подбирают с учетом чувствительности возбудителя. С профилактической целью антибактериальные препараты не назначают, поскольку это провоцирует развитие антибиотикоустойчивых штаммов. При обширных повреждениях проводят инфузионную терапию. Вводят питательные растворы, глюкозу, лекарства для восстановления кислотно-щелочного равновесия.
При всасывании щавелевой и фтороводородной кислоты может потребоваться коррекция гипокальциемии. При ожогах фосфором, некоторыми кислотами необходим контроль функций печени и почек, по показаниям – мероприятия по коррекции острой почечной или печеночной недостаточности. Пациентам с системными эффектами от воздействия лизола требуется гемодиализ.
Прогноз
Исход определяется локализацией, тяжестью, распространенностью повреждения, временем начала медицинских мероприятий, общим состоянием больного, другими факторами. При небольшой площади поражения кожи, отсутствии токсического влияния на внутренние органы прогноз благоприятный даже у больных с глубокими ожогами. При травмах пищевода 3 степени летальность достигает 60%, в остальных случаях смертельные исходы наблюдаются редко, проходимость органа восстанавливается у 90% больных. У пациентов с тяжелыми ожогами глаз в исходе формируются энтропион, бельмо, атрофия глазного яблока, отмечается выраженное снижение зрения.
Профилактика
Основной мерой по предупреждению повреждений кожи и глаз является соблюдение техники безопасности при работе с агрессивными химическими веществами в быту и на производстве. Профилактика травм пищевода заключается в соблюдении правил хранения едких веществ: использовании промаркированных емкостей, выделении отдельных шкафов или полок, расположенных в недоступных для детей местах.
4. Современные принципы диагностики, лечения химических ожогов пищевода и желудка/ Белькова Т.Ю.// Сибирский медицинский журнал – 2001- №5
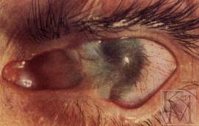
Ожоги глаз – острое травматическое повреждение глазного яблока, защитного и придаточного аппарата глаза агрессивными химическими веществами или физическими факторами. Ожог глаза сопровождается резкой болью, падением зрения, слезотечением, отеком век и конъюнктивы, появлением пузырей на коже. Диагностика ожога глаза проводится с учетом данных анамнеза и наружного осмотра; дополнительно может включать измерение внутриглазного давления, биомикроскопию, офтальмоскопию. Ожог глаза требует немедленного оказания первой помощи – обильного промывания конъюнктивальной полости, инстилляции раствора анестетика, закладывания за веко антибактериальной мази и доставки пациента в стационар, где решается вопрос о дальнейшей тактике.
Общие сведения
Ожоги глаз составляют в офтальмологии от 5 до 15 % всех глазных травм. Из них 65-75% случаев происходят на производстве, остальные – в быту. Самую большую группу ожогов (60-80%) составляют повреждения глаз химическими агентами (щелочами, кислотами, известью и др.); следующими по частоте возникновения идут термические ожоги пламенем, паром, кипятком, частицами расплавленного металла. Реже ожоги глаз развиваются под воздействием инфракрасных лучей, ультрафиолета, ионизирующего излучения. В первую очередь при ожоге глаза страдает кожа век, конъюнктива, однако травматизации также могут подвергаться слезоотводящие пути, роговица, глубокие структуры переднего и заднего отделов глаза.

Причины ожогов глаз
Более 40% химических ожогов обусловлены попаданием в глаз различных щелочей (аммиака, каустической соды, гашеной извести, этилового спирта, едкого калия и др.), еще 10% - контактом с концентрированными кислотами (уксусной, серной, соляной и т.д.). В остальных случаях ожоги глаз вызываются неосторожным обращением со строительными красками и лаками, бытовыми аэрозолями, средствами индивидуальной самообороны (баллончиками, газовыми пистолетами), краской для окрашивания ресниц, ядовитыми растениями (борщевиком и др.), гербицидами, инсектицидами и пр. Ошибочное закапывание в глаза не предназначенных для этих целей растворов (капель для ушей, спиртовых настоек) также может привести к ожогу.
Воздействие на глаз кислотой приводит к коагуляционному некрозу – денатурации клеточных белков и образованию струпа, патологические изменения под которым могут быть выражены слабо или отсутствовать. Дальнейшие повреждения глаза при ожоге кислотой связаны с воспалением, обусловленным токсической реакцией и присоединением вторичной инфекции.
К термическим ожогам приводит воздействие на глаза высокотемпературными агентами – кипящей водой, паром, раскаленным жиром, пламенем, частицами расплавленного металла, зажигательными и легковоспламеняющимися смесями (петардами, фейерверками и др.). Термические травмы глаз часто сочетаются с ожогами кожных покровов. Характер поражения при термическом ожоге глаз - коагуляционный некроз.
К лучевым ожогам относятся повреждения аппарата глаза инфракрасными или ультрафиолетовыми лучами, ионизирующим излучением. Ожоги глаз от инфракрасных лучей встречаются у металлургов, людей, работающих с лазерными источниками и др. В этом случае чаще происходит поражение придатков глаза и переднего отдела глазного яблока; в редких случаях возможно проникновение инфракрасных лучей на глазное дно с развитием отека и последующих дистрофических изменений сетчатки. Поражение глаз ионизирующим излучением обычно происходит при контакте с радиоактивной пылью или другими источниками радиации. Ожоги глаз, связанные с воздействием солнечного света, могут возникать в условиях, когда ультрафиолетовые лучи слабо задерживаются атмосферой, например, в горах: такое поражение глаз называется снежной офтальмией (горной или снежной слепотой). Фотоофтальмии, связанные с излучением электроисточников (электросваркой, использованием кварцевых ламп и др.), носят название электроофтальмии.
Классификация ожогов глаз
Таким образом, с учетом этиологии, ожоги глаз могут быть химическими, термическими, лучевыми и комбинированными.
По глубине повреждающего воздействия на ткани различают четыре степени ожогов глаз:
I степень (легкая) характеризуется гиперемией кожи века и конъюнктивы; отеком и поверхностными эрозиями роговицы, которые определяются при проведении инстилляционной пробы с флюоресцеином. Критерием легкой степени ожога глаза служит бесследное исчезновение названных поражений.
II степень (средняя тяжесть) проявляется повреждением поверхностных слоев кожи век, отеком и неглубоким некрозом конъюнктивы, поражением эпителия и стромы роговицы, ввиду чего поверхность роговой оболочки становится неровной и серовато-мутной. На коже век образуются ожоговые пузыри.
III степень (тяжелая) характеризуется некрозом конъюнктивы и подлежащих тканей – века, хряща, склеры. При тяжелом ожоге глаза конъюнктива приобретает вид желтоватого или серовато-белого струпа с матовой поверхностью. Роговица становится мутной, ее поверхность – сухой. Возможно развитие иридоциклита и катаракты. Отторжение струпа сопровождается рубцеванием дефектов слизистой глаза и роговицы. Повреждение затрагивает не более 50% поверхности глазного яблока.
IV степень (особо тяжелая) протекает с глубоким некрозом или обугливанием не только конъюнктивы, но и склеры. Роговица, вследствие поражения на всю глубину, становится похожей на непрозрачную фарфорово-белую пластинку. Типично развитие тяжелых увеитов, катаракты и вторичной глаукомы; возможна перфорация роговицы.
В зависимости от локализации различают ожоги век и окологлазничной области; ожоги конъюнктивального мешка и роговицы; ожоги, вызывающие разрыв и разрушение глазного яблока; ожоги других частей и придаточного аппарата глаза.
Развитие патоморфологических изменений при ожогах глаз позволяет выделить 4 стадии ожоговой травмы:
Первая стадия ожога глаза длится до 2-х суток. В этот период стремительно нарастает некробиоз тканей, развивается гидратация и набухание роговицы, происходит диссоциация (распад) белково-полисахаридных комплексов.
Третья стадия ожога глаза характеризуется трофическими нарушениями, гипоксией тканей и неоваскуляризацией роговицы. Этот процесс занимает 2-3 месяца.
Четвертая стадия ожога глаза может длиться до нескольких лет. В это время идут процессы рубцевания, усиливается синтез коллагеновых белков клетками роговицы.
Оценка глубины и степени поражения в первые часы после ожога глаза весьма затруднительна. Тяжесть ожога глаз зависит от концентрации и времени воздействия повреждающего фактора, а также скорости полноты оказания первой помощи. Прогноз для сохранности зрительной функции при тяжелых и особо тяжелых ожогах глаз неблагоприятный.
Симптомы ожога глаза
При ожоге легкой степени возникает резкая боль в пораженном глазу, покраснение и умеренный отек тканей, ощущение попадания инородного тела, затуманивание зрения. При воздействии термических агентов происходит рефлекторное смыкание глазной щели, поэтому поражение может быть ограничено только тканями век. В случае контакта с пламенем сгорают ресницы, в дальнейшем может отмечаться неправильный рост ресниц - трихиаз.
Тяжелые ожоги глаза приводят к некрозу конъюнктивы и обнажению склеры. В этом случае образуется язвенный дефект, который впоследствии рубцуется, образуя сращения между веком и глазным яблоком. При ожогах роговицы отмечается слезотечение, светобоязнь, блефароспазм; в тяжелых случаях – нейротрофический кератит, помутнение роговицы. В зависимости от тяжести ожога глаза изменения зрительной функции могут проявляться незначительным снижением зрения или его полной потерей.
При поражении тканей радужки и цилиарного тела развиваются ирит и иридоциклит. При тяжелых ожогах глаз происходит помутнение стекловидного тела и хрусталика, повреждаются сосудистая оболочка и сетчатка. Осложнением глубоких ожогов глаз служит развитие вторичной глаукомы. В случае инфицирования тканей глаза возникают эндофтальмит и панофтальмит. Глубокие химические ожоги приводят к прободению роговицы и гибели глаза.
Ожоги глаз могут сочетаться с ожогами других частей лица и тела.
Диагностика ожога глаз
Ожоги глаз диагностируются по анамнезу и клинической картине. При выявлении ожогового повреждения глаза необходимо немедленное оказание неотложной помощи, поэтому специальные офтальмологические исследования в остром периоде не проводятся.
В дальнейшем, для оценки степени повреждения, проводят наружный осмотр глаз с помощью векоподъемников, определение остроты зрения, измерение внутриглазного давления, офтальмоскопию, биомикроскопию с окрашиванием флюоресцеином для выявления язвенных дефектов роговицы и другие исследования по показаниям.
Лечение ожогов глаз
Первая помощь при ожогах глаз должна быть оказана на месте; в дальнейшем необходима госпитализация пострадавшего в офтальмологический стационар.
Неотложными мерами при ожогах глаз являются обильное струйное промывание конъюнктивальной полости физиологическим раствором или водой. Самостоятельное использование нейтрализующих растворов не рекомендуется ввиду возможного непрогнозируемого действия продуктов реакции на поврежденные ткани. В первые часы после ожога глаза производится промывание слезных путей, удаление внедрившихся инородных тел с конъюнктивы и роговицы. В конъюнктивальную полость закапывают капли или закладывают мази местноанестезирующего действия. Показано введение пострадавшему противостолбнячной сыворотки.
В стационаре пациентам с ожогом глаз назначаются инстилляции в глаз цитоплегических средств (атропина, скополамина): они позволяют уменьшить болевые ощущения и вероятность образования спаек. С целью профилактики инфицирования применяются глазные мази и капли, содержащие антибиотики (тетрациклин, левомицетин, ципрофлоксацин), НПВС. При ожогах глаз целесообразно использование заменителей слезной жидкости. Назначаются внутримышечные и парабульбарные инъекции антиоксидантов (метилэтилпиридинола). Для стимуляции регенерации роговицы за веко закладывают глазные гели ( диализат из крови молочных телят или декспантенол). При повышенном ВГД назначаются местные гипотензивные препараты (бетаксолол, дорзоламид). При тяжелых степенях ожогов глаз показано применение глюкокортикоидов (дексаметазона, бетаметазона и др.) в виде парабульбарных или субконъюнктивальных инъекций.
Из немедикаментозных методик при ожогах глаз используются физиотерапия и массаж век.
Хирургическая тактика при ожогах глаз весьма вариабельна и определяется характером и степенью поражения глазных тканей. При попадании химических реагентов в переднюю камеру глаза необходимо проведение парацентеза роговицы и удаление проникших веществ.
При угрозе потери глаза в ранние сроки после ожога глаза могут проводиться оперативные вмешательства на веках или глазном яблоке - некрэктомия конъюнктивы и роговицы, витрэктомия, пластика конъюнктивальной полости, ранняя кератопластика и др.
В дальнейшем может потребоваться выполнение пластических операций на веках - исправление заворота или выворота века, устранение птоза, восстановление ресниц при трихиазе, хирургическое лечение послеожоговой катаракты и пр. При образовании рубцов роговицы в отсроченном периоде производится послойная или сквозная кератопластика; при развитии вторичной глаукомы - антиглаукоматозные операции.
Прогноз и профилактика ожогов глаз
Прогноз при ожогах глаз определяется характером и тяжестью травмы, сроками оказания специализированной помощи, правильностью проведения медикаментозной терапии. Исходом тяжелых ожогов глаз, как правило, служит энтропион, образование бельма, заращение конъюнктивальной полости, атрофия глазного яблока, значительные степени снижения зрительной функции.
По оценкам специалистов, около 90% случаев ожога глаз можно предупредить. Поэтому профилактика ожогов глаз, в первую очередь, требует соблюдения техники безопасности при обращении с химическими и легковоспламеняющимися веществами, бытовой химией; использования защитных очков со светофильтрами. Пациентам с ожогами глаз требуется наблюдение офтальмолога в течение не менее 1 года после травмы.

По статистике, большая часть ожогов происходит в бытовых условиях и вызвана воздействием пламени, кипятка, горячего пара или раскаленных предметов. И – увы! – их нередко получают дети. Именно поэтому каждый взрослый человек должен ориентироваться в определении степени ожогов, так как от этого зависит выбор способа оказания первой помощи, метода дальнейшего лечения ожога и оценка необходимости во врачебной (в том числе, стационарной) помощи.
Итак, в связи с тем, что при термических ожогах (в отличие от химических ожогов и ожогов глаз) определить их степень достаточно легко, это должен уметь делать каждый человек. Для начала следует, по возможности, уточнить у пострадавшего или окружающих, что произошло, для того, чтобы убедиться в том, что у пострадавшего именно термический ожог, затем осмотреть пораженную поверхность и оценить площадь ожога и степень.
Выделяют 4 степени ожога:
1. Первая степень: покраснение и отек кожи в месте термического ожога. Возможно появление мелких пузырей с прозрачным содержимым.
2. Вторая степень: покраснение и отек кожи в месте термического ожога, а также напряженные или вскрывшиеся пузыри и тонкий струп, который начинает формироваться.
3. Третья степень. При третьей степени термического повреждения имеется глубокий ожог до мышц и костей с формированием струпа. Пузыри при третьей степени, как правило, уже лопнувшие. При этом вокруг зоны глубокого ожога могут быть мелкие пузыри с прозрачным содержимым (вторая степень ожога), покраснение (первая степень ожога).
4. Четвертая степень. При четвертой степени ожога происходит обугливание обожженной части тела. Возможно комбинирование четвертой степени с первой, второй и третьей.
То есть, у одного пострадавшего могут быть ожоги разной степени. При этом тяжесть состояния пострадавшего оценивают по наиболее глубоким ожогам в зависимости от площади пораженной поверхности.
Термические ожоги кожи: как оценить площадь поражения
Уметь определять площадь термического ожога крайне важно – это позволяет выбрать правильную тактику лечения и порой даже спасти жизнь пострадавшему. Один из самых простых способов оценки площади ожога – «правило ладони». Площадь ладони человека составляет в среднем 1% площади его тела. Так, с помощью ладони можно определить, сколько процентов тела поражено.
Существует также правило «девятки» для взрослых: рука, половина ноги, половина спины, грудь, живот, голова – по 9%, и промежность – 1%. Но у детей голова с шеей составляет около 21% площади тела.
Термические ожоги кожи: как выбрать правильную стратегию оказания первой помощи.
При поверхностных термических ожогах более 10% площади тела взрослых (у детей – более 5%) и при более глубоких ожогах от 5% тела взрослого человека (соответственно, более 2,5% тела ребенка) после оказания первой помощи требуется обязательная врачебная помощь с последующей госпитализацией. Такие ожога приводят к нарушению общего состояния, угрожают жизни пострадавшего и в последующем могут потребовать оперативного вмешательства.
Кроме этих случаев, обязательной госпитализации подлежат пострадавшие с глубокими ожогами кистей рук и стоп и поверхностными обширными ожогами кистей рук и стоп, с ожогами глаз, ушей, лица и промежности, а также с предполагаемыми ожогами дыхательных путей из-за вдыхания крайне горячего воздуха.
Термические ожоги кожи: как оказать первую помощь
Алгоритм оказания само- и взаимопомощи при любых термических ожогах кожи таков:
- Немедленно погасить пламя на одежде и коже пострадавшего, для чего накрыть его тканью (это приведет к прекращению поступления воздуха), или сбросить горящую одежду. Можно погасить пылающий участок одежды, забросав его землей, песком или снегом, облив водой или опустив в воду.
- Успокоить пострадавшего и окружающих.
- Осторожно снять с пострадавшего тлеющие остатки одежды, которые не зафиксировались в ране. Запрещено отдирать от раны прилипшие остатки одежды. Прикасаться к обожженной поверхности руками тоже нельзя.
- При солнечных ожогах следует просто перенести пострадавшего в тень.
- Если вы не знаете, что произошло, кратко и быстро уточнить обстоятельства («ребенок вылил на себя чашку горячего бульона», «загорелась одежда от пламени костра»).
- Держать в течение 10-20 минут пораженную поверхность тела под струей проточной холодной воды (можно в емкости с чистой прохладной водой). Это необходимо для того, чтобы предупредить дальнейшее углубление и расширение раны за счет нагрева обожженной зоны. Также это улучшит кровообращение в ране. Но ни в коем случае нельзя использовать для охлаждения зоны ожога лед, так как, помимо имеющегося ожога, у пострадавшего возникнет дополнительная травма – обморожение. В экстремальных случаях (при полном отсутствии проточной воды) возможно охлаждение раны с помощью мочи, но в реальной жизни поводов для применения этого способа практически никогда не бывает.
- На обожженную поверхность нанести Солкосерил® гель, затем наложить сверху сухую стерильную повязку. Ни в коем случае не использовать вату: можно применять только бинт, марлю – тканевые материалы. Если нет поблизости ни одного средства для экстренной помощи при ожогах и стерильных бинтов нет, нужно просто наложить чистую сухую повязку. Запрещается наносить на обожженную кожу мази, кремы, растительное масло, взбитое яйцо, сметану, кефир, спиртовые растворы и прочие средства, а также прикладывать к ране листья алоэ, сок каланхоэ, золотой ус и прочие. При легких ожогах первой степени без обширного повреждения кожи и пузырей можно не накладывать повязку, а только нанести гель.
- При обширных ожогах рук и ног надо зафиксировать конечность с помощью шины или подручных средств и придать конечности возвышенное положение.
- При обширных ожогах и при возникновении признаков ожогового шока (бледность, слабость, беспокойство, холодный пот, тахикардия, падение артериального давления, нарушение сердечной деятельности и дыхания) дать пострадавшему пить много жидкости – чистую воду, чай, компот. Жидкость уменьшает интоксикацию, которая возникает из-за всасывания в кровь продуктов распада обожженной кожи, подкожной клетчатки, мышц.
- При сильных болях для предупреждения болевого шока пострадавшему дают любое обезболивающее средство (анальгин, парацетамол и пр.).
- Приступить к проведению сердечно-легочной реанимации (искусственному дыханию и непрямому массажу сердца) при отсутствии у пострадавшего дыхательной и (или) сердечной деятельности.
- При показаниях для госпитализации вызвать «Скорую помощь» или доставить пострадавшего в лечебное учреждение. Лучше все же воспользоваться услугами «Скорой помощи», так как обычно мы не знаем, в каком отделении какой больницы производят лечение ожогов. По возможности, это должна быть специализированная клиника или специализированное отделение.
Когда можно лечить термические ожоги кожи в домашних условия.
Далеко не все ожоги требуют дальнейшего лечения в стационаре и даже поликлинике. В домашних условиях самостоятельно можно лечить поверхностные небольшие ожоги без инфицирования (без красных отечных краев раны, без гнойного отделяемого из раны, повышения температуры тела, озноба, усиления болей в ране, появления дергающих болей в ране и т.д.).
Взрослым можно начинать лечить дома ожоги площадью до 1% тела (размером с ладонь этого человека), если только это не обширные ожоги кисти, стопы, лица, половых органов. Это важно знать, так как при заживлении могут образовываться рубцы, которые нарушат функцию этих частей тела. В домашних условиях можно лечить только неинфицированные ожоги кисти, стопы или лица (размером приблизительно с монету).
Следует помнить о том, что в случае длительно незаживающего ожога, особенно нижних конечностей при сопутствующей нервно-сосудистой патологии ног, углублении раны, появлении гнойного отделяемого, неприятного запаха из раны, при усилении болей и нарушении общего состояния следует обязательно обратиться к хирургу поликлиники.
Любые ожоги у новорожденных требуют врачебной помощи и, как правило, лечения в стационаре.
Если в рану во время ожога попала земля, или ожог был получен на природе, следует в тот же день обратиться в любой травмпункт или к хирургу поликлиники, чтобы сделать прививку от столбняка – опасного инфекционного заболевания. Хорошо, если врач еще и обработает эту ожоговую поверхность. В дальнейшем можно будет продолжать лечение в домашних условиях.
Что необходимо приготовить для лечения ожогов в домашних условиях
- Стерильный бинт – 1-2 упаковки в день (размер и объем – в зависимости от площади ожога).
- Средство для обработки рук (антисептик).
- Стерильные медицинские перчатки – 1 пара перчаток на одну перевязку.
- Перекись водорода (3%-раствор) – 1-2 флакона на перевязку.
- Спиртовые растворы йода или бриллиантового зеленого (так называемая «зеленка») – 1 флакон.
- Ватные палочки – 1 упаковка.
- Тампоны из марли (для обработки раны) – их можно сделать самостоятельно из стерильного бинта, надев стерильные перчатки. Хранят их в упаковке от стерильного бинта. Лучше готовить новые тампоны из марли перед каждой перевязкой.
- Пластырь (иногда бывает необходим для фиксации повязки к неповрежденной коже).
Как лечить термические ожоги кожи в домашних условиях
Внимание! Нельзя самостоятельно вскрывать ожоговые пузыри и использовать вату и пластырь при обработке раневой поверхности. Максимум, что допустимо – наполненный содержимым плотный пузырь можно осторожно надрезать по одному из краев стерильным лезвием или проколоть стерильной иглой.
Перевязки (обработку ожога) производят 1- 2 раза в день. Предварительно надо подготовить все материалы и обработать руки того, кто будет это делать. Если была наложена повязка, следует ее снять. Если внутренняя часть повязки зафиксировалась на ране, смочить ее 3%-ной перекисью водорода и дождаться ее отделения от раны.
Неповрежденную кожу вокруг раны необходимо обработать раствором йода или бриллиантового зеленого, а на рану нанести препарат, который улучшит питание тканей и активизирует заживление раны.
Читайте также:

