Когда открывать кожу полового органа
Обновлено: 28.04.2024
Трещины крайней плоти – это повреждения кожного лоскута, возникающие в результате механической травмы, снижения прочности и эластичности кожи на фоне воспаления, аллергических, эндокринных заболеваний и другой патологии.
Образование трещин сопровождается выраженными болевыми ощущениями, приносит значительный дискомфорт пациенту в покое, во время секса, половой жизни, при мочеиспускании. Трещины на коже крайней плоти могут появляться в любом возрасте.
1. Почему образуются трещины на крайней плоти?
В основе формирования трещин лежит сочетание этиологических (инфекция, механическая травма) и предрасполагающих факторов (физиологический, патологический фимоз, парафимоз, несоблюдение норм туалета половых органов, иммунодефицит на фоне врожденных и приобретенных заболеваний, метаболические нарушения, например, сахарный диабет, индивидуальные особенности структуры и растяжимости кожи).
Наиболее распространенные причины образования трещин на крайней плоти (препуциум):
-
. Данная патология у мальчиков обусловлена врожденными проблемами с обнажением головки.
У девяти из десяти мальчиков есть трудности с отведением кожного листка с головки. Это обусловлено врожденным узким кольцом препуциум, слипанием эпителия внутренней поверхности препуциум и головки члена, врожденным укорочением уздечки.
С возрастом происходит постепенное увеличение мобильности кожного листка над головкой ввиду физиологических причин (появление эрекций, мастурбация).
При попытках с усилием оголить головку полового члена у ребенка, тонкая кожа крайней плоти трескается, что и приводит к образованию микротрещин и трещин.
Появившиеся трещинки и ранки могут приводить к рубцеванию кожного листка. Рубцы на головке и крайней плоти становятся причиной дальнейшего сужения кольца препуциум и усугубления проблем с обнажением головки. Ранки крайней плоти также служат воротами инфекции (постит, баланопостит).
-
. При фимозе у взрослого мужчины формирование трещин может происходить во время эрекций, мастурбации, секса. У взрослого мужчины проблемы с обнажением головки полового члена классифицируются как патологический фимоз и требуют хирургической коррекции. .
Воспаление головки и кожи препуциум может быть результатом инфекции (чаще всего кандидозная, стрептококковая, стафилококковая и смешанная инфекция), воспалительного дерматоза (склерозирующего лишая и др.), аллергической реакции на некоторые продукты, лекарственные средства, предраковых состояний кожи полового члена.
Частые рецидивы баланопостита приводят к истончению кожи, нарушению ее трофики. Тонкая, сухая кожа легко трескается даже при небольшом физическом воздействии.
Растрескивание кожи приводит к возникновению болевых ощущений, нарушению нормальной жизнедеятельности пациента. Возможно присоединение вторичной инфекции.
-
чаще развивается в возрасте от двух до пяти лет и связан с инфицированием условно-патогенной флорой, которая в норме населяет кожные покровы организма, не вызывая симптомов заболевания.
Баланопостит у ребенка сопровождается краснотой, отеком головки и кожи над ней, местной болезненностью, появлением серозного, гнойного отделяемого на поверхности головки члена. Реже баланопостит у детей связан с развитием воспалительного дерматоза, аллергической реакцией.
- Трещины крайней плоти могут возникать на фоне сахарного диабета. При гипергликемии происходит ослабление иммунной защиты организма.
- Пренебрежение правилами личной гигиены и ухода за областью гениталий.
Во время купания мальчики могут пренебрегать правилами ухода за кожей головки полового члена и крайней плоти. В препуциальном мешке между головкой и крайней плотью, при несвоевременной обработке, может скапливаться, а потом инфицироваться смегма (слущенный эпителий кожной выстилки). Развивается острый баланопостит. В этом случае причиной образования микротрещин является воспалительный процесс. На фоне воспаления и отека происходит повреждение эпителия.
- Использование для мытья и купания концентрированных мыльных растворов. Некоторые гели для душа, мыла могут приводить к развитию раздражения в слизистой внутренней выстилки препуциум полового органа, способствуя ее воспалению.
2. Основные клинические проявления
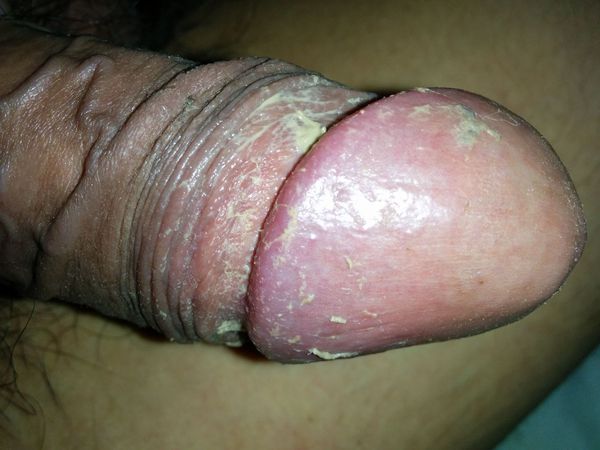
Трещины формируются на внутренней поверхности кожного листка препуциум.
- 1 В результате патологических процессов формируются трещины разных размеров. В зависимости от размера трещины варьирует и клиника. Микротрещины и малые трещинки практически не видны и редко сопровождаются болью. Трещина больших размеров хорошо заметна, приводит к выраженному болевому синдрому и доставляет косметические неудобства пациенту.
- 2 Вокруг трещины может возникать очаг воспаления (вторичное инфицирование). Воспаление может быть и причиной образования трещины (растрескивание отекшей кожи при небольшом физическом воздействии при баланопостите).
- 3 Отек развивается в результате местной реакции организма на травму.
- 4 Болевые ощущения при дотрагивании, попытке оголения головки члена, при мочеиспускании, половом акте. Пациенты предъявляют жалобы на резкие боли, которые заставляют их максимально избегать всех возможных провоцирующих факторов.
3. Диагностические мероприятия
Для постановки диагноза трещины крайней плоти достаточно простого осмотра у врача-уролога. Перед осмотром врач уточняет у пациента:
- 1 Информацию о сопутствующих заболеваниях;
- 2 Врач может поинтересоваться о наличии проблем с обнажением головки до появления трещины;
- 3 Информацию о незащищенных половых контактах, наличии симптомов ИППП у полового партнера.
При осмотре полового члена врач может обращать внимание на наличие суженного кольца крайней плоти, отек и покраснение головки. Наличие язвенных дефектов на головке и крайней плоти потребует дополнительных диагностических мероприятий.
Во время осмотра обычно берется бактериальный посев с поверхности измененных участков кожи.
Врач может назначить дополнительные обследования:
- 1 Забор мазка из уретры на ИППП, в том числе и вирусные (методом ПЦР), кровь на сифилис (RW), герпетическую инфекцию;
- 2 Определение уровня глюкозы в крови натощак;
- 3 Консультацию аллерголога, дерматолога.
Для врача и пациента важно определить причину формирования трещин, так как от этого зависит тактика лечения пациента.
4. Особенности лечения
Трещины крайней плоти – это амбулаторная проблема, не требующая экстренной госпитализации в стационар.
После первичного обращения пациенту назначается местное лечение и повторная консультация для оценки эффективности терапии. Местная терапия при отсутствии половых инфекций и ВПЧ-инфекции включает:
- 1 Половой покой на время лечения (в том числе отказ от мастурбации);
- 2 Ношение хлопчатобумажных плавок, фиксирующих головку пениса к телу;
- 3 Ежедневный гигиенический уход за областью головки пениса (обмывание теплой водой, теплые ванночки с ромашкой, временный отказ от использования мыльных растворов, которые оказывают раздражающее действие).
- 4 Местное нанесение мазей на основе антибактериальных, противогрибковых и противовоспалительных компонентов (Бацитрацин (Банеоцин), Тридерм, Акридерм Гента и ГК, Пимафукорт и др.).
- 5 Местное нанесение мазей-репарантов (мазь Бепантен 5%). Именно мази создают защитную жирную пленку, необходимую для заживления сухой тонкой кожи крайней плоти. Гели и кремы могут создавать эффект сухости и стягивания, что может затруднить заживление.
При выявлении ИППП и ВПЧ лечение будет отличаться, именно поэтому за помощью необходимо обращаться к врачу!
При повторном обращении врач обращает внимание на результат заживления трещин. Заживление может сопровождаться образованием рубцов крайней плоти, которые приводят к ее стойкому сужению. В этом случае пациенту рекомендуют плановое оперативное лечение – операцию циркумцизии (удаление крайней плоти).
Что такое баланопостит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахмерова Надира Минисалимовича, уролога со стажем в 28 лет.
Над статьей доктора Ахмерова Надира Минисалимовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Баланопостит — это воспаление крайней плоти и головки полового члена, чаще всего инфекционного характера. Проявляется покраснением, отёком, зудом и жжением поражённой области.
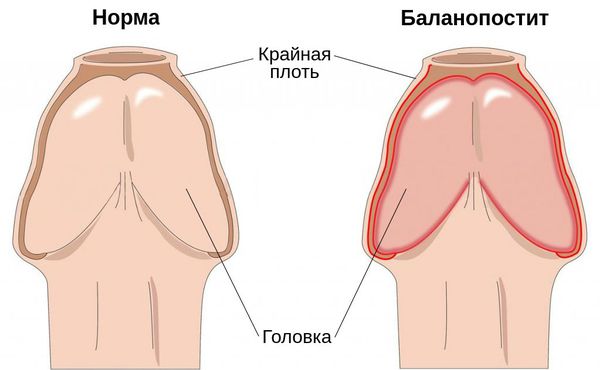
Заболевание является распространённым и встречается в любой возрастной группе. На его долю приходится 47 % случаев среди всех поражений кожи полового члена и 11 % случаев среди всех обращений в кабинеты уролога и венеролога [1] .
Причина болезни — инфекционные агенты, проникшие в кожу головки и крайней плоти. Причём инфекция может быть как банальной (стафилококки, стрептококки и др.), так и связанной с заболеваниями, передающимися половым путём.
Часто баланопостит возникает как осложнение основного заболевания (например уретрита или простатита ). Также он может являться индикатором наличия серьёзной эндокринной патологии (сахарного диабета) или приобретённого иммунодефицита, в том числе заболеваний, ассоциированных с ВИЧ-инфекцией ( наркомании и вирусного гепатита и др.).
Лёгкому проникновению инфекции и быстрому развитию воспаления способствуют определённые анатомические и физиологические особенности поражаемой области:
- относительно тонкий эпидермис (наружный слой кожи);
- выраженное кровоснабжение;
- рыхлость подлежащего соединительнотканного слоя;
- наличие препуциального мешка, который содержит выделения смегмальных (сальных) желёз, необходимых для сохранения эластичности головки полового члена.
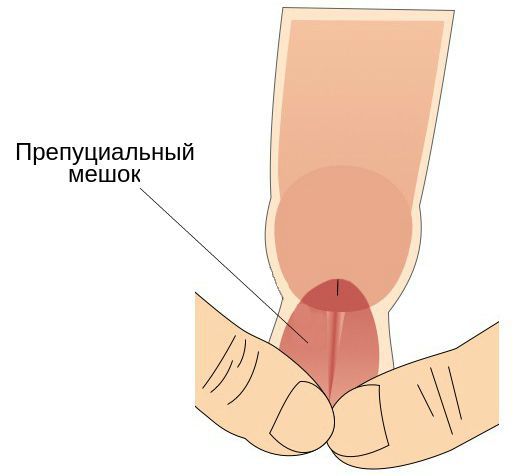
Также имеет значение недостаточная или избыточная гигиена половых органов, частые незащищённые половые контакты, наличие сопутствующих заболеваний (например атеросклероза или дерматитов) и работа в тяжёлых условиях (связанная с высокой температурой и загрязнениями) [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы баланопостита
Проявления баланопостита в целом не отличаются от воспалительных симптомов других локализаций. Чаще всего заболевание характеризуется триадой признаков воспаления : отёком, болью и покраснением. Однако вместо болевого синдрома при баланопостите обычно появляется зуд и жжение в поражённой области. На месте воспалительных очагов очень часто образуются эрозии (поверхностные раны), покрытые выделениями и налётом белого или жёлто-зелёного цвета [3] .
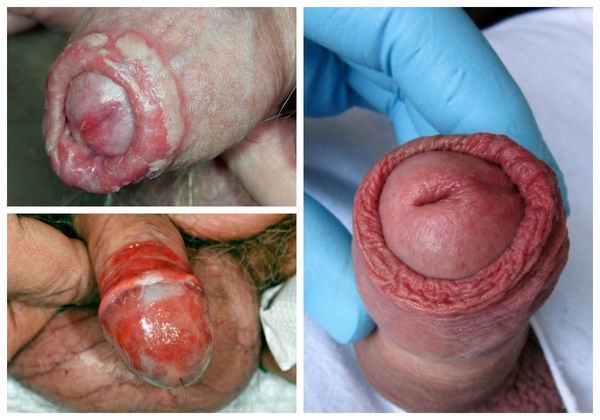
Один из важных диагностических признаков болезни — усиление симптомов во время и после полового акта . За счёт механического раздражения воспалённой кожи возникает покраснение, налёт или зуд. Также симптомы баланопостита могут усиливаться во время и после мочеиспускания.
Серьёзным симптомом выраженной воспалительной реакции является затруднённое и болезненное обнажение головки. Оно связано не только с самим воспалением, но и с осложнениями в виде воспалительных спаек и фимоза (сужения крайней плоти). Чаще всего спайки возникают у детей. Они образуются через несколько дней после начала заболевания и прогрессируют в случае позднего обращения к врачу.
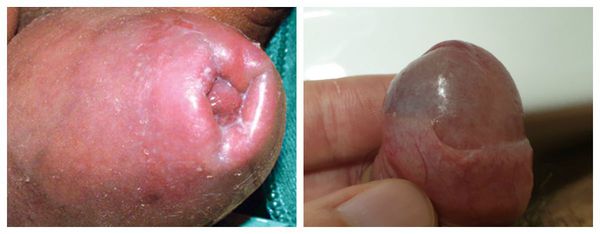
Патогенез баланопостита
Головка, внутренний листок крайней плоти и образуемый ими препуциальный мешок являются единым анатомическим образованием. В состоянии покоя у необрезанных мужчин головка находится внутри препуциального мешка, который защищает её от внешних травматических и температурных факторов [4] . Во внутреннем листке крайней плоти содержится большое количество сальных желёз. Секрет, который они вырабатывают, увлажняет и смазывает головку для её беспрепятственного обнажения при потребности. Во время эрекции за счёт увеличения полового члена и расправления крайней плоти головка обнажается, а препуциальный мешок исчезает.
Такие о собенности строения полового члена у необрезанных мужчин способствует развитию баланопостита [5] . Также к предрасполагающим факторам относятся суженное отверстие препуциального мешка и избыточная (удлинённая) крайняя плоть, которая даже при максимальной эрекции покрывает головку полностью или частично. Несмотря на отсутствие перечисленных факторов, у обрезанных мужчин также возникает баланопостит , хотя реже, чем у необрезанных.
Другим фактором, способствующим развитию болезни, является плохая гигиена. При этом в полости препуциального мешка скапливается так называемая смегма. Она является смесью выделений сальных желёз, лейкоцитов и слущенного эпителия. В норме смегма постоянно обновляется за счёт гигиены или регулярной половой жизни. При нарушении процессов обновления она скапливается и становится прекрасной средой для размножения микроорганизмов и развития воспаления окружающих тканей.
Процесс в оспаления в итоге приводит к нарушению функции полового члена. В начале болезни возникает покраснение, которое сопровождается зудом или жжением, в некоторых случаях — появлением налёта. Затем присоединяется отёк, возникает боль. В итоге заболевание приводит к невозможности вести половую жизнь, а при самом неблагоприятном развитии — к острой задержке мочеиспускания.
Классификация и стадии развития баланопостита
Классификаций баланопостита довольно много, так как исследованием этого заболевания занимаются врачи нескольких специальностей: урологи, андрологи, дерматовенерологи, хирурги и педиатры. Наиболее полно этиологическую и клиническую картину болезни отображает классификация, представленная Британской ассоциацией сексуального здоровья и ВИЧ (BASHH). Она рекомендована для практического применения в странах Европы [6] .
Согласно классификации BASHH, выделяют два типа баланопостита: инфекционный и неинфекционный . Инфекционный баланопостит, в зависимости от причинного фактора, разделяют на восемь подтипов:
- Candida albicans. Грибы этого рода являются частой причиной баланопостита ввиду их широкого распространения у женщин, нерационального применения антибиотиков и увеличения частоты вторичных иммунодефицитов . Обычно Candida albicans передаются половым путём. Но бывают случаи заражения, не связанные с сексуальной активностью: при сахарном диабете или после антибиотикотерапии [10][12] .
- Trichomonas vaginalis . Трихомонады являются простейшими микроорганизмами. Они паразитируют в половых органах как мужчин, так и женщин. Передаются половым путём [13] .
- Streptococcus (A, B). Стрептококки могут бессимптомно присутствовать в половой сфере, но при заболевании их концентрация резко увеличивается [15] .
- Anaerobes (бактероиды, фузобактерии, актиномицеты, клостридии). Обнаружение анаэробов на коже головки полового члена часто ассоциируется с хроническим неспецифическим уретритом и баланопоститом. Причём в основном развитие этих заболеваний связано не с одним видом возбудителей, а сразу с несколькими (т. е. с микст-инфекцией).
- Gardnerella vaginalis . Гарднереллёз довольно часто становится причиной воспалительных реакций половых органов. Распространённость G. vaginalis среди урологических больных в целом составляет 8 %, а при баланопостите, не обусловленном Candida — до 31 % [14] .
- Staphylococcus aureus . Наличие золотистого стафилококка часто не вызывает никаких симптомов, но в некоторых случаях может стать причиной болезни [16] .
- Treponema pallidum . При локализации первичного очага инфекции на головке или крайней плоти бледная трепонема вызывает баланопостит, но уже специфический — ассоциированный с сифилисом .
- Herpes simplex virus . Вирус простого герпеса 1-го и 2-го типа тоже может быть причиной воспаления [18] .
Неинфекционные баланопоститы делятся на два подтипа:
- обусловленные заболеваниями кожи — склеротическим лихеном, баланопоститом Зуна, красным плоским лишаём , контактным аллергическим дерматитом , псориазом и др.;
- обусловленные другими причинами — травмами, раздражением, несоблюдением гигиены и др.
Осложнения баланопостита
К осложнениям баланопостита относятся:
-
; ; ;
- некроз головки полового члена;
- паховый лимфангиит и лимфаденит.
Фимоз — кольцевидное сужение крайней плоти, препятствующее обнажению головки. Его развитие связано с образованием рубцовой ткани и потерей эластичности крайней плоти. Особенно часто он возникает при рецидивирующем или торпидном (вялотекущем, длительном) течении баланопостита, а также при его сочетании с системными заболеваниями (в частности с сахарным диабетом). В редких случаях при выраженном сужении крайней плоти возникает хроническая задержка мочеиспускания, требующая неотложного лечения.
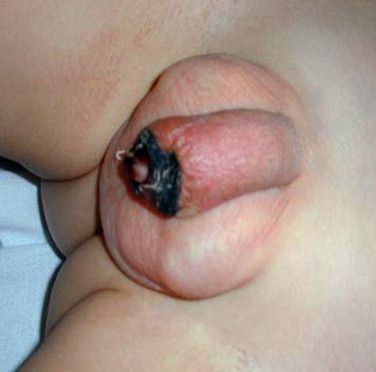
Некроз головки полового члена — р едкое, но грозное осложнение. Чаще всего связано с наличием анаэробной инфекции, в частности фузобактерий [17] . Молниеносное течение этого осложнения, так называемая гангрена Фурнье , может привести к гибели пациента. На начальной стадии гангрена Фурнье проявляется в виде обычного баланопостита. Её особенностью является быстрое распространение воспаления в виде покраснения, отёка и крепитации тканей (их потрескивания при нажатии), а также образование массивного некроза гениталий. Она возникает, как правило, на фоне выраженных иммунодефицитных состояний (в т. ч. хронического алкоголизма , ВИЧ-инфекции ) и сопровождается мощнейшей интоксикацией.
Стриктура уретры — сужение мочеиспускательного канала. Возникает при длительно протекающем баланопостите либо в связи с наличием специфического возбудителя, вызывающего активное деление клеток. Проявляется затруднённым мочеиспусканием и неполным опорожнением мочевого пузыря. Способствует развитию хронической инфекции мочевыводящих путей (циститу, пиелонефриту, гидронефрозу) и даже хронической почечной недостаточности.
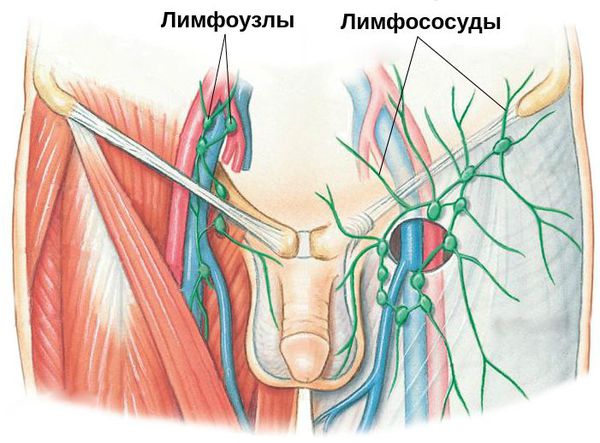
Паховый лимфаденит и лимфангиит — воспаление паховых лимфатических узлов и сосудов. Данное осложнение свидетельствует о распространении инфекции за пределы поражённого органа. Как правило, оно требует коррекции проводимых лечебных мероприятий.
Диагностика баланопостита
Постановка первичного диагноза на основе жалоб, данных анамнеза и визуального осмотра обычно не вызывает затруднений. Самыми частыми симптомами баланопостита являются: покраснение и отёк головки и крайней плоти, зуд и жжение в месте поражения. Иногда отмечается боль, появление налёта или выделений на головке, болезненное мочеиспускание, затруднение или невозможность обнажения или вправления головки полового члена. Также могут присутствовать язвенные дефекты, болезненность и покраснение в проекции паховых лимфоузлов. В редких случаях отмечается ухудшение общего самочувствия, повышение температуры от 37,0-37,9 ℃ и выше с присоединением озноба.
Для выявления причинного фактора и состояний, способствующих развитию или рецидивированию заболевания, требуются дополнительные методы обследования [16] .
Основные :
- бактериологический анализ отделяемого из головки или крайней плоти на аэробную флору и грибы рода Candida (бакпосев);
- скрининговое исследование методом ПЦР (полимеразной цепной реакции) на инфекции, передаваемые половым путём;
- анализы крови и мочи на глюкозу для исключения или подтверждения сахарного диабета;
- клинический анализ крови;
- серологическая диагностика сифилиса — поиск антител к бледной трепонеме.
Дополнительные :
- консультация дерматолога для исключения дерматитов или аллергических заболеваний, сопровождающихся высыпаниями на головке полового члена;
- консультация эндокринолога при выявлении повышенного уровня глюкозы;
- биопсия кожи головки или крайней плоти в случае подозрения на злокачественный процесс или при торпидном течении заболевания.
Лечение баланопостита
Тактика лечения зависит от стадии развития процесса, наличия осложнений или сопутствующих заболеваний.
При неосложнённом баланопостите, который возник впервые, показана местная терапия в виде нанесения растворов или лечебных мазей на место поражения. Выбор лекарственного средства зависит от вида предполагаемого или подтверждённого возбудителя [9] [11] . Это могут быть антибактериальные, противогрибковые или противовирусные препараты.
В случае рецидива заболевания или выраженной воспалительной реакции, особенно при повышении температуры тела, показано назначение соответствующих лекарств в виде таблеток, капсул или инъекций. При этом необходимо учитывать результаты обследований по определению вида возбудителя. В случае выявления сахарного диабета обязательно назначение препаратов, снижающих уровень глюкозы в крови.
Некоторые осложнения баланопостита требуют операционного лечения. При развитии фимоза показана циркумцизия, или обрезание. При этом вмешательстве удаляется рубцово-изменённая крайняя плоть, после чего накладываются швы. В результате головка становится полностью обнажённой. Эту же операцию рекомендуют при большом количестве рецидивов. Эффективность циркумцизии доказана в ряде исследований [19] [20] [21] [22] .
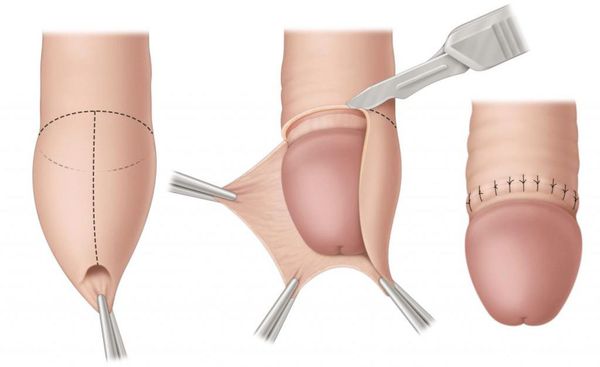
В случае парафимоза проводится операция по рассечению ущемляющего кольца и вправлению головки.
Тактика лечения стриктуры уретры зависит от расположения и размеров стеноза. Для расширения уретры потребуется меатотомия — рассечение наружного отверстия мочеиспускательного канала с наложением швов. При большой протяжённости стриктуры показана пластика уретры.
Однако большинство осложнений и рецидивов заболевания удаётся избежать благодаря своевременному обращению к врачу и проведённому медикаментозному лечению.
Прогноз. Профилактика
Прогноз чаще всего благоприятный. В случае точного выяснения причины заболевания и вовремя начатой терапии наступает полное излечение. Однако при отсутствии лечения или наличии сопутствующей патологии (например сахарного диабета) не исключается появление осложнений, которые потребуют коррекции, в частности оперативного вмешательства. При развитии такого осложнения, как гангрена Фурнье, летальность составляет, по данным разных авторов, от 4 до 54 % [23] .
Профилактика баланопостита, как ни странно, начинается с младенчества. Она заключается в гигиене наружных половых органов. В первые годы жизни ребёнка она проводится родителями, затем прививается детям в виде соблюдения элементарных санитарно-гигиенических правил.
Также нужно уделять внимание вопросам раскрытия головки. Дело в том, что у младенцев кожа крайней плоти недостаточно растяжима, поэтому до 5-6-летнего возраста головка раскрывается не у всех мальчиков [8] . Данный физиологический фимоз не является заболеванием. Однако если в дальнейшем головка по-прежнему не раскрывается — это повод обратиться к врачу.
После начала половой жизни микрофлора половых органов может измениться. Любые новые бактерии, грибки и вирусы, проникающие в организм мужчины во время незащищённых половых актов, способствуют истощению его защитных сил и возникновению инфекции. Поэтому важным средством профилактики баланопостита, равно как и инфекций, передающихся половым путём, является использование презервативов.
Не менее важным средством профилактики баланопостита является соблюдение гигиенических правил у взрослых. Так называемая "болезнь грязных рук" возможна в любом возрасте. Чтобы избежать занесения инфекции, нужно не только мыть руки перед мочеиспусканием (особенно если приходится работать в антисанитарных условиях), но и регулярно принимать душ или ванну, тщательно промывая головку и крайнюю плоть.
Так как баланопостит является первым проявлением некоторых соматических заболеваний, необходимо не реже одного раза в год осуществлять контроль общего холестерина и глюкозы в крови для исключения скрытых микрососудистых нарушений.
Да, нужно. И необходимо этим заниматься с рождения. Половой член состоит из головки, тела (пещеристые тела), прикрыт с рождения кожными покровами, которые на определенной части называются крайней плотью. На головке полового члена и изнутри на слизистой крайней плоти есть специальные железы, которые выделяют смазочный материал. Соединяясь со слущенным эпителием кожи, образуется смегма – белесоватая пахучая творожистая масса (природой она дана мужчинам как смазочный материал для проведения полового акта). Смегма образуется у мужчин всю жизнь. И ее необходимо ежедневно смывать, так как вызывает частые воспаления и обладает канцерогенными свойствами, т.е. может вызывать предраковое состояние. Поэтому, чтобы избежать лишнего риска, необходимо ежедневно обнажать головку полового члена и промывать ее теплой, чистой, а иногда и мыльной водой. Это гигиена мужчины.
У новорожденных мальчиков чаще всего отверстие крайней плоти сужено и обнажить головку полового члена достаточно трудно. Родители должны с первого дня рождения ребенка постепенно растягивать крайнюю плоть путем ее обнажения. Это лучше делать во время водных процедур, когда мышцы полностью расслаблены от теплой воды. Когда вы достаточно растянете отверстие крайней плоти, далее в большинстве случаев присутствуют спайки головки полового члена. Продолжая ежедневно обнажать головку, вы постепенно будете расклеивать и синехии.
Самая большая ошибка, когда педиатр в категорической форме требует от родителей ни в коем случае не трогать половой член, и что со временем само все откроется. Это грубая ошибка. У мальчишек часто бывают воспаления крайней плоти, в том числе и аллергического характера. А любое воспаление сопровождается небольшим, но образованием рубцов на наружном отверстии крайней плоти, что, в конце концов, приведет к рубцовому фимозу. А это уже медицинское показание для обрезания крайней плоти.
Вы спросите, не лучше ли будет с рождения обрезать ребенка и не думать о гигиене? Да, обрезать это неплохо, но проблему это не решает. Все равно необходимо ежедневно, наряду с другими половыми органами, обязательно промывать головку полового члена.
Правда ли, что обрезанный мужчина более выносливый в сексе? Нет, это не играет никакой роли! Сила мужчины состоит в его умении и мастерстве.
По поводу вопроса, что лучше мужчине быть обрезанным или сохранить крайнюю плоть на всю жизнь? Есть традиционные религиозные показания к обрезанию, есть медицинские показания, а есть просто желание самого мужчины чисто эстетически быть обрезанным. Это вопрос достаточно личный и принимается индивидуально.
Обращаться по телефону: 8 (985) 211-07-40
заведующий хирургическим отделением (стационар одного дня) ФГАУ «НМИЦ здоровья детей» Минздрава России,
к.м.н., врач высшей категории, Абрамов Караман Сергеевич

Только у 4% мальчиков можно сразу после рождения открыть головку полового члена, то есть 96% рождаются с физиологическим фимозом.
Если у мальчика даже в 6–7 лет нет полного открытия головки полового члена, это не повод для беспокойства. В таком случае рекомендуют просто подождать вплоть до начала полового созревания.
Если хирург настаивает на открытии головки у мальчика без видимых на то причин – бегите от него! Все должно быть естественно и безболезненно.

немного анатомии
Головка полового члена у мальчиков и у мужчин закрыта так называемой крайней плотью – это подвижный участок кожи, который состоит из двух листков: наружного (выглядит как кожа) и внутреннего (напоминает слизистую оболочку). У взрослого мужчины крайняя плоть легко смещается и открывает головку. Между головкой полового члена и внутренним листком крайней плоти есть пространство – полость крайней плоти, в которую выделяется секрет желез, находящихся под крайней плотью. Этот секрет называется смегмой, благодаря ей кожа легко смещается с головки пениса. Головка полового члена у мужчин очень чувствительная, и крайняя плоть нужна для того, чтобы прикрывать ее, а еще во время полового акта она скользит по головке, что усиливает у мужчины сексуальное возбуждение и уменьшает трение.
У всех мальчиков с самого рождения крайняя плоть полностью закрывает головку полового члена, не давая ей показываться наружу, – это совершенно нормальное состояние и называется оно физиологический фимоз. Более того, изнутри крайняя плоть еще и приклеена к головке полового члена так называемыми синехиями (тонкими нежными спайками), которые тоже совершенно обычное явление у маленьких мальчиков.
Постепенное выведение головки с разделением синехий начинается где-то от 3 лет и чаще всего заканчивается в возрасте 7–9 лет. Но есть мальчики, у которых головка открывается только в пубертате – примерно в 12 лет. Так что единого возраста, в котором открывается головка, просто не существует, у каждого ребенка он свой.
Еще 10–20 лет назад (а иногда и сейчас) врачи считали, что если головка полового члена у маленького мальчика не открывается, тем более если есть синехии – это не норма, а патология. Было мнение, что во время каждого мытья головку надо стараться немного приоткрывать, а скопившуюся смегму (секрет желез полового члена) удалять, иначе начнется воспаление крайней плоти. Поэтому, увидев на приеме совершенно здорового малыша, но с неоткрывшейся головкой, врачи предлагали ее открыть. Тем более они рекомендовали делать это, если были синехии или воспалительный процесс. Очень часто многие хирурги открывали головку полового члена, даже не предупредив об этом родителей – просто резко сместив крайнюю плоть во время планового осмотра малыша. Если у мальчика были синехии, то они, естественно, разрывались, ребенку было больно, он плакал. То же самое происходило, если врач разделял синехии планово: мальчики помнили эту манипуляцию очень долго и реагировали на нее крайне болезненно.
Сейчас современные и квалифицированные врачи знают, что физиологический фимоз – это норма и делать с ним ничего не нужно. Кроме того, со временем врачи увидели, что после разделения синехий и выведения головки раньше того, как все это произойдет самостоятельно, часто возникают повторные синехии, но это уже будут не тонкие нежные спайки, а грубые рубцовые сращения. Многим мальчикам приходилось разделять синехии не один раз, и в итоге все нередко заканчивалось обрезанием крайней плоти. Про психологические проблемы после таких манипуляций даже говорить нечего.
Поэтому, если ребенка ничего не беспокоит, то современные урологи настоятельно советуют не трогать крайнюю плоть.
Родителям, которые стараются мыть своего ребенка как можно чаще и чище, врачи советуют не переусердствовать в этом. До того момента, когда крайняя плоть сможет отделяться, половой член мальчика надо всего лишь обмывать обычной водой и ничего более. Не надо даже слегка оттягивать крайнюю плоть, она откроется тогда, когда этому придет время. Если за крайней плотью будет скапливаться смегма (она похожа на белое творожистое вещество), не стоит беспокоиться и стараться всеми силами полностью вымыть ее. Смегма у мальчиков – это нормальное проявление работы желез, она легко смывается под струей воды и этого вполне достаточно.
Если физиологический фимоз – норма, то что тогда патология? Если мальчик вдруг начинается жаловаться на то, что ему больно или неприятно писать, если родители видят, что моча не выходит струей, что во время мочеиспускания кожа крайней плоти раздувается шариком, на половом члене появилось покраснение, отек или гнойные выделения – это повод сразу же идти к врачу. В идеале обратиться к урологу (это врачи, прицельно занимающиеся мочеполовыми органами), а если его нет, то к хирургу. Квалифицированный уролог всегда будет действовать исходя из интересов ребенка и не назначит ему ненужных травмирующих манипуляций. Сначала доктор всегда предложит консервативное лечение – снять воспалительный процесс, затем размягчить и растянуть крайнюю плоть. И только в случае если у мальчика действительно будут серьезные изменения, приводящие к нарушению выведения мочи, а консервативное лечение будет неэффективным, доктор начнет хирургическое лечение.
Ищите хорошего врача, не торопитесь соглашаться на хирургическую манипуляцию или операцию, пока не убедитесь, что не срабатывают консервативные методы лечения. К счастью, в большинстве случаев маленькому пациенту удается избежать неприятных процедур, так как это абсолютное большинство не является проявлением патологии.
В норме головка пениса покрыта кожным листком (крайней плотью), который хорошо растяжим и легко скользит вдоль поверхности головки пениса, обнажая и покрывая ее.
При нарушении растяжимости кожи попытка открыть головку пениса сопровождается неприятными ощущениями, болями.
В запущенных случаях головка пениса может вовсе не открываться из-за плотного сращения эпителия крайней плоти с эпителиальной выстилкой головки.
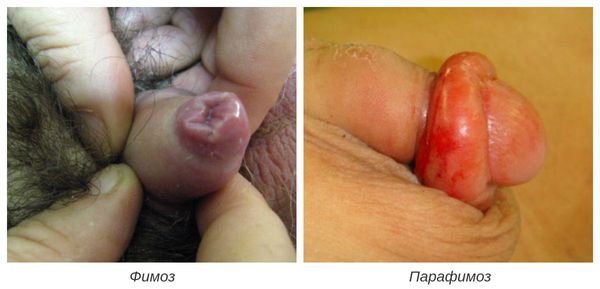
Совокупность описанных симптомов, наряду с фактом узкого отверстия кожного листка, покрывающего пенис, позволяет говорить о диагнозе "фимоз".
Итак, фимоз у мужчин - это невозможность обнажения головки полового члена вследствие узости крайней плоти и ее выходного отверстия. При этом попытка открыть головку сопровождается неприятными ощущениями и болями.
Примерно у 96% мальчиков при рождении наблюдается затруднение отведения кожи с поверхности головки члена, что связано с естественным слипанием эпителиальных выстилок крайней плоти и головки, врожденным сужением кожного листка, покрывающего головку пениса, короткой уздечкой, которая снижает мобильность кожи над головкой члена.
В этом случае говорят о физиологическом фимозе.
При этом варианте фимоза с течением времени происходит повышение мобильности крайней плоти (повторные эрекции, кератинизация внутреннего эпителия способствуют повышению мобильности кожи, отделяют соприкасающиеся эпителиальные листки).
Примерно в 2% случаев нарушение обнажения головки сохраняется на всю жизнь [1, 2, 3].

1. Как часто встречается фимоз?
- 1 В среднем по статистике один из десяти мальчиков рождается с фимозом, при котором невозможно отвести крайнюю плоть. Гораздо чаще (у 9 из 10 мальчиков) встречается такое сужение плоти, когда удается обнажить головку пениса при значительном усилии, либо удается освободить ее лишь частично [1] .
- 2 Заболеваемость патологической формой фимоза – четыре на десять тысяч мальчиков/год.
- 3 К пятнадцатилетию патологическим фимозом болеют 0.6% детей.
- 4 По исследованиям датских ученых, среди всех возможных показаний, фимоз являлся наиболее частым показанием к обрезанию крайней плоти среди детей младше 18 лет: в 9 случаях из 10 циркумцизия выполнялась по поводу фимоза.
- 5 Исследование среди взрослых пациентов установило, что фимоз также является наиболее частым показанием (в 46.5% случаев) к проведению операции циркумцизии (обрезание крайней плоти). Также часто показанием к циркумцизии являются диспареуния (17.8%), баланит (14.4%).
2. Причины возникновения
Фимоз у мужчин и мальчиков подразделяется на первичный (врожденный) и приобретенный (вторичный). При врожденном фимозе нет четкой взаимосвязи с какими-либо пусковыми факторами.
Как правило, в данном случае отмечается физиологическое течение фимоза и возможно консервативное ведение пациента. Редко встречается врожденное укорочение уздечки, что может явиться причиной врожденного фимоза.
Вторичный (патологический) фимоз развивается на фоне сопутствующего поражения головки и кожного лоскута плоти.
Причинами вторичного фимоза могут быть:
- 1 Инфекционно-воспалительные поражения головки и плоти как результат несоблюдения норм гигиенической обработки половых органов, повторных баланитов/баланопоститов, неконтролируемого сахарного диабета. При данных патологиях происходит сужение и изменение ее способности растягиваться, что приводит к клинике патологического фимоза.
- 2 Насильственное открытие крайней плоти при физиологическом фимозе (попытки заботливых родителей по открытию головки пениса у мальчика) может приводить к ее надрывам, кровотечению и последующему формированию спаек между головкой и ее кожным покровом.
- 3 Еще одной причиной патологического фимоза является облитерирующий ксеротический баланит. Точная этиология данного заболевания не установлена.
- 4 Повторные катетеризации мочевого пузыря [3,4].
3. Фимоз как вариант нормы
Как уже мы отметили ранее, фимоз может быть физиологическим и патологическим.
Физиологический фимоз присутствует с рождения и не сопровождается какими-либо симптомами, за исключением нарушения обнажения головки пениса. Чаще всего наблюдается разрешение физиологического фимоза до окончания полового созревания мальчика.
Патологический фимоз, как правило, является вторичным заболеванием, развивающимся на фоне сопутствующей патологии.
Например, при неправильном гигиеническом уходе за половыми органами под плотью, в пространстве между ее листком и головкой может собираться смегма.
Смегма представляет собой мертвые клетки, слущенные с поверхности эпителиальной выстилки головки и крайней плоти. Она может послужить питательной средой для микроорганизмов, способствуя развитию воспаления.
Хроническое воспаление приводит к рубцеванию кожного лоскута, образованию сращений между плотью и эпителием головки члена. Результат данного патологического процесса – развитие вторичного фимоза. [2]
4. Симптомы и признаки патологии
- 1 Узкое кольцо крайней плоти, её рубцовая деформация, спайки полностью блокируют обнажение головки пениса.
- 2 Появление болевых ощущений в области головки члена в эрегированном состоянии.
- 3 Кровотечение из травмированной кожи плоти, головки члена.
- 4 Рецидивирующие инфекции органов системы выделения мочи.
- 5 Инфекция, воспалительный процесс головки члена (баланит).
- 6 Боли в крайней плоти.
- 7 Ослабление струи ввиду блока оттока мочи по уретре. Прерывистое мочеиспускание, потребность в натуживании, дискомфорт при мочеиспускании.
В таблице ниже приведены степени (стадии) фимоза у взрослых и детей.
Классификация фимоза по происхождению, течению и механизму нарушения обнажения головки приведена ниже.

Таблица 2 - Классификация фимоза у взрослых и детей
5. С какими жалобами обращаются родители ребенка?
Как правило, единственной жалобой родителей мальчика является невозможность обнажить полностью головку члена при принятии ванны, при гигиеническом уходе за половыми органами.
В ответ на попытки отведения кожного лоскута ребенок начинает капризничать, кричать.
Реже встречается жалоба на раздувание крайней плоти при начале мочеиспускания, что также может являться вариантом нормы у детей.
6. Осмотр пациента
- 1 При физиологическом фимозе единственным признаком является невозможность полностью отвести крайнюю плоть. Кожный лоскут над головкой члена выглядит нормально, без патологических изменений.
- 2 При патологическом фимозе может определяться рубцовое сужение кольца крайней плоти.

7. На основании чего ставится диагноз?
Для постановки диагноза не требуется проведения лабораторных и инструментальных исследований. Диагноз при фимозе ставится на основании осмотра, характерной клинической картины.
Лечащий врач всегда отличит патологический фимоз от физиологического, определится со стадией болезни и, по возможности, установит причину фимоза.
8. Что делать при проблемах с отведением кожи с головки члена?
Что делать, если у ребенка или мужчины не открывается головка? При подозрении на наличие у ребенка проблем с крайней плотью рекомендовано обратиться за консультацией к детскому врачу-урологу/врачу-хирургу. Взрослому мужчине необходимо обратиться за помощью к урологу в плановом порядке (в поликлинику).
9. Лечить или не лечить?
Лечебная тактика зависит от того, какой вид фимоза у пациента. Поэтому как для пациента, родителей (если симптомы фимоза развиваются у ребенка), так и для лечащего врача важно научиться проводить четкую грань между физиологическим и патологическим вариантом болезни.
При патологическом фимозе пациенту показано оперативное лечение, при физиологическом же фимозе возможно консервативное разрешение болезни.
Четкое понятие о норме и патологии, механизмах развития болезни позволяет снизить частоту визитов к врачу и самостоятельно проводить профилактику фимоза в домашних условиях [1,3].
10. Особенности лечения у детей
Если родители обращаются к педиатру с жалобой на невозможность отвести кожу с головки пениса у мальчика для его гигиенической обработки, то в данном случае врач сначала дифференцирует патологический фимоз от физиологического.
Дальнейшая тактика лечения ребенка зависит от возраста ребенка, механизма развития фимоза, тяжести симптомов, причины и сопутствующих патологических состояний.
При отсутствии признаков патологического фимоза необходимо заверить родителей, что трудности с отведением кожи у их ребенка – это нормально в данной возрастной группе.
Необходимо обучить родителей правилам гигиенической обработки наружных половых органов ребенка (обмывание пениса мыльным раствором с последующим ополаскиванием теплой водой, аккуратное отведение плоти при принятии ванны, душа, при мочеиспускании, обучение ребенка самостоятельно отводить плоть, не допускать усилий, болевых ощущений, дискомфорта во время ее отведения).
Объяснить, что соблюдение гигиены, вместе с взрослением ребенка (эрекции, кератинизация внутреннего листка крайней плоти), скорее всего, приведет к восстановлению мобильности кожного лоскута. У детей возможно лечение фимоза без операции.
10.1. Локальная терапия и мази
Топическая стероидотерапия может быть первоочередным средством при консервативном лечении патологического фимоза [3] .
Эффективность применения мазей, кремов на основе кортикостероидов варьирует в пределах от 65 до 95%. Точный механизм действия местных мазей на основе стероидов не установлен.
Предполагается, что лечебный эффект достигается за счет противовоспалительного и иммуносупрессивного эффекта препаратов. Применение топических стероидов сопровождается легкими побочными эффектами, среди которых – боли в крайней плоти, ее гиперемия.
Спустя пару месяцев от отмены курса стероидов возможно восстановление проблем с крайней плотью. В таких случаях возможно назначение повторного курса.
С целью купирования побочных эффектов от местных стероидов пациенту назначаются местно мази на основе нестероидных противовоспалительных препаратов (Диклофенак).
10.2. Растяжение крайней плоти
Процедура выполняется врачом-урологом в амбулаторных условиях. Растяжение является недорогой, эффективной и безопасной манипуляцией. Зачастую для выполнения процедуры используются специальные балонные дилятаторы.
10.3. Хирургическое лечение
- Пластика кожного лоскута над головкой пениса выполняется при опасении возможных осложнений и рисков. В зависимости от метода (разрез кожи по задней поверхности головки с последующим поперечным ушиванием кожного листка, пластика боковой поверхности листка, рассечение уздечки).
Пластика менее болезненна, сопровождается меньшей вероятностью осложнений, более быстрой поправкой пациента. Единственный отрицательный момент данных операций – есть вероятность рецидива фимоза.
- Операция обрезания (циркумцизии). При обрезании удаляется вся крайняя плоть. При правильном выполнении операции, рецидив фимоза не развивается. Наиболее частые осложнения циркумцизии: выраженный болевой синдром в раннем послеоперационном периоде, кровотечение, инфицирование, психологическая травма. [2]
11. Лечебная тактика у взрослых
Лечение фимоза без операции у взрослых не проводится, так как высок риск осложнений (парафимоза). Взрослым мужчинам обычно проводится циркумцизия. Именно поэтому лечение патологического фимоза лучше начинать раньше, в подростковый период.
12. Когда нужна неотложная помощь?
Пациенты с диагнозом фимоз редко нуждаются в оказании экстренной медицинской помощи. Однако, в случае парафимоза, необходима экстренная помощь врача-уролога. Данное состояние чаще всего возникает при попытках самостоятельно, с усилием открыть головку полового члена.
Парафимоз – ущемление основания головки пениса суженной плотью. Узкое кольцо кожи, при его отведении за основание головки, может вызывать нарушение венозного оттока от головки и приводить к ее отеку.

Отек головки и кожного лоскута приводит к затруднению возврата в нормальное положение крайней плоти. Результатом острого ущемления может явиться некроз головки полового члена.
При парафимозе необходимо убрать ущемление головки. Как правило, для устранения парафимоза врач использует сначала малоинвазивные методики, а при их неэффективности прибегает к хирургическому лечению.
Все инвазивные манипуляции должны выполняться в стерильных условиях.
Методы устранения парафимоза:
- 1 Мануальное расправление плоти над отекшей головкой пениса.
- 2 Использование гипертонических растворов для снижения отека плоти и головки с последующим мануальным расправлением крайней плоти.
- 3 Фенестрация иголкой от шприца с целью формирования оттока отечной жидкости.
- 4 Аспирация крови из головки пениса. После наложения жгута на основание пениса, из головки удаляется 3-12 мл крови. Эта процедура приводит к снижению объема головки и позволяет произвести мануальное расправление крайней плоти.
- 5 Вертикальное надсечение крайней плоти, сжимающей головку пениса.
- 6 Последний метод, к которому прибегают урологи в экстренной ситуации – неотложная циркумцизия. [3]

13. Профилактика
Профилактика фимоза заключается в надлежащем гигиеническом уходе за зоной головки пениса и кожи над ней [1,2].
Читайте также:

