Когда наблюдается бледность кожных покровов у детей
Обновлено: 26.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бледность кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Бледностью называют такое состояние, когда кожа человека становится светлее, чем обычно. Так называемое побледнение кожных покровов может быть как физиологической реакцией на стресс или погодные условия, так и симптомом развития тех или иных патологических процессов в организме.
Бледность кожи, сопровождающаяся быстрой утомляемостью, слабостью, головокружением, потерей аппетита и снижением веса, - весомый повод для обращения за медицинской помощью.
Разновидности бледности кожи
Общепринятой классификации бледности кожи не существует, поэтому специалисты ориентируются на причины, вызывающие данное состояние.
Возможные причины бледности кожи
Кожа может бледнеть под влиянием ряда факторов.
- Стресс. У некоторых людей психоэмоциональное напряжение, сильное волнение вызывает побледнение кожных покровов, что объясняется спазмом сосудов.
- Климат. Недостаток солнца чреват снижением выработки меланина и дефицитом витамина Д, которые не в последнюю очередь влияют на здоровье кожи.
- Возраст. С возрастом снижается эластичность кожи и сосудов, ухудшается кровоснабжение кожных покровов, и они бледнеют.
- Малоподвижный образ жизни вызывает замедление кровотока, в результате чего все органы, включая кожу, испытывают недостаток кислорода.
- Анемия – снижение уровня гемоглобина и количества эритроцитов, красных кровяных телец.
В группе риска - вегетарианцы, люди, придерживающиеся строгой диеты или злоупотребляющие алкоголем, беременные, пожилые люди, пациенты после операции на кишечнике.
Бледность кожных покровов – один из основных симптомов анемии, кроме того, пациенты отмечают ломкость волос и ногтей, сухость кожи, слабость, головокружение.
- Анемия может наблюдаться при хронической кровопотере у больных с язвенной болезнью и гинекологическими патологиями. По сути, любой воспалительный процесс в желудочно-кишечном тракте приводит к нарушению всасывания питательных веществ, что, в свою очередь, становится причиной анемии и авитаминоза.
- Болезни сердечно-сосудистой системы приводят к нарушению кровообращения в органах и тканях и снижению тонуса сосудов, в результате чего наблюдается бледность кожи.
- Снижение гормональной активности щитовидной железы влияет на всасывание железа в кишечнике, что вызывает анемию и бледность кожи.
- Интоксикация организма на фоне инфекционных заболеваний может вызывать побледнение кожных покровов.
- Онкологические заболевания часто сопровождаются бледностью кожи вследствие анемии. Опухоль может вызывать кровотечение или увеличивать потребление организмом железа и витаминов. Онкологические заболевания крови часто начинаются c анемии и выраженной бледности вследствие вытеснения нормальных клеток крови, в том числе эритроцитов, раковыми клетками.
- анемия;
- гастрит, язвенная болезнь желудка;
- болезни кишечника (колит, болезнь Крона, состояние после удаления части кишечника, болезнь Уиппла);
- хронические болезни почек;
- сердечно-сосудистые заболевания;
- цирроз печени;
- гипотиреоз;
- миома матки, эндометриоз, нарушения менструального цикла;
- геморрой;
- лейкоз.
Диагностика и обследования при бледности кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительной диагностики помогут установить точную причину бледности кожи.
-
Клинический анализ крови с развернутой лейкоцитарной формулой (для диагностики анемии).

Бледность кожи у ребенка может зависеть от индивидуальных анатомо-гистологических особенностей кожи, низкого кровяного давления. Наиболее часто наблюдается бледность кожи вследствие анемии, недостаточности кровенаполнения периферических сосудов, отека. Так, недостаточная циркуляция крови в периферических сосудах может быть обусловлена уменьшением циркуляции крови на периферии (централизация кровообращения) или снижением сердечного выброса (острая левожелудочковая недостаточность при дифтерии — прививка от дифтерии ребенку — детская клиника «Маркушка», пневмонии, эндомиокардите, перикардите, стенозе устья аорты и др.). Непосредственными причинами бледности кожи могут быть гломерулонефрит, коллапс, шок, страх, холод, боль и др.
Диффузная бледность кожи у ребенка, детей
Диффузная бледность кожных покровов у ребенка, детей указывает на снижение гемоглобина в крови (нарушение образования эритроцитов: железодефицитная, гипо- и апластическая и другие анемии; острое или хроническое кровотечение: массивное или микрокровотечение; усиленное разрушение эритроцитов: гемолитическая анемия, гемоглобинопатии).
Бледность кожи ребенка, детей может быть связана с утолщением слоев тканей
Бледность кожи может быть связана с утолщением слоев тканей, лежащих над капиллярами, при отеках с тяжелой гипопротеинемией (гломерулонефрит, нефротический синдром, экссудативная энтеропатия, синдром мальабсорбции, ожоговая болезнь), гипотиреозе, гиповитаминозе А, конституционально обусловленном утолщении кожи.
Бледность кожи ребенка, детей: псевдоанемия
Важно отличать бледность кожи, связанную с изменением качественного или количественного состава крови, от бледности, обусловленной спазмом сосудов (псевдоанемии; при истинной анемии слизистые оболочки становятся бледными, при псевдоанемии остаются розовыми).
Бледность кожи ребенка, детей: оттенок
При некоторых состояниях бледность кожи у ребенка приобретает характерный оттенок: желтый — при гемолитической анемии; восковидный — при гипо- и апластических анемиях; цвета кофе с молоком — при инфекционном эндокардите; землисто-серый — при гнойносептических заболеваниях; зеленоватый — при хлорозе.
Бледность кожи может быть обусловлена дефицитом меланина при альбинизме, фенилкетонурии (болезнь Феллинга).

Анемией считается состояние, при котором наблюдается падение гемоглобина у детей в возрасте до 5 лет ниже 120 г/л, количества эритроцитов ниже 4х10(12)/л, в возрасте старше 5 лет — гемоглобина ниже 120 г/л, эритроцитов ниже 3,5х10(12)/л. Анализ крови ребенка — детский медицинский центр «Маркушка».
Анемии у детей: основные жалобы
Основные жалобы у детей, больных анемией — бледность, слабость, утомляемость, сердцебиение и одышка, обморочные состояния при физической нагрузке, реже — длительный субфебрилитет, частые заболевания ОРВИ, снижение аппетита. Сдать кровь на биохимию, детская поликлиника «Маркушка».
Времени начала болезни ребенок или его родители четко указать не могут, обычно это длительный период (несколько месяцев или лет). Следует обратить внимание на наличие у матери различных заболеваний, позднего токсикоза беременных, на содержание гемоглобина у матери до и во время беременности, выяснить, родился ребенок доношенным или нет (анемия недоношенных), а также не родился ли он от многоплодной беременности (в этом случае ребенок не получает внутриутробно достаточного запаса железа). Раннее искусственное, а также неправильное искусственное вскармливание и сопровождающий его дисбактериоз приводят к угнетению всасывания железа, кальция и других веществ в кишечнике. Анализ кала на дисбактериоз — детская поликлиника «Маркушка».
Группу риска в отношении железодефицитного состояния составляют дети с темпами роста, превышающими общепринятые стандарты (дети раннего возраста с избыточной массой тела), и дети с наличием экссудативно-катарального диатеза, пищевой аллергии (консультация детский аллерголог поликлиника «Маркушка») или нейродермита (из-за повышенной потери железа эпителием). Наличие кровопотери (особенно хронической, длительной) также должно учитываться как причина железодефицитного состояния.
Обнаружение признаков анемии, сопровождающейся геморрагическими проявлениями и температурной реакцией, связанной с нейтропенией и тромбоцитопенией, заставляет заподозрить фолиево-дефицитную или приобретенную апластическую анемию.
Наличие у родственников больного ребенка снижения гемоглобина, сопровождающегося желтухой и спленомегалией, позволяет заподозрить один из вариантов гемолитической анемии или гемоглобинопатии.
Анемии у детей: поведение ребенка
При быстром снижении гемоглобина или объема циркулирующей крови могут появиться признаки анемической комы или гиповолемического шока — вялость, сонливость, потливость, падение артериального давления, малый частый пульс и т.д.
При постепенном, длительном снижении гемоглобина дети адаптируются к гипоксии и чувствуют себя удовлетворительно, не предъявляют жалоб.
Анемия у детей: цвет кожных покровов и слизистых оболочек
Для анемии характерна не столько бледность, сколько желтушный, восковой оттенок кожи, особенно ушных раковин. Если причина снижения гемоглобина — гемолиз, цвет кожных покровов, слизистых оболочек, склер будет желтушным. Цвет слизистых оболочек в основном соответствует окраске кожи. Следует иметь в виду, что бледность кожи и слизистых оболочек может быть не только при снижении гемоглобина в крови, но и при других патологических состояниях, в том числе некоторых видах врожденных пороков сердца. Выявление желтушного окрашивания кожи и слизистых оболочек требует специального обследования.
Для железодефицитного состояния кроме бледности кожи и слизистых оболочек характерны сухость кожи, шелушение, ихтиоз, ломкость, истонченность, тусклость, исчерченность ногтей, выпадение волос, вплоть до гнездной плешивости, ангулярный стоматит, сглаженность сосочков и покраснение языка («полированный» язык, глоссит).
При некоторых формах дефицитных анемий (В12-, фолиево-дефицитной) из-за тромбоцитопений могут быть геморрагическая сыпь на коже или кровоточивость слизистых оболочек (носовое кровотечение и др.), а из-за сопутствующей нейтропении — температурные реакции и инфекционные осложнения (стоматит, бактериальные инфекции, диарея). Часто определяется кариес зубов.
Анемия у ребенка, детей: органы дыхания, сердце, желудочно-кишечный тракт, нервная система
Со стороны органов дыхания нередко отмечается хроническая очаговая инфекция в носоглотке (синуситы, тонзиллит, аденоидит); со стороны сердца — функциональный систолический шум (консультация детского кардиолога); со стороны желудочно-кишечного тракта — анорексия, срыгивание, реже — рвота после приема пищи, запоры и нерегулярный стул. При осмотре нередко выявляется незначительное увеличение печени и селезенки. Однако при гемолитических анемиях спленомегалия может быть ведущим симптомом, характерна желчнокаменная болезнь.
При железодефицитной анемии со стороны центральной нервной системы отмечаются такие проявления, как снижение настроения, обеднение эмоциональной сферы ребенка. Дети отличаются вялостью, плаксивостью, раздражительностью, в тяжелых случаях — утратой интереса к окружающему. Такие дети позже начинают ходить, говорить, овладевать навыками общения со своими сверстниками. Успеваемость школьников с железодефицитной анемией и латентным дефицитом железа по сравнению с успеваемостью здоровых детей значительно ниже. При этом у детей с дефицитом железа ярко выражено снижение способности к концентрации внимания. Такие дети быстро устают, легко отвлекаются при изучении школьного материала.
При В12-дефицитной анемии также характерны неврологические симптомы — атаксия, парестезии, гипорефлексия, патологические рефлексы Бабинского, ощущение «ватных» ног, галлюцинации, бред (консультация детского невролога).
Наследственные апластические анемии
Наследственные апластические анемии (типа Даймонда-Блекфена и Фанкони) дифференцируются на основании раннего возникновения в первом случае и позднего (6-8 лет) — во втором. Этим разновидностям анемии присущи характерная пигментация кожи, пороки развития (анемия Фанкони), изменения периферической крови (нормо- или гиперхромная анемия, выраженная ретикулоцитопения или панцитопения) при нормальных показателях запасов железа, а в ряде случаев и их повышении на фоне систематических гемотрансфузий (гемосидероз).

Цианоз — синюшная окраска кожи и слизистых оболочек, которая определяется состоянием нижележащей сети капилляров. Выраженность цианоза коррелирует с наличием в капиллярной крови более 50 г/л восстановленного (ненасыщенного кислородом) гемоглобина. Цианоз появляется при падении содержания оксигемоглобина ниже 85 %.
Различают тотальный и регионарный цианоз
Различаются тотальный и регионарный цианоз (периоральный — вокруг рта, цианоз носогубного треугольника, цианоз дистальных участков тела (акроцианоз) — кончика носа, мочек ушей, губ, кончика языка, кистей, стоп). Чаще цианоз наблюдается при заболеваниях органов дыхания и сердечно-сосудистой системы. При заболеваниях легких цианоз возникает в результате прохождения крови через плохо вентилируемые участки легких, количество ненасыщенного гемоглобина при этом возрастает в результате несоответствия вентиляции перфузии. При врожденных пороках сердца причиной цианоза является внутрисердечное смешивание венозной и артериальной крови. Периферический цианоз может возникать в результате уменьшения периферического кровотока, количество ненасыщенного гемоглобина в капиллярном русле возрастает за счет повышения экстракции кислорода тканями. Цианоз у здорового ребенка может развиться на больших высотах, где парциальное давление кислорода во вдыхаемом воздухе снижено.
Центральный (теплый, артериальный) цианоз
Центральный (теплый, артериальный) цианоз — это состояние, при котором содержание кислорода в циркулирующей крови менее 85 %, согревание конечностей и других частей тела не приводит к их покраснению, а при надавливании на кожу появляется синеватое пятно. Центральный цианоз разделяется на гемоглобиновый и метгемоглобиновый.
При гемоглобиновом цианозе в периферической крови повышено количество восстановленного гемоглобина. Данная форма цианоза чаще встречается при шунте крови справа налево (тетрада, пентада и триада Фалло, транспозиция магистральных сосудов, атрезия трехстворчатого клапана, общий артериальный ствол; поздний цианоз при обратном шунте: дефекты межжелудочковой и межпредсердной перегородок, синдром Эбштейна, открытый артериальный проток), при тяжелой правожелудочковой недостаточности.
Цианоз, более выраженный на руках, чем на ногах, свидетельствует о транспозиции крупных артерий с наличием высокой коарктации или стеноза аорты; возникающая при этом легочная гипертензия уменьшает степень сброса через незаращенный артериальный проток, в результате чего к конечностям поступает более оксигенированная кровь. Пальцы в виде барабанных палочек и цианоз, более выраженный на ногах, чем на левой руке, в то время как правая рука имеет относительно нормальную окраску, подтверждает диагноз легочной гипертензии с обратным током крови через открытый артериальный проток, в результате чего в нижние конечности доставляется менее оксигенированная кровь.
Цианоз кожи появляется при поражении органов дыхания (диспноэ при сужении дыхательных путей, ограничении дыхательной поверхности легких, нарушении дыхательных движений, поражении дыхательного центра) и зависит от тяжести дыхательной недостаточности. Чаще он наблюдается при синдроме респираторных нарушений у новорожденных, при пневмонии, ателектазе, пневмотораксе, крупе и т. д.
Периферический (холодный, венозный) цианоз
Периферический (холодный, венозный) цианоз — это состояние, при котором кровь в артериолах кожных сосудистых сплетений имеет нормальное содержание кислорода, согревание кожи сопровождается ее покраснением, а после надавливания вначале появляется розовое пятно, которое позже приобретает синеватый оттенок. Наблюдается при снижении минутного объема крови (сердечная недостаточность, перикардит, панцирное сердце), локальном стазе в конечных отделах кровеносного русла (охлаждение, коллапс и шок различного генеза, эмболии артерий, полицитемия и др.).
При отравлении окисью углерода (угарным газом, СО) угарный газ, попадая в кровь, соединяется с железом гемоглобина, превращая его в карбоксигемоглобин, при концентрации которого в крови более 35 г/л возникают гемическая гипоксия, дыхательная недостаточность и неврологические расстройства (детский невролог — поликлиника «Маркушка»). Обычно у пациентов при этом лицо ярко-красного (вишнево-красного) цвета, имеется акроцианоз, в более поздней стадии развивается тяжелый цианоз.
Метгемоглобинемия
Большое количество лекарств и химических соединений, в том числе нитраты, вызывают метгемоглобинемию. При этом происходит окисление железа гемоглобина в трехвалентное, которое не способно прочно связывать кислород. Развивающийся при этом цианоз придает коже не столько синеватый, сколько коричневатый оттенок. Кровь имеет темный цвет и шоколадный оттенок.
Выраженность симптомов определяется уровнем метгемоглобина в крови: при уровне метгемоглобина 15-20 % цианоз отсутствует или имеется легкий цианоз; при 24-45 % метгемоглобина возникают выраженный цианоз, летаргия, головокружение, расстройство дыхания, нарушение сердечного ритма; при 45-55 % метгемоглобина происходит усиление явлений депрессии ЦНС; при 55-70 % развиваются кома, судороги, шок, аритмии; если уровень метгемоглобина превышает 70 %, наступает смерть.
Наследственная метгемоглобинемия связана с наследственным дефектом метгемоглобинредуктазы, последняя обеспечивает восстановление трехвалентного железа в двухвалентное. Анализ крови у детей — медицинский центр «Маркушка».
«Серый» синдром — форма цианоза у детей первых месяцев жизни, связанная с применением левомицетина
«Серый» синдром — форма цианоза у детей первых месяцев жизни, связанная с применением левомицетина. У детей, независимо от возраста (особенно при дефиците глюкозо-6-фосфат-дегидрогеназы), сульфаниламиды в высоких дозах могут вызвать сульфгемоглобинемию, а для появления клинических признаков цианоза достаточно содержания в крови 5 г/л сульфгемоглобина. Прием внутрь 100-300 мг метиленового синего в день восстанавливает кислородотранспортную функцию крови при всех формах метгемоглобинемии, в то время как аскорбиновая кислота в дозе от 100 до 500 мг эффективна при врожденной метгемоглобинемии. Сульфгемоглобин представляет собой прочное соединение, а метиленовый синий не оказывает влияния на восстановление кислородсодержащего пространства крови.
Светло-голубая окраска кожи при аргирии может напоминать цианоз, однако нарушения пигментации кожи вследствие окраски кожи может встречаться при болезни Аддисона или при гемохроматозе.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Анемии: причины появления, симптомы, диагностика и способы лечения.
Определение
Анемия – это уменьшение содержания гемоглобина и/или снижение количества эритроцитов в единице объема крови, приводящее к снижению снабжения тканей кислородом.
Диагноз «анемия» ставят при снижении гемоглобина ниже 130 г/л у мужчин и ниже 115 г/л у женщин. У детей для постановки диагноза «анемия» принимают во внимание возраст ребенка.
Анемия встречается при ряде заболеваний (язвы и полипы желудочно-кишечного тракта, хроническая болезнь почек, онкологические, инфекционные заболевания, глистные инвазии и др). Чем ниже уровень гемоглобина, тем тяжелее протекает анемия.
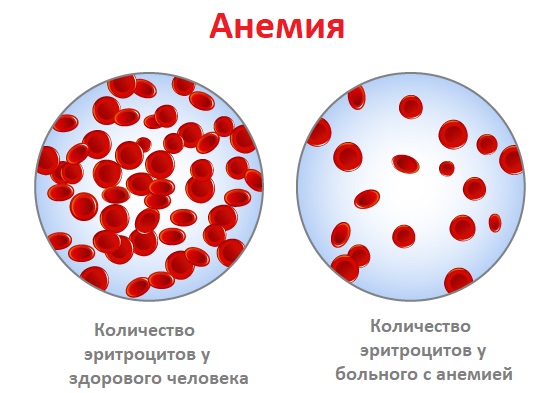
Причины появления анемии
Анемия может возникнуть в результате нарушения образования эритроцитов, повышенного их разрушения или потери эритроцитов с кровью.
Статистика утверждает, что самой распространенной является анемия, возникшая после кровопотери (острой или хронической). Острой считается кровопотеря с объемом крови более 500-700 мл (у взрослых), которая происходит в течение короткого промежутка времени. Потеря крови может быть видимой (кровотечение из ран, кровавая рвота, маточное, носовое кровотечения) и первоначально скрытой (кровотечения в кишечник, в полость живота и/или плевры, большие гематомы).
Хронические кровопотери развиваются в результате незначительных, но длительных потерь крови (обильные и длительные менструации, язва желудка, рак, геморрой, проведение процедур гемодиализа и др.). С течением времени незначительные кровопотери приводят к истощению запасов железа в организме, когда количество теряемого организмом железа превышает его поступление с пищей. В результате дефицита железа нарушается синтез гемоглобина.
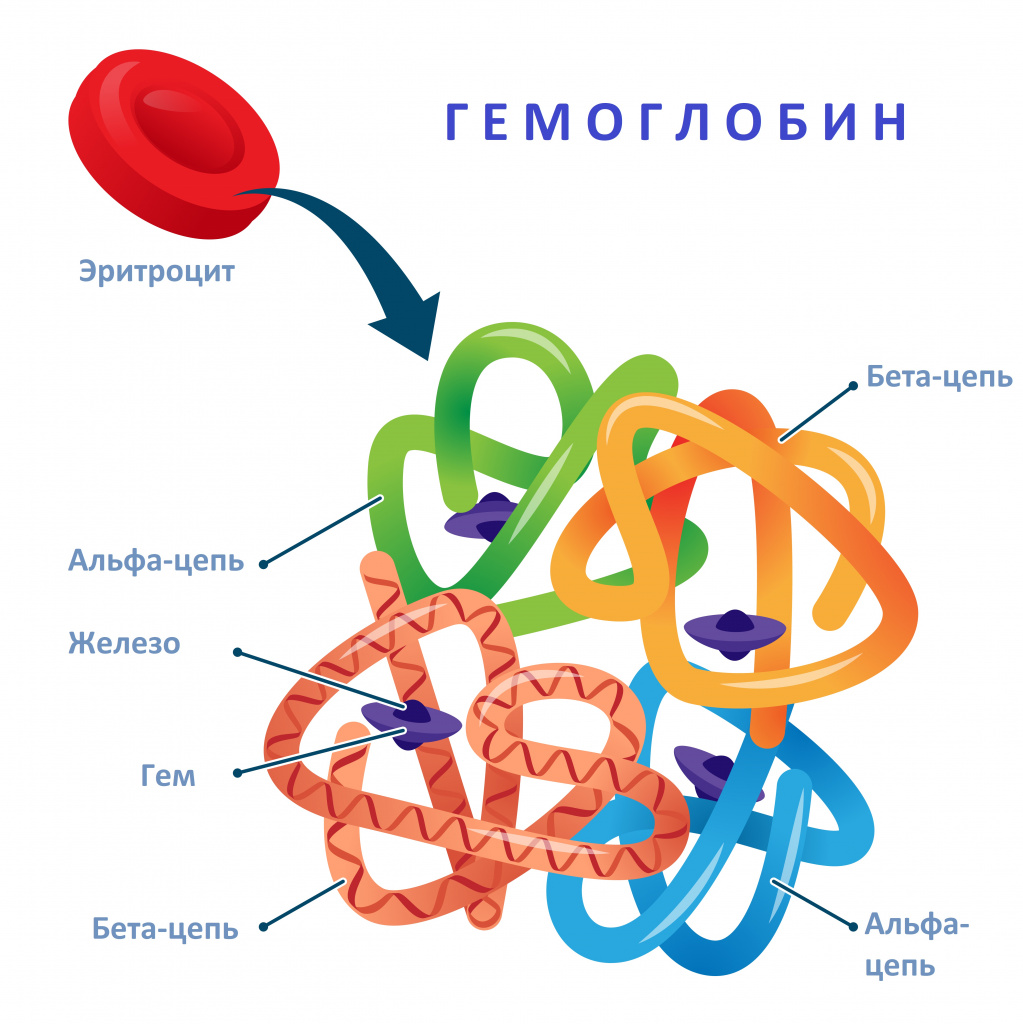
Каждый зрелый эритроцит покидает костный мозг с «комплектом» из 250-500 млн молекул гемоглобина. Молекула гемоглобина состоит из белковой части (четырех глобиновых субъединиц) и небелковой железосодержащей группы (гема). Основная биологическая функция гемоглобина – перенос кислорода от легких к тканям и транспорт углекислоты от тканей к легким. Продолжительность жизни эритроцитов составляет около 120 дней.
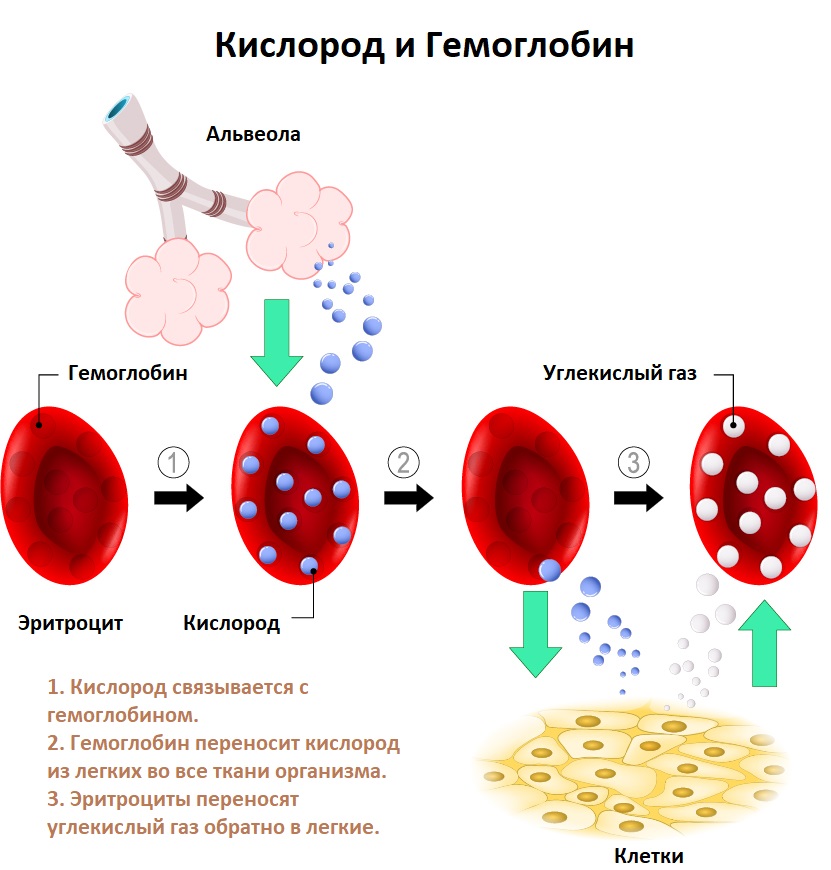
Дефицит железа может возникнуть из-за снижения всасывания железа в результате различных заболеваний двенадцатиперстной кишки и начальных отделов тонкой кишки (энтеритов, опухолей, состояний после оперативных вмешательств на данном участке кишечника). Состояния, приводящие к снижению уровня белков крови, являющихся переносчиками железа (нефротический синдром, нарушение белково-синтетической функции печени, синдром нарушенного всасывания, алиментарная недостаточность), также могут привести к его снижению и, как следствие, к анемии.
Железодефицитные анемии, связанные с исходно недостаточным уровнем железа (недостаток железа у матери в период беременности), наблюдаются у новорожденных и детей младшего возраста.
Анемии вследствие нарушенного кроветворения возникают:
- при недостаточном поступлении в организм или нарушении всасывания в желудочно-кишечном тракте компонентов, необходимых для образования эритроцитов (витамина В6, витамина В12, фолиевой кислоты и др.);
- поражении клеток костного мозга - предшественников эритроцитов токсическими веществами, ионизирующей радиацией;
- образовании вторичных очагов опухолевых клеток в костном мозге (метастазировании);
- нарушении синтеза небелковой части гемоглобина (гема) и накоплении его токсичных продуктов;
- нарушении регуляции образования эритроцитов (уменьшении продукции гормона, стимулирующего рост и размножение эритроцитов (эритропоэтин) или воздействии ингибиторов).
Развитие наследственных гемолитических анемий связано с генетическими дефектами (нарушением активности ферментов эритроцитов, нарушением структуры или синтеза гемоглобина, дефектами мембран эритроцитов).
Приобретенные гемолитические анемии могут быть обусловлены разрушением эритроцитов в результате воздействия на них антител, механических повреждений оболочки эритроцитов, химических повреждений эритроцитов, недостатка витаминов, разрушения эритроцитов паразитами.
Классификация анемий
1. Анемии, связанные с кровопотерей:
- анемии, связанные с нарушением образования гемоглобина;
- анемии, связанные с нарушением синтеза ДНК и РНК;
- анемии, связанные с нарушением процессов деления эритроцитов;
- анемии, связанные с угнетением пролиферации (размножения) клеток костного мозга.
- наследственные гемолитические анемии;
- приобретенные гемолитические анемии.
Существуют общие (неспецифические) проявления анемии и признаки, которые специфичны для определенного вида анемий.
К неспецифическим признакам анемии относятся бледность кожных покровов, слабость, повышенная утомляемость, сонливость, головокружение, обмороки, шум в ушах, мелькание «мушек» перед глазами, одышка, сердцебиение, учащенный пульс и др.
Отсутствие этих признаков не исключает наличие анемии, поскольку при легкой и среднетяжелой форме заболевания, а также его медленном развитии клиническая картина может быть смазанной.
Клинические проявления недостатка железа в организме: сухость кожи, нарушение целостности эпидермиса, ломкость ногтей, волос, изъязвления и трещины в углах рта, мышечная слабость. Может наблюдаться чувство жжения языка, извращение вкуса в виде неукротимого желания есть мел, зубную пасту, землю, сырую крупу, сырое мясо, а также пристрастие к некоторым запахам (ацетона, бензина).
Дефицит витамина В12 также может проявляться поражением желудочно-кишечного тракта (атрофическим гастритом) и неврологической симптоматикой (парестезиями, нарушением чувствительности, онемением конечностей). При крайне тяжелом течении заболевания наблюдаются психические нарушения, бред, галлюцинации, приобретенное слабоумие и др.
Клиническая картина дефицита фолиевой кислоты очень похожа на дефицит витамина В12, но при фолиеводефицитных состояниях отсутствует неврологическая симптоматика и редко возникает воспаление языка. Дефицит фолиевой кислоты приводит к обострению шизофрении, учащению и утяжелению приступов эпилепсии.
Для гемолитических анемий характерны желтушность кожных покровов и слизистых, увеличение размера селезенки, склонность к образованию камней в желчных путях.
При массивном гемолизе эритроцитов (гемолитическом кризе) кроме анемии, желтухи и ухудшения общего состояния могут наблюдаться тошнота, рвота, расстройство сознания, судороги, развитие острой почечной и/или сердечно-сосудистой недостаточности.
При апластической анемии, которая возникает на фоне угнетения пролиферации клеток костного мозга, происходят кровоизлияния (преимущественно в области бедер, голеней, живота, в местах инъекций образуются гематомы). Часто диагностируются бронхиты, пневмонии.
Диагностика анемии
Анемия может возникать под влиянием самых разнообразных факторов. Чаще всего встречаются дефицитные анемии (железодефицитные, B12-дефицитные, фолиеводефицитные и др.).
Большую роль в выявлении причины анемии играют сведения, полученные при опросе пациента: возраст, наличие профессиональных вредностей, характер диеты, наличие сопутствующих заболеваний, прием лекарственных препаратов, информация о наследственности и др. Не менее важны данные осмотра: изменение цвета и состояния кожи; увеличение лимфатических узлов, печени, селезенки; наличие поражения нервной системы.
Первый этап диагностики анемии обычно включает следующие исследования:
-
клинический анализ крови: определение концентрации гемоглобина, количества эритроцитов, лейкоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоцитарной формулы и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

