Какой врач лечит бурсит пятки
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бурсит: причины появления, симптомы, диагностика и способы лечения.
Определение
Бурсит – это острое или хроническое воспаление бурсы (синовиальной сумки), которая выполняет функцию амортизатора в суставе, уменьшает трение между элементами сустава, облегчает движение. Она представляет собой специальное образование из прочной соединительной ткани снаружи и слизистой ткани внутри. Бурса отграничена от окружающих тканей капсулой и заполнена синовиальной жидкостью, которая вырабатывается в суставе и улучшает скольжение. Кроме того, именно эта жидкость содержит в себе компоненты, которые, проникая в хрящевую ткань, обеспечивают ее питание и увлажнение.
При воспалении бурсы увеличивается количество и меняется состав синовиальной жидкости – в ней появляются соли кальция, возрастает уровень белка, могут быть следы крови и воспалительные элементы. Суставная сумка отекает, причиняет боль, что приводит к нарушению подвижности в пораженном суставе.
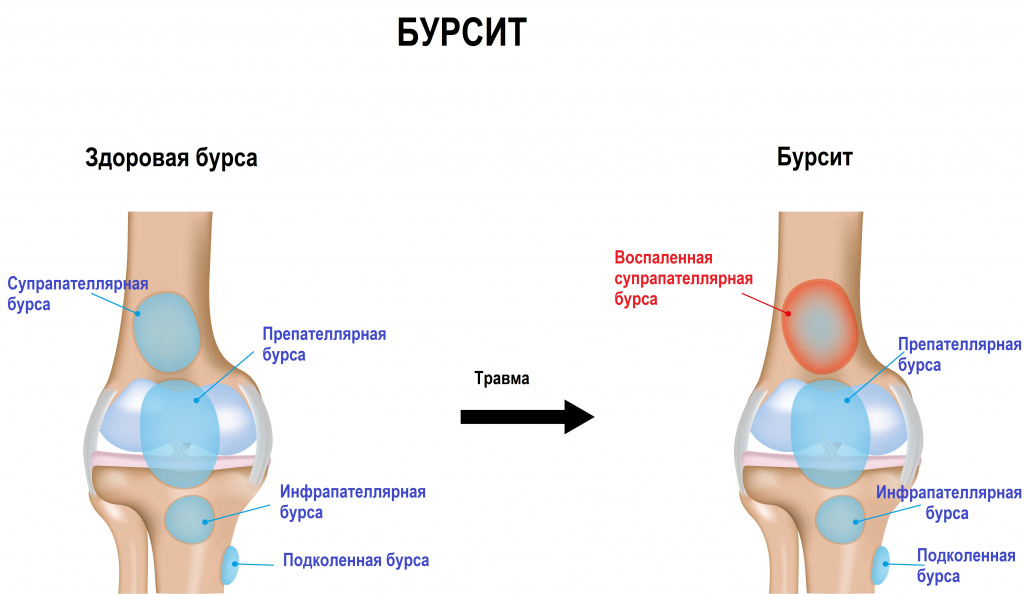
Чаще всего воспаление синовиальной сумки развивается в плечевом, локтевом, коленном или бедренном суставах, а также в области пяточной кости. Иногда бурсит индуцирует воспаление в смежном суставе.
Причины появления бурсита
Согласно современным представлениям, ключевым фактором развития бурсита является механическое повреждение околосуставной сумки, реже – инфекция, нарушения обмена веществ, интоксикация, аллергические реакции, аутоиммунные процессы. Механическое повреждение может быть связано с действием чрезмерной нагрузки или снижением толерантности к прежней нагрузке при возрастных изменениях тканей сустава.
К наиболее частым причинам бурсита относятся:
- профессиональная или другая деятельность, которая требует выполнения однообразных повторяющихся движений. Локтевые суставы часто поражаются у тех, кто работает за компьютером, занимается теннисом, бейсболом, тяжелой атлетикой, а также у кожевников, граверов, полировщиков, чеканщиков. Коленные – у тех, чья рабочая поза предусматривает опору на колени (у плиточников, паркетчиков, шахтеров, садоводов, механиков, представителей некоторых других профессий). Плечевые – у кузнецов, грузчиков; бурсит передней поверхности лопатки – у землекопов и пильщиков; пяточной бурсит – у продавцов, балерин и танцоров;
- бурсит может стать осложнением воспалительных процессов кожи и подкожной жировой клетчатки (пиодермии, флегмоны, фурункула, карбункула), костей (остеомиелита);
- аллергические реакции, аутоиммунные заболевания, интоксикации;
- воспалительные поражения суставов при подагре, ревматоидном артрите, псориатическом артрите, спондилите;
- инфекционные заболевания, например, сифилис, бруцеллез, туберкулез, гонорея;
- длительный прием антибиотиков, кортикостероидов и некоторых других препаратов;
- неправильно подобранная обувь и нарушение осанки;
- сахарный диабет, ожирение и другие заболевания, связанные с нарушениями обмена веществ;
- спортивные и бытовые травмы, в результате которых повреждается синовиальная сумка и ее сосуды. Это могут быть как однократные травмы (удары, падения на сустав с образованием гематом, разрывы сухожилий и связок), так и повторяющиеся повреждения, например, при занятиях контактными видами спорта.
Первоначально возникшее воспаление (острый бурсит) может развиться после непривычной нагрузки, травмы.
Хронический бурсит может развиться вследствие предыдущих эпизодов острого бурсита или повторных травм, может продолжаться несколько месяцев и часто рецидивировать. При этом заболевание имеет тенденцию обостряться каждый раз, когда снижается иммунитет.
Классификация заболевания
Формальной системы классификации бурсита не существует, но его можно описать согласно локализации воспаленной синовиальной сумки. Самыми распространенными являются:
- препателлярный бурсит коленного сустава («колено домохозяйки», или «колено горничной»);
- инфрапателлярный бурсит коленного сустава («колено священника»);
- анзериновый бурсит (бурсит «гусиной лапки» — применяется для классического описания припухлой синовиальной сумки, поддерживаемой тремя расположенными выше сухожилиями — портняжной мышцей, стройной мышцей и полусухожильной мышцей);
- бурсит локтевого отростка («локоть студента», «локоть шахтера или пьяницы»);
- бурсит участка возле седалищного бугра («ягодица ткача»);
- задний бурсит ахиллова (пяточного) сухожилия;
- бурсит тазобедренного сустава;
- плечелопаточный (поддельтовидный) бурсит.
- септический (инфицированный) бурсит появляется из-за бактериального заражения, чаще вызванного золотистым стафилококком (порядка 80% случаев), стрептококками, гонококками, пневмококками, туберкулезной или кишечной палочкой и др.;
- асептический (неинфицированный) бурсит развивается из-за неинфекционных причин.
- серозный – асептический воспалительный процесс, при котором в сумке образуется плазма с примесью небольшого количества форменных элементов крови;
- геморрагический – большое количество эритроцитов в экссудате;
- гнойный – в полости сумки присутствуют болезнетворные микроорганизмы и разрушенные клетки, вызывающие образование гноя.
Пациенты с острым бурситом обычно жалуются на боль, локализованную в месте синовиальной сумки, особенно при движении.
Если бурса расположена поверхностно, могут наблюдаться отек и эритема (покраснение).
В число основных признаков бурсита входят:
- боль в пораженном суставе, усиливающаяся при движении или давлении на сустав;
- округлая припухлость упругого типа в месте воспаления;
- отклонение, колебание отека при надавливании (подтверждает скопление выпота);
- ограничение движения в полном объеме или частично;
- локальное повышение температуры кожи над суставом и покраснение;
- слабость, повышенное потоотделение;
- иногда воспаление сопровождается местным целлюлитом.
При гнойных бурситах местные симптомы сочетаются с картиной общей интоксикации. Возможно повышение температуры до фебрильных значений, слабость, вялость, головная боль и озноб.
Септический бурсит чаще всего наблюдается в области коленного сустава и локтевого отростка по причине поверхностного размещения бурсы.
Диагностика бурсита
Для постановки диагноза в первую очередь назначают рентгенографическое исследование пораженного сустава:
-
рентгенография плечевого/локтевого, лучезапястного, коленного, голеностопного сустава;
Рентгенологические исследования суставов предназначены для поиска травм и других патологических изменений.
Бурсит – воспалительное заболевание, поражающее одну из синовиальных сумок или одновременно несколько, и сопровождающееся болью при пальпации, отеком с четкими границами и местным повышением температуры. Причиной патологии могут стать сильные нагрузки, открытые и закрытые травмы. Важно вовремя начать лечение, чтобы избежать опасных осложнений.
Симптомы бурсита
Бурсит коленного сустава характеризуется такими симптомами:
- нарастающий болевой синдром;
- отечность коленной чашечки;
- скованность движений при усиленных физических нагрузках;
- боль при касании коленной чашечки;
- болевые ощущения при ходьбе по наклонной поверхности;
- покраснение;
- местное повышение температуры.
Боль может усиливаться при скрещивании нижних конечностей и длительном пребывании в одном положении. Также пациент жалуется на нарушение сна. В зависимости от тяжести патологии болезненные ощущения ярче проявляются в ночное время суток, поэтому больные вынуждены класть между бедрами или коленями подушку для снижения болевого синдрома.
При остром бурсите наблюдается ограничение движений сустава, общая слабость и повышение температуры тела, упругая и болезненная припухлость в области сумки, развивается гнойный процесс.
При хроническом течении заболевания в области сумки ощущается мягкая припухлость округлой формы. Отека, боли и покраснений тканей нет. При травме ноги или ослабленном иммунитете возникает рецидив.
Бурсит локтевого сустава сопровождается несколькими симптомами:
- отечность;
- покраснение кожных покровов вокруг локтя;
- повышенная температура тела;
- лихорадочное состояние;
- боль в области локализации воспаления;
- общее ухудшение самочувствия;
- интоксикация организма;
- головная боль;
- нарушенное потоотделение;
- отсутствия аппетита;
- ограниченная подвижность руки;
- увеличение лимфоузлов.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины
Бурсит возникает на фоне следующих причин:
- травма сустава при ударе, падении или ушибе;
- чрезмерные физические нагрузки, приводящие к растяжению связок и сухожилий, повреждение суставной капсулы и синовиальной оболочки. Часто встречается у спортсменов;
- инфекционное воспаление суставной сумки;
- подагра;
- артрит;
- аутоиммунные нарушения с поражением синовиальной оболочки;
- попадание в организм стрептококков и стафилококков;
- микротравмы.
Разновидности бурсита
Врачи выделяют 3 вида бурсита коленного сустава:
- надколенный – воспалительный процесс охватывает коленную чашечку сверху. Развивается у людей, находящихся длительное время на коленях, и при травмах;
- подколенный – воспаление подколенной сумки, возникающая при повреждении связок и суставной капсулы;
- киста Бейкера – опухолевидное образование в подколенной ямке, появляющееся у женщин с лишним весом.
Бурсит бывает острой формы с ярко выраженной клинической картиной и хронической, которая характеризуется вялым течением. У пациента наблюдаются периоды ремиссии и обострения.
В зависимости от присутствия инфекции болезнь бывает 2 видов:
- гнойный – воспалительный процесс вызывается микробами, попадающими в сумку при сильных травмах, пункции сустава или сепсисе;
- серозный – полость заполнена светло-желтым экссудатом с множеством микробов.
Если в экссудате находится волокно фибрина, то такой бурсит врачи называют фибринозным.
Диагностика
В первую очередь чтобы поставить диагноз, врач проводит осмотр с пальпацией. В некоторых случаях может потребоваться МРТ коленного сустава. Для уточнения диагноза следует сдать компьютерную томографию и артрографию. При подозрении на гнойный бурсит больной должен сдать общий анализ крови и мочи, пункцию бурсы для определения характера возбудителя и правильного подбора антибактериальной терапии.
Для диагностики бурсита в сети клиник ЦМРТ используют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если вы заметили симптомы, характерные для заболевания, обратитесь к травматологу или хирургу. Важно не затягивать с визитом к врачу, чтобы болезнь не развилась до осложненной гнойной или хронической формы.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение бурсита
Если бурсит имеет инфекционный характер, врач назначает антибактериальные препараты. При неспецифических бурситах эффективно применять нестероидные противовоспалительные средства. Они снимают воспаление, отек ткани, избавиться от болевых ощущений и гипертермии. Их можно использовать в различных формах – капсулы, внутримышечные инъекции, мази, таблетки и гели.
При диагностировании бурсита локтевого сустава пациенту накладывают поддерживающую повязку для иммобилизации сустава и уменьшения выраженности боли. Для снятия отека эффективно делать компрессы.
Облегчить состояние пациента поможет мануальная терапия. Хорошо себя зарекомендовали иглоукалывание, массаж, электрофорез и растяжка. Для уменьшения отека и обезболивания назначают лазеротерапию. При правильно подобранном курсе лечения болезнь излечивается через несколько недель. При хроническом бурсите больному назначают инъекции кортикостероидов. В период восстановления рекомендуются аппликации с парафином и лечебная гимнастика. Если у пациента выявлены небольшие гнойные очаги, то врач проводит лучевую терапию.
Что такое пяточный бурсит?
Ахиллово сухожилие - самое большое сухожилие в теле человека. Это анатомическое образование, которое прикрепляет икроножные мышцы к пяточной кости, особо уязвимо для травм из-за ограниченного кровоснабжения и комбинации сил, воздействующих на сухожилие.
Пяточный бурсит, или ахиллобурсит - болезненное воспаление плоской наполненной жидкостью сумки (бурсы), которая обеспечивает амортизацию и снижает трение в областях, где кожа, мышцы, сухожилия и связки трутся о кости при движении.
Воспаление может развиваться в бурсе между кожей задней части пятки и ахилловым сухожилием - это, так называемый, задний пяточный бурсит, или перед местом прикрепления ахиллова сухожилия к пяточной кости - передний бурсит.
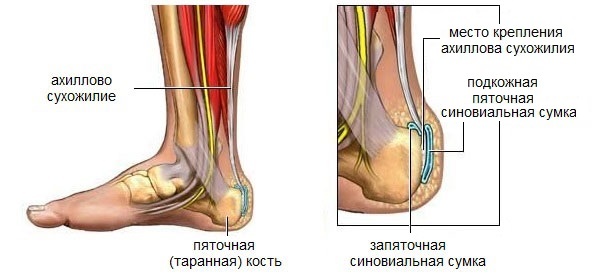
О причинах патологии и о том, как лечить бурсит пятки вы узнаете из этой статьи.
Рис. 1 Ахиллово сухожилие
Причины бурсита пятки
Пяточный бурсит возникает в результате падения или ушиба, или имеет постепенное начало из-за повторяющихся травм бурсы при обычной физической активности - беге, а также в результате чрезмерной нагрузки.
Причины бурсита пятки:
- Перетренированность у спортсменов. Чаще всего бурсит развивается у легкоатлетов при чрезмерном увеличении дистанции бега или интенсивности тренировок.1
- Тесная или плохо сидящая обувь - создает чрезмерное давление на заднюю часть пятки.
- Деформация Хаглунда (костный нарост на задней части пяточной кости).
- Изменение оси сустава. Смещение оси подтаранного сустава (с точки зрения его отклонения от вертикальной оси) по отношению к ахиллову сухожилию может привести к асимметричной силовой нагрузке на сухожилие, нарушающей нормальную биомеханику сустава, что создает предпосылки для воспаления бурсы.3
- Сопутствующие заболевания. Системные болезни, сопровождающиеся поражением суставов, такие как подагра, ревматоидный артрит, серонегативные спондилоартропатии, способствуют развитию воспаления и в окружающих сустав тканях.
Обувь, которая резко сужается внутрь к задней части пятки - например, туфли на высоком каблуке или туфли-лодочки, также провоцирует или ухудшает деформацию Хаглунда, что способствует развитию заднего бурсита ахиллова сухожилия.
Факторы, предрасполагающие к развитию ахиллобурсита:
- плохая гибкость (особенно икроножных мышц)
- мышечная слабость
- тугоподвижность суставов, особенно голеностопного, подтаранного или суставов стопы
- костные аномалии пяточной кости
- не соответствующая уровню физической подготовки человека или чрезмерная тренировка
- недостаточная разминка или периоды восстановления после занятий спортом
- неадекватная реабилитация после перенесенной ранее травмы ахиллова сухожилия
- нарушения равновесия или стабильности позвоночника
- лишний вес
Симптомы бурсита пятки
Боль. Наиболее частый симптом пяточного бурсита - боль вокруг места прикрепления ахиллова сухожилия к кости. С началом нагрузки на ногу, такой, как ходьба или бег, зона воспаления начинает болеть, но симптом уменьшается по мере продолжения нагрузки.
Нарушения ходьбы. Часто присоединяется хромота, а ношение обуви со временем может становиться все более болезненным.
Внешние признаки. В зоне воспаления образуется значительная припухлость и покраснение.
Дополнительные симптомы могут включать:
- скованность голеностопного сустава
- мышечный спазм
- проблемы с равновесием
- уменьшенный диапазон движения в стопе
Если бурсит развивается из-за других заболеваний, симптомы появляются постепенно. В задней части пятки нарастает боль, отек и повышение температуры над местом поражения. Становится трудно ходить и носить обувь. На тыльной стороне образуется слегка красное опухшее болезненное пятно. При увеличении воспаленной сумки припухлость распространяется и сбоку по обеим сторонам пятки.
Диагностика
Диагностика основывается, как правило, на сборе анамнеза и осмотре врача.
Анамнез. Факты, которые важны при постановке диагноза пяточного бурсита, это:
- Характеристики обуви - например, ношение туфель на высоком каблуке или плотной спортивной обуви.
- Любые недавние изменения в обуви - новая спортивная обувь, переход от плоской подошвы к высоким каблукам или от кроссовок к спортивным балеткам или бутсам.
- Односторонний или двусторонний процесс - основное хроническое заболевание с артритом обычно протекает с бурситом пятки левой ноги и одновременно правой, тогда как изолированный бурсит чаще односторонний.
- Особенности физической активности - расстояния, виды нагрузок, периодичность занятий спортом.
Лабораторные анализы. Если бурсит нельзя объяснить местными факторами, например, плохо сидящей обувью или частым бегом, или если есть системные признаки ревматологических поражений, применяются специальные исследования, такие как определение в крови:
- уровня мочевой кислоты (подагра)
- ревматоидного фактора (ревматоидный артрит)
- скорости оседания эритроцитов (СОЭ) и С-реактивного белка - при других воспалительных поражениях суставов.
Методы визуализации
- Рентгенография используется для подтверждения диагноза, а также для выявления переломов, деформаций костей, остеопороза.
- Магнитно-резонансная томография - иногда применяется для определения, находится ли воспаление в подкожном пространстве, подсухожильной бурсе или же в самом сухожилии, однако рутинно этот метод обследования обычно не назначается.
- Ультразвуковое исследование бурсы - может быть потенциально полезным инструментом для диагностики патологии ахиллова сухожилия.
К какому врачу обратиться
Обычно с первичными жалобами пациенты обращаются к ортопеду-травматологу, хирургу или ревматологу. Врач, заподозрив пяточный бурсит или его вторичную природу, назначит дополнительное обследование и направит на консультацию к смежным специалистам.
Оценка состояния пациента с пяточным бурситом проводится каждые 4-6 недель, пока симптомы полностью не исчезнут или не будут находиться под адекватным контролем.
Основные методы лечения
Острая фаза заболевания
- Устранение раздражающего фактора - замена обуви, функциональный покой.
- Холод на область задней части пятки и голеностопного сустава и контрастные ванночки - несколько раз в день по 15-20 минут.
- Постепенное прогрессивное растяжение ахиллова сухожилия - может помочь уменьшить сдавление сумки.
- Прием нестероидных противовоспалительных средств уменьшает отек, воспаление и боль.
- Инъекции кортикостероидов в область бурсы применяются для устранения воспалительного процесса, но имеют риск спровоцировать разрыв ахиллова сухожилия.
- Микротоки на область воспаления.
Упражнения на растяжение
Упражнения на растяжение ахиллова сухожилия выполняются при установке пораженной ступни на пол и наклоне вперед к стене до тех пор, пока не почувствуется легкое натяжение по задней поверхности пятки и голеностопного сустава.
Растяжка сохраняется в течение 20-60 секунд, затем следует расслабление.
Для получения максимальной пользы от программы лечебно-восстановительной физкультуры, следует повторять несколько растяжек за 1 подход несколько раз в день. При этом нужно избегать баллистических (резких, с подергиваниями) растяжек, чтобы не спровоцировать клиническое обострение.
Если человеку, и особенно спортсмену, приходится снижать уровень активности на фоне лечения бурсита, стоит рассмотреть альтернативные виды занятий для поддержания спортивной формы, такие как плавание, аквааэробика и другие водные упражнения.
Фаза восстановления
На этапе восстановительного лечения следует продолжать физиотерапию и физические упражнения с постепенным увеличением активности.
Частичная иммобилизации в деротационном сапоге или гипсе на 4-6 недель возможна, если симптомы устойчивы к другим видам лечения.
Хирургическое лечение
Хирургического вмешательства применяется при значительном сохранении или прогрессировании симптомов пяточного бурсита, несмотря на консервативную терапию.
Хирургические методы включают:
- Удаление деформации Хаглунда
- (например, удаление заднего верхнего выступа пяточной кости)
- Удаление воспаленной бурсы
- Удаление ахиллова сухожилия
- Сшивание разрыва или отрыва ахиллова сухожилия
- Эндоскопическое удаление воспаленной бурсальной ткани и резекция выступающей кости.
Последствия и прогноз
Хроническая боль. Боль в задней части пятки при бурсите может стать хронической и прогрессирующей, что приведет к хромоте - “анталгической походке” - и снижению спортивных результатов.
Повреждение сухожилия. Разрыв ахиллова сухожилия может быть вторичным по отношению к хроническому воспалению и/или вследствие инъекции кортикостероидов.
У большинства пациентов с пяточным бурситом сочетание местного лечения, прием противовоспалительных и обезболивающих препаратов, упражнения для растяжения ахиллова сухожилия и модификации обуви оказывается достаточным для устранения обострений бурсита.
В целом, у пациентов со стойкими симптомами, не поддающимися лечению консервативными методами, хирургическая коррекция является эффективным решением проблемы.
Спортсмены с пяточным бурситом могут вернутся без ограничений к занятиям своими видами спорта после того, как будет очевидно:
Бурсит голеностопного сустава — воспаление суставных сумок, которые располагаются в местах крепления связок и сухожилий. Заболевание может протекать с неспецифическим или специфическим воспалением, например, сифилитическим или туберкулёзным. Проблема развивается, если у пациента есть врожденные патологии строения стопы, он регулярно носит тяжести или занимается спортом, страдает от заболеваний суставов. Чтобы выявить и вылечить бурсит, запишитесь на консультацию к ревматологу.
Причины бурсита голеностопного сустава
Суставные сумки голеностопа чаще всего воспаляются из-за следующих факторов:
- врожденных патологий строения стопы;
- травм, ношения тяжестей, чрезмерных нагрузок во время занятий спортом;
- сбоев обмена веществ, сахарного диабета, ожирения;
- артритов, артрозов и других болезней суставов;
- тяжёлых инфекций в организме, в том числе спровоцированных специфической микрофлорой;
- воздействия холода или вибрации, например, на производстве.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Симптомы бурсита пальцев ног
Для заболевания характерны стандартные признаки воспалительного процесса:
- боль, которая становится сильнее при пальпации и во время ходьбы;
- отёчность поражённой области;
- локальное повышение температуры и краснота кожи.
Все это приводит к проблемам с ходьбой, нарушению походки, невозможности долго находиться на ногах.
Как диагностировать
Выявить бурсит можно по характерному месту локализации припухлости и покраснения. Чтобы подтвердить диагноз, врач ЦМРТ проводит визуальный осмотр и пальпацию, рекомендует пройти следующие обследования:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
При боли в голеностопе не откладывайте визит к ортопеду. При выявлении бурсита врач назначит лечение сам или привлечёт к терапии ревматолога.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в пятке: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боль в пяточной области не только вызывает дискомфорт, но и лишает человека возможности долго стоять и нормально передвигаться. Боль обычно возникает вследствие воспалительных изменений тканей, окружающих пяточную кость, и часто носит длительный и рецидивирующий характер. Пяточная кость – наиболее крупная из всех костей стопы, и на нее приходится наибольшая нагрузка при ходьбе.
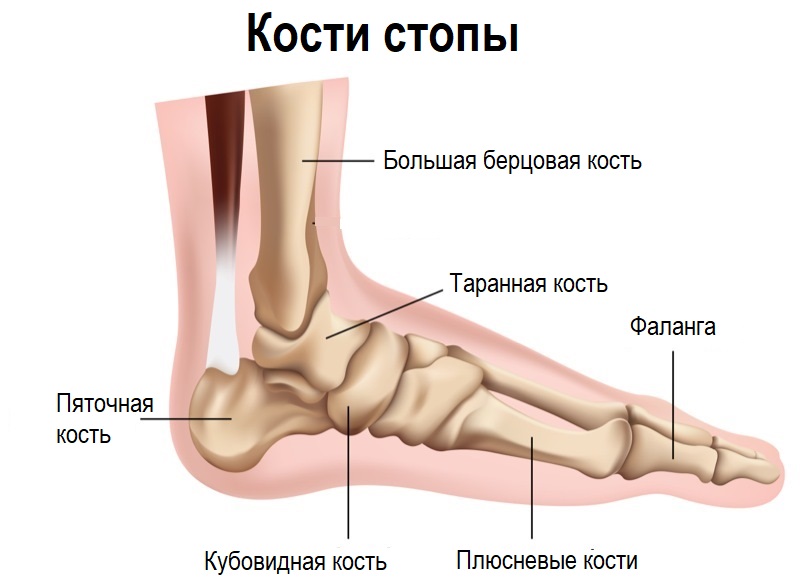
Разновидности боли в пятке
В зависимости от заболевания, которое сопровождается болью в пятке, характер болевого синдрома будет различаться. Возможна острая боль, возникающая при ходьбе и в положении стоя. Боль может появляться утром, когда человек встает после сна, затем она уменьшаться или проходить совсем. В других случаях боль в пятке носит ноющий характер и не связана с нагрузкой на ногу. При ряде заболеваний боль беспокоит не только при ходьбе, но и ночью, в покое. Иногда вместе с болью ощущается онемение, покалывания и «мурашки», кожа может краснеть, появляются отеки.
Боль может усиливаться при разгибании стопы, а в некоторых случаях вызывает ограничение подвижности в голеностопном суставе.
Возможные причины боли в пятке
Причины боли в пятке можно разделить на физиологические и патологические. К первым относится перенапряжение стопы из-за ношения неудобной обуви или обуви с плоской подошвой и без супинатора, из-за длительного стояния, из-за повышенной нагрузки на стопу во время беременности или при быстром наборе веса.
Патологическими причинами служат различные заболевания и травмы.
Тендинит ахиллова сухожилия и подошвенный фасцит (пяточная шпора). При физических нагрузках и перерастяжении сухожилий, прикрепленных к пяточной кости, возникает их воспаление, которое проявляется болью в пятке и в области сухожилия при физических нагрузках, локальным отеком по задней стороне пятки, чувством слабости в голеностопном суставе. Сгибание и разгибание стопы болезненно. Тендинит ахиллова сухожилия (ахиллодиния) часто бывает следствием спондилоартрита (заболевания межпозвоночных дисков), гипермобильности суставов (наследственного заболевания или предрасположенности), плоскостопия, укорочения одной из нижних конечностей вследствие перекоса таза при межпозвоночных грыжах.
Подошвенный фасциит, или пяточная шпора, также характеризуется воспалением подошвенного связочного аппарата. Следствие этого процесса – формирование пяточной шпоры, то есть краевых костных разрастаний (остеофитов). Пациенты отмечают боль при ходьбе и стоянии по всей подошвенной поверхности стопы.
Тарзальный туннельный синдром характеризуется поражением волокон большеберцового нерва вследствие его сдавления между связками голеностопа при травмах, костных разрастаниях и опухолях мягких тканей. Синдром сопровождается жгучей болью и покалыванием в области пятки, а иногда и всей подошвы. Боль усиливается при разгибании стопы. Возможно изменение чувствительности кожи в области подошвы. При тарзальном туннельном синдроме часто нарушаются функции стопы и походка.
Травматические повреждения пяточной кости (ушиб, трещина, перелом). Травма пяточной кости чаще возникает при падении или прыжка с высоты в вертикальном положении. Сильный удар приводит к ушибу или нарушению целостности кости (часто сочетается с переломами других костей нижних конечностей) и вызывает резкую боль, невозможность опоры на пятку, отек, который охватывает стопу и нижнюю часть голени.
Повреждение пяточной кости редко сопровождается внешним нарушением целостности мягких тканей, чаще отмечаются гематомы на боковых поверхностях стопы.
Ахиллобурсит - заболевание характеризуется воспалением синовиальной сумки, которая располагается между пяточным сухожилием и пяточной костью, и проявляется болью внизу и сзади пятки, в месте прикрепления ахиллова сухожилия к пяточному бугру, покраснением и отеком в области пяточного бугра, а также частичным ограничением подвижности стопы. Причинами ахиллобурсита могут быть травматические повреждения вследствие ношения тесной обуви, избыточные физические нагрузки на голеностопный сустав, деформация Хаглунда. Реже заболевание обусловливают метаболические и гормональные нарушения, аллергические реакции, аутоиммунные заболевания, инфекции.
Реактивный артрит - артрит суставов, частью которых является пяточная кость (сочленения пяточной кости с костями предплюсны – таранной и ладьевидной).
Болезнь развивается как следствие перенесенных инфекционных заболеваний (чаще всего – урогенитальных).
Болевой синдром появляется через две недели – месяц после перенесенной инфекции. Выраженная боль чувствуется не только при нагрузке, но и в покое. Могут поражаться обе пятки, отмечаются припухлость и покраснение.
Инфекционные заболевания (туберкулез, гонококковая инфекция, остеомиелит пяточной кости) – довольно редкая причина возникновения боли в пятке. Микобактерии туберкулеза и гонококки могут развиваться в губчатых костях и эпифизах трубчатых костей, что приводит к их локальной деструкции. Процесс сопровождается болью, отеком в области голеностопного сустава и покраснением. Нарушается подвижность стопы.
Деформация Хаглунда - окостенение пяточной кости, при котором происходит костно- хрящевое разрастание в области пяточного бугра, сопровождающееся появлением нароста (остеофита) в области прикрепления ахиллова сухожилия. К такой патологии могут приводить высокий свод или плосковальгусная деформация стопы (сочетание плоскостопия и вальгусной деформации стопы – отклонения большого пальца в сторону остальных пальцев), снижение эластичности сухожилий.
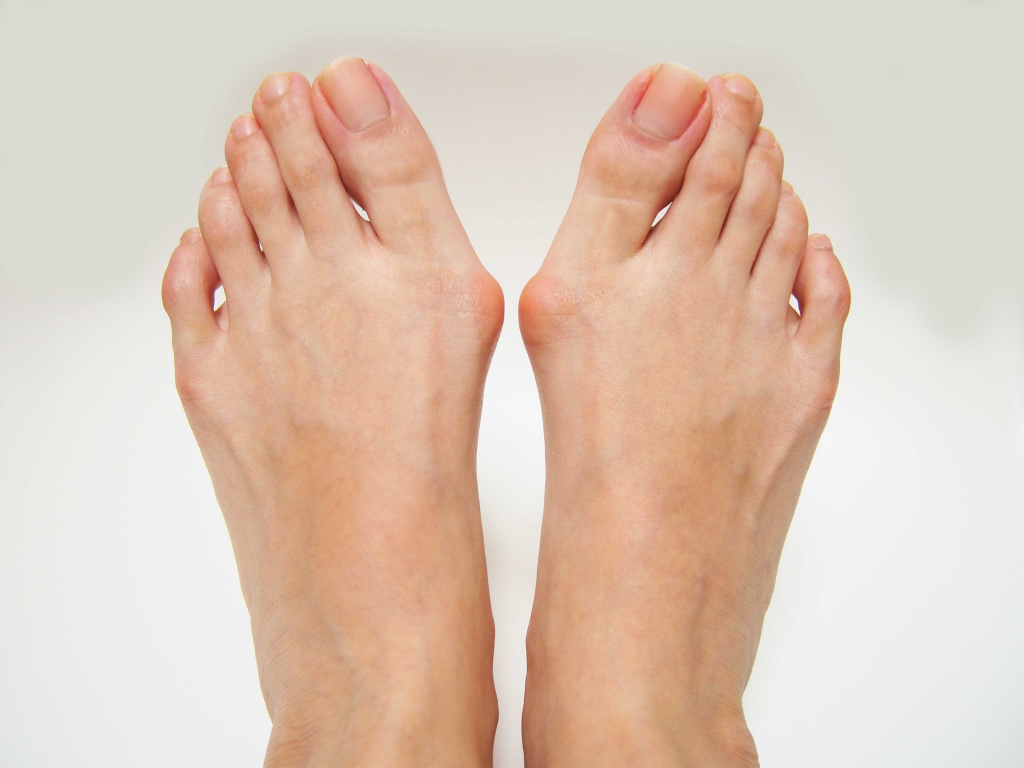
Вальгусная деформация обеих стоп
Постоянное трение ахиллова сухожилия приводит к развитию воспалительного процесса и изменению хряща, иногда с образованием острых шипов. Пациенты могут заметить твердый выступ на задней поверхности пятки. Функция стопы, как правило, не нарушается, но воспаление суставной сумки и оболочки сухожилия приводит к болевому синдрому при ходьбе, а иногда и в покое.
Заболевание чаще отмечается у женщин молодого возраста из-за ношения неудобной обуви на высоких каблуках.
Эпифизит пяточной кости - это заболевание развивается у детей в возрасте 8–15 лет из-за нарушения процессов оссификации (окостенения) пяточной кости. В норме пяточная кость формируется в результате деятельности двух центров окостенения. Один из них функционирует с рождения ребенка, другой – примерно с 8 лет. Между центрами окостенения располагается хрящевая ткань, которая со временем преобразуется в костную. В случае перегрузки хрящевой ткани между этими двумя участками возможна деградация хряща или частичный разрыв, что сопровождается воспалением и болью на задней и боковой поверхности пятки, усиливающейся при нагрузке. Наблюдается ограничение амплитуды движения, а при разрыве хряща – отек и покраснение.
Остеохондропатия апофиза бугра пяточной кости, или болезнь Хаглунда–Шинца - заболевание характеризуется асептическим (неинфекционным) омертвением бугра пяточной кости, которое возникает из-за ее травмы, ношения неудобной обуви, вследствие наследственной предрасположенности и нарушения гормонального баланса. Прикрепленные к бугру сухожилия при перенапряжении постоянно травмируют кость, что вызывает боль и отек, которые усиливаются после нагрузки и при разгибании стопы. Над пяточным бугром можно увидеть припухлость. Замечено, что болезнь Хаглунда–Шинца чаще встречается у девочек в возрасте 12–16 лет.
Боль в пятке могут причинять дерматологические и сосудистые патологии, которые диагностируются у больных сахарным диабетом (трофические язвы при синдроме диабетической стопы), при варикозном расширении вен, тромбофлебите. Пациенты испытывают незначительную дергающую, тянущую боль, быструю утомляемость. Наблюдаются отеки стоп, перемежающаяся хромота.
К каким врачам обращаться при боли в пятке
При боли в пятке, особенно в случае травмы, рекомендуется обратиться к травматологу-ортопеду. В некоторых случаях требуется консультация инфекциониста и других специалистов для определения заболеваний, которые вызвали появление боли.
Диагностика и обследования при боли в пятке
При появлении боли в области пятки необходимы тщательный сбор анамнеза и инструментальные исследования. В первую очередь назначают клинический анализ крови, а также анализы на инфекционные заболевания – хламидийную и гонококковую инфекции, туберкулез.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

