Какой клещ проделывает в коже человека короткие
Обновлено: 30.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
Классификация заболевания
Демодекоз относится к группе паразитарных заболеваний кожи. Различают две клинические формы – первичный и вторичный демодекоз. При внезапном всплеске размножения клещей (более 5 особей на 1 см 2 кожи), отсутствии сопутствующих дерматитов (акне, розацеа, себореи) и успешном излечении после терапии с использованием противопаразитарных средств ставят диагноз «первичный демодекоз». Как правило, заболевание отмечают у пациентов старше 40 лет.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
При локализации клеща на коже век на краю ресниц и вокруг них образуются чешуйки и своеобразный «воротничок». Больной жалуется на зуд, усиливающийся под воздействием тепла и УФ-лучей, ощущение инородного тела в глазах, усталость глаз, чувство жжения. В углах глаз скапливается вязкое и клейкое отделяемое, особенно по утрам. Кожа становится сухой и истонченной, а пораженные демодекозом участки утолщаются и покрываются мокнущими корками.
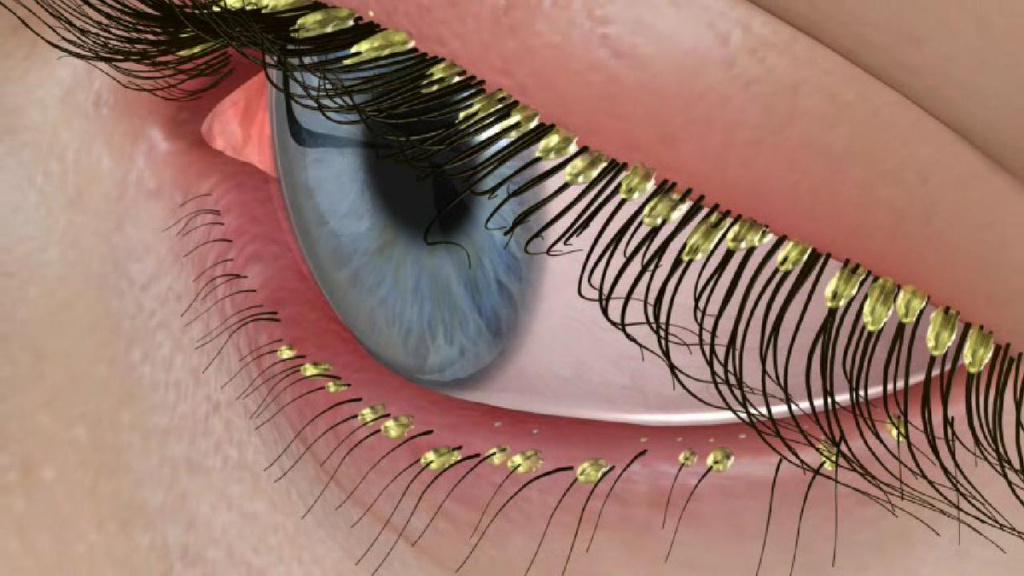
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
Диагностика демодекоза
Выявить демодекоз можно лишь по совокупности клинических признаков и с помощью лабораторной диагностики. Кожные проявления при демодекозе могут существенно варьироваться, «маскируясь» под другие заболевания, что затрудняет постановку диагноза. Так, при акнеформном демодекозе папулы и пустулы напоминают угревую сыпь, при розацеаподобной форме папулы и пустулы появляются на фоне эритемы, при себорейной форме сыпь покрывается сероватыми корочками.
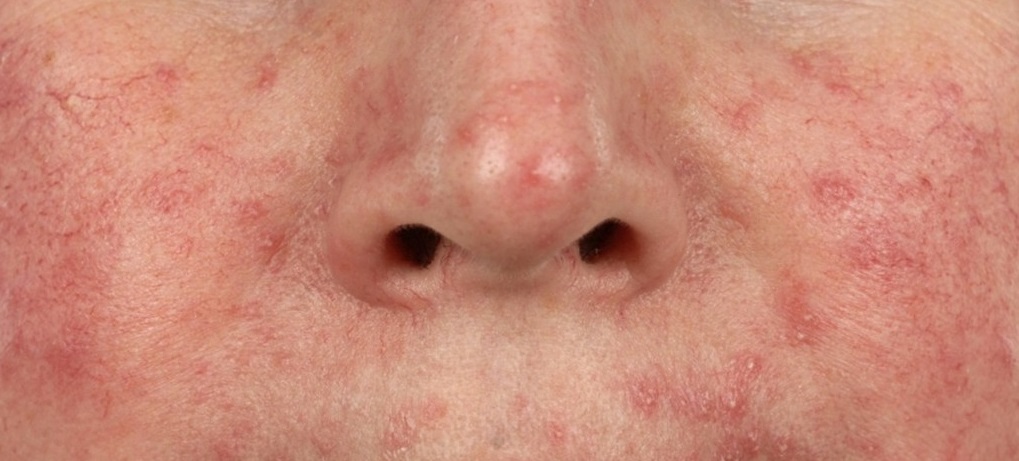
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.
С начала весны и до поздней осени выход на природу может закончиться укусом клеща. В этой статье мы расскажем, как правильно извлечь клеща, что делать с ним, как обработать ранку, каких последствий ждать и что делать, чтобы укус не повторился.
Меня укусил клещ: план действий
Присосавшегося к коже клеща сложно игнорировать. Кроме того, что его укус доставляет боль и дискомфорт, он очень опасен, ведь клещи переносят опасные болезни: вирусный энцефалит, болезнь Лайма, туляремию и другие. В этой статье мы расскажем, как правильно извлечь клеща, что делать с ним, как обработать ранку, каких последствий ждать и что делать, чтобы укус не повторился.
Признаки укуса, как выглядит присосавшийся клещ
Момент укуса клеща мы чаще всего не ощущаем. Он безболезненный, так как клещ выделяет в ранку обезболивающее вещество. Поэтому обычно единственные признаки укуса, которые можно заметить – это сам кровосос (рис. 1) или участок, куда он впился. Иногда укушенные чувствуют боль и трудности с дыханием, у некоторых появляется сыпь или волдыри.
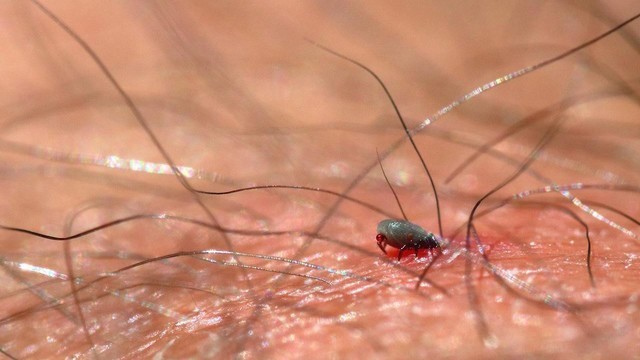
Рисунок 1. Присосавшийся клещ. Чем дольше клещ питается кровью, тем сильнее он набухает и выше вероятность заразиться опасной инфекцией. Источник: СС0 Public Domain
Где искать клеща?
Клещи присасываются там, где их сложно заметить и где кожа тоньше. После прогулки на природе во время сезона клещей обязательно осматривайте себя, особое внимание уделяя:
- областям, покрытым волосами,
- зоне за ушами,
- подмышечным впадинам,
- области живота,
- внутренней поверхности бедер,
- области под коленями.
После того как клещ отвалился, место его присасывания слабо кровоточит, постепенно превращаясь в округлое красное пятнышко. Оно увеличивается в размерах и зудит. По мере его расширения картина меняется. Центр укуса становится ярко-красным или синюшным, вокруг него из-за воспаления образуется красное пятно.
При обнаружении паразита нужно как можно быстрее удалить его и обратиться к врачу. В поликлинику стоит сходить и при обнаружении подозрительной ранки на коже.
Как достать клеща и чем обработать место укуса
Если присосался клещ, лучше всего как можно скорее обратиться к врачу. Он профессионально снимет клеща и обработает ранку. Однако долгий поиск специалиста может увеличить вероятность передачи от клеща различных инфекций. Поэтому зачастую разумнее вытащить клеща самостоятельно сразу же после его обнаружения.
Первым делом следует обработать место укуса любым антисептиком, который есть под рукой. Затем с помощью пинцета или крепкой нитки захватите клеща как можно ближе к поверхности кожи. Это нужно для того, чтобы вытащить всего клеща вместе с ротовым аппаратом. Извлекать клеща нужно с равномерным умеренным усилием строго вертикально, без резких движений и выкручиваний (рис. 2). Достав клеща, снова обработайте след от укуса антисептиком.
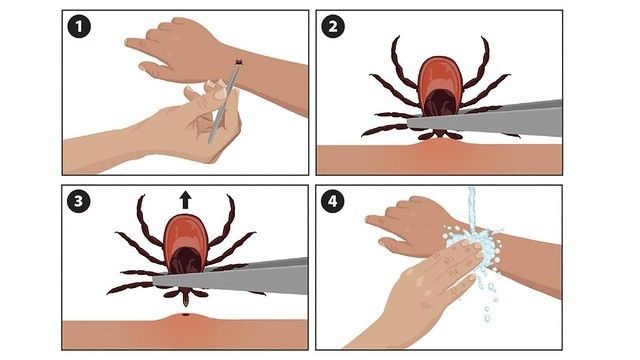
Рисунок 2. Извлечение клеща из раны. 1 – Обработайте ранку с клещом антисептиком, возьмите пинцет. 2 – Крепко захватите клеща пинцетом или ниткой. 3 – Аккуратно тяните клеща вверх, постарайтесь, чтобы клещ вышел из кожи целиком. 4 – Вымойте с мылом руки и место укуса, используйте антисептик. Источник: cdc.gov
Старайтесь не повредить клеща, пока достаете его из тела. Если в ранке все же остались его фрагменты – не пугайтесь. Через некоторое время остатки членистоногого выйдут из кожи самостоятельно.
Если пинцета не нашлось, можно попробовать достать клеща пальцами, однако голыми руками клеща лучше не раздавливать. Чтобы защитить кожу, возьмите бинт или наденьте резиновые перчатки. Можно предварительно обернуть клеща марлей. После того, как клещ извлечен, не забудьте вымыть руки с мылом, можно протереть руки спиртом.
Важно! Некоторые люди уверены, что клещ сам вылезет из раны, если полить его растительным маслом или другим жиром. Клещу просто будет нечем дышать. Однако врачи не советуют применять такой метод. Из-за закупорки дыхательных путей клещ может погибнуть, перед этим выделив в рану вещества, возможно, содержащие возбудителя болезни. Подожженная спичка также бесполезна, она лишь заставит клеща зарыться глубже.
К сожалению, если вы не были привиты, после укуса предотвратить болезнь уже нельзя. В качестве профилактики боррелиоза в случае, если клещ был раздут от крови и есть подозрение, что он пробыл на теле хотя бы 24 часа, взрослым и детям старше 8 лет врачи советуют принять 4,4 мг/кг, но не более 200 мг доксициклина.
Что делать с клещом
Методы диагностики инфекций, переносчиками которых являются клещи, включают исследование клеща на наличие возбудителей (клещевого энцефалита, боррелиоза).
Извлеченного в домашних условиях клеща можно сохранить на случай, если врач попросит его для исследования. В этом случае положите клеща в стеклянную емкость с крышкой и поместите в нее влажную ватку, чтобы создать повышенную влажность. Емкость поставьте в холодильник.

Фото: motorolka / Depositphotos
Важно! Не переживайте, если клеща не удалось сохранить. Постконтактная профилактика в случае нахождения у клеща инфекции возможна только для боррелиоза, однако она показана всем пациентам вне зависимости от результата «диспансеризации» клеща при условии, что клещ находился на теле более 36 часов (это время, необходимое для передачи инфекции).
Лаборатории для исследования клещей на наличие вируса энцефалита есть только в областных Центрах гигиены и эпидемиологии. Адрес областного Центра подскажет врач поликлиники. В случае необходимости везти туда клеща вам придется самостоятельно в емкости со льдом. Если вы сначала обратитесь в поликлинику и возьмете направление в Центр, для вас анализ будет бесплатным. Если же поедете без направления, за исследование придется заплатить.
В лаборатории Центра гигиены и эпидемиологии определяют наличие вируса энцефалита и возбудителя клещевого боррелиоза в содержимом клеща. Анализ очень точный. Он позволяет выявить ДНК или РНК возбудителей. Если возбудителей не выявят, вы можете быть спокойны. Если же возбудители будут обнаружены, придется пройти исследование крови. Оно покажет, произошло ли заражение после контакта с насекомым.
К какому врачу и в какие сроки обратиться?
После укуса постарайтесь как можно скорее обратиться в поликлинику к своему участковому терапевту. Обычно врачи не назначают никаких анализов, если у пациента нет тревожных симптомов. В течение 1-2 месяцев вам нужно будет тщательно следить за собственным здоровьем, чтобы уведомить врача о возможном недомогании. Оно может свидетельствовать о заражении какой-либо инфекцией.
Какие анализы сдать?
Сразу после укуса никакие анализы не помогут выявить наличие заражения клещевой инфекцией. Выявить ДНК или РНК возбудителя болезни можно лишь через 10 дней, а антитела к возбудителям начинают вырабатываться в организме через 10-14 дней после укуса.
Наблюдаться у врача и сдать анализ крови следует в случае если:
- укус произошел в местности, где распространены заболевания клещевыми инфекциями,
- исследование клеща подтвердило, что он заразен,
- у человека обнаруживаются симптомы заболевания, передающегося через укусы клещей.
Какими инфекциями можно заразиться от клеща?
Укус клеща может стать причиной заражения:
- клещевым энцефалитом,
- клещевым боррелиозом (болезнь Лайма),
- туляремией,
- бабезиозом,
- моноцитарным эрлихиозом,
- клещевым сыпным тифом,
- лихорадкой Ку,
- пятнистой лихорадкой,
- геморрагическими лихорадками и др.
В России наиболее распространены боррелиоз и клещевой энцефалит . Пик заболеваемости наблюдают весной и летом. Остальные инфекции встречаются гораздо реже. В таблице 1 собрана краткая информация о некоторых из перечисленных инфекций.
Основные тревожные симптомы, характерные для клещевых инфекций, включают:
- сонливость и слабость,
- повышение температуры,
- озноб,
- головную боль,
- боль в суставах и мышцах.
Для клещевого энцефалита характерна боязнь света и мышечная слабость, а для боррелиоза - напряженность в мышцах шеи, лицевой паралич, воспаление суставов и лимфатических узлов. Еще один явный симптом болезни Лайма - мигрирующая эритема. Это красное пятно в месте укуса клеща, кольцом расходящееся на коже.
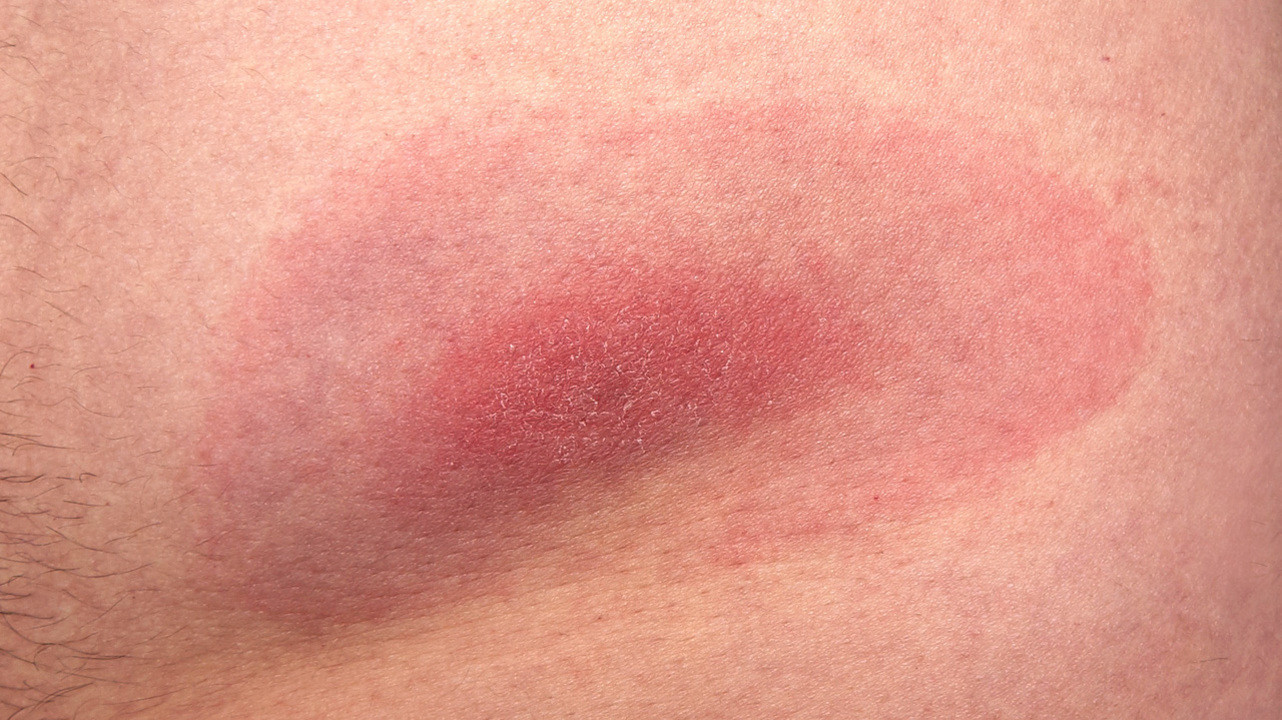
Одним из признаков болезни Лайма является мигрирующая эритема на месте присасывания клеща. Фото: DennisJacobsen / Depositphotos
При туляремии и эрлихиозе часто наблюдаются расстройства пищеварения (тошнота, рвота), а бабезиоз и Лихорадка Ку могут сопровождаться сухим кашлем.
Что делать, если обнаружили у себя симптомы
При обнаружении любых подозрительных симптомов нужно немедленно обратиться к врачу. В настоящее время эффективность постконтактной профилактики доказана только для боррелиоза (однократный прием доксициклина), однако вовремя начатое лечение помогает избежать многих осложнений.
Что будет, если не обратиться к врачу: осложнения
Игнорирование симптомов может привести к печальным последствиям вплоть до летального исхода. В таблице 1 мы привели основные осложнения, связанные с болезнями, переносимыми клещами.
| Таблица 1. Осложнения, вызываемые клещевыми инфекциями. | |
| Болезнь | Осложнения |
|---|---|
| Клещевой энцефалит | Воспаление вещества головного мозга, нарушения дыхания, поражения кровеносной системы, психические расстройства, параличи, атрофия мышц, смерть |
| Болезнь Лайма (боррелиоз) | Артрит, осложнения со стороны нервной системы |
| Туляремия | При генерализованной форме течения – летальный исход |
| Бабезиоз | Анемия, острая почечная недостаточность |
| Эрлихиоз | Асептический менингит, парез лицевого нерва, поражение печени, острая почечная недостаточность, токсический шок |
| Лихорадка Ку | Пневмония, трахеобронхит |
При обнаружении любых симптомов, приведенных в таблице, нужно немедленно обратиться к врачу. В настоящее время эффективность постконтактной профилактики доказана только для боррелиоза (однократный прием доксициклина), однако вовремя начатое лечение помогает избежать многих осложнений.
Лечение
Лечение всегда зависит от того, какое заболевание настигло укушенного, и как долго оно прогрессировало до того, как человек обратился к врачу и ему был поставлен диагноз.
Как происходит лечение от заболеваний, передающихся клещами?
После того, как диагноз поставлен, лечение назначает врач. При отсутствии тяжелых симптомов прием лекарств осуществляется дома, если же болезнь протекает тяжело, больного направляют в стационар.
Большинство клещевых инфекций излечиваются с помощью антибиотиков, исключением остается энцефалит - самая тяжелая болезнь, которую может передать клещ. Направленной терапии против клещевого вирусного энцефалита пока не существует. Среди поддерживающих средств используют: лекарства, содержащие интерферон и индукторы интерферона, препараты для выведения токсинов из организма, жаропонижающие средства, противовоспалительные препараты.
На нашем сайте вы можете узнать подробнее о протекании и лечении клещевого энцефалита, боррелиоза и туляремии.
Лечатся ли они полностью?
Заболевания, передающиеся клещами, излечиваются, но некоторые их последствия, например стойкие параличи или потеря слуха, вызванные энцефалитом, остаются необратимы. Остаться после лечения на длительный срок могут боли в мышцах и проявления артрита после перенесенного боррелиоза.
Хронической болезнью Лайма некоторые практикующие врачи называют синдром пост-лаймовой болезни. Хотя большинство пациентов с боррелиозом можно вылечить с помощью 2–4-недельного курса антибиотиков, у некоторых пациентов симптомы (боль в суставах, усталость, спутанность мышления) могут наблюдаться и через много лет после перенесенного заболевания. Такое развитие инфекции принято связывать с аутоиммунной реакцией организма.
Сколько времени занимает лечение?
Антибиотикотерапия, направленная на устранение инфекции, длится порядка 7-14 дней. Курс лечения клещевого энцефалита обычно составляет 3-5 недель. После выписки перенесшие энцефалит должны обследоваться с периодичностью 3-6 месяцев в течение 1-3 лет.
Профилактика
Профилактика заболеваний, переносимых клещами, сводится к недопущения укусов, в редких случаях защититься поможет вакцинация.
Как не дать клещам покусать себя?
Отправляясь на природу в сезон клещей, необходимы следующие профилактические меры:
- используйте одежду с длинными рукавами и штанинами, прикрывающую максимально большую площадь тела, лучше, если одежда будет иметь светлую окраску,
- носите головные уборы,
- тщательно осматривайте после прогулки тело и одежду, вычесывайте волосы мелкой расческой,
- осматривайте также питомцев, если они гуляют на улице (собаки часто приносят клещей в дом на шерсти),
- используйте репелленты перед прогулкой в лесу,
- не срывайте ветки и старайтесь не задевать их, поэтому остерегайтесь высокой травы и кустарника, держитесь середины тропы.
Эффективность вакцинации, стоит ли делать?
Обезопасить себя от клещевого энцефалита и туляремии можно, пройдя вакцинацию.
Вакцинация против клещевого энцефалита
В России вакцинация против клещевого энцефалита показана жителям эндемичных по энцефалиту районов. Получить курс прививок следует заранее, минимум за 2 недели до начала сезона активности клещей. Схема вакцинации включает две дозы препарата с интервалом 1-3 месяца между дозами и ревакцинацию через год. Законченный курс гарантирует устойчивый иммунный ответ в течение 3 лет.
Если пропущены сроки вакцинации или неожиданно собрались в опасную зону, можно пройти экстренный курс из 2 доз вакцины с интервалом 2 недели. Ревакцинацию нужно будет пройти также через год.
Согласно проведенным в России исследованиям, частота выработки стойкого иммунитета при вакцинации по традиционной схеме составляет до 91%, а по экстренной схеме – 88%.
Важно! Вакцинация против клещевого энцефалита – самая действенная мера профилактики этого заболевания. Сделать прививку следует всем, кто находится в районе с повышенным риском заражения энцефалитом или планирует пребывание в таком месте.
Вакцинация против туляремии
Против туляремии в нашей стране прививают людей из очагов инфекции и работников опасных профессий, у которых высок риск заражения (например, работников сферы сельского хозяйства). Вакцинация разрешена, начиная с 7 лет.
Для защиты достаточно одной дозы живой вакцины, вводимой накожно или внутрикожно. Ревакцинация проводится каждые 5 лет. Туляремийная вакцина позволяет значительно снижать заболеваемость и облегчает симптомы болезни.
Важно! Перед вакцинацией необходим осмотр врача, у препаратов есть противопоказания к введению. После прививки оставайтесь под наблюдением специалиста не менее получаса на случай внезапной негативной реакции.
Страхование от энцефалита. Стоит ли делать?
Если вы не привиты и при этом по роду своей деятельности часто находитесь в местах обитания клещей, целесообразно заранее заключить договор добровольного медицинского страхования от заболевания клещевым энцефалитом. Это позволит вам в дальнейшем не задумываться о стоимости лечения этого тяжелого заболевания.
Стоимость полиса обычно не превышает 150-300 рублей. Если вы застраховали себя и заболели, денежных выплат вы потребовать не сможете, но страховая компания должна будет оплатить расходы на лечение и реабилитацию. Страховая сумма может составлять от 50 тыс. до 1 млн рублей в зависимости от страховой компании, программы страхования и региона. Именно в пределах этих средств вам и будет оказана необходимая медицинская помощь.
Обычно она включает:
- осмотр пострадавшего и удаление клеща,
- лабораторное исследование клеща на наличие вирусов,
- введение иммуноглобулина при наличии показаний,
- госпитализацию и лечение при возникновении заболевания,
- восстановительную терапию.
Заключение
Укуса клеща лучше не допускать. Эти маленькие членистоногие являются переносчиками большого количества серьезных и иногда опасных для жизни инфекций. Однако, если клещ все-таки укусил, не стоит паниковать: аккуратно извлеките его из раны или отправляйтесь в ближайший медпункт. В течение двух месяцев после укуса тщательно следите за своим самочувствием, в случае недомогания обратитесь к врачу.
Демодекс — паразитический клещ, их насчитывается около 65 видов. Все они живут в подкожном слое, и хозяин даже не замечает этих паразитов. Клещ демодекс один из наиболее мелких представителей типа членистоногих. Он доставляет множество неприятностей своему носителю — угревая сыпь, волдыры, прыщи и многие другие.
Что такое демодекоз
Демодекоз это кожная патология, возникающая из-за проникновения и размножения в протоках желез эпидермиса и слизистых оболочек клеща Demodexа folliculorumа.

Этот паразит имеет микроскопические размеры (до 0,5 мм.) и относится к условно-патогенным, так как обитает примерно на 90% жителей Земли, но болеют демодекозом только 5-10%.
То есть вспышки заболевания возникают не у каждого и провоцируются определёнными факторами (состоянием организма носителя, условиями окружающей среды).
Часто размножение клеща провоцируют:
- хронический стресс, психологические травмы, психоэмоциональное перенапряжение;
- нерациональное питание, с преобладанием углеводной и жирной пищи;
- увлечение загаром и посещением соляриев;
- любовь к банным процедурам (парилке, сауне);
- использование неподходящих средств ухода за кожей, косметики;
- иммунодефицитные состояния и ослабление защитных сил организма после перенесенных инфекций, оперативных вмешательств, хронических недугов;
- гормональные патологии, с нарушением деятельности сальных и потовых желез;
- кожные болезни.
Демодекоз у человека, лечение которого проводится под контролем врача, заболевание неопасное, но его самолечение может привести к серьезным осложнениям (присоединению бактериальной инфекции и развитию воспаления).
Основные причины появления демодекоза
Появление демодекоза в организме происходит по многим причинам. Очень часто клещ появляется у людей в преклонном возрасте. Но есть и следующие причины:
- Использование некачественной косметики. Если у вас чувствительная кожа, тщательно выбирайте такие средства, лучше несколько раз проконсультируйтесь со специалистами.
- Неправильная работа эндокринной системы.
- Проблемы в ЖКТ. Врачи советуют придерживаться необходимой диеты и ухаживать за кожей лучше.
- Расстройство нервной системы. Старайтесь не попадать в стрессовые ситуации. Пейте успокаивающий чай и травки. Медицинские препараты принимайте только по рецепту специалиста.
С начала возникновения болезни и до терапии демодекоз является заразным для окружающих. Одно рукопожатие может являться передачей болезни.

Внешний вид демодексов
Наименее похожая на остальных клещей форма жизни. Но если рассмотреть представителя демодексов под микроскопом, то у него присутствуют все признаки клещей. Смущает только очень длинное брюшко, придающее арахниду сходство с червем. На фото с большим увеличением видно, что паразит имеет положенные арахниду 4 пары лап и стандартный ротовой аппарат колюще-сосущего типа.
Среди демодекозных клещей, обитающих рядом с человеком, встречаются:
- demodex folliculorum, он же железница угревая;
- d.brevis, также паразит человека;
- d.canis подкожный клещ собак;
- d.bovis крупный рогатый скот;
- d.ovis овцы и козы;
- d.equi лошади и ослы;
- d.philloides свиньи.
По приставке к названию рода легко можно определить, о каком виде клеща идет речь. Размеры демодексов также схожи. У видов, паразитирующих на животных, длина самки 0,3 мм, самца 0,2 мм. Максимальная ширина членистоногого 0,06 мм.
На заметку!
В коже человека живут два вида клещей демодексов: d. folliculorum и d. brevis. Оба носят название железниц, так как обитают в сальных железах и фолликулах ресниц.
Отличаются эти виды длиной и местом дислокации. Короткая железница клещ d. brevis. Именно этот вид логично называть угревой, так как селится он в сальных железах кожи на лице и может вызывать воспаление. Но название угревая закрепилось за другим видом: клещом demodex folliculorum. Живет он в фолликулах волосков, растущих на теле человека.

Клещ демодекс
Демодекс фолликулорум в длину 0,3-0,4 мм. Самка у этого вида немного короче самца. Демодекс бревис короче собрата, но производит впечатление более широкого.
Признаки и симптомы демодекоза
Заболевание всегда возникает исподволь, имеет тенденцию к распространению и прогрессированию.
Образ жизни демодексов
Эти виды клещей относятся к постоянным паразитам. Жизненный цикл демодекса несколько недель. Сколько живет клещ, столько времени он не меняет хозяина и не оставляет жертву даже для откладки яиц. Яйца самка выбрасывает на кожу и заражение здоровых млекопитающих происходит при тесном контакте с больным животным. Щенки обычно заражаются от матери. Домашняя скотина может заразиться, находясь в стаде. Люди заражаются при близком контакте друг с другом.
Важно!
Демодексы относительно долгое время могут существовать без хозяина, если им подходят условия во внешней среде.
При комнатной температуре, постоянной высокой влажности и в темноте демодексы существуют до 9 суток. В воде они сохраняют жизнеспособность до 25 дней. В сухом воздухе погибают спустя 1,5 суток.
Долгое время этих микроскопических клещей считали комменсалами. Это организмы, получающие свою выгоду от взаимодействия с другим существом, но не приносящие хозяину ни пользы, ни вреда. Сегодня ученые склоняются к мнению, что демодексы паразиты. Питаются клещи жиром сальных желез кожи или лимфой, которую они получают при нарушении целостности клеток фолликул.
Основная локализация клещей демодекс
Короткие клещи обитают в устьях выводных протоков и секрете сальных желез кожных покровов лица, слухового прохода, груди и спины, иногда на волосистой части головы, а также мейбомиевых желез, представляющих видоизмененные сальные железы, открывающиеся на краях век. Длинные клещи обитают в волосяных фолликулах. Клещей обнаруживали на половом члене, ягодицах, в зоне расположения эктопических сальных желез.
Характеристика сыпи
- Вначале вокруг устьев фолликулов появляются эритематозные (красные) пятна. Сыпь располагается ассиметрично и сопровождается пластинчатым шелушением.
- Появление сыпи сопровождается чувством жара, жжения, ползания мурашек и распирания.
- Очень быстро в зоне покраснений появляются розового или красного цвета папулы с конусообразной верхушкой и чешуйками серого цвета. Часто появляются папуловезикулы (везикула пузырек, наполненный прозрачной жидкостью) или папулопустула (пустула пузырек, наполненный гнойной жидкостью).
- В дерме формируются воспалительные инфильтраты и гранулемы. Кожа над участками поражения утолщается, уменьшается ее эластичность. Появляется чувство стягивания. Пораженные участки покрываются серозными, серозно-кровянистыми или гнойными корками. Со временем развивается гиперпигментация: кожа приобретает коричневатый или желтовато-коричневатый цвет.
- При массивном развитии гноеродной бактериальной инфекции на месте воспалительных инфильтратов появляются крупные фолликулярные пустулы (гнойные элементы). Со временем они распространяются в более глубокие слои дермы, что приводит к обезображиваю лица.
- Клиническая картина демодекоза при разных видах клеща несколько отличается друг от друга. Так при поражении Demodex folliculorum чаще регистрируется эритема и шелушение (десквамация эпителия), при поражении Demodex brevis папуло-пустулезные элементы, которые часто располагаются симметрично.
- При длительном (хроническом течении) демодекоза отмечается утолщение кожи, потеря эластичности, появляется чувство стягивания. На фоне гиперемированных кожных покровов располагаются кровянисто-гнойные корки. При присоединении гноеродной инфекции появляются пустулы и микроабсцессы. В глубоких слоях дермы формируются плотные инфильтраты, обезображивающие лицо.
Ухудшение внешности создает больному эстетический дискомфорт и приводит к развитию неврозов и депрессии.
Лечение
Прежде чем поставить диагноз, дерматологи назначают микроскопические исследования. Аккуратно выдергивается ресничка или волосинка из бровей и рассматривается под микроскопом. При обнаружении клеща демодекса врач назначает специальное лечение.
Средства против демодекса:
- серная мазь;
- крем Xin Fumanlinq;
- мазь Демалон;
- таблетки метронидазол, их нужно принимать в комплексе с мазями от демодекоза;
- некоторые дерматологи назначают крем бензилбензоат, он применяется для лечения чесоточного клеща. При нанесении мази на лицо нужно быть осторожным, чтобы не попасть в глаза. Также стоит учитывать, что бензилбензоат очень сильно печет кожу в течение 15-30 минут.

Наиболее распространенным препаратом для лечения клеща демодекса на лице являются серосодержащие мази. Клещ не выживает при воздействии серных препаратов. Однако есть недостаток этого лечения неприятный устойчивый запах. Следует придерживаться строгих правил гигиены, вовремя протирать пораженные участки серосодержащими препаратами. Тогда спустя 6-7 дней проходит заболевание демодекоз, вызванное паразитирующим животным организмом.
После исчезновения симптомов болезни, необходимо продолжать лечение серными препаратами, чтобы не допустить рецидива. Рекомендуется после лечения провести косметические процедуры. Делать питательные маски, регулярно увлажнять кожу спреем или кремом. Наряду с мазью, содержащей серу, необходимо употреблять противомикробные таблетки метронидазол, усиливающие эффект лечения.
Мази и крема
- Мазь с метронидазолом (клион, метрагил);
- Мазь с клиндамицином или эритромицином;
- Спрегаль (эсдепаллетрин-пиретроид) в виде спрея;
- Мазь демалан;
- Серная мазь;
- Бензилбензоат;
- Препараты с азелаиновой кислотой;
- Тиосульфат натрия;
- Серно-дегтярный спирт;
- Желтая ртутная мазь;
- Ихтиол;
- Линдан;
- Амитразол;
- Кротамитон.
Экспресс-лечение
Речь идет о таких процедурах:
- Косметологическая чистка лица (механическое удаление прыщей). Плюсы заключаются в быстром избавлении от симптомов демодекса. Минус состоит в том, что посредством чистки нельзя уничтожить самих вредителей. Даже после чистки клещи продолжат существовать и размножаться.
- Высококонцентрированные средства уничтожения. Такая методика в буквальном смысле позволяет избавиться от поврежденных верхних слоев кожи лица. На ней образуются ожоги, похожие на солнечные, кожа начинает шелушиться. В процессе регенерации верхние слои сходят, а нижние становятся чистыми. Однако эффект длится недолго, ведь со временем клещ снова дает о себе знать.
Если применять эти методы в комплексе с другими процедурами (как лечить клещ демодекс на лице, подробно описано выше), избавиться от паразитов удается гораздо быстрее и эффективнее. Именно поэтому стоит рассмотреть эти способы более детально.
Антибиотики для лечения демодекоза
Вместе с мазями и другими наружными средствами при лечении демодекоза обычно назначаются антибиотики широкого спектра или другие антибактериальные препараты. Самыми популярными и часто используемыми из них являются «Метронидазол», «Трихопол» и «Орнидазол».
«Метронидазол» может применяться как самостоятельное, так и как вспомогательное средство. Выпускается в форме таблеток, свечей и мази. При лечении главное для пациента — полностью исключить алкоголь, ведь даже малейшая доза спиртного может полностью перечеркнуть весь эффект действия этого антибиотика.
«Трихопол» имеет аналогичные рекомендации к применению — совмещать его с алкоголем строго запрещено. Среди всех препаратов такого типа он считается одним из самых действенных, поэтому чаще других назначается врачами. Используется не только для лечения кожных заболеваний, но и для борьбы с трихомонозом и малярией.
«Трихопол» противопоказан людям с почечной недостаточностью и поражениями ЦНС, больным эпилепсией, лейкопенией. Также препарат запрещено принимать во время кормления грудью и беременности.
«Орнидазол» реже других лекарственных средств назначается при лечении демодекоза, так как имеет такие побочные эффекты, как тошнота, головная боль и сонливость. При превышении дозировки этого препарата также могут наблюдаться сбои в работе ЦНС. Несмотря на это, «Орнидазол» является довольно эффективным средством при лечении хламидоза, лямблиоза и тризомоноза. Форма выпуска препарата — таблетки и капсулы.
Народные средства
К народным методам относится керосин. Его наносят на пораженный участок и не смывают 2-3 дня. Керосин создает влагонепроницаемую пленку, под которой клещ задыхается. Так же часто применяют бадягу, которая снимает воспаление, рассасывает уплотнения.
Для уменьшения воспаления применяют календулу. Спиртовой раствор способствуют заживлению ран и восстановлению кожи после демодекоза. Можно приготовить отвар из цветков пижмы и закапывать 3-4 раза в день по 2-3 капли в каждый глаз. Улучшение будет заметно на 5-6 день после начала лечения.
Правила питания
Если очистить организм от шлаков и снизить нагрузку на ЖКТ, то будет проще бороться с болезнью, поэтому специалисты рекомендуют придерживаться молочно-растительной диеты

Также на период лечения необходимо отказаться от цитрусовых, яиц и меда. Сладости и сдобу также лучше исключить. Из напитков нужно отказаться от кофе и газировки.

Во время лечения в питании самое основное, это различные каши, овощи и молочные продукты. В малых количествах можно употреблять нежирное мясо.

Уход за кожей во время лечения демодекоза
- Повышенная выработка кожного сала и чрезмерная пролиферация кожного эпителия создает хорошие условия для размножения клещей железницы, поэтому ежедневное очищение кожи является обязательной манипуляцией при лечении демодекоза на лице и других участках тела. С этой целью используются пенки, гели и лосьоны. Они убирают избыточную сальность и не пересушивают кожу. Не рекомендовано использование мыла. Частота умывания при лечении демодекоза не должна превышать 1 2 раза в день. Хорошо очищают кожу гель Клинанс, средства лечебной косметики серии Эксфолиак, Клерасил Ультра, Сетафил, Сфингогель, Себиум и Зениак.
- Обезжиривают и дезинфицируют кожу спиртовые растворы с антибиотиками (5% левомицетиновый спирт), 2 5% раствор салициловой кислоты,2% резорцин, 5 10% спиртовый раствор камфоры.
- Клещи-железницы питаются эпидермальными клетками и кожным салом, поэтому при лечении демодекоза следует пользоваться кератолитическими и противосеборейными средствами. Кератолитическими свойствами обладают: Бензоил-пероксид (Базирон, ОХУ-5, ОХУ-10, Клерасил-ультра), препараты группы ретиноидов, Азелоиновая и Салициловая кислоты, Резорцин.
- При повышенной сухости кожи, появлении раздражения и шелушения показано применение увлажняющих кремов и гелей. Хорошо зарекомендовал себя успокаивающий крем Клин АК,Авендля сверхчувствительной кожи,Тлеранс Экстрем.
- С целью регенерации (восстановления) поврежденных участков показано применение восстанавливающего крема Сикальфат с цинк-медным комплексом или А-Дерма Эпителиаль А.Н DUO Крем восстанавливающий с гиалуроновой кислотой.
- Для профилактики образования после пустул атрофических рубцов рекомендуется использование геля Контрактубекс. Применяется 4 недели.
- Постоянная влажность и темнота являются оптимальными условиями для жизнедеятельности клещей-железниц, поэтому на время лечения лучше отказаться от косметики.
- Следует избегать чрезмерного ультрафиолетового облучения. Повышение выработки витамина D под воздействием УФО приводит к активизации синтеза кателицидинов, которые поддерживают воспалительный процесс.
Можно ли делать чистку кожи
Это на прямую зависит от вида чистки. Безусловно необходимо следить за чистотой кожи и очищать её несколько раз в день, но это касается только поверхностной чистки.
ВАЖНО! Глубокое очищение противопоказано! Это связано с тем, что травматизация кожи может способствовать проникновению клеща в еще более глубокие слои кожи.
Осложнения
Негативные последствия заболевания часто появляются из-за зуда. Расчесы травмируют кожу и поэтому она легко инфицируется.
К распространенным осложнениям демодекоза относятся:
- появление гнойничковых образований;
- фурункулез;
- абсцессы;
- кератиты;
- конъюнктивиты.
Пациентам с данным недугом нужно помнить, что залог успешного лечения демодекоза в своевременном обращении к врачу и соблюдении всех его рекомендаций.
Профилактика
Следует придерживаться строгих правил гигиены, ежедневно менять полотенца, проглаживать наволочки, дезинфицировать бритву, очки, тщательно стирать личные вещи, контактирующие с лицом (шарфы, платки). Особенно это важно во время лечения, чтобы предотвратить заражение других членов семьи.
Никогда не пользуйтесь чужой косметикой и приборами личной гигиены. Не вытирайтесь чужим полотенцем или носовым платком. Соблюдайте чистоту в помещении, часто стирайте постельные принадлежности и вываривайте наволочки.
Если вы уже перенесли заболевание, будьте внимательны к своему здоровью. Малейшие неполадки могут провоцировать возобновление демодекоза.
Лучше начинать лечение на ранней стадии, тогда не будет осложнений и можно достигнуть хороших результатов по борьбе с паразитом. Для повышения защитных функций организма необходимо рациональное питание, занятия физическими упражнениями, прогулки на свежем воздухе.
Прием витаминных комплексов в осенний и зимний период, употребление свежих фруктов и овощей поможет повысить иммунитет и улучшить состояние кожи и повысить ее защитные функции.
Как правильно вытаскивать клещей, существует ли экстренная вакцинация,а также другие ответы на важные вопросы о клещах.

Как правильно вытаскивать клещей, существует ли экстренная вакцинация, а также другие ответы на важные вопросы о клещах.
О каких клещах речь?
В мире существует более 40 тысяч видов клещей. Несмотря на такое разнообразие, опасность представляют не все, а лишь некоторые из них. Переносчиками опасных болезней являются иксодовые клещи – они ведут паразитирующий образ жизнь и питаются кровью животных. В России обитают таежный клещ, встречающийся в основном в азиатской части страны, и европейский лесной клещ, преобладающий в европейской части.
Самки клещей гораздо опаснее самцов - они могут присасываться и питаться кровью в течение целой недели. Впрочем, опасность представляют и самцы, и нимфы, и личинки клещей.
Где обитают клещи?
Вопреки распространенному мнению, для того, чтобы заразиться клещевым энцефалитом или другим заболеванием, переносчиком который они могут являться, вовсе необязательно отправляться в тайгу (хотя там вероятность заражения гораздо выше). Клещи встречаются и в городских парках, и на дачных участках. Они предпочитают хорошо увлажненные места, заросшие травой.
Многие считают, что клещи поджидают свою жертву, а потом прыгают на нее сверху. Однако чаще клещ сидит на верхушке травинки или невысокого куста и просто вцепляется в того, кто проходит мимо. Он начинает карабкаться снизу вверх – до головы взрослого человека клещ способен добраться за 15 минут.
Чем опасен укус клеща? Если меня укусил клещ, то я заболею?
Клещи способны заразить разными заболеваниями. Они могут вызывать не только клещевой энцефалит и боррелиоз, о которых многие слышали, но и возвратный клещевой тиф, эрлихиоз, анаплазмоз и другие болезни. Вероятность заражения зависит от региона обитания клеща.
Вирус попадает в кровь сразу после укуса, но первые симптомы заболевания могут появиться не сразу, а через несколько дней или даже недель. Совершенно необязательно, что вы заболеете после укуса. Во-первых, не все клещи инфицированы, а во-вторых, заболевают лишь около 5% из тех, кого укусили зараженные клещи.
Заболевания, вызываемые клещами, в редких случаях могут протекать бессимптомно, но чаще возникает лихорадочное состояние: повышается температура, появляются головные боли, повышенная утомляемость, боли в суставах. Кроме этого могут развиваться параличи, проблемы со слухом, зрением. Многие остаточные явления могут сохраняться в течение нескольких лет после перенесенного заболевания.
Что делать, если я нашел на себе клеща?
Если же такой возможности нет, то придется действовать самостоятельно. Нужно захватить клеща как можно ближе к коже – можно пытаться вытащить его пальцами, пинцетом или ниткой. Стоит постараться вытащить клеща целиком. Если голова членистоногого осталась внутри кожи – не паникуйте, ее можно удалить как обычную занозу.
Мазать клеща маслом или чем-то еще не стоит – это заставит его сосать кровь интенсивнее и лишь увеличит вероятность заражения. А вот ранку, оставшуюся после укуса, лучше продезинфицировать.
А что делать с самим клещом?
Клеща нужно положить в баночку, в которую стоит поместить влажную ватку или марлю, после чего обязательно отнести на анализ – куда именно, вам могут сообщить в травмпункте или же службе «Скорой помощи» по телефону 03. Список лабораторий и служб, занимающихся анализом клещей и экстренной иммунопрофилактикой можно узнать здесь.
Через 10 дней после укуса клеща необходимо сдать кровь на выявление клещевого энцефалита методом ПЦР, через 2 недели – пройти анализ на выявление антител IgM к вирусу клещевого энцефалита, а еще через неделю – на обнаружение антител IgM к боррелиозу. Помните, что клещи могут вызывать и смешанные инфекции, анализы на их обнаружение назначит врач.
А как обезопасить себя на будущее?
Самым эффективным способом профилактики клещевого энцефалита является вакцинация. Прививаться можно в любое время года, но нужно помнить, что вакцинация состоит из нескольких этапов – между второй прививкой и возможной встречей с клещом должно пройти не меньше двух недель. Стандартная схема вакцинации занимает не меньше 45 дней, а экстренная – минимум 21. Точные сроки зависят от выбранной вакцины.
В том случае, если вы не привиты, но необходима экстренная вакцинация (или в том случае, если вас уже укусил клещ), назначают иммунизацию специфическим иммуноглобулином против клещевого энцефалита.
А если нет возможности привиться, что, не ходить в лес и не ездить на дачу?
Можно воспользоваться и репеллентами – есть средства, которые нужно наносить на открытые участки тела, а есть спреи-акарициды на основе перметрина и альфаметрина, распыляемые непосредственно на одежду. Эффект от такой обработки сохраняется в течение недели.
Впрочем, нужно помнить, что 100% защиты не дает, ни специальная одежда, ни противоклещевые средства, ни даже вакцинация.

Клещевой боррелиоз (болезнь Лайма) — заболевание, которое имеет широкий спектр клинической картины и приводящее к плачевным результатам.
Люди мало информированы в этом вопросе и, как правило, игнорируют первые признаки боррелиоза, впоследствии сильно об этом жалея.
Специалисты также не сходятся на одном мнении по поводу постановки диагноза данного заболевания, и его лечения. Статья поможет разобраться с вопросом, что это за заболевание и почему о нем следует знать.
Причины клещевого боррелиоза
Болезнь Лайма приобретенное, инфекционное заболевание. Возбудителем заболевания является инфицированный боррелиями иксодовый клещ, а в частности его укус.
Первыми симптомами боррелиоза становятся головная и мышечная боль, усталость, покраснение кожи (эритема).
Впоследствии происходит стремительное размножение микроорганизмов — боррелий, повреждающих ткани внутренних органов и жидкости организма больного, появляются боли в суставах и мышцах, поражается нервная система и опорно-двигательная, сердце и, как следствие, потеря трудоспособности.
Опасность данного заболевания в том, что при неправильном лечении, оно может перерасти в хроническую форму, длящуюся по несколько лет, с постоянными рецидивами.
Поражение людей заболеванием Лайма в несколько раз чаще, чем клещевым энцефалитом.
По последним статистическим данным случаи заболевания имели место в некоторых странах Европы. Россия не стала исключением. Были зафиксированы случаи в разных ее частях.
Факторы и группы риска

В группу риска заболевания болезнью Лайма входят:
- Факторами риска являются места с пышной растительностью, умеренного климатического пояса (леса, парки, зоны отдыха).
- Время года (по статистическим данным регистрации первых и последних сезонных случаев) это март — октябрь месяц. Пиком активности инфицирования считаются летние месяцы.
- К группе риска относятся жители лесистых местностей, работники лесхозов, охотники, рыбаки, дачники
- Домашние животные, бывающие на улице (способны на себе принести клеща в помещение).
Классификация болезни
В медицинской литературе болезнь Лайма классифицируют по многим параметрам.
Течение зеболевания
Бывает таких видов:
По клиническим признакам
Для острого и под острого течения они идентичны и описаны в общем:
- эритемная форма с поражением нервной системы, суставов и сердца;
- безэритемная форма с поражением нервной системы, суставов и сердца.
Хроническое течение:
- непрерывное с поражением нервной системы, суставов, мышц и сердца;
- с рецидивами с поражением нервной системы, суставов, мышц и сердца.
По тяжести проявления
Существуют три степени тяжести:
Эпидемиология и этиология
Естественными переносчиками возбудителей болезни Лайма являются животные (олени, собаки, крупный и мелкий рогатый скот, грызуны), поэтому имеется риск заразиться тем, кто держит домашних животных.

Инфицирование происходит посредством укуса клеща, которые встречаются в больших количествах в смешанных лесах, и приобретают активность в весенне-летний период.
На сегодняшний день боррелии мало изучены. Имеются клинические результаты исследований, которые поддаются сомнению теми или иными врачами, но все они сходятся во мнении, что спирохеты имеют малый диаметр и способны проникать повсюду.
Размножаются стремительно, при температуре порядка 35 градусов. Выделено более 10 групп различного рода боррелий по всему земному шару, в силу этого действие тех или иных антибиотиков не всегда оказывается эффективным.
Признаки и симптомы болезни Лайма
Симптомы боррелиоза после укуса клеща:
- появляется покраснение кожи в виде пятна (на коже сохраняется несколько недель, потом самостоятельно проходит);
- пятно постоянно увеличивается в размерах;
- имеет округлую (реже овальную и неправильную) форму;
- наружный край пятна возвышается;
- возможны головные боли, общая усталость организма, лихорадка.
По истечению 4 недель клещевой боррелиоз имеет такие симптомы:
- признаки поражения нервной системы, суставов и сердца;
- головная боль и боль в горле, тошнота;
- боли в мышцах и сухожилиях;
- паралич лица, бессонница;
- нарушение речи и памяти;
- аритмия, боли в грудной клетке, головокружения.

Если вам интересует, чем признаки клещевого энцефалита отличаются об болезни Лайма, то вам стоит прочитать наш материал.
Замучила нестерпимая головная боль, а вы никак не можете выбрать таблетки от мигрени, отзывы врачей и пациентов помогут это сделать.
Первые симптомы боррелиоза у человека после укуса клеща
Болезнь Лайма боррелиоз имеет такие начальные симптомы:
- На коже, в месте укуса клеща, в первые два дня, появляется покраснение. При попадании в нее грязи возможно развитие гнойного очага. Иногда отмечается зуд и покалывание.
- Повышение температуры тела, головокружение, общая усталость.
Симптомы острой формы
Как и многие заболевания, болезнь Лайма различается отдельными стадиями (І, ІІ, ІІІ). Не всегда больной проходит все стадии, обусловлено это тем, что І и ІІ, являются ранними фазами, а ІІІ завершающая (последняя).
Первая стадия

Признаки клещевого боррелиоза на первой стадии характеризуется появлением на коже эритемы, которая имеет форму кольца. Появляется на месте укуса клеща и после расходится на другие участки кожи.
У больных наблюдается общая усталость, головная боль и боль в области шеи, повышение температуры тела до 40 градусов. Инфекцию (на данной стадии уже попадает в кровь) сопровождают: озноб, тошнота, лихорадка (в течении 2-7 дней), постоянная сонливость.
Иногда на коже эритемы отсутствуют, но в месте укуса наблюдается небольшой зуд и покалывания.
Стадия вторая — более тяжелая
Признаки болезни Лайма на второй стадии:
- поражением нервной системы и развитием синдрома Бэннуорта или менингита (появляются головные боли, парез лицевого нерва, тошнота, рвота);
- поражением сердечнососудистой системы с развитием миокардита, перикардита и блокад разных степеней (боли в области сердца, тахикардия, увеличение размеров сердца);
- различные поражения кожи (покраснения);
- может развиться конъюнктивит, артралгия;
- наблюдается увеличение печени, проявляется гепатит (легкой формы), водянка яичек.
Это связанно с тем, что боррелии уже проникают в органы и ткани организма больного. Чаще всего по истечении месяца, когда период лихорадки проходит, эритемы исчезают сами по себе.
Стадия третья — завершающая
Клещевой боррелиоз (болезнь Лайма) имеет такие симптомы на третьей стадии:
- артрит;
- атрофический акродерматит (хронической формы);
- энцефалит;
- полинейропатия.
Хроническая форма
По истечению некоторого времени, которое может колебаться в пределе 2-24 месяцев, если имели место постановка не правильного диагноза и соответственно лечения, заболевание перетекает в хроническую форму.
Характеризуется:

- Поражением крупных суставов, чаще всего коленных.
- Возможно развитие полиартрита, который обостряется на протяжении нескольких последующих лет, и приобретает хроническую форму с рецидивами и повреждением костей и хрящей.
- Имели место случаи, когда хроническая форма приобретала характер непрерывных рецидивов с развитием артрита. Зачастую происходит поражение кожного покрова больного. Проявляется это в виде лимфоцитом (доброкачественных) на мочке уха, рядом с соском молочной железы. На коже они выглядят как плотный узелок, ярко- красного цвета, не исчезающий с кожи больного несколько месяцев, иногда и лет.
- Диагностируют в хронической форме и акродерматит протекающий и развивающийся на протяжении месяцев и нескольких лет. Выглядит он как ярко-красные пятна на руках и ногах, имеющие свойство периодически воспаляться, сливаться в единое целое и увеличиваться в размерах. Кожа под ними приобретает вид «папирусной бумаги».
- Происходит поражение нервной системы организма.
- На протяжении нескольких месяцев или лет развивается и приобретает хронический характер энцефаломиелит, который проявляется как рассеянный склероз с нарушением сна, провалами в памяти.
- Полиневропатия, для которой характерно нарушение чувствительности и корешковые боли.
Самое опасное, что хроническая форма может привести к полной или частичной потере работоспособности.
Диагностика
Рассматривая диагностику, следует в первую очередь обратить внимание на период времени года.
Если это конец весны-начало осени (не исключая лета), стоит внимательнее осматривать кожные покровы, после посещения леса, парков, приусадебных участков или озер с обильной растительностью.
Есть опасность (ей подвержены чаще дети), не обратить внимания на укус или вовремя не извлечь паразита из кожи, в следствие чего возникает опасность заражения.
Если был укус клеща, стоит обратить внимание на:
- Эритемы, чаще всего они приобретают кругообразную форму в месте укуса клеща. После расходятся на другие участки кожи. Пациенты, в большинстве случаев, отмечают отсутствие зуда.
- Не стоит пренебрегать лабораторными исследованиями как самого клеща (если он был извлечен из кожи), так и анализов пациента (из кожных покровов больного, его биологической жидкости) на наличие в организме и количества боррелий. Одним из таковых является анализ, подтверждающий наличие заболевания, с помощью синовиальной жидкости. Суть анализа состоит в выявлении антитела к боррелиям в сыворотке крови. Однако анализ считается малоэффективным в первый период заболевания.
В заключении хочется отметить, что сам укус клеща не опасен, опасно содержание в паразите инфекции и последствий развития заболевания. Постарайтесь избегать посещения мест в период активности клещей, где возможно наличие насекомого.
Если все-таки Вы посещали подобные места, примите меры осторожности.
Лечение заболевания

Узнайте подробности из нашей статьи.
Что нужно сделать сразу после укуса клеща и дальнейшее лечение клещевого боррелиоза антибиотиками
Зачастую радуясь первому весеннему солнышку и зеленой листве, или скрываясь от летней жары в прохладных местах под деревьями, на озерах в высокой трав.
Видео: Клещевой боррелиоз (болезнь Лайма)
Клещевой боррелиоз — инфекционная болезнь, источник заражения чаще всего — клещ. Характеризуется трансмиссивным путем передачи. Поражает кожу, нервную и сердечно-сосудисую системы, суставы.
Читайте также:

