Какие фолликулы окружены однослойным фолликулярным эпителием
Обновлено: 04.05.2024
ЖЕНСКАЯ ПОЛОВАЯ СИСТЕМА
ЯИЧНИК
Яичник функционирует циклично и, следовательно, его строение зависит от фазы менструального/овариального цикла или наличия беременности; поэтому, здесь сначала будет изложена общая структурная организация яичника и описаны все его структурные компоненты, а затем - изменения, происходящие в процессе овариального цикла и беременности
- кроковое вещество содержит почти все компоненты паренхимы, между которыми располагаются прослойки рыхлой соединительной ткани (строма)
- мозговое вещество образовано рыхлой соединительной тканью (строма), а элементов паренхимы в нем практически нет, имеются только интерстициальные клетки
СТРОМА
плотная строма - белочная оболочка покрывает яичник снаружи, образована из плотной волокнистой неоформленной соединительной ткани; на поверхности белочной оболочки имеется однослойный кубический эпителий
мягкая строма - интерстициальная рыхлая влолкнистая соединительная ткань
- фолликулами яичника на разных уровнях развития
- желтыми телами на разных уровнях развития
- интерстициальными клетками
- белыми телами - проросшими соединительной тканью остатками фолликулов и желтых тел
- атретическими (подвергающимися обратному развитию - атрезии) фолликулами
интерстициальные клетки
располагаются диффузно в строме, с преобладанием во внутренней теке и мозговом веществе; продуцируют предшественников эстрогеновых гормонов, этими предшественниками являются андрогены
- примордиальные фолликулы - самые незрелые; имеются в большом количестве; располагаются, в основном, в поверхностных отделах; состоят из ооцита I порядка, окруженного одним слоем плоских фолликулярных клеток,
в процессе роста превращается в - первичный фолликул , ктороый только что вступил в рост; состоит из ооцита I порядка, который окружен одним или несколькими слоями кубических фолликулярных клеток
превращается во - вторичный фолликул - это более зрелая форма, по сравенению с первичным фолликулом; состоит из ооцита I порядка, окруженного несолькими слоями фолликулярных клеток, между которыми образуются полости, заполненные фолликулярной жидкостью;
в процессе дальнейшего роста превращается в - третичный фолликул имеет в центре полость, заполненную жидкостью, а ооцит I порядка и фолликулярные клетки расолагаются у стенки фолликула, фолликулярные клетки со всех сторон покрывают ооцит I порядка, имеется сформированная тека; в дальнейшем превращается в
- зрелый фолликул - это готовый к овуляции фолликул; принципиально имеет такое же строение, что и третичный фолликул, только большего размера
- атретический фолликул - фолликул, подвергающийся обратному развитию или атрезии, в таком фолликуле имеются признаки гибели ооцита (сморщенная блестящая оболочка, уменьшенный объем цитоплазмы и кариопикноз), происходит гибель фолликулярных клеток и уменьшение объема фолликулярной жидкости; атретический фолликул со временем прорастает соединительной тканью (белое тело)
фолликулярные клетки находятся внутри фолликулов, вырабатывают эстрогеновые гормоны (эстрадиол, эстрон, эстриол) из предшественников, которые синтезируются интерстициальными клетками вне фолликула
- наружную теку , представляющую собой рыхлую соединительную ткань с небольшим количеством сосудов
- внутреннюю теку , состоящую из рыхлой соединительной ткани, большого количества интерстициальных клеток и множества сосудов
- образование предшественников эстрогенов - осуществляется интерстициальными клетками вне фолликула, затем эти предшественники поступают в фолликул
- образование самих эстрогенов осуществляется фолликулярными клетками внутри фолликула, куда поступают предшественники эстрогенов и из них фолликулярные клетки синтезируют эстрогеновые гормоны
ОВУЛЯЦИЯ - это разрыв стенки фолликула и выход него ооцита I порядка; овуляция индуцируется очень большой концентрацией лютеинизирующего гормона, который стимулирует синтез и высвобождение протеолитических ферментов фибробластами, макрофагами, тучными клетками, нейтрофилами, имеющимися в соединительнотканной оболочке фолликула, что способствует истончению и разрыву стенки фолликула; в процессе овуляции из фолликула выходит ооцит и вытекает фолликулярная жидкость, а затем на месте фолликула из фолликулярных клеток образуется желтое тело
желтое тело
образуется на месте овулировавшего фолликула из фолликулярных клеток, которые в процессе образования желтого тела превращаются в лютеоциты
желтое тело состоит из лютеолцитов, которые не образуют каких-либо специфических структур, и прослоек рыхлой соединительной тканью, богато кровоснабжается; лютеоциты вырабатывают гормон желтого тела - прогестерон
если не происходит имплантации бластоцисты, то желтое тело функционирует с 14 до 25 день менструального цикла и быстро подвергается обратному развитию (с 25 по 28 день); если произошла имплантация, то под действием хорионического гонадотропина, вырабатываемого трофобластом, происходит еще большее развитие желтого тела (желтое тело беременности) и оно функционирует всю беременность, и окончательно атрофируется только после прекращения лактации
- стадия васкуляризации и пролиферации - происходит прорастание кровеносных сосудов внутрь овулировавшего фолликула, делятся фолликулярные клетки
- стадия железистого метаморфоза - фолликулярные клетки превращаются в лютеоциты
- стадия расцвета - активное функционирование желтого тела
- стадия инволюции - обратное развитие, сопровождающееся апоптозом лютеоцитов и разрастанием соединительной ткани
белое тело - это проросшие соединительной тканью остатки от фолликулов и желтых тел
ЯИЧНИК ПРИ БЕРЕМЕННОСТИ
не осуществляет циклических изменений и не содержит растущих фолликулов, имеются примордиальные фолликулы, белые тела и хорошо развитое (до 5 см в диаметре) желтое тело беременности; в другом яичнике - только примордиальные фолликулы и белые тела
Яичники. Циклические изменения в яичниках. Примордиальный, преантральный, антральный, доминантный фолликул.
Во время менструального цикла в яичниках происходит рост фолликулов и созревание яйцеклетки, которая в результате становится готовой к оплодотворению. Одновременно в яичниках вырабатываются половые гормоны, обеспечивающие изменения в слизистой оболочке матки, способной воспринять оплодотворенное яйцо.
Половые гормоны (эстрогены, прогестерон, андрогены) являются стероидами, в их образовании принимают участие гранулезные клетки фолликула, клетки внутреннего и наружного слоев. Половые гормоны, синтезируемые яичниками, влияют на ткани- и органы-мишени. К ним относятся половые органы, в первую очередь матка, молочные железы, губчатое вещество костей, мозг, эндотелий и гладкие мышечные клетки сосудов, миокард, кожа и ее придатки (волосяные фолликулы и сальные железы) и др. Прямой контакт и специфическое связывание гормонов на клетке-мишени является результатом взаимодействия его с соответствующими рецепторами.
Биологический эффект дают свободные (несвязанные) фракции эстрадиола и тестостерона (1 %). Основная масса яичниковых гормонов (99%) находится в связанном состоянии. Транспорт осуществляется специальными белками — стероидосвязывающими глобулинами и неспецифическими транспортными системами — альбуминами и эритроцитами.
Эстрогенные гормоны способствуют формированию половых органов, развитию вторичных половых признаков в период полового созревания. Андрогены оказывают влияние на появление оволосения на лобке и в подмышечных впадинах. Прогестерон контролирует секреторную фазу менструального цикла, подготавливает эндометрий к имплантации. Половые гормоны играют важную роль в процессе развития беременности и родов.
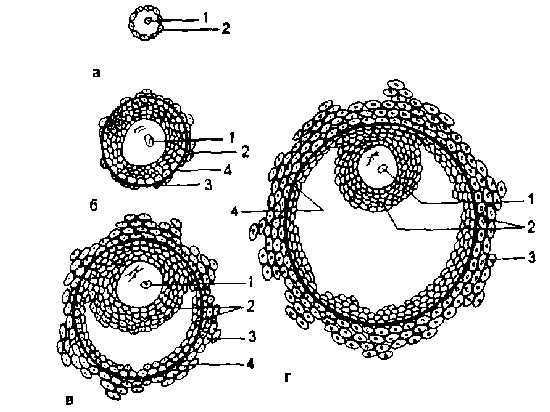
Рис. 2.12. Этапы развития доминантного фолликула.
а — примордиальный фолликул;
б — преантральный фолликул;
в — антральный фолликул;
г — преовуляторный фолликул:
1 — овоцит,
2 — гранулезные клетки (зернистая зона),
3 — тека-клетки,
4 — базальная мембрана.
Циклические изменения в яичниках включают три основных процесса:
1. Рост фолликулов и формирование доминантного фолликула.
2. Овуляция.
3. Образование, развитие и регресс желтого тела.
При рождении девочки в яичнике находятся 2 млн фолликулов, 99 % которых подвергаются атрезии в течение всей жизни. Под процессом атрезии понимается обратное развитие фолликулов на одной из стадий его развития. Ко времени менархе в яичнике содержится около 200—400 тыс. фолликулов, из которых созревают до стадии овуляции 300—400.
Принято выделять следующие основные этапы развития фолликула (рис. 2.12): примордиальный фолликул, преантральный фолликул, антральный фолликул, преовуляторный фолликул.
Примордиальный фолликул состоит из незрелой яйцеклетки, которая расположена в фолликулярном и гранулезном (зернистом) эпителии. Снаружи фолликул окружен соединительной оболочкой (тека-клетки). В течение каждого менструального цикла от 3 до 30 примордиальных фолликулов начинают расти, и из них формируются преантральные, или первичные, фолликулы.
Преантральный фолликул. С началом роста примордиальный фолликул профессирует до преантральиой стадии, а овоцит увеличивается и окружается мембраной, называемой блестящей оболочкой (zona pellucida). Клетки фанулезного эпителия подвергаются размножению, а слой текц образуется из окружающей стромы. Этот рост характеризуется повышением продукции эстрогенов. Клетки фанулезного слоя преантрального фолликула способны синтезировать стероиды трех классов, при этом эстрогенов синтезируется гораздо больше, чем андрогенов и прогестерона.
Антральный, или вторичный, фолликул. Характеризуется дальнейшим ростом: увеличивается число клеток фанулезного слоя, продуцирующих фолликулярную жидкость. Фолликулярная жидкость накапливается в межклеточном пространстве фанулезного слоя и образует полости. В этот период фолликулогенеза (8—9-й день менструального цикла) отмечается синтез половых стероидных гормонов, эстрогенов и андрогенов.
Согласно современной теории синтеза половых гормонов, в тека-клетках синтезируются андрогены — андростендион и тестостерон. Затем андрогены попадают в клетки фанулезного слоя, и в них ароматизируются в эстрогены.
Доминантный фолликул в первые дни менструального цикла имеет диаметр 2 мм, который в течение 14 дней к моменту овуляции увеличивается в среднем до 21 мм. За это время происходит 100-кратное увеличение объема фолликулярной жидкости. В ней резко возрастает содержание эстрадиола и ФСГ, а также определяются факторы роста.
Фолликулогенез. Образование фолликула. Стадии развития фолликула.
Фолликулогенезом называется поступательное развитие фолликулов от стадии примордиальных до преовуляторных (третичных) фолликулов, или граафовых пузырьков. Термином "овариальный фолликул" обозначается клеточно-тканевый комплекс (ово-соматический гистион), состоящий из женской половой клетки и окружающих ее соматических тканей — производных rete ovarii. Фолликулогенез возникает в организме женщины лишь с наступлением периода полового созревания.
Этапность фолликулогенеза заключается в развитии примордиального фолликула в первичный, первичного — во вторичный и далее вторичного — в третичный фолликул, или граафов пузырек. В процессе фолликулогенеза половая клетка претерпевает стадию большого роста, и на финальных стадиях фолликулогенеза возобновляет мейоз.
Развитие примордиальных фолликулов в первичные характеризуется следующими признаками: а) возрастают размеры овоцита в связи с накоплением вителлина и развитием органелл; б) фолликулярные клетки, окружающие овоцит, пролиферируют, увеличиваются их число и размеры, они становятся кубическими или призматическими, однослойный эпителий дифференцируется в многослойный. Так образуется многослойная эпителиальная оболочка фолликулов (фолликулярный эпителий, или зернистый слой).

Как и в примордиальном фолликуле, овоцит первичного фолликула пребывает в состоянии блока мейоза, несмотря на то, что его рост продолжается и даже активируется. В первичном фолликуле с двухслойным фолликулярным эпителием происходит образование прозрачной зоны овоцита, в состав которой входят кислые и нейтральные гликозаминогликаны. Прозрачную зону пронизывает множество каналов разной величины, в которых проходят цитоплазматические отростки фолликулярных клеток к овоциту, обеспечивающие полноценную трофику половой клетки.
В процессе образования первичного фолликула вокруг зернистого слоя располагаются соединительнотканные клетки и создают внешнюю соединительнотканную оболочку фолликула — теку. Формирование теки знаменует становление регионального кровоснабжения и иннервации фолликула.
В стадии вторичного фолликула в фолликулярном эпителии активизируются пролиферативные процессы, тека дифференцируется на внутреннюю и наружную части, совершенствуется нейро-трофическое обеспечение, формируется фолликулярная полость, в многослойном фолликулярном эпителии обособляется область, несущая половую клетку, — яйценосный бугорок, или кумулюс.
Третичные фолликулы (граафовы пузырьки, преовуляторные фолликулы) характеризуются высшей степенью развития и подготовкой фолликула к овуляции. Фолликул имеет крупные размеры, большую полость, заполненную жидкостью, истонченную стенку. Овоцит 1-го порядка со стороны полости окружен одним-тремя слоями фолликулярных клеток — лучистым венцом, и постепенно отходит от кумулюса. Сосуды теки характеризуются кровенаполнением. В овоците третичного фолликула реинициируется мейоз. Завершается первое и начинается второе — эк-вационное деление мейоза, возникает овоцит 2-го порядка и первое редукционное тельце. Общая продолжительность развития примордиалыгого фолликула до стадии преовуляторного фолликула у человека составляет около 120 суток.
В фолликулах, стенка которых состоит из фолликулярного эпителия и теки, осуществляется синтез половых гормонов. Образующийся эстрадиол частично транспортируется в кровь, частично выделяется в полость фолликула. От внутрифолли-кулярной концентрации эстрадиола во многом зависит судьба развивающегося фолликула — чем выше эта концентрация, тем фолликул имеет больше возможностей продолжить развитие и достигнуть стадии зрелого граафова пузырька. Фолликулы с низким региональным уровнем эстрадиола (фолликулы с андрогенным профилем), как правило, подвергаются атрезии (погибают).
Оптимальные условия для развития женских половых клеток создает гемато-фолликулярный барьер (гистион), в который входят: эндотелиоциты гемокапилля-ров теки, базальная мембрана эндотелия, интерстициальные элементы теки, базаль-ная мембрана фолликулярного эпителия, фолликулярные клетки купулы и лучистого венца, прозрачная зона.
Овуляция представляет собой гормонально зависимый процесс разрыва стенки третичного (преовуляторного) фолликула и выхода женской половой клетки в маточную трубу. В момент овуляции овоцит 2-го порядка находится на стадии метафазы второго деления мейоза. Если овоцит 2-го порядка не оплодотворяется, он погибает, так и не закончив мейоз. Завершение мейоза возможно лишь при условии оплодотворения (под влиянием активирующего начала мужской половой клетки).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Препарат 51.
| Яичник. Окраска гематоксилин-эозином. |
(Нижеследующее описание основывается на материале раздела 30.2.)
А. Общий обзор
б) Под ним находится белочная оболочка (2), образованная плотной волокнистой соединительной тканью.
2. Паренхима яичника подразделяется на
корковое вещество (3), занимающее основную часть органа, и
мозговое вещество (4) - узкую, как тяж, область в глубине яичника .

соединительная ткань, от которой идут прослойки (с сосудами и нервами) через корковое вещество к белочной оболочке;
а также остатки канальцев первичной почки , образующие эпителиальные тяжи и трубочки - сеть яичника.
а-I) Это, во-первых, фолликулы -
покоящиеся ( примордиальные (4) ),
развивающиеся ( первичные (5), вторичные и третичные ) и
атрезирующие (т.е. подвергающиеся инволюции).
б) (Среднее увеличение)

одну женскую половую клетку ( ооцит ) на определённой стадии мейоза , а также
фолликулярные клетки , имеющие эпителиальную природу и лежащие на базальной мембране (которая окружает эти клетки с наружной стороны).
из атрезирующих фолликулов - атретические тела
и скопления интерстициальных (текальных) клеток ;из третичного фолликула после его овуляции - желтое тело , превращающееся затем в белое тело (соединительнотканный рубец).
Теперь подробней рассмотрим перечисленные структуры коркового вещества.
Б. Покоящиеся фолликулы
расположены в субкапсулярной зоне яичника и весьма многочисленны,
по размеру - самые мелкие ,
а их фолликулярные клетки - плоские и
лежат вокруг половой клетки в один слой .
б) (Среднее увеличение)
ооцит I , покоящийся на стадии диплотены профазы мейоза.
б) Это означает, что хромосомы в данной клетке
удвоены (состоят из двух хроматид) ,
попарно конъюгированы
и образуют хиазмы.
В. Развивающиеся фолликулы: общие замечания
в крови начинает повышаться концентрация ФСГ (фолликулостимулирующего гормона) и
под его влиянием в яичниках вступает в созревание некоторое количество примордиальных фолликулов.
вначале длительное время растёт, накапливая в цитоплазме питательные вещества;
а в конце созревания фолликула в ооците
- завершается профаза мейоза (стадии диплотена и диакинез)
- и быстро проходят остальные стадии 1-го деления мейоза (метафаза, анафаза, телофаза).
с определённой стадии развития он начинает продуцировать эстрогенные гормоны .
б) Исходя из совокупности подобных признаков, развивающийся фолликул последовательно называют
первичным, вторичным и третичным .
Г. Первичные фолликулы
по размеру существенно больше примордиальных,
вокруг ооцита I (5.А) появляется блестящая оболочка из гликопротеинов и гликозамингликанов;
фолликулярные клетки - уже не плоские, а кубические и лежат в 1- 2 слоя.
б) (Среднее увеличение, примордиальные и первичные фолликулы)
Д. Вторичные фолликулы
размер - ещё больше, чем у первичных;
вокруг ооцита I (1) - по-прежнему блестящая оболочка (2) .
2. а) Специфические признаки:
фолликулярный эпителий (3) становится многослойным;
в) (Среднее увеличение,
вторичный фолликул)

из-за секреторной активности клеток эпителия в нём появляются мелкие полости (4), заполненных жидкостью;вокруг фолликула формируется дополнительная оболочка - тека ( theca ); которая вскоре подразделяется на 2 слоя:
внутренний (theca interna) (5 .А ) , образованный текальными (интерстициальными) клетками с округлыми ядрами, и
в) (Среднее увеличение,
вторичный фолликул)
наружный ( theca externa) ( 5 .Б ) - образованный плотной волокнистой соединительн ой ткань ю (у клеток - узкие ядра).
появляется раньше, чем полости,
так что её наличие является решающим признаком при идентификации вторичного фолликула.
в) (Среднее увеличение,
вторичный фолликул)
б) Имеются все те же вышеперечисленные признаки.
г) (Среднее увеличение,
вторичный фолликул)

б) Это происходит в 2 этапа и при участии 2-х типов клеток:
вначале в текальных клетках (стимулируемых гормоном ЛГ ) холестерин превращается в тестостерон;
последний диффундирует через базальную мембрану фолликула в фолликулярные клетки ,
где преобразуется в эстрадиол ;.
эстрадиол же (и прочие эстрогены),- во-первых, секретируется в фолликулярную жидкость ,
- а во-вторых, проходит обратно через базальную мембрану фолликула и поступает в кровь .
Е. Третичные фолликулы (граафовы пузырьки)
основной объём фолликула занят большой полостью с жидкостью (6.А).
в) В связи с этим, фолликулярный эпителий подразделяется на
пристеночный слой (по-прежнему лежащий на базальной мембране, обращённой к теке) и
зернистый слой (6.Г) , окружающий блестящую оболочку (6.В) ооцита (6.Б).
оттеснён жидкостью на периферию фолликула
и сохраняет связь с его стенкой, образуя в ней т.н. яйценосны й бугор о к (6. Е на рисунке д ).
теряет связь со стенкой фолликула
и начинает свободно плавать в фолликулярной жидкости.
3. К этому же времени фолликул сильно
а) Как и вторичные фолликулы, третичные тоже
окружены двуслойной текальной оболочкой и
потому активно продуцируют эстрогены .
б) Во-вторых, кроме основной полости, на периферии фолликула обычно встречаются (и обычно видны на препарате)
розеткообразные скопления фолликулярных клеток с небольшой полостью в центре, образующейся в результате секреции данных клеток.
б) Так что при овуляции из яичника высвобождаются 2 клетки с одинарными наборами двухроматидных хромосом:
ооцит II , получивший почти всю цитоплазму ооцита I и окружённый блестящей и зернистой оболочками,
а также редукционное тельце ( находящееся где-то в составе оболочек).
Ж. Атрезирующие фолликулы, атретические тела и скопления текальных клеток
б) Все остальные фолликулы на разных стадиях прекращают своё развитие, переходя в разряд
ооцит и фолликулярные клетки - погибают ;
блестящая оболочка - сморщивается, гиалинизируется и остаётся в центре;
текальные клетки (если они уже имелись в фолликуле) - размножаются и приобретают способность активно продуцировать эстрогены уже без участия фолликулярных клеток.
б) Так что атрезирующие фолликулы и образующиеся из них структуры
вносят важный вклад в поддержание уровня эстрогенов в организме.
атретическое тело (на снимке а - справа от цифры 3 ) .
б) Его главный признак -
наличие в центре (в небольшой полости) сморщенной эозинофильной блестящей оболочки .
текальные клетки (2) (с округлыми ядрами) и
волокнистая соединительная ткань (3).
а) блестящая оболочка постепенно рассасывается,
б) а на месте атретического тела остаётся
скопление текальных клеток (7 на снимке з ) (если таковые имелись первоначально),

также подвергаются инволюции и
замещаются соединительной тканью.
З. Жёлтое и белое тела
в нём интенсивно пролиферируют (размножаются) фолликулярные клетки (а не текальные, как при атрезии);
причём, эти клетки, подвергаясь железистому метаморфозу , превращаются в т.н. лютеиновые клетки :
- крупные, округлые, с ячеистой цитоплазмой,
- содержащие жёлтый пигмент лютеин ,
- лежащие практически сплошной массой
- и, самое главное, синтезирующие гормон прогестерон.
б) Новое образование
представляет собой, по существу, временную эндокринную железу - т.н. жёлтое тело , -
и, как все эндокринные железы, содержит много сосудов , прорастающих сюда из теки.
функционирует всего 12-14 дней ,
а затем прекращает выработку гормона (что приводит к менструации ) и
постепенно превращается в соединительнотканный рубец - т.н. белое тело .
жёлтого либо белого тела обнаружить обычно не удаётся.
Фолликулы – это пузырьки, внутри которых содержатся и дозревают яйцеклетки (ооциты).
Каждый цикл в норме у женщины созревает один доминантный фолликул.
Он разрывается, и это процесс называется овуляцией.
После этого зрелая яйцеклетка попадает в маточную трубу, а затем в матку.
Если она оплодотворилась сперматозоидом и прикрепилась к эндометрию, наступает беременность.
В начале цикла часто определяются антральные фолликулы в яичниках пациентки.

Делается это для достижения нескольких целей:
- определение овариального запаса;
- прогноз для репродуктивной функции (шансы наступления беременности);
- оценка ответа яичников на индукцию овуляции;
- выбор оптимальной программы экстракорпорального оплодотворения.
Поговорим о том, что такое антральные фолликулы, сколько их должно быть, и что делать при недостаточном их количестве.
Этапы созревания фолликула
Фолликулярный аппарат женщины включает десятки или сотни тысяч первичных фолликулов.
Их количество зависит от возраста и состояния репродуктивной системы.
Они могут иметь разную степень зрелости.
Примордиальные фолликулы представляют собой ооциты первого порядка, окруженные однослойным плоским эпителием.
Он состоит из фолликулярных эпителиоцитов.
Эти фолликулы очень мелкие – их можно рассмотреть только под микроскопом.
Они годами и десятилетиями ждут своего часа.
Большинство первичных фолликулов так и не дождутся его – они погибнут, не перейдя в следующую фазу развития.
Именно примордиальные фолликулы формируют овариальный запас женщины.

Далее следуют фолликулы первичные, состоящие из крупного ооцита, который окружает одним слоем фолликулярных клеток.
Они имеют форму кубическую или столбчатую.
Между ооцитом и эпителием появляется блестящая оболочка.
Она состоит не из клеток, а из гликопротеинов, который вырабатывается ооцитом.
Блестящая оболочка обеспечивает увеличение площади для обменных процессов между эпителиоцитами и созревающей яйцеклеткой.
Третья стадия развития – это вторичный фолликул.
Теперь ооцит окружен уже многослойным эпителием.
Его клетки активно делятся под влиянием фоллитропина гипофиза.
Это главное отличие третьей стадии, потому что на более ранние фолликулы (примордиальные и первичные) гонадотропины влияния не оказывают.
В цитоплазме яйцеклетки появляется большое количество органелл.
Прозрачная оболочка становится значительно толще.
Утолщается и базальная мембрана фолликула.
На этой стадии формирования образуется тека – соединительнотканная оболочка.
Далее следует фаза третичного фолликула.
Они также называются антральными.
Именно их измеряет гинеколог в начале цикла.
Размер антральных фолликулов достигает 2-10 мм.
Поэтому доктор может рассмотреть их на УЗИ.
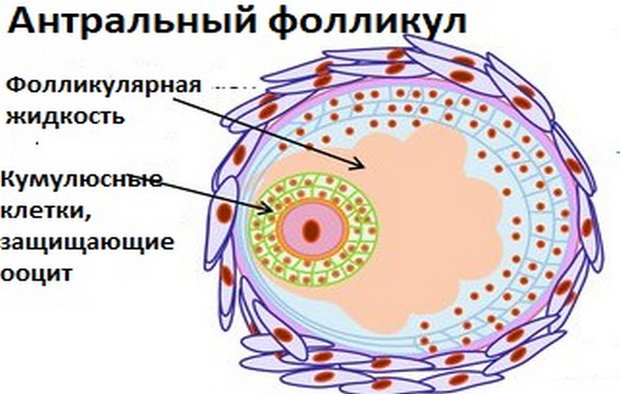
Фолликулы антральные – что это значит?
Антральные фолликулы в яичниках образуются вследствие продукции фолликулярной жидкости.
На этой стадии развития фолликул становится полостным.
Его полость заполнена жидкостью.
Слово «антрум» означает полость.
То есть, антральные фолликулы по сути называются полостными.
Внутри находится яйценосный бугорок – это скопление фолликулярных клеток, внутри которого содержится ооцит.
На этой стадии фолликул имеет секреторную активность.
Он выделяет женские гормоны эстрогены.
По мере роста антральных фолликулов концентрация эстрадиола в крови женщины повышается.
На определенном этапе развития оболочка фолликула разделяется на два слоя.
Наружный состоит из фибробластов – клеток соединительной ткани.
Внутренний слой содержит гормонпродуцирующие эндокриноциты.
Они вырабатывают стероидные гормоны.
Антральные фолликулы и овуляция
В естественном менструальном цикле из нескольких антральных фолликулов только один достигает зрелости.
Все остальные подвергаются редукции (обратному развитию).
За 2 недели доминантный фолликул вырастает до 15-25 мм.
Он становится зрелым и называется граафовым пузырьком.
Такие фолликулы выступают над поверхностью яичника.
Затем наступает овуляция – граафов пузырек разрывается.
За несколько часов до этого яйцеклетка покидает яйценосный бугорок.
Теперь она находится непосредственно в фолликулярной жидкости.
После разрыва фолликула ооцит может быть оплодотворен сперматозоидом с последующим наступлением беременности.
Иногда доминантных фолликулов созревает сразу два.
Это происходит при повышенной выработке гонадотропинов гипофиза.
Тогда повышается риск рождения двойни.
В стимулированном цикле фолликулов может созревать большое количество – до двух десятков и более.
Чтобы спрогнозировать, сколько яйцеклеток можно вырастить, врач определяет количество антральных фолликулов в начале цикла при помощи УЗИ.
Читайте также:

