Как вылечить бородавки на интимных местах в домашних условиях навсегда
Обновлено: 02.05.2024
Генитальные бородавки являются одним из наиболее распространенных заболеваний, передающихся половым путем. Причина развития бородавок — вирус папилломы человека (ВПЧ), сходный с вирусами, вызывающими обычные кожные бородавки.
Как выглядят генитальные бородавки и как их лечить? Как можно ими заразиться?
Что такое генитальная бородавка
Генитальные кондиломы чаще всего следствие инфекции типа ВПЧ 6 и / или ВПЧ 11. До настоящего времени ученые выявили более 100 типов ВПЧ, из которых около 30 передаются половым путем, но с этими генитальными образованиями обычно связаны именно 6 и 11 типы. Их особенность — вероятная онкогенность, поэтому предполагается, что генитальные бородавки могут быть предраковым состоянием рака шейки матки и других органов.
В мире в течение нескольких лет наблюдается медленный, но неуклонный рост числа таких инфекций. Статистика говорит, что генитальные бородавки являются причиной более 30% всех консультаций в кожных и венерологических клиниках.
Среди сексуально активных людей , имеющих много партнеров, риск заражения кондиломой превышает 60%. При этом заражение не сопровождается никакими симптомами — вирус остается в латентной скрытой фазе до определенного момента. Но когда развивается воспаление, например, из-за механического раздражения гениталий, вирус HPV начинает действовать, и как раз проявляется появлением кондилом.

Сексуально активные люди
Генитальные бородавки — симптомы
Кондиломы — это маленькие образования, которые могут встречаться по отдельности или смешиваться друг с другом. Чаще всего они светло-розовые, реже коричневые. Без лечения половые бородавки принимают форму цветной капусты, которая может покрывать большую площадь кожи половых органов.
Где появляются кондиломы?
Острые кондиломы могут передаваться любым типом полового контакта — вагинальным, оральным, анальным. Место их расположения тесно связано с местом заражения.

Генитальная кондилома
Изменения обычно развиваются через 3–8 месяцев после контакта с вирусом, то есть с зараженным партнером. В более чем в 75% случаев у людей, которые имели сексуальный контакт с партнером, у которого есть генитальные бородавки, симптомы развиваются в течение трех месяцев.
У мужчин кондиломы чаще всего встречаются на головке члена в основном под крайней плотью, что может привести к осложнениям в виде фимоза, на центральной части полового члена, иногда на мошонке. Развитию кондилом способствуют тепло и влага, под их влиянием они быстро растут, становятся больше и принимают форму цветной капусты.
У женщин они растут еще быстрее во время беременности, вероятно, под влиянием гормона беременности — прогестерона. Если бородавки очень большие и находятся на стенке влагалища, оно может стать менее эластичным, что может затруднить роды.
В целом, генитальные и анальные бородавки имеют тенденцию сохраняться или увеличиваться и исчезать годами. Самоудаление происходит в 10-30% случаев инфекции. В большинстве случаев новообразования образуются вновь.
Важно
Возникновение половых бородавок у несовершеннолетних, которые вроде бы еще не вступили в половые отношения, должны привлечь внимание родителей, поскольку это часто связано с обоснованным подозрением на сексуальное насилие. Вирус также переносится на руках.
Домашнее лечение бородавок
Лечение кондилом необходимо, потому что они могут привести к серьезным осложнениям: нарушениям мочеиспускания, инфильтрации окружающих тканей. Пациенты должны следить за своим здоровьем и посещать врача каждые 4 недели в течение минимум 6 месяцев. Также при обнаружении кондилом обязателен контроль других инфекций, передаваемых половым путем.
Если изменения незначительны, врач может порекомендовать лечение домашними средствами:
- Подофиллотоксин. Сильный экстракт хвойных и барбариса, вызывающий некроз эпителиальных клеток. Обработку половых бородавок проводят два раза в день в течение трех дней подряд. После 4-дневного перерыва лечение повторяют. Лечение должно длиться 3-6 недель. Терапия менее эффективна у женщин, чем у мужчин, и дает побочные эффекты: боль, жжение, эритему и эрозию. Препарат противопоказан при беременности.
- Имиквимод. Уничтожает клетки, инфицированные ВПЧ. Более эффективен для женщин. Препарат в виде крема наносится местно, 3 раза в неделю в течение 16 недель. Побочные эффекты — раздражение кожи и сильное воспаление.
- Экстракт зеленого чая. Обладает противовирусными и противоопухолевыми свойствами, также приемлем для беременных. Препарат наносят на кондиломы 3 раза в день до исчезновения кондилом. Курс не должен длиться дольше, чем 16 недель. Во время терапии могут появиться эритема, зуд, отек и эрозии.


Бороться с бородавками сложно
Это правда, что натуральная медицина имеет свои собственные способы лечения кондилом. В основном это внешнее воздействие — компрессы мочи, применение белых пленок цитрусовых, пропитанных уксусом, компрессы из масла чайного дерева, яблочного уксуса. Но эти методы могут, и только только по согласованию с врачом, дополнять базовую терапию, ни в коем случае не являясь основной методикой борьбы с генитальными бородавками.
Параллельно можно использовать добавки, укрепляющие иммунную систему, например, чесночные капсулы или экстракт эхинацеи. Но и в таких случаях необходимо будет информировать лечащего врача.

Чесночные капсулы
Если болезнь повторяется и ваши собственные наблюдения подтверждают, что это происходит в состоянии стресса, стоит сосредоточиться на методах борьбы со стрессом.
Амбулаторное лечение бородавок на половых органах
Единственный эффективный способ борьбы с половыми кондиломами, признанный во всем мире — это их удаление.
Существует несколько методик, с помощью которых можно избавиться от неприятных новообразований в считанные минуты:
Бородавка представляет собой характерное объемное образование кожи или слизистой оболочки, выступающее над их поверхностью, имеющее небольшие размеры.
Основной причиной бородавок, локализующихся в интимных зонах, является папилломавирус человека.
Он проникает в организм преимущественно половым путем.
Удаление интимных бородавок является одним из методов радикального лечения этой патологии.

Свойства возбудителя бородавок
Вирус папилломы человека является внутриклеточным паразитом.
Его генетический материал встраивается в геном клеток человека.
Это приводит к последующему их неконтролируемому делению с образованием объемных структур – кондилом или бородавок.
Преимущественным механизмом заражения папилломавирусом является половой путь передачи.
Поэтому в большинстве случаев бородавки образуются на коже интимной зоны или слизистых оболочек наружных половых органов (половой член у мужчин или половые губы у женщин).
В каких случаях требуется удаление интимных бородавок?
Как только появилась генитальная бородавка, вы можете не заметить особых изменений в организме.
Причиной появления генитальных бородавок является:
- 1. Стрессы
- 2. Нарушения гормонального фона
- 3. Беременность
- 4. Злоупотребление спиртными и табачными изделиями
- 5. Снижение работы иммунитета
Спустя какое-то время можно обнаружить дискомфорт и боль во время полового контакта.
Иногда ощущения могут оставаться в течение нескольких месяцев.
Как отличить генитальную бородавку?
Генитальные бородавки имеют вид нароста, который расположен на небольшой ножке.
Бородавки имеют свойство сливаться в большие наросты.
При этом принимают вид цветной капусты.
Если начинается процесс воспаления, верхняя часть образования покрыта налетом и мокнет.
При воспалительном процессе из половых органов начинает исходить неприятный запах.
Бородавку можно легко повредить, поэтому на её месте может появиться эрозия.
При травмировании, новообразование может кровоточить.
Запомните! Если вы обнаружили у себя бородавки на гениталиях, следует незамедлительно посетить врача.
Бородавки могут стать причиной появления ракового заболевания.
В некоторых случаях, генитальные бородавки увеличиваются, вызывая сильный дискомфорт.
Многие пациенты отмечают эстетическую непривлекательность подобных образований.
Удаление интимных бородавок: противопоказания
Существует ряд противопоказаний для удаления бородавок на половых органах.
Запрещено проводить удаление в следующих случаях:
- При сахарном диабете
- Если есть онкологическое заболевание
- В случае плохой свертываемости крови
- При серьезных сопутствующих болезнях
- ИППП
- При острых воспалениях
Поэтому перед тем как удалить генитальную бородавку следует проконсультироваться у специалиста.
Это обязательно, для того, чтобы не навредить своему здоровью.
Интимные бородавки – чем лечить?
Консервативная терапия кондилом заключается в применении специальных противовирусных препаратов.
Используется несколько лекарственных форм.
Мазь от интимных бородавок
Лекарственная форма противовирусного лекарственного средства для локального (местного) применения.
Мазь наносится непосредственно на бородавку и здоровые ткани вокруг нее.
Кроме мази может применяться крем.
Его использование обосновано в случае развития кондилом на слизистых оболочках.

Является самым доступным и простым способом избавиться от бородавки на интимном месте.
Местное лечение - это важная составляющая в общей схемы лечения.
На сегодня существует большое количество препаратов против бородавок в виде кремов и мазей.
Их можно использовать, не выходя из дома.
Выделяют следующие виды лекарственных мазей:
- 1. Панавир
- 2. Оксолин
- 3. Виферон
- 4. Малавит
Панавир выпускается в форме спрея или крема.
Это отечественный препарат, который достаточно хорошо борется с вирусом.
Его можно использовать даже во время беременности, так как воздействие он оказывает местно и практически не всасывается в организм.
Он препятствует размножению вируса папилломы человека.
Уменьшает воспаление и восстанавливает поврежденные слизистые оболочки и кожные покровы.
Наносить Панавир следует ватной палочкой пять раз в сутки.
Весь курс лечения составляет до двух недель.
Гель Виферон помогает избавиться от неприятных бородавок.
Способствует подавлению ВПЧ, и повысить клеточный иммунитет.
Его можно применять даже детям.
В месте нанесения иногда может вызвать жжение.
Смазывать бородавку следует небольшим слоем 4 раза в день.
Курс составляет месяц.
Для лечения генитальной бородавки можно применять оксалиновую мазь 3%.
Лечиться данным препаратом следует не меньше двух месяцев.
Приобрести это средство можно без рецепта.
Внимание! Перед тем как начать лечение, проконсультируйтесь с врачом.
Малавит - это мазь, которая в своем составе содержит компоненты природного происхождения (мяту, чабрец, чистотел, ромашку, календулу и другие).
Является антисептическим средством.
Способствует скорейшему заживлению ранок, снимает зуд и отечность.
Смазывать пораженные участки следует через день, однократно.
Важно! Возможны сильные аллергические реакции на данное средство.
У некоторых пациентов улучшение наблюдается при использовании местных препаратов.
Лечение при помощи мазей малоэффективно.
В основном, мази назначают, при комплексной терапии.
Значительно уступает этот способ хирургическому удалению генитальных бородавок.
Если после местного лечения не появилось улучшение, следует посетить врача.

О том как проходит удаление
папиллом в интимных зонах
рассказывает подполковник
медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Удаление кондиломы, папилломы до 2 мм азотом | 300.00 руб. | |
| Радиоволновое удаление кондиломы до 2 мм | 500.00 руб. | |
| Коагуляция кондилом, папиллом до 2 мм | 400.00 руб. |
Таблетки от интимных бородавок
Их прием дает возможность системного распределения действующего вещества с противовирусными свойствами во всех тканях организма.
Такая лекарственная форма применяется в случае тяжелого течения инфекционного патологического процесса.
Когда появляется большое количество кондилом, которые могут быть и в других областях тела.
В большинстве случаев, если появились бородавки в интимных местах, лечение с помощью противовирусных лекарственных препаратов является дополнением к радикальному удалению кондилом.
Так как оно позволяет замедлить процесс репликации (размножения) вирусных частиц внутри зараженных клеток.
При этом параллельно применяются иммуномодуляторы – препараты, которые улучшают функциональную активность иммунной системы.

Для лечения назначаются следующие препараты:
- Алпизарин
- Циклоферон
- Ацикловир
- Изопринозин
Алпизарин способствует уничтожению ВПЧ.
В его состав входит такое действующее вещество как магниферин.
В некоторых случаях данное лекарственное средство используется для лечения туберкулеза.
Применять следует по одной, две таблетки за один раз.
Длительность курса три недели.
Циклоферон способствует повышению защитных функций организма и параллельно борется с бородавками.
Схема лечения назначается врачом индивидуально для каждого пациента.
Все зависит от вируса, который спровоцировал появление образования.
Курс терапии и прием препарата проводится по специальной схеме.
Первые приемы проводят через день.
Затем 11, 14, 17, 20 день по 1 таблетке.
Возможны и другие схемы лечения.
Именно поэтому данный препарат следует принимать под контролем лечащего врача.
Ацикловир - иммуностимулирующий препарат.
Хорошо справляется с такими вирусными заболеваниями как:
- 1. Вирус папилломы человека
- 2. Вирус Эпштейн - Барр
- 3. Цитомегаловирусы
Разрешается применять детям от двух лет.
Принимать следует через каждые 4 часа по одной таблетке.
Весь курс лечения данным лекарственным средством занимает неделю, иногда до месяца.
Противовирусным средством является Изопринозин.
Этот препарат следует запивать большим количеством жидкости.
Назначается по две шт. 4 раза в сутки.
Курс занимает около месяца.
Важно! Не пытайтесь заниматься самолечением, это может привести к необратимым последствиям.
При наличии генитальных бородавок, следует пройти лабораторные исследования и осмотр у специалиста.
Как удалить интимные бородавки?
Для радикального удаления кондиломы кожи или слизистых оболочек области промежности, а также наружных половых органов, применяются методики радикальной деструктивной терапии.
Они включают воздействие на бородавку различными физическими факторами, которые приводят к гибели клеток и ее разрушению.
Методики деструктивной терапии включают:
-
очень низкой температуры (около 196 градусов ниже нуля) с последующим разрушением объемного образования. – выпаривание бородавки лазером высокой энергии.
- Электрокоагуляция – удаление кондиломы с помощью электрического тока определенной силы и частоты.
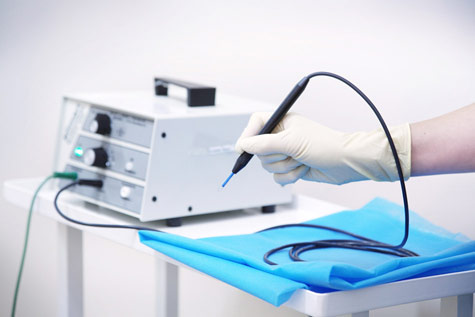
- Склеротерапия – поверхностная обработка бородавки специальными агрессивными соединениями, которые приводят к ее гибели. При этом очень важно, чтобы они не попадали на здоровую кожу или слизистые оболочки, так как это может привести к тяжелому ожогу.
Выбор методики деструктивной терапии врач определяет индивидуально.
Не рекомендуется начинать лечение таких бородавок самостоятельно.

Так как неправильная терапия в большинстве случаев приводит к еще большей активизации вируса.
Поэтому решение вопроса, как избавиться от интимных бородавок, лучше проводить совместно с врачом венерологом.
Где можно удалить интимные бородавки?
Для этого следует обратиться в частную или государственную клинику.
Чаще всего удалением и лечением бородавок на половых органах занимаются специалисты онкологии или кожно-венерологического диспансера.
Если вам необходимо срочно избавься от неприятного нароста на гениталиях обращайтесь в платный медцентр.
Врач проведёт осмотр интимной бородавки и даст направление на дополнительные исследования.
После того как, будет поставлен диагноз, специалист назначит курс лечения.
При необходимости направит на хирургическое удаление бородавок.
Какой врач проводит удаление генитальных бородавок?
Этот вопрос интересует большинство людей, у которых присутствует вирус папилломы человека.
Мужчинам для консультации и курса терапии следует посетить уролога.
Этот специалист занимается заболеваниями мочеполовой системы у сильного пола.
Женщине в свою очередь можно проконсультироваться у гинеколога.
При необходимости вам дадут направление к более узким специалистам:
- Онкологу
- Дерматовенерологу
- Иммунологу
- Хирургу
Если у бородавки есть тенденция к росту, то лечение проводит онколог.
Удалением бородавок занимается врач дерматолог или хирург.
Для того, чтобы избавиться от бородавок в короткие сроки, обращайтесь в на платный КВД.
Центр располагает собственной лабораторией и современным оборудованием.
Быстрое и полное обследование, удаление образований – все выполняется в один день.
При возникновении интимных бородавок у мужчин и женщин обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисовой Элины Вячеславовны, гинеколога со стажем в 35 лет.
Над статьей доктора Борисовой Элины Вячеславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Причина появления бородавок в любом месте тела в том числе, в интимной зоне – инфицирование папилломавирусом. В большинстве случаев возбудитель передается половым путем, но возможно и бытовое заражение. При этом вирус может долгое время находиться в организме, не давая никаких симптомов, пока однажды не проявиться в виде бородавок на разных частях тела, в том числе на половых органах.

Удаление бородавок в интимных местах
Виды бородавок, которые могут появляться на интимных местах
Остроконечные кондиломы или генитальные бородавки – мягкие образования, которые часто сливаются между собой, образуя крупные очаги, напоминающие по внешнему виду цветную капусту или гребни петуха. Если вовремя не избавиться от бородавок в интимных местах, они распространятся на всю половую зону, включая область вокруг заднего прохода. Образования болят, нагнаиваются, воспаляются, мешают половой жизни, дефекации и мочеиспусканию, становясь причиной неприятного запаха, исходящего из половых органов. Вирус, может распространяться по всей половой зоне, а у женщин – поражать шейку матки, приводя к образованию раковых опухолей.
Бовеноидный папулез – бородавчатые разрастания в интимных местах, также вызванные папилломавирусом. Кожные поражения возникают на гениталиях, промежности, области вокруг заднего прохода и внутренних сторонах бедер. Бородавки мягкие и гладкие, имеющие буроватую, розовую, фиолетовую или желтоватую окраску. Существует и другая форма болезни, при которой на половых органах появляются плоские жесткие бородавчатые разрастания. Высыпания соединяются в крупные очаги, кровоточат, мешают половой жизни, гигиене и отправлению естественных нужд.
Гигантская кондилома Бушке-Левенштейна – крупный бородавчатый нарост в интимной зоне, характеризующиеся быстрым ростом и крупными размерами. Причина их появления – папилломавирус, распространившийся из нелеченых бородавок. Заболевание относятся к предраковым, поскольку часто озлокачествляется.
Как избавиться от бородавок в интимных местах
При наличии таких образований на коже обязательно нужно обратиться в клинику. Различные народные методы только способствуют распространению инфекции и распространению папилломавируса.
Современная медицина избавляет от бородавок в интимной зоне без образования рубцов и втянутых участков. После проводимых процедур ткани быстро заживают.
Методы избавления от бородавок в интимных местах:
- Лазерный – в этом случае избавиться от бородавок на лобке и половых органах можно с помощью лазерного луча. В основе метода лежит воздействие светом, испускаемым углекислым (СО2), неодимовым и другими типами лазеров. При этом клеточная и межклеточная жидкость внутри бородавки нагревается, и запускаются биохимические механизмы, разрушающие ткани. В результате нарост испаряется, а на его месте образуется корочка – струп, под которой проходит регенерация ткани. После его отпадения остается светловатый или розоватый участок, который постепенно приобретает обычную окраску.
- Радиоволновой – от бородавок между ног можно избавиться с помощью специального прибора, называемого радионожом. Это устройство испускает высокочастотные радиоволны, которые нагревают жидкость внутри нароста. В результате клетки, из которых состоят бородавки, разрываются, а жидкость испаряется. На месте воздействия также остается корочка, которая потом отпадает, не оставляя рубцов и других заметных следов
Почему от бородавок в интимных местах лучше избавляться радиоволновым и лазерным методом
Применение лазера и радионожа не оставляет после себя следов, что крайне важно при устранении бородавок на лобке и в зоне бикини. После такой процедуры не нужно будет скрывать места удалений, поскольку они будут абсолютно незаметны.
У пациентов не нарушается половая и репродуктивная функция. Лазерный или радиоволновый метод не снижают эластичности ткани, поэтому не становятся причиной разрывов в родах у женщин и сужения крайней плоти у мужчин.
Лазерные лучи и радиоволны обладают антисептическим действием, поэтому во время процедуры происходит гибель вирусов. Это гарантирует отсутствие повторных высыпаний на месте воздействия. Но, чтобы избежать высыпаний в новых местах, пациенту нужно будет пройти противовирусное лечение.
Быстрое практически безболезненное заживление. Лазер и радионож стимулируют регенерацию тканей. Поэтому, решив избавиться от вирусных бородавок в интимной зоне, не стоит переживать, что заживление затянется – кожа и слизистые быстро восстановятся.
Места, на которых было проведено удаление, не нуждаются после процедуры в перевязках, обработках и других дополнительных лечебных мерах. Через некоторое время ткань восстановится, и корочка, покрывающая место воздействия, самостоятельно отпадет.
Лазер и радионож при удалении бородавок прижигают нервные окончания и запаивают сосуды. Кроме того, во время процедуры, из наростов улетучивается жидкость. Поэтому такие методы не вызывают сильной боли, кровотечений и выраженного отека.
Все эти преимущества доказывают целесообразность удаления бородавок с интимной зоны именно с помощью современных лазерных и радиоволновых методик.
Больно ли удалять бородавки на половых органах и сколько длится такая процедура
Удаление бородавок в клинике с радионожа и лазера, не сопровождается выраженными болевыми ощущениям. Однако, для устранения дискомфорта проводится местное обезболивание.
Продолжительность процедуры зависит от количества имеющихся бородавок, но, как правило, она занимает около 5 минут. При большом количестве наростов или их крупных размерах удаление происходит дольше, поэтому лучше избавиться от половых бородавок как можно раньше.
Что нужно делать после удаления бородавок
Никаких перевязок, обработок и прочих процедур в этот период не требуется. Нужно только ни сдирать, ни расцарапывать, и сильно не мочить корочки, чтобы не помешать восстановлению кожи и слизистой. При удалении наростов половой зоне до восстановления ткани не рекомендуется жить половой жизнью.
Запрещается также смазывать места воздействия мазями, гелями, лосьонами и препаратами, рекомендуемыми врачом. Несоблюдение этих правил приводит к кровотечениям, инфицированию, удлинению сроков заживления и появлению рубчиков.
Обратившись в клинику, можно удалить любые бородавки с половых органов максимально щадящим методом, после которого на месте наростов остается только гладкая кожа или слизистая.

Генитальные бородавки являются одним из наиболее распространенных видов инфекций, передаваемых половым путем. Они вызываются определенным типом вируса папилломы человека (ВПЧ). У женщин бывают чаще, чем у мужчин.

| Прием гинеколога с высшей категорией | 1000 руб. |
| Консультативный прием врача по результатам анализов, по результатам УЗИ | 500 руб. |
| Расширенная кольпоскопия | 1500 руб. |
| Амино-тест на бактериальный вагиноз | 300 руб. |
| Медикаментозный аборт (все включено) | 4500 |
Образования влияют на слизистые оболочки гениталий. Это маленькие наросты, часто похожие на цветную капусту.
Некоторые штаммы генитального ВПЧ провоцируют развитие раковых клеток. Для профилактики таких проблем со здоровьем проводится вакцинация.
Симптомы
У женщин генитальные бородавки могут расти на наружных половых органах, стенках влагалища, области между наружными гениталиями и задним проходом, анальном канале и шейке матки. У мужчин поражается головка полового члена, мошонка или задний проход. Эти наросты иногда образуются в ротовой полости или горле после орального полового контакта с инфицированным человеком.
Симптомы генитальных бородавок:
- Появление небольших, телесных или серых отеков в области гениталий.
- Скопление нескольких бородавок, расположенных близко друг к другу.
- Возникновение зуда или дискомфорта в области половых органов.
- Кровотечение при половом акте.
Генитальные бородавки могут быть такими маленькими и плоскими, что их нельзя увидеть невооруженным глазом. Иногда образуют большие скопления.
Необходимо обратиться к врачу, если у женщины или ее партнера появляются шишки или бородавки в области половых органов.
Причины возникновения
Существует более 40 различных штаммов ВПЧ, которые влияют на область половых органов. Люди с ослабленной иммунной системой подвержены заражению ВПЧ. Вероятность появления проблем со здоровьем у них повышена.
Факторы риска
К факторам, которые могут увеличить риск заражения, относится:
- незащищенный секс с несколькими партнерами;
- подавленный иммунитет (например, ВИЧ-инфицированные люди подвергаются повышенному риску инфицирования ВПЧ);
- сексуальная активность в раннем возрасте.
Генитальные осложнения после перенесенного заболевания:
- Рак. Заболевание тесно связано с инфекцией половых органов. Определенные типы ВПЧ также связаны с раком заднего прохода, полового члена, ротовой полости и горла. Вирус папилломы человека не всегда приводит к раку, но женщины должны регулярно сдавать мазок Папаниколау, особенно если существует высокий риск заражения ВПЧ.
- Проблемы во время беременности. Образования могут увеличиваться, что затрудняет мочеиспускание. Наросты на стенке влагалища снижают способность тканей влагалища растягиваться во время родов. Большие бородавки на половых органах или во влагалище кровоточат во время родовой деятельности. Мать часто передает вирус ребенку, и у грудничка развиваются бородавки, особенно они опасны в горле. В этом случае требуется тщательное обследование и удаление наростов, чтобы ребенок свободно дышал.
Профилактика
Чтобы избежать развития заболеваний, связанных с ВПЧ рекомендуется:
- Использовать презервативы при половом контакте. Это значительно снижает риск заражения генитальными бородавками.
- Пройти вакцинацию. Препарат Гардасил защищает от четырех штаммов ВПЧ, вызывающих рак, и используется для предотвращения генитальных бородавок.
Другая вакцина Церварикс, защищает от рака шейки матки, но не от генитальных бородавок.
Рекомендуется проводить плановую вакцинацию против ВПЧ для девочек и мальчиков в возрасте 11 и 12 лет. Если прививки не были сделаны в детстве, рекомендуется, чтобы вакцину получили девушки и женщины в возрасте до 26 лет, а также мальчики и мужчины в возрасте до 21 года.
Препараты эффективны, если их поставить до наступления их сексуальной активности. По результатам исследований выявлено, что люди в возрасте до 21 года и от 21 до 30 лет, которые сделали вакцину против ВПЧ, защищены от инфицирования на 50 %.
Побочные эффекты от вакцин незначительны и выражаются в болезненности места инъекции (плечо), головных болях, снижении температуры или появлении симптоматики гриппа. Иногда после инъекции возникает головокружение или обморок, особенно у подростков.
Диагностика
Часто бывает трудно обнаружить генитальные бородавки, и врач наносит на половые органы слабый раствор уксусной кислоты, чтобы отбелить наросты. Затем их изучают через специальный увеличительный инструмент — кольпоскоп.
ПАП — тесты
Для женщин важно регулярно проходить обследования в области малого таза и сдавать мазок на цитологию из влагалища (мазок по Папаниколау). Эти исследования способствуют своевременному выявлению изменений влагалища и шейки матки, вызванных генитальными бородавками или ранними признаками рака шейки матки.
Мазок берется во время гинекологического осмотра специальной с наружной и внутренней поверхности шейки матки. Процедура безболезненная и занимает 5-10 секунд. Клетки исследуются под микроскопом.
Тест на ВПЧ
С раком шейки матки связано несколько видов генитального ВПЧ. Образец ткани, взятый во время ПАП-теста, проверяется на штаммы ВПЧ, которые вызывают рак. Проводится у женщин в возрасте 30 лет и старше.
Лечение
Если бородавки не вызывают дискомфорта, лечение не требуется. Но если появляется зуд, жжение и боль, или бородавки вызывают эмоциональный стресс, то образования удаляются с помощью лекарств или хирургическими методами. Наросты могут вернуться после лечения.
Лекарственные препараты при лечении генитальных бородавок
Препараты, которые наносятся на кожу:
- Имиквимод. Этот крем усиливает способность иммунной системы бороться с генитальными бородавками. Необходимо избегать половых контактов, пока крем находится на коже. Это ослабляет действие презервативов и диафрагмы и вызывает раздражение кожи у партнера.
Побочные эффекты: покраснение кожи, волдыри, боль в теле, кашель, сыпь и усталость. - Подофиллин и Подофилокс . Подофиллин — смола на растительной основе, которая разрушает ткани бородавок на половых органах.
При использовании Подофилокся необходимо узнать меры предосторожности, чтобы не вызвать раздражения. Этот препарат не рекомендуется для использования во время беременности. Побочные эффекты — легкое раздражение кожи, зуд. - Трихлоруксусная кислота. Это средство сжигает генитальные бородавки и применяется для удаления внутренних бородавок. Побочные эффекты – легкое раздражение кожи, язвы или зуд.
- Синекатехин (Вереген). Крем используется для лечения наружных половых бородавок и бородавок в анальном канале или вокруг него. Побочные эффекты – включать покраснение кожи, зуд или жжение.
Самолечением заниматься нельзя, чтобы не спровоцировать тяжелые осложнения.
Хирургия
Крупные бородавки, не поддающиеся лечению, удаляются хирургическим путем. Варианты лечения:
- Замораживание жидким азотом (криотерапия). По мере заживления пораженные участки исчезают. При незначительном эффекте требуется повторное лечение. Боль и отек – побочные эффекты.
- Электрокаутеризация. Процедура, во время которой применяется электрический ток для сжигания бородавок.
- Хирургическое иссечение. Бородавки удаляются специальными инструментами, применяется анестезия.
- Лазерные процедуры. Метод, который использует интенсивный луч света, предназначен для больших бородавок. Побочные эффекты – рубцы и боль.
Все процедуры проводятся специалистами в условиях стерильности.
Читайте также:

