Как выглядит гиперпигментация кожи после склеротерапии
Обновлено: 25.04.2024
Склеротерапия — это хирургическая процедура, которая позволяет минимизировать такие внешние проявления хронических заболеваний вен, как «сосудистые сеточки и звездочки» на ногах. В ее основе лежит введение в просвет вены специального препарата — склерозанта, «склеивающего» её стенки. К сожалению, любое вмешательство может сопровождаться развитием тех или иных побочных эффектов. Склеротерапия — не исключение: после неё могут возникнуть гиперпигментация, вторичные сосудистые звездочки, воспаление стенок вен. Разбираем, как ускорить восстановительный период и максимально снизить риск возникновения нежелательных реакций.
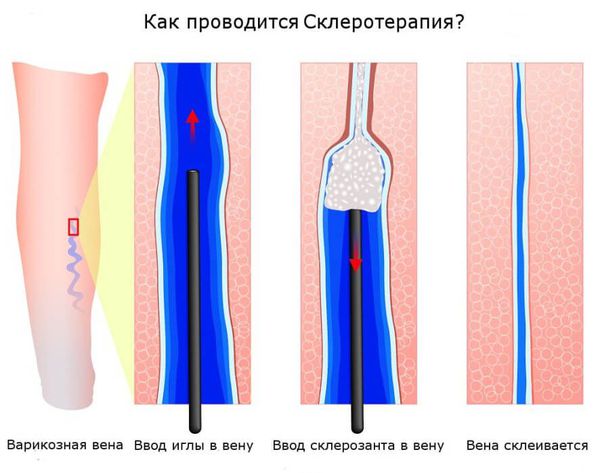
Склеротерапия — современный и практически безболезненный метод устранения косметических дефектов при варикозном расширении вен на ногах. Практически — потому что пациенту нужно перетерпеть обычную инъекцию, без разрезов на коже. Врач ввводит в просвет вены специальный препарат — склерозант. Он повреждает венозную стенку, в результате чего вена «склеивается», движение крови по ней прекращается. Функция выключенной из кровообращения вены переходит к другим, работающим сосудам.
Склеротерапию принято считать новой методикой, но это не совсем верно, потому что впервые её применил французский хирург Эдуард Шассеньяк более 150 лет назад — в 1853 году [1]. Со временем эту процедуру усовершенствовали, и сейчас она признана относительно безопасным и малотравматичным способом избавления от патологически изменённых сосудов и устранения симптомов варикозного расширения вен. В незапущенных случаях варикоза склеротерапию считают альтернативой операции. Склеротерапия купирует проявления заболевания и требует менее длительного восстановительного периода, по сравнению с операцией [2]. Это очень важно, ведь любое хирургическое вмешательство — стресс для человека.
Есть ли у склеротерапии побочные эффекты
В некоторых случаях после процедуры могут возникнуть гиперпигментация кожи, гематомы (синяки), флебиты (воспаление) или отёки. По разным данным, в 0,3–30 % случаев после проведения склеротерапии у пациента наблюдается изменение цвета кожи или появляется гиперпигментация, как правило, у 70–90 % больных всё проходит в течение первого года [2]. Синяки и отёки, которые тоже могут появиться после склеротерапии, исчезают в течение 10–12 дней.
Реже, примерно в 3–5 % случаев, можно заметить «новую» сосудистую сеточку в области уже склерозированных вен. В англоязычной научной литературе это называется мэтингом (англ. mating), в русскоязычной — неоваскулогенезом или вторичными телеангиоэктазиями. Обычно мэтинг проходит в течение нескольких недель или месяцев [3].
Тромбозы глубоких вен, некрозы (омертвение) кожи и повреждение нервов случаются при выполнении склеротерапии крайне редко.
Как уменьшить продолжительность восстановительного периода
Склеротерапия — не мгновенное решение имеющейся проблемы и не гарантия того, что варикоз не вернётся снова. Успех зависит не только от мастерства хирурга, но и от выполнения пациентом назначений врача по лечению варикозной болезни и прохождения восстановительного периода. Чтобы сократить этот период и таким образом уменьшить вероятность появления побочных эффектов склеротерапии, рекомендуется использовать компрессионный трикотаж и принимать специальные венотонизирующие препараты.
Чётких сроков ношения трикотажа нет: обычно это 3–4 недели или чуть больше — на усмотрение лечащего врача. Компрессия создаёт эффект массажа, помогает стенкам обработанной вены быстрее «спаяться».
Для более быстрого восстановления после склеротерапии могут применяться венотонизирующие препараты при подготовке к процедуре и после неё. Такие средства влияют на воспаление и уменьшают проницаемость сосудистой стенки. Это помогает снимать отёк, справляться с неприятным ощущением в ногах и ускорять процесс реабилитации.
Если мы откроем обновлённые «Российские клинические рекомендации по диагностике и лечению хронических заболеваний вен», то увидим, что венотонизирующих препаратов довольно много. При этом препаратом, применяемым в лечении варикоза любой стадии, опосредованно снижающим частоту появления указанных выше побочных эффектов, является Детралекс® [8,9].
Его применение помогает уменьшать проявление венозного застоя и симптомов, связанных с нарушением кровообращения: отёков, боли и тяжести в ногах. Рекомендуется принимать одну таблетку (1000 мг) в сутки, продолжительность курса лечения определяет врач [4]. В среднем он составляет 2 месяца. [6]
Для сокращения сроков восстановительного периода и уменьшения выраженности побочных эффектов склеротерапии оптимально применять венотоники — как в форме таблеток, так и местно.
Детрагель® — препарат для местного нанесения на кожу от бренда Детралекс®. Применение Детрагеля® помогает уменьшить гематомы, в том числе после склеротерапии. Детрагель® борется местно с воспалением и уменьшает ломкость капилляров. Он быстро проникает через кожный барьер, не липнет и не оставляет следов на одежде: при необходимости гель можно наносить даже под компрессионный трикотаж — эластичные чулки или бинты [5,7].
Комбинация Детралекса® и Детрагеля® наносит «двойной удар» по варикозу и обеспечивает системный подход к лечению заболеваний вен . [4,5]
3. Мэтинг (англ. mating) — побочный эффект склеротерапии. URL:
4. Инструкция по медицинскому применению препарата Детралекс®. РУ № ЛП-003635.
5. Инструкция по медицинскому применению препарата Детрагель®. РУ № ЛП-001044.
6. Российские клинические рекомендации по диагностике и лечению хронических заболеваний вен// Флебология, 2018. 12(3):С.166
7. Богачев В. Ю., Болдин Б. В., Туркин П. Ю., Лобанов В. Н. Местные препараты в лечении и снижении частоты развития нежелательных реакций после склеротерапии ретикулярных вен и телеангиэктазов. Ангиология и сосудистая хирургия. 2019. 25(4):102-7
8. Инструкция по медицинскому применению препарата Детралекс®. РУ № ЛП-004247
Удаление посттравматического пигмента на коже ног после склеротерапии или ЭВЛК проводится с эстетической целью по желанию пациента.
Склеротерапия представляет собой введение в варикозно расширенные вены препарата, который вызывает склеивание стенок сосуда и прекращение локального кровотока. ЭВЛК (эндовазальная лазерная коагуляция) назначается с той же целью, но при помощи лазера, который вводят в пораженную вену.
Процедура удаления постравматического пигмента (удаление пигментации на коже ног) направлена для достижения эстетики нижних конечностей. Однако в послеоперационном периоде в области вмешательства могут формироваться участки пигментации. В медицинском центре «Нордин» посттравматические пигментные пятна удаляют при помощи современного неодимового лазера, который эффективно убирает косметический дефект.
Как проводится удаление посттравматического пигмета
Пигментация возникает в результате скопления в клетках большого количества меланина. Это приводит к изменению цвета и рельефа кожных покровов в месте патологического процесса. Лазерные лучи способны разрушить меланиновый пигмент и придать коже первозданный вид. Процедура проходит при бесконтактном воздействии. Лазерный аппарат размещают над участком пигментации. Тепловое воздействие происходит локально без повреждения здоровых тканей.
Для устранения неприятных ощущений во время процедуры кожу предварительно смазывают кремом с анестетиком. После удаления пигмента в месте воздействия появляется гиперемия. Затем образуется корочка, которая отторгается без образования рубцов, возникает только кратковременное шелушение кожи. Сеанс лазеротерапии длится около 15-30 минут в зависимости от объема участков пигментации.
Для улучшения заживления тканей рекомендуют использовать Бепантен или другие регенерирующие препараты.
Рекомендации после процедуры удаления посттравматической пигментации
В течение 5-7 дней после удаления пигментных пятен неодимовым лазером необходимо отказаться от пребывания на солнце и посещения солярия. При воздействии солнечных лучей кожа должна быть прикрыта одеждой или смазана кремом с фактором защиты от ультрафиолета не менее 35. Это же правило необходимо соблюдать до проведения процедуры.
В этот период не рекомендуют принимать горячую ванну, посещать сауну и бассейн, заниматься физическим трудом. Не следует смазывать кожу в участке воздействия спиртосодержащими косметическими средствами. Корочка должна отторгнуться самостоятельно. Преждевременное удаление может вызвать формирование рубца. Для исчезновения пигментных пятен может потребоваться от 3 до 5 сеансов с перерывом в 3-4 недели.
Противопоказания к проведению лазерного удаления пигментации
Перед лазерным удалением пигментации необходимо учитывать противопоказания. В большинстве случаев это временные отводы от терапии. После устранения причины противопоказания, процедуру проводят в плановом порядке. Лазер не применяют при острых инфекциях, тяжелом течении хронических заболеваний внутренних органов, декомпенсированном диабете, патологии крови, повреждении кожи в месте воздействия, беременности и кормлении грудью. От процедуры стоит отказаться при склонности к образованию келоидных рубцов.
Удаление посттравматического пигмента после склеротерапии или ЭВЛК, 1 сеанс
Информация только для специалистов в сфере медицины, фармации и здравоохранения!

Стойко Ю.М. 1 д.м.н., профессор, Мазайшвили К.В. 2 д.м.н., профессор, Харитонова С.E. 1 к.м.н., Цыплящук А.В. 1 к.м.н.
1 Кафедра хирургии с курсами травматологии, ортопедии и хирургической эндокринологии Национального Медико-хирургического Центра им. Н.И. Пирогова, Москва.
2 Кафедра факультетской хирургии медицинского института Сургутского государственного университета, Сургут.
Долгие годы хирургия являлась основным методом лечения пациентов с хроническими заболеваниями вен нижних конечностей. Однако значительная операционная травма, нередкие осложнения, необходимость госпитализации и длительное ограничение трудоспособности больных являются неизбежным атрибутом флебэктомии. Метод склеротерапии лишен этих недостатков. Обзор направлен на анализ возможных осложнений после проведения склеротерапии вен нижних конечностей.
Простота и коммерческий успех метода склеротерапии способствовали повсеместному применению данного метода в России с начала 90-х годов. Метод склеротерапии позиционировался как альтернатива стандартной операции. Но через некоторое время возникло некоторое разочарование у врачей и их пациентов в применении данного метода. Анализ ситуации привел к выводу, что склеротерапия -- это метод, предполагающий рецидив заболевания. А это значит, что он занял весьма незначительную нишу, которая для большинства хирургов не представляла интереса. В этой нише склеротерапия продолжала развиваться и совершенствоваться лишь благодаря энтузиазму врачей, применявших этот метод. Постепенное совершенствование техники, внедрение ультразвукового контроля на всех этапах лечения вывело склеротерапию на качественно новый этап развития.
Одним из основных принципов современной флебологии является достаточный радикализм при минимальной агрессии [15, 21]. Этим требованиям вполне отвечает метод склеротерапии, который позволяет достичь хороших эстетических и функциональных результатов, а с технической точки зрения доступен и относительно прост [5, 8, 11, 12]. Амбулаторный характер процедуры следует отнести к числу наиболее важных преимуществ склеротерапии [7, 22, 27, 41, 47, 52, 53]. Эффективность и безопасность склеротерапии возросли благодаря внедрению ультразвукового контроля и использованию пенной формы препарата, а также улучшению качества самих склерозантов [2, 22, 37, 48]. При этом чем шире применялся метод склеротерапии в повседневной хирургической практике, тем чаще врачам хирургам приходится сталкиваться с ее негативными последствиями и осложнениями.
Ошибки, которые неизбежно возникают в работе хирурга, приводят к опасности развития осложнений. Если осложнение возникло в результате медицинских вмешательств, следует говорить о ятрогении. Осложнения, возникающие в результате какой-либо ошибки или погрешности в ходе лечебного процесса, следует отнести к детерминированным (от лат. determino -- определяю). Осложнения, возникающие вследствие случайного стечения обстоятельств, предугадать которые невозможно, следует отнести к стохастическим (от греч. στοχαστικός «умеющий угадывать»). Последний вариант следует рассмотреть особо. При этом не следует забывать, что любая манипуляция в руках одного хирурга может не повторяться в руках других как по своей эффективности, так и по безопасности. В таблице 1 представлены варианты стохастических и детерминированных осложнений, наиболее часто встречающихся в клинической практике. Некоторые из них заслуживают более подробного рассмотрения.
| Таблица 1. Осложнения склеротерапии по закономерности возникновения | |
| Стохастические | Детерминированные |
| Фолликулит Гнойно-септические осложнения Гипертрихоз Синдром Николау Аллергические реакции Тромбоз глубоких вен Тромбоэмболия легочной артерии Неврологические осложнения Транзиторное нарушение мозгового кровообращения | Местный отек Внутрикожные и подкожные кровоизлияния Возвратные телеангиэктазии Гиперпигментация Повреждение нерва Интраневральные инъекции Интраартериалъные инъекции Некроз кожи Тромбофлебит |
Гнойные осложнения после проведения склеротерапии встречаются достаточно редко, чаще всего в результате случайного стечения обстоятельств. Основная часть осложнений приходится на воспалительные явления в зоне волосяного фолликула [35]. Крайне редко встречается гипертрихоз в зоне введения склерозирующего вещества, который имеет временный характер [21].
К стохастическим осложнениям склеротерапии можно отнести синдром Николау (embolia cutis medicamentosa), частота встречаемости которого менее чем 0,01% случаев; клинически выражается в формировании обширных некрозов в зоне инъекций [14].
Синдром Николау не следует путать с мелким некрозом кожи в месте инъекции: в основном локальный некроз встречается при склерооблитерации телеангиэктазий. Иногда его возникновение не связано с нарушением техники проведения склеротерапии (в результате паравазального введения препарата высоких концентраций, случайных инъекций в кожные артериолы и артериовенозные анастомозы, реактивного спазма сосудов, неадекватной чрезмерной компрессии) [1, 14, 26, 32]. По мнению De Faria J.L. и Moras J.N. (1963), следует помнить, что вероятность инъекции в артериовенозный анастомоз значительно повышена, т. к. 2/3 всех телеангиэктазий ассоциированы с кожными артериолами [1]. Аллергические реакции встречаются примерно в 0,3% случаев, чаще проявляются крапивницей или бронхоспазмом [9]. Эти реакции на сегодняшний день относятся к плохо прогнозируемым осложнением. Ортостатический коллапс -- это вегетативная реакция, иногда его ошибочно принимают за анафилактический шок. Ортостатический коллапс чаще проявляется у гипотоников и проходит без дополнительных лечебных мероприятий [9].
Тромбоз глубоких вен и тромбоэмболия легочной артерии заслуживают отдельного внимания, ввиду своих катастрофических последствий, однако их относят к редким осложнениям после проведения склеротерапии, по данным разных авторов встречаются у 1% больных [14, 46]. Тромбоэмболия легочной артерии (ТЭЛА) развивается вследствие фрагментации тромба в глубокой венозной системе. По данным Баешко А.А. и др. (2012), < 0,01% случаев [9].
К группе детерминированных осложнений относится повреждение анатомических структур, близких к месту проведения инъекции (сосуды и нервы). Повреждение нерва возможно при паравазальном введении препарата (встречается очень редко) [14]. Причиной невропатии также может служить неадекватная тугая эластическая компрессия. Инъекция в нерв достаточно болезненная и может вызвать парестезию, а иногда и выключение функции нерва [1, 38]. Данное осложнение встречается крайне редко, в 1 случае на 10 тыс. склеротерапий [1].
Наиболее опасным осложнением склеротерапии считаются интраартериальные инъекции. Возникают в результате технической погрешности (отсутствие ультразвукового наведения) или случайного попадания препарата в артерию [1, 38]. Внутриартериальное введение склерозанта приводит к окклюзии артерий и нарушению микроциркуляции в конечности за счет выраженного спазма (Weiss R & М. 1990, Goldman Р. 1987). По данным литературы, они встречаются в 1 случае на 10 тыс. склеротерапий [1]. Чаще всего столкнуться с такими осложнениями возможно при проведении склеротерапии по задней поверхности голени из-за наличия мелких артерий-спутников малой подкожной вены.
Прогнозируемым нежелательным последствием склеротерапии являются т. н. возвратные телеангиэктазии (меттинг, вторичные телеангиэктазии, неоваскуляризация) -- это реакция в виде появления ярко-красной сосудистой сетки. Сетка появляется достаточно быстро -- на 3--5 сутки после проведенной склеротерапии и сохраняется на протяжении 6--12 мес., после чего большая часть телеангиэктазий самостоятельно исчезает. По мнению Шиманко А.И. и соавт. (2008), только у 5% пациентов они могут сохраняться на протяжении более одного года [21]. Частота этого нежелательного последствия склеротерапии составляет 5--10% [14].
Основной причиной тромбофлебита Hamilton B. et al. (2008) выделяют нарушение техники введения препарата в заполненную кровью вену [1, 38]. По мнению В. Тоmbаn еt аl. (1992), это осложнение наблюдается достаточно часто, даже при соблюдении всех правил склеротерапии и адекватной компрессии. При возникновении данного осложнения возможно формирование стойкой гиперпигментации кожи. Данные литературы свидетельствуют о высокой частоте этих осложнений, достигающей 30% [7, 27, 41, 47, 52, 53]. По данным А.А. Баешко и соавт. (2012) гиперпигментации возникают в 0,3--30% случаев, медленно регрессирует, исчезая у 70--90% пациентов в течение 1-го года после склеротерапии [14]. Гиперпигментация кожи является частым попутчиком склеротерапии вен любых диаметров, при этом методика и вид склерозанта не имеют значения (Goldman М.Р. 1992, 1995). Появление гиперпигментаций обусловлено накоплением в толще кожи пигментных веществ -- меланина и в большей степени гемосидерина [1, 9]. Избежать образования гиперпигментаций после склеротерапии возможно, для этого пациенту необходимо являться на осмотры в обязательные контрольные сроки для удаления коагул из склерозированной вены [7].
Отдельно следует выделить группу постоянных побочных реакций -- спутников склеротерапий, встречающихся практически у всех пациентов и не несущих потенциальной опасности. К ним, прежде всего, следует отнести местный отек и внутрикожные кровоизлияния. Внутрикожные кровоизлияния возникают в результате экстравазации эритроцитов через поврежденную стенку вены в условиях гипокоагуляционного действия склерозирующего препарата [9]. Длительное рассасывание гематом может приводить к стойкой гиперпигментации кожи и болевым ощущениям у пациентов [9, 11].
Таким образом, осложнения после проведения склеротерапии вен нижних конечностей возникают редко, и, как все редкие события, их возникновение предугадать невозможно, поэтому единственный способ защититься – это знать о риске их возникновения и быть к ним готовыми.
Долгие годы основным методом лечения пациентов с хроническими заболеваниями вен нижних конечностей являлась операция. Неизбежным атрибутом флебэктомии (удаления патологически изменённой вены) является значительная операционная травма, нередкие осложнения, необходимость госпитализации и длительное ограничение трудоспособности пациента. Флебологи Юсуповской больницы для лечения варикозной болезни применяют метод склеротерапии. Он лишён большинства этих недостатков.
Осложнения после склеротерапии вен нижних конечностей также могут развиться. Одни побочные эффекты склеротерапии являются результатом ошибки хирурга, другие последствия склерозирования вен нижних конечностей предусмотреть сложно. Флебологи Юсуповской больницы в совершенстве владеют всеми методиками склеротерапии и не допускают технических погрешностей. Для того чтобы свести к минимуму риск развития осложнений склеротерапии, врачи относятся к процедуре как к инвазивному вмешательству и проводят комплексное обследование пациента перед лечением.

Особенности отдельных методик склеротерапии вен
Склеротерапия применяется в комплексном лечении варикозной болезни, когда диаметр варикозно трансформированного сосуда не превышает 5 мм. Пи соблюдении всех необходимых правил процедура является безопасной. Осложнения после склерозирования вен развиваются редко.
Жидкостная склеротерапия – приоритетный и высокоэффективный метод лечения всех видов изолированных телеангиоэктазий. Микропенную склеротерапию применяют для склерозирования изолированных ретикулярных вен или крупных телеангиоэктазий, и варикозно трансформированных вен более крупного диаметра. Чтобы предотвратить нежелательные последствия склеротерапии, врачи Юсуповской больницы выполняют процедуру при наличии непальпируемых и невизуализируемых варикозных вен с помощью микропенной методики под контролем ультразвукового допплеровского исследования.
Микропенную эхосклеротерапию недостаточных перфорантных вен выполняют в том случае, когда диаметр сосуда не превышает 4-6 мм. Процедуру больным с тяжёлыми трофическими нарушениями при невозможности оперативного лечения проводят в Юсуповской больнице высококвалифицированные специалисты. Это сводит к минимуму риск развития осложнений.
Нежелательные последствия склеротерапии вен
После склеротерапии вен могут развиться следующие осложнения:
- Фолликулит;
- Гнойно-септические заболевания;
- Синдром Николау (некроз кожи в месте введения склерозанта);
- Аллергические реакции;
- Тромбоз глубоких вен;
- Тромбоэмболия легочной артерии;
- Неврологические осложнения (транзиторное нарушение мозгового кровообращения).
Иногда развивается отёк ног после склеротерапии, внутрикожные и подкожные кровоизлияния (синяки), гиперпигментация. Пациенты часто интересуются: «Если после склеротерапии появились новые звёздочки, что делать?» Так называемые возвратные телеангиоэктазии являются реакцией в виде появления ярко-красной сосудистой сетки. Она появляется на третьи-пятые сутки после проведенной склеротерапии и сохраняется на протяжении 6-12 месяцев. После этого большая часть телеангиоэктазий самостоятельно исчезает.
Уплотнение вен после склеротерапии проходит без лечения в течение месяца. Если после склеротерапии болит нога, появились уплотнения (шишки), – это не осложнение, а прогнозируемые последствия процедуры. Нормой является и возникновение небольшого отёка после склеротерапии, если он сохраняется не дольше четырёх дней. Внутрикожные кровоизлияния возникают в результате проникновения эритроцитов через поврежденную стенку вены в результате действия склерозирующего препарата. Длительное рассасывание гематом может приводить к стойкой гиперпигментации кожи и болевым ощущениям у пациентов.
После склеротерапии через месяц могут быть осложнения. Если длительно не проходят синяки, следует немедленно обратиться к врачу, который выполнял процедуру. Он проведёт осмотр, выполнит ультразвуковое исследование, чтобы убедиться в отсутствии осложнений.
Как убрать гиперпигментацию после склеротерапии? Пигментные участки состоят из гемосидерина – темно-жёлтого пигмента, который образуется при распаде гемоглобина и связаны с особенностями кожи. Пигментация исчезает самостоятельно в течение нескольких месяцев. У небольшого числа пациентов гиперпигментация сохраняется больше года.
Если возникли «шишки» после склеротерапии, что делать? Спустя 2 недели после процедуры иногда в области вен появляются «шишки» и тянущие ощущения в их области. При контрольном осмотре флеболог прокалывает их тончайшей иглой и удаляет скопившуюся жидкость. После этого «шишки» уменьшаются, тянущие ощущения проходят.

Профилактика осложнений после склеротерапии
При выполнении микросклеротерапии для лучшего попадания склерозанта в просвет сосуда и получения оптимальных результатов флебологи используют специальные иглы, трёхкомпонентные шприцы, и, как минимум, двукратное бинокулярное увеличение. Склеропрепарат в виде пены, наряду с высокой эффективностью, обладает большей агрессивностью. По этой причине врачи снижают его концентрацию в 2 раза по сравнению с жидким склерозирующим препаратом. Для лучшей визуализации сосудов и повышения эффективности процедуры склерозирования телеангиоэктазий и ретикулярных вен флебологи используют галогеновый трансиллюминатор Тгагтует П.
Для достижения оптимальных результатов и предотвращения нежелательных эффектов при всех видах склеротерапии проводят компрессию:
- При склерозировании изолированных телеангиоэктазий – в течение трёх суток;
- После склерозирования ретикулярных вен и ретикулярных вен в комбинации с крупными телеангиоэктазиями – от 4 до 5 суток;
- При склерозировании изолированных крупных трансформированных вен – в течение 5-7 суток.
Дозированную компрессию при склерозировании крупных варикозных вен на бедре создают с помощью марлевых валиков или латексных подушечек и бинтов средней растяжимости. Это способствует предотвращению гиперпигментаций. При проведении склеротерапии врачи для профилактики осложнений проводят терапию флеботоническими лекарственными препаратами – Детралексом или Флебодиа 600. Их рекомендуют пациентам начать принимать за 1-2 недели до сеансов склеротерапии и продолжать в течение 1,5-2 месяцев после процедуры, особенно при наличии крупных варикозно трансформированных вен.
Для того чтобы избежать побочных эффектов и осложнений склеротерапии, выполняйте процедуру в Юсуповской больнице. Отзывы пациентов положительные. Записывайтесь на приём к флебологу онлайн или по телефону.
Что такое сосудистые звездочки (телеангиэктазии)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тагирова Арсена Абубакаровича, сосудистого хирурга со стажем в 6 лет.
Над статьей доктора Тагирова Арсена Абубакаровича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Сосудистые звёздочки (телеангиэктазии) — это патологически расширенные капилляры, которые становятся видны на поверхности кожи. Они напоминают красные или фиолетовые точки, линии и "паутинки". Часто появление сосудистых звёздочек сопровождается зудом и болью в месте их образования.
Сами по себе телеангиэктазии абсолютно безопасны для здоровья. Как правило, пациентов беспокоит лишь внешний вид поражённой кожи. Тем не менее появление сосудистых звёздочек может быть спровоцировано более серьёзными заболеваниями.
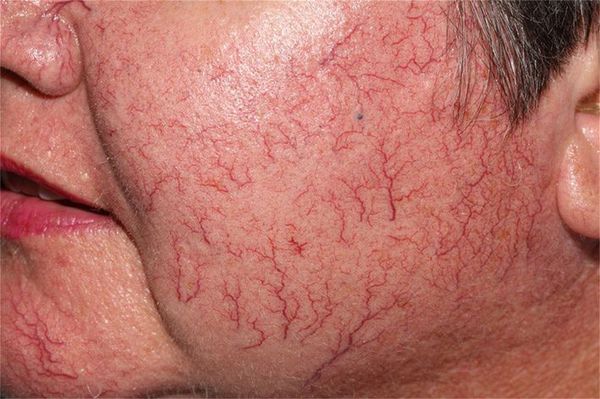
У мужчин телеангиэктазии появляются только при хронической венозной недостаточности. У женщин причин их появления множество:
-
;
- врожденные заболевания соединительной ткани;
- нарушение микроциркуляции крови;
- гормональные нарушения (в том числе при приеме оральных контрацептивов и глюкокортикоидных препаратов);
- аборты, беременности и роды, климакс;
- заболеваниях половой системы: киста яичника, миома матки и другие.
Сосудистые звёздочки могут возникнуть при дефиците витаминов и микроэлементов, в частности при дефиците витамина С, который ответственен за проницаемость и прочность стенок капилляров.
Телеангиэктазии могут появляться после механического повреждения кожи, например во время косметической чистки лица. Нередко сосудистые пятна становятся видны после воздействия различного рода излучения на кожу, например, ультрафиолетового и рентгеновского излучения. Некоторые пациентки отмечают их появление после посещения солярия.
Наличие сосудистых звездочек на ногах не обязательно связано с варикозной болезнью: даже варикозная болезнь с выраженными симптомами венозной недостаточности иногда протекает без появления телеангиэктазий, а появление "звёздочек" чаще происходит на фоне легкой степени венозной недостаточности [1] [2] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы сосудистых звездочек
Главный симптомом, на который жалуются пациенты с наличием телеангиэктазии — это эстетический дефект. Телеангиэктазии появляются на лице, ногах, спине, имеют различный цвет и форму. Если сосудистые звёздочки наполняются венозной кровью, то они имеют синий цвет, если артериальной, то красный. Со временем они могут видоизменяться. Например, красная телеангиэктазия может стать синей и наоборот — это связано с забросом в них крови из венул (мелких кровеносных сосудов) при начинающемся варикозе.
Наличие телеангиэктазий может сопровождаться симптомами фонового заболевания, которое спровоцировало их появление. Чаще всего — это симптомы варикозной болезни:
- тяжесть и отеки в конце трудового дня;
- недомогание и ночные судороги в икроножных мышцах;
- наличие более крупных варикозно-расширенных вен;
- в некоторых случаях: трофические язвы и гиперпигментации в области голени.
В остальных случаях пациенты связывают наличие телеангиэктазий с приёмом оральных контрацептивов, родами, климаксом, наличием других заболеваний.
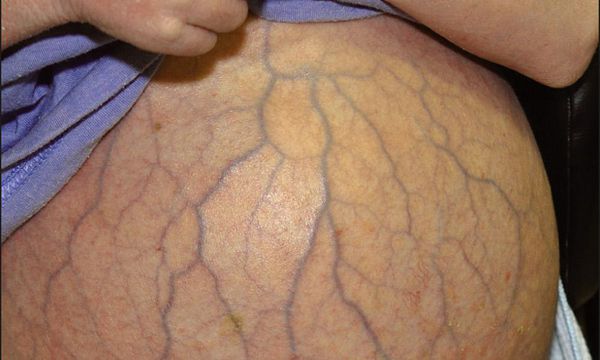
При некоторых заболеваниях сосудистые звёздочки появляются в типичных местах, и опытный специалист по их виду и расположению может заподозрить ту или иную болезнь. Например, синдром «головы медузы» выявляется у пациентов с жидкостью в брюшной полости, он проявляется наличием варикозно-расширенных вен на животе, что может свидетельствовать о синдроме портальной гипертензии.
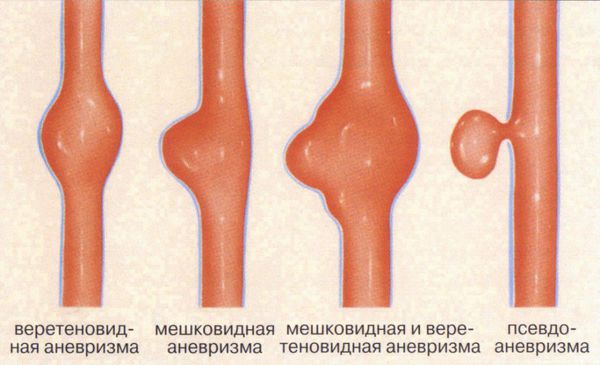
В некоторых случаях склонность к появлению сосудистых звёздочек является проявлением слабости соединительной ткани. Тогда пациент помимо остальных симптомов отмечает гипермобильность суставов, повышенную эластичность кожи, склонность к образованию синяков и аневризм (выступов на стенках сосудов) [5] [6] .
Патогенез сосудистых звездочек
В основе патогенеза телеангиэктазий лежит множество механизмов. Чтобы разобраться в патогенезе сосудистых звёздочек, нужно разделить все причины возникновения телеангиэктазии на две большие группы: врожденные факторы (наследственные) и приобретенные.
Если имеется врожденная склонность к образованию сосудистых звездочек, главным патологическим звеном является эндоглин (мембранный белок), который чрезмерно усиливает рост клеток сосудов и участвует в ангиогенезе (процессе образования новых сосудов). Также влияние оказывает повышенный уровень фактора роста — естественного соединения, способного стимулировать рост эндотелия (клеток) сосудов.
Если появление телеангиэктазий имеет приобретенный характер, специалисты склоняются к тому, что это происходит под действием различных вазоактивных веществ — гормонов, гистамина, серотонина и других.
Самые распространенные механизмы формирования сосудистых звездочек — гормональные факторы и нарушения венозного оттока в нижних конечностях. Ведущим механизмом является влияние эстрагенов на сосудистую стенку. Около трети лиц женского пола, которые замечают появление телеангиэктазий, связывают это с первой беременностью, при этом многие из появившихся сосудов естественным образом исчезают к 4-7 неделе после родов [4] . Некоторые специалисты говорят о возможности появления телеангиэктазий при ярко выраженном стрессе, который продолжается длительное время [3] .
Классификация и стадии развития сосудистых звездочек
Телеангиэктазии могут располагаться как единично, так и группами. Они могут покрывать как маленькие участки кожи, так и иметь большую площадь поражения. В соответствие с классификацией W. Redisch, R. Pelzer сосудистые звёздочки бывают 4-х типов:
- простые (синусовые, линейные);
- древовидные;
- звездчатые (паукообразные);
- пятнообразные (пантиформные).
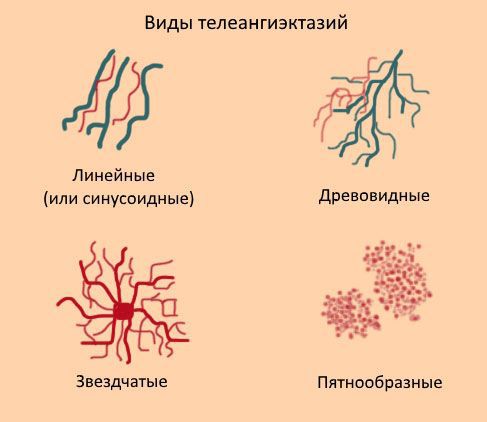
Красные линейные телеангиэктазии нередко обнаруживаются на лице, особенно на носу и щеках.
Красные и синие линейные и древовидные чаще всего появляются на ногах. Важно, где именно на ноге образовалась сосудистая звездочка: если на голени — то скорее всего, её образование связано с варикозной болезнью нижних конечностей. Если на бедре — вероятно, что образование телеангиэктазии связанно с гормональными нарушениями и вызвано выделением вазоактивных (влияющих на тонус и диаметр просвета кровеносных сосудов) веществ и гормонов.
Паукообразные типы сосудов обычно красные, поскольку состоят из центральной питающей артериолы, от которой в радиальном направлении расходится множество расширенных капилляров.
Пятнистые (пятнообразные) телеангиэктазии нередко могут возникать при диффузных заболеваниях соединительной ткани и некоторых других заболеваниях.
Независимо от происхождения, клиническая картина и главный симптом у любого типа телеангиэктазии — это эстетический дефект [7] .
Осложнения сосудистых звездочек
Сами по себе сосудистые звёздочки редко имеют серьёзные осложнения. Но если они формируются на фоне венозной недостаточности или из-за гормональных нарушений, возможно появление синяков, возникающих без каких-либо травм, рядом или на месте телеангиэктазии. Кроме того, происходит дальнейшее разрастание сосудистого рисунка и увеличение его диаметра, возможно кровотечение из телеангиэктазии.
Чаще всего телеангиэктазии осложняются после их лечения склерозантами — специальными препаратами, предназначенными для сужения вен. После склерозировании сосудистой звездочки одним из наиболее тяжелых и одновременно редким осложнением является некроз кожи или синдром Николау — малоизученный синдром, проявляется массивными поверхностными некрозами кожи.
Если говорить о телеангиэктазиях, которые возникают как часть врожденных заболеваний, то осложнения обусловлены течением фонового заболевания [8] .
Диагностика сосудистых звездочек
Диагностика сосудистых звёздочек не представляет трудностей: для постановки правильного диагноза специалисту-флебологу достаточно провести осмотр и сделать УЗИ вен.
При подозрении на сопутствующие заболевания, которые предположительно могли вызвать появление телеангиэктазий, флеболог направляет пациента на консультацию к узкопрофильному специалисту — гинекологу, эндокринологу, ревматологу или кардиологу. Например, если на приёме пациентка утверждает, что сосудистые звездочки появились на теле после курса оральных контрацептивов, которые она принимает для лечения функциональной кисты яичника, её направляют к гинекологу для повторной оценки рисков приёма ОК и сдачи анализов на женские половые гормоны. Грамотный хирург-флеболог старается определить и устранить причину появления телеангиэктазии, а затем уже приступить к лечению. В противном случае после успешного лечения «сосудистые звездочки» появятся снова.
Иначе обстоит дело с телеангиэктазиями, которые появляются на фоне врожденных заболеваний. В этом случае этиология заболевания ясна, заболевание не поддается полному излечению, и хирургу-флебологу остается только бороться со следствием заболевания. К примеру, это касается пациентов, страдающих врожденной дисплазией соединительной ткани и дефицитом коллагена в сосудах [9] [10] [11] .
Лечение сосудистых звездочек
Выбор метода лечения зависит от формы заболевания, опыта хирурга и предпочтений пациента.
Если пациента беспокоит внешний вид пораженной кожи, то применяются методы удаления телеангиэктазии.
Склеротерапия — самый популярный и один из самых эффективных методов удаления сосудистых звёздочек. В телеангиэктазию вводят специальный препарат — склерозант, который воздействует на сосудистую стенку изнутри. Это приводит к постепенному склеиванию сосуда. После некоторого количества времени на кожном покрове не остается следов болезни.
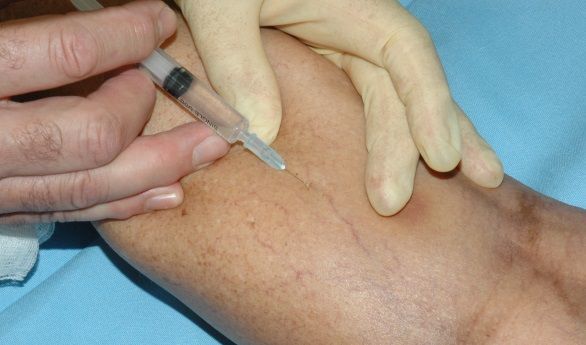
Склеротерапию можно применять как на очень тонких и мелких телеангиэктазиях, так и на крупных венах и даже на стволе большой подкожной вены. Наиболее частая область применения склеротерапии — нижние конечности. Как правило в качестве склерозанта выступает лауромакрогол. При правильном использовании склерозант вызывает только местное действие и не оказывает токсического влияния на организм. Сразу после воздействия склерозанта в просвете вены формируется специфический сгусток (склеротромб), сосуд становится плотным, после чего начинается процесс рассасывания вены, который может занимать до полугода.
Иногда в качестве склерозанта выступает кислородно-озоновая смесь. В таком случае процедура будет называться озоносклеротерапия. Другим популярным вариантом склеротерапии является криосклеротерапия — этот метод подразумевает охлаждение кожи в месте введения склерозанта с помощью льда или холодного воздуха.
Набирает популярность лазерная криотерапия (CLaCS) — метод сочетает криолечение, склеротерапию и лазерную коагуляцию (сужение) вен. На пораженный сосуд воздействуют транскутанным (чрезкожным) лазером, вызывающим спазм вены воздействием. Далее в просвет вены вводится склерозирующий состав. Все манипуляции проводятся под воздействием криотерапии, которая снижает болевые ощущения у пациента. Результаты у этого метода примерно сопоставимы с эффективностью обычной склеротерапии, поэтому при более высокой стоимости лечения необходимость в нём отстаётся сомнительной.
Существуют методики лечения телеангиэктазий при помощи транскутанной лазерной фотокоагуляции. Этот метод чаще всего применяется на коже лица и является более безопасным, чем склерозирование, но менее эффективным так как сосудистые звездочки часто возвращаются вновь.
Важно отметить и возможные осложнения склеротерапии. Одним из них является кашель после введения склерозанта в вену (как правило крупного размера). Часть препарата попадает в глубокие вены, с током крови проникает в лёгочный ствол и капилляры лёгких, вызывая микроэмболию (закупорку мелкими частицами), что рефлекторно провоцирует кашель и чувство жжения в дыхательных путях. Это осложнение не опасно для жизни и как правило купируется самостоятельно через несколько минут.
Часто после склеротерапии появляется гиперпигментация и синяки в месте инъекции, которые проходят самостоятельно в течение нескольких дней [11] [12] [13] .
Прогноз. Профилактика
Прогноз при развитии телеангиэктазий благоприятный. В некоторых случаях патология не требует лечения: сосудистые звёздочки исчезают со временем самостоятельно (например, после беременности).
Некоторые случаи требуют корректировки, особенно если пациента беспокоит внешний вид пораженной кожи. Так или иначе при появлении «сосудистых звездочек», вне зависимости от их локализации, необходимо обязательно обратиться к флебологу — телеангиэктазия в некоторых случаях может быть не только косметическим дефектом, но и признаком более тяжелого заболевания.
Свои особенности имеет период лечения телеангиэктазий. Любой метод лечения телеангиэктазий имеет свои преимущества и недостатки. Соответственно, определить показания и выбрать метод лечения может только квалифицированный хирург-флеболог и только после полноценного обследования. При правильно выполненном лечении прогноз исчезновения телеангиэктазий благоприятный.
Чтобы не допустить или снизить риск развития сосудистых звездочек, стоит выполнять рекомендации специалистов:
- предусмотреть защиту кожного покрова от чрезмерной инсоляции;
- провести анализ диеты и сделать выбор в пользу более здорового питания;
- отказать от вредных привычек.
Учитывая, что иногда появление телеангиэктазий может носить наследственный характер, в некоторых случаях стоит провести медико-генетичекую консультацию при наличии соответствующих подозрений у врача. Также пациенту следует позаботиться о подборе физиологичной обуви и одежды, регулирование режима труда и отдыха, обеспечение умеренных физических нагрузок [14] [15] .
Читайте также:

