Что такое субпекторальная флегмона
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Флегмона: причины появления, симптомы, диагностика и способы лечения.
Определение
Флегмона – это острое разлитое гнойное воспаление жировой клетчатки с тенденцией к быстрому распространению по клетчаточным пространствам и вовлечением в гнойный процесс мышц, сухожилий. Заболевание возникает в результате проникновения в мягкие ткани патогенных микроорганизмов, чаще золотистого стафилококка и стрептококка.
В отличие от абсцесса флегмона не имеет четких границ, поэтому гнойный экссудат может быстро распространяясь в окружающие ткани, постепенно приводя к их разрушению и некрозу.
Флегмона может образоваться на лице, шее, в полостях тела, на конечностях, в зоне переломов, раневых поверхностей, в местах укусов животных.
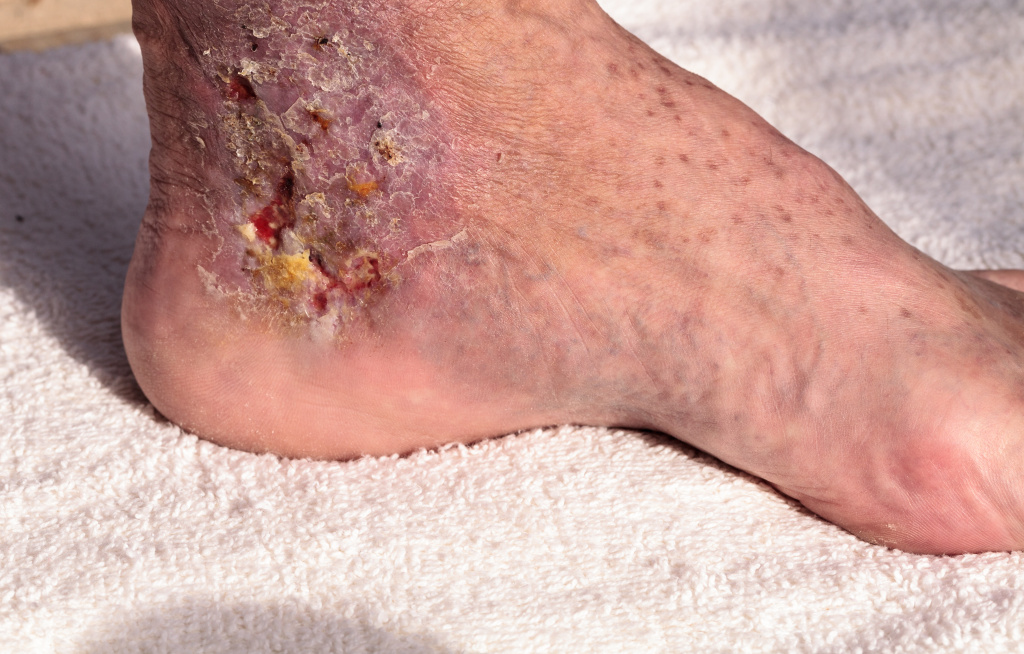
Если флегмона развивается в клетчатке, окружающей тот или иной орган, то для обозначения этого заболевания пользуются названием, состоящим из приставки «пара» и латинского наименования воспаления данного органа (паранефрит – воспаление околопочечной клетчатки, параметрит – воспаление клетчатки малого таза и т.д.).
Причины появления флегмоны
Гнойную флегмону вызывают гноеродные микробы (стафилококки, стрептококки, синегнойная палочка и др.). При проникновении в ткани кишечной палочки, вульгарного протея, гнилостного стрептококка развивается гнилостная флегмона. Наиболее тяжелые формы флегмоны вызывают облигатные анаэробы, размножающиеся в условиях отсутствия кислорода. Так как микроорганизмы являются достаточно агрессивными, то и развитие воспаления происходит очень быстро.
Флегмона в большинстве случаев связана с проникновением в ткани патогенных микроорганизмов гематогенным путем (при повреждениях кожи и слизистых оболочек) и ятрогенным путем (инъекции) при несоблюдении правил асептики или техники введения препаратов.
Причиной флегмоны может стать попадание под кожу различных химических веществ (скипидара, керосина и др.).
Сильное и быстрое распространение процесса воспаления по клеточному пространству имеет связь со сниженным иммунитетом организма, его истощением, хроническими заболеваниями (туберкулезом, болезнями крови, сахарным диабетом и др.), регулярными интоксикациями (например, алкогольной) и иммунодефицитными состояниями.
Флегмоны могут стать осложнением других гнойных заболеваний (карбункула, абсцесса, сепсиса).
Другие причины формирования флегмоны:
- негнойное воспаление подкожной клетчатки (целлюлит), обычно распространяющееся по ходу соединительной ткани в межклеточном пространстве;
- осложнения остеомиелита, тромбофлебита, лимфаденита;
- в последние годы в связи с развитием эстетической хирургии участились случаи возникновения флегмон после операций по коррекции фигуры и введения филлеров.
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной (поражение ткани до мышечного слоя) или глубокой, прогрессирующей или отграниченной.
С учетом локализации флегмоны подразделяют на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
Согласно медицинской классификации, флегмона подразделяется на следующие виды:
- серозная – начальный этап воспаления, характеризующийся скоплением экссудата в пораженном участке ткани и инфильтрацией лейкоцитами. Клетчатка напоминает водянистый студень с трудноразличимой границей между здоровой и инфицированной тканью. Дальнейшее развитие процесса приводит к переходу серозной формы в гнилостную либо гнойную;
- гнойная – характеризуется расплавлением тканей и образованием гнойного скопления беловатого, желтоватого либо зеленого цвета. Возможно образование свища, язвы или полости. В процесс могут вовлекаться соседние ткани и анатомические образования;
- гнилостная – пораженная ткань разрушается с образованием зловонной биомассы темно-зеленого либо коричневого цвета. Развитие гнилостного процесса сопровождается тяжелой интоксикацией организма;
- некротическая – пораженная ткань некротизируется, образуя либо расплав, либо раневую поверхность. Воспаленная область окружается лейкоцитарным валом, затем флегмона преобразуется в абсцесс;
- анаэробная – воспалительный процесс приводит к некротизации обширных участков ткани с выделением зловонных газовых пузырьков. Окружающие воспалительный очаг ткани приобретают «вареный» вид без покраснения покровов.
Клинические проявления флегмоны почти всегда протекают бурно и характеризуются внезапным началом и быстрым распространением. Среди ключевых признаков флегмоны выделяют:
- резкое повышение температуры до крайне высоких значений (39-40°С);
- общую интоксикацию со слабостью, бледностью, недомоганием, снижением аппетита, тошнотой, потливостью;
- озноб, головную боль, жажду;
- красноту и резкий отек тканей в месте поражения (если это подкожный процесс);
- увеличение лимфоузлов;
- нарушение функции пораженной части тела;
- формирование плотного, горячего, болезненного инфильтрата, не имеющего четкой границы;
- постепенное формирование участка размягченных тканей (гнойной полости).
Хроническая флегмона характеризуется появлением инфильтрата, кожа над которым приобретает синюшный оттенок.
Одним из видов хронической флегмоны является деревянистая флегмона (флегмона Реклю) – результат инфицирования микроорганизмами ротоглотки.
При серозной флегмоне клетчатка имеет студенистый вид, пропитана мутной водянистой жидкостью, по периферии воспалительный процесс без четкой границы переходит в неизмененную ткань. При прогрессировании процесса пропитывание мягких тканей резко увеличивается, жидкость становится гнойной. Процесс может распространяться на мышцы, сухожилия, кости.
Гнилостная флегмона характеризуется развитием в клетчатке множественных участков некроза, расплавлением тканей, обильным гнойным отделяемым со зловонным запахом.
Для анаэробной флегмоны характерны распространенное серозное воспаление мягких тканей, обширные участки некроза и образование в тканях множественных пузырьков газа.
Диагностика флегмоны
Как правило, для диагностики флегмоны назначают:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Флегмона кисти – это диффузное гнойное поражение, которое распространяется по клетчаточным пространствам ладони и тканям тыла кисти. Основным этиологическим фактором называют стафилококковую инфекцию, реже болезнь вызывают стрептококки, грамотрицательные бактерии. Заболевание проявляется сильными болями в пораженной зоне, отеком и гиперемией кожи, общим интоксикационным синдромом. Для диагностики патологии проводится физикальный осмотр, УЗИ и рентгенография, комплекс лабораторных анализов. Лечение включает медикаментозную терапию, хирургическое вскрытие и дренирование гнойных полостей.
МКБ-10
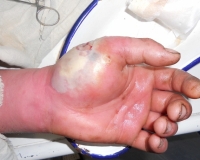


Общие сведения

Причины
Флегмона возникает под действием патогенной бактериальной флоры. Около 50-65% случаев вызывают золотистые и гемолитические стафилококки, 10-12% ‒ стрептококки, 7-20% случаев спровоцировано грамотрицательными микроорганизмами и бактериальными ассоциациями. Прогностически неблагоприятными признаны флегмоны кисти, вызванные сочетанием аэробной и анаэробной флоры.
Основные входные ворота инфекции – ссадины и заусенцы на ногтевых фалангах пальцев, через которые возбудители проникают в мягкие ткани. У женщин гнойные воспаления кисти могут развиваться после маникюра в нестерильных условиях, если мастер не соблюдает правила дезинфекции инструментов. Реже флегмоны формируются после укусов животных, прямых колото-резаных ран.
Факторы риска
Микротравмы кожи рук периодически встречаются у каждого человека, однако флегмона кисти развивается намного реже. Для формирования воспаления необходимы предрасполагающие факторы: нарушение микроциркуляции, вибрационная болезнь, частые переохлаждения (хождение без перчаток, работа в холодных цехах). Вероятность нагноения мягких тканей повышается у людей с авитаминозами, иммунодефицитами, сахарным диабетом. Независимым фактором риска выступает прием глюкокортикоидов, иммуносупрессивных препаратов.
Патогенез
Патогенетические особенности заболевания обусловлены типом возбудителя. При стафилококковой инфекции наблюдается быстрое гнойное расплавление тканей и самоограничение очага благодаря действию фермента коагулазы. Характерен некроз клетчаточных пространств, обусловленный некротоксином, лейкоцидином, гиалуронидазой и другими факторами агрессии.
При стрептококковом заражении развивается сильный отек, воспаление быстро распространяется по тканям. При заражении мягких тканей анаэробными микроорганизмами формируется особый тип поражения. Размножение бактерий вызывает крепитацию ладонной или тыльной поверхности, на коже появляются ограниченные зоны некроза. Гнойный очаг сопровождается резким зловонным запахом, который слышен на удалении от больного.

Классификация
В практической хирургии различают две стадии развития флегмоны: серозно-инфильтративную, при которой отсутствует гнойный экссудат, и гнойно-некротическую, характеризующуюся обширным расплавлением и омертвением тканей. Для выбора тактики лечения и объема хирургического вмешательства большую роль играет классификация болезни по распространению на анатомические структуры:
- Подкожная клетчатка – межпальцевые и надапоневротические (подкожные) флегмоны).
- Фасциально-клетчаточные зоны – флегмоны области тенара, гипотенара, срединного ладонного пространства и зоны Пирогова-Парона.
- Сухожильные сумки – первичная и вторичная V-образная флегмона кисти.
- Тыльная поверхность – подкожные и подапоневротические флегмоны тыла кисти.
Симптомы флегмоны кисти
При серозно-инфильтративном типе воспаления пациенты испытывают умеренные боли в пальцах и кисти. Неприятные ощущения не имеют четкой локализации, усиливаются при опускании руки вниз. Над воспалительным очагом кожа красная, горячая и отечная. Внешние симптомы максимально выражены по тыльной поверхности кисти. Из-за боли мелкая моторика ограничена, возникают проблемы с набором текста, вождением автомобиля, выполнением работы по дому.
При переходе заболевания в гнойно-некротическую стадию боли усиливаются и становятся пульсирующими. Болевой синдром мешает сну, поэтому для флегмон характерен симптом «первой бессонной ночи». Чтобы уменьшить дискомфорт, пациенты избегают резких движений и механических воздействий, приподнимают кисть вверх и фиксируют ее здоровой рукой. Гиперемия и отечность тканей усиливается, изредка кожа приобретает багрово-синюшный цвет.
Клиническая картина зависит от расположения гнойного очага. Для флегмоны тенара характерны сильные боли, гиперемия и отечность в зоне возвышения большого пальца, при поражении гипотенара аналогичные симптомы возникают со стороны мизинца. Воспаление срединного пространства проявляется выбуханием центральной части ладони, сильным отеком по тыльной поверхности руки.
Флегмона кисти сопровождается синдромом эндогенной интоксикации, который вызван действием самих бактерий и продуктов их жизнедеятельности. На фоне заболевания повышается температура тела, причем ее значения коррелируют с тяжестью и распространенностью гнойного процесса. Пациенты жалуются на снижение работоспособности, сильную слабость, ознобы и полное отсутствие аппетита.
Осложнения
Наиболее тяжело протекает U-образная флегмона, которая поражает все фасциально-клетчаточные пространства. По каналам червеобразных мышц гнойный экссудат распространяется на тыл кисти, формируя тотальный воспалительный очаг. В дальнейшем гнойно-некротические процессы могут захватывать запястье и переходить на вышележащие отделы конечности. Нелеченые флегмоны чреваты остеомиелитом, контрактурами, сепсисом и септикопиемией.
Диагностика
Решающую роль в постановке диагноза имеет консультация врача-хирурга, осмотр и пальпация пораженной области. Для уточнения локализации болевых ощущений используется пуговчатый зонд, дополнительно оценивается сохранность и объем движений в суставах пальцев и кисти. В дополнение к физикальному осмотру назначают следующие методы обследования:
- УЗИ мягких тканей. При сонографии определяют нарушение структуры мягких тканей и клетчаточных пространств. Гнойное воспаление на УЗИ визуализируется как участок затемнения без четких границ.
- Рентгенография кисти. Рентгенологические признаки деструкции появляются при костных разрушениях, развивающихся на 2-3 неделях заболевания. Оперативное лечение флегмон по возможности проводят в ранние сроки, в этом случае значимые изменения на рентгенограмме отсутствуют.
- Анализы крови. По результатам гемограммы определяется лейкоцитоз со сдвигом формулы влево, резкое возрастание СОЭ, увеличение индексов лейкотоксичности. Также нарастает число острофазовых белков, изменяются биохимические показатели крови.
При классической клинической картине заболевания диагноз устанавливается безошибочно. Изредка у врачей возникают сложности с определением типа флегмоны, от чего будет зависеть место и способ хирургического вскрытия гнойника. Уточнить диагноз помогают методы инструментальной визуализации. При сомнительной симптоматике проводится дифференциальная диагностика с начальным периодом фурункулов и карбункулов кисти.

Лечение флегмоны кисти
Консервативная терапия
На начальной стадии заболевания показано комплексное медикаментозное лечение в сочетании с иммобилизацией пораженной конечности. Для обездвиживания используют гипсовые лонгеты, которые накладываются до средины предплечья. При этом пальцы помещают в функционально выгодное положение, что важно для последующего восстановления моторных функций. Основные составляющие терапевтической программы:
- Антибиотикотерапия. С учетом тяжести процесса используют препараты для перорального и парентерального введения. По отдельным показаниям используют местные пути введения: эндолимфатический, регионарный внутривенный под жгутом.
- Противовоспалительная терапия. Из медикаментозных средств широко используются НПВС. Также показана местная гипотермия, возвышенное положение конечности, влажно-высыхающие повязки.
- Симптоматическая терапия. Для уменьшения болевых ощущений пациентам назначают разные группы анальгетиков системного действия. При тяжелых формах патологии проводится комплексная детоксикационная терапия.
Хирургическое лечение
При гнойно-некротическом характере флегмон кисти требуется оперативное вмешательство. Лечение выполняют в кратчайшие сроки для предупреждения осложнений. В амбулаторных условиях проводится вскрытие очага, удаление некротизированных тканей, антисептическая обработка и адекватное дренирование. Объем хирургического лечения флегмоны зависит от ее локализации и распространенности. Для обезболивания применяют общую или внутрикостную анестезию.
Прогноз и профилактика
Флегмоны кисти подлежат успешному лечению при условии раннего обращения к врачу и проведения комплексной терапии. Менее благоприятный прогноз для пациентов с U-подобными гнойными процессами, поражением костно-суставных структур кисти. Для профилактики гнойного воспаления рекомендуют избегать травм пальцев и ладони, избавляться от привычки грызть ногти и кожу вокруг них, соблюдать технику безопасности на производстве.
1. Комплексный подход к повышению эффективности лечения флегмон кисти/ И.А. Соловьев, А.Н. Липин, С.Д. Шеянов// Уральский медицинский журнал. – 2017. – №7.
Флегмона (от греч. phlegmone – жар, воспаление) — острое разлитое гнойное воспаление жировой клетчатки с тенденцией к быстрому распространению по клетчаточным пространствам и вовлечением в гнойный процесс мышц, сухожилий.
Флегмона может развиться в подкожной клетчатке, под фасциями и апоневрозами, в подслизистой и мышечной клетчатке, а при бурном течении захватывать ряд анатомических областей, например бедро, ягодичные и поясничные области, промежность, переднюю брюшную стенку. Если флегмона развивается в клетчатке, окружающей тот или иной орган, то для обозначения этого заболевания пользуются названием, состоящим из приставки «пара» и латинского наименования воспаления данного органа (паранефрит – воспаление околопочечной клетчатки, параметрит – воспаление клетчатки малого таза и т. д.).
Флегмона является самостоятельным заболеванием, но может быть и осложнением различных гнойных процессов (карбункул, абсцесс, сепсис и др.).
Причины, вызывающие флегмону
Развитие флегмоны обусловлено проникновением в мягкие ткани патогенных микроорганизмов. Возбудителями обычно являются стафилококки и стрептококки, но может вызываться и другими гноеродными микробами, которые проникают в клетчатку через случайные повреждения кожи, слизистых оболочек или через кровь.
Гнойная флегмона вызывается гноеродными микробами, стафилококками, стрептококками, синегнойной палочкой и др. При проникновении в ткани кишечной палочки, вульгарного протея, гнилостного стрептококка развивается гнилостная флегмона. Наиболее тяжелые формы флегмоны вызывают облигатные анаэробы, размножающиеся в условиях отсутствия кислорода. Газообразующие спорообразующие анаэробы (клостридии) и неспорообразующие анаэробы (пептококки, пептострептококки, бактероиды) обладают чрезвычайно агрессивными свойствами, и поэтому развитие воспаления в мягких тканях и его распространение происходят очень быстро.
Флегмона может быть вызвана также введением под кожу различных химических веществ (скипидар, керосин, бензин и др.).
Быстрое распространение гнойного воспаления по клетчаточным пространствам в основном связано со снижением защитных функций организма при истощении, длительных хронических заболеваниях (туберкулезе, болезнях крови, сахарном диабете и др.), хронических интоксикациях (например, алкогольной), различных иммунодефицитных состояниях, со способностью микроорганизмов быстро размножаться, выделять токсины, ферменты, разрушающие ткани.
Проявления флегмоны
По течению различают острую и хроническую флегмону, по локализации — подкожную, субфасциальную, межмышечную, органную, межорганную, забрюшинную, тазовую и т.д. Острая флегмона характеризуются быстрым началом, высокой температурой (40°С и выше), слабостью, жаждой, быстрым появлением и распространением болезненной припухлости, разлитым покраснением кожи над ней, болями, нарушением функции пораженной части тела.
Припухлость нарастает, кожа над ней краснеет, лоснится. При ощупывании определяется болезненное уплотнение без чётких границ, неподвижное, горячее на ощупь. В итоге можно определить чувство размягчения в зоне уплотнения или развивается свищ.
Часто встречаются злокачественные по течению формы, когда процесс быстро прогрессирует, захватывая обширные участки подкожной, межмышечпой клетчатки и сопровождается тяжелой интоксикацией.
При вторичном развитии флегмоны (остеомиелит, гнойный артрит, гнойный плеврит, перитонит и др.) необходимо выявить основное заболевание.
При серозной флегмоне, клетчатка имеет студенистый вид, пропитана мутной водянистой жидкостью, по периферии воспалительный процесс без четкой границы переходит в неизмененную ткань. При прогрессировании процесса пропитывание мягких тканей резко увеличивается, жидкость становится гнойной. Процесс может распространяться на мышцы, сухожилия, кости. Мышцы приобретают серый цвет, пропитаны желто-зеленым гноем, не кровоточат.
Гнилостная флегмона, характеризуется развитием в клетчатке множественных участков некроза, расплавлением тканей, обильным гнойным отделяемым, со зловонным запахом.
Для анаэробной флегмоны, характерны распространенное серозное воспаление мягких тканей, обширные участки некроза (омертвения) и образование в тканях множественных пузырьков газа.
Хроническая флегмона характеризуется появлением инфильтрата деревянистой плотности, кожа над которым приобретает синюшный оттенок в результате проникновения через рану слабозаразных микробов.
Одним из видов хронической флегмоны является деревянистая флегмона (флегмона Реклю) - результат инфицирования микроорганизмами дна рта и ротоглотки. Характерно возникновение безболезненного, "твердого, как доска", инфильтрата мягких тканей шеи.
Осложнения флегмоны
Осложнения развиваются там, где процесс вовремя не остановлен. Это связано либо с поздним обращением больного, либо с затруднениями в диагностике.
Флегмона, возникшая первично, может привести к ряду осложнений (лимфаденит, лимфангит, рожа, тромбофлебит, сепсис и др.). Распространение процесса на окружающие ткани ведет к развитию гнойного артрита, тендовагинита и других гнойных заболеваний. Флегмона лица может осложниться прогрессирующим тромбофлебитом вен лица и гнойным менингитом.
Профилактика
Профилактика заключается в предупреждении микротравм на производстве и в быту, немедленном оказании первой медицинской помощи при ранениях, микротравмах, внедрившихся инородных телах.
Своевременное лечение пиодермий и других местных очагов инфекции.
Что может сделать Ваш врач?
Больных флегмоной обязательно госпитализируют.
Основным методом лечения флегмоны является хирургическая операция. Раннее оперативное вмешательство позволяет предотвратить значительное распространение гнойного процесса и развитие общей гнойной интоксикации.
В послеоперационном периоде кроме активного местного лечения необходимо проведение интенсивной внутривенной инфузионной терапии, целенаправленного лечения антибиотиками, иммуномодулирующей терапии.
Что можете сделать Вы?
При появление признаков, описанных выше, необходимо немедленно обратиться к врачу.
Флегмона – острое заболевание, быстро распространяющееся, а если имеет место снижение иммунитета, то заболевания может привести к необратимым последствиям, вплоть до летального исхода.
Р-р д/местн. и наружн. прим. масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн.
Р-р д/местн. прим. 0.01%: фл. 50 мл, 100 мл 1 шт. в компл. аппликатором урологическим; фл. 100 мл, 150 мл, 200 мл 1 шт. в компл. с насадкой-распылителем; фл. 500 мл 1 или 12 шт.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
- Внутренние болезни по Тинсли Р. Харрисону. В 7 томах. / Под ред. Э. Фаучи, Ю. Браунвальда. - М.: Практика, 2005.
- Основы доказательной медицины. / Т. Гринхальх. 4-е изд., доп. и перераб.; пер. с англ. под ред. И.Н. Денисова, К.И. Сайткулова, В.П. Леонова. - М.: ГЭОТАР-Медиа, 2018. - 336 c.
- Рациональная фармакотерапия. Справочник терапевта: руководство. / ред.-сост. Л. И. Дворецкий. - Москва: ЛитТерра, 2007. - 976 c.
- Общий уход за больными в терапевтической клинике: учеб. пособие для вузов. / В. Н. Осколов, О. В. Богоявленская. - М.: ГЭОТАР-Медиа, 2008. - 400 c.
Информация о препаратах, отпускаемых по рецепту, размещенная на сайте, предназначена только для специалистов. Информация, содержащаяся на сайте, не должна использоваться пациентами для принятия самостоятельного решения о применении представленных лекарственных препаратов и не может служить заменой очной консультации врача.
Свидетельство о регистрации средства массовой информации Эл № ФС77-79153 выдано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) 15 сентября 2020 года.

Флегмона шеи – это гнойно-воспалительное заболевание, которое характеризуется вовлечением в патологический процесс глубоких клетчаточных пространств шеи и органов средостения, представляет опасность для жизни пациента. Проявляется быстро увеличивающимся уплотнением, локальным повышением температуры, покраснением кожи, симптомами общей интоксикации. Боли значительно ограничивают подвижность головы, процесс глотания и дыхания. Поставить диагноз врачу помогают данные осмотра, результаты КТ и МРТ мягких тканей шеи. Лечение заключается в широком вскрытии пораженной области, промывании раны антисептическими растворами, установке дренажей, назначении антибиотиков.
МКБ-10

Общие сведения
Количество пациентов с гнойно-воспалительными заболеваниями области шеи в стоматологических стационарах и отделениях челюстно-лицевой хирургии достигает трети от общего числа больных. 42% заболевших составляют люди в возрасте от 20 до 40 лет, 24% – пациенты в возрасте 40-60 лет. У мужчин гнойный процесс развивается в 2 раза чаще, чем у женщин. 30% всех мужчин и 50% женщин, страдающих флегмонами, имеют сопутствующую патологию, что утяжеляет течение основного заболевания. Преобладают очаги воспаления, которые локализуются в поднижнечелюстной и подбородочной областях, являются следствием хронических стоматологических заболеваний.

Причины
В подавляющем большинстве случаев источником флегмоны становятся бессимптомные или малосимптомные длительно существующие очаги бактериальной инфекции, по поводу которых пациенты нередко не обращаются за медицинской помощью. Лишь небольшой процент приходится на осложнения хирургической патологии. К числу основных причин развития флегмоны шеи относятся:
- Одонтогенная инфекция.Кариозные зубы – это хронический микробный очаг, который длительно существует в организме и при любом сбое в работе иммунной системы приводит к распространению бактерий в окружающие ткани. Причинный зуб не обязательно болит или доставляет неприятные ощущения. При развитии пульпита нервы гибнут, затем воспалительный процесс в тканях зуба протекает абсолютно безболезненно.
- Тонзиллогенная инфекция. Небные миндалины выполняют функцию местной защиты от проникновения микробов, пока в результате хронического воспаления лимфоидная ткань не заменится соединительной. Затем миндалины сами становятся постоянным источником гноеродной инфекции. Вероятность формирования флегмоны повышает наличие пери- или паратонзиллярного абсцесса.
- Инородные тела гортаноглотки. Внутренняя поверхность полых органов шеи никогда не бывает полностью стерильной. Ее заселяют условно-патогенные микроорганизмы, которые на поверхности слизистых конкурентно подавляют размножение патогенных бактерий. Наличие раневого канала приводит к развитию разлитого очага воспаления глубоко в толще тканей.
- Осложнения хирургических вмешательств. Проникновению инфекции могут способствовать такие врачебные манипуляции как прямая ларингоскопия, аденотомия, удаление инородных тел трахеи, операции на пищеводе, поэтому после перечисленных вмешательств с профилактической целью часто назначаются антибактериальные средства.
Повышают вероятность развития флегмоны, способствуют ее более тяжелому течению сахарный диабет, ожирение, гормонально зависимая бронхиальная астма. Предрасполагающими факторами являются хронический алкоголизм, пристрастие к наркотикам. Осложняют лечение, увеличивают риск осложнений хроническая почечная недостаточность, гепатит и цирроз печени, ВИЧ-инфекция.
Патогенез
Проникновение гноеродных бактерий в ткани шеи вызывает развитие воспалительного процесса, который в течение короткого времени распространяется вширь и вглубь под влиянием постоянных колебательных волн, которые создают пищевод, кровеносные сосуды и органы дыхания. Активное вовлечение глубоких тканей препятствует оттоку гноя, который не может прорваться наружу. Быстрое распространение гноя в тканях шеи и клетчаточных пространствах средостения связано с особенностями анатомического строения указанных областей.
Расположенные в несколько уровней соединительнотканные прослойки разделяют мышцы, сосуды, нервы и внутренние органы на отдельные «отсеки», которые содержат большое количество рыхлой жировой клетчатки. Жировые тяжи спускаются с шеи в средостение, что создает условия для беспрепятственного перехода флегмоны с одной анатомической области на другую. Определенную роль в перемещении гноя в область средостения играет присасывающее действие грудной клетки, в которой создается отрицательное давление на вдохе.
Классификация
Разработано и применяется несколько классификаций флегмон шеи. Челюстно-лицевые хирурги разделяют воспалительные процессы на одонтогенные и неодонтогенные. По характеру микрофлоры выделяют анаэробные, гнилостные и другие флегмоны. Существует топографо-анатомическая классификация флегмон и абсцессов мягких тканей. Наибольший интерес исследователей и практикующих врачей вызывает систематизация, учитывающая тип поражения и определяющая наиболее эффективные методы хирургического лечения:
- Первый тип. Воспаление охватывает глубокие пространства шеи и спускается вниз до уровня яремной вырезки.
- Второй тип. Воспаление с области шеи распространяется на средостение.
- Третий тип. Гнойные очаги определяются в средостении независимо от степени поражения тканей шеи.
Симптомы флегмоны шеи
Заболевание развивается остро. В течение нескольких часов, иногда суток общее состояние больного ухудшается, температура тела повышается до 38 о C и более. В подбородочной области или по одной из сторон шеи постепенно нарастает припухлость, присоединяются боли и затруднение глотания. Усиление болей провоцирует попытка сместить пальцами органокомплекс шеи, пальпация проекции сосудисто-нервного пучка. При выраженном отеке выявляются нарушения дыхания, расширение подкожных вен шеи. В тяжелых случаях развивается функциональная кривошея, что является достоверным признаком флегмоны.
На пике активности процесса кожа над очагом воспаления гиперемированная, напряженная, горячая на ощупь. Прикосновение к шее в проекции гнойника резко болезненно. Пациент отмечает интенсивные боли в состоянии покоя, ограничение подвижности шеи. Нехарактерная клиническая картина заболевания может наблюдаться в случае формирования флегмоны в ретрофарингеальном и ретровисцеральном пространствах шеи, быстром переходе воспаления на заднее средостение.
В результате нарастающей интоксикации состояние пациента достаточно быстро может ухудшиться от среднетяжелого до агонального. Нарастает частота дыхания, учащается пульс, прогрессируют нарушения водно-электролитного обмена. О развитии вторичного медиастинита свидетельствует появление болей в области грудной клетки, их усиление при запрокидывании головы (симптом Герке), ригидность мышц спины (симптом Равич-Щербо).
Осложнения
В структуре причин развития вторичного медиастинита (поражения средостения) 62% случаев составляют флегмоны шеи одонтогенного происхождения. Смертность на фоне медиастинита наблюдается в 60% случаев, присоединившегося сепсиса – в 90%. По другим данным, порядка 95% тотальных некротических флегмон шейной зоны на ранних стадиях осложняется формированием вторичного нисходящего некротизирующего медиастинита с переходом воспаления на органы грудной клетки.
К числу неблагоприятных последствий флегмоны шеи также относят тромбоз глубоких вен нижних конечностей, поражение органов дыхательной системы (пневмонию, эмпиему плевры, пиопневмоторакс), перикардит. Особо стоит упомянуть синдром диссеминированного внутрисосудистого свертывания, который является одной из основных причин смертности пациентов с запущенным медиастинитом и флегмоной шеи в первые часы после поступления в стационар.
Диагностика
Особенностью диагностики флегмон шеи является недостаточная чувствительность инструментальных методов исследования на ранних этапах развития патологии. Диагноз устанавливается на основании комплексного обследования, проведенного стоматологом или челюстно-лицевым хирургом. Пациенту назначаются следующие диагностические процедуры:
- Лабораторные анализы крови. Изменения в общем анализе крови неспецифичны, характерны для воспалительных заболеваний любой локализации. Отмечается лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение СОЭ. По показателям биохимического анализа можно судить о нарушении функций внутренних органов пациента, что может быть связано с развитием флегмоны, сопутствующими заболеваниями.
- Микробиологическое исследование. На анализ берется отделяемое из раны, экссудат, полученный по дренажам в ходе активной аспирации. Интерес для хирурга представляет состав микрофлоры, чувствительность микроорганизмов к антибиотикам. Исследование проводится многократно, так как микробный спектр в ходе лечения может меняться.
- Методы медицинской визуализации. Изменения на обзорной рентгенограмме шеи, снимках, полученных в ходе выполнения мульти-спиральной компьютерной или магнитно-резонансной томографии области шеи, грудной клетки и средостения подтверждают наличие воспаления, но отстают от реальной клинической картины заболевания. Интерпретация результатов может быть затруднена, что связано с условиями проведения исследования.
- Ультразвуковое исследование. УЗИ органов грудной клетки показано при подозрении на наличие свободной жидкости в плевральной полости, поражении органов средостения, в частности – при развитии перикардита. В диагностике флегмоны шеи метод имеет вспомогательное значение.
Лечение флегмоны шеи
Эффективное излечение больного возможно только при его своевременном обращении за специализированной медицинской помощью. Гнойно-воспалительный процесс быстро прогрессирует, что с каждым часом ухудшает прогноз, увеличивает вероятность развития осложнений и риск летального исхода. Врачебная тактика при флегмоне предполагает проведение экстренного хирургического вмешательства, назначение антибактериальных и противовоспалительных средств, проведение дезинтоксикационной терапии.
Консервативное лечение
Консервативная терапия проводится преимущественно в послеоперационном периоде с целью ускорения очищения и заживления ран, профилактики нарушений работы сердечно-сосудистой системы и внутренних органов. Назначение инфузионной терапии, энтеральное и парентеральное применение лекарственных препаратов целесообразно в следующих случаях:
- Коррекция гиповолемических расстройств. Тяжелое состояние больного, низкое артериальное давление требуют проведения инфузий на этапе подготовки к вскрытию флегмоны для снижения риска интра- и послеоперационных осложнений. Введение солевых растворов, раствора глюкозы в сочетании с диуретиками дополнительно способствует уменьшению уровня интоксикации.
- Послеоперационная лекарственная терапия. В стационаре назначаются антибиотики широкого спектра действия, после получения результатов бактериологического исследования в схему терапии вводят препараты с максимальной чувствительностью выделенной флоры. По показаниям применяются противовоспалительные, обезболивающие и другие лекарственные средства.
Хирургическое лечение
Единственный способ остановить распространение инфекции в тканях – создание оптимальных условий для оттока гноя путем широкого вскрытия фегмоны. Объем оперативного вмешательства определяется степенью распространения гнойно-воспалительного процесса, вовлечением средостения и включает следующие обязательные этапы:
Экспериментальное лечение
Состояние пациента при формировании флегмоны шеи во многом определяется высокой концентрацией продуктов распада некротизированных тканей, жизнедеятельности бактерий. Токсины выводятся через кровь и лимфу, соотношение вклада обоих путей дезинтоксикации составляет 1:6. В связи с этим разрабатываются и применяются методики коррекции функций лимфатической системы путем непрямой эндолимфатической инфузии лекарственных препаратов. Метод используется как вспомогательный по отношению к хирургическому лечению.
Прогноз и профилактика
Прогноз определяется своевременным поступлением в стационар. От 4 до 12% всех пациентов с выявленной флегмоной шеи и средостения погибает до операции. Еще до 21-30% больных умирает после операции от осложнений. Согласно статистике, на долю одонтогенных и тонзиллогенных флегмон зоны шеи приходится 87,8% всех случаев заболевания. Это означает, что полноценный гигиенический уход за полостью рта, своевременное лечение кариеса, удаление небных миндалин при наличии показаний являются эффективными мерами предотвращения развития патологии.
1. Оптимизация диагностики и лечения больных вторичным острым медиастинитом различной этиологии/ Чикинев Ю.В., Дробязгин В.А., Колесникова Т.С.// Сибирский научный медицинский журнал – 2015.
2. Новый подход в лечении пациентов с разлитыми флегмонами шеи, осложненными острым медиастинитом/ Ситникова В.М., Никитина Ю.П., Чесноков А.С., Попова Л.Д., Веселова Н.А.// Бюллетень ВСНЦ СО РАМН - 2005 - №3.
3. Новый способ дренирования заднего средостения при флегмонах шеи, осложненных медиастинитом/ Высоцкий А.Г., Вегнер Д.В., Тахтаулов В.В., Филахтов Д.П., Ковалева Е.С.// Вестник, украинской медицинской стоматологической академии - том 9, выпуск 1.
4. Особенности хирургического лечения анаэробных инфекций глубоких пространств шеи, осложненных медиастинитом/ Лишов Е.В., Харитонов А.А., Путинцев А.М.// ACTA Biomedica Scientifica – 2017 – Т. 2, №6.
Флегмона околочелюстная – гнойное расплавление подкожной клетчатки в челюстно-лицевой зоне. Чаще всего имеет одонтогенный характер, но может быть обусловлена проникновением инфекции из пораженных стоматитом участков или гнойничковых элементов на коже. Характеризуется резкой болезненностью в челюсти, ограниченным, затрудненным открыванием рта и глотанием, припухлостью лица и шеи, тяжелым общим состоянием, лихорадкой с высокой температурой тела. Показано хирургическое вскрытие флегмоны. Околочелюстная флегмона представляет грозную опасность в распространении инфекции на средостение (медиастинит) или мозговые оболочки (менингит), что нередко приводит к гибели больных.
Общие сведения
Околочелюстная флегмона – это воспаление подкожной, подслизистой или межфасциальной клетчатки челюстно-лицевой области. Воспаление носит характер гнойного расплавления тканей, при этом здоровая ткань не отграничена от пораженной.
Причины околочелюстных флегмон
Если инфекция проникает в мягкие ткани через дефекты твердых и мягких тканей зуба и краевого периодонта, то такие флегмоны являются одонтогенными. Остеогенные околочелюстные флегмоны возникают из-за одонтогенного остеомиелита, их называют остеофлегмонами, они значительно осложняют течение остеомиелита. В околочелюстную зону инфекция может попасть через повреждения кожных покровов лица; гнойничковые заболевания, такие как фурункулез, сиаладенит и язвенный стоматит тоже могут стать причиной флегмон.
Стрептококки, стафилококки, зубная спирохета и другие анаэробные микроорганизмы являются основной причиной околочелюстных флегмон. Особенности лифмотока и оттока венозной крови в околочелюстной зоне способствует попаданию инфекции в глубокие слои. Аллергическая предрасположенность и изменения неспецифической реактивности организма повышают вероятность возникновения околочелюстных флегмон в случае инфицирования. Классифицируют околочелюстные флегмоны в зависимости от места локализации в челюстно-лицевой зоне.
Клинические проявления околочелюстных флегмон
Заболевание начинается остро, с коротким продромальным в периодом, в котором пациенты отмечают общие симптомы воспалительных процессов: повышенная утомляемость, недомогание и слабость. Симптомы гнойно-резорбтивной лихорадки и местные проявления быстро нарастают. Так как при околочелюстных флегмонах очаг воспаления не отграничен от здоровой ткани, то продукты распада быстро становятся причиной аутоинтоксикации организма. Синдром интоксикации проявляется нарушениями сна, потерей аппетита, общей слабостью, головной болью и повышением температуры тела до субфебрильных и фебрильных значений.
Внешне околочелюстная флегмона выглядит как диффузный болезненный инфильтрат, кожа и слизистая над ним отечна, гиперемирована и воспалена. При отсутствии лечения инфильтрат увеличивается в размерах, становится более плотным. В центральных отделах воспаления, где гнойное расплавление тканей более выражено, отмечается зона флюктуации. Если же гнойное воспаление располагается в глубоких слоях, то местные симптомы проявляются не столь ярко.
Пациенты отмечают болезненность и повышенное слюноотделение во время жевания и во время разговора. У некоторых пациентов появляются проблемы с подвижностью челюсти. Из-за воспаления лицо становится асимметричным; в зависимости от локализации флегмоны может быть затруднено дыхание. В клиническом анализе крови присутствуют характерные для гнойного воспаления изменения: лейкоцитоз, нейтрофилез и резко увеличенная СОЭ. При исследовании сыворотки крови обнаруживается С-реактивный белок.
Наиболее опасными осложнениями околочелюстных флегмон являются асфиксия и тромбоз вен лица гнойными массами. При отсутствии лечения происходит диссеминации инфекции, что проявляется сепсисом, менингитом и медиастенитом.
Диагностика околочелюстных флегмон
Диагноз ставится стоматологом на основании клинических проявлений, субъективных жалоб пациента и тщательного опроса. Лабораторные исследования позволяют судить о тяжести процесса и о состоянии организма на текущий момент, также лабораторная диагностика позволяет оценивать эффективность проводимой терапии. Если околочелюстные флегмоны располагаются поверхностно, то диагностика не представляет трудностей, тогда как при глубоком расположении гнойников требуется проведение диагностической пункции.
Околочелюстные флегмоны и абсцессы необходимо дифференцировать с фурункулами и карбункулами лица в начальной стадии, с рожистым воспалением, с воспалениями околоушных и поднижнечелюстных слюнных желез. Клинические проявления флегмон так же схожи с нагноительными процессами кист шеи. Иногда опухолевидные образования и специфические хронические воспалительные процессы имеют похожую симптоматику, что и флегмоны.
Лечение околочелюстных флегмон
Флегмоны в околочелюстной области требуют комплексной терапии. И, если на этапе формирования очага гнойного расплавления возможно обойтись без хирургического вмешательства, то на этапе появления зоны флюктуации оперативное лечение является обязательным. В этом случае проводится хирургическая обработка воспалительного очага, очищение раны от гноя и устанавливается дренаж для оттока гноя. Параллельно проводят антибактериальную, дезинтоксикационную и десенсибилизирующую терапию. Показан прием иммунокоррегирующих и общеукрепляющих препаратов. Для скорейшей регенерации тканей после оттока гноя проводят физиолечение: токи УВЧ, УФО, магнитотерапию и микроволновую терапию.
При своевременно начатом лечении прогноз благоприятный, однако, если флегмоны имеют гнилостный характер и при присоединившихся осложнениях прогноз сомнительный.
Читайте также:

