Как выглядит эритематозная кожная сыпь
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Красные пятна на ладонях: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Появление красных пятен на ладонях может быть причиной личного дискомфорта и нарушения социальных контактов.
- Воспаление – пятна обычно красного цвета, исчезают при надавливании (папулы, волдыри и узелки), как правило локализуются в верхних слоях кожи, обычно слегка возвышаются над поверхностью кожи. Возникают при аллергических и воспалительных заболеваниях кожи.
- Геморрагии – не исчезают при надавливании, поскольку кровь проникает в кожу из-за повреждения сосуда, например, при васкулитах.
- Пузыри – возникают при накоплении жидкости между слоями кожи.
Появление красных пятен на ладонях может быть вызвано разнообразными причинами: от аллергических реакций до серьезных системных, аутоиммунных заболеваний. Важно вовремя установить причину и начать лечение.
- Аллергическая реакция или крапивница является наиболее частой причиной возникновения красных пятен на ладонях.
Крапивница появляется в виде волдырей – отечных красных элементов кожи, которые очень похожи на ожоги крапивой.
Возможно появление пятен при ношении украшений или после контакта с моющими и косметическими средствами.
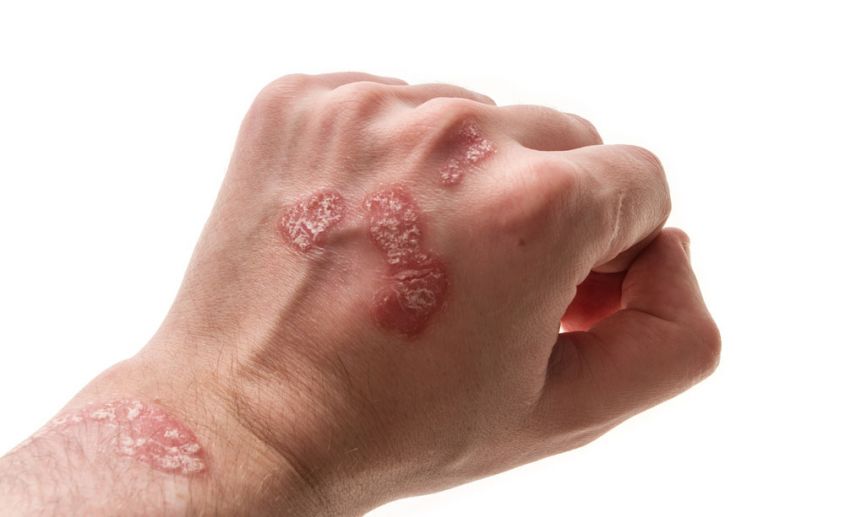
Чесотка сопровождается выраженным, мучительным зудом, что связано с движением клещей внутри слоев кожи.
- Некоторые системные и аутоиммунные заболевания могут приводить к появлению красных пятен на ладонях: при пурпуре Шенлейна–Геноха появляются красные пятна на конечностях, не исчезающие при надавливании (из-за пропитывания кровью участков кожи). Заболевание сопровождается болями в суставах и в животе, иногда появляется кровь в моче.
- Болезнь Кавасаки (слизисто-кожный лимфонодулярный синдром) встречается как правило у детей до 5 лет. В основе заболевания лежит системный васкулит, с преимущественным поражением средних и мелких артерий. Заболевание начинается с высокой температуры тела, сопровождается покраснением конъюнктивы глаз, трещинами губ, воспалением слизистых оболочек носа, глотки и увеличением шейных лимфатических узлов. На 2–5-й день заболевания возникают отечность и покраснение ладоней и ступней.
- При циррозе печени появляются красные «печеночные» ладони (пальмарная эритема), которые возникают из-за тяжелого нарушения функции печени. При циррозе печени также характерны следующие яркие симптомы: желтуха с зудом, увеличение живота, расширение вен на животе, появление сыпи и сосудистых звездочек.
- Инфекционный эндокардит – не самая очевидная причина появления на ладонях красных пятен. Изменения кожи на ладонях названы по фамилии врачей, впервые описавших эти элементы при инфекционном эндокардите: узелки Ослера - болезненные подкожные узлы величиной с половину горошины, имеющие лиловый оттенок, располагаются на подушечках пальцев рук и ног, а также на возвышении большого пальца и мизинца. Пятна Джейнуэя - маленькие геморрагические пятна или папулы на ладонях и подошвах, иногда буро-синюшного цвета. Клиническая картина при инфекционном эндокардите включают в себя фебрильную лихорадку, озноб, учащение сердцебиения, шелушение кожи, геморрагические высыпания на конъюнктивах глаз, полости рта.
- При ожогахкожи I степени возможно появление красных пятен на ладонях, при ожогах II степени появляются пузыри.
Особенно внимательно необходимо относиться к ожогам у детей раннего возраста и своевременно обращаться за медицинской помощью. В связи с особенностями кожных покровов детей и развития общих реакций организма в ответ на повреждение может произойти резкое ухудшение состояния ребенка, несмотря на относительно маленькую поверхность ожога.
В случае, если человека беспокоят только кожные проявления: покраснение, шелушение и зуд, следует обратиться за консультацией к дерматологу. Если красные пятна на ладонях сопровождаются другими симптомами, потребуется консультация терапевта или педиатра . По показаниям терапевт или педиатр назначают консультации других специалистов. Среди них может быть кардиолог , хирург, ревматолог, гепатолог.
В связи с тем, что красные пятна на ладонях могут быть симптомом различных заболеваний, при первичном обследовании решающую роль играет осмотр врачом. После консультации врач определит объем лабораторно-инструментальных методов исследования. В перечень обследования могут войти:
- Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эритема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритема – это специфическое покраснение кожи или слизистой оболочки, либо сыпь на определенном участке тела, которые провоцируются сильным приливом крови к капиллярным сосудам. Этот симптом возникает как при психоэмоциональных состояниях здорового человека, так и в результате различных проблем со здоровьем.
Если на гиперемированное пятно надавить пальцем, оно исчезнет, но по окончании давления появится вновь.
Эритема может рассматриваться как:
- компонент клинического симптомокомплекса различных заболеваний кожи;
- физиологическая реакция организма на различные внутренние и внешние раздражители (механические, биологические, лучевые, температурные, химические, интоксикационные, лекарственные, психогенные и др.);
- симптом инфекционного поражения кожи, аллергической реакции, врожденной генетической патологии, токсического поражения, хронических заболеваний внутренних органов, системных аутоиммунных заболеваний;
- самостоятельная патология.
Разновидности эритемы
Эритема манифестирует в результате расширения кровеносных сосудов сосочкового слоя дермы. Выделяют активный и пассивный процесс:
- Активная эритема характерна для острой фазы воспалительного процесса. Активностью обладают и физиологические эритемы, но они кратковременные (то есть быстро проходят). Кожа в зоне активной эритемы горячая, ярко-красного цвета, может быть отечной. Эти изменения объясняются расширением сосудов кожи и усилением кровотока. Эритематозные пятна чаще имеют округлую форму, а при слиянии напоминают гирлянду.
- Пассивная эритема связана с расширением венозных сосудов дермы и стазом крови, в результате чего кожа приобретает синюшно-красный цвет с цианотичным оттенком. Пассивная эритема распространяется диффузно и имеет нечеткие границы.
Возможные причины возникновения эритемы
Неинфекционные эритемы
- Эмотивная эритема, как следует из названия, возникает на фоне сильных эмоций или стресса. Обычно локализуется на лице, шее и груди. Ярко-красный или пунцовый цвет пятен объясняется транзиторным (временным) расширением сосудов кожи.
- Солнечная эритема – сосудистая реакция на повреждающее воздействие ультрафиолетовых лучей (вплоть до ожога 1-й степени).
- Тепловая эритема возникает вследствие продолжительного либо регулярного теплового или инфракрасного воздействия (включая физиотерапевтические процедуры), которого недостаточно для полноценного ожога. Проявляется в виде красноватой сосудистой сетки. Локализация определяется зоной, на которую было оказано тепловое воздействие.
Холодовая эритема манифестирует под действием на кожу и слизистые оболочки низких температур. Проявляется сине-красной сыпью с локальными отеками и зудом.
К эритродермии относят атопический, контактный, себорейный дерматиты, псориаз, красный отрубевидный лишай, красный плоский лишай, розацеа, чесотку, лимфому кожи и т.д.
- Симптоматическая эритема характеризуется гиперемированными пятнами неправильной формы, возвышающимися над кожей, и является аллергической реакцией на некоторые лекарства либо развивается на фоне полиартрита.
- Стойкая возвышающая эритема – это признак аллергического васкулита.
- Пальмарная эритема («печеночные» ладони) проявляется малиновыми пятнами на ладонях и кончиках пальцев у больных циррозом печени. Схожие пятна могут наблюдаться во время беременности, а также при полиартрите, патологиях легких, подостром бактериальном эндокардите и т.п.
- Кольцевидная эритема представляет собой монетовидные, отечные пятна красного, ярко-розового или цианозного цвета на коже туловища и конечностей. Пятна могут увеличиваться в размере и сливать. Может наблюдаться повышение температуры тела. Выделяют несколько видов кольцевидной эритемы:
- центробежная эритема Дарье – относится к инфекционно-аллергическим проявлениям и чаще встречается у мужчин среднего возраста;
- маргинальная эритема (болезнь Лендорфф-Лейнера) – одно из проявлений острой ревматической лихорадки;
- круговидная мигрирующая эритема Гаммела – представляет собой концентрические высыпания, похожие на древесные волокна и ассоциированные с различными видами онкологических процессов.
- Пятнистая инфекционная эритема Розенберга – самостоятельное заболевание, которым болеют по большей части подростки и молодые люди до 25 лет. Проявляется асимметричной сыпью красного цвета на теле и слизистой оболочке полости рта, лихорадкой, сильной головной и суставной болью, бессонницей.
- Инфекционной эритемой Чамера, как правило, болеют дети. Возбудителем является парвовирус В19. Характеризуется внезапным началом – на лице появляется мелкая сыпь, которая по мере прогрессирования заболевания сливается в эритематозное пятно («синдром пощечины») с пятнисто-папулезной сыпью на туловище и руках.
- Узловатая эритема («красные шишки») характеризуется болезненными подкожными узелками красного или фиолетового цвета (отсюда и название), которые находятся преимущественно на передних поверхностях ног, на предплечьях и на бедрах. Узелки плотные и припухшие. Часто появляется на фоне тонзиллита, скарлатины, туберкулеза, сопровождает системные заболевания, включая стрептококковую инфекцию, ревматические заболевания, мононукулеоз, саркоидоз и воспалительное заболевание кишечника (неспецифический язвенный колит, болезнь Крона), болезни Бехчета, синдром Лефгрена. Провоцирующим фактором может стать прием противозачаточных и сульфаниламидных препаратов.
- Экссудативная многоформная эритема характеризуется симметрично расположенными отечными красно-розовыми пятнами на коже, кайме губ, слизистой оболочке рта, гениталиях. Поражения имеют вид мишени или радуги с центральной папулой и четкими границами пятен. Папулы, наполненные серозным или кровянистым содержимым, лопаются с образованием язвочек. Провоцировать такую эритему могут пульпит, гайморит, корь, герпес, скарлатина, обезьянья оспа и др. инфекционные заболевания, а также прием некоторых лекарственных препаратов.
- Синдром Стивенса-Джонсона – острое токсико-аллергическое заболевание, для которого характерно появление пузырей на слизистых оболочках рта, глаз, горла, половых органов. Заболевание обычно протекает хронически, с постоянными рецидивами.
- Скарлатиноподобная рецидивирующая эритема Фереоля-Бенье – остро протекающее рецидивирующее заболевание кожи аллергического генеза. Характеризуется доброкачественным течением и благоприятным прогнозом. Нередко развивается после лекарственных интоксикаций, переохлаждения, стресса, на фоне гриппозной и другой инфекции. Высыпания, склонные к слиянию, появляются в виде ярко-красных пятен различной величины – от точечных до крупных. После исчезновения сыпи кожа шелушится, на ладонях и подошвах роговой слой отходит в виде «перчаток» и «чулок».
- Мигрирующая эритема Липшютца – основное клиническое проявление начальной стадии болезни Лайма. Заболевание вызывает бактерия боррелия, которую переносят клещи. Эритема расположена по центру, окружена бледным кольцом и наружной воспаленной каймой.
- cистемная красная волчанка;
- ревматоидный артрит;
- болезнь Бехчета (заболевание, в основе которого лежит воспаление сосудов);
- болезнь Шегрена (заболевание, протекающее с преимущественным поражением слюнных и слезных желез);
- неспецифический язвенный колит (тяжелое воспалительное поражение толстой кишки) и др.
- приём лекарственных средств. Наиболее часто заболевание вызывают следующие медикаменты: противосудорожные средства (фенитоин, фенобарбитал, карбамазепин, ламотриджин), пенициллины (бензилпенициллин, экстенциллин, амоксициллин, оксациллин), цефалоспорины (цефалексин, цефазолин, цефтриаксон), сульфаниламидные препараты (сульфадиметоксин, бисептол), антибактериальные препараты других групп (рифампицин, ванкомицин, офлоксацин, ципрофлоксацин, метронидазол, фурадонин), аллопуринол, нестероидные противовоспалительные средства (НПВС) (анальгин, аспирин, диклофенак, индометацин), реже - другие лекарственные препараты;
- приём консервированной пищи (включая сосиски и рыбу), куда входят пищевые добавки и/или консерванты (бензоаты, нитробензен, терпены, ароматизаторы);
- работа с токсичными веществами (нитрокраски, растворители и др.);
- герпес-вирусная инфекция, включая вирусы простого герпеса (1 и 2 типов), вирус опоясывающего лишая, цитомегаловирус и вирус Эбштейн-Бар;
- другие вирусы, грибы или паразиты: вирусы гепатитов В и С, аденовирус, орф, туляремия, бруцеллез, лепра, гистоплазмоз, обострение фокальной инфекции (тонзиллит) и другие инфекции;
- кишечная инфекция, вызванная Shigella, Salmonella, Yersinia, Campylobacter;
- Mycoplasma pneumoniae;
- вакцинация;
- заболевания внутренних органов (красная волчанка, саркоидоз, узелковый полиартериит, гранулематоз Вегенера, лимфома, рак внутренних органов (почек, яичников, желудка)
- идиопатическая МЭЭ. Диагноз устанавливается в тех случаях, когда причину установить не удается.
- воспалительные пятна первоначально красного или розового цвета, окраска которых вскоре становится неравномерной в центре - синюшной с розовым (красным) ободком по периферии, пятна округлой формы, могут незначительно западать в центральной части (формируя «мишень» или «птичий глаз»), до 2 см (редко больше) в диаметре, не шелушатся, границы пятен ровные, при диаскопии исчезают полностью. В дальнейшем на поверхности центральной части пятен могут возникать пузыри с серозным или серозно-геморрагическим содержимым, сами пятна могут увеличиваться в размерах и незначительно возвышаться (отёчная эритема). Разрешаются они, как правило, бесследно. - вялые или напряжённые пузыри с серозным или серозно-геморрагическим содержимым, редко более 1 см в диаметре, располагающиеся в центральной части мишеневидных элементов (воспалительных пятен) и легко вскрывающиеся с образованием эрозий. Симптом Никольского (характеризуется отслойкой эпидермиса с образованием эрозии при трении пальцем кожи вблизи пузырей) – отрицательный (становится положительным при трансформации в синдром Стивенса-Джонсона или Лайелла). Краевой симптом Никольского (определяется при потягивании за обрывки покрышки пузыря в виде отслойки эпидермиса) – отрицательный. Симптом Асбо-Хансена (увеличение пузыря по площади при надавливании на него пальцем) – отрицательный. Симптом груши (свисание пузыря, по форме напоминающее грушу, под тяжестью его содержимого при вертикальном положении тела) – отрицательный. Симптом периферического роста эрозий – отрицательный. Пузыри впоследствии вскрываются с образованием эрозий или подсыхают с образованием корок;
- корки медово-желтого или бурого цвета, при удалении которых обнажаются эрозии;
- болезненные эрозии размерами, как правило, менее 1 см в диаметре, расположенные на фоне воспалённой кожи, отделяющие серозный экссудат. Эрозии почти всегда разрешаются бесследно, очень редко - с рубцеванием;
- воспалительные пятна ярко-красного цвета различных размеров и формы, исчезающие при диаскопии, с тенденцией к периферическому росту и слиянию, образованию пузырей и эрозий на своей поверхности;
- пузыри на поверхности воспалённой слизистой с напряжённой или дряблой покрышкой, размерами более 0,5 см, с серозным или серозно-геморрагическим содержимым. Пузыри настолько быстро вскрываются с образованием эрозий, что их редко удается увидеть.
- болезненные эрозии размерами более 0,5 см, располагающиеся на фоне воспалённой слизистой, отделяющие обильный серозный экссудат. Эрозии разрешаются чаще всего бесследно или реже - с образованием рубцовых изменений;
- образование плёнчатых налётов палевого (кофе с молоком) или бурого цвета на поверхности эрозий;
- нормо- (а-)трофические рубцы перламутрово-белого цвета или цвета нормальной слизистой на месте эрозий, редко - образование спаек (синехий) между веками и конъюнктивой;
- только на губах на поверхности эрозий могут формироваться корки бурого цвета.
- эритемато-теленгиэктатический;
- папуло-пустулёзный;
- фиматозный;
- окулярный;
- люпоидная (гранулематозная) розацеа – когда на фоне нормальной или незначительно гиперемированной кожи лица появляются множественные мономорфные желтовато-бурые или коричневато-красные папулы, реже папуло-пустулы, которые дают при диаскопии симптом «яблочного желе». Элементы оставляют после себя атрофические рубчики;
- розацеа, вызванная грамотрицательными бактериями. Характерным симптомом заболевания является появление большого количества милиарных пустул желтоватого цвета на фоне типичных проявлений розацеа. Заболевание устойчиво к терапии системными антибиотиками и метронидазолом. Этиологически и клинически идентично грамнегативному фолликулиту при вульгарных угрях. Возбудителями являются: Klebsiella; Proteus; Escherichia colli; Pseudomonas; Acitenobacter и др.;
- конглобатная розацеа – редкий вариант розацеа, наблюдающийся в основном у женщин. Имеет выраженное сходство с конглобатными угрями. Характеризуется появлением на фоне застойной эритемы лица абсцедирующих узлов, вскрывающихся свищевыми отверстиями. Течение заболевания хроническое и нередко прогрессирующее. От конглобатных угрей отличается наличием других симптомов розацеа и локализацией патологического процесса только на лице;
- фульминантная (молниеносная) розацеа. Точное нозологическое место данной клинической формы заболевания не установлено, возможно, она представляет собой разновидность конглобатной розацеа. Впервые описана под названием пиодермия лица. Возможно, это особое заболевание кожи лица, отличающееся как от акне, так от пиодермии. Заболевание встречается только у молодых женщин, локализуется исключительно на лице (на лбу, щеках и подбородке). Процесс начинается внезапно, кожа лица становится диффузно красной, на этом фоне появляются множественные абсцедирующие узлы и сливные, дренирующие синусы. На поверхности созревших абцедирующих узлов формируются множественные пустулы. Себорея является постоянным симптомом заболевания;
- болезнь Морбигана (стойкий розацейный отёк) характеризуется тем, что на лбу, в области переносицы и на щеках одновременно с эритемой появляется выраженная отёчность кожи, которая впоследствии приобретает плотный характер – при надавливании ямка не остаётся. Отёк обусловлен лимфостазом и носит рефрактерный характер.
- наследственность (такой же дерматоз имеется у родственников);
- приём внутрь (наружное применение) лекарственных препаратов (цефалоспоринов, рифампицина, ванкомицина, офлоксацина, ципрофлоксацина, метронидазола, фурадонина, блокаторов кальциевых каналов, ингибиторы АПФ, гидралазина, витаминов, глюкокортикоидных (стероидных) гормонов, циклоспорина, наружных косметических средств и др.);
- употребление горячей пищи и напитков;
- употребление острой (пряной) и консервированной пищи;
- злоупотребление алкоголем;
- стресс;
- воздействие холода (в т.ч. холодного ветра);
- воздействие тепла (в т.ч. работа в горячем цехе);
- воздействие солнечного света (УФО);
- занятия спортом (тяжелым физическим трудом), особенно в условиях жаркого влажного климата.
- воспалительное пятно красного или синюшно-красного цвета более 2 см в диаметре (эритема), имеющее округлую форму или форму бабочки (что характерно для локализации на лице). Границы пятна размытые (нерезкие), при диаскопии (надавливании прозрачным стеклом) оно исчезает полностью. Эритема сначала нестойкая (проходит в течение нескольких десятков минут), а впоследствии становится стойкой и имеет тенденцию к периферическому росту (слиянию с другими пятнами).
- приобретённые телеангиэктатические пятна красного или синюшно-красного цвета, древовидной (сетчатой) или полосовидной формы от 0,5 см в длину и более, располагающиеся на фоне эритемы. При диаскопии пятна исчезают полностью или иногда пульсируют, для них характерен периферический рост без разрешения (слияние с другими пятнами) с образованием древовидного (сетчатого) рисунка на эритематозном фоне;
- полушаровидные округлые папулы красного или синюшно-красного цвета цвета от 0,2 до 0,5 см в диаметре, расположенные на фоне эритемы и телеангиэктазий. При диаскопии папулы полностью обесцвечиваются. Впоследствии на поверхности папул могут формироваться пустулы (гнойнички). Просуществовав несколько дней, элементы, как правило, бесследно разрешаются;
- нестерильные конические или полушаровидные пустулы, располагающиеся на поверхности полушаровидных папул или на фоне эритемы от 0,2 до 0,5 см в диаметре, подсыхающие с образованием гнойных или гнойно-геморрагических корок. Гнойнички в дальнейшем разрешаются бесследно, в редких случаях возможно формирование рубцов;
- корки бурого или желтовато-серого цвета, образующиеся в результате подсыхания пустул на поверхности эритемы или на поверхности полушаровидных папул;
- очень редко обнаруживаются атрофические рубчики красного или перламутрово-белого цвета на месте разрешившихся папул или папуло-пустул;
- при фиматозном подтипе розацеа (чаще всего на носу) могут обнаруживаться узлы, связанные с гипертрофией железистой и/или соединительной ткани, красного, синюшно-красного или телесного цвета. Размеры узлов колеблются от 1 до нескольких см в диаметре, они имеют мягко-эластическую консистенцию и чёткие контуры, полушаровидно возвышаясь над уровнем окружающих тканей. Кожа над узлами бугристая, неровная, напоминает апельсиновую кожуру, при пальпации узлы могут быть подвижными. В дальнейшем они могут увеличиваться в размерах и сливаться друг с другом.
Возникают в результате попадания инфекции (бактерий, вирусов, простейших, гельминтов) в капилляры кожи. К группе инфекционных эритем относятся:
Диагностику эритемы проводит врач-дерматолог, дерматовенеролог или аллерголог . Первичный прием может осуществить терапевт или врачу общей практики. Возможно, впоследствии понадобится консультация ревматолога, пульмонолога, эндокринолога , фтизиатра и инфекциониста. При появлении эритемы у ребенка следует обратиться к врачу-педиатру или детскому дерматологу.
Диагностика и обследования при эритеме
Диагноз обычно основывается на характерной клинической картине с учетом возраста пациента и прицельной дифференциальной диагностики с крапивницей, корью, краснухой, энтеровирусной экзантемой, сифилисом, лепрой и др. Для исключения прочих патологий подбираются методы комплексной диагностики, в том числе:
-
анализ крови общий. При эритеме выявляют лейкопению, палочкоядерный сдвиг влево, эозинофилию, ускорение СОЭ;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Узловатая эритема: причины появления, симптомы, диагностика и способы лечения.
Определение
Кожа человека состоит из эпидермиса и дермы. Эпидермис служит защитой подлежащих тканей от механических, химических, термических повреждений, а также от проникновения инфекционных агентов. Дерма представляет собой слой кожи, который включает сеть сосудов, подкожную жировую клетчатку (ПЖК), соединительно-тканные волокна, волосяные фолликулы, потовые и сальные железы.
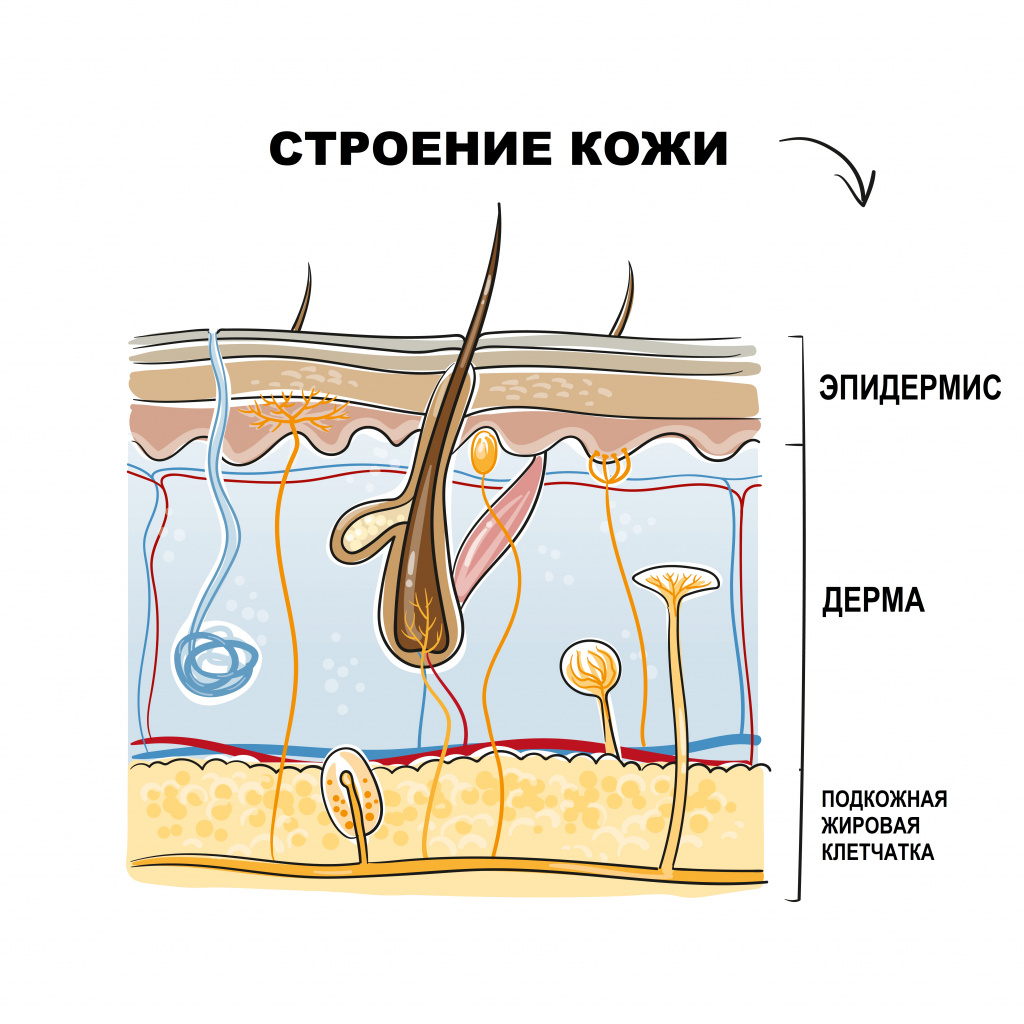
Узловатая эритема - это воспалительное поражение мелких сосудов кожи и подкожной жировой клетчатки, являющееся разновидностью панникулита (воспаления жировой клетчатки, которое развивается на фоне других заболеваний или носит идиопатический характер).
Причины появления узловатой эритемы
К сожалению, не всегда удается доподлинно установить, что же привело к появлению узловатой эритемы. Это сопряжено с трудностями в определении тактики лечения подобного состояния. Чаще всего узловатая эритема обнаруживается у взрослых людей репродуктивного возраста. У детей и подростков она может развиться на фоне предшествующей стрептококковой инфекции.
Причиной воспалительного процесса, следствием которого становится узловатая эритема, могут быть инфекционные агенты, аутоиммунные заболевания, аллергические реакции, прием лекарственных препаратов (сульфаниламидов, антибиотиков пенициллинового ряда, оральных контрацептивов, бромидов и др.). Провоцировать появление узловатой эритемы также может беременность.
Под действием этих факторов происходит активация лимфоцитов, иммунная система начинает вырабатывать специфические антитела и развивается воспаление. Однако такой ответ организма выявляется далеко не у каждого человека, что позволяет говорить об особой предрасположенности к подобному иммунному ответу, причем предрасположенность может носить как наследственный характер, так и приобретенный.
Узловатая эритема, как правило, развивается при наличии двух условий: особой аномальной активности иммунной системы и провоцирующего фактора (триггера).
Среди инфекционных заболеваний такими триггерами часто становятся стрептококковая инфекция, туберкулез, хламидиоз, гепатиты В и С и др.
Высока встречаемость узловатой эритемы при аутоиммунных заболеваниях. Это группа заболеваний, в основе которых лежит нарушение распознавания иммунной системой «своих» и «чужих» клеток. В результате иммунные клетки начинают проявлять агрессию против клеток собственного организма подобно тому, как они активировались бы при встрече с инфекционными агентами или раковыми клетками.
Узловатая эритема часто встречается при саркоидозе. Одна из форм саркоидоза (синдром Лефгрена) представляет собой сочетание двустороннего поражения лимфатических узлов, расположенных в корнях легких, суставов, лихорадки и узловатой эритемы.
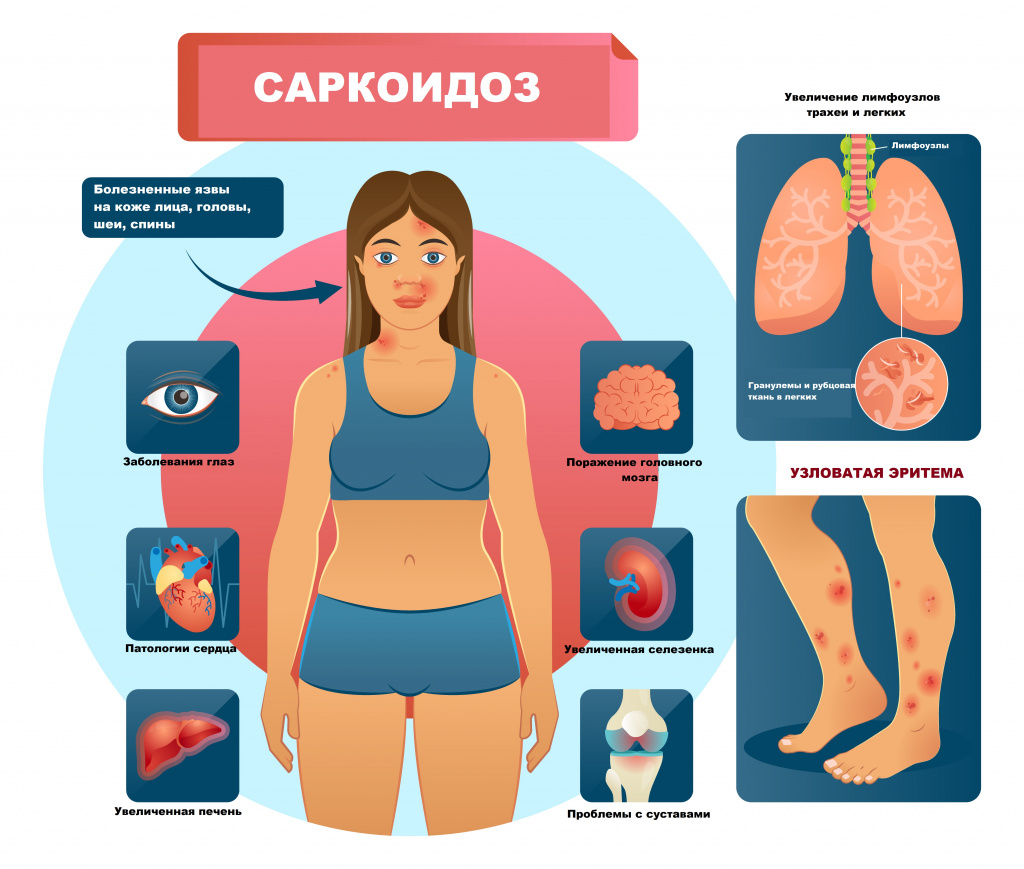
К другим аутоиммунным заболеваниям, ассоциированным с развитием узловатой эритемы, относятся:
Классификация узловатой эритемы
Узловатая эритема может быть как самостоятельным заболеванием неизвестной этиологии (первичная, или идиопатическая узловатая эритема), так и развиться в рамках других заболеваний (вторичная узловатая эритема). Эта классификация крайне важна для определения тактики лечения пациента, ведь в основе терапии вторичной узловатой эритемы лежит воздействие на основное заболевание.
Узловатая эритема может иметь острое, мигрирующее или хроническое течение.
Симптомы узловатой эритемы
Клинические особенности узловатой эритемы зависят от этиологических факторов и характера течения процесса.
Первичная (идиопатическая) узловатая эритема проявляется остро - на голенях формируются ярко-красные болезненные узлы сливного характера на фоне отека голеней и стоп.
Мигрирующей узловатой эритеме присуще острое течение с асимметричным воспалительным компонентом. Основной узел плотный, синюшно-красного цвета, отграниченный от окружающих тканей. В результате периферического роста за счет миграции воспалительного инфильтрата образуется кольцевидная бляшка с запавшим бледным центром и широкой более насыщенной периферической зоной. Возможно появление единичных мелких узелков, в том числе и на противоположной голени. Продолжительность заболевания составляет до нескольких месяцев. Во время формирования узлов могут наблюдаться сопутствующие общие нарушения в виде озноба, слабости, артралгий, субфебрилитета.
Хроническая узловатая эритема обычно встречается у женщин среднего и пожилого возраста, нередко на фоне сосудистых, аллергических, воспалительных, инфекционных или опухолевых заболеваний. Обострение возникает чаще весной и осенью. Узлы с умеренной болезненностью и величиной с грецкий орех локализуются на голенях (на переднебоковой поверхности), наблюдаются отеки голеней и стоп. Рецидивы могут длиться месяцами.
Диагностика узловатой эритемы
Диагноз узловатой эритемы ставится по клинической картине. Это говорит о том, что данных, полученных во время беседы с пациентом и осмотра, достаточно. Однако для выбора лечения необходимо установить причинно-значимые и сопутствующие заболевания. С этой целью пациенту могут быть назначены следующие исследования:
-
Клинический анализ крови с подсчетом лейкоцитарной формулы, который позволит оценить интенсивность воспалительных процессов в организме, заподозрить причину, выявить изменения, характерные для лейкозов и лимфом.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.

Многоформная (полиморфная) экссудативная эритема (МЭЭ) - остро развивающееся заболевание, для которого характерны полиморфные высыпания на коже и слизистых оболочках, нередко циклическое течение со склонностью к рецидивам, преимущественно весной и осенью.
Синонимы
erythema exsudativum multiforme, полиморфная экссудативная эритема.
Эпидемиология
Возраст: наблюдаются два подъёма заболеваемости в возрасте от 2 до 20 лет (большая часть больных) и в возрасте старше 50 лет.
Пол: не имеет значения, однако некоторые авторы указывают на тот факт, что мужчины болеют чаще.
Анамнез
Заболевание начинается внезапно с появления небольших розовых пятен, слегка возвышающихся над уровнем кожи, центральная часть которых вскоре приобретает синюшный оттенок и несколько западает. При этом формируются элементы, напоминающие «мишень для стрельбы» или «птичий глаз». В дальнейшем в центре такого элемента нередко формируется пузырь, заполненный серозным, реже геморрагическим содержимым. В воспалительный процесс часто могут вовлекаться слизистые оболочки и красная кайма губ. У некоторых больных многоформная (полиморфная) экссудативная эритема может сопровождаться симптомами общей интоксикации (повышением температуры, ознобом, общей слабостью и недомоганием), иногда пациенты отмечают симптомы ОРЗ или герпетические высыпания за несколько дней до появления сыпи.
Течение
характерно острое начало - элементы сыпи появляются группами с интервалом в несколько дней в течение 1-2 недель и самостоятельно разрешаются (первая вспышка заканчивается через одну-две недели, однако вследствие повторных высыпаний процесс может затянуться на месяц, редко - дольше), в ряде случаев заболевание может принять хроническое течение с рецидивами весной и осенью. Частота рецидивов постепенно (обычно через несколько лет) уменьшается. Иногда МЭЭ трансформируется в синдром Стивенса-Джонсона или синдром Лайелла, которые могут закончиться летально.
Этиология
Предрасполагающие факторы
Жалобы
Больные отмечают жжение и зуд в месте будущих высыпаний, сами высыпания нередко болезненны. При вскрытии пузырей возникают на мокнутие очагов поражения, образование болезненных эрозий на коже и слизистых оболочках (полости рта, носо- и рото- глотки, реже – конъюнктив и половых органов). Прием пищи в случае поражения полости рта может быть болезненен, глотание затруднено (дисфагия), отмечается гиперсаливация (повышенное слюноотделение). Иногда больные отмечают повышение температуры тела, головную боль, чувство разбитости, беспокоят ломота и боли в суставах и мышцах.
Дерматологический статус
процесс поражения кожи носит распространенный, нередко симметричный характер, элементы сыпи или сливаются или группируются с образованием мишеневидных элементов.
Элементы сыпи на коже
Элементы сыпи на слизистых
Придатки кожи
Локализация
тыл кистей и стоп, ладони (редко подошвы), разгибательная поверхность предплечий, передняя поверхность голеней, разгибательная поверхность локтевых и коленных суставов, лицо, туловище. Часто (иногда изолированно) поражаются слизистые оболочки полости рта и красная кайма губ, конъюнктива глаз и век, реже - половые органы.
Дифференциальный диагноз
Фиксированная эритема, центробежная кольцевидная эритема Дарье, диссеминированная красная волчанка, буллезный пемфигоид, пузырчатка (включая паранеопластическую), крапивница, болезнь Рейтера, болезнь Бехчета, аллергический васкулит, синдром Свита.
Сопутствующие заболевания
Гепатиты, рецидивирующая герпес-вирусная инфекция, микоплазменная пневмония, саркоидоз внутренних органов, диффузные болезни соединительной ткани (красная волчанка, дерматомиозит, склеродермия), васкулиты, болезнь Бехчета, туберкулез (включая туберкулёз кожи), ВИЧ-инфекция, рак желудка и других отделов желудочно-кишечного тракта, инфекционные заболевания (тонзиллиты различной этиологии, лепра, дерматомикозы, тиф, септицимия).
Диагноз
Устанавливают на основании клинической картины и Анамнеза (связь с инфекционным заболеванием (ОРЗ, герпесом или др.), приемом лекарственных средств), иногда прибегают к гистологическому исследованию поражённой кожи (слизистой).
Патогенез
Имеются сведения о генетической предрасположенности к развитию МЭЭ. Предполагают, что МЭЭ является иммунологической реакцией гиперчувствительности с появлением цитотоксических эффекторных клеток (CD8+ Т-лимфоцитов) в эпидермисе. Предполагается, что этиологический фактор изменяет антигенные свойства кератиноцитов, связываясь с их мембраной по типу гаптена. Активированные CD8+ Т-лимфоциты вызывают гибель кератиноцитов, приводя к образованию субэпидермальных пузырей.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

Розацеа – это хронический дерматоз, который проявляется сначала приступообразными покраснениями кожи лица с последующим возникновением стойкой эритемы, телеангиэктазий и папуло-пустулёзных высыпаний на лице, и может приводить в дальнейшем к неравномерному увеличению отдельных частей лица (главным образом – носа, реже – лба, подбородка, ушных раковин) вследствие разрастания соединительной ткани и сальных желёз.
Синонимы
acne rosacea, розовые угри, красные угри.
Эпидемиология
Возраст: заболевание чаще всего начинается в возрасте 17-50 лет (пик заболеваемости в 35-45 лет), хотя может развиться и у людей старше 50 лет.
Анамнез
Заболевание начинается постепенно с периодически возникающих эпизодов приступообразного покраснения кожи лица (носа, щек, средней части лба, иногда верхней части груди), провоцируемых различными триггерными факторами (теплой или холодной погодой, солнечным светом (УФО), холодным ветром, горячими напитками или горячей (острой) пищей, физическими упражнениями, алкоголем, сильными эмоциями, косметикой, медикаментами и др.). Приступы сопровождаются ощущениями жжения и/или покалывания кожи (эритемато-теленгиэктатический подтип розацеа). Впоследствии эритема становится стойкой и на ней появляются телеангиэктазии и папуло-пустулёзные высыпания (папуло-пустулёзный подтип розацеа). Спустя годы от начала заболевания у некоторых пациентов (как правило, у мужчин) может развиться неравномерное утолщение кожи носа, реже – лба, подбородка и/или ушных раковин, напоминающее апельсиновую кожуру (ринофима, метофима, гнатофима, отофима), которое сопровождается увеличением этих частей лица, приводя к выраженным косметическим дефектам (фиматозный подтип). У больных розацеа нередко встречается поражение глаз, причем у 20% пациентов оно возникает раньше, а у 50% - уже после возникновения высыпаний на лице, изредка глаза и кожа поражаются одновременно. Поражения глаз протекают достаточно легко и наиболее часто представлены блефаритом и конъюнктивитом, реже – иритом и кератитом, при этом характер проявлений глазных симптомов не соответствует тяжести кожного процесса. Конъюнктивит характеризуется гиперемией конъюнктивы глаз и век, фотофобией, жжением, зудом и ощущением наличия песка в глазах. Блефарит проявляется эритемой, шелушением и появлением корочек по краю век (окулярный подтип розацеа).
Классификация:
Течение
постепенное начало с последующим хроническим течением с периодическими обострениями и ремиссиями.
Этиология
точно не установлена.
Предрасполагающие факторы
Жалобы
На изменение цвета (покраснение) кожи лица (носа, щёк, лба) сначала нестойкое, а впоследствии стойкое; жжение (зуд) и/или ощущение парестезий (чувства ползания мурашек) в месте эритемы, возникновение сетчатого или ветвистого фиолетово-красного сосудистого рисунка на коже в области покраснения. Появление угревидных высыпаний на лице, значительно позже – на изменения лица, сопровождающиеся увеличением отдельных его частей (носа, лба, подбородка, ушных раковин), кожа которых приобретает неровный бугристый вид. Больные отмечают повышенную чувствительность кожи лица к УФО и другим «триггерным» факторам. Некоторые пациенты могут предъявлять жалобы на светобоязнь и чувство песка в глазах, реже – на стойкий плотный отёк и покраснение всего лица (что наиболее характерно для редкого варианта розацеа – болезни Морбигана).
Дерматологический статус
процесс поражения кожи носит распространённый, симметричный характер, пятнистые высыпания на лице могут группироваться с образованием эритемы-бабочки.
Элементы сыпи на коже
Элементы сыпи на слизистых
воспалительные пятна ярко-красного цвета, имеющие неправильную форму и образующиеся на конъюнктиве глаз и век, размеры их, как правило, не превышают 2 см. В дальнейшем пятна могут увеличиваться или существовать в неизменном виде, разрешаясь впоследствии бесследно.
Придатки кожи
Локализация
лицо: щёки, нос, скуловые дуги, подбородок и область вокруг рта, лоб, брови, конъюнктива глаз и век, волосистая часть головы, ушные раковины, реже – область декольте, очень редко – эпигастральная область.
Дифференциальный диагноз
С вульгарными угрями, демодикозом, системной красной волчанкой, периоральным дерматитом, себорейным дерматитом, саркоидозом кожи (lupus pernio), хроническим фотодерматитом.
Сопутствующие заболевания
гастродуоденит, язвенная болезнь желудка и/или двенадцатиперстной кишки, холецистопанкреатит, холестаз, колит (неспецифический язвенный колит, болезнь Крона), халазион, конъюнктивит, кератит, себорейный дерматит.
Диагноз
Наличие характерных высыпаний (стойкой эритемы в течение 3 месяцев) в местах типичной локализации (в центральной части лица без поражения периокулярных участков). В сомнительных случаях для подтверждения диагноза проводят гистологическое исследование биоптата кожи из очага поражения.
Патогенез
Полностью заболевания полностью не изучен. Розацеа, с позиций отечественной дерматологической школы, представляет собой ангионевроз, преимущественно в зоне иннервации тройничного нерва, обусловленный различными причинами: наследственной ангиопатией, нейровегетативными и микроциркуляторными расстройствами, внешними температурными воздействиями, употреблением горячей пищи и напитков, медикаментов, злоупотреблением алкоголем, УФО, эмоциональными стрессами, нарушением гормонального статуса, возможно - фокальной инфекцией на коже лица (клещи Demodex folliculorum и выделенная из них бактерия Bacillus oleronius, Propionibacterium acne, а также эпидермальный стафилококк) и дисфункцией пищеварительного тракта, нередко связанной с Helicobacter pylori. У пациентов с розацеа отмечается повышенный уровень кателицидинов ‒ белков, обеспечивающих защиту кожи от инфекционных агентов.
В 60-80% случаев у больных розацеа выявляют поражения желудочно-кишечного тракта в форме хронического гастрита, хронического колита, хронического холецистопанкреатита.
Вес отдельных провоцирующих факторов остаётся малоизученным. В результате воздействия указанных выше тригерных факторов развивается функциональная недостаточность периферического кровообращения, приводящая к нарушению трофики эпидермиса и дермы, дистрофическим и гипертрофическим изменениям коллагеновых волокон и сально-волосяного аппарата с развитием ответной воспалительной реакцией.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Читайте также:

