Как удаляют новообразования на коже хирургическим путем
Обновлено: 29.04.2024
Доброкачественные новообразования кожи Характеризуются медленным ростом, в процессе которого их клеточные элементы остаются в пределах опухоли, не прорастая в соседние ткани. Новообразование, равномерно увеличиваясь, отодвигает и сдавливает здоровые ткани, в результате чего последние как бы исполняют роль капсулы. Хотя доброкачественные опухоли атипичны, но метастазирование их клеток отсутствует.
Подготовка к операции по удалению новообразований кожи
Перед операцией по удалению новообразования кожи необходима консультация хирурга, где совместно с пациентом выбирается способ проведения операции. Врачом планируется дата операции по удалению новообразования, пациент направляется на подготовку к операции.
В дополнение к обязательному набору предоперационного обследования (см. раздел Подготовка к операции), пациенту могут быть назначены следующие виды диагностических исследований:
- осмотр онколога
- анализы крови на онкомаркеры
После консультации врача сосудистого хирурга и УЗИ вен нижних конечностей вам будет рекомендован компрессионный трикотаж либо эластичное бинтование нижних конечностей. Это необходимо для предотвращения возникновения тромботических осложнений во время и после оперативного вмешательства.
Накануне операции с вечера рекомендуется отказаться от обильного приема пищи и сделать очистительную клизму. Также за 2-е недели до и 2-е недели после операции рекомендовано отказаться от употребления алкоголя и курения. В день операции не кушать и не пить.
При поступлении в палату стационара клиники (которая по вашему желанию может быть одно-, двух- или трехместной), вы выполняете подготовительные мероприятия: снимаете верхнюю одежду, выполняете гигиенические процедуры и туалет, переодеваетесь в одноразовую одежду для операционной и надеваете компрессионные чулки. Питание, все предметы личной гигиены, одноразовая одежда (халат и тапочки) входят в стоимость размещения в палате стационара.

С того момента, как вы приехали в клинику "Первая Хирургия" на операцию, и до момента выписки вы будете находиться под постоянным присмотром персонала клиники. 24 часа в сутки вас будут сопровождать исключительно опытные медицинские сестры реанимационного отделения высшей категории со стажем работы более 15 лет.
Анестезия
Накануне или непосредственно в день операции на консультации врача анестезиолога-реаниматолога вам будет предложен тип анестезиологического пособия. Подробно ознакомиться с видами анестезии и их особенностями в клинике "Первая Хирургия" вы можете на странице отделения Анестезиология.
При проведении пластических операций по удалению доброкачественных новообразований кожи применяется местная анестезия, однако в случае образований больших размеров, расположенных глубоко в тканях, или когда пациент находится в возбужденном психоэмоциональном состоянии, рекомендуется внутривенная анестезия.
Рекомендуем обратиться к врачу! 276-00-15
Хирургическое лечение кожных новообразований
Для проведения операции по удалению кожных новообразований существует несколько методов:
- Радиочастотный метод - выполняется с использованием радиочастотного аппарата Surgitron (Сургитрон, США), позволяющего выполнять разрезы исключительно точно, на границе здоровой ткани, и минимально травматично.
- Электрокоагуляция - это метод удаления образований путем воздействия на них током высокой частоты. С помощью метода электрокоагуляции новообразование удаляется быстро с одновременной коагуляцией (спаивание) сосудов.
- Хирургическое удаление - это метод удаления новообразования на коже с помощью скальпеля и хирургической нити. Скальпелем выполняется разрез по границе здоровой ткани, образование удаляется, затем проводится гемостаз (остановка кровотечения) и ушивание раны.

Выбор метода зависит от индивидуальных особенностей организма человека и типа удаляемого новообразования на коже.
Восстановительный период
Период восстановления после операции по удалению новообразования на коже достаточно короткий. Преимущественно такие операции проводятся амбулаторно в режиме дневного стационара и не требуют большого внимания в послеоперационном периоде. Полный реабилитационный период занимает от 5 до 14 дней.
Возможные осложнения
При удалении новообразований на коже осложнения встречаются крайне редко. Профессиональное оказание медицинской помощи хирургами клиники "Первая Хирургия" сводит их вероятность к нулю.
Лицензия Департамента Здравоохранения г. Москвы № ЛО-77-01-018291 от 25.06.2019
Кожная злокачественная опухоль — это почти всегда базалиома. Она возникает при мутации клеток роста — базального слоя, который находится в нижней части дермы.


Это самый глубокий слой кожи, который граничит с подкожной клетчаткой. По мере развития клетки поднимаются все ближе к поверхности, пока не становятся эпидермисом, не отмирают и не отшелушиваются.
Таким образом, базальный слой — это единственное место клеточного деления. Именно здесь возможны мутации, в результате которых клетки становятся раковыми. Их деление ускоряется, а функции нарушаются, и они начинают формировать опухоль — базалиому.
По сравнению с другими злокачественными опухолями базальноклеточный рак отличается медленным ростом опухоли и отсутствием склонности к метастазированию. Это дает очень хорошие шансы на успешное удаление базалиомы, без последствий и рецидивов.
Если это первичная опухоль (не рецидив ранее удаленной базалиомы), она иссекается хирургически.
Операция может быть признана нецелесообразной в тех случаях, когда нельзя гарантировать ее успешный результат. Например, если опухоль расположена в труднодоступном месте и нет возможности в полной мере соблюсти правило абластики.

Как удаляется базалиома?
Базалиома удаляется эллиптическим или круговым иссечением кожи скальпелем. Это классическая методика. Операция выполняется под местной анестезией.
Как закрывается рана после операции?
Неприятная особенность базалиомы состоит в том, что она часто возникает на лице. Поэтому эстетический результат операции играет не последнюю роль. Классический способ ушивания раны — это стягивание ее краев обычным или косметическим швом.
При небольших размерах опухоли рана, оставшаяся после ее удаления, может не зашиваться совсем и зарасти естественным образом.
Если размеры опухоли не превышают 2 см, ушивание дает вполне приемлемый результат. Но при больших размерах базалиомы стягивание краев раны может привести к искажению черт лица, нежелательным натяжениям кожи. Поэтому иногда применяется лоскутная операция.
Это значит, что рана закрывается лоскутом кожи, взятой поблизости от области операции или из отдаленного участка. Края кожного лоскута сшиваются с краями раны. Получается вроде заплатки. Такой метод имеет свои плюсы и минусы.
Почему нужно вырезать больший участок, чем сама опухоль?
При удалении опухоли очень важно, чтобы это было сделано в пределах здоровых тканей. Таково одно из главных правил онкохирургии — абластика. Ее соблюдение позволяет минимизировать риск рецидивов.
В случае базалиомы обычный отступ от края опухоли при ее удалении составляет 4 — 5 мм. Много это или мало? Да, это довольно много.
Например, если опухоль имеет 2 см в диаметре ее площадь будет составлять порядка 3 квадратных сантиметров.
Добавляем по 4 — 5 мм на краях. Получаем площадь уже более 6 квадратных сантиметров — в два раза больше.
Притом, что опухоль часто удаляется на лице, такое увеличение раны должно быть серьезно оправдано.
И оно оправдано. Прежде всего тем, что гарантирует отсутствие рецидивов, по крайней мере в течение пяти лет и по крайней мере на 95%. Стоит уменьшить отступ до 3 мм, и эта гарантия уменьшится до 85%.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Почему так опасен рецидив?
Повторное возникновение базалиомы представляет значительно большую опасность, чем первоначальная опухоль. Поэтому в международной клинике Медика24 мы делаем все для того, чтобы избежать рецидива.
Вторичная опухоль, как правило, имеет значительно более высокую степень злокачественности. И если первичная базалиома отличается медленным ростом и низкой склонностью к метастазированию, ее рецидив может вести себя совершенно иначе.
Высокая степень злокачественности рецидива опухоли означает быстрый рост и активное метастазирование. Ее уже значительно сложнее удалить, и вылечить рак. В частности, хирургическое иссечение рецидива опухоли становится невозможным. Поэтому его ни в коем случае нельзя допускать.
После удаления фрагмента кожи с опухолью он сразу же отправляется под микроскоп для гистологического исследования.
Изучив его под микроскопом, врач должен убедиться в том, что на его границах нет раковых клеток, а значит, опухоль удалена полностью. Никаких участков ее распространения за пределами удаленной части не осталось, правило абластики соблюдено вполне, и результаты хирургического лечения можно считать удовлетворительными.

Криодеструкция, электродиссекция, кюретаж
Опухоль можно удалить не только скальпелем. Для этого применяется, например, криодеструкция, когда опухолевая ткань уничтожается сверхнизкой температурой (жидким азотом). Есть способ электрической диссекции.
В случае базалиомы дело осложняется тем, что она часто располагается на лице. После криодеструкции, электродиссекции остается хорошо заметный след. Такие термические, электрические ожоги оставляют участки депигментации, то есть обесцвеченные, белые следы. Есть риск образования грубых, келлоидных рубцов.
Когда опухоль уничтожается на внутренних органах, эстетический результат не имеет значения. Другое дело, если процедура выполняется на лице.
Есть возможность удаления базалиомы с помощью выскабливания, кюретажа. Но у этого метода, как и у других альтернативных способов есть общий недостаток — ограниченная невозможность гистологического исследования удаленных тканей.
А это означает более низкую возможность соблюдения правила абластики. Отсюда повышенный риск рецидива. А рецидивы базалиомы более опасны, чем первичная опухоль.
Поэтому при удалении базалиомы, выборе плана операции приходится искать компромисс, баланс доводов за и против того или иного метода.
Вв международной клинике Медика24 мы хорошо знаем, как это делать, имеем большой опыт проведения таких вмешательств. В каждом конкретном случае мы должны безусловно гарантировать полное удаление опухоли, минимизировать риск ее рецидива и при этом достичь лучшего эстетического результата.
На коже могут возникать как доброкачественные, так и злокачественные новообразования. В большинстве случаев их иссечение с применением различных методик является основным методом лечения. Отличить доброкачественную опухоль от злокачественной самостоятельно невозможно. Если вы обнаружили у себя на коже непонятное образование, лучше сразу обратиться к врачу-дерматологу. Он проведет дерматоскопию — осмотрит кожу под увеличением с помощью специального инструмента, дерматоскопа.


Новообразования кожи удаляют как по медицинским показаниям, так и по косметическим, по личному желанию пациента. Например, рак кожи и меланома — опасные злокачественные опухоли, которые нужно удалить в любом случае. Родинка (пигментный невус) или липома зачастую ничем не опасны, но человек может сам пожелать их удалить, потому что они находятся на видном месте и портят внешность.
Удаление доброкачественных новообразований кожи
К доброкачественным новообразованиям кожи относят пигментные невусы (родинки), папилломы, липомы, фибромы, гемангиомы, бородавки, контагиозные моллюски и др. Основные показания для их удаления:
- Высокий риск злокачественного перерождения. Например, родинка, которая выглядит «неправильно»: асимметричная, с неровными нечеткими краями, неоднородной окраской, если она быстро растет.
- Образование, которое находится в местах, где оно постоянно подвергается травмам, трению одеждой.
- Образование, которое находится в заметном месте, вызывает эстетический дефект.
Существуют разные методы удаления доброкачественных опухолей кожи. Врач подбирает подходящий, в зависимости от типа, размеров, локализации новообразования:
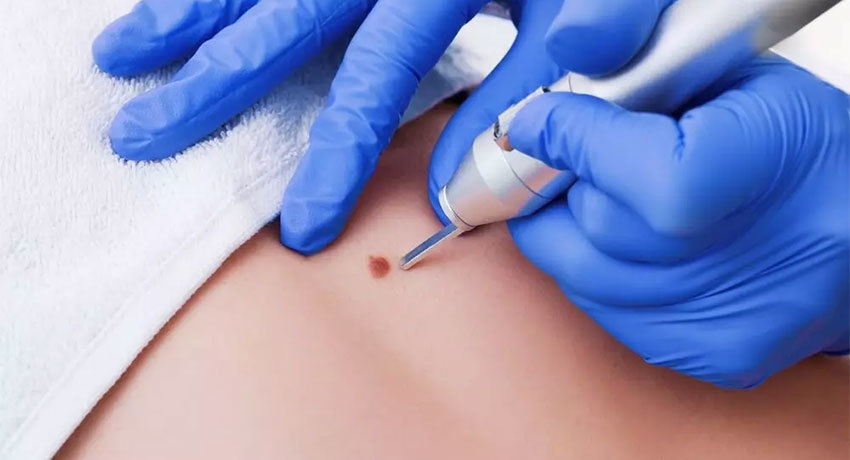
Иссечение опухолей кожи в среднем продолжается 15–20 минут. Его выполняют под местной анестезией, в амбулаторных условиях, без госпитализации в стационар.
При больших и множественных новообразованиях может потребоваться несколько операций, такой пациент может быть госпитализирован в стационар.
Какой метод удаления доброкачественных новообразований кожи самый лучший? На этот вопрос не существует однозначного ответа. Хирург выбирает подходящий метод, в зависимости от характера, локализации, размеров новообразования.
Запишитесь на прием к врачу в международной клинике Медика24. После осмотра и обследования он расскажет, какая методика наиболее предпочтительна в вашем случае.
Закажите обратный звонок. Мы работаем круглосуточно
Иссечение злокачественных новообразований кожи
При меланоме хирургическое удаление злокачественной опухоли является основным методом лечения на ранних стадиях заболевания. В большинстве случаев после операции можно достичь ремиссии — если опухоль операбельна, и отсутствуют множественные отдаленные метастазы. Однако, важно помнить: чем позже диагностирована меланома, тем выше вероятность того, что потребуется более обширное хирургическое вмешательство, и риск рецидива в будущем.
Широкое иссечение
Это хирургическое вмешательство применяется в большинстве случаев. Хирург удаляет злокачественную опухоль и некоторое количество окружающих тканей. Дефект ушивают: чем больше была меланома, тем более заметный останется шрам. Операцию, как правило, проводят под местной анестезией. Удаленные ткани отправляют в патоморфологическую лабораторию для гистологического исследования.
В патоморфологической лаборатории оценивают край резекции. Нужно проверить, нет ли опухолевых клеток рядом с линией разреза:
- Негативный край резекции означает, что рядом с разрезом нет злокачественных клеток. Меланома была удалена полностью.
- Позитивный край резекции означает, что рядом с линией разреза присутствуют опухолевые клетки. Значит, есть риск того, что меланома удалена не полностью, и в окружающих тканях могли остаться опухолевые клетки. Обычно в таких случаях требуется повторное хирургическое вмешательство.
Количество окружающих здоровых тканей, которое удаляют во время операции, может различаться в зависимости от локализации меланомы. Например, если она находится на лице, хирург сделает меньший отступ, потому что тут важен косметический эффект. Всегда важно придерживаться золотой середины: провести операцию максимально щадяще, при этом удалить достаточный объем тканей, чтобы не оставить опухолевых клеток.
Операция Мооса (Мохса, Mohs)
Операция Мооса чаще всего используется при других злокачественных опухолях кожи — базальноклеточном, плоскоклеточном раке. Но иногда ее проводят при меланоме, хотя не все эксперты согласны с целесообразностью такого подхода.
Суть вмешательство состоит в том, что злокачественную опухоль удаляют постепенно, тонкими слоями. Каждый слой исследуют под микроскопом. Когда в очередном слое перестают выявляться опухолевые клетки, вмешательство считается завершенным.
Операция Мооса — сложная и долгая, обычно она продолжается несколько часов. Ее могут выполнять только хирурги, прошедшие специальное обучение. Смысл этого хирургического вмешательства в том, что оно позволяет максимально сохранить ткани, окружающие опухоль. За счет этого достигается отличный косметический эффект.
Ампутация
В редких случаях, при больших меланомах, приходится полностью или частично ампутировать пораженный опухолью палец на руке или ноге.
Удаление регионарных лимфатических узлов
Меланома часто распространяется в регионарные лимфоузлы, и в таких случаях их тоже нужно удалить. Неизвестно, насколько эффективны такие операции в плане достижения ремиссии, но есть доказательства, что они, по крайней мере, помогают продлевать жизнь пациентов.
Выявить признаки поражения регионарных лимфоузлов можно путем пальпации (ощупывания), с помощью УЗИ, компьютерной томографии, томографии. Чтобы подтвердить опухолевое поражение, выполняют пункционную биопсию: в увеличенный лимфатический узел вводят иглу и получают ткань для гистологического исследования.
В сомнительных случаях может быть проведена биопсия сторожевого лимфоузла. В опухоль вводят радиофармпрепарат или флуоресцентный краситель, который распространяется по лимфатическим сосудам и помогает идентифицировать лимфатический узел, первым принимающий лимфу от этой области. Его удаляют и изучают под микроскопом. Если в нем обнаружены опухолевые клетки, нужно удалить остальные регионарные лимфоузлы. Если опухолевых клеток нет, значит, меланома не успела распространиться, и остальные лимфоузлы удалять не нужно.
Хирургическое лечение при меланоме с отдаленными метастазами
Если во время обследования врачи обнаружили всего 1–2 метастаза, скорее всего, на самом деле их уже намного больше: просто остальные настолько малы, что их не удается выявить. В таких случаях радикальная операция невозможна.
Тем не менее, в некоторых случаях имеет смысл удалить отдельные метастатические очаги: это поможет устранить боль и другие симптомы, продлить жизнь пациента.
Иссечение базальноклеточного и плоскоклеточного рака кожи
Базальноклеточный и плоскоклеточный рак кожи намного менее агрессивны по сравнению с меланомой. В большинстве случаев на момент постановки диагноза они не успевают ни прорасти в ткани, расположенные под кожей, ни распространиться в лимфатические узлы, ни метастазировать в другие органы. Как правило, их можно полностью удалить и добиться ремиссии.
В большинстве случаев, как и при меланоме, рак кожи иссекают с захватом некоторого количества окружающих нормальных тканей. Удаленный образец отправляют в лабораторию и оценивают край резекции.
При поверхностном раке кожи часто прибегают к кюретажу с электрокоагуляцией. Злокачественную опухоль выскабливают с помощью специального инструмента с острыми краями — кюретки. Затем дно раны обрабатывают электрокоагулятором, который разрушает и прижигает ткани электрическим током.
В ряде случаев выполняют операцию Мооса:
- при высоком риске рецидива злокачественной опухоли;
- когда не удалось точно установить стадию рака;
- если злокачественная опухоль находится в местах с тонкой кожей, где важен косметический эффект: на лице, в области глаз, на ушах, пальцах.
Операция Мооса позволяет максимально эффективно удалить злокачественное новообразование, после нее ниже риск рецидива, чем после обычного иссечения опухоли. Однако, это очень долгая и трудоемкая операция, не все хирурги умеют ее выполнять.
Если обнаружены опухолевые очаги в регионарных лимфатических узлах — их также удаляют.
Доброкачественные опухоли представляют собой патологические разрастания ткани в различных органах, возникающие в результате нарушения развития и размножения клеток. В отличие от злокачественных новообразований, они не представляют опасности для жизни, так как не вторгаются в окружающие ткани и не метастазируют. Тем не менее, очень большие доброкачественные опухоли могут приводить к серьезным проблемам в результате сдавления нервов, кровеносных сосудов, соседних органов.


Прогноз при доброкачественных опухолях чаще всего благоприятный, их можно удалить хирургическим путем, после чего они, как правило, не возникают повторно.
В международной клинике Медика24 применяются наиболее современные хирургические методики. Наши опытные хирурги удаляют доброкачественные новообразования любых размеров и локализации, в том числе расположенные в труднодоступных местах, а также там, где важен косметический эффект.
Чем доброкачественные опухоли отличаются от злокачественных?
Доброкачественные образования обладают некоторыми признаками, которые отличают их от злокачественных опухолей:
- Чаще всего они растут медленно, тем не менее, со временем могут достигать больших размеров и сдавливать соседние структуры.
- Они не прорастают в окружающие ткани и не метастазируют.
- Доброкачественные опухоли, в отличие от злокачественных, имеют четкую границу с окружающими здоровыми тканями.
- При изучении опухолевой ткани под микроскопом клетки имеют нормальный внешний вид, характерный для ткани, из которой они произошли. В них визуализируются неизмененные ядра и хромосомы.
- Доброкачественные опухоли не вырабатывают гормоны и другие биологически активные вещества, которые могли бы повлиять на работу различных органов и вызвать те или иные симптомы. Существуют лишь единичные исключения из этого правила, например, феохромоцитома надпочечников.
- Как правило, хирургическое удаление образования — единственный метод лечения, который требуется таким пациентам.
- Доброкачественные новообразования не склонны к рецидивированию после удаления.
- Если доброкачественная опухоль небольшая и не вызывает симптомов, может вообще не потребоваться никакого лечения. Врач назначит лишь наблюдение в динамике.

Доброкачественные образования редко трансформируются в злокачественные опухоли. Однако, в некоторых случаях риск озлокачествления довольно высок, например, при аденоматозных полипах в толстой кишке.
Причины возникновения доброкачественных опухолей
Доброкачественные опухоли бывают вызваны разными причинами, как наследственными, так и связанными с образом жизни, внешними воздействиями. Чаще всего причина остается неизвестной, но это никак не влияет на прогноз и эффективность лечения.
Чаще всего возникновение доброкачественных новообразований связано с такими факторами, как:
- Наследственность, нарушение развития тканей эмбриона, плода.
- Воздействие различных физических факторов, в частности, ионизирующих излучений — радиации, рентгеновских лучей.
- Воздействие на организм токсичных веществ.
- Частые стрессы.
- Воспалительные процессы, инфекции.
- Особенности рациона: большое количество жиров, красного и обработанного мяса, добавленных сахаров, низкое потребление овощей и фруктов.
- Острые травмы и хроническая травматизация тканей, длительное механическое воздействие (например, трение одежды).
- Пожилой возраст.
Все эти условия приводят к нарушению регуляции естественных процессов развития и размножения клеток.
Мы вам перезвоним
Разновидности доброкачественных опухолей
Классификации доброкачественных опухолей основана на локализации (орган, в котором возникло образование), и гистологическом строении — из какой ткани образование происходит, как выглядит под микроскопом.
Существует очень много разных видов доброкачественных опухолей, ниже перечислены наиболее распространенные:
Аденомы — доброкачественные опухоли из железистого эпителия. Они встречаются в разных органах, типичный пример — полип в кишечнике. Также аденомы встречаются в печени, гипофизе, надпочечниках, щитовидной железе и др. При некоторых типах данных новообразований повышен риск развития злокачественной опухоли. Например, по статистике озлокачествляется каждая десятая аденома в толстой кишке.
Фибромы представляют собой доброкачественные новообразования из соединительной ткани. Они могут возникать в разных частях тела. Нередко встречаются фибромы под кожей, которые выглядят как плотные узелки округлой формы. Они легко смещаются, не спаяны с окружающими тканями.
Гемангиомы развиваются в результате нарушения развития кровеносных сосудов. Нередко они присутствуют с рождения на коже головы, шеи, туловища. Опухоль выглядит как пятно или возвышающееся образование красного или синего цвета. Намного реже гемангиомы встречаются во внутренних органах: печени, позвонках, головном мозге.
Липома — одно из наиболее распространенных доброкачественных новообразований у взрослых, которое развивается из жировой ткани. Чаще всего она располагается под кожей в области шеи, плеч, спины, рук. Опухоль выглядит как округлое, мягкое на ощупь, легко смещаемое образование, медленно растет. Зачастую липомы распространены в семьях или возникают после травм. Их удаляют по косметическим показаниям, а также если образование быстро растет или вызывает боль.
Миомы — доброкачественные опухоли мышечной ткани. Они бывают двух разновидностей:
- Лейомиомы развиваются из гладкомышечной ткани в стенке внутренних органов, например, желудка, матки. Иногда такая опухоль может возникать в стенке кровеносного сосуда.
- Рабдомиома — редкое доброкачественное новообразование в скелетных мышцах.
Пигментные невусы, или родинки — одно из самых распространенных доброкачественных образований. Они есть практически у всех людей. Чаще всего, когда ребенок появляется на свет, на его теле нет невусов, они появляются в течение жизни. Новые родинки могут возникать до 40 лет. Они могут иметь розовую, коричневую или почти черную окраску, но она всегда равномерная, в отличие от меланомы, на которой обычно присутствуют разные цвета. Доброкачественные невусы имеют симметричную форму, четкие границы, обычно они не больше 0,6 см. Если внешний вид родинки начал меняться, нужно посетить , так как есть риск злокачественной трансформации.
Пигментные невусы повышают риск развития меланомы в следующих случаях:
- если их много;
- если на теле присутствуют диспластические невусы: неправильной, асимметричной формы, с неровными нечеткими краями, неравномерной окраской, больших размеров;
- если имеются врожденные невусы, которые присутствовали сразу после рождения.

Остеохондрома — наиболее распространенная доброкачественная опухоль костей. Чаще всего она возникает рядом с крупными суставами (коленным, плечевым) и выглядит как плотная несмещаемая «шишка».
Папилломы — опухоли эпителиальной ткани, вызванные вирусом папилломы человека (ВПЧ). Чаще всего они доброкачественные, но встречаются и злокачественные. Папилломы на коже часто называют бородавками. Также они могут возникать на шейке матки, в протоках молочной железы, на конъюнктивах. Вирусами папилломы в течение жизни заражается большинство людей, но не у всех возникают новообразования. Иногда папилломы исчезают самостоятельно. При высоком риске развития рака их удаляют. Тем не менее, даже после удаления опухоли вирус остается в организме человека, и избавиться от него невозможно. Наиболее опасны в плане злокачественного перерождения инфекции, вызванные ВПЧ 16 и 18 типов, единственный способ защититься от них — вакцинация.
Менингиомы — опухоли из оболочек головного мозга. В 90% случаев они доброкачественные. Симптомы такой доброкачественной опухоли зависят от ее размеров, локализации и скорости роста. Могут беспокоить головные боли, слабость в мышцах на одной половине тела, нарушение зрения. У некоторых людей возникают изменения личности, судорожные припадки.
Невромы — доброкачественные опухоли нервов, которые могут возникать в любой части тела.
Симптомы
Признаки доброкачественных опухолей, которые находятся под кожей или на поверхности кожных покровов, хорошо заметны, и обычно их обнаруживают сами пациенты:
- пятно, которое имеет цвет, отличающийся от окружающей кожи;
- узелок, выступающий над поверхностью кожи, на ножке или широком основании;
- мягкий или плотный узел под кожей;
- бородавка.
Доброкачественные новообразования во внутренних органах зачастую длительно протекают бессимптомно, пока не достигают больших размеров и не начинают сдавливать окружающие структуры. Клиническая картина зависит от того, где находится опухоль, насколько сильно сдавливает нервы, кровеносные сосуды, внутренние органы, насколько сильно нарушает их функции. Симптоматика неспецифична и напоминает проявления других заболеваний, точный диагноз можно установить только после обследования.
Если у вас появились какие-либо симптомы, которые беспокоят в течение длительного времени, образования на коже — посетите врача-специалиста в международной клинике Медика24. Он назначит обследование, установит точный диагноз и определит оптимальную тактику лечения. Вы сможете пройти все необходимые виды диагностики на современном оборудовании в нашей клинике. Важно обратиться к специалисту своевременно, потому что иногда эти симптомы могут свидетельствовать о злокачественном новообразовании.
Показания и методика хирургии по Mohs при раке кожи
а) Хирургия по Mohs при немеланомном раке кожи. Каждый год в США диагностируется около двух миллионов случаев немеланомного рака кожи (базальноклеточного и плоскоклеточного рака). В США количество случаев рака кожи превышает количество всех остальных форм рака вместе взятых; по приблизительным расчетам, у каждого пятого американца в течение жизни разовьется рак кожи (из них более 95% придется на немеланомный рак кожи).
Как уже упоминалось выше, при помощи микрографической хирургии по Mohs (MMS) можно добиться оптимального контроля опухолевого роста и максимального сохранения здоровых тканей при лечении пациентов с немеланомными формами рака кожи. И хотя детальное описание показаний к MMS выходит за пределы данной главы, Американской академией дерматологов были разработаны следующие рекомендации, в которых описываются следующие общие показания:
(1) высокий риск местного рецидива;
(2) локализация на участках, требующих максимального сохранения тканей;
(3) высокий риск метастазирования.
В других случаях могут использоваться прочие методы лечения (обычное удаление, каутеризация и кюретаж, криохирургия, топическая химиотерапия, лучевая терапия).
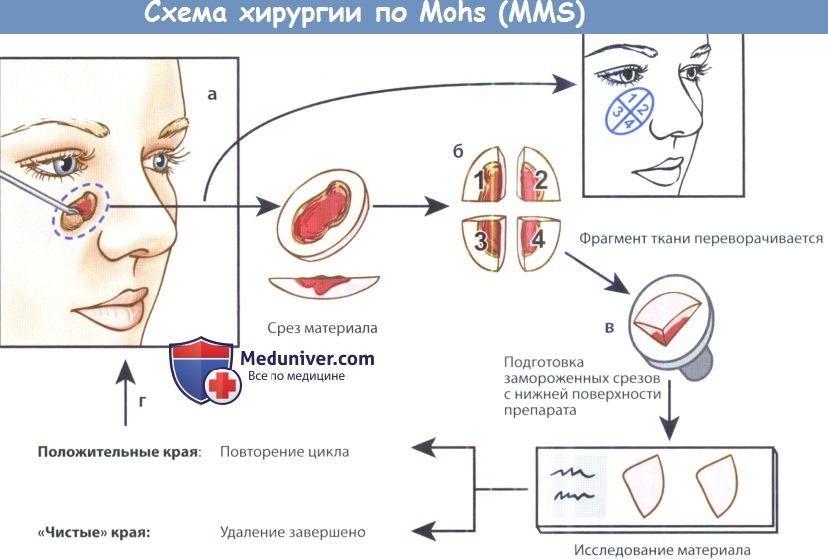
Схема процедуры Mohs:
(а) После первичного удаления опухоли кюреткой края клинически здоровой кожи отсекаются по касательной.
(б) Материал разделяется на несколько частей и размечается в соответствии со схемой,
которая позволяет точно локализовать участки с положительными краями резекции.
(в) Проводится подготовка замороженных срезов, которые позволяют проанализировать и периферические, и глубокие края («вид снизу»).
(г) Локализуются участки с положительными краями резекции, проводится их удаление,
повторная разметка и повторное удаление, процесс повторяется до достижения отрицательных краев резекции.
б) Хирургия по Mohs при базальноклеточном раке. Базалиома представляет собой злокачественную опухоль, происходящую из неороговевающих клеток базального слоя эпидермиса, она является самой распространенной формой рака у людей. Патогенез включает в себя избыточное воздействие ультрафиолетового света, особенно спектра УФ-Б (290-320 нм), который вызывает мутации в генах-супрессорах опухолевого роста.
Таким образом, базальноклеточный рак чаще всего возникает на участках кожи, подвергающихся избыточной инсоляции, обычно у пожилых людей в области головы и шеи. Лор-хирурги очень часто сталкиваются с данным новообразованием.
Клинически базальноклеточный рак имеет полупрозрачный вид, определяются участки изъязвления и телеангиоэктазии, края скошенные. Но необходимо отметить, что внешний вид опухоли зависит от ее формы: узелковая (наиболее распространенная форма головы и шеи), поверхностная, морфеаформная, пигментированная, а также фиброэпителиальная опухоль Пинкуса.
Обычно базалиомы характеризуются медленным ростом, но при локализации в области ушей, носа, век или губ они считаются достаточно опасными, требующими удалениями по методике MMS, поскольку здесь их отличает высокий риск рецидива и способность к локальной инвазии со значительным разрушением окружающих важных структур. Излюбленной локализацией базалиомы является нос, где истинный размер опухоли может значительно превышать тот, о котором можно судить лишь по одному осмотру.
Базальноклеточный рак подразделяют не только на клинические формы, но и на гистологические, имеющие разную степень агрессии: относительно благоприятные (узелковая и поверхностная) и более агрессивные (инфильтративная, микроузелковая, и морфеаформная или склерозирующая). Клинически определить границы агрессивных опухолей бывает очень сложно, их отличает непредсказуемый радиальный рост, который ведет к субклиническому глубокому распространению злокачественных клеток.
При обычном исследовании поперечных тканевых срезов такое распространение легко пропустить, в результате чего будет получен ложноотрицательный результат.
При неполном удалении базалиом лица риск рецидива колеблется от 12% до 41%. Показано, что при первичном базальноклеточном раке риск полного удаления опухоли при помощи MMS достигает 99% в сравнении с 91,3% для других методик. Если MMS проводится по поводу рецидива, то вероятность вторичного рецидива после MMS составляет 5,6% по сравнению с 17,6% при стандартном удалении, 9,8% при проведении лучевой терапии и 40% после кюретажа с выжиганием.
При выборе метода лечения по поводу рецидива базалиомы хирургу следует иметь в виду результаты последних исследований, согласно которым риск рецидива после MMS значительно ниже, чем после стандартного удаления.
Как уже говорилось выше, хотя большинство базалиом являются скрытыми, медленно растущими опухолями, всегда имеется вероятность и периневральной, и пери васкулярной инвазии. Приблизительная вероятность метастазирования при базальноклеточном раке составляет менее 0,003-0,5%. Периневральная инвазия (обнаружение опухолевых клеток в периневральном пространстве нервных стволов) встречается менее чем в 0,2% случаев.
При обнаружении периневральной инвазии следует приложить все усилия для полного удаления опухоли, предпочтительно при помощи MMS, иногда для этого требуется привлечение других специалистов. При наличии данных о клинически выраженном поражении нервных стволов, перед операцией рекомендуется выполнение МРТ, позволяющей оценить степень распространения опухоли. Классическими примерами является неподвижность брови вследствие поражения височной ветви лицевого нерва и парестезии средней зоны лица вследствие поражения тройничного нерва.
Приблизительная вероятность метастазирования базалиомы составляет 0,0028% (28 случаев на один миллион базалиом), но по некоторым данным может достигать 0,5%. Для оториноларингологов важно знать, что 80% метастатических базалиом возникают при первичной локализации очага на голове и шее. И хотя данный вопрос выходит за рамки этой главы, стоит упомянуть, что в настоящее время ведутся исследования в сфере молекулярной фармакотерапии, воздействующей на сигнальный путь «hedgehog», который участвует в патогенезе базальноклеточного рака.
Для лечения метастазирующего базальноклеточного рака Управлением по контролю за продуктами и лекарствами был одобрен новый препарат, висмодегиб.
Микрографическая хирургия по Mohs (MMS) позволяет добиться полного излечения при злокачественных новообразованиях кожи лица. Не следует пренебрегать психосоциальными аспектами операций на голове и шее и принимать в расчет последствия реконструктивных вмешательств и рубцевания. Учитывая высокую частоту осложнений при рецидивах, которые могут возникать после стандартного удаления или проведения других методов лечения, а также низкий риск рецидива после MMS, хирург должен серьезно относиться к психологическому дискомфорту и беспокойству, которые пациенты испытывают при проведении операций в области лица.
Одно крупное перспективное исследование показало, что по сравнению со стандартным удалением или кюретажем, MMS является независимым фактором, увеличивающим долгосрочную удовлетворенность пациента результатами лечения. Что касается дальнейших рекомендаций, то после хирургического удаления базалиомы всем пациентам дерматолог должен проводить регулярный скрининг на предмет рака кожи, им следует избегать воздействия солнечного света, а также регулярно самостоятельно осматривать свои кожные покровы, т. к. примерно у 40-50% пациентов с первичным базальноклеточным раком кожи в течение пяти лет разовьется еще хотя бы одна базалиома.

Базальноклеточный рак кожи может распространяться гораздо дальше, чем может показаться при осмотре.
(а) Базалиома с периневральной инвазией большей части кончика носа.
(б) Восстановление при помощи парамедиального лобного лоскута.
(в) Разделение ножки лоскута. (г) Результат через четыре месяца.
в) Хирургия по Mohs при плоскоклеточном раке кожи. Плоскоклеточный рак является злокачественной опухолью, происходящей из ороговевающих клеток. Для него характерны анаплазия, быстрый рост, местная инвазия и высокая метастатическая активность. Ежегодно в США диагностируется более 250000 случаев плоскоклеточного рака в год, что делает его вторым по распространенности раковым заболеванием после базальноклеточного рака.
Если, как уже упоминалось выше, течение базальноклеточного рака зависит в первую очередь от его гистологической формы, то риск рецидива и развития осложнений при плоскоклеточном раке связан со степенью дифференцировки клеток и глубиной проникновения опухоли в сетчатый слой дермы и подкожные ткани.
В отличие от базальноклеточного рака, который, как считается, образуется de novo, плоскоклеточный рак эпидермиса (рак in situ) чаще всего возникает на фоне имеющегося лучевого кератоза, обычно на коже, поврежденной воздействием солнечного света. Клинически плоскоклеточный рак кожи имеет вид эритематозного чешуйчатого пятна или слегка возвышающейся бляшки, но у пациентов с иммунодефицитом возможно более агрессивное течение, в том числе с метастазированием.
И хотя считается, что плоскоклеточный рак кожи имеет низкую вероятность метастазирования, при отсутствии лечения рак in situ может переходить в инвазивный рак и затем метастазировать. Вероятность появления метастазов при инвазивном плоскоклеточном раке кожи составляет 3-5%, более высокий показатель (10-30%) характерен для рака слизистых оболочек (губы, гениталии) и на месте предыдущего повреждения кожи (рубцы, язвы).
Следует отметить, что особую группу риска составляют пациенты, получающие иммуносупрессивную терапию по поводу трансплантации органов, т.к. у них риск развития плоскоклеточного рака кожи повышен в 60 и более раз. Также риск рецидива и метастазирования повышается при периневральной инвазии опухоли, на признаки которой всегда следует обращать внимание при опухолях, которые клинически относятся к группе низкого риска.
При локализации плоскоклеточного рака на голове и шее, вероятность рецидива после проведения MMS ниже, чем после традиционного хирургического удаления по поводу первичного рака уха (3,1% и 10,9%), первичного рака губы (5,8% и 18,7%), рецидива (10,0% и 23,3%), рака с периневральной инвазией (0% и 47%), при размере опухоли более 2 см (25,2% и 41,7%), при низкодифференцированном раке (32,6% и 53,6%).
Рекомендации по поводу лечения пациентов с периневральным распространением опухоли разнятся, но некоторые авторы предлагают использовать междисциплинарный подход, в ходе которого пациента должен осмотреть радиолог и решить вопрос о проведении лучевой терапии.
Одной из анатомических областей, заслуживающих особого внимания со стороны ЛОР-хирурга, является волосистая часть кожи головы, поскольку опухоли этой локализации требуют к себе особого отношения из-за своего возможного агрессивного течения. Предположительно, оно объясняется «эффектом поля» или «полевой канцеризацией», который возникает в результате взаимодействия участков лучевого кератоза и раков клеток, поражающих фолликулы.
В результате этого взаимодействия вероятность рецидива после поверхностного удаления опухоли оказывается выше ожидаемой, а достичь отрицательных краев резекции оказывается очень сложно. Кроме того, распространению опухоли способствуют обильное кровоснабжение и обширная сеть лимфатических сосудов. Особые риски связаны с возникновением метастазов или очагов плоскоклеточного рака. Транзиторные опухолевые клетки возникают в коже или подкожных тканях вне первичного опухолевого очага. Они возникают между первичной (или рецидивировавшей) опухолью и ближайшим регионарным лимфатическим узлом, и, как считается, представляют собой местные лимфатические метастазы.
Очень важно обследовать таких пациентов на предмет отдаленных и регионарных метастазов. Удаления транзиторных метастазов можно достичь как простой резекцией, так и MMS, после которых обычно проводится курс лучевой терапии. MMS может быть особенно полезна в случаях, когда сложно отличить единичный транзиторный метастаз от глубокого краевого рецидива.
Плоскоклеточный рак кожи может поражать периневрий.
(а) Периневральная инвазия при небольшом новообразовании, которое в целом казалось прогностически благоприятным.
(б) В данном случае оказался поражен надблоковый нерв, для достижения отрицательных краев резекции потребовалось проведение нескольких этапов процедуры по Mohs.
(в) Микроскопическое исследование материала. Определяются признаки периневральной инвазии. (а) Транзиторный метастаз при первичном плоскоклеточном раке кожи.
(б) Транзиторный метастаз при плоскоклеточном раке кожи у пациента, которому проводилась трансплантация.
Интраоперационная фотография перед полным удалением опухоли.
- Вернуться в оглавление раздела "отоларингология"
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

