Как убрать шрам от аппендицита в домашних условиях
Обновлено: 27.04.2024
Пластическая хирургия в области устранения послеоперационных шрамов. Как удалить рубец?
Современная медицина, как правило, стремиться вылечить то или иное заболевание как можно менее инвазивным путем, то есть при помощи использования различных лекарственных препаратов, физиотерапевтических процедур, реабилитационных мероприятий. Но в случае некоторых заболеваний эти меры становятся недостаточными или неэффективными, и приходиться прибегать к инвазивному разделу медицины - к хирургии. Одним из последствий практически любой хирургической операции становиться послеоперационный шрам, нередко приобретающий вид заметного рубца.
Основное различие послеоперационной раны от, например, простого пореза кожи, является глубина повреждения - как правило, разрезается не только кожа, но и более глубоко лежащие ткани, которые затем зашиваются. Это создает условия для накопления и разрастания в области повреждения соединительной ткани, которая затем уплотняется - так и формируется типичный рубец. Степень его проявления зависит от многих факторов - от масштаба повреждения, от характера и качества используемого шовного материала, степени реактивности организма. Поэтому заранее очень сложно предсказать, у какого конкретного человека может развиться выраженный послеоперационный рубец. Есть только косвенные статистические данные - например, у детей и людей молодого возраста чаще развиваются гипертрофические или как их еще называют, келоидные рубцы. Это связано с большой способностью к регенерации у тканей молодого организма и, как следствие, высокой реактивностью клеток соединительной ткани. В среднем, о выраженном послеоперационном рубце можно говорить примерно через год после операции - все это время происходит созревание рубца, и даже если он изначально был сильно выражен, то может к году значительно уменьшиться. Если послеоперационный рубец остается выраженным через год и более времени после операции, то можно уже планировать какую-либо коррекцию рубца.
Многие люди хотят избавиться от послеоперационных рубцов, особенно если они расположены на лице. Представительницы же прекрасного пола жаждут устранить их при любой локализации. В связи с тем, что данная проблема довольно распространена (более 60% инвазивных операций приводят к появлению рубцов разной степени проявления), то медицина довольно далеко шагнула в этой области, особенно пластическая хирургия. Выделяют по сути две основные группы методов, направленных на устранение послеоперационного рубца - истинно хирургические, являющиеся разновидностью той или иной пластической операции, и вспомогательные, включающие в себя механическую и лазерную шлифовки рубца, инъекции стероидов в кожу вокруг него, криодеструкцию и некоторые другие методы.
Стоит сразу оговориться, что ни один из современных методов не удалит послеоперационный рубец бесследно, он представляет собой очень глубокое образование. Однако сделать вместо безобразного выпирающего багрового рубца светлую, практически незаметную полоску на коже эти методики вполне способны.
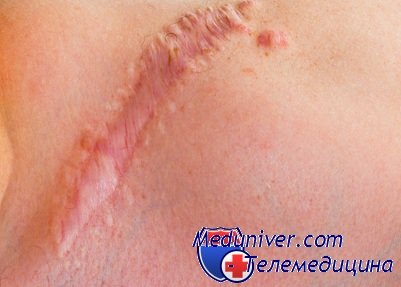
Хирургические методы используются для коррекции застарелых ("возрастом" более двух лет) и значительных по размеру послеоперационных рубцов. Одна из методик пластической хирургии по коррекции таких рубцов заключается в следующем: хирург удаляет верхнюю и кожную части рубца, после чего сшивает кожные лоскуты косметическим подкожным швом. Метод достаточно эффективен, сама операция производиться под местной анестезией, человек может после нее сразу пойти домой - шов накладывается из материала, который рассасывается в тканях, поэтому удалять его затем не надо. Именно такой способ чаще всего применяют при локализации рубца на лице. Единственным его недостатком является возможность рецидива, то есть повторного образования послеоперационного рубца на прежнем месте. Особенно часто это бывает после коррекции келоидных рубцов.
Другим методом пластической хирургии, который может уменьшить степень проявления рубца, является его полное удаление с последующей пластикой. Особенно часто данный метод выбирают для коррекции значительных послеоперационных рубцов после операций на органах груди и живота. Суть его заключается в глубоком иссечении тканей рубца с последующим сшиванием кожных лоскутов. Результат не столь хороший, как при предыдущей операции, однако он позволяет удалить значительные по протяженности шрамы, погруженные в рыхлую соединительную ткань.
При значительных по ширине послеоперационных рубцах применяют следующий метод - сначала в течении некоторого времени (которое зависит от размеров шрама) растягивают кожу по краям от рубца, затем образовавшимися участками здоровой кожи делают пластику, прикрывая рубец сверху. Метод достаточно эффективен, но затрачивает довольно много времени.
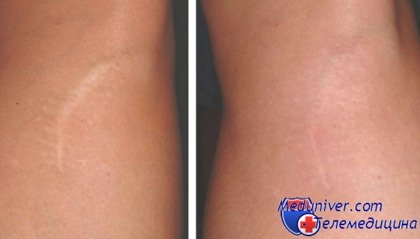
Нехирургические методы, призванные уменьшить степень проявления послеоперационного рубца, традиционно относят, с одной стороны, к пластической хирургии, с другой - к косметологии. Они наиболее эффективны в поздние периоды формирования рубца (9 месяцев - 2 года), так в значительной степени влияют именно на процессы роста соединительной ткани. Механическая шлифовка рубца разрешена через полтора года после образования рубца - до этого времени его наоборот надо оберегать от абразивных влияний одежды и воздуха (например, смазывать гелем Дерматикс) - это уменьшит стимуляцию роста рубца. В любом случае шлифовка и микрошлифовка послеоперационного рубца эффективна только при сравнительно небольших по размеру образованиях, например при шраме после удаления гнойника с кожи лица.
Лазерное облучение послеоперационного рубца в ряде случаев уменьшает не столько размер образования, сколько его красноту, приближая цвет шрама к естественному цвету кожи. Поэтому лазерное облучение применяют при плоских, но густо окрашенных рубцах. Криодеструкция производится жидким азотом, такую процедуру могут совершить в настоящее время практически в любом крупном косметическом салоне. Суть криодеструкции при коррекции послеоперационных швов не отличается от таковой при удалении бородавок и папиллом - слой соединительно ткани замораживается и через время удаляется. Используется также для небольших образований, допускается применение и в случае застарелых рубцов.
Инъекции стероидов (например, гидрокортизона) непосредственно в ткани рубца также нередко используется для уменьшения проявления послеоперационных шрамов. Механизм действия стероидов заключается в том, что замедляют деление клеток и синтез белка, тем самым тормозя рост рубца. При большой концентрации стероиды не только тормозят синтез протеина, но и разрушают уже существующий белок, вызывая размягчение, дистрофию и уменьшение объема тканей рубца.
Большинство современных методик по коррекции послеоперационных рубцов в настоящее время редко используют только один способ - чаще всего, каждая клиника предлагает наиболее эффективное, на свой взгляд, сочетание хирургических и вспомогательных методов, что приводит к быстрому и эффективному результату.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
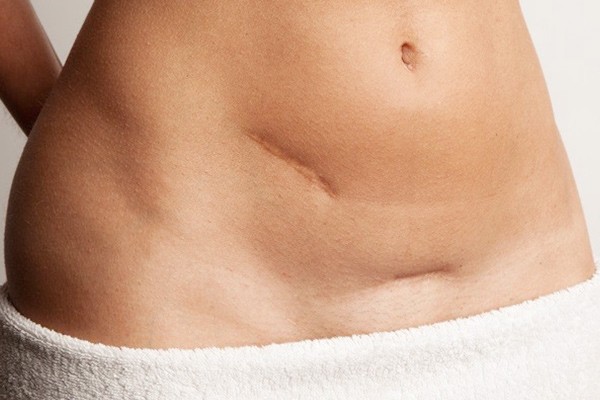
Статистика говорит, что операцию по удалению аппендицита проводят каждому десятому пациенту. И вне зависимости от метода лечения шрам на теле остается всегда. Такие повреждения кожного покрова выглядят не эстетично и часто доставляют дискомфорт. Кроме того, если в ранку попала инфекция, начинается воспаление, и в этом случае требуется повторное медицинское вмешательство.
Далеко не у всех процесс заживления проходит гладко. Место разреза у женщин срастается быстрее, чем у мужчин, а вот коже ребенка потребуется на заживление 30-60 дней. В зависимости от особенностей организма, шов после операции выглядит по-разному.
Свежий след от аппендикса потребует регулярного ухода, чтобы избежать возможных осложнений. Помните, что странные выделения, расхождение шва и боль — это не норма, а повод обратиться к лечащему врачу. После операции многие спрашивают, а можно ли убрать шрам от аппендицита и как решить эстетическую проблему? Чтобы ответить на эти вопросы, необходимо разобраться в классификации рубцов.
Виды рубцов после удаления аппендицита
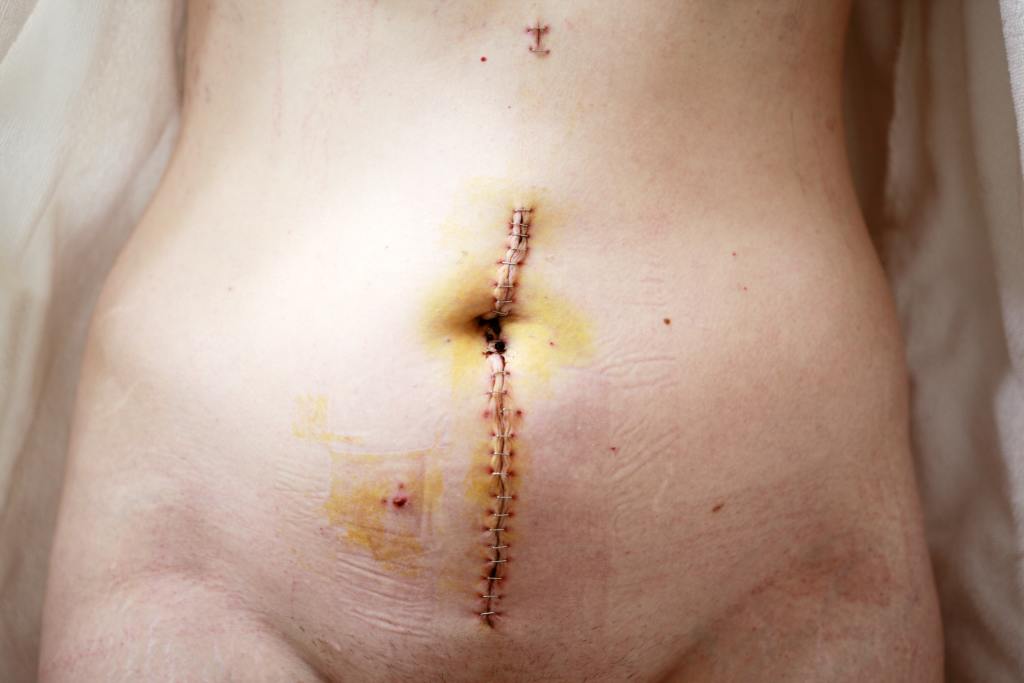
Все мы по-разному переносим период восстановления кожи и процесс рубцевания — это напрямую зависит от регенеративных особенностей организма. Поэтому и след от операции у каждого выглядит по-своему.
- Нормотрофический — плоский, практически незаметный, имеет белый цвет, визуально похож на полоску. Такой шрам является идеальным исходом хирургического вмешательства и не требует коррекции.
- Гипертрофический — образует толстый и твердый рубец. Сложно удаляется. Рекомендуется использовать гель или мазь в течение длительного периода.
- Атрофический — отличается западанием внутрь кожи. Для того, чтобы устранить такой шрам, необходимо разрушить деформированные волокна коллагена в глубоких слоях кожи. Сделать это можно при помощи специальных косметических средств и инъекций.
- Келоидный — самый неприятный рубец из всех. Грубый, плотный, имеет красный или синюшный цвет. Приносит зуд, жжение, чувство стянутости и дискомфорт. Имеет свойство разрастаться на протяжении нескольких лет и значительно превышать изначальные размеры раны. Для борьбы с таким шрамом эффективна физиотерапия с лекарственными растворами, лазерная шлифовка, инъекции гормонов и противорубцовые гели.
Лечение шрама после аппендэктомии
Данная проблема беспокоит людей вне зависимости от пола. Как не стесняться шрама от аппендицита? Возможно ли это? Ведь и мужчины, и женщины хотят избавиться от рубца как можно быстрее. Не стоит переживать, современная медицина готова предложить действенные методы избавления от шрама.
Стоит запастись терпением, коррекция может занять продолжительное время (от месяца до нескольких лет в зависимости от вида рубца, его возраста и локализации). И особенно в случаях, когда с момента операции прошло несколько месяцев или даже годы. Такая популярная процедура, как лазерная шлифовка, не гарантирует полного восстановления кожного покрова за один сеанс. Более того, имеет множество противопоказаний и является очень болезненной. Чтобы увидеть первые результаты, вам потребуется пройти 2-3 процедуры. Имейте в виду, что после шлифовки требуется длительный период реабилитации, – запаситесь терпением и следуйте рекомендациям врача.
Любые медицинские манипуляции необходимо обсуждать со своим лечащим доктором. И не имеет значения подбираете вы мази, пластыри, витамины или выбираете клиники, обращайте внимание на компетентность и репутацию медицинского центра. Отталкиваться лишь от ценовой политики не следует. Риск в этом случае не оправдан.

Медикаментозное лечение или как убрать шрам после аппендицита
Иногда, человек не останавливается на одном методе, а использует сразу несколько. Быстрый эффект не всегда безопасен. Какой способ избавления от шрама подойдет лично вам, знает лишь ваш лечащий доктор. Врачи основываются не только на внешнем состоянии рубца, но и на особенностях вашего организма. Не занимайтесь самолечением! Это может усугубить состояние отметины.
Мази и гели
Подобные препараты схожи по методу воздействия, но различны по результату. Они снижают плотность соединительной ткани и ее количество. По истечении времени, указанном в инструкции, шрам становится менее ярким и выпуклым. Но есть нескольких факторов, которые влияют на продолжительность лечения:
- состояние шрама (его возраст, локализация, размер);
- ваш индивидуальный обмен веществ;
- скорость регенерации ткани;
- восприимчивость к внешним факторам;
- степень реакции на возбудители.
Рекомендуется выбирать медикаменты, в составе которых присутствует коллагеназа. Например, при помощи противорубцового геля Ферменкол можно сделать шрам практически незаметным. Ферменкол разрушает патологический коллаген, который является основой рубца, и восстанавливает здоровый каркас кожи.
Гормональные препараты, пластыри или бандаж?
Прием сложнокомпонентных медикаментов должен проводиться строго под наблюдением врача. Они выписываются исключительно после внимательной диагностики состояния вашего организма и применяются на ранних стадиях заживления рубца. Период гормональной терапии может продолжаться от 6 до 12 месяцев после окончательной эпителизации раны.
Специалист вводит 25–30 мг препарата в место шва. Но в случае формирования патологических симптомов лечение необходимо остановить. И подобрать иной способ, который подходит именно вам. Если вы боитесь гормональной терапии или не имеете возможности наблюдаться у специалиста, обратите внимание на силиконовые пластыри.
Пластыри эффективны, пока рубец свежий и только формируется (до полугода), иначе его применение становится малоэффективным. Они убирают дискомфорт и увлажняют шрамы. Под таким воздействием травмированный участок размягчается и постепенно рассасывается за счет давления на поврежденное место. Пластыри не разрушают рубец, а препятствуют его росту, это важно. Возможно вам подойдет бандаж.
Это эластичный медицинский пояс, который помогает приостановить на время формирование шрама. Это его спектр действия. Уменьшить рубец или сделать его плоским и менее явным бандаж не может. Пояс носят не более года. Точные рекомендации даст ваш лечащий врач.
Способы коррекции шрама
В силу различных причин, например, индивидуальной непереносимости компонентов, вам могут не подойти медикаментозные препараты для удаления нароста. Что же делать? Не ходить на пляж, вечно стесняться изъяна и комплексовать? Нет, есть несколько альтернативных методов, благодаря которым можно добиться очень хороших результатов в борьбе с рубцом.
Шлифовка лазером
Данную процедуру можно применять только спустя 6 месяцев с момента операции. Лазерная шлифовка поможет выровнять цвет поврежденной области и сделать шрам почти незаметным. Минус в том, что за один сеанс этого не добиться. Необходимо пройти курс из нескольких процедур. В некоторых случаях возможны рецидивы рубца, поэтому важно установить вид шрама во избежание неприятных последствий.
Дермабразия рубцов
Способ подходит людям с низким порогом болевых ощущений. Процедура проводится абразивными веществами. С их помощью снимается верхний слой поврежденной ткани. Если сравнивать, то это похоже на очень жесткий пилинг. Далеко не каждый способен вынести такого рода воздействие.
Татуирование
Метод популярен среди молодых людей. Это альтернативный способ и легкая маскировка уродливого шрама. Тату чуть скрывает повреждение кожи и не сможет перекрыть рубец. Если вы хотите избавиться от шрама навсегда, то лучше выбрать другие способы коррекции.
Хирургическое вмешательство
Пластика успешно справляется с серьезными застарелыми рубцами. Врач разрезает шов и создает новый в области удаления аппендицита. В некоторых случаях вводится жировая ткань, это необходимо для получения тонкого косметического шва. После операции остается тонкая, практически незаметная полоска.
Состояние кожи после удаления аппендицита зависит в том числе от ухода, а не только от работы хирурга. Важно следить за шрамом, потому что от этого напрямую зависит его внешний вид.
Как сделать, чтобы шрам от аппендицита стал менее заметным
Аппендэктомия — операция удаления червеобразного отростка, выполняется довольно часто. Ранее аппендэктомия проводилась из большого разреза на брюшной стенке иногда достигающего 12 и более сантиметров.

Рис. 1. Удаление лазером шрама от аппендицита
Сегодня аппендэктомия выполняется лапароскопически. Это позволяет избежать видимых больших рубцов на животе.
После обычной операции аппендэктомии всех пациентов беспокоит вопрос: как удалить или скорректировать шрам от аппендицита, чтобы впоследствии не испытывать эстетический дискомфорт.
Как ухаживать за шрамом после удаления аппендицита?
Разрез после удаления аппендицита заживает в среднем за 5-7 дней, после чего образуется рубец и формируется шрам.
На этом этапе нужно проводить обработку линии разреза специальными средствами – йодом, спиртовым или другим антисептическим раствором.
Чтобы шрам от аппендицита был аккуратным, выполняйте следующие рекомендации:
- соблюдайте постельный режим;
- не ложитесь на живот, особенно во время сна;
- первые две недели не принимайте ванну;
- избегайте повышенных физических нагрузок.
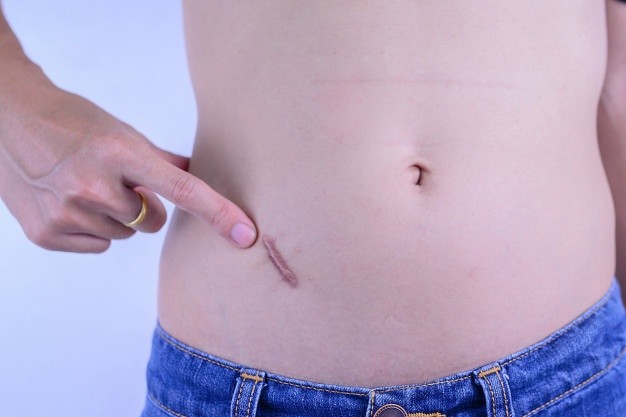
Шрам от аппендицита может быть различной длины (от 3 см до 25). В самом начале он, как правило, имеет красновато-розовый оттенок и зудит, иногда вызывая ощущение жжения. Обычно шрам от аппендицита расположен в подвздошной области справа.
Удаление шрама от аппендицита лазером
Лазером можно убрать не только шрам от аппендицита, но и рубцы в различных деликатных местах. Эффект от лазерной процедуры становится заметен уже через несколько минут.
Выделяют два вида лазерной обработки шрамов, в том числе после аппендицита:
- Воздействие на шрам абляционными лазерами.
- Воздействие неабляционными лазерами.
К абляционным лазерам относят СО2-лазеры, эрбиевый лазер, диодный и другие. Неабляционными лазерами являются неодимовые и диодные установки определенног типа. После обработки шрама от аппендицита абляционным лазером остается раневая поверхность, которая заживает за несколько дней. После неабляционных лазеров не остается видимых повреждений кожи. Лечение шрамов лазером обычно требует проведения нескольких сеансов.
Лазерное удаление шрама от аппендицита – одна из самых безопасных и эффективных методик, которая в современной косметической медицине используется повсеместно.
Достоинства метода:
- универсальность применения – процесс одинаково эффективен для пациентов с темной и светлой кожей;
- простое и безболезненное устранение кожных дефектов различного происхождения;
- перед воздействием не нужно проводить специальную обработку кожных покровов;
- лазерная коррекция не затрагивает здоровые ткани.
В медицинском центре АТЛАНТиК представлены различные виды лазерных установок для достижения максимального результата при проведении процедур.
Лазерные хирургии нашего центра помогут Вам быстро и эффективно избавиться от шрамов и рубцов различного происхождения!

В медицинской практике, к сожалению, нередки случаи получения серьезных травм, при которых пересадка кожи на поврежденном участке необходима. Чтобы избежать осложнений после операции, за травмированным местом требуется особый уход и наблюдение у врача. Однако процесс реабилитации не всегда проходит гладко — после пересадки кожи может начаться образование рубцов. Как ухаживать за прооперированной раной, чтобы после полного заживления не осталось следов от несчастного случая? Читайте в этой статье.
Общая информация

Хирургическое вмешательство путем пересадки кожи называется дерматопластикой. Операцию назначают при лечении ожогов и ран большой площади пострадавшим любого возраста, а также в ряде других случаев:
- ожоги;
- раны, в том числе после хирургического вмешательства;
- диабетическая стопа, сопровождаемая язвенными дефектами, которые плохо поддаются консервативным методам лечения;
- операции, связанные с дефектами конечностей, а также слоновостью.
Кожная пластика противопоказана при повышенной температуре, инфицировании раны и при наличии декомпенсации соматических болезней. Материал для пересадки кожи может быть взят из 3 источников:
- кожа самого пациента или донора;
- кожный покров животных, после специальной подготовки;
- искусственные материалы из биологических полимеров и клеточных покрытий.
Материал подбирается исходя из клинических показаний и его доступности. По классификации операций дерматопластики выделяют следующие разновидности хирургического вмешательства:
Предполагает использование собственной кожи пациента. Проводится, если дефекты кожи занимают не более 35–50% от всего тела. Со здоровой части спины или ноги срезают тонкий слой кожного покрова и пересаживают его на травмированную область.
В этом способе особенно сложен процесс реабилитации. Согласно исследованиям, после устранения аутодермопластикой до 10% ожогов первой степени, от 55 до 62% ожогов второй степени и от 30 до 40% ожогов третьей степени развиваются келоидные и гипертрофические рубцы.
Именно они являются самыми проблемными и чувствительными из возможных шрамов, поскольку в процессе развития доставляют неудобство человеку: эстетически портят внешний вид, вызывают зуд, покраснение, повышенную температуру в месте травмы. А гипертрофический рубец со временем еще и разрастается в размерах, захватывая здоровые участки кожи.
Назначается, если поврежденная кожа составляет более 50% от всего тела или при наличии противопоказаний к проведению аутодермопластики. При этом используется донорский, животный или синтетический кожный покров.
Проводится в немногих медицинских центрах, имеющих крупные научные подразделения. Для операции используется биологический материал, взятый у самого больного.
По срокам проведения и реабилитации дерматопластику разделяют на первичную и вторичную. Первичная проводится при госпитализации пациента, не дожидаясь регенеративных процессов в дерме. Вторичная трансплантация проводится через неделю, когда начинает формироваться грануляционная ткань из незрелых соединительных тканей.
Кроме этого, в хирургии существуют понятия свободной и несвободной пересадки кожи. В первом случае лоскут кожи полностью переносят на поверхность раны, а во втором — участок кожи имеет питательную ножку, обеспечивающую лучший заживляющий эффект.
При тяжелых ожогах и обширной площади поражения необходимо обращение к комбустиологу. Этот врач занимается лечением сложных травм и тесно сотрудничает с рентгенологом, анестезиологом, трансплантологом и другими специалистами.
Комбустиологи используют следующие методы работы:
- Лечение под повязкой. Ожог обрабатывают антисептиком и назначенными медикаментами, накладывают повязку. Бинты должны быть стерильны, обязательно менять их каждый оговоренный промежуток времени.
- Терапия в безбактериальной среде. Пострадавший с открытыми ожогами находится в специальном стерильном боксе. Этот метод применяется в случаях, когда невозможно наложить повязку либо по причине больших площадей раны, либо ее трудной доступности (промежность, лицо).
- Некроэктомия и работа со струпом. Гнойники и мертвые клетки удаляются с помощью хирургического вмешательства.
- Пересадка кожи. Ее принято считать завершающим этапом терапии. Проводится при больших площадях поражения, когда естественная регенерация клеток невозможна.
Эксперт в области хирургии знает десятки операций по трансплантации кожи. Однако во всех случаях за прооперированной частью тела необходимо тщательно ухаживать, чтобы избежать возникновения раны после пересадки кожи.

Уход после пересадки кожи
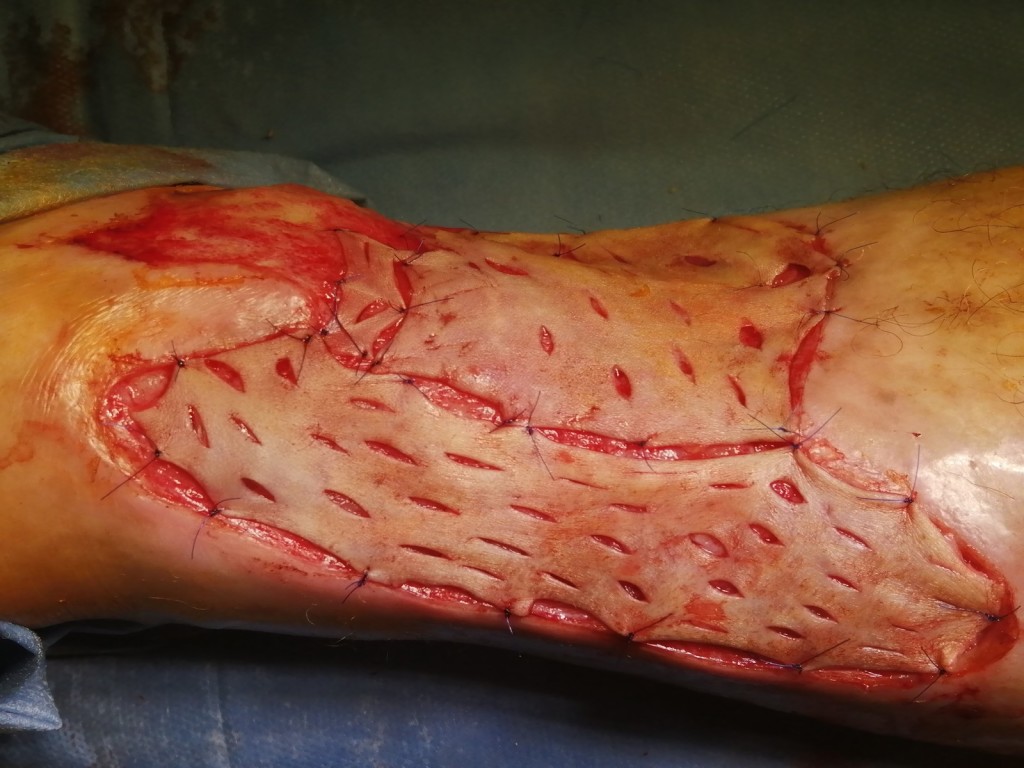
Скорость заживления после операции зависит от того, насколько точно вы будете следовать рекомендациям врача. Сам процесс регенерации проходит в три этапа:
- Адаптивные изменения в пересаженной коже. Инородный фрагмент адаптируется к новым условиям и начинает взаимодействовать с организмом. Этот процесс протекает за 2–3 дня.
- Период регенерации (заживления). Проходит полная адаптация пересаженной кожи, донорские клетки полностью заменяются на новые, синтезируются белки соединительной ткани. Процесс проходит за 3 месяца.
- Стабилизация. Восстанавливается нормальная структура кожи, пересаженные участки становятся идентичны «родной» коже. Этап проходит за 6–18 месяцев.
После проведения операции пересаженная кожа прирастает к телу за 7–10 дней. Менять повязку рекомендуется на 2–3 день, причем снимать старый бинт послойно: нижние слои прилипают к незажившей ране и при неосторожном движении есть риск ее открыть вновь. Далее повязку следует менять ежедневно при помощи медсестры или врача. Для ускоренного заживления и профилактики инфицирования рану обрабатывают антисептиками и делают аппликации медикаментозными препаратами, которые назначает врач. Помимо перевязок, существует ряд рекомендаций, которые следует соблюдать прооперированному пациенту:
- исключить термическое и механическое воздействие на поврежденную область — не носить колючую, синтетическую и ограничивающую движения одежду;
- не мочить прооперированное место, при соблюдении личной гигиены закрывать его полиэтиленом или другим водоотталкивающим материалом;
- не снимать самостоятельно повязку;
- пить много жидкости, для взрослого — порядка 2-2,5 л воды в сутки;
- исключить из рациона острые, соленые и копченые продукты, добавить витамины, макроэлементы и белковую пищу;
- отказаться от употребления алкоголя и курения.
После снятия повязки врач назначает обезболивающие препараты, а также противовоспалительные и противорубцовые средства. С этими задачами успешно справляется гель Ферменкол — уникальный ферментный комплекс природного происхождения на основе коллагеназы камчатского краба. Данный гель применяется для устранения гипертрофических и келоидных рубцов после операции, ожога, травмы, а также в комплексной терапии контрактур. Почему Ферменкол используется в качестве мази после пересадки кожи:
- обновляет кожу до 90%;
- охлаждает, снимает чувство стягивания и зуда;
- выравнивает рельеф, нормализует окраску, повышает эластичность кожи;
- не содержит гормонов, в составе только натуральные ингредиенты и зеленый консервант;
- можно применять во время беременности, лактации и детям с 0 лет;
- действует местно, не затрагивая интактные (здоровые) ткани.
Гель Ферменкол наносят аппликационно (мажут тонким слоем 2–3 раза в день на чистую сухую кожу) несколько раз в сутки. Это способствует формированию нормотрофического мягкого рубца, который исчезает самостоятельно спустя несколько месяцев. Курс применения в этом случае длится 30–40 дней.
Для достижения максимального эффекта специалисты рекомендуют совмещать Ферменкол с физиотерапией: электрофорез, фонофорез, микротоки. Если прооперированное место имеет большую площадь, специалисты могут назначить курс фонофореза с гелем Ферменкол (воздействие ультразвуком).
В случае застарелых грубых рубцов — электрофорез с набором Ферменкол (воздействие электрическим током). Физиотерапия с Ферменкол существенно ускоряет процесс обновления кожи за счет положительного воздействия самих процедур и более глубокого проникновения активных компонентов в дерму. Данный метод зарекомендовал себя более эффективно, чем аппликации (накожное применение).
Так, для прохождения курса электрофореза Ферменкол применяется в виде специального раствора, который можно приобрести как отдельно, так и в комплекте с портативным аппаратом для домашних процедур. Для курса фонофореза подойдет гель Ферменкол, его также возможно приобрести как отдельно, так и в комплекте с аппаратом для фонофореза, который пригодится в каждой домашней аптечке.
Какие могут быть осложнения при заживлении рубца после пересадки кожи
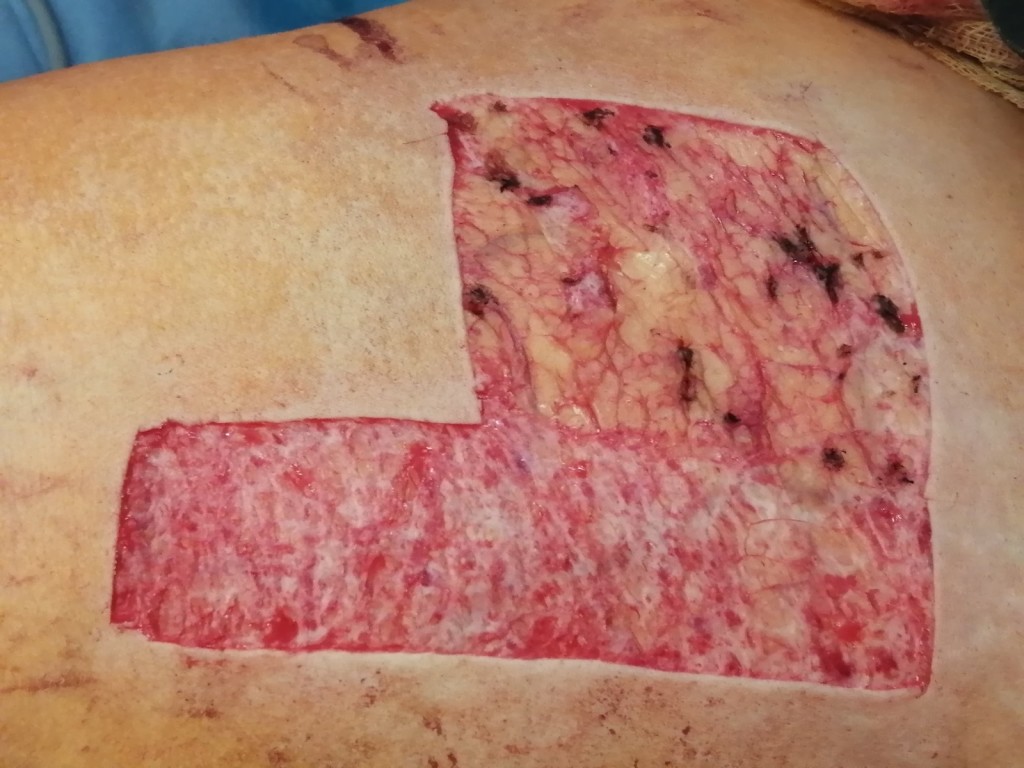
Если в реабилитационном периоде была занесена инфекция или рана подвергалась травмированию, возможно формирование грубого келоидного или гипертрофического рубца. Эти виды шрамов не исчезают самостоятельно, в случае с келоидным — наоборот, способны увеличиваться со временем, затрагивая здоровые соседние ткани.
Стоит учитывать, что у взрослых и у детей процесс развития шрамов протекает с разной скоростью. Детская кожа реактивно реагирует на ожоги 3А и 3Б степени бурным ростом послеожоговых рубцов, причем активный рост наблюдается даже на донорских участках. Если у взрослого человека рубцы созревают и начинают регрессировать в течение года, то у маленьких детей этот процесс может занять 2–3 года.
Применение Ферменкола при послеожоговых рубцах целесообразно, так как входящая в его состав коллагеназа избирательно разрушает избыточный патологический коллаген — основную составляющую рубцовой ткани. На сегодняшний день аналогов Ферменколу по силе проявления активности к патологическому коллагену не существует. При выборе способа коррекции следует учитывать множество факторов. Чтобы достичь максимального эффекта при коррекции именно послеожоговых рубцов, одного геля недостаточно. При таких рубцах детям показан электрофорез с набором для энзимной коррекции (2–3 курса по 10–15 процедур в год), а аппликации гелем Ферменкол показаны в перерывах между курсами физиопроцедур.
Также после пересадки новой кожи могут образоваться келоидные рубцы в области суставов, препятствующие нормальному функционированию конечности и способные привести к необратимым деформациям. Чем раньше начнется лечение, тем быстрее кожа приобретет эстетически приятный, здоровый вид! Купить продукцию Ферменкол вы можете на официальном сайте или в аптеке вашего города. Будьте здоровы!
Что такое постакне? Причины возникновения, диагностику и методы лечения разберем в статье доктора Герусовой Анны Михайловны, врача-косметолога со стажем в 14 лет.
Над статьей доктора Герусовой Анны Михайловны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Постакне — это устойчивые изменения кожи, которые появляются после угревой сыпи. К ним относятся различного рода дисхромии (изменения окраски кожи), псевдоатрофии, атрофические и гипертрофические рубцы и т. д.
Основная причина заболевания — протекание акне с осложнениями.
Акне (угри) является одним из наиболее распространённых заболеваний, частота встречаемости которого достигает 85%. В 15-30% наблюдений оно протекает в тяжёлой форме, что требует обязательного лечения. В дальнейшем у 2-7% пациентов акне разрешается образованием рубцов постакне. [1] Важно понимать, что эти рубцы формируется там, где длительно был выраженный воспалительный процесс.
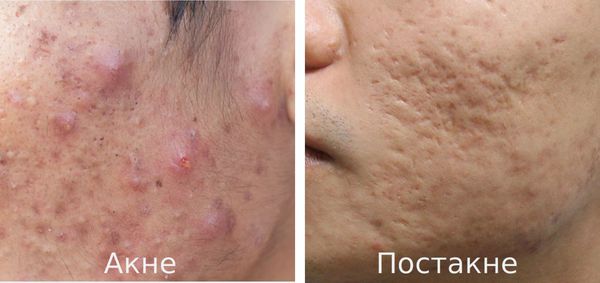
К факторам, способствующим трансформации акне в постакне, относятся:
- тяжёлые степени акне — папуло-пустулёзные и узловато-кистозные формы акне чаще других подвержены переходу во вторичные элементы постакне;
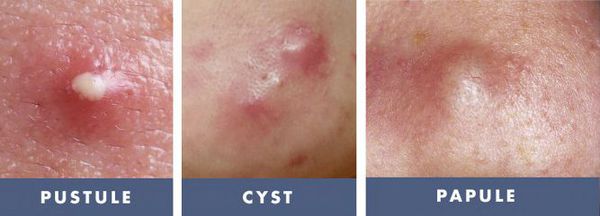
- воспалительный процесс в коже более 12 месяцев [2] — длительность течения воспаления элементов акне прямо пропорциональна риску развития вторичных изменений кожи, развивающихся до 95% случаев; [3]
- наличие постакне в семейном анамнезе — обычно, если в семье кто-либо страдал от постакне, то риск развития заболевания возрастает в несколько раз;
- неправильное лечение акне;
- частые выдавливания прыщей и излишняя травматизация воспалительных элементов акне.
Сегодня внешность играет важную роль в обществе: красота и привлекательность позволяют добиться значительно большего успеха как в карьере, так и в личной жизни. В связи с этим рубцы постакне, которые порой уродуют внешний вид, беспокоят людей не меньше, чем активные проявления акне. Они сложно поддаются корректировке, значительно снижая качество жизни, и требуют дорогостоящего продолжительного лечения. [4] [5]
W. Bodermer проводил исследование, которое выявило, что у 40% пациентов с постакне был снижен социальный статус, причём 64% из них являлись неработающими женщинами. [6] Такой большой процент людей, страдающих от акне, подтверждает, как важно уметь грамотно лечить акне и не допускать развития постакне в будущем.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы постакне
По данным литературы, у 40% пациентов с вульгарными угрями отмечаются клинические симптомы постакне. [7]
Наиболее частыми проявлениями постакне являются:
- гиперпигментация;
- застойные пятна;
- расширенные поры;
- патологические рубцы;
- формирование атером (кист сальных желёз) и милиумов (белых угрей).
Гиперпигментация может возникать в результате воспаления папуло-пустулёзных элементов акне. Как правило, она существует довольно длительно. К факторам, провоцирующим развитие данного симптома, можно отнести активную солнечную инсоляцию (облучение) и механическое воздействие — выдавливание или расцарапывание отдельных элементов акне.
Пигментация характерна для людей со смуглой кожей (III-VI фототипы) и так называемых поздних акне (acne tarda), которые развиваются у женщин после 35 лет на фоне эндокринных нарушений.
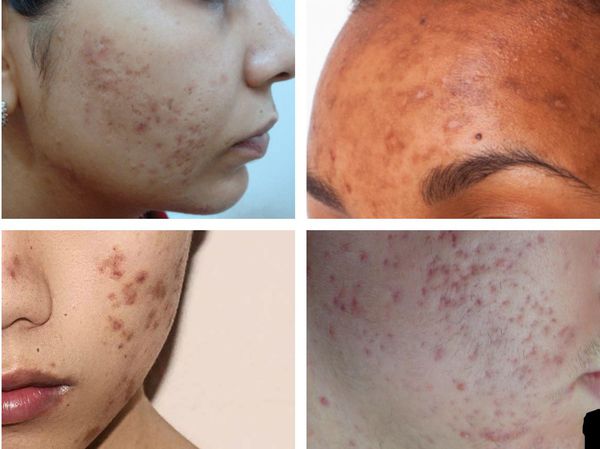
При лёгкой форме течения акне папуло-пустулёзные угри обычно разрешаются без образования рубца. Но если из-за воспаления повреждается поверхностная часть дермы, то возникают атрофические глубокие следы повреждения кожи, которые негативно сказываются на внешнем облике человека.
Ещё 40 лет назад британскими учёными было проведено исследование, в котором приняли участие 2133 добровольца в возрасте от 18 до 70 лет. Это исследование показало, что у 1% испытуемых имелись рубцы постакне, 14% из этих пациентов считали, что возникшие шрамы обезобразили их внешность. [8]
Рубцы, формирующиеся после избавления от застойных (флегмонозных и конглобатных) акне, могут быть атрофическими, келоидными, а также смешанными с неровными краями. Атрофические рубцы довольно часто бывают депигментированными.
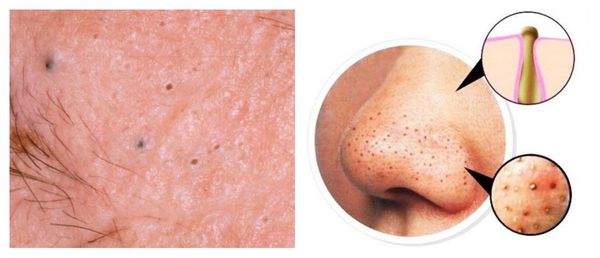
В более широком смысле к понятию "постакне" можно отнести вторичные изменения кожи, такие как атеромы и милиумы.
Милиумы — это роговые кисты верхнего слоя кожи. В народе их ещё называют просянкой, так как внешне они представляют собой множественные шарообразные плотные узелки белого цвета величиной с булавочную головку.
Милумы могут быть как первичными, так и вторичными. Первичные милиумы локализуются на коже век или вокруг глаз (реже — на теле). Они являются врождёнными пороками развития эпидермиса, а также могут возникать в период полового созревания. Вторичные милиумы развиваются при акне, хроническом простом дерматите и некоторых буллёзных дерматозах, после дермабразии и глубокого пилинга (механической чистки лица от омертвевших клеток поверхности кожи).
Милиумы постакне локализуются в основном на лице, а также в других себорейных зонах, таких как верхняя часть спины и плеч.
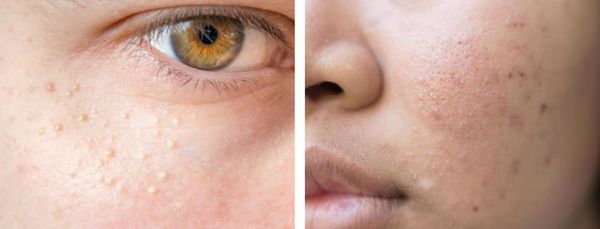
Атеромы представляют собой кисты сальной железы с полостью, заполненной экссудатом. Как правило, они появляются на лице и представляют собой безболезненные невоспалительные узелки или плотные узлы. Часто в центре кисты обнаруживаются комедоны, при удалении которых образуется отверстие. Если начать сдавливать такую кисту, то из отверстия выделится пастообразная белесовато-желтоватая масса с характерным неприятным запахом.
Патогенез постакне
Патогенез возникновения симптомов постакне зависит от глубины повреждения: гиперпигментация появляется в результате травматизации кожи на уровне эпидермиса, а рубцы — вследствие травмирования дермы (толстого слоя кожи, находящегося под эпидермисом). [9]
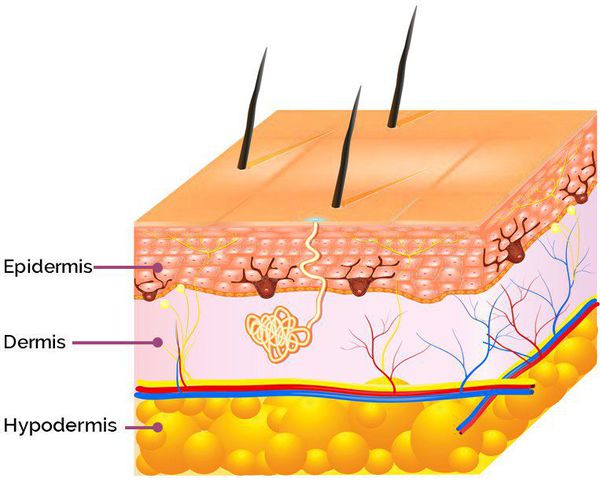
Сам процесс формирования проявлений постакне проходит в три этапа:
- Фаза воспаления. В ходе воспалительной реакции в коже кровеносные сосуды сначала сужаются, но вскоре вновь расширяются. В результате происходит активизация синтеза меланина (высокомолекулярных пигментов) в ту или иную форму, что в дальнейшем приводит к развитию гипер- или депигментаций, а также формированию застойных воспалительных пятен.
- Формирование грануляционной ткани. На этом этапе происходит разрастание капилляров: к третьему-пятому дню фибробласты начинают активно синтезировать новый коллаген. Первоначально в ране преобладает коллаген III типа (80%) с незначительным количеством коллагена I типа (20%). На момент созревания рубца постакне соотношение этих типов коллагенов зеркально изменяется. Параллельно начинают активно делиться кератиноциты (основные клетки эпидермиса), постепенно переходя в рану для удаления фибриноидного экссудата.
- Ремоделирование матрикса — восстановление клеточного каркаса кожи. Этот этап является самым длительным: он протекает от нескольких недель до нескольких месяцев и в завершается формированием новой ткани. А вот то, какая именно ткань получится, зависит от клеток (фибробластов, кератиноцитов, а также себоцитов), которые вырабатывают множество ферментов, отвечающих за архитектуру межклеточного матрикса. К таким ферментам, в частности, относятся MMPs (pro MMP-9) и их тканевые ингибиторы TIMPs. Они вызывают целую цепочку реакций межклеточного вещества. Дисбаланс соотношения данных ферментов может стать причиной развития атрофических или гипертрофических рубцов.

Также на формирование рубцов постакне огромное влияние оказывает пропионибактерии акне. Пептидогликан — опорный фермент клеточной стенки данной бактерии — усиливает распад экстрацеллюлярного матрикса путём генной экспрессии синтеза pro MMP-2. [10] [11] [12]
Классификация и стадии развития постакне
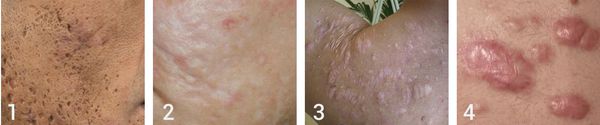
В зависимости от того, как проходит заживление элемента акне, все рубцы постакне делятся на четыре типа:
- Атрофические — заживление элемента сыпи протекает на фоне сниженной выработки коллагена. Такие рубцы находятся ниже уровня кожи.
- Нормотрофические — заживление акне происходит на фоне нормальной выработки коллагена фибробластами. Для таких рубцов характерно расположение на одном уровне с кожей.
- Гипертрофические — заживление идёт на фоне повышенного синтеза коллагена. Эти рубцы выступают над поверхностью кожи.
- Келоидные — плотные опухолевидные образования соединительной ткани розового, красного или синюшного оттенка с блестящей гладкой поверхностью. [13] Они выходят за границы исходной раны и очень не любят, когда их вновь травмируют.
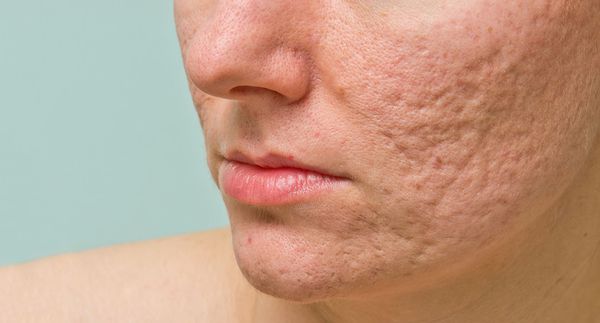
Атрофические рубцы встречаются у 90% пациентов с постакне. [14] Именно такие рубцы чаще всего устраняют врачи-косметологи.
Классификацию атрофических рубцов ввёл Jacob C.I. ещё 18 лет назад. [15] Она крайне важна, так как помогает определить варианты наиболее эффективного лечения проявлений постакне.
Так, в зависимости от формы все атрофические рубцы делятся на три типа:
- сколотые (ice-pick);
- квадратные (boxcar);
- округлые (rolling).
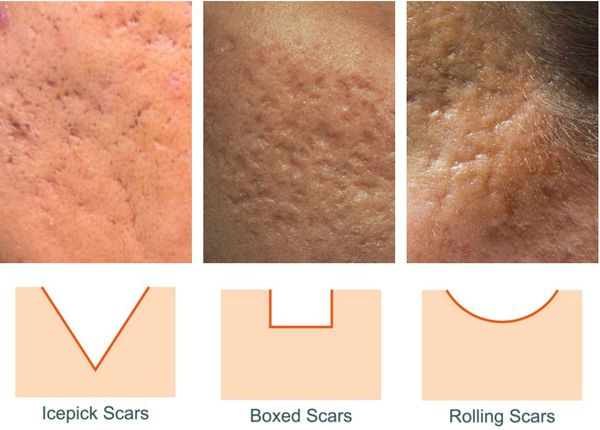
Сколотые рубцы глубокие, они имеют форму воронки и похожи по своему строению на английскую букву "V". От этих рубцов труднее всего избавиться, поскольку они представляют собой эпителиальные тяжи, которые углубляются до уровня гиподермы. Эффект лечения сколотых рубцов будет минимальным.
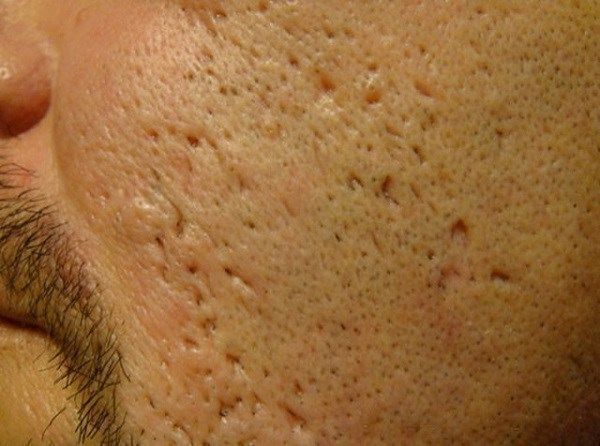
Округлые рубцы имеют диаметр 4-5 мм и формируются в связи с нестандартным прикреплением фиброзной ткани между дермой и гиподермой. Такие рубцы по своему строению напоминают желоб. Глубина их залегания обычно достигает 3 мм. Они в большей степени поддаются коррекции, но в любом случае их также нелегко лечить.
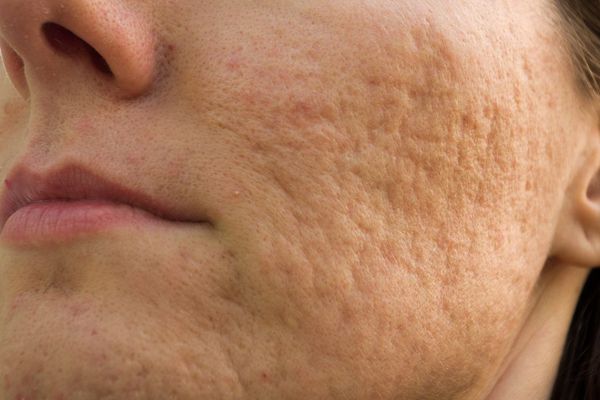
Квадратные рубцы обладают вертикальными стенками, которые не сужаются книзу. Они могут располагаться на разной глубине, но, как правило, устранить их гораздо проще, чем сколотые и округлые рубцы.
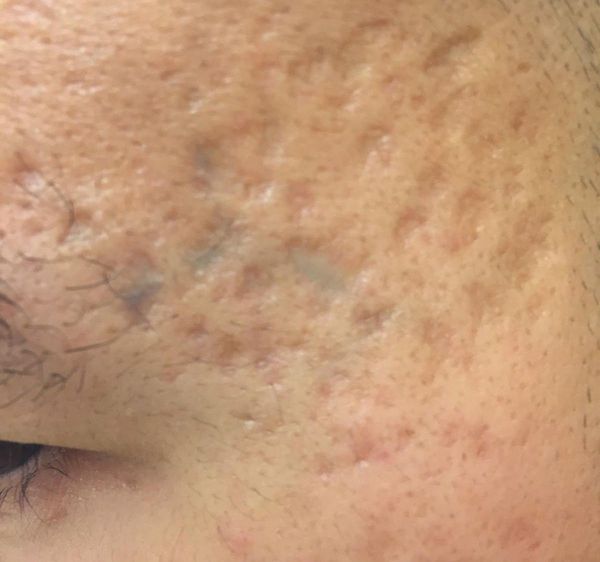
Осложнения постакне
Осложнения постакне, как правило, появляются тогда, когда человек стремится избавиться от застойных пятен и уже возникших рубцов с помощью травматизации и других видов воздействия на кожу.
К ранним осложнениям относятся:
- выраженный отёк;
- вторичное инфицирование (пустулизация и импетигинизация);
- обострение герпетической инфекции;
- аллергический дерматит.
К поздним осложнениям относятся:
- стойкая эритема;
- посттравматическая гиперпигментация;
- депигментация;
- формирование новых рубцов.
Выраженный отёк — это следствие общей воспалительной реакции в коже. Он возникает в ответ на повреждение и является защитно-приспособительным процессом, в ходе которого организм восстанавливает нормальные физиологические реакции кожи.
Вторичное инфицирование может произойти при присоединении к процессу воспаления патогенной или условно-патогенной микрофлоры (чаще всего стафилококков, реже — представителей грамотрицательных бактерий и крайне редко — анаэробной флоры). В результате такое инфицирование приводит к вторичному появлению пустул и импетиго (пузырьково-гнойных высыпаний).
Факторы, предрасполагающие к пустулизации и импетигинизации:
- количество бактерий, попавших в рану (100 тысяч возбудителей на 1 г тканей — примерно такое соотношение необходимо для развития воспалительного процесса);
- снижение общего иммунитета пациента;
- наличие хронического стресса и сопутствующих соматических заболеваний;
- длительный приём лекарственных препаратов и прочее.
Рожистое воспаление — наиболее тяжёлая форма вторичного инфицирования. Очаг инфекции обычно формируется уже на фоне сенсибилизации (приобретения чувствительности) организма к В-гемолитическому стрептококку. Размножение возбудителя происходит в лимфатических капиллярах сосочного и сетчатого слоёв дермы.
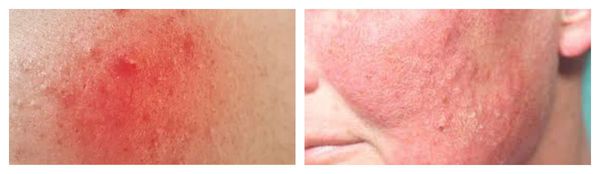
Для рожи характерно серозное или серозно-геморрагическое воспаление с признаками общей интоксикации организма. Она, в свою очередь, также может осложниться флегмоной (флегмонозная рожа) и некрозом.
По течению рожистое воспаление бывает:
- первичным — существует от нескольких дней до 1-2 лет после предыдущего процесса;
- рецидивирующим — возникает спустя два года после предыдущего процесса и характеризуется обычно иной локализацией.
Обострение герпетической инфекции — частое осложнение, которое возникает после чрезмерно агрессивных методов воздействия на кожу с постакне. Особенно это необходимо это иметь в виду пациентам с часто рецидивирующим герпесом в анамнезе: им необходимо пройти обязательную противовирусную профилактическую терапию перед лечением постакне.
Крайне редким, но тяжёлым осложнением при присоединении герпесвирусов является герпетическая экзема — острый оспенновидный пустулёз Юлиусберга. При отсутствии адекватного лечения возможен даже летальный исход. [16] Для этого заболевания характерны:
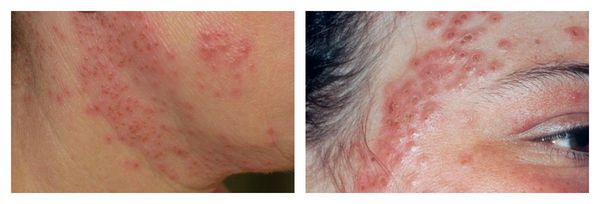
Аллергический дерматит может возникать при воздействии на кожу в основном различных химических веществ (пилинги), которые вызывают реакцию гиперчувствительности замедленного (IV) типа. Аллерген обладает способностью проникать через неизменённую кожу, обычно является низкомолекулярным, а не плотным соединением.
Стойкая эритема (покраснение) может быть следствием лазерной шлифовки СО2 или эрбиевым лазером. Она сохраняется на коже в течение 3-4 месяцев. Гистологически покраснения возникают как воспалительная реакция или являются проявлением незрелости нового эпителия. Некоторые неудобства пациентам также может причинить демаркационная линия (линия между обработанной лазером кожей и здоровой тканью), однако не стоит из-за беспокоиться, так как это со временем пройдёт.
Посттравматическая гиперпигментация может наблюдаться у пациентов с тёмной кожей, поэтому выбор метода лечения эстетических нарушений кожи всегда начинается с определения её фототипа. [17]
Читайте также:

