Как убрать пятна на лице после ветрянки у взрослых
Обновлено: 27.04.2024
Всем известный факт: «детскими» болезнями лучше переболеть в детстве, в идеале - еще в дошкольном возрасте. Ветрянка у взрослых - один из самых ярких тому примеров. Если вы не зацепили ветрянку в детстве и не имеете прививки от вируса варицеллы-зостер, ваше знакомство с ветряной оспой может оказаться одним из самых серьезных испытаний.
Почему ветрянка у взрослых опасна?
Сразу нужно сделать уточнение: для так называемых «детских» болезней понятие «взрослый» начинается уже с подросткового возраста. Если болезнь настигла вас после 12 лет, вероятность среднетяжелого или даже тяжелого течения ветрянки с букетом побочных эффектов тем выше, чем старше вы сами. Тяжелее всего ветряную оспу переносят люди после 50 лет, если болеют ею впервые. Правда, к счастью, шансы, что взрослый человек не успеет заразиться вирусом варицелла-зостер до такого солидного возраста, почти равны нулю.
Где и как может заразиться ветрянкой взрослый
Парадокс: у взрослого человека в разы больше шансов встретиться с вирусом ветрянки, чем у детей. То же касается и подростков, которые начинают много перемещаться вне дома. Вирус варицелла-зостер крайне летуч, легко перемещается по воздуху, передается воздушно-капельным путем. А заболевший человек заразен еще до появления первых симптомов (примерно за 48 часов до них). То есть, не нужно никакого контакта с больным. Вы можете просто ехать в одном лифте, в одном вагоне метро, вы можете пройти мимо носителя вируса, или сесть на его место за столиком в кафе. Единственное, что спасает - так это нестойкость вируса, попавшего в воздух. Но, рассчитывать на это особо не приходится, если вы еще не болели ветрянкой.
Как не приходится надеяться и на неспецифический иммунитет. Если вам кто-то скажет, что от ветрянки может спасти хороший иммунитет, - не верьте. Единственный способ получить иммунитет к вирусу варицелла-зостер - это заразиться этим вирусом либо через болезнь, либо через вакцинацию. И длится этот иммунитет до тех пор, пока в организме присутствует данный вирус. Поэтому, когда взрослый человек, утверждающий, что не имел ветряной оспы в детстве, не заболевает ветрянкой, то вариантов всего два. Либо в детстве у него имело место бессимптомное течение ветрянки, либо по какой-то причине эта болезнь не была зафиксирована в его детской медкарте. Увы, но до сих пор существуют родители, которые умудряются не помнить, чем болели их дети в детстве.
Будьте бдительны: заразиться ветрянкой можно и от больного опоясывающим лишаем (опоясывающим герпесом), потому что эта болезнь также вызывается вирусом варицелла-зостер, являясь по сути «реинкарнацией» вируса в организме человека, некогда перенесшего ветряную оспу.
Для ветрянки у взрослых существует своя сезонность - это зимний и весенний периоды.
Как протекает ветрянка у взрослых
У подростков и взрослых ветрянка практически всегда протекает в осложненной форме.
От момента заражения до первых симптомов ветрянки у взрослого проходит минимум, 7, максимум, 23 дня. Болезнь начинается с резкого поднятия температуры до 39-40 градусов, которая может держаться в течение нескольких дней, с трудом поддаваясь контролю. Это связано с особенностями иммунного ответа на вирус у взрослых.
На этой стадии заболевший ветрянкой взрослый ощущает слабость, ломоту суставах и боль в мышцах, головные боли, тошноту - все это признаки общей интоксикации организма. На фоне высокой температуры и интоксикации у взрослого с ветрянкой может наблюдаться потеря сознания. В этом случае следует незамедлительно вызывать «Скорую», так как при подобном течении ветрянки пациент должен наблюдаться в стационаре.
Важно: ни в коем случае не используйте аспирин (ацетилсалициловую кислоту) или анальгин (баралгин, метамизол натрия) в качестве жаропонижающего и болеутоляющего при ветрянке. По многочисленным научным данным, применение этих препаратов при ветрянке (именно при этом заболевании, а не вообще) часто дает осложнения со стороны печени.
Следом за температурой появляется ветряночная сыпь. При этом температура может оставаться высокой. Классические пузырьки появляются, обычно, сначала на корпусе, затем покрывают шею и лицо. Сыпь может распространиться на слизистые оболочки полости рта, глотки, на язык и даже на слизистые оболочки половых органов. Кроме того, сыпь может затронуть внутренние поверхности век и перейти на роговицу, что чревато потерей зрения.
Основная проблема с сыпью у взрослых - она не только обильнее, чем у детей, но и почти всегда осложняется бактериальной инфекцией. Пузырьки имеют тенденцию превращаться в пустулы - долго не заживающие прыщи с гнойным содержимым, после которых на коже могут оставаться «на память» так называемые оспины - видимые глазу небольшие выемки. Сама ветряночная сыпь у взрослых держится дольше, чем у детей - до 9 дней. А последствия ее часто приходится убирать в кабинете косметолога.
Помимо вторичной бактериальной инфекции ветрянка у взрослых может привести к следующим серьезным осложнениям:
- вирусная пневмония (особенно часто это осложнение возникает у подростков и беременных).
- частичная или полная потеря зрения (при распространении сыпи на роговицу глаза на месте пузырьков остаются шрамы)
- вульвиты у женщин и воспаления крайней плоти у мужчин
- неврит зрительного нерва (также может привести к потере зрения).
- вирусный трахеит, ларингит (при поражении сыпью слизистых оболочек глотки).
- острый стоматит
- почечная недостаточность
- токсическое поражение печени
- энцефалит и менингит (эти осложнения возникают при поражении вирусом ветрянки нервных клеток и мозговых оболочек.
Как видите, ветрянка у взрослых - это уже совсем не безобидное детское заболевание. И оно требует незамедлительного лечения.
Как лечат ветрянку у взрослых
Детям после 12 лет и взрослым при ветрянке назначается специфическое противовирусное лечение, а также прописывается особый режим. Чаще всего, не дожидаясь начала появления пустул, врач может порекомендовать прием антибиотиков.
Для подавления вирусной активности могут быть назначены:
1. Вироцидные препараты, направленные конкретно против герпес вирусов:
- ацикловир = зовиракс = виролекс (с 2 лет); также используют мазь ацикловир на высыпания и при конъюнктивитах (поражении глаз);
- валацикловир (с 12 лет),
- фамцикловир (с 17 лет), изопринозин.
2. Иммуномодуляторы: интерферон, виферон. При тяжёлых течениях ветрянки больным дают иммуномодуляторы более сильные (тималин, тимоген, ИРС-19) и цитокиновые препараты (ронколейкин).
3. Иммуностимуляторы: циклоферон, анаферон
В тяжёлых случаях ветряной оспы применяют иммуноглобулины внутривенно. Все вышеперечисленные препараты следует применять в возрастных дозировках.
Для облегчения симптомов течения болезни предписываются:
- Постельный режим 3-5 дней (при осложненном течении дольше)
- Тщательный уход за кожей и слизистыми:
- обработка мест высыпания антисептическими препаратами для предотвращения вторичной инфекции, которая часто сопровождает течение ветрянки у взрослых (вплоть до образования гнойников с последующим рубцеванием, оставляющим на коже шрамы).
- обработка слизистой рта – полоскание фурацилином и/или сульфацилом натрия
- при конъюнктивите применяется ацикловировую мазь, и для предотвращения бактериальных осложнений – альбуцид 20%, левомицетиновая мазь или тетрациклиновая.
- антигистаминные препараты (супрастин, тавегил и др);
- жаропонижающие (ибупрофен, нурофен, или физические методы охлаждения – обёртывание).
Кроме того показано обильное щелочное питьё.
Если вторичной бактериальной инфекции избежать не удается, строго по назначению врача применяют антибиотики, при этом препаратом выбора являются цефалоспорины 3 поколения.
Важно: если вы заболели ветрянкой или восстанавливаетесь после нее, остерегайтесь загорать на солнце в этот период, так как ветряночная сыпь может стать причиной нарушения пигментации на пораженных участках кожи. Лучше всего прятать пораженные ветрянкой участки тела до полного заживления, так как даже свежие рубцы от ветрянки могут гиперпигментироваться.
Взрослым с пустулезной формой ветряночной сыпи рекомендуется отказаться от водных процедур до тех пор, пока прыщи не начнут подсыхать.
Ветрянка при беременности
Если не привитая или не переболевшая ветрянкой женщина заболеет во время беременности, у будущего ребенка может развиться врожденная оспа, которая проявляется рубцами (шрамами) на коже, низким весом при рождении, даже задержкой умственного и физического развития. Но риск того, что ветрянка при беременности вызовет те или иные последствия, зависит от срока беременности, на котором произошло заражение. Ветрянка на поздних сроках беременности намного опаснее, чем ветрянка на ранних сроках.
Ветрянка на ранних сроках может привести к замершей беременности и выкидышу, однако, если плод выживет, то риск осложнений ветрянки будет очень мал (менее 1%).
Ветрянка во 2-м триместре имеет последствия для будущего ребенка в около 2% случаев.
Наибольший риск представляет заражение беременной в 3-м триместре. Если беременная заразилась ветрянкой за несколько дней до родов, то риск врожденной ветрянки у будущего ребенка составляет 20-25%.
Источник: Parents Счастливые родители

Пандемия коронавируса заставила медиков и ученых по-новому оценить ситуацию с инфекционными заболеваниями в России. В частности, в последние годы в стране отмечается рост заболеваемости менингококковой инфекцией, что указывает на важность реализации мер по ее предотвращению. О том, какие категории граждан наиболее подвержены менингококковой инфекции, о последствиях ее сочетания с COVID-19, а также в целом о ситуации с коронавирусом в стране рассказал академик РАН, доктор медицинских наук, профессор Николай Брико.

Некоторые люди уверены, что лучше переболеть ветрянкой в детстве, потому что ребенок якобы легче переносит это заболевание, чем взрослый. Поэтому до сих пор встречаются родители, которые пытаются "запланировать" болезнь: ходят в гости к заболевшим знакомым и устраивают "ветряночные вечеринки", отметил в интервью радио Sputnik заместитель директора по научной работе ЦНИИ эпидемиологии Роспотребнадзора Александр Горелов.

В Нижегородской области завершается вакцинация от гриппа, сообщили в пресс-службе правительства региона. Прививочная кампания охватила менее половины населения региона — 1,5 млн человек, включая 388 тыс. детей и подростков.
Помогает ли прививка от пневмококка легче перенести коронавирус в случае осложнений? Важная информация прозвучала на брифинге по итогам деятельности сферы здравоохранения Башкирии в 2020 году. Как сообщил министр отрасли Максим Забелин, действительно, вакцинация от пневмококка уменьшает частоту осложнений при ковиде и развитии бактериальной пневмонии.
В 2020 году «ФОРТ» экспортировал вакцины в Республику Беларусь, Молдову, Киргизию, Туркменистан и Узбекистан. В общей структуре поставок наибольший объем (свыше 90%) пришелся на четырехвалентную вакцину «Ультрикс Квадри». Кроме того, зарубежные партнеры закупали трехвалентную вакцину «Ультрикс».

Компания «Микроген», находящаяся под управлением холдинга «Нацимбио» Госкорпорации Ростех, запустила мобильное приложение «Прививки - личный календарь». Оно помогает пользователям составлять индивидуальный календарь вакцинации и напоминает о плановых прививках. Приложение «Прививки» доступно бесплатно на мобильных телефонах под управлением Android и iOS.

Премьер-министр Михаил Мишустин поручил включить вакцины от новой коронавирусной инфекции в календарь профилактических прививок по эпидемическим показаниям с учетом приоритетности. Ранее вакцины от COVID-19 были включены в ЖНВЛП. Мишустин отметил, что изменения в приказ Минздрава «Об утверждении Национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» должны быть внесены до 17 декабря 2020 года.

"Сегодня в Крыму начинается вакцинация В первую очередь будут прививаться медицинские работники из группы риска, которые работают с пациентами с новой коронавирусной инфекцией. В дальнейшем ежедневное количество вакцинированных будет зависеть от объема поступившей вакцины", - написал глава республики Сергей Аксенов на своей странице в соцсети "ВКонтакте".
В Волгоградской области в 2020 году была лабораторно подтверждена корь. Об этом сообщили в региональном управлении Роспотребнадзора. Известно, что опасная болезнь проявляется у тех, кто не сделал прививку. В нынешнем году в регионе подтвердили 1 случай кори.

Ученые Оксфордского университета и российского НИЦЭМ имени Гамалеи объединят усилия в работе над вакциной от COVID-19. Они договорились провести клинические испытания комбинации двух препаратов - британской вакцины и одного из двух компонентов российского "Спутника V", - об этом сообщили в Российском фонде прямых инвестиций и шведско-британской фармкомпании AstraZeneca.
Возможно, шрамы украшают мужчин, но никак не женщин. Причиной появления этих неэстетичных дефектов на лице могут быть не только травмы, но и ветрянка. Отголоски детской болезни со многими остаются на всю жизнь в виде рубцов и шрамов. Но к счастью современная косметология знает, как разгладить шрамы от ветрянки.
Ответы на вопросы от косметолога: как устранить шрамы от ветрянки
Ветрянка и шрамы – два неразлучных понятия в большинстве случаев. Ветряная оспа – заболевание неприятное само по себе из-за своих симптомов. Но её последствия напоминают о болезни и во взрослом возрасте. Благодаря эстетической косметологии, шрам от ветрянки навсегда исчезнет с кожи лица или тела.
От чего остаются шрамы от ветрянки?
В каких случаях остаются шрамы от ветрянки? И почему у одних они есть, а у других нет.
Ветрянка – заболевание, которым многие болеют ещё в детстве, и гораздо реже в зрелом возрасте. Ветряная оспа всегда сопровождается появлением на лице и теле пустул. Они глубоко проникают в кожу, затрагивают базальный слой дермы и нестерпимо зудят.
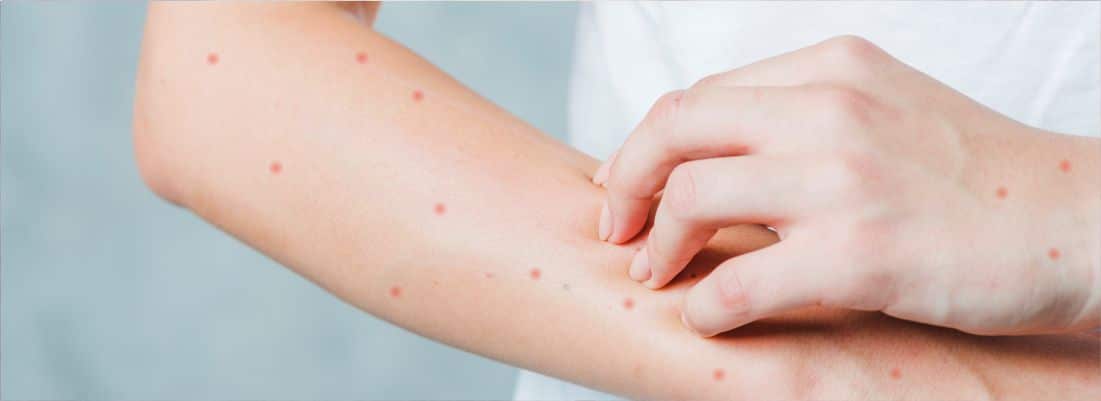
Ветрянка оставляет шрамы далеко не во всех случаях. Если пустулы не трогать, ветряная оспа пройдет бесследно. Но если базальный слой повреждается, от ветрянки остаются шрамы.
Причины шрамов при ветрянке:
- Инфекция. Шрам при ветрянке появляется на месте поврежденной пустулы, в которую проникла инфекция. Бактерии попадают в глубокие слои кожи, изменяя структуру тканей.
- Ослабленный иммунитет. Шрамы от ветрянки у взрослых часто возникают из-за сниженного под действием вируса иммунитета. Клетки кожи восстанавливаются медленно, заживление тканей длится долго.
- Неправильные лекарства. Часто шрамы от ветрянки у взрослых связаны с лечением. Смазывание ороговевших пустул приводит к тому, что омертвевший эпидермис отслаивается быстрее, чем произошло формирование здорового слоя кожи. В результате грязь и инфекция проникают вглубь кожи.
- Применение противорубцовых препаратов. Когда остаются шрамы от ветрянки, это может говорить об использовании противорубцовых мазей до того, как кожа зажила.
- Синтетическая одежда. Натирание одежды или реакция организма на синтетику – причины шрамов от ветрянки. Во время болезни многие терпят зуд, но совсем забывают, что пустулы могут повреждаться об одежду.
Шрам от ветрянки у детей возникает реже, чем у взрослых. Это вполне объяснимо. В зрелом организме замедлены процессы метаболизма – потребуется больше времени и сил на регенерацию клеток кожи. Усугубляет появление шрамов от ветрянки на лице у взрослых и недостаток волокон коллагена.
Как появляются шрамы от ветрянки
Последствия ветрянки – шрам атрофического типа. Его особенность – повреждение базального слоя кожи. Дефект расположен ниже уровня кожи. В этой области тонкая прослойка соединительной ткани, она более подвержена травмам.
Рубцы и шрамы от ветрянки на лице с годами только усугубляются – способность кожи к регенерации снижается, уменьшается эластичность, рубцы углубляются, становятся выраженными.
Лицо в шрамах от ветрянки бывает чаще, чем рубцы на других участках тела. Пустулы локализуются на голове, шеи и спине. Реже высыпания поражают руки. На лице шрамы от ветрянки встречается часто, так как кожа более чувствительна.

Атрофические рубцы и шрамы от ветрянки возникают при глубоких повреждениях кожи. Лицо больше подвержено воздействию ультрафиолета, больные зачастую расчесывают эти участки. Спина и грудь скрыты одеждой и защищены от внешних факторов. В этих зонах шрамы остаются реже.
Шрамы от ветрянки у детей на лице также образуются из-за обильного выделения секрета потовых желез, что усиливает распространение инфекции.
Что нужно делать, чтобы не было шрамов от ветрянки?
Сегодня устранить дефекты кожи возможно, но лучше знать, как избежать шрамов от ветрянки.
Когда при ветрянке остаются шрамы, это, в первую очередь, говорит о неправильных действиях во время болезни. Чтобы оспины и ямки не остались на лице, следует соблюдать простые правила:
- Гигиена. Постельное бельё во время болезни нужно менять один раз в сутки. Инфекция способна долгое время сохраняться на белье, бактерии и вирусы могут попасть в незажившие раны, и тогда у ребенка шрам от ветрянки неизбежно появится.
- Дезинфекция. От шрамов при ветрянке помогает регулярная дезинфекция специальными мазями и растворами, которые назначает врач.
- Нет расчесываниям. Зуд доставляет дискомфорт, но нужно сдерживаться, чтобы не повредить кожу. Именно поэтому во время ветрянки часто используют варежки.
Как убрать шрамы от ветрянки на лице ребенка?
Шрамы на лице ребенка от ветрянки появляются гораздо реже, чем у взрослого. Детям многие салонные процедуры противопоказаны. Если у ребенка остались шрамы от ветрянки, используют исключительно наружные средства. Врач-дерматолог назначит мази, действие которых направлено на увлажнение кожи, смягчение и разглаживание рубцовой ткани.
Что помогает от шрамов от ветрянки?
Более сложная проблема – атрофические шрамы. Эти дефекты затрагивают глубокие слои тканей, расположенные ниже уровня кожи. В таком случае удаление шрамов на лице от ветрянки должно проводиться комплексно:
- устранение огрубевших соединительных тканей
- стимуляция процессов регенерации
Чтобы бесследно удалить шрам от ветрянки на лице, следует дополнительно использовать метод коллагенотерапии. Инъекционная процедура направлена на стимуляцию выработки коллагена, повышение тонуса кожи, выравнивание рельефа.
Можно ли лазером убрать шрам от ветрянки?
Шлифовка шрамов от ветрянки – самый эффективный способ в борьбе с дефектами кожи. Лазер глубоко проникает в кожу, воздействуя на внутриклеточную жидкость. Она нагревается, стимулируя сокращения волокон коллагена и эластина. В зонах воздействия лазера запускаются мощные процессы регенерации. Спустя несколько дней после процедуры кожа заметно разглаживается и уплотняется за счёт естественных процессов синтеза коллагена.

Удаление лазером шрамов от ветрянки – безопасная и безболезненная процедура. После неё эпителий восстанавливается в течение 7-10 дней. Убрать лазером шрамы от ветрянки можно быстро и навсегда.
Лазерная шлифовка лица при шрамах от ветрянки показана даже обладателям тонкой и чувствительной кожи. Лазер способен убрать шрам от ветрянки любой тяжести – от мелкого дефекта до крупного огрубевшего рубца.
Автор статьи: Как избавится от шрамов после ветрянки

Охремчук Елизавета Дмитриевна
С отличием окончила лечебный факультет Кировской медицинской академии, затем клиническую ординатуру на кафедре неврологии и клиническую интернатуру на кафедре дерматовенерологии Краснодарского государственного медицинского университета. Профессиональная переподготовка по программе «Косметология».
Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
- общая инфекционная интоксикация (СОИИ);
- везикулёзная экзантема;
- везикулёзная энантема (афты);
- лимфаденопатия (ЛАП);
- лихорадка постоянного типа.
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы

Излюбленная локализация вируса ветряной оспы — это клетки эпителия кожи и слизистых оболочек — образование везикул. При генерализованных формах поражаются и внутренние органы, нервные ганглии (тройничный, лицевой нерв), где вирус сохраняется длительное время. При снижении иммунологической резистентности наступает «возврат» инфекции, вирус по чувствительным нервам поднимается к коже и вызывает специфические изменения (опоясывающий лишай). [1]
Классификация и стадии развития ветряной оспы
1. По клинической форме:
- рудиментарная (отсутствует синдром общей инфекционной интоксикации, из сыпи — розеолы);
- пустулёзная (присоединение вторичной — бактериальной флоры, нагноение и выраженное усиление интоксикации, частое образование рубчиков);
- буллёзная (выраженные проявления интоксикации, образование пузырей с жидкостью до 3 см);
- геморрагическая (геморрагическое пропитывание содержимого пузырьков, нейротоксикоз);
- гангренозная (образование язв, нейротоксикоз, развитие сепсиса);
- генерализованная (врожденная у детей, прогноз неблагоприятен);
- абортивная (быстрое обратное развитие сыпи).
2. По степени тяжести:
- легкая (умеренный СОИИ, повышение температуры тела до 38°С, необильные высыпания);
- средняя (выраженный СОИИ, повышение температуры тела до 39°С, обильные высыпания);
- тяжелая (резко выраженный СОИИ, повышение температуры тела свыше 39°С, гиперинтенсивные высыпания, сопровождающиеся образованием язв, геморрагиями). [1][2][3]
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
- стенозирующий ларинготрахеит;
- неврологические осложнения — менингит, энцефалит, миелит;
- кератит;
- геморрагический нефрит.
Неспецифические осложнения:
- абсцессы;
- флегмоны;
- отит;
- пневмония;
- сепсис.
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
- клинический анализ крови с лейкоцитарной формулой (лейкопения и нормоцитоз, лимфо- и моноцитоз, при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево, т. е. изменения, свойственные большинству вирусных инфекций);
- общий анализ мочи (изменения редки, указывают на степень интоксикации);
- биохимические анализы крови (иногда повышение АЛТ как проявление герпетического гепатита, креатинина при поражениях почек);
- серологические реакции (возможна ретроспективная диагностика методами РСК, РА, ИФА классов IgM и G наиболее широко применяемый метод, позволяет провести дифференциальную диагностику между острой инфекцией и более старым инфекционным процессом, что наиболее важно при беременности. Достаточно информативен метод ПЦР).
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
Как отличить ветрянку от других заболеваний

Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
- точечная обработка высыпаний растворами антисептиков (несмотря на многообразие и более высокую эффективность современных средств предпочтение следует отдавать всем известной «зелёнке», которая помимо антисептического и подсушивающего эффекта позволяет достоверно оценить наличие или отсутствие новых подсыпаний и период заразности);
- жаропонижающие при температуре у взрослых свыше 39,5℃, у детей свыше 38,5℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- противоаллергические препараты при аллергическом компоненте ветрянки;
- средства противовоспалительного и противомикробного действия местного действия в виде спреев и таблеток, растворов (при афтозном стоматите);
- антибиотики широкого спектра действия (при нагноении элементов сыпи — присоединении вторичной бактериальной флоры и развитии осложнений).
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
- с момента появления последнего свежего элемента сыпи прошло не менее пяти дней;
- нормализация температуры тела;
- отсутствие изменений лабораторных показателей (при тяжёлом течении);
- отсутствие осложнений.
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
- ведущую роль в профилактике распространения ветряной оспы играет изоляционное разобщение больных и здоровых (детей до 7 лет, не болевших, разобщают с 9 по 21 день с момента контакта с больным);
- мытьё рук и лица с мылом после общения с больными;
- прогулки на свежем воздухе;
- здоровое питание, поливитамины;
- частое проветривание помещения.
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
- небеременным женщинам детородного возраста;
- медицинским работникам;
- людям с ослабленным иммунитетом и родственникам, проживающим с ними;
- учителям и воспитателям;
- персоналу домов престарелых и людям, проживающих в них;
- международным путешественникам [6] .
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
- люди, переболевшие ветряной оспой;
- новорождённые с защитными антителами, которые передались им от матери;
- вакцинированные пациенты.
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
- пациентам с лейкемией, иммунодефицитом или другими тяжёлыми заболеваниями;
- беременным женщинам, не имеющим антител к вирусу;
- новорождённым, чьи матери были инфицированы ветряной оспой за пять дней до родов или через два дня после них;
- новорождённые младше 28 недель, контактировавшие с возбудителем не через мать, даже если у неё есть специфический иммунитет [7] .
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.

Ветряная оспа (либо как ее еще называют – ветрянка) это вирусная инфекция (причем, крайне заразная), вызывающая повышение температуры, за которым следует появление зудящей сыпи, начиная с красных пятен, превращающихся в пузырьки с корками по всему телу.
Как распознать ветрянку
Первыми проявлениями этой инфекции обычно становятся: повышение температуры, признаки простуды, включая головную боль и недомогание, боль в животе или дискомфорт в глотке. Такие проявления длятся обычно несколько дней и, по мере снижения температуры с 38,3–38,8ºC до более низкой, проявляется первая сыпь. Это обычно выглядят как красные пятна с зудом в области живота, спины, лица. Постепенно они распространяются на волосистую часть головы, конечности и промежность.
Сыпь начинается с множества маленьких красных шишек, которые выглядят как прыщики или укусы насекомых. Они появляются волнами в течение 2–4 дней, затем превращаются в тонкостенные пузыри, наполненные жидкостью. Стенки волдырей вскрываются, оставляя открытые язвочки, которые, в конечном итоге, покрываются коркой, превращаясь в сухие коричневые болячки.
Все три стадии ветрянки (красные бугорки, затем волдыри и образующиеся корки) появляются на теле почти одновременно. Сыпь может распространяться шире или быть более серьезной у детей со слабой иммунной системой или кожными заболеваниями, такими как экзема.
Что вызывает ветряную оспу?
Ветряная оспа вызывается вирусом ветряной оспы (вариацелла зостер). Этот вирус также может вызывать болезненную кожную сыпь, называемую опоясывающим лишаем в более позднем возрасте. После того, как человек переболел ветряной оспой, вирус остается бездействующим (отдыхающим) в нервной системе на всю оставшуюся жизнь. Вирус может реактивироваться («просыпаться») позже в виде опоясывающего лишая. У детей, вакцинированных от ветряной оспы, гораздо меньше шансов заболеть опоясывающим лишаем, когда они станут старше.
Заразна ли ветряная оспа?
Ветряная оспа очень заразна. Большинство детей, у которых есть инфицированные брат или сестра, также заразятся (если они еще не получили инфекцию или вакцину), проявляя симптомы примерно через 2 недели после заражения первого ребенка. Болеющий ветряной оспой может распространять вирус:
- через капли в воздухе при кашле или чихании
- со слизью, слюной или жидкостью из волдырей
Ветряная оспа заразна примерно за 2 дня до появления сыпи и до тех пор, пока все волдыри не покроются коркой. Взрослый с опоясывающим лишаем может передать ветряную оспу (но не опоясывающий лишай) людям, не болевшим ветряной оспой.
Особенности сыпи
Ветряная оспа имеет характерную эволюцию сыпи, которую можно разделить на 3 стадии:
1-я стадия - появляются красные пятна, связанные с жаром и зудом.
2 этап - затем красные пятна превращаются в пузыри, в которых, кроме жара и зуда ребенок чувствует жжение.
3 этап - наконец, появляются корочки и зуд усиливается!
Как лечится ветряная оспа?
Ветряную оспу провоцирует вирус, поэтому антибиотики не могут вылечить инфекцию. Но антибиотики могут быть нужны, если язвочки поражают бактерии. Это может случиться, когда дети чешут и ковыряют волдыри. Противовирусные препараты могут быть прописаны людям с ветряной оспой, у которых есть риск осложнений. Это зависит от возраста и общего здоровья ребенка, степени заражения.
Как помочь своему ребенку почувствовать себя лучше?
Чтобы облегчить зуд и дискомфорт при ветрянке:
- Используйте прохладные влажные компрессы или принимайте ванны с теплой водой каждые 3–4 часа в течение первых нескольких дней. Отвар овсянки для ванны также может помочь уменьшить зуд. (Ванны не распространяют сыпь по телу.)
- Промокните (не трите) тело насухо.
- Нанесите лосьон с каламином на зудящие участки (но не используйте его на лице, особенно возле глаз).
- Спросите своего врача или фармацевта о обезболивающих кремах, которые можно наносить на язвы в области гениталий. Спросите врача о лекарствах, отпускаемых без рецепта, которые можно принимать внутрь от зуда.
Чтобы предотвратить появление царапин:
- Наденьте на руки ребенка варежки или перчатки, чтобы он не мог поцарапать тело и лицо во время сна.
- Обрезайте ногти и держите руки в чистоте.
Если у вашего ребенка волдыри во рту:
- Дайте холодную, мягкую, полужидкую пищу, потому что из-за ветрянки во рту становится трудно пить или есть. Избегайте чего-либо кислого или соленого, например апельсинового сока или крендельков.
- Давайте ребенку парацетамол, чтобы облегчить боль.
- Никогда не давайте аспирин больным ветряной оспой детям. Это может привести к серьезному заболеванию, которое называется синдромом Рея.
Ветряная оспа у детей обычно протекает в легкой форме, однако доставляет огромный дискомфорт, особенно потому, что на всех стадиях ребенок будет чувствовать зуд. С другой стороны, ребенок при расчесывании может вызвать инфекцию. На 3-й стадии, по мере увеличения зуда, корка может отслаиваться, оставляя следы на коже на всю оставшуюся жизнь.
Поэтому очень важно увлажнять кожу вашего ребенка, а также использовать при мытье подходящие продукты, которые восстанавливают баланс кожи, предотвращают инфекцию и успокаивают симптомы, в том числе зуд.
Когда позвонить доктору?
Большинство случаев ветряной оспы не требуют специального лечения. Но иногда могут возникнуть проблемы. Позвоните врачу, если у вашего ребенка:
- более 4 дней держится температура
- подключился сильный кашель или есть затрудненное дыхание
- есть область сыпи, из которой вытекает гной (густая желтоватая жидкость) или кожа становится красной, теплой, опухшей или болезненной
- сильная головная боль
- ребенок очень сонный или не может проснуться
- ребенку трудно смотреть на яркий свет
- появляюься проблемы с ходьбой
- есть рвота
- ребенок кажется очень больным, бледным, вялым
- ребенок не может сгибать шею.

Заеды или ангулярный хейлит/стоматит – синонимы, в некоторых источниках их еще называют угловым хейлитом/стоматитом. Это воспаление слизистой оболочки, поэтому его называют стоматитом, и красной каймы губ в уголках рта — поэтому хейлитом. В зависимости от степени тяжести, воспаление может распространяться дальше на кожу.
Заеды в уголках рта: симптомы
Ангулярный стоматит/хейлит – это не самостоятельное заболевание, а лишь следствие, симптом иной болезни. Воспаление развивается постепенно.
Первоначально в уголках рта справа или слева (реже одновременно) появляется покраснения. Быстро нарастает отек, жжение и зуд в уголках рта. На фоне сухости кожи появляются трещины, покрывающиеся корочкой. Пациенты жалуются на затрудненное открывание рта из-за повреждения образовавшихся корок и болезненных ощущений.
Обычно симптомы воспаления не выходят за пределы уголков рта, но, при отсутствии лечения, поражение может распространиться в полость рта или кожу щек.
Причины заедов в уголках рта
Если вы часто облизываете губы, красная кайма осушается, и это предрасполагает к раздражению и воспалению. В этой области формируются трещины, которые могут кровоточить. Тогда может присоединиться вторичная инфекция.
Чаще причиной воспаления являются дрожжеподобные грибки, но не исключены бактериальные инфекции, например, действие стафилококков, стрептококков. Иногда на фоне грибкового воспаления присоединяется бактериальное, спровоцированное стафилококком.
В некоторых случаях невозможно установить точную причину воспаления. Это называется идиопатический ангулярный хейлит.
Предрасполагающие факторы для развития заедов
Существует множество факторов для развития воспаления. И при детальном изучении истории болезни, у пациентов, страдающих от заедов, обнаруживается хотя бы один из предрасполагающих факторов. И на первое место выходит диабет. Поэтому, при частом появлении симптомов назначается обследование для исключения или подтверждения сахарного диабета.
Это заболевание подрывает работу иммунитета, активирует дрожжеподобные грибки и, как следствие, вызывает воспаление. Диабет предрасполагает к развитию многочисленных болезней полости рта: множественной формы кариеса, болезней пародонта и др.
Есть и другие предрасполагающие факторы, к их числу можно отнести:
- вредные привычки, а именно облизывание губ;
- анатомические особенности: известно, что у людей, чья верхняя губа нависает над нижней, чаще всего регистрируются заеды в уголках рта. Кстати, нависать губа может из-за патологий прикуса;
- иммунодефициты, например, из-за ВИЧ-инфекции, прохождения химиотерапии по поводу лечения онкопатологий, а также других болезней;
- некоторые генетические заболевания, например, синдрома Дауна и др.;
- дефицитные состояния. При неполноценном питании часто формируются гиповитаминозы из-за которых организм становится более предрасположенным к инфекциям и другим болезням;
- болезни полости рта, например, множественная форма кариеса, наличие зубных протезов/коронок, приводящих к хроническому раздражению слизистой, завышающих прикус;
- герпетическая инфекция;
- сухая красная кайма губ, что можно объяснить множеством причин, в том числе и дефицитом витаминов. Сухие корки, формирование трещин предрасполагает к проникновению вирусов, бактерий и грибков, что приводит к воспалению.
Как лечить
Лечение зависит от выраженности симптомов и причины воспаления. После осмотра врач расписывает курс симптоматической (устранение симптомов), патогенетической (вмешательство в механизм развития болезни) и общеукрепляющей терапии. В соответствии с этим можно выделить следующие рекомендации:
- Коррекция питания и образа жизни.
- Полноценное питание, прием поливитаминов, отказ от вредных привычек и строгое соблюдение питьевого режима – основа не только лечения, но и профилактики заедов в полости рта.
- Медикаментозное лечение.
Учитывая, что чаще всего причиной является диабет, нужно контролировать уровень сахара в крови. Сделать это можно путем коррекции питания, а также приема лекарственных препаратов. Курс поливитаминов помогает контролировать дефицитные состояния и предотвратить другие осложнения. Если заеды в уголках рта были спровоцированы грибками или бактериями, назначаются соответствующие лекарства: противогрибковые, антибиотики и др.
Это одно из главных условий, которое поможет не только избавиться от симптомов, купировать воспаление, но и предотвратить их повторное образование.
Она довольно чувствительна к действию ультрафиолетовых лучей, ветру и другим раздражающим факторам. Поэтому нужно использовать гигиенические помады и гели, которые помогут уменьшить сухость и защитить красную кайму от раздражающего фактора слюны. В некоторых случаях могут быть рекомендованы лекарственные средства, которые стимулируют заживление.
Некоторые особенности губ, их расположение предрасполагают к развитию заедов в уголках рта. Чтобы снизить частоту симптомов и предрасположенность к их развитию, врач может проводить коррекцию формы губ. Филлеры вводятся при помощи инъекций, помогают убрать нависающие края губ.
Тревожные симптомы
Обычно заеды в уголках рта легко поддаются лечению, которое может проводиться в домашних условиях. Но главное – строго следовать рекомендациям врача, который подберет лечение исходя из поставленного диагноза и причины воспаления.
При появлении красных пятен нужно проконсультироваться с врачом. Тревожными симптомами можно считать боль, жжение и сухость губ. И чем раньше обратиться к врачу, тем легче пройдет лечение, и прогноз будет более благоприятным.
Профилактика
Заеды в уголках рта сами по себе не опасны, но могут быть симптомами серьезных заболеваний, поэтому всегда заслуживают внимания.
Обычно симптомы улучшаются в течение нескольких дней после начала лечения. Но если не устранить провоцирующий фактор, то высока вероятность повторного возникновения симптомов. В группе риска: люди с сахарным диабетом, иммунодефицитами, а также некоторыми особенностями анатомии губ.
Что нужно делать:
- отказаться от привычки облизывать губы;
- лечить и контролировать метаболические или болезни внутренних органов;
- постоянно использовать защитную косметику, которая поддерживает нормальный уровень увлажнения и защищает губы от раздражающих факторов окружающей среды;
- строго соблюдать правила гигиены полости рта.
При обследовании у врача нужно выяснить причину воспаления, и какие меры принять, что снизить вероятность их возникновения.
Читайте также:

