Как убрать липодистрофию от инсулина
Обновлено: 26.04.2024
Липодистрофия (жировая дистрофия) - патологическое состояние, характеризующееся зачастую общим отсутствием объёма жировой ткани в подкожной клетчатке . В данном случае создание жировой ткани не возможно у субъекта, даже при полном отсутствии физической нагрузки, гимнастики и при обильном употреблении жирной пищи (сдобные или кремовые пирожные, жирное мясо, пища с высоким содержанием холестерина, блюда с маслами и т.п.) или еды которая провоцирует создание подкожного жира (пиво, некоторые виды алкоголя, газированные напитки и т.п.). Главное отличие липодистрофии от дистрофии, что субъект не страдает худобой мышц и прочими особенностями свойственными дистрофикам, отсутствует только жировая ткань, при этом мышечная масса остаётся в норме или даже увеличивается, что оптимально сказывается на телосложении.
Что провоцирует / Причины Липодистрофии (жировой дистрофии):
Развитие липодистрофии может наблюдаться при инсулинрезистентном сахарном диабете, панникулитах, на местах травматизации инъекций инсулина, кортикостероидов.
Патогенез (что происходит?) во время Липодистрофии (жировой дистрофии):
Стимуляция инсулиновых рецепторов, находящихся на поверхности жировых клеток, усиливает липогенез и ингибирует липолиз, в то время как стимуляция бета-адренергических рецепторов плазменной мембраны жировых клеток усиливает липолиз, чему также может способствовать гликоген.
Симптомы Липодистрофии (жировой дистрофии):
Липодистрофии могут быть генерализованными или сегментарными.
К липодистрофиям относят следующие патологические состояния: врожденную генерализованную липодистрофию, гипермускулярную липодистрофию, прогрессирующую сегментарную липодистрофию, или болезнь Барракера - Симонса, постинъекционную липодистрофию, липоматоз болезненный (болезнь Деркума).
Лечение Липодистрофии (жировой дистрофии):
Лечение направлено на выявление и возможное устранение нейроэндокринных нарушений. Назначают поливитамины, ангиопротекторы.
К каким докторам следует обращаться если у Вас Липодистрофия (жировая дистрофия):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Липодистрофии (жировой дистрофии), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Большинство людей с диабетом сталкивались с проблемой появления шишек в месте введения инсулина. Такие уплотнения называются липогипертрофией.

В местах утолщения произошло изменение подкожно-жировой клетчатки. Это не только косметический дефект. Если продолжать вводить инсулин в место, где образовалось уплотнение, то можете не ждать эффективной работы инсулина. В этих местах он всасывается медленно и переменно, что может привести как к неожиданной гипергликемии, так и спонтанному снижению уровня сахара.
Липогипертрофия не всегда заметна визуально. На стадии образования выявить ее можно на ощупь или при ультразвуковом исследовании. Регулярно проверяйте места инъекций!
Пальпаторно это будет более твердая зона, чем ткань вокруг. Но бывают случаи, что уплотнение не связано с изменениями в подкожно-жировой клетчатке, а просто одна из инъекций была произведена неправильно и при попадании в сосуд возникло кровотечение, а в следствии синяк в этой области.
Избежать появления инсулиновых шишек можно выполняя все рекомендации по введению инсулина: частая смена места инъекции, регулярная смена иглы, подбор подходящей длины иглы, правильная методика введения препарата, дробление больших доз инсулина (свыше 10-16 единиц) на несколько инъекций, соблюдать необходимое расстояние между местами инъекций, соблюдать скорость введения инсулина и пр.
Если уплотнение все-таки возникло, то в это место делать инъекции нельзя. Нужно дождаться, когда шишка исчезнет. Некоторые проходят за несколько дней, а другие - остаются на теле длительное время.
КАК ИЗБАВИТЬСЯ ОТ ЛИПОДИСТРОФИЙ?

Чтобы избавиться от уплотнений, которые долго не проходят можно прибегнуть к использованию различных мазей, сеансов массажа и различным видам физиотерапии.
В домашних условиях удобно использовать аппараты для физиотерапии типа ДЮНА-Т (фото-терапия) или аппараты дарсонвализации (воздействие электрическим током небольшой силы, но высокой частоты и напряжения). Использование физиотерапии способствует более быстрому заживлению повреждений кожи после инъекции, а также помогает избавиться от застаревших инсулиновых шишек.
Теперь вы знаете что делать, чтобы избежать образование инсулиновых шишек. А предупрежден - значит вооружен!
Хороших сахаров вам, Сладкие !
Казалось бы, довольно простая тема, не требующая дополнительного обсуждения. Однако, статистика показывает, что у 76% пациентов с 1 типом диабета наблюдается наличие липодистрофий. Это свидетельствует, что вопрос ротации инъекций довольно актуальный. Рассмотрим как чередовать места введения инсулина, куда не стоит колоть, а также что делать с липодистрофиями.

Что дает чередование инъекций?
Это профилактика изменений подкожной ткани (образование уплотнений или наоборот атрофия), более предсказуемое действие инсулина, снижение рисков гипо- гипергликемий и риска увеличения дозы инсулина.
Куда точно не колоть?
Картинки для введения инъекций дают не просто так. Некоторые части тела гораздо более чувствительны из-за большего скопления нервных окончаний. Например область на 2,5-3 см возле пупка, а также вертикальная центральная линия живота, толщиной примерно в два пальца) - табуированное место. В области ребер тоже не вводим инсулин и не устанавливаем канюлю. Это очень болезненные места, не экспериментируйте.
Как производить ротацию?
Вы можете составить собственную схему ротаций, меняя место введения в одной зоне или меняя зоны. Например, несколько дней инъекции делаем в бедро, следующие несколько - в плечо. Можно делить зоны введения на области. Например бедро на 2 части, а живот на 4 квадранта. Отступ от одного места инъекции к другому должен быть не менее 1-2 см.
Если вы не помните, куда делалась инъекция, делайте пометки на коже. Можно сделать специальную карту, используя натуральную хну для временного тату. В продаже также есть специальные переводные татуировки TARTOOS для ротации инъекций, но достать их трудновато.
Не оставайтесь дольше недели в одной зоне. В каждой зоне задействуйте максимально возможную площадь, передвигаясь на 1-2 см между местами инъекции.
Что делать с липодистрофиями?
Во-первых, ни в коем случае не вводим в такие места инсулин. Он будет работать непрогнозировано, кроме того это ухудшает местную ситуацию. Есть данные, что если 1 месяц в год не вводить инсулин в место где есть зачаток формирования липогипертрофии, то она исчезнет. Если ситуация усугубилась, то на рассасывания понадобиться гораздо больше времени. Делайте оценку места введения. Если есть уплотнения - не вводим туда инсулин от 1 до 6 месяцев. А когда будете на приеме у эндокринолога, попросите его оценить место изменения подкожной ткани.
Во вторых, в местах формирования липогипертрофий старайтесь периодически применять физиотерапию. Хорошо работают массажи, даже если вы пользуетесь домашним массажером, а не ходите на профессиональные сеансы.
Некоторые врачи назначают курсы дарсонвализации. Этот метод также можно применять в домашних условия, просто приобретя специальный аппарат. Обратите внимание на существующие противопоказания к применению. Например, беременным использовать дарсонваль нельзя. Клинических исследований на тему влияния дарсонвализации в процессе устранения липодистрофий нет. Однако этот метод широко распространен в физиотерапевтических кабинетах поликлиник и в косметологических салонах.
Что еще может помочь предотвратить липодистрофии и снизить болезненность?
Вы также можете воспользоваться дополнительными средствами. Например, инъекционный инсулиновый порт I-port Advance поможет снизить количество инъекции. Порт устанавливается на 3 дня, и инсулин вводится только в него. В итоге у вас всего 1 прокол вместо множества.
Производитель говорит, что можно использовать 1 порт на 2 разных инсулина. Однако следует отметить, что при введении длинного и короткого инсулина через один прокол, последнему придется преодолеть барьер из длинного инсулина, который рассасывается медленнее. Чтобы понять, как это будет работать для вас, - проведите своеобразное испытание. Возможно, вы вполне сможете использовать только 1 порт, подстраивая время инъекции.
Продуманная ротация мест введения инсулина позволит избежать осложнений и снизить уровень болезненности. Главное - осознанный подход!
Постинъекционная липодистрофия встречается наиболее часто и характеризуется атрофией или гипертрофией жировой ткани в местах повторных инъекций.
Что провоцирует / Причины Липодистрофии постинъекционной:
Согласно нейрогенно-дистрофической концепции, подобная липодистрофия связана с многократным повторным раздражением нервных структур в зоне инъекции, обусловленным химическим. термическим и механическим воздействием, физико-химическими свойствами инъецируемого лекарственного препарата, а также местными аллергическими реакциями. Риск развития постинъекционной липодистрофии увеличивается, если инъекции в течение длительного времени делают на ограниченном участке тела. В результате хронического раздражения происходят трофические изменения кожи и подкожной клетчатки.
Патогенез (что происходит?) во время Липодистрофии постинъекционной:
Патогенез недостаточно ясен.
Симптомы Липодистрофии постинъекционной:
Постинъекционная липодистрофия встречается чаще у женщин, преимущественно в виде липоатрофии; однако описаны случаи гипертрофии жировой клетчатки в местах инъекций. Возможно сочетание постинъекционной атрофии и гипертрофии жировой ткани. Объем жировой ткани в подкожной клетчатке при липоатрофии уменьшается вплоть до полного исчезновения жира. В зонах поражения развиваются гипостезия, реже гиперестезия кожи.
Диагностика Липодистрофии постинъекционной:
Диагноз устанавливают на основании характерных клин. проявлений и данных анамнеза.
Лечение Липодистрофии постинъекционной:
Лечение постинъекционных инсулиновых липодистрофии у больных сахарным диабетом проводят высокоочищенными (монокомпонентными) инсулинами; такой инсулин вводят в участки атрофии в дозе 4-5 ЕД. В отдельных случаях монокомпонентный инсулин смешивают с равным количеством (1-2 мл) 0,5% раствора новокаина. Применяют также массаж, физиотерапию.
Профилактика Липодистрофии постинъекционной:
Профилактика заключается в максимальном щажении тканей при повторных инъекциях в течение одного курса.
К каким докторам следует обращаться если у Вас Липодистрофия постинъекционная:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Липодистрофии постинъекционной, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .

15427

0
Инсулин сахарный диабет сахарный диабет 1 типа липодистрофии
28.01.2013
Липодистрофиями называют изменение подкожно-жировой клетчатки в местах инъекций инсулина в виде ее атрофии (атрофическая форма) либо гипертрофии (гипертрофическая форма). Терапия инсулином у больных сахарным диабетом может быть причиной как липоатрофии, так и липогипертрофии, которые могут существовать одновременно у одного пациента. По данным международного исследования TITAN, опубликованном в 2010 году в котором участвовали 16 стран, включая и Россию, липодистрофии были выявлены у 48% пациентов. В Российской Федерации этот показатель составил 44,6%. Одной из возможных причин развития липодистрофии является многократное использование одноразовых игл для инъекций инсулина, другой — хроническая травма «тупой» иглой подкожной клетчатки, приводящая к развитию хронического воспаления и ормированию очагов липодистрофии. Из другого европейского эпидемиологического исследования по технике инъекций инсулина следует, что риск липодистрофии при повторном использовании иглы больными сахарным диабетом увеличивается на 31%. К сожалению, результаты количественного исследования GFK, выполненного в 2006 году в Российской Федерации, показали, что 46% пациентов в нашей стране проводят замену одноразовых игл всего 1 раз в неделю! Чаще всего липодистрофии развиваются у пациентов с сахарным диабетом 1 типа, у женщин и у больных с ожирением.
Липоатрофия проявляется в виде округлого углубленного участка кожи в местах введения инсулина, появляющегося через 6 — 24 месяцев после начала терапии инсулином (рис. 1 Пример липоатрофии в области живота).
.jpg)
рис. 1 Пример липоатрофии в области живота
рис. 2 Пример липогипертрофии в области живота
ЛИПОГИПЕРТРОФИЯ
Липогипертрофия представляет собой утолщенное «каучукообразное» поражение подкожных тканей, которое возникает почти у половины пациентов, применяющих инсулин. У некоторых пациентов поражение может быть плотным или шрамообразным. (рис. 2 Пример липогипертрофии в области живота).
Для выявления липогипертрофии требуется как осмотр, так и пальпация участков инъекций, так как многие поражения скорее могут быть обнаружены на ощупь, чем визуально. Нормальную кожу можно плотно ущипнуть, а при липогипертрофическом поражении нельзя. Липогипертрофии возникают при применении как (при повторных введениях катетера в одно и то же место). Опубликованные данные подтверждают наличие взаимосвязи между возникновением липогипертрофий и применением старых, менее чистых растворов инсулина, отсутствием чередования участков инъекций, использованием для инъекций небольшого участка кожи, повторным введением препарата в одну и ту же область, а также многоразовым применением игл. Иъекции в область липогипертрофий могут усилить ее выраженность. Пациентам не следует выполнять инъекции в области липогипертрофий, так как всасывание инсулина может быть замедленным или неравномерным, что потенциально может усугубить контроль диабета.
Для профилактики и лечения липодистрофий необходимо:
1. Регулярно самостоятельно осматривать участки инъекций инсулина.
2. Показывать места инъекций врачу или медсестре как минимум один раз в год (а лучше при каждом визите).
3. Избегать инъекций в гипертрофированные зоны до тех пор, пока патологически измененные ткани не станут снова нормальными (это может затянуться на период от нескольких месяцев до нескольких лет).
4. Изменять области для инъекций. Запомните! При переходе с липодистрофированного участка к нормальным тканям обычно требуется коррекция дозы вводимого инсулина. Степень изменения дозы варьирует и индивидуальна, поэтому она должна быть основана на частых измерениях уровня глюкозы в крови и консультации с врачом.
5. На сегодняшний день оптимальный терапевтический подход при липодистрофии включает: использование качественных препаратов инсулина, постоянное чередование областей для инъекций, расширение инъекционных зон и отказ от повторного использования игл.
ЧЕРЕДОВАНИЕ ОБЛАСТЕЙ ИНЪЕКЦИЙ
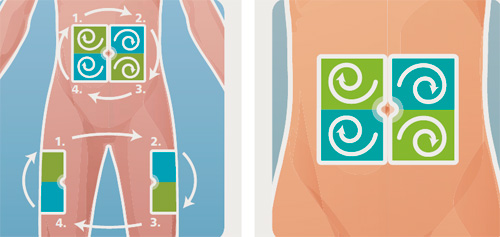
Множественные исследования показали, что для того, чтобы защитить нормальные ткани необходимо правильно и последовательно чередовать области инъекций. Согласно одной из схем с доказанной эффективностью область для инъекций разделяется на четыре квадранта (или части, когда речь идет о бедрах или ягодицах), при этом каждую неделю используется только один квадрант, а затем следующий с чередованием по часовой стрелке, как это показано ниже (рис. 3 Схема ротации в местах инъекций инсулина). Инъекции в любой квадрант или часть следует выполнять на расстоянии как минимум 1 см друг от друга для того, чтобы избежать повторного травмирования тканей.
.jpg)
рис. 3 Схема ротации в местах инъекций инсулина
И в заключение, хотелось бы еще раз подчеркнуть важность обучения правильной технике инъекции инсулина. Запомните, что как вы вводите инсулин так же важно, как и то, что вы вводите.
Читайте также:

