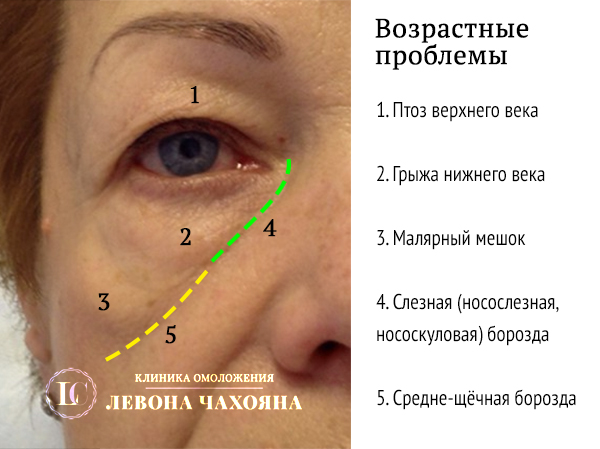
Как убрать кожу у носа и глаз
Обновлено: 28.04.2024

Морщины – неотъемлемая часть взросления. И если избавиться от них полностью почти невозможно, то сократить их глубину и видимость – задача вполне реальная.
Для этого вам понадобятся: опытный врач-косметолог, грамотный уход, восстановление и поддержка здоровья, а также косметологические процедуры. Если выполнить все пункты, то молодость задержится на вашем лице надолго.
Биоревитализация лица – это методика омоложения, которая работает непосредственно с одной из главных причин старения, восстанавливая водный баланс эпидермиса.
Когда появляются морщины под глазами?
Первые признаки старения обычно проявляются в области вокруг глаз. Это объясняется анатомическими особенностями данной зоны - кожа здесь очень тонкая.
В зависимости от причин возникновения, морщины делятся на два типа:
Статические (возрастные). Они напрямую связаны с биологическим старением нашего организма, из-за которого истончается подкожно-жировой слой, уменьшается сосудистая ткань и разрушаются коллагеновые волокна. Такие морщины появляются после 30-40 лет.
Динамические (мимические). Появляются вследствие двигательной активности круговой мышцы глаза. Она активно участвует во время улыбки, зажмуривании и так далее. Поэтому морщинки вокруг глаз формируются уже в 20-25 лет.
Причины возникновения морщин вокруг глаз

Морщины появляются не только из-за возраста и чрезмерной мимики.
На то есть и другие причины:
От постоянного неправильного положения лица могут возникнуть «морщины сна». Особенно часто это наблюдается, когда человек спит лицом в подушку.
Недостаточное увлажнение. Упругость кожи обеспечивается эластином и коллагеновым каркасом, который при недостатке влаги «ломается».
Проблемы со зрением заставляют часто напрягать глаза и щуриться, создавая предпосылки для возникновения ранних морщин вокруг глаз.
Неправильно подобранный ежедневный уход. По этой причине кожа может недополучать необходимые для поддержания молодости элементы.
Стресс. Он влияет на целый ряд негативных изменений в коже: снижает выработку “гормонов красоты”, приводит к разрушению коллагена и эластина, а также ухудшает кровообращение.
Резкое похудение . Жировая прослойка уходит, а вместе с нейчасто и – полезные микроэлементы, тонус и упругость кожи.
Генетика. Сухой тип кожи и раннее появление морщин передаются нам от родителей так же, как цвет глаз или волос.
Фотостарение . Не секрет, что ультрафиолетовые лучи оказывают негативное влияние на кожу. Если не защищать себя от них, то возникнет пигментация и появятся преждевременные морщины. Учитывая анатомические особенности кожи вокруг глаз, она первая реагирует на агрессивные наружные факторы.
Как избавиться от морщин под глазами: косметологические процедуры

Все процедуры, направленные на борьбу с этим эстетическим недостатком, можно разделить на две группы:
1. Камуфлирующие процедуры (мезотерапия, биоревитализация, ботокс, бланширование) . Они помогают на время убрать морщины, снизить их выраженность. Длительность результата таких косметологических вмешательств составляет в среднем 6 месяцев.
2. Процедуры глубокого омоложения . К ним относятся ультразвуковой лифтинг, лазерная шлифовка, нитевой лифтинг, химические пилинги. Эти процедуры направлены на глубокое подкожное воздействие, стимулируют клеточное обновление и синтез коллагена и эластина. Результат может держаться 2-3 года.
Все процедуры имеют ряд противопоказаний, поэтому перед любой манипуляцией консультация косметолога обязательна.
Мезотерапия
После проведенного курса процедур происходит стимуляция выработки эластина, коллагена, и кожа становится увлажненной, гладкой, появляется здоровый цвет лица. В зоне вокруг глаз мезотерапия эффективно борется с темными кругами, мешками под глазами, морщинами, дряблостью верхнего века и «гусиными лапками».
Ботулинотерапия
Ботокс считается “ветераном” на рынке омоложения. Инъекции ботулотоксина типа А направлены на устранение динамических морщин нижнего века, у наружного угла глаза («гусиные лапки»), у внутреннего угла глаза («кроличьи морщины»).
Суть процедуры такова: в мышцу вводится ботулотоксин, который расслабляет мышцы, разглаживая поверхность кожи над ними. Является наиболее продуктивной процедурой в борьбе с морщинами вокруг глаз, так как блокирует принцип их работы.
Биоревитализация
С возрастом процент гиалуроновой кислоты в коже снижается, и, как следствие, теряется тонус, появляются морщины и усталый вид. Биоревитализация является одной из любимых и популярных процедур у пациентов, потому что она безопасна и ее действие не заставляет себя долго ждать: уже через неделю после инъекций клетки кожи начинают вырабатывать коллаген, а морщины – разглаживаться.
Правда, после таких “уколов красоты” обычно есть небольшие побочные эффекты в виде папул, отечности и покраснения, которые проходят максимум через 3 дня.
Как убрать заломы вокруг глаз в домашних условиях

Приоритетной задачей средств для домашнего ухода является увлажнение и питание кожи. Они не устранят динамические морщины, но смогут положительно повлиять на мелкоморщинистую сетку и дряблость кожи. Также отличным дополнением станет освоение и регулярное применение техник гимнастики и массажа для лица.
Массаж
Специальные несложные комплексы помогут разгладить мимические морщины и предотвратить растяжку кожи.
1) Смазать зону вокруг глаз кремом.
2) Указательные и средние пальцы помещаем в разные уголки глаз. Указательные пальцы желательно немного скосить к центру лица, чтобы поддерживать большую часть круговой мышцы.
3) Теперь необходимо плотно закрыть глаза и с усилием давить верхним веком на нижнее. Пальцы должны придерживать кожу и сопротивляться желанию щуриться.
4) Закрываем и открываем глаза в таком положении 20 раз.
1) Помещаем пальцы в такое же положение.
2) Не поднимая головы, смотрим высоко наверх и подтягиваем нижние веки так, как будто щуримся, а затем расслабляем их. Повторить 15 раз.
Поставить указательные пальцы на конец бровей, и надавливающими движениями перемещаться по нижнему веку к носу. Повторить 15 раз.
Поглаживающими и постукивающими движениями «пройтись» от висков к уголкам глаза у носа. Повторить 15 раз.
Гимнастика
Специальная гимнастика может помочь не только при плохой осанке, но и замедлить приход нежелательных возрастных изменений. Она приведет в тонус мышцы глаз и улучшит кровообращение. Главное здесь – регулярность
Придерживая брови руками, широко открыть, а потом закрыть глаза. Во время упражнения стараемся ресницами тянуться к бровям и максимально оголять белок глаза. Повторить 20 раз.
1) Из указательных и больших пальцев сделать полукруг.
2) Образовать «очки», положив указательные пальцы чуть ниже брови, а большие – на скулу.
3) В течение 30 секунд надавить «очками» из пальцев и быстро поморгать.
Повторить 3 раза.
1) Широко раскрыть глаза.
2) Начертить в воздухе знак «бесконечность». Повторить 10-15 раз.
Правила ухода за кожей вокруг глаз

Ежедневная бьюти-рутина обязательно должна включать в себя следующие этапы:
Демакияж. Перед сном необходимо смывать с лица всю косметику. Для зоны вокруг глаз предусмотрены специальные средства, не раздражающие слизистую.
Очищение кожи лица гелем или пенкой.
Увлажнение и питание. Крем или гель-филлер должен быть предназначен специально для зоны вокруг глаз. Важно, чтобы он содержал гиалуроновую кислоту, витамины А, С, глицерин, сок алоэ, коллаген, пептиды. Увлажнять кожу вокруг глаз необходимо утром и вечером.
Защита от солнца. Чтобы защитить кожу вокруг глаз, необходимо наносить SPF-крем и носить солнцезащитные очки.
Маски 1-2 раза в неделю. Их можно приобрести в магазине, а также сделать самим. Например, натереть яблоко, добавить столовую ложку сметаны, нанести на зону под глазами, оставить на 20 минут и смыть.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для Вашего здоровья!
Как убрать морщины под глазами?
Малярные (скуловые) мешки — рекордсмены по количеству предлагаемых вариантов устранения. Краткий спойлер: суфы – это жировые пакеты, которые нельзя убрать ни массажами, ни кремами. Действенных способов скрыть эти мешки – совсем немного.
Главное не путать «маляры» с грыжами нижнего века!
Малярные образования лежат ближе к скуле, не совсем под глазом. Их часто называют «скуловые мешки» или «суфы» (soof).
Чего только не посоветуют в интернете в качестве способа убрать малярные мешки! Один и тот же пациент, посетив нескольких докторов уйдёт примерно с такими рекомендациями.
- Хирург 1 Убрать?! Легко — блефаропластика!
- Хирург 2 Операцией убрать можно, но это общий лифтинг лица.
- Косметолог 1 Нитями подтянем, липолитиком уколем.
- Косметолог 2 Микротоки помогут! И попробуйте поменьше пить, нормализуйте свой режим.
- Косметолог 3 Ультразвуком его!
- «Врач» из Инстаграм Структурный массаж лица точно помогает! Покупайте мой марафон!
Почему образуются суфы?
Давайте вспомним природу образования или точнее сказать — природу визуализации малярных мешков.
В конце статьи мы расскажем, как наши косметологи «камуфлируют» малярные мешки, ничего не удаляя и не разрушая. Мы просто выравниваем рельеф кожи в области скулы специальными препаратами.
Работы наших косметологов: всего 2 прокола на лице, 15 минут и маляров не видно!

Малярное образование — это скуловая область, сверху и снизу ограниченная связками ORL и ZCL. Это одна из немногих областей на лице, буквально «нашпигованная» жировыми пакетами всех уровней.

На костях лежит небольшой глубокий жировой пакет Preperiosteal (выделяется не всеми докторами).

Глубокие и самые насыщенные жировые пакеты — soof (+ щёчный medial cheek). Под кожей находится поверхностный medial cheek.
Поскольку связки истинные — простираются от костей до кожи — их главная особенность заключается в том, что они не дают жировым пакетам никуда сползать ! И с возрастом образуется «мешок».
Заметьте, практически у всех тучных и полных людей малярные образования никак не выделяются: странно – вроде жира много, а малряного мешка не заметно.
Всё просто: именно уменьшение и сползание жировых пакетов и обнажение связки – причина образования скуловых мешков.
Глубокий Medial cheek (среднещёчный ж. п.) вместе с поверхностным Nasolabial comp. (носогубный ж. п.) с возрастом истончаются в верхней части, как бы обнажая связку ZCL.
По сути, «контрастность» маляра зависит от степени возрастного изменения жировых пакетов . У молодых пациентов с развитым SOOF, и «бедным» среднещёчным ж. п. малярная область может быть выражена с ранних лет.
У пациентов у которых верхняя часть среднещёчного и носогубного пакета с возрастом истончается незначительно, нижняя граница малярного мешка выражена мягче или не выражена вообще.
Если есть склонность к отёкам (жировая ткань прекрасно «агригирует», накапливает воду), маляры также прекрасно проявляются.
Самое важное уточнение.
Жировая ткань лица кардинально отличаются от жирка на попе или бёдрах: это не целлюлитный жир!
Жировые клетки – адипоциты – есть трёх видов (ещё 10 лет назад, выделяли всего два): белого, бежевого и бурого. Однако доктора и учёные на практике выделяют и подвиды адипоцитов. Все жировые пакеты лица, вместе с жировыми клетками присутствуют с нами с детства, состав и морфология этого жира лица особенные и их сравнение с жиром на теле - не корректно!
Теперь, когда мы понимаем как всё формируется и из чего это состоит, давайте разбираться как можно убрать малярный мешок.
Как убрать малярные мешки
⚡ Полностью избавиться от маляров - скопления жировых клеток и нижней связки - можно только хирургически . Вопрос нужно ли?
Все жировые пакеты лица могут изменяться в объемах, в зависимости от того толстеем мы или худеем. Если при наборе веса мы не хотим видеть провалы в области малярных мешков, тогда не стоит удалять эти жировые образования . Всё что хорошо смотрится на худом лице, может плохо смотреться на полном.
Классической операцией, при которой удаляются малярные мешки является «чик-лифтинг» (cheek-lifting), хотя ряд хирургов проводят коррекции малярной области и при проведении блефароплатики. Стоимость – от 90000 рублей, общий наркоз и реабилитация пугают многих пациентов.
Как убрать маляры без операции.
Если выбирать метод безоперационной коррекции, то интернет буквально пестрит различными вариантами коррекции.
Сперва мы вам расскажем о широко известных способах, которые не работают:
⚡ RF-процедуры не работают. RF излучение просто не может проникнуть так глубоко и воздействовать на жировые пакеты.
⚡Некоторые доктора практикуют локальную ULTERA-терапию в области суфов. Результаты есть, но всё сильно зависит от пациента – у некоторых достаточно 2-3 сеансов, а некоторым нужен курс из 4-6 визитов.
⚡ Нитевая коррекция (подтянуть маляр наверх) — не работает: перераспределить жировой пакет равномерно нитями нереально, поскольку этому мешают всё те же связки сверху и снизу.
⚡И самый популярный вопрос: липолитики в суфы. Сразу скажем – НЕТ.
Во-первых, ещё раз: жир в лице – это не жир на попе. Прямые липолитики просто опасно вводить в лицо (нет ни одного препарата, сертифицированного в РФ для инъекций в область лица!).
Липолитики последнего поколения (не прямые, есть даже специально созданные для этой области) не разрушают адипоциты, а лишь незначительно уменьшают их размер. Часть из этих препаратов и вовсе являются мезотерапевтическими коктейлями, которые улучшают микростимуляцию и способствуют улучшению лимфодренажа, а на жировые отложения никак не влияют. Поэтому эффективность также низкая.
Наш способ коррекции околомалярной области.
⚡ Наши косметологи ничего не удаляют и не разрушают.
Наша философия: если проблема визуализации малярных мешков связана с перераспределением и истончением жировых тканей , то нужно просто восполнить объем этих тканей и выровнять рельеф кожи в околомалярной зоне!
Мы просто скрываем (или можно сказать «камуфлируем») ваш малярный мешок – заполняем безопасными филлерами провалы и укрепляем область связок.

Главная задача - выровнять рельеф кожи вокруг маляра, чтобы щека плавно переходила в скулу и наоборот.
☝ Важен выбор филлеров для проведения процедуры: область под глазами часто даёт отёчность, поэтому использование препаратов без содержания гиалуроновой кислоты - в приоритете.
✅ Филлер должен быть максимально чистым по составу, чтобы не давать отсроченных осложнений и воспалений.
✅ Объёмы препарата - 1-2 мл (в зависимости от степени проявления проблемы).
✅ Стоимость - от 20000 до 56000 рублей (в зависимости от типа и количества препарата).
✅ Время проведения процедуры - 15-20 минут.
✅ Реабилитация и следы от процедуры отсутствуют, сразу из нашего кабинета можно идти на бал!
Провести процедуру со скидкой 15%!
У нас много акционных предложений, главное из них: 15% скидка на первый визит! Для вас подберём лучшее!

Делала лимфодренажные массажи — толку ноль. Как убрать мешки на скулах, которые бывают только у стариков, а у меня с детства?
Какие способы устранения есть и какие причины образования малярных мешков – расскажем сегодня в этой статье.
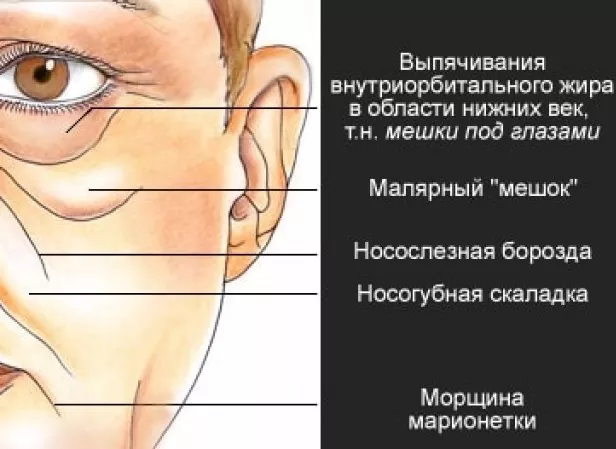
Фото из открытых источников
Причины малярных мешков
Чтобы избежать последствий, порой бывает достаточно избавиться от причин. Для начала назовём эти самые причины:
- Современные гаджеты. Особенно если контактируем в вечернее и ночное время. Это влияет на мышцы глаз, чем меньше гаджет (телефон), тем больше нагрузка на мышцы, под давлением чего они ослабевают и отвисают. Поэтому эта причина чаще всего выражается у молодых людей.
- Наследственность. Если есть у родителей, то и у вас может появиться.
- Сердечно-сосудистые заболевания.
- Проблема с выделительной системой, приводящая к отёкам.
- Нарушенный режим сна.
- Режим питания (упор на солёные продукты)
- Использование филлеров с гиалуроновой кислотой, если их ввести поверхностно.
- Возрастные (птоз тканей).
В целях профилактики нужно избегать причины, которые провоцируют эту проблему. Если вы уже делали инъекции с гиалуроновой кислотой, после которой появились малярные мешки – обратитесь к доктору, чтобы вывести её из тканей. Сходите к терапевту, сделайте кардиограмму. Следите за своим здоровьем, режимом сна и питанием.
Что не поможет в борьбе с малярными мешками:

1. Ботокс. Способствует ещё большему образованию мешков. Уколотая мышца становится неактивной как раньше, и отток лимфы затрудняется. Над малярными мешками появляется отёчность — ещё одна припухлость, которая будет ещё больше акцентировать внимание на проблеме.
2. Филлеры с гиалуроновой кислотой, если их ввести поверхностно. Проблема в том, что любые препараты, которые поверхностно вводят в эту область, дают отечность. Потому что малярный жир очень гидрофильный и притягивает воду.
3. Инъекции прямых липолитиков (которые разрушают жир). Могут привести к атрофии. Непрямые — обладают лимфодренажным действием и уменьшают отечность,(но жир не разрушают.

Фото из открытых источников
Что поможет в борьбе с малярными мешками:
1. В домашних условиях – дренирующий массаж, самомассаж. Если не помогает, то обратитесь к специалисту.
2. Любые физиопроцедуры, направленные на дренирование застоя лимфы и воды в малярном мешке.
В некоторых случаях помогает сфокусированный ультразвук (Альтера и т.п.), но яркий эффект будет не у всех. РФ-лифтинг, микротоки, терапевтические лазеры – любые методики, улучшающие кровобращение, будут уменьшать отечность. Эффект короткий, но если человек склонен к отекам, это хороший вариант регулярного ухода.
3. Использование объемных методов. Инъекции с препаратом Радиес (гидроксиопатит кальция). Этот метод используется при опущении тканей.
4. Использование ферментов, введение их инъекционно. Это позволяет рассосать малярный мешок, если там раньше была гиалуроновая кислота, то уменьшится гидрофильность, фиброз тканей и их видимость. Это не одноразовая терапия, и после неё могут быть выражены отёки и синяки, которые будут заметны на протяжении 1-2 недель.
Если проблема не решается вышеперечисленными методами, то поможет пластическая хирургия.
Среди методов пластики можно применить блефаропластику, кантопексию, эндоскопическую подтяжку лба, верхней трети лица, подтяжку лица. Все эти методы направлены на подтяжку и (или) фиксацию, но разными способами. В некоторых случаях применяется липоаспирация. Имеются противопоказания, проконсультируйтесь с врачом.

Записаться на консультацию
Веснушки, лентиго, мелазма — все, кто знает эти слова, наверняка уже искали ответ на вопрос, как убрать пигментные пятна. Даем список полезных рекомендаций для тех, кто мечтает как можно быстрее избавиться от пигментации.


Анастасия Зарипова Автор

Александр Прокофьев Дерматолог

Мария Невская Дерматолог
Что такое пигментные пятна?
Пигментные пятна — это участки кожи, окрашенные в цвета от светло- до темно-коричневого. Косметологи утверждают, что пигментные пятна на лице (или других участках кожи) — это участки скопления меланина. Научно доказано, что они могут располагаться в эпидермисе, дерме и на их границе, а также бывают врожденными или приобретенными.

«Все, что нарушает целостность эпидермального барьера: раны, ожоги, ссадины — нередко становится причиной пигментных пятен, ведь в ответ на повреждение усиливается синтез меланина».
Обычно к врачам обращаются со следующими видами гиперпигментации.
Веснушки
Их научное название — эфелиды. Обычно они округлой формы, однотонного рыжего или коричневого цвета. Величина таких пятен незначительная — всего 1-2 мм в диаметре. Веснушки чаще всего появляются у блондинов, шатенов и рыжеволосых людей на открытых участках кожи под активным воздействием солнечного излучения. Чем интенсивнее ультрафиолет, тем темнее веснушки. Без солнца они бледнеют, а в зимнее время могут вообще пропасть.

Лентиго
Представляет собой пигментированное плоское или слегка приподнятое пятно с четким краем. Есть несколько видов лентиго, в том числе — солнечное, вызываемое ультрафиолетовым излучением. Цвет пятен в основном однородный, пигментация стойкая, самостоятельно не исчезает.
Пройдите онлайн-диагностику кожи!
Мелазма
Мелазма — это нарушение пигментации кожи, обычно развивается в области лица и шеи. Проявляется оно неравномерно в виде светлых и темных пятен на кожных покровах. Пятнышки достаточно четкие и расположены, как правило, на открытых участках кожи. Что важно? Пигментные пятна при мелазме не шелушатся. Осенью и зимой они обычно светлеют, а летом становятся ярче.
Фотостарение
Печально, но факт: пигментные пятна чаще всего появляются от нашей любви к солнцу и злоупотребления солнечными ваннами. К сожалению, многие женщины и мужчины до сих пор пренебрегают рекомендациями дерматологов защищаться от коварных солнечных лучей. Если обгореть на солнце хоть однажды, повышается риск появления пигментных пятен, в том числе через несколько лет.
Причины пигментных пятен на лице
Причин появления пигментных пятен несколько. Расскажем об основных.
Ультрафиолет
Солнце — один из главных (если не главный) провокаторов образования пигментных пятен. Ультрафиолет повреждает клетки, вызывая защитную реакцию в коже. На этом фоне активизируется деятельность меланоцитов, а значит, и меланина, который неравномерно откладывается в коже, особенно в местах наиболее подверженных солнечному облучению. В результате на носу и щеках появляются пигментные пятна.
Гормональные колебания
Еще одна из причин появления нежелательной пигментации — гормональные колебания. Обычно такое происходит во время беременности, в период лактации или из-за приема контрацептивов. Чаще всего, когда организм начинает работать в обычном режиме, проблема исчезает. Но, увы, всегда бывают исключения.
Различные заболевания
Гиперпигментация может свидетельствовать о том или ином заболевании. Например, проблемах с печенью, почками. Как убрать пигментные пятна на лице в этом случае, должен решать только врач.
Последствие косметологических процедур
Очень часто в стремлении быстро удалить пигментные пятна на лице мы прибегаем к разнообразным косметологическим процедурам. И после курса пилингов (лазерных и химических) или дермабразии пигментация не просто не исчезает, а, наоборот, усиливается. Происходит это потому, что люди не выполняют рекомендаций косметологов по специальному уходу, а именно — использованию крема с самым высоким фактором защиты от солнца даже в хмурую и мрачную погоду. После подобных процедур рекомендуется в принципе избегать пребывания на солнце.
Наш тест поможет узнать, какая косметологическая процедура вам нужна.
Как убрать пигментные пятна на лице у косметолога
Неважно, только что вы обнаружили пигментные пятна или давно с ними боретесь, первое и главное правило — использование крема с солнцезащитным фактором и умеренное пребывание на солнце.

«Ежегодно в мире проводится около 3,5 млн химических пилингов против пигментации и около 1,6 млн лазерных процедур».
Косметологи призывают беречься от солнца Ультрафиолетовые лучи снижают иммунитет кожи, сушат ее, провоцируют фотостарение и появление пигментных пятен.
Эффективное удаление гиперпигментации зависит от глубины ее залегания: чем глубже и больше скопление меланина, тем труднее от него избавиться. Расскажем об основных методах борьбы с пигментными пятнами.
Фототерапия
Советуем присмотреться к аппаратным методикам борьбы с пигментацией. Фототерапия — это лечение широкополосным импульсным светом. В отличие от лазера, он не «выжигает» верхний слой кожи, а нагревает его, активизируя процессы выработки нового коллагена и эластина.
Определенный температурный режим позволяет бороться и с пятнами — это не больно и не горячо. Чтобы получить видимый результат, достаточно 5–7 сеансов.
Лазерная шлифовка
Лазеры действительно помогают быстро вывести пигментные пятна на лице. Но не за одну процедуру. Лучи прогревают кожу достаточно глубоко и стимулируют активное обновление кожи. С отшелушенным поверхностным слоем нередко исчезает и пятно, при глубоком залегании оно становится значительно бледнее. После процедуры возможна стандартная реакция на аппаратные методики: покраснение и отек, которые исчезнут в течение пары дней при четком следовании рекомендациям косметолога.
Мезотерапия
Одним из самых щадящих методов, позволяющих убрать пигментацию на лице, является мезотерапия. Методика основана на введении специальных препаратов (мезококтейлей) в кожу, зачастую непосредственно в места скопления меланина. Все зависит от локализации пигментного пятна на лице и его глубины. Рецептура и курс подбираются индивидуально. Как правило, требуется 3-7 процедур.
Химический пилинг
Одна из самых популярных процедур по избавлению от пигментных пятен. Так же как при лазерной шлифовке, в ходе поверхностного пилинга (например, гликолевого или ретиноевого) происходит постепенное удаление верхнего слоя кожи, вместе с которым сходит и пигментное пятно (в идеале). Придется запастись терпением: чтобы «стереть» даже небольшое пигментное пятно, понадобится курс процедур.
При давней и глубокой пигментации могут быть рекомендованы срединные пилинги на основе трихлоруксусной кислоты. После них точно потребуется реабилитация в течение нескольких дней и особый уход за кожей.
Как вывести пигментацию на лице в домашних условиях с помощью косметики
Можно ли убрать пигментные пятна на лице с помощью косметических средств? Стереть их с лица словно ластиком не получится. Но сделать их менее заметными вполне под силу кремам и сывороткам, в состав которых входят ингредиенты, отшелушивающие кожу, а также блокирующие синтез меланина и воздействующие на фермент тирозиназу, участвующий в этом процессе.
Вот главные герои кремов от пигментации.
Койевая кислота — одна из АНА-кислот с отшелушивающим действием.
Арбутин — растительный компонент, который содержится в толокнянке и ежевике. В сочетании с койевой кислотой его действие усиливается.
Аскорбиновая кислота (витамин С) — антиоксидант, который также способен выравнивать тон кожи и стимулировать синтез коллагена.
Азелаиновая кислота также способна выравнивать тон кожи.
Гликолевая кислота обладает отшелушивающим действием.
Транексамовая кислота способствует уменьшению синтеза меланина.
Ниацинамид (витамин В3) не только успокаивает кожу, но и ограничивает распространение меланина.
Сыворотка с витамином С «Суперсияние», Garnier
В основе средства — комплекс витамина С, никотинамида и салициловой кислоты, который выравнивает тон и стимулирует выработку коллагена, разглаживая кожу.
Ампулы Revitalift Лазер х3, L’Oréal Paris
Сыворотка в ампулах обладает пилинг-эффектом благодаря 10% гликолевой кислоты в составе. Кожа обновляется, пигментные пятна становятся менее выраженными.
Cыворотка-пилинг ночного действия LiftActiv Peptide-C, Vichy
Удаляет омертвевшие клетки кожи, стимулирует обновление кожи, улучшает цвет лица. Действие основано на отшелушивающем эффекте комплекса гликолевой и лимонной кислот. Среди других активных ингредиентов — выравнивающий тон витамин С и увлажняющая гиалуроновая кислота. Согласно исследованиям, через 7 дней ежевечернего применения ампул пигментные пятна становятся менее выраженными на 7%, через месяц — на 21%, через 2 месяца — на 38%.
Высокоэффективная сыворотка против пигментации и стойких пигментных пятен Discoloration Defense Serum, SkinCeuticals
Позволяет снизить выраженность пигментации, в том числе стойких пигментных пятен, благодаря активным ингредиентам с доказанной эффективностью:
транексамовая кислота (1,8%) делает пятна менее заметными;
ниацинамид (5%) также сокращает пигментацию;
HEPES (5%) способствует эксфолиации и обновлению кожи.
Антиоксидантная высокоэффективная сыворотка Phloretin CF, SkinCeuticals
Способствует заметному уменьшению пигментации, а также корректирует возрастные изменения и предупреждает преждевременное старение.
Крем-сыворотка для сияния кожи и против пигментных пятен Re-Plasty Laserist, Helena Rubinstein
Содержит комплекс на основе эллаговой кислоты, которая обладает мощным осветляющим действием. Проксилан и липогидроксикислота обеспечивают омолаживающий эффект и сияние кожи.
Можно ли убрать пигментные пятна на лице народными средствами

Домашние маски вряд ли избавят от пигментных пятен, но зато окажутся отличной расслабляющей процедурой. © Getty Images
Крем или сыворотку от пигментации действуют эффективнее. Но многие рассчитывают на народные методы и подручные средства, из которых можно приготовить маску, отвар или компресс. Считается, что осветляющим действием обладают:
Совсем иначе обстоит дело с домашними масками, тониками, кремами, приготовленными собственными руками. Например, делая маску из лимона или киви, которые славятся в народе способностью убирать пигментные пятна, вы рискуете получить химический ожог кожи из-за концентрации кислот. Для любителей народного творчества мы дадим несколько безобидных рецептов, которые помогут бороться с пигментацией на лице, но все же призываем по возможности использовать готовые средства или обратиться к косметологу.
Маска из петрушки
Вам понадобится пучок зелени, который необходимо хорошо промыть. Мелко нарежьте петрушку и залейте стаканом кефира. Дайте настояться смеси около 4-х часов. Затем состав можно нанести на лицо в виде маски и оставить на 25-30 мин.
Дрожжевая маска с соком лимона
Смешайте в чашке около 20 г мягких дрожжей с 1 ст. л. сока лимона или грейпфрута. Все хорошенько смешайте и нанесите на очищенную кожу на 20-30 минут. Затем смойте теплой водой.
Маска с куркумой
Смешайте ч. л. куркумы и 2/3 ч. л. лимонного сока до консистенции жирной сметаны. Нанесите средство на очищенную кожу и оставьте на 15-20 минут. Смойте теплой водой.
Как предотвратить появление пигментных пятен
Едва ли не единственный способ профилактики — защита от солнца. Поэтому при склонности к образованию пигментных пятен крем с SPF должен стать рутинным средством.
Осенью и зимой необходим дневной или тональный крем с SPF 15-30. Для очень светлокожих должен быть еще выше.
Летом в средней полосе SPF-фактор может варьироваться от 30 до 50 единиц.
В тропическом климате не обойтись без SPF 50+.
Правило «пятидесятки» также распространяется на альпинистов и любителей кататься на горных лыжах и сноуборде. Солнце, отражающееся от снега, легко может спровоцировать ожог кожи и пигментные пятна.
Что такое купероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тюлис Галины Геннадьевны, дерматолога со стажем в 27 лет.
Над статьей доктора Тюлис Галины Геннадьевны работали литературный редактор Маргарита Тихонова , научный редактор Динар Сафин и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
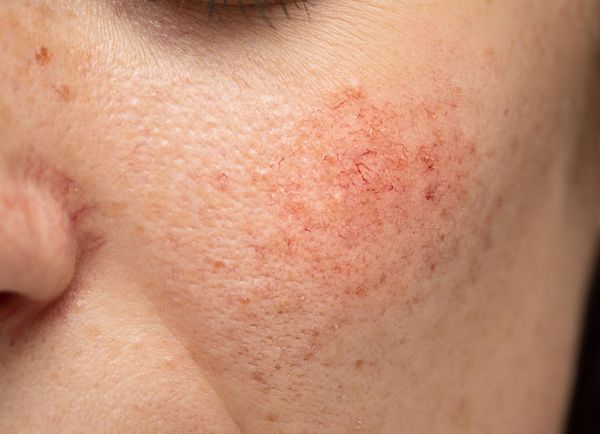
Купероз — это заболевание кожи, которое развивается из-за хрупкости капиллярных стенок и локального нарушения кровообращения. Сопровождается нарушением цвета кожи, потерей её эластичности и появлением телеангиэктазий — сосудистых звёздочек или сеточек [1] .
Как правило, купероз не является самостоятельной болезнью. Это симптом, который сопутствует основному заболеванию.
Расширение и ломкость сосудов сосудов происходят по ряду причин. Ими могут быть как внутренние, так и внешние факторы.
Внутренние факторы:
-
— основная причина развития купероза;
- физиологические гормональные изменения — в подростковом возрасте, во время беременности, климакса или при приёме гормональных контрацептивов;
- заболевания яичников, щитовидной и поджелудочной железы;
- заместительная терапия эндокринной патологии [5] ;
- сердечно-сосудистые заболевания ( артериальная гипертензия и атеросклероз );
- заболевания пищеварительной системы (гастрит, дисбактериоз кишечника , болезни печени и поджелудочной железы); и наследственные аутоиммунные заболевания (болезнь Стерджа — Вебера, синдром Луи — Бар, болезнь Рандю — Ослера).
При гормональных нарушениях обособленные частички гормонов вступают во взаимодействие с рецепторными клетками, образуя биологически активные биологические соединения. Эти соединения влияют на стенки сосудов, уменьшают их упругость и эластичность, делая их ломкими.
Во время беременности происходит серьёзная гормональная перестройка организма. Сосуды могут не выдержать такую нагрузку и расшириться. Так как такая перестройка временная, в течение 2-3 месяцев после родов сосуды обычно восстанавливаются. Но из-за развития других заболеваний (например, гипертонии) сужение сосудов после родов может и не произойти.
При наследственных аутоиммунных заболеваниях количество нитевидного белка, придающего упругость и эластичность сосудистым стенкам, уменьшается и сосуды становятся ломкими. Склеродермия сопровождается отторжением соединительной ткани. Это также сказывается на сосудах.
При розацеа поражаются сальные железы, волосяные луковицы и капилляры кожи лица. За счёт стойкого расширения сосудов и прилива крови появляются телеангиэктазии.
Внешние факторы :
- вредные привычки ( курение , злоупотребление алкоголем);
- неправильное питание (употребление большого количества кофе, шоколада, острой и горячей пищи);
- перепады температуры;
- ультрафиолетовое облучение.
Курение влияет на сосуды, разрушая баланс липидов в крови. Липиды — это жиры, которые влияют на обмен веществ у человека. Разрушенные частицы из липидного баланса оседают на сосудистых стенках, закупоривая их просвет. Сердце с возросшей нагрузкой проталкивает кровь по сосудам, в результате в сосудах с венозной и артериальной кровью образуется разное давление, что приводит к расширению капиллярной сети.
Чрезмерное употребление алкоголя также способствует скоплению жиров в сосудистых стенках, а этанол расширяет капилляры. Он снижает давление крови за счёт расслабления сосудистых стенок, тем самым эластичность сосудов теряется и они остаются расширенными.
Люди с чувствительной и светлой кожей наиболее подвержены развитию купероза, особенно под влиянием перепадов температуры и ультрафиолетового излучения. Такая кожа быстро реагирует на внешние факторы, что способствует повреждению стенок сосудов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы купероза
Купероз может проявляться на любых участках кожи, например на ногах, спине или грудной клетке, но чаще — на лице: в области крыльев носа, лба, подбородка и щёк [9] . Это обусловлено эластичностью и небольшой толщиной кожи.
Из-за нарушения целостности сосудистой стенки образуются небольшие кровоизлияния, которые становятся заметны невооружённым глазом. Вначале появляются розово-красные или тёмно-фиолетовые сосудистые звёздочки и сеточки. Их цвет зависит от степени поражения и диаметра сосудов (от 1-2 мм до 4-5 см).
Боль не характерна, но может возникнуть чувство жжения или зуда. При расширении вен на ногах появляется мышечная слабость, тяжесть в конечностях при ходьбе.
На фоне поражения печени может появится зуд. Такой печёночный зуд возникает под влиянием желчных кислот. Они формируются из холестерина в печёночных клетках, после транспортируются вместе с током желчи в желчный пузырь и двенадцатиперстную кишку. При нарушении транспортировки желчных кислот они попадают в кровоток. Кислоты накапливаются в организме, что и приводит к зуду кожи.
При наследственных аутоиммунных заболеваниях соединительной ткани расширение капилляров сопровождается поражением сосудов и неспецифическим воспалительным процессом, который возникает под влиянием множества внешних и внутренних факторов.
Если не заняться лечением, симптомы купероза начинают прогрессировать. Капилляры значительно расширяются, кровь в них застаивается, из-за чего сосуды становятся синюшно-фиолетового цвета. На других участках кожи нарушается приток крови и выработка коллагена, кожа тускнеет, теряет эластичность, становится более дряблой.
Патогенез купероза
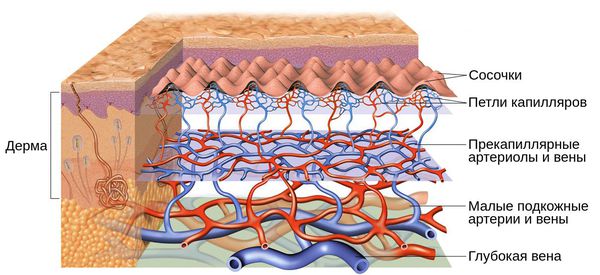
Кожу кровоснабжают поверхностные и глубокие сосудистые сплетения: капилляры, прекапиллярные сосуды, артерии и вены. Поверхностная сосудистая сеть находится в сосочковом слое дермы, глубокая — в нижних слоях дермы и гиподерме (подкожно-жировой клетчатке). Сообщаются эти сплетения при помощи анастомозов — соединений между кровеносными сосудами [2] .
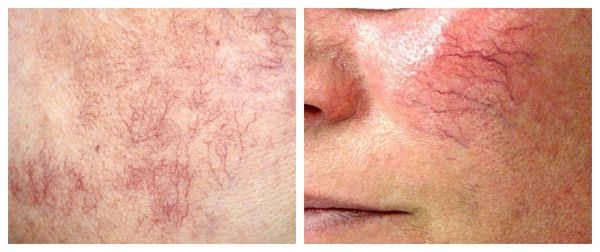
Под влиянием различных факторов образуется большое количество вазоактивных веществ, влияющих на тонус и диаметр сосудов. Среди них эндотелин, простагландины, простациклины и оксид азота [2] . Процесс сужения и процесс расширения сосудов находятся в своеобразном балансе и уравновешивают друг друга. Однако при постоянном воздействии провоцирующих факторов этот баланс нарушается и смещается в сторону расширения сосудов. Вначале развивается временный, а затем постоянный эритроз — покраснение кожи в области щёк и носа. В дальнейшем стойкий эритроз приводит к появлению телеангиэктазий. Если в среднем диаметр нормальных мелких сосудов составлял 5-10 микрон, то при куперозе они расширяются до 100 микрон — их диаметр увеличивается в 10 раз.
Телеангиэктазии могут быть единичными и множественными, локальными или распространёнными, мелкими и крупными, бледно-розовыми и синюшно-фиолетовыми. Красные тонкие сосудистые звёздочки, не выступающие над поверхностью кожи, развиваются из капилляров и артериол. Более широкие, синеватые телеангиэктазии, выступающие над поверхностью кожи, формируются из венул.
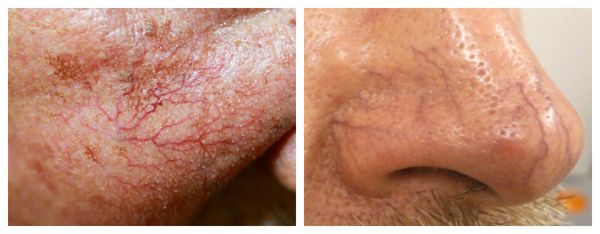
Внешний вид повреждённого капилляра может меняться: если первоначально он был тонким и красным, то затем становится синим. Это происходит из-за хронически повышенного гидростатического давления в капиллярах со стороны венозной крови. Гидростатическое давление — это явление, при котором на артериальном конце капилляра давление больше, чем на венозном. Приток крови становится больше, чем надо, и стенки венозных капилляров расширяются.

Классификация и стадии развития купероза
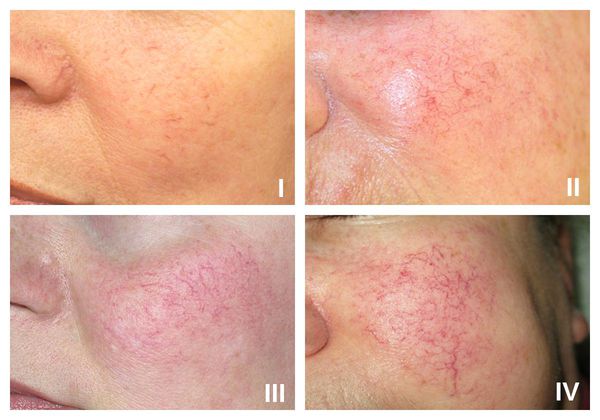
В рамках розацеа выделяют четыре стадии купероза:
- I стадия — начало болезни. Отмечается периодические ощущения "приливов". Кожа краснеет на щеках, иногда на туловище, руках и кистях [6] . На этой стадии сосуды ещё эластичны, могут полностью сократиться. Поэтому интенсивность красноты постепенно уменьшается и исчезает самостоятельно, не оставляя никаких следов. На фоне покраснения наблюдается сухость кожи и не больше 2-3 расширенных капилляров.
- II стадия. Наблюдается более стойкое покраснение в области щёк при любом прикосновении к коже лица, даже во время умывания. Появляется сосудистый рисунок в виде сосудистых звездочек, жжение, покалывание, незначительный зуд.
- III стадия. Также отмечается стойкое покраснение и сосудистая сеточка. Сосуды расширились, потеряли тонус и эластичность, не сокращаются. Усиливается сухость кожи, что приводит к развитию воспалительной реакции.
- IV стадия. В процесс вовлекаются почти все сосуды лица. Из-за спазмирования сосудов появляются бледные участки кожи.
Осложнения купероза
Единственное осложнение купероза — преждевременное старение кожи. Из-за нарушенного кровоснабжения она недополучает кислорода и питательных веществ [8] . В результате становится тусклой, дряблой, сухой, а видимые сосуды кожи вызывают эстетический дискомфорт.
Однако не стоит забывать, что купероз может быть проявлением сердечно-сосудистых, эндокринных, гастроэнтерологических или наследственных аутоиммунных заболеваний. Поэтому чтобы не допустить развития осложнений основной болезни, важно обратиться к врачу при первых признаках купероза.
Диагностика купероза
Распознать купероз по клиническим проявлениям не оставляет труда. Однако самостоятельно поставить правильный диагноз невозможно: купероз может быть проявлением начальной стадии наследственного аутоиммунного заболевания, патологии соединительной ткани и других болезней. Поэтому за помощью необходимо обратиться к врачу. Только доктор сможет установит причину купероза и подобрать правильное лечение.
При сборе анамнеза врач уточняет, какие факторы могли повлиять на развитие болезни: есть ли у пациента жалобы на щитовидную железу или яичники, были ли у него заболевания, связанные с нарушением гормонального фона [3] .
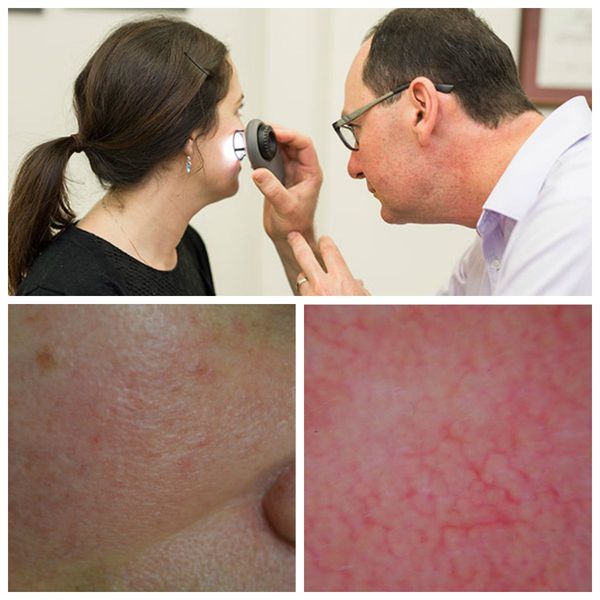
Для лучшей визуализации поражения кожи во время осмотра используют дерматоскоп. Он позволяет разглядеть тонкие паутинки расширенных сосудов, которые не видны невооружённым глазом.
Далее врач назначает необходимые лабораторные и инструментальные исследования, чтобы выявить основное заболевание, ставшее причиной развития купероза :
- общий анализ мочи (ОАМ) — делается для определения функции почек;
- общий анализ крови (ОАК) с лейкоцитарной формулой — позволяет выяснить, какие нарушения есть в организме;
- биохимический анализ крови — также позволяет выявить изменения в организме, например в пищеварительном тракте или печени;
- анализы на свободный тироксин (Т4), тиреотропный гормон (ТТГ), прогестерон, тестостерон — обнаруживает гормональные нарушения;
- УЗИ щитовидной железы;
- УЗИ органов брюшной полости.
Все эти анализы обязательны, особенно для пациентов с тонкой чувствительной кожей. Они дают полную картину и позволяют назначить правильное лечение.
Лечение купероза
Лечение купероза должно быть направлено не только на устранение косметического дефекта, но и на борьбу с основным заболеванием, которое привело к поражению капилляров. Поэтому оно может потребовать участия не только дерматолога, но и других специалистов: эндокринолога, кардиолога, гастроэнтеролога или ревматолога.
В настоящее время существует много методов, которые помогают избавиться от купероза. Только врач может назначить то, что непосредственно подойдёт пациенту.
На ранних стадиях заболевания (I и II стадии) возможно амбулаторное лечение в виде мазей с флавоноидами (например, Троксевазин ), таблеток Аскорутин , а также витаминов группы С, Р. Они укрепляют стенки сосудов и препятствуют развитию рецидива [5] .
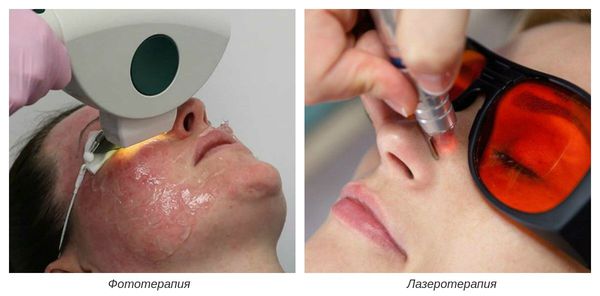
На III-IV стадиях болезни показано удаление расширенных сосудов при помощи аппаратных методов лечения. К ним относятся: электрокоагуляция, фототерапия, лазеротерапия и озонотерапия [10] .
- Электрокоагуляция — удаление повреждённых сосудов под воздействием электрического тока. Процедура безболезненная, её повторяют от 3 до 5 раз.
- Фототерапия — восстановление сосудов при помощи фотовспышек. Процедура выполняется с помощью аппарата, излучающего интенсивный импульсный свет (IPL).
- Лазеротерапия — сужение сосудов под воздействием лазерного луча [4] . Наиболее эффективным при куперозе является неодимовый лазер. Не повреждая кожу, он нагревает гемоглобин крови, тем самым как бы "запаивает" сосуд, и сосудистые звёздочки буквально исчезают.
- Озонотерапия — введение озоно-кислородной смеси в просвет повреждённого сосуда. Данная смесь обладает выраженным лечебным действием, улучшает кровообращение и ускоряет восстановление тканей.
Во время беременности лечение купероза проводят при необходимости, но только после 12-й недели, так как до 12-й недели идёт формирование плода [1] . Опасность связана с внешним и психологическим состоянием будущей мамы. Из-за постоянных стрессов понижается и без того ослабленный иммунитет. На этом фоне обостряются хронические нарушения, которые могут повлиять на формирование и развитие плода.
Беременным и кормящим противопоказана электрокоагуляция, фото- и лазеротерапия. Если во время беременности купероз возник на фоне розацеа, то не рекомендуется принимать изотретиноин и тетрациклин, так как эти препараты негативно влияют на плод [11] .
Прогноз. Профилактика
Обращая внимание на кожу, зная симптомы заболевания, можно на ранних стадиях обратиться к специалисту и вовремя устранить купероз.
Прогноз зависит от причин, вызвавших расширение и ломкость сосудов. Если развитие купероза связано с хроническими заболеваниями, особенно розацеа, лечение будет наиболее длительным. Оно требует постоянного наблюдения у специалиста. При прекращении лечения или воздействии любого фактора риска возможны периоды обострения.
Чтобы не допустить развитие купероза, необходимо придерживаться несложных правил:
- отказаться от вредных привычек;
- придерживаться правильного питания;
- пересмотреть свой образ жизни;
- правильно ухаживать за кожей;
- избегать прямых солнечных лучей;
- использовать кремы с солнцезащитным фактором;
- летом с 12:00 до 17:00 не находиться на солнце;
- зимой использовать питательные кремы, которые противостоят воздействию внешних неблагоприятных факторов [5] .
При очищении кожи лица рекомендуется использовать специальные мягкие очищающие средства, которые предохраняют кожу от обезвоживания. Пользоваться мыльными пенками и мылом не желательно, так как они разрушают липидный слой, который защищает кожу от испарения молекул воды. Также нужно отказаться от использования губки, спонжа, щёточек, кисточек, пилингов, скрабов и средств, содержащих спирт. Они будут раздражать и сушить кожу [10] .
Умываться нужно только тёплой водой. Для снятия декоративной косметики с сухой кожи желательно использовать специальные сливки или молочко. В их составе содержатся масла, которые питают и увлажняют кожу.
Крема, в которых есть ланолиновая кислота, витамины группы С, К, Е, также питают кожу и укрепляют стенки кровеносных сосудов. Перед сном можно обработать кожу успокаивающей сывороткой.
Немаловажную роль в профилактике купероза играет питание. Еда должна быть богата витаминами:
- витамин Р содержится в моркови, гречке, красном болгарском перце, спарже и петрушке;
- витамин К — в шпинате, белокочанной капусте, петрушке, спарже, брокколи, сушеных специях, водорослях и листьях одуванчика;
- витамин С — в луке, цитрусовых, чёрной смородине и квашеной капусте;
- витамин D — в молочных продуктах;
- Омега-3 — в рыбных продуктах, особенно в рыбьем жире.
Пищу желательно готовить на пару или запекать. Также рекомендуется соблюдать водный режим: выпивать 1,5-2,0 литра воды в день. Можно пить зеленый чай. Вода должна быть негазированной, так как газированная вода усиливает кислотность слизистой желудка и рефлекторное расширение сосудов лица. То же самое происходит и при употреблении острой, солёной пищи, кофе и шоколада [10] .
Читайте также:

