Как у ребенка лечат мокнущую экзему ушей
Обновлено: 25.04.2024
Маленький ребенок появился на свет. Его организм начинает адаптироваться к новым условиям. Не всегда контакт с внешними факторами благополучно отображается на состоянии здоровья малыша. Экзема у детей – заболевание кожи аллергического характера с патологическим процессом воспаления в верхних слоях эпидермиса. Возникнуть может как в первые месяцы жизни, так и в подростковом возрасте. Из-за зуда и разнообразных высыпаний экзема доставляет дискомфорт. Острая воспалительная аллергическая реакция может сопровождать диатез, наличие которого и предполагает склонность организма к проявлению аллергических реакций. Природа заболевания неинфекционная с рецедивирующим характером.
Причины возникновения
Экзема у ребенка причины может иметь разные, но одна из основных – это наследственность. Активироваться аллергическая реакция может при контакте с определенным раздражителем в виде косметики, ароматизаторов, шерсти домашних животных и др. Статистика свидетельствует, что при наличии у родителей аллергии в любом ее проявлении вероятность наследования ребенком составляет 40%. Экзема кистей у ребенка или любая другая форма патологии имеет разные причины развития, которые сложно определить в единый список. Каждый организм и случай индивидуальны. Экзема часто сопровождает наличие сахарного диабета, хронические заболевания ЖКТ. Основными причинами могут быть и такие:
- глистная инвазия;
- эндокринные патологии;
- проявление дисбактериоза;
- инфекционные патологии;
- реакция на пыль и пыльцу;
- продукты питания (при ГВ);
- врожденный иммунодефицит;
- искусственное вскармливание.
Экзема у детей и ее разновидности
Классификация заболевания основана на проявлении клинических особенностей. Каждая разновидность имеет отличительные симптомы и определенное место локализации. Бывает экзема на пальцах у детей, на голове, вокруг ушей, на ногах и по всему телу в целом. Очаги могут располагаться хаотично, иметь разную форму и симптоматику. В зависимости от этиологии и признаков заболевания различают следующие формы:
- себорейная;
- истинная (идиопатическая);
- микробная;
- атопическая;
- монетовидная;
- мокнущая;
- сухая;
- дисгидротическая;
- вирусная;
- герпетическая.
Себорейная форма у маленький детей
Себорейная экзема у детей провоцируется нейроэндокринными расстройствами и непосредственно себореей. Зоны поражения богаты сальными железами: кожа головы, спина, нос, брови, область за ушами и между лопатками. Проявляется в виде желтоватых и белесых жирных чешуек. Хроническая форма заболевания поддается лечению с переходом в длительную ремиссию.
Истинная (идиопатическая)
Классическая форма проявления заболевания. Определить первопричину ее возникновения сложно. Имеет рецидивирующий и хронический характер. Для этой формы характерно очаговое расположение на тыльной стороне стоп и кистей, ягодицах, на груди и лице. Пятна имеют неправильную форму и напоминают острова архипелага на карте. Такие очаги контрастируют рядом со здоровыми участками кожи. Площадь поражения экземой со временем может увеличиваться. Застойные трещины, чешуйки и постоянный зуд – типичные признаки.
Микробная форма экземы
При повреждениях кожи образуются царапины и ранки. Большая вероятность попадания в них болезнетворных микроорганизмов, которые в дальнейшем провоцируют развитие экземы. Речь идет о стафилококках и стрептококках. Эти микробы, попадая в благоприятную для них среду, начинают активно размножаться. В результате появляются большие воспаленные участки кожи с гнойными корочками. Возможно образование мокнущей эрозии. Микробная экзема располагается асимметрично, а ее контуры округлые или фестончатые. Основные места расположения – разгибательная поверхность конечностей и тыл костей.
Монетовидная разновидность патологии
Монетовидная или нуммулярная экзема у детей проявляется на коже в виде бляшек вытянутого типа. По внешнему виду они напоминают монету. Образования на коже имеют диаметр от 3 до 5 см с розово-красными бляшками и синеватыми везикулами. Края слегка приподняты над кожей. Сыпь и шелушение доставляют дискомфорт и зуд, поэтому дети часто расчесывает такие очаги. При вторичной инфекции монетовидная экзема у детей может гноиться.
Атопическая форма и ее особенности
Стоит знать, что атопическая форма экземы и одноименный дерматит не являются синонимами. Чаще всего проявляется в младенчестве и в возрасте до 5 лет. Атопическая форма возникает у детей при контакте с агрессивным для организма аллергеном. Слишком сухие пораженные очаги могут воспаляться и сильно зудеть. Локализуется патология в области груди, а также на сгибах рук, ног, шеи.
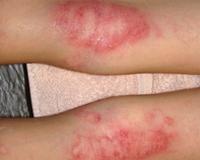
Мокнущая и сухая разновидности
Проявляется мокнущая экзема у ребенка в виде пузырьков на коже с серозной внутренней жидкостью. При контакте с одеждой они лопаются, образуя мокнущие корочки. Очаги на коже тяжело заживают, привнося в общее самочувствие ощущения жжения и зуда. Тяжелый случай, когда присоединяется различная инфекция. Заболевание поражает у детей кожу рук, лица и шеи. Противоположный вид заболевания – это сухая экзема. При ней кожа становится очень сухой, вплоть до трещин.
Дисгидротическая форма патологии
Дисгидротическая экзема у детей возникает на кистях рук и на стопах. Провоцируют ее появление различные аллергены. Сыпь носит зудящий характер. Проявляться может в трех вариантах: остром, рецидивирующем и хроническом. При облегченном типе заболевания наблюдается шелушение, покраснение с последующим образованием мокнущей поверхности. А в тяжелых случаях возможно появление пузырей. При физическом контакте они лопаются, образуя корочку на поверхности кожи.
Вирусная форма заболевания
Вирусные инфекции провоцируют развитие сыпи, которую часто путают с другими патологиями, например, крапивницей, атопическим дерматитом или аллергической реакцией на лекарственные сиропы. Согласно статистике, 90% детей переносят именно внезапную экзантему вместе с основным инфекционным заболеванием. Вирусная экзема у детей сопровождается отеком кожных покровов. Высыпания могут быть на разных частях тела. Часто встречается экзема на лице у ребенка, на ногах, руках. Она относится к саморазрешающимся заболеваниям. Специфического лечения не требуется.
Герпетическая форма патологии
Возникает на фоне заражения различными подтипами герпеса. Заболевание относится к сложным. Развивается на фоне нарушений иммунитета. На коже ребенка появляется сыпь в виде пузырьков. Внутреннее содержимое в виде серозно-кровянистой жидкости. Встречаются эрозивно-язвенные поражения кожи у детей младшего возраста.
Симптомы и клиническая картина
Начинается экзема у детей с появления на коже высыпаний. Недомогание и температура в некоторых случаях может быть, но в основном дискомфорт в самочувствии возникает из-за местных реакций. В зависимости от вида патологии и сложности протекания сопутствующих заболеваний будет отличаться и клиническая картина. Значение имеет и локализация пораженных участков кожи. Экзема на пальцах у детей проявляется при сухой форме патологии. Если на лице, значит, в анамнезе может быть вирусная природа происхождения. Клиническая картина у каждой разновидности отличается, но общая симптоматика выглядит следующим образом:
- высыпания различной этиологии;
- очаговое шелушение;
- красно-розовые пятна;
- новообразования в виде пузырей;
- зуд и из-за этого капризность;
- снижение аппетита;
- общее недомогание, слабость.
Когда следует обратиться к врачу
К врачу со специализацией дерматолог рекомендуется обращаться при появлении любого вида сыпи. Это может быть экзема на голове у ребенка или на спине, руках или ногах. В АО «Медицина» (клиника академика Ройтберга) в ЦАО работают с любыми видами кожных патологий у детей. Заниматься самолечением не стоит. Дерматолог помогает поставить правильный диагноз. Обращайтесь за консультацией, если сыпь стала распространяться по эпидермису, появились высыпания с пузырьками и содержимым в виде серозной жидкости. Сильный зуд тоже причина для посещения доктора. Этот симптом может доставлять особо сильный дискомфорт, нарушая сон и спокойствие малыша. Некоторые виды экземы требуют сопутствующего лечения основных заболеваний. Примером может быть герпетическая или микробная экзема.
Диагностика заболевания у детей
Основой для диагноза является клиническая картина. После осмотра и сбора анамнеза доктор ставит предварительный диагноз. Для его подтверждения назначают дополнительные исследования и анализы. В сложных случаях лабораторные тесты помогают правильно определить патологию. Экзема у ребенка причины может иметь разные, поэтому и терапия будет отличаться. В список анализов входит:
- анализы крови (общий и биохимический);
- общий анализ мочи;
- аллергологические и иммунологические тесты;
- аппликационные кожные пробы;
- эритемометрия;
- анализ чешуек кожи на грибок (соскоб).
Экзема у детей и лечение
Лечение назначает аллерголог или дерматолог в зависимости от результатов осмотра и анализов. Правильное определение причин экземы на теле ребенка – это залог успешной терапии. Главное правило – исключить контакт с аллергеном и других провоцирующих или потенциально опасных факторов: домашние животные, цветочная пыльца, бытовая химия для стирки вещей и белья, продукты питания. Если ребенок находится на грудном вскармливании, то причина может заключаться в питании мамы, тогда ей нужно пересмотреть свой рацион. Маленькие дети из-за зуда расчесывают сыпь ногтями. Экзема на руках у ребенка находится в свободном доступе, поэтому повредить кожу легче, чем на спине или ногах. Следите за этим, своевременно делая гигиенические процедуры и уход. Назначенная терапия должна способствовать устранению причины заболевания, снятию или облегчению симптомов, заживлению кожи.
Что входит в состав лечения
Лечение зависит от формы патологии. Например, дисгидротическая экзема у детей лечение имеет местное в виде мазей. Если говорить об общих принципах терапии, в нее входит следующее:
- медикаментозное лечение;
- физиотерапевтические процедуры;
- гипоаллергенная диета;
- нормализация режима дня;
- иммуномодулирующая терапия.
Экзема на ногах и на руках у ребенка, включая другие части тела, у маленьких детей может пройти самостоятельно. Это актуально, если у заболевания легкая симптоматика, нет выраженного зуда и дискомфорта. В таких случаях рекомендуется просто соблюдать гигиенические нормы и наблюдать. При выраженном зуде врачи назначают специальные мази, аптечные болтушки. В холодное время года пятна нужно прикрывать для минимизации агрессивного воздействия температуры, солнца, ветра. Монетовидная экзема у детей и другие формы патологии должны наблюдаться дерматологом, чтобы не допустить усугубления ситуации.
Роль диеты при лечении экземы
Экзема на ногах у ребенка или щеках, спине, груди может развиваться на фоне пищевой аллергии. В этом случае нужно соблюдать принципы диетического питания. Если ребенок в возрасте до 6 месяцев, причиной может стать раннее введение в прикорм коровьего молока. Рекомендуется заменить его на сухой аналог или на козье. Дети старшего возраста могут иметь расширенный список аллергенов. Здесь поможет наблюдение, после каких именно продуктов питания происходит обострение симптомов. Экзема у детей лечение предполагает под контролем врача, но диетическое питание никогда не будет лишним в таких ситуациях. Детям дошкольного и школьного возраста рекомендуется питаться с включением следующих позиций:
- первые блюда в виде различных супов;
- безглютеновые продукты;
- овощные бульоны;
- различные каши;
- минеральная вода и соки светлых тонов;
- свежие фрукты и овощи каждый день;
- кисломолочные продукты (кефир, ряженка, творог);
- сухофрукты.
Народная медицина в помощь при экземе у детей
Экзема у детей лечение предполагает щадящее. Применять сложные мази, различные антигистаминные лекарства и кортикостероиды не всегда возможно. Это нагрузка на детский организм, которую можно избежать при неосложненных стадиях заболевания. Народные средства медицины могут помочь снять зуд, отечность, заживить поверхность сыпи. Экзема на ногах у ребенка или других частях тела может обрабатываться раствором овсяной муки. Просто во время купания добавьте пару ложек в воду. Можно развести овсяную муку в стакане, прикладывая потом смоченные в растворе ватные тампоны к зудящим и воспаленным очагам.
Экзема на руках у ребенка хорошо обрабатывается картофельным соком и его кашицей. Нужно натереть один клубень на терке, смочить в образованной массе небольшой отрез марли и сделать аппликацию. Прикладывать надо на пораженные участки в течение 10 дней. Картофельный сок обладает особыми биологическими противомикробными, болеутоляющими свойствами. Дисгидротическая экзема у детей тоже эффективно поддается лечению народными средствами. Картофель – хороший способ облегчить симптомы зуда. Если у ребенка проблемы с мокрой формой заболевания, народная медицина рекомендует использовать аппликации из сока каланхоэ. Помните, что любые средства могут иметь как показания, так и противопоказания. Выбирайте подходящие методы лечения только после консультации с доктором.
Как записаться к дерматологу
Также записаться на прием можно на сайте с помощью формы «Записаться к доктору». В ней нужно заполнить поля с именем и контактным номером телефона. После отправки заявки администратор клиники перезвонит для уточнения даты и времени консультации. В АО «Медицина» (клиника академика Ройтберга) с детьми работает штат докторов разных специальностей, которые могут помочь обследовать экземы на теле ребенка и назначить адекватное лечение для выздоровления малыша.
Мокнущая экзема — это острая форма экземы, которая протекает с выраженным экссудативным компонентом. Она проявляется отечностью, гиперемией кожи, образованием множественных везикулярных высыпаний и эрозий, сливающихся в очаги мокнутия. Для диагностики дерматоза проводится комплексное лабораторное обследование, гистологическое исследование биоптатов пораженных участков кожи, консультации смежных специалистов. Для купирования острой формы мокнущей экземы показано местное применение вяжущих препаратов, системное лечение антигистаминными, гипосенсибилизирующими, противовоспалительными средствами.
МКБ-10
Общие сведения
Экзема — самое распространенное кожное заболевание, на долю которого приходится 25-40% всех кожных патологий. Термин «мокнущая экзема» не используется в официальных классификациях, поскольку он отражает один из этапов островоспалительной кожной реакции, которая возникает при острой стадии различных клинических форм патологического процесса. Лечение дерматоза представляет сложную задачу ввиду хронического течения, частых рецидивов, сложного этиопатогенеза, поэтому болезнь не теряет своей актуальности в практической дерматологии.

Причины
Конкретные этиологические факторы болезни до сих по не установлены. Согласно современной общепринятой концепции, мокнущая экзема представляет собой мультифакториальное кожное поражение, протекающее с нарушениями функций эпидермиса. Она развивается при сочетании эндогенных и экзогенных провоцирующих факторов, основными из которых являются следующие:
- Генетическая предрасположенность. Если патология диагностирована у одного из родителей, риск заболеть составляет 40%, при наличии заболевания у обоих родителей — повышается до 50-60%. Отягощенная наследственность проявляется определенными генами HLA, которые контролируют иммунный ответ.
- Экзогенные факторы. Заболевание провоцируется негативным воздействием химических веществ (бытовая химия, профессиональные вредности), физических факторов (повышенная инсоляция, температурные перепады), аллергизацией при употреблении некоторых продуктов питания, лекарственных препаратов.
- Инфекционно-аллергические факторы. Дерматоз может возникать при попадании в организм бактериальных или грибковых агентов извне. Нередко он начинается на фоне хронических очагов инфекции, особенно при отсутствии адекватного лечения. Во втором случае появления экзематозных симптомов вызвано хронической сенсибилизацией организма к антигенным детерминантам микробов.
- Неврологические нарушения. Функциональные нервные расстройства с преобладанием парасимпатических влияний повышают вероятность появления мокнущих высыпаний. Патология периферических нервов, сопровождающаяся ухудшением микроциркуляции, провоцирует возникновение клинических симптомов в пораженной зоне.
- Соматические заболевания. Стимулируют развитие кожного поражения и отягощают его течение при несоблюдении схемы лечения многие патологии внутренних органов: желудочно-кишечного тракта, панкреатобилиарной системы, мочевыделительной системы. Важная роль отводится нейроэндокринным нарушениям, метаболическим расстройствам, возникающим вследствие поражения желез внутренней секреции.
Патогенез
Основной патогенетический компонент мокнущей экземы — иммунное воспаление в коже, протекающее по типу реакции замедленного типа. В его формировании выделяют 4 предрасполагающих фактора: нарушения клеточного и гуморального иммунитета, сенсибилизация к эндо- или экзоантигенам, изменение функции ЦНС, генетически обусловленные особенности иммунного ответа.
Образование типичных мокнущих поражений кожного покрова связывают с дисфункцией Т-лимфоцитов, которые выделяют в ткани провоспалительные вещества: интерлейкины, интерферон, фактор некроза опухолей. Одновременно усиливается выброс лейкотриенов, простагландинов, гистамина, что завершается острой воспалительной реакцией с преобладаем экссудативного компонента.
В патогенезе дерматоза немаловажную роль играют иммунологические расстройства, ассоциированные с конкретными антигенами главного комплекса гистосовместимости. У пациентов снижается активность Т-лимфоцитов хелперов и супрессоров, что проявляется угнетением иммунологической реактивности. Вследствие этого происходит активация хронической инфекции, замедляется выведение антигенов из организма.
Также в механизме развития мокнущей экземы выделяют снижение активности неспецифических защитных факторов — комплемента, лизоцима, фагоцитов. При этом повышается риск присоединения вторичной инфекции, осложненного течения болезни. Отягощает ситуацию аллергическая перестройка организма, из-за которой кожа приобретает повышенную поливалентную чувствительность к антигенам.
Классификация
На сегодня отсутствует общепринятая систематизация, что обусловлено разнообразием клинических вариантов патологии, разными точками зрения экспертов на причины и механизмы формирования дерматоза, подбор схем лечения. Практикующие дерматологи используют несколько вариантов классификации, при которых учитываются следующие признаки:
- По течению процесс бывает острым, подострым, хроническим.
- По клиническим проявлениям болезнь подразделяется на истинную, микробную, детскую, профессиональную, варикозную формы.
- По классификации Хорнштейна существует экзогенная, эндогенная, дисрегуляторная экзема.
- По классификации Американской академии дерматовенерологии выделяются конкретные нозологические единицы дерматоза (астеатотическая экзема, нумулярный дерматит, белый питириаз и т. д.).
Симптомы мокнущей экземы
Мокнущая экзема манифестирует покраснением и отечностью кожи с последующим появлением высыпаний в виде мелких пузырьков. При механическом воздействии или самопроизвольно везикулы лопаются, обнажая эрозии с интенсивным мокнутием. Характерным симптомом острой формы дерматоза являются «серозные колодцы» — эрозии, из глубины которых выделяется прозрачная или слегка желтоватая жидкость.
Постепенно мокнущие поверхности подсыхают с образованием тонких корок. Одновременно с этим на пораженных участках могут появляться папулы — мелкие розовые узелки, пустулы со стерильным содержимым. Присутствие на кожном покрове различных морфологических элементов называется истинным полиморфизмом сыпи, этот признак считается типичным для истинной (идиопатической) экземы, не встречается при других формах дерматоза.
Из субъективных ощущений без лечения на первое место выходит сильный кожный зуд, вследствие которого больные расчесывают кожу до крови, усугубляя течение процесса. Зачастую в результате интенсивного зуда возникают нарушения работоспособности, раздражительность, сон становится прерывистым и не снимает усталость. Обширные мокнущие эрозии сопровождаются болезненностью, которая усиливается при соприкосновении пораженной кожи с одеждой.
В клинической картине мокнущего дерматоза выделяют особенности, связанные с конкретной формой. Истинная экземы характеризуется симметричным расположением элементов с их локализацией на коже туловища, верхних и нижних конечностей. Для микробного поражения типичны асимметричные очаги мокнущих высыпаний на нижних конечностях. При детской форме очаги мокнутия имеют блестящую, гиперемированную поверхность.
Осложнения
В периоде мокнутия пораженная кожа представляет открытую раневую поверхность, которая становится хорошими входными воротами для патогенных микроорганизмов. Поэтому самым распространенным осложнением в остром периоде без лечения является присоединение вторичной бактериальной инфекции, наиболее часто вызванной стафилококками или стрептококками. В тяжелых случаях возникает флегмона, регионарный лимфаденит.
У больных с длительным стажем патологии мокнущие элементы и расчесы приводят к утолщению кожи, усилению кожного рисунка, гиперпигментации, повышенной сухости. Такие дерматологические изменения приносят дискомфорт, поскольку кожа теряет эластичность, формируется значимый косметический дефект, что особенно беспокоит женщин.
Диагностика
Данные анамнеза и кожные проявления дерматоза дают врачу-дерматологу ценную информацию для постановки диагноза и выбора лечения. Наличие множественных эрозий, серозного отделяемого, сероватых корок является подтверждением мокнущей стадии экземы. В сомнительных случаях, а также для выявления возможных первопричин болезни показаны:
- Гистологический анализ. На мокнущей стадии в биоптатах кожи определяется спонгиоз, мелкие везикулы, внутриклеточный отек эпидермиса. В структуре дермы наблюдается лимфоидно-клеточная инфильтрация вокруг сосудов, расширение поверхностной сети капилляров.
- Анализы крови. Для подтверждения инфекционно-аллергической этиологии измеряется уровень иммуноглобулина Е, производится аллергологическое исследование для обнаружения антител к специфическим антигенам. Чтобы оценить общее состояние здоровья, назначается клинический, биохимический анализ крови.
- Микробиологические исследования. При подозрении на микробную экзему, осложнении процесса вторичной инфекцией необходим бакпосев отделяемого кожных элементов. По его результатам устанавливают точный вид патогенного возбудителя, чувствительность к антибактериальным препаратам, подбирают подходящее для лечения средство.
- Консультации специалистов. Если при первичной диагностике у человека присутствуют признаки поражения внутренних органов, которые потенциально могли стать провоцирующим фактором мокнущего дерматоза, дальнейшее обследование и лечение проводится с участием профильных врачей. Чаще всего требуется помощь гастроэнтеролога, психоневролога, эндокринолога.
Лечение мокнущей экземы
Системная терапия
Терапия мокнущей экземы подбирается индивидуально с учетом предположительных причин развития заболевания, степени тяжести клинических проявлений, наличия у больного сопутствующих патологий или осложнений. Для уменьшения сенсибилизации организма больным рекомендуется соблюдать гипоаллергенную диету, из которой исключают жирные сорта рыбы и мяса, устрицы и другие морепродукты, кофе и какао-продукты, цитрусовые, томаты, бобовые.
Если обострение болезни связано с воздействием экзогенных факторов, их устранение является необходимым условием для успешности лечения. Учитывая конкретную ситуацию, пациентам может потребоваться сменить место работы, исключить бытовые аллергены, переехать в более подходящие климатические условия. Комплексное лечение мокнущего аллергодерматоза требует применения ряда препаратов:
- Антигистаминные средства. Для ликвидации кожного зуда в острой фазе применяются гистаминоблокаторы первого поколения, а после купирования симптоматики возможно продолжение лечения медикаментами второго и третьего поколения.
- Десенсибилизирующие препараты. Используются растворы кальция, натрия тиосульфат. Лечение уменьшает проницаемость сосудов, оказывает противовоспалительный эффект, нормализует метаболические реакции в дерме.
- Стабилизаторы клеточных мембран. Чтобы усилить эффективность антигистаминных препаратов, показано лечение стабилизаторами мембран тучных клеток. Некоторые авторы советуют применять полиненасыщенные жирные кислоты омена-3 для нормализации структуры мембран клеток.
- Глюкокортикостероиды. При генерализованных формах мокнущей экземы, отсутствии эффекта от других вариантов лечения применяются гормоны в режиме пульс-терапии или длительного приема.
- Иммунокорригирующие средства. Рациональная иммунокоррекция назначается для облегчения состояния при непрерывно рецидивирующей форме мокнущей экземы. Лечение включает препараты тимуса, стимуляторы лейкопоэза.
- Антибиотики. Лечение антибактериальными средствами требуется при микробной форме дерматоза и доказанной инфекционно-аллергической природе болезни.
Поскольку в патогенезе мокнущей экземы играют роль различные соматические нарушения, лечение включает коррекцию этих патологий. Чтобы нормализовать работу пищеварительного тракта, целесообразно использовать заместительную ферментную терапию, пробиотики и синбиотики, витаминно-минеральные комплексы. Чтобы сбалансировать состояние центральной нервной системы, в схему лечения включаются легкие седативные средства, по отдельным показаниям назначаются транквилизаторы, антидепрессанты.
Местная терапия
В фазе мокнутия используются примочки с вяжущими препаратами, которые уменьшают экссудацию, способствуют более быстрому появлению корочек и регрессу болезни. В острой стадии назначаются ежедневные процедуры длительностью 1-1,5 часа, которые предполагают постоянную смену повязок по мере их подсыхания. Затем переходят к нанесению мазей с топическими кортикостероидами, антисептиками, ингибиторами кальциневрина.
Из физиотерапевтических методов лечения наибольшую результативность показывает селективная ультрафиолетовая терапия, во время которой облучение проводится светом узкого диапазона (311 нм). Также выполняется низкоинтенсивное лазерное облучение красного или инфракрасного спектра, электропунктура биологически активных точек, локальная гипертермия. На этапе ремиссии хороший эффект дает озонотерапия, бальнеотерапия, пелоидотерапия.
Прогноз и профилактика
Правильное лечение мокнущей острой экземы дает возможность быстро купировать кожную симптоматику и улучшить состояние пациентов в целом, поэтому прогноз благоприятный. Спустя 5-6 дней интенсивной терапии уменьшается выраженность зуда, сокращается объем кожных поражений, а выздоровление в неосложненных случаях наступает спустя 3-4 недели. Менее оптимистичный прогноз при развитии экземы у страдающих иммуносупрессией, хроническими патологиями.
Профилактика болезни предполагает соблюдение личной гигиены, исключение типичных пищевых, бытовых и профессиональных аллергенов. Пациентам с экземой в ряде случаев помогает молочно-растительная диета. Обязательными превентивными мерами являются лечение сопутствующих расстройств и правильный уход за кожей тела: применение смягчающих кремов, мягких очищающих продуктов, избегание массажа сухой щеткой и других агрессивных воздействий.
2. Экзема в практике семейного врача: клинические формы, дифференциальный диагноз, лечение/ Е.А. Бардова// Клиническая иммунологии, аллергологии, инфектологии. — 2013. — №1.
Симптомы экземы уха и его лечение
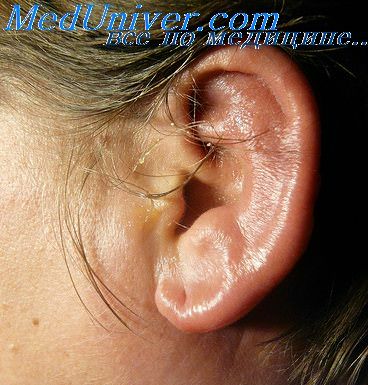
а) Клиническая картина. Экзема имеет хроническое течение с периодическими обострениями. Попадание в ухо жидкости, например пота или воды при плавании, или скопление экссудата способствуют колонизации относительно ограниченного пространства наружного слухового прохода патогенными бактериями или грибами.
Для острой стадии характерна везикулезно-пустулезная сыпь на эритематозном, отечном основании, мокнутие. В последующем образуются корки. Вокруг наружного слухового отверстия появляются трещины, в которых скапливается отделяемое с неприятным запахом. Обычно наблюдается картина острого наружного отита, но в ряде случаев заболевание может прогрессировать, развивается хронический мирингит с поверхностными грануляциями.
При хроническом течении наблюдается атрофия и сухость кожи, образование чешуек, возможна очаговая лихенизация. Характерно длительное воздействие на кожу раздражающих факторов в анамнезе. Иногда возможен стеноз наружного слухового прохода.
б) Диагностика и дифференциальный диагноз. Контактная экзема может быть вызвана употреблением косметических средств, спреев для волос, оправой очков, сделанной из металла или пластика, цементной или мучной пылью, а также лекарственными средствами (например, антибиотиками). Для идентификации антигена ставят кожные аллергические пробы.
Микробная экзема вызывается в основном стафилококками или возникает вследствие микоза полости рта. Для идентификации возбудителя и определения его чувствительности к антибиотикам с помощью тампона берут на посев материал с пораженной кожи.
Себорейная экзема является наиболее частой формой экземы. Она часто сочетается с угревой сыпью.
Эндогенная экзема представляет собой локальное проявление генерализованной экземы.
в) Лечение экземы уха состоит в элиминации аллергена и местной терапии, описанной в отдельной статье на сайте - Здесь.
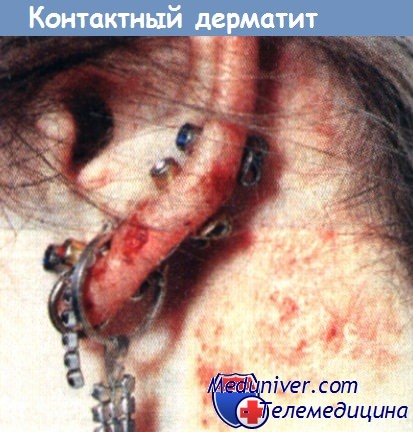
Контактный дерматит,
вызванный украшениями из никеля.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Экзема у ребенка - причины появления и способы лечения. Профилактика экземы
В переводе из греческого слово "экзема" означает "результат переваривания или перекипания", а в медицине это понятие широко применяют к различным болезням кожи. Чаще всего экзема встречается у детей в возрасте от двух месяцев до трех лет, особенно широкое распространение она получила в последние десять лет, что ученые связывают с резким увеличением количества аллергенных продуктов в рационе малышей.
Ведь экзема является ранним показателем аллергии, а при несвоевременном или неправильном лечении у детей, перенесших экзему, позднее диагностируются астма или сенная лихорадка. Склонность к экземе может передаваться по наследству. Поэтому родителям, которые сами страдали в детстве аллергией, необходимо сразу же после рождения ребенка начинать проводить профилактические меры от появления экземы у новорожденного малыша.
Главные симптомы экземы - покраснения и высыпания на коже, которые на ранних этапах характеризуются слизистыми выделениями и образованием корки. Позже кожа на месте высыпаний начинает шелушиться и становится толще, появляется пигментация. Иногда повреждения кожного покрова выглядят как маленькие волдыри, вызывающие зуд и воспаления.
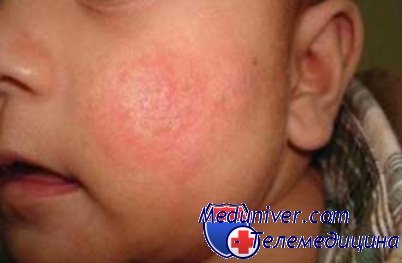
Основная причина развития экземы - это аллергия, поэтому чтобы предотвратить ее появление у детей надо соблюдать следующие правила профилактики после рождения ребенка:
1. Кормите ребенка грудью хотя бы до шести месяцев. Доказано, чем раньше ребенок начинает употреблять твердую пищу, тем у него выше риск заболеть экземой.
2. Удалите из своего или меню ребенка аллергические продукты. У детей, находящихся на грудном кормлении, экзема может появиться из-за продуктов, употребляемых матерью. Чаще всего аллергию вызывают молоко, яйца, цитрусовые, шоколад, соя и пшеница. Во время грудного вскармливания эти продукты старайтесь употреблять в минимальных количествах, а если у вас или у ребенка есть склонность к аллергии, то вовсе исключите их из рациона питания. Чтобы выявить какой продукт оказывает отрицательное воздействие на организм ребенка, читайте этикетки. Если там написано, что в составе присутствует сухое молоко, ароматизаторы и консерванты, то для кормления малышей покупать их не следует.
3. Избегайте контакта ребенка с животными, шерстью, пухом, замшей и нейлоном. Шерсть животных, пух и корм птиц и даже материалы, изготовленные из кожи и нейлона, могут привести к появлению экземы. Уберите их из детской комнаты, а еще лучше совсем из дома.
4. Не допускайте воздействия резкого перепада температур. Все органы нашего организма, отвечающие за самовосстановление, лучше всего функционируют при нормальной температуре тела. Любые резкие перепады температур создают благоприятный эффект для появления экземы. Поэтому экспериментировать с закаливанием, длительно находиться на улице под солнцем или в морозные дни с детьми, склонными к аллергии, нельзя. Держать их кожу нужно в тепле, избегая переохлаждения, солнечных ожогов и защищая от инфекции.
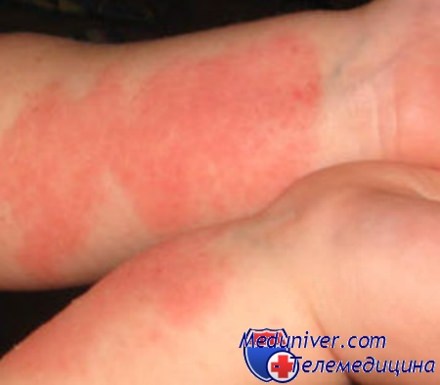
5. Исключите контакта кожи ребенка с мылом и другими химическими средствами. Конечно, купать новорожденных детей нужно ежедневно, но использовать при этом мыло и шампуни необходимо как можно реже. Мыло создает сушащий эффект, поэтому мыть с ним рекомендуется только руки и ноги детей. Для детской гигиены лучше всего выбирать специальные моющие средства, не содержащие в своем составе аллергических веществ. Стирать одежду и пеленки малышей также надо используя порошок для малышей или хозяйственное мыло.
6. Защищайте ребенка от простуд и инфекций. Самая распространенная причина появления аллергии у детей - это лекарства. Чем больше ребенок болеет, тем больше приходиться ему давать различные лекарства и антибиотики, которые чаще всего и приводят к аллергии.
Успех лечения экземы у детей напрямую зависит от того, как родители выполняют назначение своего педиатра. Облегчить состояние при экземе помогают принятие ванны с добавлением череды, красного клевера, кукурузного крахмала, активированного угля и соды. Для приготовления содовой ванны в теплой воде надо растворить одну чашку питьевой соды. Во время принятия ванны, необходимо обливать содовой водой те участки тела, которые повреждены. После окончания процедуры вытирать тело полотенцем не нужно, просто нужно дать воде возможность стечь.
Полезно для лечения экземы и ванны с активированным углем. Для ее приготовления в ванну с теплой водой надо добавить одну чашку порошкообразного угля, а в конце процедуры смыть частицы угля с тела под душем. Ванны и компрессы из настоя череды и красного клевера также оказывают хорошее связывающее действие при экземе, что является хорошим показателем выздоровления кожи. Для облегчения зуда в ванну с теплой водой рекомендуется добавить две чашки кукурузного крахмала.
Ускорить процесс заживления воспаленной кожи при экземе хорошо помогает использование различных гелей, мазей и масел. Например, гель алоэ вера, вазелин и оливковое масло. Наносить их можно только если кожа на месте высыпаний уже сухая и покрыта коркой, тереть при этом кожу, чтобы они лучше впитались нельзя.
Конечно, все наружные способы и средства для лечения экземы неспособны помочь полностью избавиться от болезни, если не устранить причины, вызывающую аллергию. Они лишь облегчают состояние ребенка, уменьшают зуд и ускоряют процесс выздоровления поврежденной кожи.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лечение экземы уха. Нома ушной раковины и наружного слухового прохода
Первым и важным условием лечения является гигиеническая обработка пораженного участка; волосы должны быть коротко острижены, окружающую кожу нужно очистить эфиром, спиртом или бензином. Водных растворов следует избегать. При наличии пузырьков или мокнущих мест назначают холодные примочки с раствором ляписа, резорцина и др., но если отделяемое очень обильное и экзема занимает большое пространство, то после примочек пораженные места покрываются густым слоем белой ртутной мази.
При невыносимом зуде наилучший результат получается от смазывания 1,5% спиртовым раствором бриллиантовой зелени: Rp. Brilliantgriin 0,15, Spiritus vini 10,0. При мокнущей экземе хороший результат дает также смазывание 1 —2 раза в день 2% раствором Argenti nitrici, применяемым, как выше было отмечено, или мазей: Rp. Ung. Hvdrargyri pp albi 1% 10,0.
Образующиеся при экземе корки обычно размягчают борным вазелином, оливковым маслом; до отпадении корок поверхность кожи смазывают (1 —2 раза в день) диахиловой мазью.
Мокнущую поверхность снова смазывают ляписом или мазью. При сквамозной экземе поверхность кожи смазывают борным спиртом (1:20). Применяют также присыпки нераздражающими веществами; применяют резорциновые и другие мази, вводимые в слуховой проход 1—2 раза в день. Стенки слухового прохода смазывают также 5—10—20% 'раствором ляписа (один раз).
Одновременно с медикаментозным лечением при хронической экземе проводят также физиотерапевтическое облучение кварцевой лампой субэритемными дозами. Хорошие результаты дает также УВЧ терапия с продолжительностью сеансов до 5—10 минут. Эффективным методом лечения ограниченных очагов хронической экземы Л. Н. Машкилленсон считает применение пограничных между ультрафиолетовыми лучами и лучами Рентгена лучей Букки; в отличие от рентгеновых лучей они не вызывают каких-либо Следует также обратить внимание и на общее состояние организма; нужно улучшить питание, давать внутрь препараты мышьяка, фосфора, рыбий жир, витамины и другие укрепляющие средства.
Кроме экземы, на коже ушной раковины и слухового прохода встречаются и другие кожные заболевания, как-то: импетиго контагиозный (impetigo contagiosa); эксудативная многоформная эритема (erythema multiforme); пузырчатка (pemphigus); герпетиформный дерматоз (dermatitis herpetiformis); красный плоский лишай (lichen ruber); отрубевидный или разноцветный лишай (pitiriasis versicolor); псориаз, или чешуйчатый лишай (psoriasis).
Однако все эти заболевания встречаются исключительно редко; поэтому интересующимся рекомендуем обратиться к специальным руководствам по дерматологии.
Нома ушной раковины и наружного слухового прохода
Нома ушной раковины, или водяной рак, в нашей стране встречается редко, это своеобразная форма гангрены, развивающаяся самостоятельно в форме прогрессирующего разрушительного процесса.
Возбудителем болезни является анаэробный стрептотрикс. который, в таких случаях обычно сопутствует гнойному воспалению в среднем ухе. Исходным пунктом развития номы служит, видимо, не сама полость среднего уха, а костная часть наружного слухового прохода, стенки которого были в состоянии раздражения. Бецольд (Веzold) u др. считают, что стрептотрикс нельзя с абсолютной уверенностью считать возбудителем болезни.
Причиной прогрессирующего некроза и разрушения тканей является тромбоз кровеносных сосудов и обусловленное расстройством кровообращения нарушение питания.
Болезнь обычно начинается в наружном слуховом проходе в виде темно-синего пятна кожи, последняя быстро чернеет, разрушается и дает обильное зловонное выделение. Вскоре после предварительного отека омертвение начинается и на ушной раковине; отсюда процесс переходит на окружающие ткани, захватывает околоушную железу и вызывает паралич лицевого нерва. Одновременно с этим сильно страдает общее состояние больного: нарушается питание, наступают тяжелые осложнения (бронхопневмония, энтерит), что нередко ведет к летальному исходу.
Надо иметь в виду и несколько сходные другие болезни, как, например, гангренозный пемфигус и симметричную гангрену; однако эти болезни обычно не ведут к летальному исходу.
Лечение. Вводят внутримышечно в течение 3—4—6 дней подряд поливалентную противогангренозную сыворотку; в первый день—20 000 АЕ. затем 10 000—5000 АЕ (М. А. Розентул, 1956). Рекомендуют также возможно раньше иссечь пораженный участок, захватив на 1 см и здоровые ткани, не считаясь с обезображиванием уха.
Прогноз остается тяжелым.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

