Как снять спазм сосудов кожи головы
Обновлено: 26.04.2024
Спазм сосудов шеи и головного мозга - патологическое состояние, при котором сужается просвет между сосудистыми стенками. Это является симптомом неврологического заболевания или побочным эффектом нездорового образа жизни. Патологии подвержены люди среднего и зрелого возраста. По статистике, болезнь чаще всего встречается у жителей крупных городов. Специалисты связывают это с высоким темпом жизни мегаполисов, избытком стрессов и плохой экологической ситуацией. Чаще всего с проявлениями ангиоспазма пациенты сталкиваются после 30 лет.
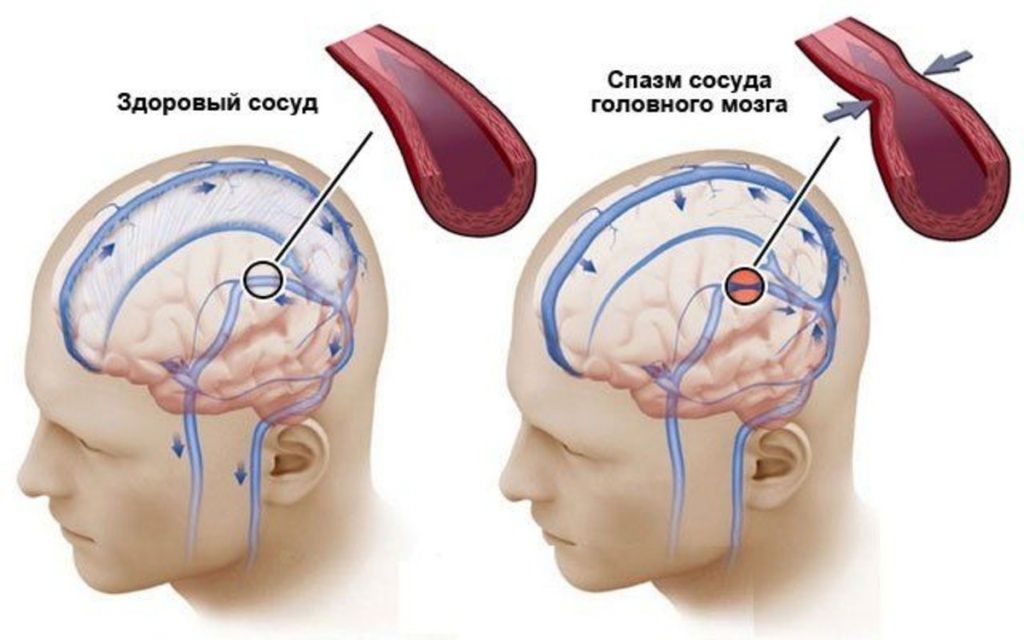
Причины ангиоспазма
Спазм возникает по нескольким причинам. В их числе:
- длительное и регулярное пребывание в душном помещении;
- шейный остеохондроз;
- атеросклероз; или повреждение волокон сосудистых стенок;
- нейрососудистая дистония;
- артериальная гипертония;
- нарушения в работе сердца;
- эндокринные и другие патологии, которые сопровождаются нарушением липидного обмена, приводят к повышению холестерина;
- болезни почек;
- психоэмоциональные и физические нагрузки;
- злоупотребление крепким чаем, кофе, горьким шоколадом;
- курение, злоупотребление алкоголем;
- переохлаждение;
- генетическая предрасположенность к болезням сосудов.
Многие из этих факторов напрямую связаны с образом жизни. С возникновением спазма артерий головного мозга чаще всего сталкиваются люди, которые ведут малоподвижный образ жизни, регулярно подвергают себя стрессам, имеют вредные привычки.
Симптомы спазма головных сосудов
Для полноценной работы головному мозгу требуется около 15% от всего объема крови, которая циркулирует в организме, и около 25% от общего объема кислорода. За кровоснабжение мозга отвечают четыре крупных сосуда: две сонные и две позвоночные артерии. Они очень эластичны и обладают высокой компенсаторной способностью. Во многих случаях патологические изменения на участках сосудов проходят бессимптомно и никак не ощущаются пациентом. Если же поражения достаточно серьезные и человек регулярно подвергает организм неблагоприятному воздействию, нарушения дают о себе знать. Возникает недостаточность мозгового кровоснабжения, которую иначе называют дисциркуляторной энцефалопатией.
Симптоматика заболевания схожа с другими неврологическими патологиями. Пациент испытывает головные боли, которые локализуются на отдельных участках или по всей голове. Из-за ухудшения кровообращения возникают головокружения, нарушается координация движений. Человека также беспокоят тошнота, быстрая утомляемость, снижение работоспособности, шум в ушах. Давление при спазме сосудов головного мозга может быть повышенным или пониженным. При отсутствии лечения развиваются осложнения. Они приводят к ухудшению зрения и слуха, памяти, речи. Хроническая усталость, снижение концентрации внимания и интереса к работе и учебе, подавленное эмоциональное состояние также указывают на проблему.
Разновидности спазмов головного мозга
Ангиоспазм сосудов головного мозга протекает в острой или хронической форме. При обострении симптомы неврологической патологии выражены ярко. В тяжелых случаях ситуация приводит к инсульту. При хроническом течении симптомы нарастают постепенно, и человек узнает о патологии, когда наступает обострение.
Стадии спазма головного мозга
Болезнь имеет три стадии:
- На начальной стадии головная боль беспокоит эпизодически. При этом появляется хроническая усталость, забывчивость.
- На второй стадии голова болит сильнее и чаще. Пациент становится раздражительным или подавленным, у него часто меняется настроение, появляются сложности с координацией движений, могут быть расстройства в работе мочевыделительной системы.
- На третьей стадии появляются нарушения координации движений. Человек не может себя обслуживать в быту, заниматься привычными видами деятельности. В некоторых случаях развивается деменция - слабоумие, которое проявляется забывчивостью, вспышками агрессии, дрожанием рук, непроизвольным мочеиспусканием, нарушением речи и походки.
Кто входит в группу риска
Спазм сосудов головного мозга может развиться у любого человека, в том числе и ребенка. С этой проблемой в детском и молодом возрасте сталкиваются диабетики, больные артериальной гипертензией, пациенты с болезнями сердца. Повышенный холестерин и вызванный им атеросклероз приводит к сужению сосудов из-за образования бляшек, которые мешают крови свободно циркулировать.
При гипертонии происходят негативные изменения в стенках сосудов. Их эластичность снижается, а стенки на отдельных участках уплотняются. Просвет сосуда сужается вплоть до полного закрытия.
При остеохондрозе ангиоспазм вызван сдавливанием позвоночных артерий из-за деформации межпозвонковых дисков.
Ситуация усугубляется при наличии у пациента вредных привычек, малоподвижном образе жизни, частых стрессах, генетической предрасположенности.
Диагностика
При подозрении на ангиоспазм назначают диагностические процедуры для оценки кровотока в сосудах, питающих головной мозг:
- Дуплексное сканирование помогает выявить проблемные участки, расположение тромбов, холестериновых бляшек.
- Ультразвуковая допплерография определяет скорость кровотока, и выявляет сужение.
- Ангиография помогает определить состояние сосудистых нервных стволов.
- ЭКГ дает оценку работе сердечно-сосудистой системе.
- Осмотр глазного дна необходим для выявления возможных изменений нервных клеток, что является признаком патологий головного мозга.
К какому врачу обратиться
Диагностикой и лечением патологий занимается невролог. Пациенту может быть показана консультация кардиолога, эндокринолога и других профильных специалистов.
Спазм сосудов головного мозга - лечение
Лечение ангиоспазма сочетает медикаментозные и немедикаментозные методы. Чтобы снять спазм сосудов головного мозга, важно нормализовать давление и уровень холестерина. Пациенту также назначают физиотерапевтические процедуры для лечения остеохондроза.
Медикаментозная терапия при ангиоспазме включает:
- препараты для снижения давления;
- лекарства для профилактики тромбов (антиагреганты);
- витамины C, PP, B6;
- препараты для улучшения обменных процессов в мозге и укрепления сосудов;
- антидепрессанты, успокоительные;
- статины - для снижения холестерина;
- противовоспалительные и болеутоляющие препараты.

Андипал
- Анальгезирующее, спазмолитическое и седативное действие;
- Применяется для понижения артериального давления;
- При болевом синдроме, который возникает при спазме сосудов или гладкой мускулатуры.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ ВНИМАТЕЛЬНО ПРОЧИТАЙТЕ ИНСТРУКЦИЮ ИЛИ ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ
Важную роль в лечении играет выбор диеты. Пациенту рекомендуется пересмотреть рацион, уменьшить употребление животных жиров и соли. Необходимо включить в меню продукты с высоким содержанием омега-кислот (нерафинированное растительное масло, рыба, морепродукты, семена и орехи), свежие овощи и фрукты. Наиболее полезной для людей с болезнями сосудов является диета, в основе которой - рыба, блюда из цельных злаков, овощи и фрукты, орехи, бобовые, нежирное мясо и молочные продукты. Стоит отказаться от крепкого черного чая и кофе, заменив их на зеленый и травяной чай.
Физиотерапия при ангиоспазме включает лечебную гимнастику, массаж, дыхательную гимнастику, ношение корсета для поддержания правильной осанки. Необходимы умеренные физические нагрузки: вело- и пешие прогулки, плавание.
Кроме этого, важно пересмотреть свой привычный режим дня. Необходимо избегать физических и эмоциональных перегрузок, отказаться от курения и злоупотребления алкоголем, соблюдать здоровый баланс между работой и отдыхом.
При сужении просвета на 50% и более пациенту показано хирургическое лечение – стентирование сосуда. В просвет помещается специального каркас – стент. Благодаря процедуре расширяется просвет, и восстанавливается кровоток.

Головная боль – неприятный симптом, с которым в своей жизни сталкивался практически каждый. Большинство людей считает, что для его купирования достаточно принять те или иные таблетки от головной боли. Такой подход в корне не верен, ведь все средства действуют по-разному. И, прежде чем принимать препарат, необходимо знать механизм его действия, хотя бы в общих чертах.
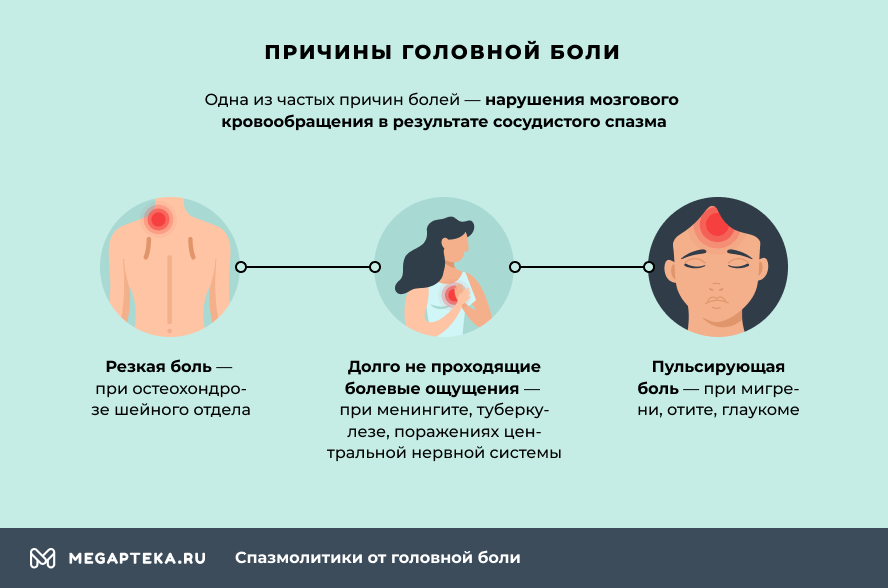
Головные боли – причины
- резкая боль появляется при остеохондрозе шейного отдела;
- пульсирующая боль указывает на мигрень, отит, глаукому;
- долго не проходящие болевые ощущения возникают при менингите, туберкулезе, поражениях центральной нервной системы (ЦНС).
Вызывают неприятный симптом не только болезни, но и стрессы, вредные привычки, резкая смена погоды, нарушения режима сна и отдыха.
Одна из частых причин болей – нарушения мозгового кровообращения, развивающиеся в результате сосудистого спазма. При их появлении анальгетики оказываются неэффективными. Облегчить состояние помогают спазмолитики от головной боли для расширения сосудов.
Что это за препараты?
К этой группе лекарств относятся средства, предназначенные для борьбы со спазмами и болью. Чтобы понимать, как они действуют, разберемся в основах анатомии и физиологии.
Стенки сосудов и многих внутренних органов (матки, бронхов, кишечника) состоят из слоя мышц. Постоянно сокращаясь, они регулируют просвет сосудов и органов. Эти сокращения непроизвольны, от воли человека они не зависят. Вся деятельность гладкой мускулатуры подчиняется вегетативной нервной системе. Если ее тонус повышается, сокращение мышц усиливается или становится хаотичным. Это и вызывает спазм, сопровождающийся болью.
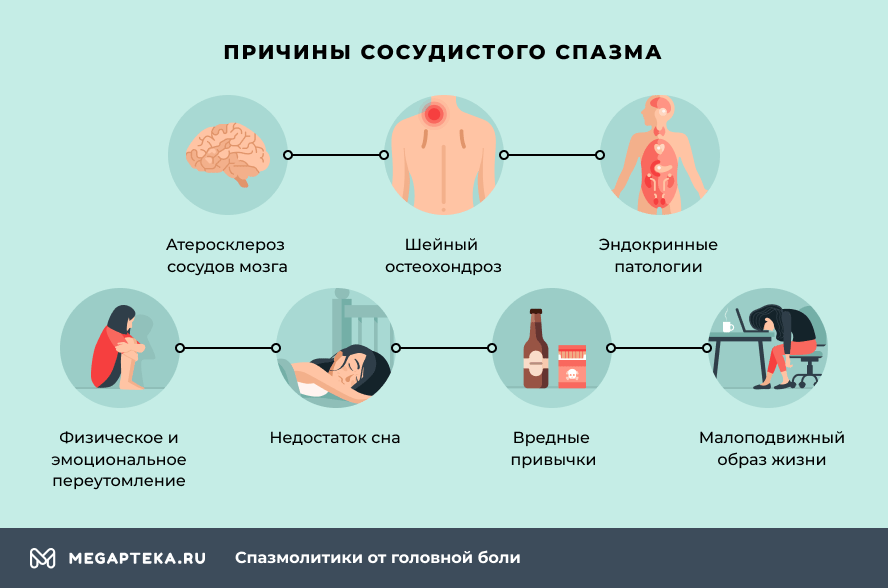
- атеросклероз сосудов мозга;
- шейный остеохондроз;
- эндокринные патологии;
- переутомление (физическое и эмоциональное);
- недостаток сна;
- вредные привычки;
- малоподвижный образ жизни.
Спазмолитики от головной боли для расширения сосудов
В зависимости от того, какое влияние оказывают спазмолитики на гладкую мускулатуру, выделяют 2 группы препаратов, ниже можно ознакомится со списком препаратов.
- Спазмолитики миотропного действия – их активные компоненты проникают внутрь мышечных клеток и оказывают влияние на сократительную физиологию. Такое воздействие вызывает расслабление и расширение сосудистого просвета, и устраняет спазм. В эту группу входят средства, содержащие дротаверин, бендазол, папаверин, мебеверин. Наиболее известные лекарства – Но-шпа, Дибазол, Папаверин.
- Нейротропные – замедляют передачу нервных импульсов к клеткам гладких мышц. Снижая активность вегетативной нервной системы, восстанавливают кровообращение и снимают боль. В своем составе они содержат атропин, прифиния бромид, скополамин. В список препаратов этой группы входят Бускопан, Атропин, Риабал.
Также сегодня в аптеках можно найти немало комбинированных препаратов, в состав которых помимо спазмолитиков, входят НПВС (нестероидные противовоспалительные средства), анальгетики, седативные вещества. При совместном применении они дополняют и усиливают действие друг друга.
Например, Пенталгин, помимо дротаверина, включает в свой состав напроксен (НПВС), парацетамол (анальгетик), и ряд других компонентов. Благодаря такому набору активных компонентов, препарат помогает при головных болях различного происхождения, а не только вызванных спазмами.
Особенности применения
Спазмолитики не действуют на все органы одинаково. Так папаверин, дротаверин, бендазол оказывают воздействие преимущественно на мускулатуру сосудов и внутренних органов.
Препараты, содержащие эти вещества, используют не только для лечения головной боли, но и при боли в животе, вызванной желчекаменной болезнью (ЖКБ), холециститом.
Мебевирин и прифиния бромид в большей степени оказывают влияние на органы желудочно-кишечного тракта (ЖКТ). Средства на их основе применяют для кишечника, при панкреатите. Нередко спазмолитики назначают при проведении диагностических процедур (колоноскопии, ФГДС).
Как и у любых лекарственных средств, у спазмолитиков имеются противопоказания к приему. Препараты не назначают пациентам с гиперчувствительностью к активным веществам, глаукомой, гипотоникам.
Также лекарства требуют осторожности в применении при беременности. В качестве скорой помощи беременным без назначения врача допускается прием 1-2 таблеток Но-шпы, Дротаверина, Папазола.
Спазмолитики – эффективные помощники лишь в тех случаях, когда установлено, что болевые ощущения вызваны именно спазмированием гладкой мускулатуры. Но принимать их при острой боли в голове или животе, не зная точной причины, очень рискованно. Поэтому решение о назначении этих средств должен принимать только доктор.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.

Центральная нервная система подвергается постоянным испытаниям, поэтому требует внимания и поддержки. Острые и хронические стрессы, недосыпания, сосудистые патологии, интоксикации, шоковые состояния – все это ведет к нарушениям работы головного мозга. Чтобы вернуть ее в здоровое русло, врач дает пациенту рекомендации к приему определенных лекарственных препаратов. «Мексидол» — препарат для защиты мозга от действия свободных радикалов, насыщения крови кислородом и нормализации метаболизма в тканях.
Видео: когда применять Мексидол
«Мексидол»: показания к применению
Действующее вещество Мексидола – этилметилгидроксипиридина сукцинат. Лекарство также содержит вспомогательные вещества: магния стеарат, повидон К-30 и лактозу.
- инсульты
- черепно-мозговые травмы
- синдром вегетативной дистонии
- когнитивные нарушения из-за атеросклероза сосудов
- тревожные расстройства
- похмельный синдром
«Мексидол» могут назначить в качестве вспомогательного средства при острых гнойных поражениях внутренних органов – панкреатите, перитоните, нейроинфекциях и т.д. Его также рекомендуют при остром инфаркте миокарда в сочетании с ингибиторами АПФ, антиагрегантами, антикоагулянтами, нитратами и бета-адреноблокаторами. «Мексидол» демонстрирует хороший терапевтический эффект в лечении болезни Паркинсона.
Препарат выпускается в форме таблеток для перорального приема и раствора для внутривенных инфузий или внутримышечных инъекций. Кратность приема и дозировка рассчитывается индивидуально, в зависимости от показаний. Длительность курса также определяет лечащий врач.
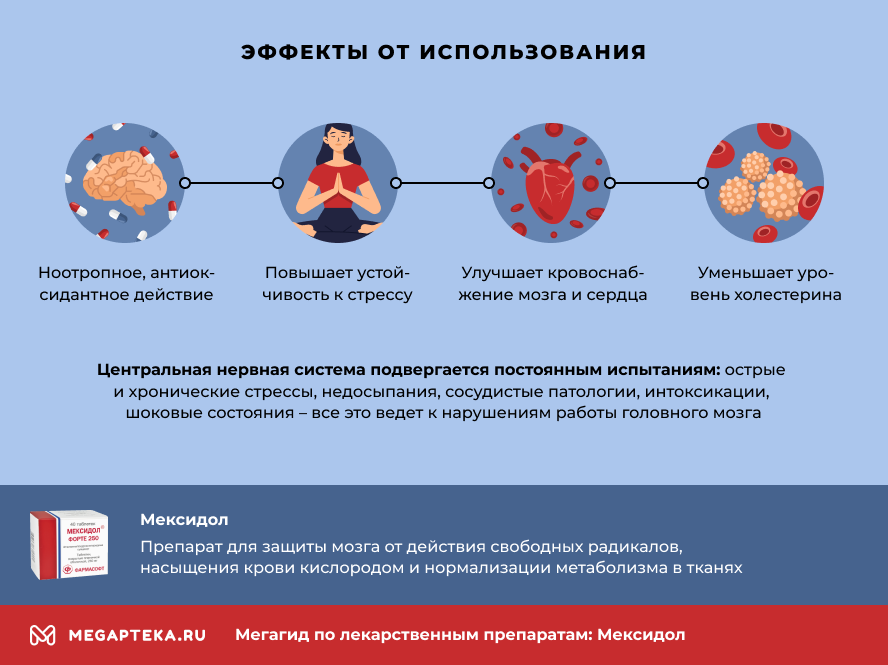
Для чего назначают «Мексидол»?
- антигипоксическое, ноотропное, антиоксидантное действие
- улучшает устойчивость организма к стрессу
- улучшает кровоснабжение тканей мозга и сердца
- уменьшает уровень холестерина и ЛПНП
Препарат чаще принимают перорально, проглатывая и запивая большим количеством воды. Употребление пищи не оказывает влияния на усвоение и эффективность лекарства, поэтому пить его можно в любое время. Обычная суточная доза варьируется между 200 и 600 мг, максимальная дневная дозировка составляет 800 мг.
«Мексидол» также можно вводить внутримышечно, предварительно растворив в 0,9% хлористого натрия. Дозировки обычно не превышают 500-600 мг в сутки, хотя в шоковых и других тяжелых состояниях могут достигать 1200 мг. В стационарных условиях «Мексидол» вводят капельно или комбинированно.
Продолжительность лечения «Мексидолом» составляет от 5 дней до 2-3 недель. Препарат отменяется постепенно после достижения стабильного терапевтического результата.
С чем колют «Мексидол» в комплексе внутримышечно?
«Мексидол» хорошо взаимодействует с другими препаратами и способен усиливать эффект следующих категорий лекарств:
- агонисты дофамина;
- бензодиазепины;
- антидепрессанты;
- седативные препараты;
- противоэпилептические и противосудорожные лекарства;
- нейролептики;
- снотворные средства.
Можно ли принимать «Мексидол» при беременности и грудном вскармливании?
На сегодняшний день влияние «Мексидола» на ребенка и развитие беременности не выяснено до конца. По этой причине применение при беременности и грудном вскармливании противопоказано.
Что эффективнее – «Цитофлавин» или «Мексидол»?
«Цитофлавин» считают аналогом «Мексидола», хотя его основой служит другое действующее вещество – янтарная кислота. Он также содержит комплекс витаминов: рибофлавин, инозин и никотинамид. «Мексидол» является монокомпонентным препаратом. Считается, что за счет комбинированного состава «Цитофлавин» более эффективен и действует лучше. Но окончательный выбор следует предоставить врачу, который знаком с клиническим случаем и изучил анамнез.
Может ли от «Мексидола» болеть голова: побочные эффекты
- понижение или повышение артериального давления;
- тревожность;
- повышенная эмоциональная возбудимость;
- головная боль;
- сонливость;
- нарушения сна (бессонница);
- гипергидроз ладоней и стоп;
- расстройства координации движений;
- тошнота и рвота;
- ощущение пересыхания в ротовой полости и горле;
- аллергические реакции (преимущественно с кожными проявлениями).
- тяжелые нарушения функций печени и почек;
- острая почечная и печеночная недостаточность;
- индивидуальная непереносимость основного действующего вещества и вспомогательных компонентов.
Поскольку «Мексидол» способен провоцировать сонливость, его прием не рекомендовано сочетать с вождением автомобиля и занятиями другой потенциально опасной деятельностью, требующей осторожности и предельной концентрации.
«Мексидол» и алкоголь: совместимость
«Мексидол» часто назначают больным в состояниях алкогольной интоксикации и абстинентного синдрома. Лекарство активно применяют при стационарном выведении из запоя. Препарат снижает токсичность этилового спирта и продуктов его распада, а также ускоряет выведение алкоголя из организма.
В то же время, «Мексидол» не способен защищать клетки головного мозга и печени от алкогольного повреждения. По этой причине его бессмысленно принимать совместно с алкоголем в надежде на нейтрализацию пагубного действия спирта.
«Мексидол» – один из классических антиоксидантов, широко применяемых в современной медицине. Он способен поддержать организм и защитить клетки центральной нервной системы в разнообразных опасных состояниях, включая травмы и острые нарушения мозгового кровообращения. Препарат почти всегда назначают в составе комплексного лечения. «Мексидол» отпускают по рецепту, поэтому его применение требует обязательной консультации и назначения врача. Обратитесь за помощью к компетентному специалисту.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.

Климаксы у женщин: его симптомы и возраст наступления
Климакс – состояние, которое сопровождает неизбежные репродуктивные изменения в женском организме, связанные с возрастом. С точки зрения медицины, это абсолютно нормальный физиологический процесс. Он неизбежен в жизни каждой женщины, но у многих вызывает тревогу и страх.
Что такое климакс
В репродуктивной системе каждой женщины еще до рождения закладывается определенное число фолликулов, в которых вырабатываются половые гормоны (эстроген и прогестерон). Фолликулы начинают расходоваться с момента первой менструации, и с возрастом их запас постепенно уменьшается.
В это время функции яичников начинают постепенно угасать и возникает дефицит эстрогена и прогестерона. Эти гормоны участвуют во многих процессах жизнедеятельности женского организма: регулируют менструальный цикл, отвечают за плотность костей, препятствуют отложению холестерина на сосудистых стенках. В связи со снижением их выработки, детородная функция постепенно угасает.
На этом этапе месячные появляются нерегулярно, становятся скудными и постепенно прекращаются полностью. Для кого-то этот период проходит практически незаметно, но у некоторых женщин он сопровождается значительным ухудшением качества жизни. Признаки климакса, как и время его наступления, для каждой женщины индивидуальны.
Нет времени читать длинные статьи? Подписывайтесь на нас в соцсетях: слушайте фоном видео и читайте короткие заметки о красоте и здоровье.
Мегаптека в соцсетях: ВКонтакте, Telegram, OK, Viber
Как распознать начало климакса
- наследственной предрасположенности;
- общего состояния здоровья;
- количества родов.
- потливость, приливы жара – изменение гормонального фона влияет на процессы терморегуляции, в результате чего могут наблюдаться внезапные приступы жара, которые проходят самостоятельно. Во время приливов появляется краснеют лицо и шея, иногда возникает тошнота;
- нарушения сердечного ритма – учащенное сердцебиение возникает из-за снижения уровня эстрогена, который необходим для нормального поддержания работы сердечно-сосудистой системы (ССС);
- головная боль, головокружение – появляются в результате повышения и понижения артериального давления (АД) и его резких перепадов;
- ухудшение памяти – изменение концентрации гормонов влияет на тонус сосудов и ухудшает мозговое кровообращение, из-за чего возникает забывчивость;
- нестабильность эмоционального фона – снижение гормонального уровня вызывает повышенную раздражительность и плаксивость;
- сухость, жжение во влагалище – снижение концентрации эстрогенов сказывается на выработке вагинальной смазки, интенсивности кровотока в сосудах влагалища, состоянии слизистой. Эти нарушения приводят к появлению болезненных ощущений во время близости;
- повышение ломкости костей — эстрогены влияют на сохранение минералов в костях и, как следствие, на их прочность;
- гирсутизм — появление волос на лице, шее, груди, спине из-за преобладания уровня тестостерона над уровнем эстрогенов;
- снижение тонуса кожи – эстрогены отвечают за эластичность кожных покровов. По мере уменьшения их выработки, появляются морщины, кожа становится сухой, начинает шелушиться.
Также о приближающейся менопаузе свидетельствует изменение менструального цикла.

Как ведут себя месячные перед климаксом
В первую очередь недостаточная выработка яичниками эстрогенов отражается на характере цикла. Многие женщины, у которых наблюдались обильные и затяжные месячные перед климаксом, во время него отмечают резкое сокращение их объема и длительности. Это нормальное явление.
Но здесь важно не перепутать скудные месячные с патологическими выделениями, в которых присутствует кровь. Скудные выделения с кровью могут свидетельствовать о воспалении половых органов, эндокринных патологиях, нарушении обмена веществ. Поэтому при появлении таких выделений нужно посетить гинеколога и, возможно, эндокринолога.
И наоборот: при регулярных скудных и кратковременных менструациях возможно появление затяжных месячных. Такими считаются месячные, которые длятся больше недели. Основная причина их возникновения – изменение гормонального фона, вызванное климаксом.
В некоторых случаях продолжительность менструального цикла изменяется из-за серьезных проблем – миомы матки и полипов эндометрия.
Маточное кровотечение: что делать?
Как показывают исследования, маточное кровотечение – одна из самых частых причин госпитализации женщин. В более молодом возрасте его появление вызывают полипы эндометрия. В старших возрастных группах кровотечения нередко возникают на фоне онкологических заболеваний.
Самостоятельно сложно определить причины обильных выделений. Поводом незамедлительно обратиться к врачу является появление следующих симптомов:
- болевые ощущения в животе и пояснице;
- сгустки в выделениях;
- повышение температуры;
- боль при мочеиспускании;
- тошнота, рвота.
При таких признаках нужно немедленно обратиться за помощью. Большая потеря крови представляет опасность для жизни.
Почему климакс – не приговор
В некоторых случаях климакс может ухудшить качество жизни женщины: она становится нервозной, у нее нарушается сон и пропадает либидо. Уменьшить его неприятные симптомы можно при помощи заместительной гормональной терапии (ЗГТ), которую по показаниям назначает врач-гинеколог, правильного режима труда и отдыха, физической активности.
Как избавиться от приливов при климаксе
В первую очередь рассматривают применение лекарственных гормональных средств. С ними количество приливов значительно сокращается.
При наличии противопоказаний к приему гормональных препаратов женщине предлагают антидепрессанты. Они облегчают симптомы климакса и улучшают сон. Однако в РФ препараты пока не имеют таких показаний.
Врачи советуют также придерживаться общих рекомендаций, которые помогут сократить количество приливов:
- снижение избыточной массы тела и физическая активность
- когнитивно-поведенческая психотерапия
- отказ от курения
Придерживаясь общих рекомендаций и применяя медикаментозную терапию, пациентки облегчают приливы и улучшают качество жизни.

Спазм мышц головы и шеи может возникать у людей самых разных возрастов и рода деятельности. Не всегда спазмы мышц этой области связаны с повышенной физической нагрузкой, неправильным положением тела. Часто спазмы возникают на фоне недостатка жидкости в организме, развития различных заболеваний, нехватки микроэлементов и витаминов. Спазмы могут быть реакцией на стресс, переутомление, длительное нахождение в сидячем или лежачем положении.
Статистика неумолима – не менее трети жителей разных стран сталкиваются с головной болью напряжения (ГБН), возникающей из-за спазмов. В большинстве своем от этого недуга страдают мужчины и женщины в возрасте 25-40 лет.

Главный врач клиники
О спазмах мышцах головы пишу с особым удовольствием и знанием темы — я невролог. Поэтому вопросы, связанные с головной болью напряжения, мышечно-тоническими изменениями и миофасциальным синдромом, а также их связь с напряжением и болью в шее, шейно-воротниковой области, плечевой зоне, а ещё и с эмоциональной сферой нашего организма, знаю глубоко. В эстетической медицине принято исследовать и снимать напряжение в височных и жевательных мышцах в большей степени с целью убрать визуальную гипертрофию этих мышц для получения более гармоничного, сбалансированного геометрически лица. У нас в клинике эта задача решается инъекциями препарата Диспорт.
Что такое мышечный спазм, его виды и причины
Мышечные спазмы – это непроизвольные сокращения мышечной ткани. В отличие от естественных сокращений (например, в процессе переваривания пищи, при занятиях спортом, глотании воды), спазмы возникают без какой-либо внешней или внутренней причины, в отсутствие желания человека и непредсказуемо.
Как правило, мышечные спазмы в области головы затрагивают область висков, лба, затылка. Непроизвольные сокращения жевательных мышц могут возникнуть вследствие употребления стимулирующих веществ (кофеина, таурина, наркотических средств) или по внутренним физиологическим причинам. Во втором случае речь идет о:
- тризме – спазме, провоцирующем плотное сжатие челюстей;
- бруксизме – непроизвольных мышечных сокращениях, возникающих преимущественно во время сна, в ночное время, и сопровождающихся скрежетом верхнего ряда зубов и нижний.
Спазмы мышц в области шейного отдела позвоночника могут быть как односторонними, так и двусторонними. Часто они связаны с защемлением нервов или патологиями позвоночника (например, грыжей).
Читайте также:

