Как рассасывается гематома после родов
Обновлено: 03.05.2024
Внутричерепное кровоизлияние у новорожденного - диагностика, лечение
Данная статья и последующие ближайшие посвящены процессам от начала родов, включая сопутствующие патологические отклонения, до завершения неонатального периода, условно ограниченного первыми 28 днями после рождения. Основная часть неврологических проблем этого периода приходится на первые 10 дней после рождения. В неврологии перинатального периода доминируют внутричерепные кровоизлияния и гипоксически-ишемические поражения ЦНС, однако они не исчерпывают весь спектр возможных неврологических проблем, поэтому не следует упускать из виду возможность присутствия и других важных нарушений, такие как метаболические или нервно-мышечные заболевания.
Пре- и перинатальный периоды в настоящее время все чаще рассматриваются как единое целое, а не два отдельных периода. В определении многих перинатальных нарушений немаловажную роль, безусловно, играют пренатальные факторы: задержка внутриутробного развития, пренатальная гипоксия любого рода, пренатальное воспаление и преждевременные роды. Не менее важна реакция ЦНС на стресс в процессе родов и адаптацию к внеутробным условиям.
Кровоизлияние и гипоксия-ишемия, два основных патологических состояния перинатального периода, не могут считаться совершенно изолированными явлениями. Нередко они сосуществуют, имея отчасти общие причины и провоцирующие факторы. Впрочем, определенные процессы, допустим, механическая травма или коагулопатии, иногда провоцируют кровоизлияние без гипоксии, кроме того, разница патологии и механизмов достаточна для отдельного объяснения.
Эпидемиология внутричерепных кровоизлияний значительно изменилась за последние три десятилетия. В результате прогресса акушерской практики значительно снизилась частота посттравматических кровоизлияний, главным образом субдуральных. В то же время относительная частота внутрижелудочковых кровоизлияний (ВЖК) увеличилась, потому что эта патология характерна для недоношенных, а в еще большей степени для очень незрелых новорожденных, ранее не выживавших. За последнее десятилетие отмечается заметное снижение количества ВЖК у недоношенных новорожденных, что в значительной степени связано с улучшением акушерского ухода, учащением использования стероидов в антенатальном периоде, а также лучшим неонатальным уходом с доступностью искусственного сурфактанта и совершенствованием стратегий поддержки дыхательной функции.
Современные методы визуализации, ультрасонография и МРТ, обеспечивают возможность диагностики ВЖК и субарахноидальных кровоизлияний in vivo с недоступной ранее точностью. Без этих исследований многие кровоизлияния такого рода не были бы выявлены.
Выделяют две основные группы неонатальных внутричерепных кровоизлияний. Субдуральные кровоизлияния в основном имеют травматическое происхождение и возникают у доношенных новорожденных часто с большой массой при рождении (Welch и Strand, 1986). Towner et al. (1999) изучали влияние родоразрешения у первородящих на неонатальное внутричерепное повреждение. Они обнаружили, что по сравнению с родившимися естественным путем частота внутричерепных кровоизлияний у младенцев выше после родов с использованием вакуум-экстрактора, щипцов или после кесарева сечения. При этом показатель после планового кесарева сечения не повышался, подтверждая, что основным фактором риска кровоизлияний являются патологические роды. Внутрипаренхиматозные кровоизлияния также могут быть травматическими у той же категории детей (Pierre-Kahn et al., 1986). Аналогичные кровоизлияния выявлялись и при антенатальном скрининге, в некоторых случаях в связи с аутоиммунной тромбоцитопенией. Sandberg et al. (2001) описали 11 случаев спонтанных паренхиматозных кровоизлияний.
В восьми случаях потребовалась хирургическая декомпрессия, а в четырех из 11 развился двигательный дефицит. ВЖК преобладает среди недоношенных детей (Volpe, 2008). Другие типы кровоизлияний, например субарахноидальные, часто сопровождают ВЖК, но нередко остаются недиагностированными, если обследование ограничивается ультрасонографическим исследованием. Паренхиматозные гематомы, особенно в области зрительного бугра, могут возникать в результате синус-тромбоза в сочетании с ВЖК (Wu et al, 2003).
Внутричерепные кровоизлияния, не связанные с внутрижелудочковым кровоизлиянием (ВЖК):
1. Субдуральное кровоизлияние. Субдуральные кровоизлияния могут возникать в результате разрыва твердой мозговой оболочки с повреждением синусов или вены Галена, или мелких приводящих вен; затылочного остеодиастаза с разрывом поперечного синуса или мозжечковых вен; разрыва серпа с распространением на нижний сагиттальный синус; или повреждения мостовых вен между полушариями мозга и нижним сагиттальным синусом или между по-перечным/сигмовидным синусом и основанием мозга (Govaert, 1993; Volpe, 2001). В первых двух ситуациях гематома возникает в задней черепной ямке, тогда как в других случаях расположение супратенториальное, близко к поверхности полушарий при повреждении мостовых вен, к межполушарной борозде при разрывах серпа и на основании мозга при разрыве вен, впадающих в латеральный синус.
Клинические проявления разнообразны и зависят от локализации и остроты кровотечения. При острых кровоизлияниях в заднюю черепную ямку возможно массивное кровотечение с компрессией жизненно важных структур ствола мозга, проявляющейся ступором или комой, ригидностью мышц шеи, опистотонусом, девиацией глаз, брадикардией и кратковременным апноэ. Судороги развиваются в 36% случаев (Govaert, 1993). Возможно напряжение родничка, генерализованная гипотония или гипертония, косоглазие, парез лицевого нерва, анизокория. Из 90 новорожденных, обследованных Govaert (1993), летальный исход наступил у 15 неоперированных и трех прооперированных младенцев. Среди последствий отмечают гидроцефалию, но затруднение оттока может быть временным и купируется с помощью введения подкожного резервуара в боковой желудочек.
В подострых случаях начало неврологических симптомов может быть отсрочено на 12 часов или более. Диагноз может подтверждаться возбудимостью, ступором, выбуханием родничка и дыхательными расстройствами (Menezes et al., 1983, Fenichel et al., 1984). Достаточно большие скопления можно выявить при ультразвуковом исследовании. При КТ, а особенно МРТ, определяют размер и точную локализацию гематомы (Menezes et al., 1983, Govaert, 1993, Sandberg et al., 2001). Хирургическое лечение эффективно, но могут развиться спайки, которые приводят к гидроцефалии с неизбежной установкой шунта. Vinchon et al. (2005) с помощью чрескожной тонкоигольной аспирации уменьшили объем субдуральной гематомы в пяти из семи случаев, требовавших хирургической декомпрессии.
Супратенториальная гематома по выпуклой верхнелатеральной поверхности полушарий, как правило, проявляется не сразу. В типичных случаях на 2-3 сутки жизни возникают фокальные эпилептические припадки и/или асимметрия мышечного тонуса (Deonna и Oberson, 1974, Sandberg, 2001). Характерно развитие паралича III пары черепных нервов, проявляющегося в виде расширенного нереагирующего зрачка на стороне поражения. Небольшие субдуральные гематомы по верхнелатеральной поверхности мозга могут давать только минимальные клинические проявления (Whitby et al, 2004).
В случаях субдурального кровоизлияния цереброспинальная жидкость (ЦСЖ) обычно становится кровянистой. С учетом доступных в настоящее время различных методов визуализации люмбальные пункции для диагностики внутримозговых кровоизлияний более не рекомендуются.
Базальные субдуральные гематомы, возникающие в результате латерального тенториального повреждения, приводят к скоплению крови под височной и/или затылочной долями. Govaert (1993) изучил 21 подтвержденный КТ случай полушарных гематом с аналогичным механизмом возникновения. Такие случаи иногда связаны с артериальными инсультами из-за компрессии средней мозговой артерии (Govaert et al., 1992b). Сходные наблюдения отмечены при вовлечении задней мозговой артерии (Deonna и Prod’hom, 1980).
2. Внутримозжечковое кровоизлияние. Внутримозжечковое кровоизлияние имеет много общих признаков с субдуральной гематомой задней черепной ямки. Однако механизм иной, более вероятно связанный с гипоксией и ишемией, чем с механической травмой, хотя кровоизлияние возможно и при затылочном остеодиастазе или травматическом повреждении мозжечка (Welch и Strand, 1986, De Campo, 1989). Часто ассоциируется с ВЖК. Внутримозжечковое кровоизлияние распространено среди недоношенных новорожденных с низкой массой тела, и в настоящее время все чаще распознается при рутинных МРТ у всех недоношенных младенцев с очень низкой массой тела в некоторых отделениях интенсивной терапии (Merrill et al., 1998, Limperopoulos et al, 2005). У двадцати пяти из 35 новорожденных в исследовании Limperopoulos имелись односторонние полушарные кровоизлияния. Они могут возникать в результате прорыва ВЖК в четвертый желудочек или проникновения крови из субарахноидального пространства в паренхиму мозжечка, кроме этого, проявляться в виде первичной внутримозжечковой гематомы или геморрагического инфаркта (Takashima и Becker, 1989).
Одна из прежних гипотез рассматривала роль фиксаторов дыхательных масок, однако она оказалась малоубедительной, потому что заболевание встречалось и в ситуациях, когда маска не применялась (Paneth et al., 1994). Эта разновидность кровоизлияний наиболее распространена среди очень незрелых недоношенных новорожденных с гестационным возрастом до 27 недель (Limperopoulos et al., 2005). Неврологические проявления, как правило, затмеваются симптомами и признаками гипоксии-ишемии или респираторного дистресса.

Мозжечковое кровоизлияние у ребенка, родившегося на 29 неделе гестационного возраста, с массой 1500 г.
Смертельный исход в возрасте пяти дней.
Частыми проявлениями являются приступы апноэ, брадикардия и сниженный гематокрит. Диагностика с помощью ультрасонографии возможна при больших размерах гематомы или исследовании с использованием заднебокового сегмента родничка в качестве акустического окна (Merrill et al., 1998). КТ и МРТ более эффективны для определения распространенности поражения. Обструктивная гидроцефалия характерна даже после хирургической эвакуации скоплений и может быть связана с развитием кисты мозжечка, сообщающейся с четвертым желудочком (Huang и Shen, 1991). Клинически в качестве остаточного явления может наблюдаться мозжечковый дефицит (Williamson et al., 1985). В качестве осложнения экстракорпоральной мембранной оксигенации (Bulas et al., 1991) и в некоторых случаях органической ацидурии (Fischer et al., 1981, Dave et al., 1984) наблюдалось мозжечковое кровоизлияние. Недавно были представлены данные о мозжечковой атрофии как о характерном последствии тяжелой недоношенности, которой предшествовало мозжечковое кровоизлияние в неонатальном периоде или повреждение супратенториального белого вещества (Bodensteiner и Johnsen, 2005, Johnsen et al., 2005, Messerschmidt et al., 2005, Srinivasan et al., 2006).
3. Внутрипаренхиматозное кровоизлияние. Внутрипаренхиматозное кровоизлияние фактически всегда сопровождается субарахноидальным кровоизлиянием. В большинстве случаев затрагивается одна доля в результате травмы или геморрагического инфаркта (Pierre-Kahn et al., 1986, Hayashi et al., 1987, Huang и Robertson, 2004). У пяти доношенных новорожденных, обследованных Pierre-Kahn et al. (1986), гематома сообщалась с субдуральным пространством и кровяной сгусток был окружен заметным массивным отеком паренхимы мозга. В качестве основного причинного фактора рассматривались роды в тазовом предлежании и сложные роды в целом, хотя о внутрипаренхиматозных кровоизлияниях сообщалось также в случаях неосложненных вагинальных родов (Sandberg et al., 2001). Дополнительную роль могут сыграть дефекты свертывающей системы, особенно при неонатальной алло- и изоиммун-ной тромбоцитопении (Hanigan et al., 1995, Berkowitz et al., 2006).
Симптоматика напоминает субдуральную гематому (Fenichel et al., 1984, Govaert, 1993) с бессимптомным периодом иногда на протяжении более 24 часов, после которого возникают очаговые признаки и симптомы повышенного внутричерепного давления. Разнообразие очаговых проявлений зависит от пораженной доли головного мозга и может включать судороги, ассиметричный мышечный тонус и глазную симптоматику.
Хирургическое удаление показано при симптомах повышенного внутричерепного давления, сопровождающегося смещением срединных структур, подтвержденным при нейровизуализации. Резидуальная полость в ткани мозга может не проявляться клинически, но может сопровождаться очаговым дефицитом (Pasternak et al., 1980). Сходная картина возможна при геморрагическом инфаркте мозга.
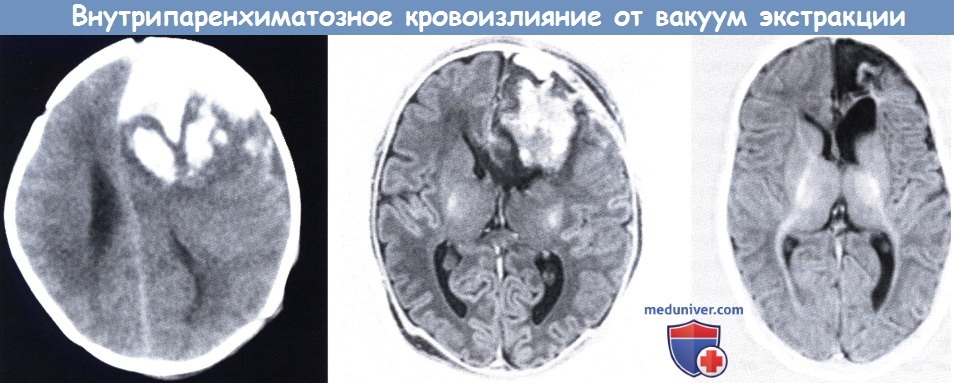
Доношенный новорожденный, с неосложненной вакуум-экстракцией в родах, (слева) КТ, первые сутки,
указывает на внутрипаренхиматозное кровоизлияние и субдуральную гематому со смещением срединных структур, (средний рисунок) МРТ (инверсия-восстановление),
конец первой недели после нейрохирургического вмешательства: все еще присутствуют крупное паренхиматозное кровоизлияние и незначительная асимметрия сигнала в заднем бедре внутренней капсулы (справа).
Повторное МРТ через три месяца указывает на дилатацию ex-vacuo и разрешение кровоизлияния. Имеется слабое замедление миелинизации переднего бедра внутренней капсулы.
Исход в течение 36 месяцев был благоприятным.
4. Кровоизлияние в таламус (зрительный бугор). Таламическое кровоизлияние представляет собой редкую форму неонатального внутримозгового кровоизлияния (Fenichel et al, 1984, Primhak и Smith, 1985, Trounce et al, 1985, Adams et al., 1988b, de Vries et al., 1992b). Кровоизлияние может быть ассоциировано с ВЖК (Roland et al., 1990, Govaert et al., 1992a, Govaert, 1993, Monteiro et al., 2001, Wu et al., 2003) или ограничиваться таламусом и окружающими структурами. Wu et al. (2003) недавно показали, что при сочетаниях таламического кровоизлияния с ВЖК есть основания для подозрения тромбоза венозных синусов. На стороне таламического кровоизлияния возможен некоторый венозный застой в перивентрикулярном белом веществе или даже венозный инфаркт. В настоящее время для подтверждения синус-тромбоза и решения о проведении антикоагулянтной терапии применяется допплеровское УЗИ через передний или задний родничок, а лучше КТ или МР венография. У новорожденных с таламическим кровоизлиянием, как правило, возникают судороги в промежутке между 2 и 14 сутками после нормальных родов.
Глазная симптоматика может включать вертикальный паралич взора вверх, девиацию глаз в сторону поражения, ипсилатеральный саккадический парез и уплощение вызванных зрительных потенциалов, и все они были отнесены к фронто-мезенцефалическому оптическому тракту (Trounce et al., 1985). Несмотря на кажущееся благоприятное течение болезни в раннем периоде новорожденности, Monteiro et al. (2001) сообщали о развитии эпилепсии с непрерывными комплексами «пик—медленная волна» во время сна в результате первичного неонатального таламического кровоизлияния. В литературном обзоре сообщается о возникновении эпилепсии у 13 из 28 новорожденных. Менее благоприятные исходы представлены также Campistol et al. (1994). Необходимо отличать одностороннее кровоизлияние в зрительном бугре от более тяжелого состояния в виде двустороннего вовлечения таламической области и базальных ганглиев у доношенных новорожденных с «практически полной острой асфиксией» (Barkovich, 1992, Rutherford et al., 1995) и, иногда, с геморрагическим характером (Kreusser et al., 1984, Voit et al., 1987).
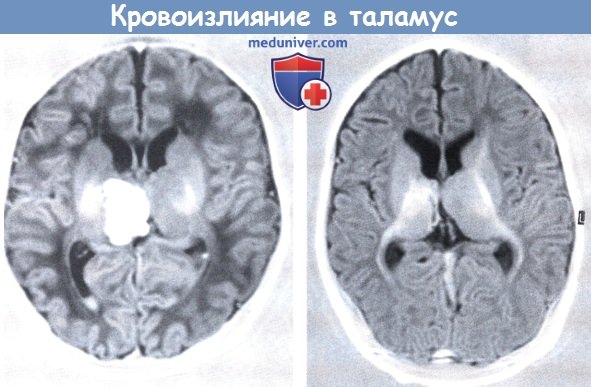
Кровоизлияние в таламус, ассоциированное с синус-тромбозом.
В коронарной проекции в режиме инверсии-восстановления определяется небольшое внутрижелудочковое скопление крови и крупное кровоизлияние в области правого таламуса,
которое почти полностью разрешилось по данным повторной МРТ, выполненной через три месяца.
5. Первичное субарахноидальное кровоизлияние. Кровоизлияние в субарахноидальное пространство, не связанное с распространением крови при внутрижелудочковых, субдуральных или внутрипаренхиматозных кровоизлияниях, представляет собой вполне обычное явление, связанное с обнаружением кровянистого или ксантохромного ликвора при выполнении люмбальной пункции в первые дни после рождения. Значительное субарахноидальное кровоизлияние, также видимое на КТ, распространено в меньшей степени. Escobedo et al. (1975) обнаружили, что только 29% новорожденных с массой
Клинические проявления часто минимальны. В некоторых случаях отмечается раздражительность и судороги, иногда с периодическими приступами апноэ, обычно возникающими на второй день жизни у здоровых в остальных отношениях младенцев. Исход благоприятный, но может развиваться постгеморрагическая вентрикулярная дилятация. Диагноз с использованием УЗ затруднен, если только исследование не выполняется через заднелатеральный родничок, но лучше применять КТ или МРТ, позволяющие выявить кровь в задней межполушарной щели, в области вены Галена и на намете мозжечка (Govaert etal., 1990, Panethetal., 1994).
Геморрагическая болезнь новорожденных уже давно не выявляется в связи с профилактическим назначением витамина К, однако по-прежнему описывается в странах, где профилактика не стала рутинной, или среди детей со специфическими проблемами, такими как дефицит альфа-1 -антитрипсина, синдром Алажилля и другие проблемы, приводящие к мальабсорбции перорально назначаемых препаратов витамина К (Vorstman et al., 2003, Danielsson et al., 2004, Ijland et al., 2008).
Тяжелые внутричерепные кровоизлияния неонатального периода могут быть вызваны другими расстройствами свертывающей системы крови. Гемофилия может способствовать субдуральному внутрипаренхиматозному, субгалеальному кровоизлиянию или ВЖК (Kletzel et al., 1989, Chalmers, 2004). Тромбоцитопения будет рассмотрена в отдельной статье на сайте.
6. Эпидуральная гематома и редкие типы неонатальных внутричерепных кровоизлияний. Эпидуральная гематома редко встречается у новорожденных, обычно возникая в результате механической травмы во время родов или иногда в послеродовом периоде из-за падения дома или из кувеза (Choux et al., 1975, Gama и Fenichel, 1985, Negishi et al., 1989).
Кефалогематома обычно представляет собой сопутствующее явление и связана с экстрадуральными скоплениями крови из-за переломов костей черепа. Признаки прогрессирующей дисфункции ЦНС обычно отсрочены и могут даже отсутствовать. Ультрасонография не очень эффективна, диагноз чаще устанавливают при помощи КТ или МРТ. Обычно показано хирургическое удаление. Скопления имеют тенденцию к разжижению, благодаря чему быстро появляются участки различной плотности в пределах образования (Aoki, 1990). Консервативная терапия возможна при бессимптомном течении или минимальных проявлениях (Pozzati и Tognetti, 1986).
Другие редкие формы кровоизлияний у новорожденных детей включают субгалеальное кровоизлияние с массивной кровопогерей (Kilani и Wetmore, 2006), и варианты, связанные с сосудистыми мальформациями Ослера-Вебера-Рандю (Morgan et al., 2002) и вены Галена, а также с некоторыми врожденными опухолями.
Ретрохориальная (гравидарная) гематома – это скопление сгустков крови в пространстве между стенкой матки и плодным яйцом, вернее, оболочкой яйца – хорионом, вследствие его отторжения от маточной стенки. Хорион в будущем, после 16-ти недель, преобразуется в плаценту, а значит, он выполняет те же функции, что и последняя. Ретрохориальная гематома возникает в первом триместре беременности.
Как правило, эта патология является следствием угрозы прерывания беременности, но может образовываться в результате разрушений стенок сосудов матки хориональными ворсинками при росте хориона. Получается порочный круг: растущая гематома усугубляет угрозу прерывания беременности, а продолжающаяся угроза стимулирует рост гематомы.
По времени образования выделяют ретрохориальную и ретроплацентарную гематомы, что, в принципе, одно и то же.
По тяжести течения ретрохориальная гематома может быть легкой, средней или тяжелой степени.
Причины
Причины образования ретрохориальной гематомы схожи с факторами, вызывающими угрозу прерывания беременности:
- механическое воздействие на матку (травмы, ушибы);
- гормональные нарушения (недостаток прогестерона);
- генетические аномалии плодного яйца (грубые пороки развития);
- стрессы;
- тяжелая физическая нагрузка;
- воспалительные и опухолевые заболевания матки (эндометрит, эндометриоз, миома);
- инфекции, передающиеся половым путем;
- профессиональные вредности (шум, вибрация, излучение);
- ранние и поздние токсикозы;
- резкие скачки артериального давления;
- инфантилизм и аномалии половых органов;
- употребление алкоголя и наркотиков, курение;
- системные заболевания (системная красная волчанка, коллагенозы и прочие);
- хронические соматические заболевания (сахарный диабет, сердечно-сосудистая патология и другие);
- заболевания свертывающей системы крови;
- нарушенная экология.
Также к ним относят заболевания, связанные с патологией сосудов, в том числе и сосудов матки.
Симптомы ретрохориальной гематомы
Как правило, данное заболевание является случайной находкой во время прохождения планового УЗИ. Жалоб женщина не предъявляет и чувствует себя удовлетворительно. Но иногда ретрохориальную гематому сопровождают признаки угрозы прерывания беременности.
Как выходит гематома
Основным проявлением являются темно-красные или коричневатые кровянистые выделения из половых путей. Интенсивность их незначительна (от мажущих до умеренных) и зависит от размеров гематомы и срока беременности.
Темно-красные выделения при ретрохориальной гематоме, подтвержденной УЗИ, являются, скорее, благоприятным, нежели опасным признаком. Они свидетельствуют об опорожнении ретрохориальной гематомы.
Опасные выделения при гематоме
Появление ярко-красных выделений считается неблагоприятным симптомом, особенно в совокупности с болями внизу живота. Это говорит либо о нарастании размеров гематомы и усилении угрозы прерывания, либо о том, что гематома свежая, только что образовавшаяся, и она требует немедленного лечения.
Кроме того, женщину беспокоят боли ноющего или тянущего характера, которые локализуются внизу живота или в области поясницы. Обычно болевые ощущения постоянные, но могут возникать и периодически, усиливаясь после физических нагрузок и прочих факторов.
В некоторых случаях ретрохориальная гематома протекает вообще безо всяких кровянистых выделений, и ее наличие устанавливают уже после родов, обнаруживая на плаценте старый участок кровоизлияния.
Рассасывание гематомы длится от 2-х до 4-5-ти недель.
Диагностика
Основным диагностическим методом ретрохориальной гематомы является УЗИ матки и плодного яйца.
При проведении этой процедуры обнаруживаются следующие признаки:
- локальное утолщение маточной стенки, что свидетельствует о повышении маточного тонуса (возможен кратковременный гипертонус при проведении УЗИ с вагинальным датчиком, в таком случае необходимо повторить УЗИ трансабдоминальным датчиком, то есть через переднюю брюшную стенку. Сохраняющийся мышечный тонус свидетельствует об угрозе прерывания беременности);
- изменение формы плодного яйца вследствие давления на него утолщенного участка миометрия (плодное яйцо приобретает ладьевидную или каплевидную форму);
- обнаружение ретрохориальной гематомы, уточнение ее размеров, места локализации и увеличения или уменьшения при повторном обследовании.
Кроме того, необходимы следующие лабораторные анализы:
- общие анализы крови и мочи; (тромбоциты, время кровотечения, фибриноген, протромбин и прочие факторы); на флору;
- биохимический анализ крови;
- обследование на заболевания, передающиеся половым путем;
- исследование гормонов (по показаниям); и доплерометрия плода на поздних сроках беременности.
Лечение ретрохориальной гематомы
Лечение женщин с ретрохориальной гематомой ведет акушер-гинеколог.
В первую очередь, для расслабления мышечного тонуса матки и купирования признаков угрозы прерывания беременности, назначается постельный режим, с приподнятыми ногами, что позволяет нормализовать кровообращение в матке и опорожнить гематому при условии ее локализации в дне матки.
- половая жизнь;
- подъем тяжестей;
- физическая нагрузка.
С этой и не только целью врач предложит пациентке госпитализацию.
Беременной женщине рекомендуется скорректировать диету: исключить продукты, вызывающие газообразование (бобовые, капусту), закрепляющие стул или усиливающие перистальтику кишечника (шоколад, кофе, грубая клетчатка). Переполненный газами кишечник давит на беременную матку и усугубляет угрозу прерывания, увеличивая размеры гематомы.
Обязательно соблюдать психоэмоциональный покой, для этого назначаются седативные средства:
- настойка пустырника, валерианы или пиона;
- новопассит.
Для расслабления маточного тонуса, применяются спазмолитики:
На ранних сроках врач прописывает гормональные препараты и индивидуально (!) подбирает необходимую дозировку и сроки приема:
Для улучшения маточно-плацентарного кровотока назначают:
- витамин Е;
- фолиевую кислоту;
- курантил, актовегин (строго по назначению врача);
С целью остановки или профилактики кровотечения в месте локализации гематомы применяются кровоостанавливающие средства:
Последствия и прогноз
Ретрохориальная гематома в большинстве случаев не представляет дальнейшей угрозы для течения беременности, которая завершается благополучно, через естественные родовые пути.
Неблагоприятным прогностическим признаком являются размеры гематомы около 60см 3 , или если площадь гематомы составляет 40% и более от размеров плодного яйца.
Возможные последствия (в порядке уменьшения вероятности):
- самопроизвольный аборт; (несостоявшийся выкидыш);
- хроническая внутриутробная гипоксия плода;
- задержка внутриутробного развития плода.
Некоторые исследования при беременности
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Гематомы родовых путей. Выворот матки как причина кровотечения.
Повреждение тканей родовых путей с образованием гематомы может возникать в любом месте, от вульвы до верхних отделов влагалища. Хотя гематомы чаще возникают в области наружных половых органов и нижней части влагалища, гематомы менее доступной верхней части влагалища протекают тяжелее. Гематома может формироваться в области эпизиотомной раны или травмы промежности.
Возможно возникновение гематомы и без повреждения слизистой оболочки влагалища, когда подслизистый слой травмируется предлежащей частью плода или щипцами без нарушения целостности слизистой.
Гематома наружных половых органов или влагалища характеризуется выраженным болевым синдромом с наличием или отсутствием симптомов шока. Гематому до 5 см в диаметре и без тенденции к увеличению можно вести выжидательно, повторно определяя ее величину и контролируя жизненные показатели и диурез пациентки. Можно местно прикладывать пузырь со льдом.
Если диаметр гематомы превышает 5 см или она увеличивается, — требуется хирургическое вмешательство. Если гематома образовалась в месте ушитой эпизиотомной раны, — необходимо распустить швы, обнаружить и лигировать источник кровотечения, затем наложить швы повторно. Гематому любой другой локализации следует вскрыть, дренировать, по возможности обнаружить источник кровотечения, наложить на него гемостатические швы. Для предупреждения повторного скопления крови в ложе гематомы можно установить дренаж и затампонировать влагалище.

Фактически любая врожденная или приобретенная патология свертывания крови может привести к послеродовому кровотечению. Отслойка плаценты, эмболия околоплодными водами, тяжелая преэклампсия являются акушерскими состояниями, ведущими к развитию диссеминированного внутрисосудистого свертывания крови (ДВС). Целью терапии коагулопатии является коррекция дефекта коагуляции. При обследовании пациентки с послеродовым кровотечением необходимо обращать внимание на свертываемость крови, вытекающей из половых путей.
Следует помнить, что массивное кровотечение само может стать причиной коагулопатии.
Эмболия околоплодными водами — это редкое, внезапное и часто смертельное акушерское осложнение, вызванное попаданием околоплодных вод в сосудистое русло. Заболевание приводит к тяжелому кардиореспираторному коллапсу и, как правило, к коагулопатии. Лечение направлено на поддержание функции сердечно-сосудистой и свертывающей систем.
Выворот матки — редкое осложнение, когда матка буквально выворачивается наружу своей внутренней поверхностью. При этом дно матки выходит через шейку во влагалище или даже наружу, за пределы вульвы. Кровотечение в данном случае отличается обильностью и внезапностью. Лечения заключается во вправлении матки, для чего ее следует предварительно расслабить, используя общее обезболивание (например, галотаном) или другие препараты с утерорелаксирующими свойствами (например, тербуталин). Если выполнить вправление матки не удается, требуется хирургическое вмешательство с возможным удалением матки.
После обнаружения избыточной кровопотери следует быстро оценить ситуацию. Поскольку чаще всего причиной послеродового кровотечения является атония матки, необходимо срочно определить ее состояние. Для этого проводится трансабдоминальная пальпация (обнаружение мягкой, дряблой, атоничной матки). При атонии матки следует увеличить скорость инфузии окситоцина, а затем, если кровотечение продолжается, дополнительно ввести метергин или простагландины.
Для правильной оценки ситуации следует ответить на ряд вопросов:
• Родился ли послед самостоятельно и целиком?
• Применялись ли во время родов щипцы или другие инструменты?
• Каковы размеры ребенка и не были ли роды трудными или стремительными?
• Производился ли осмотр влагалища и шейки матки для обнаружения разрывов?
• Сворачивается ли выделяющаяся из влагалища кровь? При окончательном установлении диагноза послеродового кровотечения начинают проводить комплекс мероприятий, как при кровотечении любой этиологии. Для этого необходимо: установить большой катетер в одной из центральных вен; начать инфузию кристаллоидных растворов; произвести определение групповой принадлежности и совместимости донорской крови или ее компонентов и произвести трансфузию (по показаниям); периодически определять показатели коагулограммы и гематокрита; контролировать диурез.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
а) Терминология:
1. Сокращения:
• Ретрохориальная гематома (РХГ)
2. Синонимы:
• Субхориальная гематома
3. Определения:
• Гематома в субхориальном пространстве, прилегающая к плодному яйцу
• Кровотечение из ветвистого хориона в более поздние сроки в I триместре
б) Лучевая диагностика:
1. Общие сведения:
• Самый четкий диагностический критерий:
о Серповидное скопление жидкости между плодным яйцом и стенкой матки
(Слева) Курсоры установлены для измерения обширной, похожей на объемное образование, округлой РХГ. РХГ в данном случае напоминает миому во время беременности, однако в пользу диагноза гематомы свидетельствуют клинические проявления и отсутствие внутреннего кровотока.
(Справа) При контрольном исследовании через несколько недель субхориальная гематома повторяет контур матки. Она уменьшилась, приобрела форму линзы, стала практически анэхогенной. (Слева) При УЗИ в поперечной плоскости видна гиперэхогенная, недавно возникшая РХГ, напоминающая объемное образование. Плодное яйцо сдавлено гематомой. Во время данного исследования эмбрион был, жив, беременность закончилась рождением здорового ребенка. Округлая гиперэхогенная РХГ представляет собой сгусток крови, который впоследствии сжался и растворился.
(Справа) При ЦДК видна обширная бессосудистая гематома окружающая плодное яйцо. В месте прикрепления видны мелкие сосуды хориона. Удивительно, но эта беременность также закончилась рождением здорового ребенка. (Слева) Данное маленькое плодное яйцо деформировано гипоэхогенной и гиперэхогенной гематомами, вероятно, возникшими в разное время. Внутренняя анатомия плодного яйца нарушена, имеется тонкая гиперэхогенная линия, возможно, соответствующая пустому амниону. Эта беременность закончилась выкидышем.
(Справа) При ТВУЗИ в сагиттальной плоскости видна РХГ, уходящая в слегка расширенный цервикальный канал. Плодное яйцо деформировано и не содержит ни эмбриона, ни желточного мешка. Через несколько часов у пациентки произошел самопроизвольный выкидыш.
2. УЗИ при ретрохориальной гематоме (РХГ):
• Проявления РХГ зависят от давности кровотечения:
о Недавно возникшая гематома гиперэхогенна:
- Имеет такую же эхогенность, как плодное яйцо или ветвистый хорион
о Со временем гематома становится гипоэхогенной/ан-эхогенной:
Скопление жидкости со сложной структурой
Фибрин образует нити, похожие на перегородки
о Большинство РХГ рассасываются, а беременность заканчивается рождением здорового ребенка
• Форма различна:
о Округлая, напоминает объемное образование
о Криволинейная/имеющая форму линзы, повторяющая контур матки
• Признаки, связанные с неблагоприятным прогнозом:
о Обширная гематома:
- >50% окружности плодного яйца, объем >30 см 3
- Деформированное плодное яйцо, нарушение его внутренней анатомии
о Брадикардия: ЧСС эмбриона о Расширение цервикального канала → самопроизвольный выкидыш
• ЦДК может помочь визуализировать РХГ отдельно от плодного яйца
в) Дифференциальная диагностика ретрохориальной гематомы (РХГ):
1. Беременность двойней:
• Второе плодное яйцо может напоминать РХГ
• Показано динамическое наблюдение с целью визуализации в плодном яйце развивающегося желточного мешка/эмбриона
2. Ложное плодное яйцо:
• В настоящее время не рекомендуется использовать этот термин из-за его неточности и некорректности
• Представляет собой кровь, скопившуюся в центре полости матки
• Поищите объемное образование в придатках и гиперэхогенную жидкость в позадиматочном пространстве
3. Хориоамниотическая сепарация:
• Амнион визуализируется отдельно от стенки матки
• Край плаценты остается прикрепленным
(Слева) В данном случае атипичная субхориальная гематома располагается в предплацентарном субхориальном пространстве, около места прикрепления пуповины, имеет границу жидкость-жидкость, разделяющую компоненты гематомы различной плотности. По данным энергетической допплерографии кровоток в гематоме отсутствует. Место прикрепления плаценты к матке без патологических изменений. Гематома имела бессимптомное течение.
(Справа) При ЦДК у другой пациентки с обширной РХГ установлено отсутствие кровотока в гематоме. ЦДК и энергетическая допплерография помогают отличить гематому от плаценты и миометрия. (Слева) При ТАУЗИ в полости матки визуализируются два скопления жидкости, напоминающих по виду беременность двойней. Нижнее заднее скопление представляет собой РХГ.
(Справа) РХГ напоминает деформированное плодное яйцо дихориальной двойни с желточным мешком. При контрольном исследовании РХГ стала практически анэхогенной и приобрела форму линзы. РХГ может напоминать беременность двойней и наоборот. (Слева) В этом случае на фоне беременности дихориальной двойней видна организующаяся гематома, расположенная вдоль задней стенки матки, между двумя плодными яйцами.
(Справа) Позднее у этой же пациентки между оболочками, разделяющими дихориальную диамниотическую двойню, наблюдалось скопление анэхогенной жидкости В Возможно, жидкость представляла собой анэхогенные компоненты крови из застарелой РХГ, которая образовалась на более ранних сроках беременности.
г) Патологоанатомические особенности:
1. Общие сведения:
• Этиология:
о Кровотечение из участка имплантации ткани трофобласта
2. Стадирование, градация и классификация ретрохориальной гематомы (РХГ):
• Сравнение размеров РХГ и плодного яйца:
о Маленькая РХГ охватывает о Средняя РХГ охватывает 20-50% окружности плодного яйца
о Обширная РХГ охватывает >50% окружности плодного яйца
• Оценка объема РХГ (длина х ширина х глубина/2):
о Объем >30 см 3 связан с 50% частотой выкидыша
о Объем >60 см 3 связан с 93% частотой выкидыша
д) Клинические особенности:
1. Клиническая картина:
• Наиболее частые субъективные и объективные симптомы:
о Бессимптомное течение (РХГ как случайная находка)
о Угрожающий выкидыш/самопроизвольный выкидыш
о Оперативное вмешательство в анамнезе (процедура биопсии ворсин хориона)
2. Демографические особенности:
• Эпидемиология:
о РХГ встречается у 2% беременных в I триместре
о РХГ выявляется у 20% пациенток с кровотечением из половых путей
о Частота РХГ при беременностях после экстракорпорального оплодотворения (ЭКО) в 2 раза выше
3. Естественное течение и прогноз:
• Хороший прогноз при наличии живого эмбриона и маленькой РХГ:
о >90% беременностей заканчиваются рождением здорового ребенка
• Сомнительный прогноз при обширной РХГ:
о Частота выкидышей достигает 25% даже при визуализации живого эмбриона
о Отслойка >50% плодного яйца/ветвистого хориона характеризуется наибольшей частотой выкидышей
• Плохой прогноз при наличии сопутствующей брадикардии у эмбриона:
о Частота выкидышей - 80%
• Если шейка матки раскрыта, происходит выкидыш:
о Независимо от наличия РХГ
о Клинический диагноз, но можно увидеть и с помощью УЗИ
• Сопутствующие заболевания матери/плода:
о Отслойка плаценты (↑ риска в 2,6-5,7 раза)
о Преждевременные роды (↑ риска в 1,3 раза)
о Повышенный уровень α-фетопротеина в плазме крови матери
4. Лечение ретрохориальной гематомы:
• Наблюдение и поддержка матери
• Контроль через короткие промежутки времени в случае ранней и обширной РХГ:
о Поиск признаков жизнеспособной беременности
о Эхогенность и размеры гематомы должны ↓
• Контрольные измерения роста плода в случае обширной РХГ:
о ↑ риск плацентарной недостаточности
е) Особенности диагностики. Признаки, учитываемые при интерпретации результатов:
• Наличие живого эмбриона - самый обнадеживающий признак
• Поищите классические признаки жизнеспособной беременности
• Будьте бдительны, беременность двойней напоминает РХГ и наоборот
ж) Список использованной литературы:
1. Asato К et al: Subchorionic hematoma occurs more frequently in in vitro fertilization pregnancy. Eur J Obstet Gynecol Reprod Biol. 181:41-4, 2014
2. Ozkaya E et al: Significance of subchorionic haemorrhage and pregnancy outcome in threatened miscarriage to predict miscarriage, preterm labour and intrauterine growth restriction. J Obstet Gynaecol. 31(3):210-2, 2011
3. Tuuli MG et al: Perinatal outcomes in women with subchorionic hematoma: a systematic review and meta-analysis. Obstet Gynecol. 117(5): 1205-12, 2011
4. Dighe M et al: Sonography in first trimester bleeding. J Clin Ultrasound. 36(6):352-66, 2008
Редактор: Искандер Милевски. Дата обновления публикации: 13.9.2021
Ретрохориальная гематома – это патологическое состояние раннего срока гестации, характеризующееся скоплением крови между внешней оболочкой бластоцисты и эндометрием, отслойкой хориональной пластинки от децидуальной оболочки. Проявляется кровянистыми выделениями из влагалища, схваткообразной болью внизу живота, иногда протекает бессимптомно и обнаруживается случайно во время планового инструментального исследования. Диагностируется на основании анализа жалоб беременной, результатов клинического осмотра и ультрасонографии. Лечение консервативное – покой, лекарственные препараты.
МКБ-10
Общие сведения
Ретрохориальная гематома – скопление крови в ретрохориальном пространстве, сопровождающееся частичным отторжением плодного яйца. Если ранее гематому считали предиктором грядущей плацентарной недостаточности, в современном акушерстве нарастает тенденция относить её к первичному проявлению данной патологии. Кровоизлияние возникает в первом триместре беременности на пятой-одиннадцатой неделе. Частота встречаемости составляет 1,3-3%, с гематомой связано 18% случаев кровотечения на ранних сроках гестации. Субхориальные гематомы даже при адекватном лечении нередко приводят к спонтанному аборту, а при прогрессировании беременности значительно повышают вероятность развития акушерских и перинатальных осложнений.

Причины
Причины возникновения ретрохориальных гематом до настоящего времени точно не изучены. Кровоизлияние между оболочками является следствием поверхностной инвазии трофобласта. Такое состояние чаще всего обусловлено неадекватной готовностью к имплантации эндометрия и бластоцисты ввиду изменения количества и качества гормонов, продуцируемых яичниками, поражения рецепторного аппарата эндометрия и нарушения иммунной регуляции.
Считается, что ведущим этиологическим фактором является недостаточность лютеиновой фазы и связанный со сниженной продукцией прогестерона иммунный конфликт матери и эмбриона. Это объясняет наибольшую частоту встречаемости патологии при беременностях, развившихся после овариальной стимуляции (при экстракорпоральном оплодотворении, у женщин с гиперандрогенией), сопровождающихся недостаточностью жёлтого тела. К другим причинам формирования ретрохориальных гематом относятся:
- Инфекции. Возникновение внутриматочной гематомы на раннем сроке нередко связано с хроническим аутоиммунным эндометритом, пусковым фактором которого становится инфекция. Вероятность ретрохориальных кровоизлияний увеличивается при бактериальном вагинозе, являющемся источником неспецифической инфекции, и вирусном поражении. Контаминация вирусом (герпеса, Коксаки, прочих энтеровирусов, цитомегаловируса) клеток цитотрофобласта делает их мишенью иммунной атаки организма.
- Акушерский анамнез. У женщин, ранее перенёсших операцию кесарева сечения, иные хирургические вмешательства на матке или неоднократные выскабливания эндометрия, риск повышен ввиду возможного попадания инфекционного агента в полость матки и структурных повреждений, вследствие которых нарушается процесс формирования эндометрия, уменьшается количество прогестиновых рецепторов, что негативно влияет на модуляцию клеточного иммунного ответа. В группе риска также находятся пациентки с привычным невынашиванием беременности.
- Другие маточные факторы. К неполноценной предгравидарной трансформации эпителия могут приводить аномалии развития матки. Вероятность возникновения патологии увеличивается при миомах (преимущественно – субмукозных узлах).
- Гемодинамические и гемореологические нарушения. Факторами риска являются артериальная гипертензия у матери, врождённые нарушения свёртывания крови, проявляющиеся тромбофилией, хронический ДВС-синдром. Эти патологические изменения потенцируют снижение продукции гормонов и синтеза иных белков формирующейся плацентой.
- Специфические иммунные состояния. Отмечается преобладание клеточного (Th-1 типа) иммунного ответа, маркёрами которого могут быть псориаз, контактный дерматит, органоспецифические иммунные поражения и привычное невынашивание. Одной из причин развития гематомы с отслойкой хориона считается близкая гистологическая совместимость супругов.
На вероятность возникновения патологии влияют соматические заболевания (сахарный диабет, болезни щитовидной железы и печени), бытовые и производственные факторы (загрязнение атмосферы, воздействие низких или высоких температур, сильного шума, пониженное или несбалансированное питание, гиповитаминозы), возраст матери (менее восемнадцати, более тридцати лет), хорионбиопсия, травмы. Чаще повреждение сосудов провоцирует тупая травма живота, длительное воздействие вибрации.
Патогенез
Патогенез ретрохориальной гематомы до сих пор неизвестен. Если ранее считалось, что гематома является следствием отслойки яйца и ампутации сосудов, в настоящее время понятие причинно-следственной связи радикально изменилось. Предполагается, что патология связана с неполноценностью гестационной перестройки спиральных артерий матки, вследствие которой в межворсинчатом пространстве устанавливается ранний постоянный кровоток.
Во время первой волны (на пятой-седьмой неделе гестации) инвазии цитотрофобласт внедряется в спиральные артерии эндометрия, процесс сопровождается секрецией ферментов, разрушающих соединительнотканные и мышечные структуры стенок сосудов с их последующим замещением фибриноидной массой. В результате диаметр артерий значительно увеличивается, способность к сокращению утрачивается, в их устьях четырёхкратно снижается давление крови. Эти изменения необходимы для нормального плацентогенеза, поддержания полноценного жизнеобеспечения плода. Цитотрофобласт образует внутреннюю выстилку артерий, полностью перекрывая просвет 20-50% сосудов и не допуская контакта межворсинчатого пространства с материнской кровью на первом этапе формирования плаценты.
При неполной перестройке артерий мышечно-эластиновые волокна стенок замещаются фибрином лишь частично, давление в них повышено, цитотрофобластические «пробки», перекрывающие сосуды, неполноценны, в результате чего маточно-плацентарный кровоток начинается преждевременно. Ввиду слабой васкуляризации ворсины хориона в этот период не готовы к приёму артериальной крови, богатой кислородом и свободными радикалами, чем обусловлено их повреждение и образование гематомы, отслаивающей хориальную пластинку.
При поступлении небольшого объёма крови, слабом поражении ткани гематома со временем разрешается, продолжается развитие плаценты и эмбриона. Нарастание кровотечения из спиральных артерий приводит к росту образования, дальнейшей отслойке хориона, значительному повреждению синцитиотрофобласта вследствие оксидативного стресса, гибели эмбриона, самопроизвольному аборту.
Классификация
С учетом размеров, определенных в ходе ультразвукового исследования, гематомы классифицируют как маленькие (занимающие до 20% маточной площади плодного яйца), средние (20-50%), крупные (свыше 50%). По расположению выделяют корпоральные (находящиеся в области стенок, дна матки) и супрацервикальные (над внутренним зевом матки) образования. Мелкие, а также супрацервикальные гематомы имеют более благоприятный исход – маленький объём не влечёт масштабной отслойки, а расположение вблизи с цервикальным каналом способствует быстрому опорожнению и регрессу. Ранние кровоизлияния формируются на 5-7 неделе гестации, поздние – на восьмой-одиннадцатой. Гематомы также различают по стадиям развития:
- Неорганизованные. «Свежие» гематомы, возникшие сразу после кровоизлияния, представляют собой полость, заполненную жидкой кровью. Через 12 часов после кровотечения начинается процесс организации, сопровождающийся образованием и оседанием сгустков. В случае продолжения кровотечения, отсутствия оттока содержимого гематома увеличивается в размерах, отделяя плодное яйцо от матки.
- Организованные. Организация гематомы свидетельствует о прекращении кровотечения. Организованная гематома состоит из соединительной ткани и постепенно уменьшается. Полное исчезновение у 70% беременных наблюдается через 1-2 месяца, у 30% гематомы могут сохраняться до родов.
Симптомы ретрохориальной гематомы
Патология в 16-30% случаев протекает бессимптомно. У остальных больных наблюдаются мажущие кровянистые выделения из половых путей, отделение кровяных сгустков или кровотечение. Скудные коричнево-бежевые выделения свидетельствуют об организации гематомы. Частым симптомом считаются схваткообразные боли внизу живота. Болевым синдромом обычно сопровождается корпоральные гематомы, кровянистыми выделениями – супрацервикальные. Общее самочувствие остаётся без изменений. Выделение алой свежей крови из влагалища, усиление боли и ухудшение самочувствия нередко являются признаками начинающегося аборта – состояния, требующего срочной госпитализации.
Осложнения
Наиболее неблагоприятными исходами патологии являются спонтанный аборт (в 9-18% случаев) и замершая беременность (1-2%). Гематома, особенно крупная, сопровождающаяся кровянистыми выделениями, нередко становится предвестником будущих осложнений. Ретрохориальная гематома повышает риск преждевременных родов в 3,5 раза на 22-27 неделе гестации и в два раза после 28 недели. Вероятность отслойки плаценты увеличивается в 2-2,5 раза, преэклампсии – в 4. Также существуют риски для плода – у младенцев матерей, перенёсших гематому в начале беременности, в 2,6 раза чаще наблюдается задержка внутриутробного развития, дистресс-синдром.
Диагностика
Диагностические мероприятия проводятся акушером-гинекологом. Внутриматочная гематома дифференцируется с угрозой выкидыша, вызванной другими причинами, внематочной беременностью, пузырным заносом, опухолями шейки и тела матки. Важным этапом является выяснение причины развития патологии. Диагноз устанавливается на основании данных следующих исследований:
- Клинический осмотр. По результатам опроса больной и общего осмотра врач диагностирует беременность (если пациентка ранее не была поставлена на учёт), а по субъективным признакам может заподозрить гематому. При гинекологическом исследовании по состоянию шейки матки и интенсивности кровотечения (если таковое имеет место) устанавливается стадия возможного аборта.
- Ультрасонография. Гематома определяется в ходе УЗИ матки как серповидное гипо- или анэхогенное образование, занимающее часть окружности плодного яйца. Для выбора тактики лечения оценивается жизнеспособность эмбриона по наличию сердцебиения. Эхография имеет прогностическую ценность: неблагоприятными факторами самопроизвольного аборта являются крупный размер гематомы, её корпоральное расположение, прогрессирующее повышение сосудистого сопротивления в хориальной ткани и спиральных артериях, признаки задержки развития эмбриона, нарушение его сердечной деятельности.
Определение причины кровоизлияния затруднено. С этой целью осуществляют бактериальное исследование влагалищного мазка, диагностические гормональные тесты (уровень эстрогенов и прогестинов, хорионического гонадотропина, плацентарного лактогена, трофобластного гормона) ПЦР-анализ на вирусные инфекции, коагулограмму, анализ на антитела к хорионическому гонадотропину и фосфолипидам, типирование генов HLA II класса. Назначают консультации иммунолога, гематолога и медицинского генетика. Тем не менее, уточнить этиологию удаётся далеко не всегда.
Лечение ретрохориальной гематомы
Лечение консервативное, проводится амбулаторно или в условиях стационара (при кровотечении) акушером-гинекологом. Если эмбрион жизнеспособен, терапия направлена на сохранение и пролонгирование гестации, в случае его гибели производится искусственное прерывание беременности. Отслойка хориона расценивается как угрожающий аборт. Для предотвращения дальнейшего отделения и изгнания плодного яйца назначается покой (в том числе половой), этиотропное лечение:
- Гемостатическая терапия. Для купирования кровотечения применяется транексамовая кислота, средство, обладающее как кровоостанавливающим, так и противовоспалительным действием, использование которого не приводит к выраженным изменениям в системе гемостаза.
- Гормональная терапия. Натуральный микронизированный прогестерон действует сразу в нескольких направлениях, обеспечивая иммуномодулирующий и противовоспалительный эффекты, снижая тонус матки. Кроме того, препарат эффективно предотвращает дальнейшее излитие крови после гемостаза.
Симптоматическое лечение включает энзимотерапию для ускорения резорбции гематомы. Для снижения тонуса матки назначаются седативные препараты, спазмолитики и физиотерапия (электрорелаксация матки, электрофорез магния, иглорефлексотерапия). Особое внимание уделяется борьбе с запорами. Патогенетическое лечение зависит от причин, вызвавших патологию (например, при верифицированной иммунной тромбофилии вводят антиагреганты и глюкокортикоиды).
Прогноз и профилактика
Прогноз сохранения и успешного завершения беременности при ретрохориальной гематоме во многом зависит от возможности выявления и устранения причин патологии, своевременного начала лечения. Важнейшим аспектом первичной профилактики является прегравидарная подготовка – комплексное обследование супругов и коррекция выявленных нарушений за несколько месяцев до планируемой беременности. К другим мероприятиям относится избегание искусственных абортов, бытовых и профессиональных вредностей, полноценное сбалансированное питание и потребление витаминов, рациональный режим труда и отдыха. Вторичная профилактика заключается в постоянном акушерском мониторинге.
1. Ретрохориальная гематома. Вопросы этиопатогенеза, диагностики и терапии/ Ковалева Ю.В.// Журнал акушерства и женских болезней – 2013 – №4.
2. О роли отдельных продуцентов ворсин плаценты в патогенезе ретрохориальной гематомы при неразвивающейся беременности/ Груздев С.А., Милованов А.П., Калашников А.С., Хайруллин Р.М.// Фундаментальные исследования – 2013 – №7.
3. Морфологические особенности гестационной перестройки спиральных артерий в первом триместре беременности при незрелости плаценты/ Гриневич В.Н.// Фундаментальные исследования – 2011 – №5.
Читайте также:

