Как приготовить мыльно содовый раствор при чесотке
Обновлено: 25.04.2024
Трудно представить практического врача, не сталкивающегося в своей повседневной работе с чесоткой. Дерматологам приходится помнить о ней практически ежедневно, проводя дифференциальный диагноз между различными зудящими дерматозами. И при этом регистрация чесотки (по разным, но вполне понятным причинам) остается недостаточной.
Несмотря на многочисленные публикации, посвященные современному состоянию проблемы чесотки (3, 5—8,10), часть врачей не связывают особенности паразитирования чесоточного клеща Sarcoptes scabiei с клиникой заболевания.
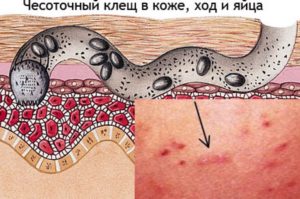
Чесоточный ход—симптом, который отличает чесотку от других дерматозов и позволяет практически всегда правильно диагностировать заболевание. Жизненный цикл чесоточного клеща делится на 2 части: кратковременную накожную и длительную внутрикожную, представленную топически разобщенными репродуктивным и метаморфическим периодами. В ходе репродуктивного периода самка откладывает яйца в прогрызаемом ею чесоточном ходе. Вылупляющиеся личинки выходят на поверхность кожи через отверстия, проделанные самкой над местом каждой кладки, и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька): через стадии прото- и телеонимфы образуются взрослые особи. Самки и самцы нового поколения выходят на поверхность кожи, где происходит спаривание. Дочерние самки мигрируют на кисти, запястья и стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца, Преимущественная локализация чесоточных ходов на этих местах обусловлена самой большой здесь толщиной рогового слоя (в сравнении с остальными слоями эпидермиса), вследствие чего личинки успевают вылупиться, а не отторгаются вместе с роговыми чешуйками. Установлено, что участки кожи, где располагаются чесоточные ходы, имеют пониженную температуру, а волосяной покров там отсутствует или минимален. В редких случаях (за счет механического прижатия) внедрение самок возможно в кожу других участков кожного покрова: ягодиц, аксилярных областей, живота и др. Клинически это соответствует скабиозной лимфоплазии кожи (СЛК).
В большинстве случаев кожа не реагирует на внедрение самки клеща в роговой слой эпидермиса, поэтому воспалительный компонент при прокладывании самкой хода отсутствует и в клинической картине заболевания преобладает типичный или интактный вариант чесоточного хода. Внешне он имеет вид слегка возвышающейся линии грязно-серого цвета, прямой или изогнутой, длиной 5—7 мм. В то же время возможно возникновение воспалительной реакции в процессе жизнедеятельности самки. Такие ходы принято называть реактивными. В соответствии с предложенной нами классификацией (4) существует до 15 вариантов чесоточных ходов. Под ходами могут возникать полостные элементы (везикулы и пузыри) или лентикулярные папулы, что очень типично для детей. На протяжении хода могут возникать пустулы, трещины, точечные или линейные корочки, эрозии; иногда ход принимает вид «ракетки» или «веретена». Частота встречаемости и индекс обилия чесоточных ходов наибольшие на кистях (соответственно 96% и 10,5), значительные — на запястьях (59% и 2), половых органах мужчин (49% и 2), стопах (29% и 1); на других участках кожного покрова они встречаются реже. Необходимо остановиться на закрепившихся в мышлении врачей стереотипах. Так, в отечественной литературе в качестве основного диагностического симптома чесотки встречается отождествление чесоточных ходов с «парными элементами», в то время как ничего общего с чесоточными ходами эти элементы не имеют. Их описание отсутствует и в зарубежной литературе, и в действующих на территории России методических рекомендациях (1, 2). При исследовании более 1 тыс. таких элементов (со-скоб с последующим микроскопированием содержимого) чесоточного хода в них не обнаружено.
Другой стереотип — оценка СЛК (возникающей в период инвазионного процесса в результате заселения клещами различных участков кожного покрова) в качестве постскабиозной лимфоплазии кожи, возникновение и длительное персистиро-вание которой многие врачи связывают не с самой чесоткой, а с проведенной терапией.
Клиническое и паразитологическое обследование более 1000 больных чесоткой показало, что СЛК всегда возникает под чесоточными ходами во время болезни. Ходы в этих случаях приурочены к сильно зудящим лентикулярным папулам, на поверхности которых часто имеется крупная кровянистая корочка как результат механического расчесывания. Наличие чесоточных ходов в роговом слое лентикулярных папул подтверждено путем соскоба с последующим микроскопированием в молочной кислоте. Во всех случаях обнаружены самки, яйца, личинки, опустевшие яйцевые оболочки, экскременты. Количество паразитарных элементов в таких ходах вдвое выше, чем в типичных ходах (на кистях, запястьях и стопах): в среднем соответственно 20—22,7 и 6,2— 12,9. Отмечены высокая гибель зародышей в таких ходах и забитость ходов экскрементами клещей. СЛК не встречается в типичных местах локализации чесоточных ходов, но преобладает на мошонке (частота встречаемости и индекс обилия — соответственно 61% и 1,6), половом члене (54% и 1,1), ягодицах (44% и 1,4), локтях (30% и 0,8). Реже СЛК выявляется в подмышечных областях (19% и 0,3) и на молочных железах у женщин (16% и 0,4), крайне редко — на животе, в паховой и подвздошных областях, на бедрах и груди. Гистологическое исследование биоптатов с участков СЛК показало, что до и после лечения они практически не различаются. В дерме обнаружены переполнение сосудов кровью и выраженный периваскулярный инфильтрат из лимфоцитов, гистиоцитов, эозинофилов. В гистологических препаратах, взятых до лечения, число эозинофилов было значительно меньше, чем после специфической терапии. Длительность персистирования СЛК (2—6 мес) не зависит от локализации на теле больного, но коррелирует с числом СЛК и особенно зависит от сохранения или удаления содержимого чесоточного хода из рогового слоя эпидермиса. Соскоб последнего с поверхности скабиозной папулы способствовал ее более быстрому разрешению (9). Изложенное свидетельствует о том, что СЛП является своеобразным вариантом течения чесотки; при ведении таких больных необходим индивидуальный подход.
И последнее: при чесотке не бывает рецидивов, поэтому постановка такого диагноза неосновательна. Во-первых, в жизненном цикле чесоточного клеща нет латентных, длительно переживающих стадий; во-вторых — отсутствует стойкий иммунитет. Причиной возобновления заболевания чаще являются реин-вазия от непролеченных контактных лиц в очаге или вне его, а также недолеченность больного в связи с несоблюдением схем лечения (применение заниженных концентраций препаратов, частичная обработка кожного покрова, сокращение продолжительности курса терапии).
Приказом МЗ РФ №162 от 24.04.03 утвержден отраслевой стандарт (ОС) «Протокол ведения больных. Чесотка». ОС прошел процедуру государственной регистрации в Министерстве юстиции РФ. При подготовке ОС использованы ссылки на Постановления Правительства РФ от 05.11.97 №1387 «О мерах по стабилизации и развитию здравоохранения и медицинской науки в РФ» и от 26.10.99 №1194 «О программе государственных гарантий обеспечения граждан РФ бесплатной медицинской помощью». ОС разработан для решения важных задач практического здравоохранения страны, среди которых:
- определение спектра лечебных и диагностических услуг, оказываемых больным чесоткой;
- определение формулярных статей лекарственных средств, применяемых для лечения чесотки;
- разработка алгоритмов диагностики и лечения чесотки;
- установление единых требований к порядку профилакти ки, диагностики и лечения больных чесоткой;
- унификация расчетов стоимости медицинской помощи, разработки базовых программ ОМС и тарифов на меди цинские услуги и оптимизации системы взаиморасчетов между территориями за оказанную больным чесоткой ме дицинскую помощь;
- контроль объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинском учреждении и на территории в рамках государственных гарантий обеспечения населения бесплатной медицинской помощью.
Больше всего вопросов возникло по п, 7 «Характеристика требований протокола». Алгоритм ведения больных чесоткой определяется правильностью выбора «модели пациента». При определении модели пациента необходимо использовать общепринятые классификации дерматозов с учетом традиционных для каждой нозологической формы стадий течения процесса, клинических форм, возможных осложнений. В разделе ОС «Общие вопросы» дана подробная характеристика клинических проявлений чесотки. Указывается, что клиническими вариантами чесотки являются типичная чесотка, без ходов, норвежская, осложненная (дерматитом и пиодермией), чесотка «чистоплотных», чесотка в сочетании с СЛК кожи, псевдосаркоптоз, чесотка на фоне других дерматозов. Классификации заболевания с учетом стадии и фазы процесса не существует. Врачам не ясно, что вкладывается в ОС в понятия «стадия» и «фаза» чесотки (если есть чесотка с высыпаниями, то должна быть и чесотка без высыпаний; если есть острая чесотка, то должна быть и хроническая?). Необходимо, чтобы при описании модели пациента использовались принятые для данного заболевания критерии. Поэтому пункты «стадия» и «фаза» заболевания при чесотке в ОС необходимо исключить.
В этом же .разделе ОС дан алгоритм лечения только 2 моделей пациента «Чесотка без осложнений» и «Чесотка. Пост-скабиозный зуд». Закономерен вопрос: а как лечить остальные формы заболевания? Некоторые специалисты имели разногласия с фондом ОМС, так как при осложненной, норвежской чесотке, СЛК требуется назначение дополнительных лекарственных препаратов как внутрь, так и наружно.
При переиздании ОС количество моделей пациента необходимо привести в соответствие с разделом «Общие вопросы», В частности, такими моделями должны быть:
Модель 01.01 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05). Без осложнений.
Модель 01.02 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05) Осложнения — пиодермия.
Модель 01.03 (03). Чесотка типичная, без ходов, чесотка «чистоплотных»
(05) Осложнения — контактный аллергический дерматит.
Модель 01.04 (03). Чесотка типичная, без ходов, чесотка «чистоплотных».
(05), Осложнения — сочетание пиодермии и контактного аллергического дерматита.
Модель 01.05 (03). Чесотка типичная, без ходов, чесотка «чистоплотных» в сочетании с СЛК,
Модель 01.06 (03). Норвежская чесотка.
Модель 01.07 (03). Псевдосаркоптоз.
Модель 01.08 (03). Чесотка на фоне другого дерматоза (атопический дерматит, псориаз, лимфома и др.).
Второй вопрос, возникающий у практических врачей, — это трактовка диагностических критериев чесотки. В ОС указывается, что «диагноз чесотки ставится на основании комплекса клинических и эпидемиологических данных, лабораторного обнаружения возбудителя. В редких случаях возможно использование лечебного критерия — получение положительного эффекта при лечении «ex juvantibus» одним из противочесоточных препаратов». Но четкого подразделения критериев на клинические, эпидемиологические, лабораторные и лечебные нет, что нередко приводит к разногласиям с ГЦСЭН и фондом ОМС. Приводим эти критерии.
Клинические критерии диагностики чесотки (выявляются при установлении жалоб больного и при его осмотре):
- Зуд, усиливающийся в вечернее и ночное время.
- Наличие типичных чесоточных ходов и их реактивных вариан тов — цепочка везикул, пузырь, лентикулярная папула, «ракетка» и т.п.
- Наличие невоспалительных, изолированных везикул, фол ликулярных папул, сильно зудящих лентикулярных папул.
- Типичная локализация высыпаний при чесотке: чесоточные ходы на кистях, запястьях, стопах, локтях; фолликулярные папулы — на переднебоковой поверхности тела; невоспалительные ве зикулы — на кистях и стопах в непосредственной близости от хо дов; лентикулярные папулы (половые органы мужчин, ягодицы, ак- силярная и пупочная области, молочные железы у женщин).
- Наличие характерных для чесотки симптомов : Арди, Гор чакова, Михаэлиса, Сезари.
- Преобладание стафилококкового импетиго на кистях, за пястьях, стопах; эктим — на голенях и ягодицах; остиофоллику- литов и фурункулов — на туловище и ягодицах.
- Отсутствие эффекта от лечения антигистаминными, де сенсибилизирующими средствами внутрь и противовоспали тельными, в том числе кортикостероидными мазями, наружно,
Эпидемиологические критерии диагностики чесотки (выявляются при сборе анамнезе, осмотре контактных лиц и соответствующих коллективов):
- Наличие зудящего дерматоза у одного или нескольких членов семьи.
- Наличие зудящего дерматоза среди членов инвазионно- контактного коллектива (общежитие, детский сад, интернат, оздоровительный лагерь, детский дом, казарма и т.п.).
- Возникновение заболевания после тесного телесного контакта в постели, в том числе полового, в вечернее и ночное время (суточный ритм активности возбудителя).
- Последовательное появление новых больных в очаге.
- Реализация непрямого пути заражения только при нали чии нескольких больных в очаге или высоком паразитарном ин дексе (число чесоточных ходов) у одного больного, что часто наблюдается при норвежской чесотке.
- Возможность заражения через предметы, которыми не прерывно пользуется большой поток людей (шкафы в банях, ма трацы в поездах, спальные мешки на туристских базах и т.п.).
- Улучшение состояния после самолечения одним из про тивочесоточных препаратов.
Лабораторные критерии
Клинические и эпидемиологические данные должны быть подтверждены обязательным обнаружением возбудителя чесотки одним из перечисленных выше методов.
Лечебные критерии диагностики
В исключительных случаях, особенно при чесотке без ходов, когда поиск возбудителя в фолликулярных папулах и везикулах требует высокого профессионализма, одним из диагностических критериев чесотки может быть лечение ex juvantibus. В этом случае терапия проводится одним из противочесоточных препаратов по установленной схеме. Исчезновение зуда после 1-й обработки и разрешение высыпаний к концу недели являются диагностическим критерием наличия у больного чесотки.
Серьезное недоумение при внедрении в практику ОС возникало у дерматовенерологов в связи с отождествлением перметрина и медифокса. За рубежом перметрин для лечения чесотки используется в виде 5% крема, а медифокс выпускается в виде концентрата эмульсии и перед употреблением разводится более чем в 12 раз. Специфическая активность препаратов, используемых в виде крема и раствора, не равнозначна. В ОС в разделах «Характеристика алгоритмов и особенностей применения медикаментов» и «Формулярные статьи лекарственных средств» в рубрике «Перметрин» подробно разбирается алгоритм применения медифокса и дается его характеристика, а не 5% крема перметрина. При этом указывается, что синонимом перметрина является медифокс.
Отождествление в ОС перметрина с медифоксом дало возможность производителям педикулоцидных препаратов (акромед, ниттифор, веда-2) на основе перметрина незаконно рекламировать их в интернете для лечения чесотки. При этом совершенно не учитывается, что экспозиция педикулоцидов на коже не превышает 10—30 мин и площадь обрабатываемых участков ограничивается только волосистой частью головы или областью лобка. Использование педикулоцидов на весь кожный покров в течение 8—12 ч чревато серьезными осложнениями. В интернете для лечения чесотки стали рекламировать препараты на основе перметрина, применяемые для уничтожения моли (рейд антимоль, армоль, зитол), бытовых насекомых (амизоль, первит), сельскохозяйственных вредителей (канон плюс), летающих насекомых (арзоль-Л). Назначая средства на основе перметрина, врач должен подчеркнуть, что таким препаратом является только медифокс, а самолечение с использованием интернет-ресурсов может привести к серьезным последствиям.
Из зарубежных антипаразитарных препаратов, используемых для лечения чесотки, в нашей стране широко применяется Спрегаль. Его действующим началом является эсдепалетрин — нейротоксический яд для насекомых, нарушающий катионный обмен мембран нервных клеток. Второй компонент — пиперони-ла бутоксид — усиливает действие эсдепалетрина и устраняет возможность развития резистентности возбудителя чесотки к данному скабициду. В разделе «Формулярные статьи лекарственных средств» спрегаль описывается в рубрике «Эсдепалет-рин+пиперонила бутоксид», что не является синонимом данного препарата, а лишь отражает вещества, составляющие его.
Совершенно непонятно, как в ОС для лечения чесотки попал препарат ниттифор. Его действующим веществом является перметрин. Ниттифор разработан и официально утвержден для лечения педикулеза. Он наносится на ограниченные участки кожного покрова, и его экспозиция на коже не должна превышать 40 мин.
Подводя итог сказанному, можно заключить, что опыт применения ОС в лечебно-профилактических учреждениях России показал необходимость его доработки с учетом предложений и замечаний, поступающих от специалистов и практикующих врачей.
ЛИТЕРАТУРА
1. Гладько В.В., Соколова ТВ., Рязанцев И.В. Организация помощи военнослужащим, больным чесоткой, в ВМУ МО РФ / Методические рекомендации для врачей войскового звена медицинской службы МО РФ. — М., 2004. — 63 с.
2. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка / Методические рекомендации для врачей. — М., 1992. — 20 с.
3. Ланге А.Б., Соколова Т.В. Паразитизм чесоточного зудня Sarcoptes scabiei (L.) (Acariformes, Sarcoptidae) // Паразитология. — 1992. — №4. — С. 281—295.
4. Соколова Т.В., Федоровская РФ., Ланге А.Б. Чесотка. — М.: Медицина. — 1989. — 175 с.
5. Соколова Т.В. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике чесотки (лекция) // Рос. журн. кожн. и венерич. болезней. — 2001. — №1. — С.27—39.
6. Соколова Т.В. Чесотка: современное состояние проблемы // Consilium Medicum. — 2002. — Т. 4. — №5. — С. 244—248.
7. Соколова Т.В. Чесотка // Consilium Provisorum. — 2002. — №6. — С.15—19.
8. Соколова ТВ., Лопатина Ю.В. Паразитарные дерматозы: Чесотка и крысиный клещевой дерматит. — М.: Бином.—2003. — 121 с.
9. Соколова Т.В., Гладько В,В., Рязанцев И.В. Чесоточный клещ Sarcoptes scabiei и доброкачественная лимфоплазия кожи // Рос. журн. кожн. и венерич. болезней. — 2004. — №5. — С.25—30.
10. Справочник по кожным и венерическим болезням / Под общ, ред. проф. И.Ю, Быкова. — Изд. 2-е дополненное. — М„ 2005, — 292 с.
Мыло и соду широко применяют в быту, детских садах, школах и больницах для дезинфекции, стирки и даже для лечения некоторых заболеваний. Мыло и сода сами по себе достаточно активные вещества, но в сочетании они усиливают и дополняют действие друг друга.
Чтобы использовать с максимальной пользой свойства мыла и соды, надо правильно приготовить мыльно-содовый раствор.
Какое мыло подходит для приготовления мыльно-содового раствора
Для приготовления мыльно-содового раствора лучше всего взять хозяйственное мыло.
Обычное хозяйственное мыло имеет простой натуральный состав без вредных химических примесей. Хозяйственное мыло является основой других сортов мыла и моющих средств.

Хозяйственное мыло благодаря щелочной основе обладает антибактериальными, противогрибковыми, чистящими свойствами.
Мыльно-содовый раствор на основе хозяйственного мыла безопасен для человека.
Его применяют для лечения грибка кожи и ногтей, для промывания гнойных ран и других повреждений кожи при отсутствии лекарственных средств. Если мыльно-содовый раствор приготовлен с учетом правильной дозировки и использован с соблюдением инструкции, он не нанесет вреда и может широко использоваться в хозяйственных и лечебных целях.
Концентрация мыла и соды с мыльно-содовом растворе будет различаться в зависимости от того, для каких целей изготавливается раствор.
Как приготовить мыльно-содовый раствор для дезинфекции помещений
Сейчас в магазинах представлен огромный выбор моюще-дезинфицирующих средств.
Многие из низ содержат хлор, который негативно влияет на здоровье. Обрабатывать помещения с хлором можно только в отсутствие людей. Но и после такой обработки пары хлора остаются в воздухе и попадают в дыхательные пути.
Особенно это опасно для детей и людей, страдающих аллергией.
Мыльно-содовый раствор для дезинфекции безопасен для здоровья. Его рекомендуется применять для уборки помещений в детских учреждениях, больницах и детских садах. Мыльно-содовым раствором обрабатывают игрушки, другие предметы общего пользования. Это особенно важно в период эпидемий.
Дома тоже можно мыть полы, игрушки, мебель мыльно-содовым раствором, особенно, если кто-то из членов семьи болен вирусно-инфекционным заболеванием.
Важное качество мыльно-содового раствора, сделанного своими руками, — его низкая цена. Пожалуй, это самое дешевое дезинфицирующее средство, доступное в каждом доме.
В зависимости от степени загрязнения помещения готовят одно- или двухпроцентный мыльно-содовый раствор.
Для приготовления однопроцентного мыльно-содового раствора понадобится:
- 10 л воды;
- 100 г хозяйственного мыла;
- 100 г соды.
Для приготовления двухпроцентного раствора мыла и соды берется в два раза больше на то же количество воды. Вместо обычной соды для мытья полов можно использовать кальцинированную.
Обработку помещения в детских садах проводят не меньше одного раза в сутки. Обработку полов дома следует проводить после контакта с заболевшим или один раз в день в период эпидемий.
Как обрабатывать детские игрушки мыльно-содовым раствором

Для обработки детских игрушек рекомендуется следующий мыльно-содовый раствор:
- 50 г мыла;
- 2 ст. ложки пищевой соды;
- 1 л теплой воды.
После обработки игрушки ополаскивают в слабом растворе пищевой соды и вытирают насухо. Игрушки общего пользования моют каждый день. Дома игрушки рекомендуется обрабатывать мыльно-содовым раствором во время эпидемий и после контакта с заболевшими.
Полезные советы
Существует рекомендация, как надо поступать, если разбился ртутный термометр.
Сначала ртуть собирается шприцем или резиновой грушей для спринцеваний. Затем емкость со ртутью запечатывается в герметичную упаковку и вызываются службы для утилизации ртути.
Пол обрабатывается мыльно-содовым раствором следующего состава:
- 60 г мыла;
- 60 г кальцинированной соды;
- 2 л воды.
Мыльно-содовый раствор для мытья посуды
Для мытья посуды, газовой плиты и других кухонных принадлежностей можно приготовить мыльно-содовый раствор, который не уступает по моющим свойствам готовым средствам для мытья посуды и является безопасным для здоровья.
Для такого раствора нужно:
- 100 г мыла натереть на крупной терке;
- мыло положить в 2 л воды, нагреть и перемешивать до растворения;
- остудить раствор;
- добавить пять столовых ложек соды и одну ложку сухой горчицы;
- довести до кипения, но не кипятить.

Использование мыльно-содового раствора в лечебных целях
Мыльно-содовый раствор используют как домашнее средство для лечения грибка ногтей.
Не следует применять мыльно-содовый раствор для лечения детей. Взрослые люди могут попробовать лечить грибок мыльно-содовым раствором в дополнение к лечению, назначенному врачом.
Перед использованием растворов необходимо проконсультироваться с врачом.
Вот один из популярных рецептов:
- одну столовую ложку соды растворяем в 50 мл воды;
- добавляем 50 г натертого хозяйственного мыла;
- добавляем мыльно-содовый раствор в два литра горячей воды и опускаем ноги;
- принимаем ванну, пока вода не остынет.
После принятия ванночек для ног с мыльно-содовым раствором надо удалить размягченные ороговевшие участки кожи и ногтей. Затем нанести противогрибковые средства, прописанные врачом. Средства будут лучше проникать в кожу и ногти и лечение пойдет более быстрыми темпами.
Кроме того, ванночки для ног с мыльно-содовым раствором помогают удалить мозоли и натоптыши, возвращая красоту Вашим ногам. Удалите размягченные мозоли пемзой и намажьте ноги жирным питательным кремом.
Использование мыльно-содового раствора для стирки детских вещей и белья
Часто для стирки детских вещей и белья хозяйки используют мыльно-содовый раствор.
Отстирывающие свойства такого раствора позволяют эффективно отстирывать грязные вещи.
При этом желательно использовать достаточно горячую воды,выше 60 градусов. Такой раствор практически не стоит денег, хозяйственное мыло и пищевая сода — самые дешевые вещества в доме.

Безопасное средство подходит для стирки любых вещей, кроме шерсти.
Единственным недостатком такого раствора остается длительность его приготовления и необходимость натирать мыло на терке. Для тех кто предпочитает натуральные моющие средства, но не хочет тратить время на его изготовление, мы рекомендуем детский стиральный порошок Чистаун на основе натурального мыла.
Этот порошок не содержит химических опасных компонентов, и позволяет легко приготовить мыльно-содовый раствор.
© 2022 ООО «Евразийская мыловаренная компания» Стиральный порошок Бесфосфатный стиральный порошок Чистаун на основе мыла детский, без химии
Мы используем куки для наилучшего представления нашего сайта. Если Вы продолжите использовать сайт, мы будем считать что Вас это устраивает. OkПолитика конфиденциальности

Что вам приходит в голову при словах «чесотка» или «клещ»? Гражданская война? Беспризорники? Голод и разруха? А как насчет наших благополучных дней? Живет обычный с виду гражданин: работает или учится, ездит в общественном транспорте, ловит рыбу и купается в местном озерце, пробует фрукты на рынке, здоровается и пожимает руку знакомым. Иногда, правда, у него возникает некоторое беспокойство: то там, зачешется, то тут, трещинки на коже, узелки. Терпит, терпит наш гражданин, пока не соберется со временем и не отправится на визит к дерматологу . А там, на него, словно ушат холодной воды - у вас, батенька, чесотка! «Как? Быть не может!»- вскричит наш гражданин. «Жена - хозяйка, какую поискать - дом в чистоте и порядке содержит! Ни пылинки, ни песчинки! Сам каждый день душ принимаю, хожу только в чистом! Как такое может быть? Откуда?» В том-то и беда, чтобы заразиться чесоткой, не обязательно разводить дома антисанитарию иди общаться с бездомными - достаточно взяться, например, за ручку двери, за которую до вас брался инфицированный человек. И все.
«Лицо» чесоточного клеща.
Чесотка подстерегает нас повсюду.
Заражение чесоткой происходит при прямом контакте с больным или через принадлежащие ему предметы, особенно одежду, постельное белье. Дети могут заразиться через игрушки. Первым симптомом заболевания является зуд, который беспокоит человека в основном в вечернее и ночное время - период наибольшей активности клеща. Многие воспринимают этот зуд как раздражение или аллергию и не торопятся обращаться к врачу. И напрасно! Вскоре зуд распространяется по всему телу, начинают появляться слегка выступающие над уровнем кожи линии беловатого и грязно-серого цвета, длиной от 0,5 до 1 см, на одном конце которых можно увидеть черную точку - самку клеща, просвечивающую через роговой слой. Эти линии - чесоточные ходы - второй характерный симптом чесотки. Иногда чесоточные ходы могут быть представлены цепочкой линейно расположенных мелких пузырьков и узелков розового цвета, кровянистых корочек и расчесов.
Химическая атака на паразитов.
Помните, что при своевременном обращении к врачу чесотка лечится довольно просто. Главное - вовремя поставить правильный диагноз и начать лечение. Многие, правда, считая себя достаточно компетентными в кожных заболеваниях, пытаются ставить себе диагноз и назначать лечение самостоятельно, но это занятие довольно рискованное, поскольку подавляющее большинство кожных заболеваний могут иметь симптомы, схожие с чесоточными, но при этом требовать совершенно другого лечения. Самостоятельное лечение «заболевания без диагноза» может вызвать серьезные осложнения. Поэтому при появлении зуда в вечерние и ночные часы и мелких розовых узелков на боковых поверхностях туловища, внизу живота и на бедрах надо постараться как можно быстрее обратиться к дерматологу. Не забывайте, что во время болезни инфицированный человек подвергает опасности не только себя, но и своих родных, близких, не говоря уже о множестве посторонних людей, с которыми он сталкивается ежедневно.
Врачи-дерматологи лечат чесотку противоскабпоцидными средствами, разрушающими чесоточные ходы и убивающими клещей и их личинок. Наиболее распространенное и достаточно эффективное средство лечения - бензил-бензоат, применяемый в виде 20%-ной суспензии для взрослых и 10%- ной суспензии для детей.
Лечение бензил-бензоатом обычно проводится в течение шести дней. В первый и четвертый дни суспензия втирается в кожу больного. Во второй, третий, пятый и шестой дни больной не моется. После втирания надо обязательно сменить нательное и постельное белье. Однако бензил-бензоат оказывает раздражающее действие на кожу, что проявляется ее болезненностью. Если препарат попадает на слизистые оболочки, то это может привести к развитию интоксикации организма.
На смену "классическим" антискабиотическим средствам приходят новые. Например, фармацевтической лабораторией SСАТ (Франция) создан новый, высокоэффективный антипаразитарный аэрозольный препарат Спрегаль. Лечение Спрегалем занимает значительно меньше времени. Это очень удобное и экономичное средство. Достаточно один раз, предварительно вымывшись, нанести аэрозоль на всю поверхность кожи сверху вниз с расстояния 20-30 см. и сменить нательное и постельное белье. Через 12 часов надо принять душ и снова поменять нательное и постельное белье. Такую же процедуру следует повторить на четвертый день лечения. Как правило, такого курса лечения, оказывается вполне достаточно. Однако при этом надо не забыть избавить от паразитов свое жилище, иначе повторного инфицирования не избежать.
Проводим дезинфекцию - избавляем дом от клеща.
Лечение больного чесоткой должно контролироваться врачом каждые 10 дней в течение примерно полутора месяцев. Очень важно провести осмотр всех, кто находился в контакте с заболевшим, а также провести дезинфекцию белья и предметов домашнего обихода, с целью предупреждения распространение инфекции. Извлеченные из кожи человека клещи живут 5-14 дней, при температуре плюс 60 градусов Цельсия они погибают в течение часа, а при глажении белья и кипячении гибнут сразу. Во влажной среде чесоточный клеш способен жить до 15 суток. Для обеззараживания постельного и нательного белья, полотенец лучше всего прокипятить их в 1-2%-ном растворе соды или с любым стиральным порошком в течение 10 минут. Верхнюю одежду проглаживают утюгом, отпаривая с обеих сторон. Плащи, пальто, шубы, изделия из кожи и замши нужно проветривать в течение 5 дней, вывешивая их на открытом воздухе. Детские игрушки и обувь помещают в полиэтиленовый пакет не менее чем на неделю. В комнате больного надо ежедневно проводить влажную уборку с 1-2%-ным содовым раствором, уделяя особое внимание дверным ручкам, подлокотникам кресел, личным вещам. Для дезинфекции мебели, ковров, верхней одежды лучше всего использовать препарат А-ПАР.
Кто предупрежден - тот вооружен!
«Ужасные» истории о чесоточном клеще призваны не запугать, а предупредить вас, ибо, как говорили древние: «Кто предупрежден - тот вооружен!» Соблюдайте элементарные, знакомые всем с детства, правила личной гигиены: по возвращении домой с улицы мойте руки с мылом, старайтесь лишний раз не браться за ручки и поручни в общественных местах, оградите от инфекции своего ребенка, помните, что чесотка распространяется обычным бытовым путем! Если вы почувствовали недомогание и симптомы указывают с большой долей вероятности на это заболевание - не откладывайте, посетите дерматолога. Не путайтесь и не стесняйтесь этой болезни, скорейшее обращение к врачу, постановка правильного диагноза и назначение лечения - залог быстрого выздоровления. Не лишайте себя радости жить полной жизнью, радости общения с семьей, встреч с друзьями и близкими, радости, не омраченной беспокойством за их и ваше здоровье.

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Дезинфекция после чесотки — обязательный процесс, который нужен для безопасности как самого больного, так и тех, кто с ним общается. Но правильно его, конечно, называть дезинфекцией, от латинского слова insectum, которое означает «насекомое». Ведь болезнь вызывают именно насекомые — чесоточные клещи, имеющие очень маленький размер (не достигают даже одного миллиметра). Они живут под кожей, там же откладывают яйца, питаются кровью. Если вовремя не устранить их, чесотка может вызвать даже нагноение, потому что человек расчесывает пораженное место и способен занести туда инфекцию.
Этапы дезинсекции чесотки
При этом важно отметить, что процедуру дезинсекции нужно начать с первого же дня, как только стало понятно, что человек заражен. Почему? Дело в том, что чесоточный клещ великолепно выживает за пределами живого организма — как минимум несколько дней он может провести там, спасаясь от принимаемых человеком препаратов и используемых им средств. А затем, когда прием прекращается, они снова переселяются на кожу человека и очень быстро размножается. Симптомы возвращаются. Поэтому дезинсекция должна проводиться в процессе лечения и дополнительно после его завершения. Таким образом, подходов должно быть как минимум два. А все этапы выглядят так:
- подготовка к дезинфекции;
- первая обработка;
- чистка и стирка предметов обихода;
- уборка помещений;
- обработка после курса лечения.
Дезинфекция одежды и белья
Процедуры проводят в перчатках, ни в коем случае не голыми руками. При заражении нужно соблюдать правило — ежедневная обработка и смена одежды и постельного белья. Да, это утомительно. Но это нужно делать. При этом одежду нужно либо кипятить, либо замачивать в горячей воде на один час, добавив туда специальный раствор (можно применять соду). Кипячение более удобно тем, что оно экономит время — достаточно 15 минут.
Также нужно отметить, что, хотя клещ погибает при температуре выше 60 градусов или ниже нуля, его яйца более жизнеспособны. Поэтому может потребоваться несколько процедур выноса вещи на мороз или помещения ее в морозилку, чтобы яйца также погибли. Кипячение, в отличие от нагревания, дает более гарантированные результаты относительно яиц. Либо же нужно применять химию.
Что делать с вещами, которые нельзя стирать
Поскольку клещу нужно определенное время, чтобы симптомы его пребывания в теле дали о себе знать, нужно заняться и теми вещами, которые Вы носили за 3-4 дня до обнаружения болезни. При этом некоторые беспокоятся о том, что делать с одеждой, которую нельзя стирать — дамскими шляпками, кожаными перчатками и так далее. Такие вещи герметично закрывают в пакете на несколько дней. Считается, что клещ без питания умирает за 1-3 дня. Для верности лучше выдержать вещи в течение 4 дней и затем вернуться к их использованию.
Дезинфекция мягких игрушек
Если в доме есть мягкие игрушки, то их, к сожалению, придется убрать — для этого их помещают в полиэтиленовые пакеты и плотно упаковывают. Если игрушки уже контактировали с зараженным человеком, например, ребенком, длительное время, скорее всего, придется их уничтожить, как ты жалко их не было. Или, как альтернатива — подвергнуть их длительному кипячению в химическом растворе по окончании лечения. Однако на период лечения они в любом случае должны быть убраны, так как в мягких наполнителях игрушек насекомым спрятаться проще всего.
Дезинфекция матрасов
Интересно, что чесоточный клещ гибнет от воздействия как холода, так и солнечных лучей. Конечно, если на дворе лето, то на помощь мороза рассчитывать вряд ли приходится, а дома ни у кого нет морозильных камер такого размера, чтобы положить туда подушки и матрасы. Тем не менее, остается еще и воздействие солнца. А также, учитывая, что насекомым нужна кровь, чтобы выжить, можно оставить матрасы на балконе на 4 дня, после чего клещи погибнут, и вещи можно будет вернуть в квартиру. Особенно опасны толстые матрасы для кроватей, так как насекомые склонны забираться глубоко в них и проживать там какое-то время, и даже откладывать там яйца. Разумеется, жить без матрасов, подушек и одеял не очень удобно. Поэтому чаще их все-таки тоже обрабатывают, особенно после того, как жильцы уже избавились от насекомых на своей коже, и им нужно просто провести дезинсекцию квартиры.
Меры предосторожности при проведении дезинсекции от чесотки
Обработке подвергаются все помещения дома или квартиры. Почему лучше поручить это профессионалам? Данный процесс, как минимум, небезопасен для дыхательных путей. Обычная тряпичная маска здесь не поможет, нужны серьезные средства защиты. По этой причине из дома на время уходят его хозяева. Домашних животных, разумеется, тоже нужно забрать с собой.
Внимание к деталям
Важный момент в дезинсекции — чтобы ни один предмет не остался незамеченным. Даже маленькие повседневные вещи, которыми мы пользуемся, не задумываясь, могут стать местом временного обитания клеща. И, когда мы соприкоснемся с этим предметом, насекомые воспользуются контактом, чтобы вновь перебраться на кожу — ведь от этого зависит их выживание. В обработке нуждается и посуда, в том числе домашних животных. Кстати, чесоточный клещ мог быть принесен как раз кошкой или собакой — в этом случае, помимо лечения членов семьи, не нужно забывать и о лечении питомца.
Средства защиты
Во время дезинсекции в воду добавляют специальные растворы. При этом применяется не один препарат, а целый комплекс чтобы гарантированно решить проблему. Специалист надевает средства защиты и тщательно обрабатывает каждый уголок квартиры. Растворы не должны попадать на кожу или, особенно, глаза. Если это все-таки произошло, нужно промыть их и обратиться к врачу. Однако, учитывая, что профессионалы надевают спецодежду, применяют специальные очки, респираторы, этого обычно не происходит. Соответственно, если владелец помещения решил самостоятельно провести процедуру, ему нужно позаботиться о наличии таких же полноценных средств защиты.
Дополнительным свидетельством в пользу того, что процедуру должны проводить профессионалы, является то, что в детских садах или школах, например, сотрудники никогда не выполняют ее самостоятельно. Если бы это было полностью безопасно, то государство не ставило бы требования вызвать специальную службу. Однако такое требование есть, и оно неукоснительно соблюдается.
Применяются специальные щетки и распылители. В зависимости от размера жилья, процесс займет от часа до нескольких часов. Потом помещение нужно будет хорошо проветрить.
Меры защиты после дезинсекции чесотки
Важно после дезинсекции предпринять дополнительные меры защиты, которые состоят в том, чтобы какое-то время после излечения стирать одежду на высоких температурах (достаточно двух недель) и протирать поверхности влажной тряпкой, можно с содовым или хлорсодержащим раствором. Все постельное белье и одежду желательно гладить. Если дезинсекция была проведена недостаточно тщательно или дополнительные меры безопасности не были соблюдены, возможно возвращение болезни. Но при проведении повторной обработки и лечения на самом начальном этапе можно избавиться от проблемы значительно быстрее, чем в первый раз.
Читайте также:

