Как предупредить распространение чесотки
Обновлено: 26.04.2024
Чесотка, в просторечии известный как «семилетний зуд», представляет собой заразное заболевание поверхностного слоя кожи, вызываемое микроскопическим паразитическим клещом Sarcoptes scabiei var. hominis.
Зуд поражает всех, независимо от возраста, пола и социального положения. Из-за быстрого распространения болезнь часто возникает в форме семейных эпидемий или среди людей, проживающих в коллективных жилищах.
Причины зуда
Sarcoptes scabiei — это членистоногие, обитающие на коже млекопитающих. Чаще всего поражаются участки кожи, не содержащие большого количества сальных желез, поскольку кожный жир препятствует размножению паразитов. Помимо человека, он может заразить других млекопитающих – собак, кошек, кабанов, обезьян, коал и других.
Он меньше 0,5 мм, поэтому едва заметен невооруженным глазом и не имеет глаз. Самка сверлит коридоры в поверхностных слоях кожи, в которых откладывает 20-30 яиц. Затем через несколько дней (обычно от 3 до 10) вылупляются молодые клещи (личинки), которые ползают по коже, развиваются в нимф, а затем во взрослую форму.
После того как взрослые паразиты выходят на поверхность, самцы погибают, а самки откладывают новые яйца. Инфекция вызывает сильный зуд , вероятно, из-за аллергической реакции на клещей.
Передача чесотки
Наиболее частый источник инфекции – это человек в конце инкубации, у которого еще нет выраженного заболевания, или пациент с явными признаками болезни.
Зуд передается от одного человека к другому:
- при прямом контакте кожа к коже;
- через половой акт;
- через одежду, полотенца и постельное белье;
- при купании в бассейнах.
Заболевание чаще возникает в более холодное время года. Регулярное соблюдение личной гигиены не предотвращает заражение при контакте с инфицированным человеком.
Научный журнал Clinical Infectious Diseases приводит исследование, подтверждающее частоту кожных высыпаний, вызванных чесоткой. Они передаются от человека к человеку, но не получили широкого распространения среди населения. К счастью, их успешно лечат с помощью местных средств (например, линдана и перметрина).
Симптомы чесотки
Средняя продолжительность инкубации кожного зуда от 2 до 6 недель, максимум 8 недель. Важно знать, что в это время человек является источником заражения окружающих.
Это может проявляться как классический или гиперкератотический (норвежский) зуд. Классическая форма встречается у большинства пациентов, тогда как норвежская форма встречается очень редко, в основном у немощных, хронических больных, менее резистентных пожилых людей и людей с иммунодефицитом.
Классическая форма зуда
Классическая форма встречается гораздо чаще и характеризуется следующими изменениями:
- сильный зуд кожи, усиливающийся ночью и в жару, в то время как днем симптомы более легкие;
- появление мелких каналов (серовато-черная линия на коже) – чаще всего между пальцами, запястьем, предплечьями, подмышками, на нижней части живота, внутренней стороне бедер, на груди вокруг сосков, гениталиях, нижней частью ягодиц с небольшой папулой на конце или везикулой (пузырек);
- появление темных пятен (например, сыпи) на коже;
- голова, лицо, шея, ладони и подошвы у детей могут поражаться, у взрослых это не характерно;
- вторичные бактериальные инфекции, вызванные расчесыванием кожи.
Гиперкератотический (норвежский) зуд
Чесотка, ранее известная как норвежская чесотка, представляет собой более серьезную форму инфекции, часто связанную с подавлением иммунитета. При этой форме заболевания могут отсутствовать типичные кожные изменения или обычный зуд.
Из-за большого количества паразитов в коже эти люди очень заразны, поэтому необходимо проводить быстрое и эффективное лечение, чтобы предотвратить распространение заболевания.
Диагностика чесотки
Диагноз ставится на основании имеющихся клинических нарушений и подтверждается свидетельством наличия возбудителя в коже с подозрительными изменениями. Отрицательный результат не исключает зуда, потому что у инфицированных людей обычно присутствует небольшое количество паразитов – от 10 до 15.
Человек считается заразным до полного завершения лечения.
В своем научном исследовании, опубликованном в The Lancet, ученый Оливье Чойсдов указывает: «Чесотка или зуд – широко распространенное инфекционное заболевание, известное много лет во всем мире. Чаще всего она поражает людей с ослабленным иммунитетом или пациентов, персонал в больницах и домах престарелых. Она может принимать различные специфические формы, например, в виде бородавок или болезненных струпьев. Часто неправильно диагностируется, поэтому особое внимание уделяется изучению ценности новых методов, которые могут точно диагностировать и лечить этот тип заболевания. «
Несколько лет спустя ученый Оливье Чойсдов пошел еще дальше в своих исследованиях и опубликовал статью в известном журнале New England Journal of Medicine. В ней подчеркивается следующее: «Чесотка может протекать в атипичных формах. Их труднее диагностировать, чем классические формы. и поэтому более вероятно, что ряд симптомов продолжит развиваться. Атипичные зудящие проявления могут возникать на лице, ладонях или ступнях (особенно у младенцев), у пожилых. Чаще всего у пациентов с ослабленным иммунитетом. Своевременная диагностика и лечение могут предотвратить многие осложнения».
Чесотка – лечение
В лечении используются различные противочесоточные средства. Требуется строгое соблюдение указаний врача.
Следует знать, что после успешного лечения зуд может сохраняться до 2 недель. Если зуд длится более 2-4 недель после окончания лечения или появились новые кожные изменения, следует обратиться к врачу.








| Чесотка - заразное паразитарное заболевание кожи, вызываемая чесоточным клещом (Sarcoptes scabiei). Самец живет на поверхности кожи, а самка прокладывает под кожей ход, в котором откладывает яйца. Резервуаром и источником возбудителя является зараженный человек, реже животные. Нелеченый больной представляет опасность неопределенно долго, в течение всего периода заболевания. |
Механизм передачи возбудителя реализуется через непосредственный контакт с источником (при рукопожатии, соприкосновении) либо через предметы обихода (общее постельное белье, перчатки, полотенце, на которые попали клещи).
Болезнь встречается повсеместно, особенно часто на территориях, где население проживает в неблагополучных социально-экономических и санитарно-гигиенических условиях. Заболевание преобладает среди детей и подростков, не соблюдающих правила личной гигиены. Заболеваемость характеризуется осенне-зимней сезонностью в связи с увеличением скученности населения в этот период года.
| Симптомами чесотки является зуд, усиливающийся в вечернее и ночное время; наличие типичных чесоточных ходов, сильно зудящие папулы, линейных расчесов и кровянистых корочек; типичная локализация высыпаний при чесотке. Чесоточные ходы преобладают на кистях, главным образом между пальцами, на запястьях, в подмышечных впадинах, локтях, стопах, в области пупка и половых органов. |
Лечение чесотки направлено на уничтожение возбудителя, находящегося в коже человека с помощью противочесоточных препаратов - "СПРЕГАЛЬ", "БЕНЗИЛБЕНЗОАТ", "СЕРНАЯ МАЗЬ", "МЕДИФОКС" и др.
- Изолируйте больного;
- Проведите обязательную профилактическую обработку каждого члена семьи противочесоточным препаратом (больного и членов его семьи следует обработать одновременно);
- Проведите дезинсекцию всех вещей инсектицидным (противопаразитарным) средством, например "А-ПАР";
- Ежедневно меняйте и обрабатывайте инсектицидом предметы личной гигиены пациента до полного его выздоровления;
- Не садитесь на постель больного, не дотрагивайтесь до его белья;
- Тщательно мойте руки после каждого контакта с больным;
- Проведите дезинсекцию мест общего пользования инсектицидным (противопаразитарным) средством - "А-ПАР".
Не занимайтесь самолечением. При возникновении признаков заболевания, необходимо обратится к медицинскому работнику для проведения своевременной диагностики и, при необходимости, полноценного лечения.
ФГУЗ "Центр гигиены и эпидемиологии в Ростовской области"
(c) Управление федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ростовской области, 2006—2020 г.
Если Вы не нашли необходимую информацию, попробуйте зайти на старую версию сайта
Чесотка – паразитарное заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei homonis, паразитирующим в роговом слое кожи [1,2,11].

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• микроскопическое исследование в биологическом материале (соскоб кожи, содержимое чесоточных ходов) (до начала терапии).
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводятся.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне: не проводятся.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
• время, прошедшее с момента контакта (от 1 суток до 14 дней) с предполагаемым источником заражения или предметами обихода больных чесоткой.
Дифференциальный диагноз
Таблица 1. Основные клинико-лабораторные дифференциально-диагностические признаки чесотки
Лечение
• снижение риска распространения инфекции.
• эсдепаллетрин: однократно обрабатывается аэрозолью весь кожный покров за исключением лица, волосистой части головы.
• перметрин (гель, раствор для наружного применения 0,5%).
Другие виды лечения: не проводятся.
Хирургическое вмешательство: не проводится.
Профилактические мероприятия:
• При выявлении больного чесоткой в семье, в организованном коллективе, члены семьи больного подвергаются тщательному осмотру и однодневному профилактическому лечению.
• При выявлении случая чесотки в организованном коллективе осмотр контактных проводится в течение сорока пяти дней (первые десять дней ежедневно, далее – один раз каждые десять дней).
• Информирование населения о личной и общественной профилактике инфекционных и заразных дерматозов через средства массовой информации, памятки и мультимедийные программы.
Препараты (действующие вещества), применяющиеся при лечении
| Бензилбензоат (Benzylbenzoate) |
| Перметрин (Permethrin) |
| Пиперонил бутоксид (Piperonyl butoxide) |
| Сера (Sulfur) |
Госпитализация
Информация
Источники и литература
Информация
1) Батпенова Г.Р. д.м.н., профессор, главный внештатный дерматовенеролог МЗСР РК, АО «Медицинский университет Астана», заведующая кафедрой дерматовенерологии;
Рецензент:
Валиева Сауле Арынбаевна – доктор медицинских наук, заместитель директора филиала АО «Казахский медицинский университет непрерывного образования» в городе Астана.
Указание условий пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
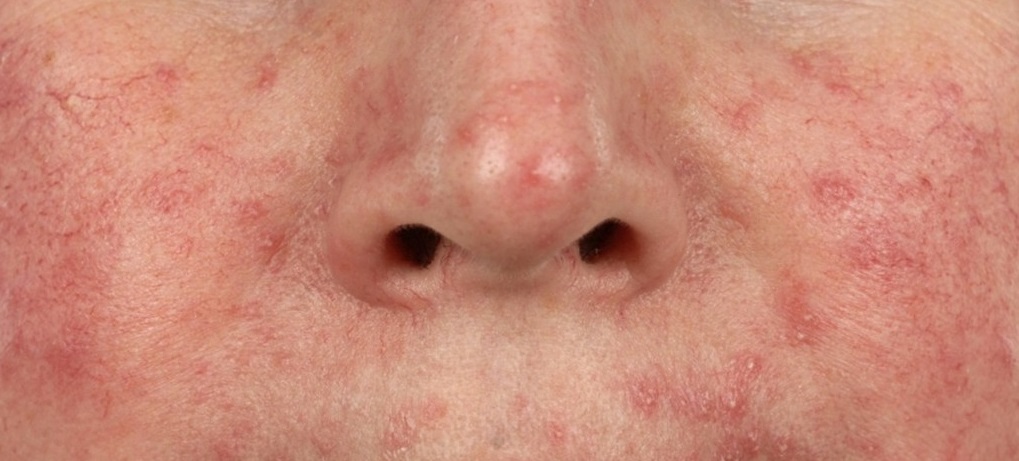
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
Классификация заболевания
Демодекоз относится к группе паразитарных заболеваний кожи. Различают две клинические формы – первичный и вторичный демодекоз. При внезапном всплеске размножения клещей (более 5 особей на 1 см 2 кожи), отсутствии сопутствующих дерматитов (акне, розацеа, себореи) и успешном излечении после терапии с использованием противопаразитарных средств ставят диагноз «первичный демодекоз». Как правило, заболевание отмечают у пациентов старше 40 лет.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
При локализации клеща на коже век на краю ресниц и вокруг них образуются чешуйки и своеобразный «воротничок». Больной жалуется на зуд, усиливающийся под воздействием тепла и УФ-лучей, ощущение инородного тела в глазах, усталость глаз, чувство жжения. В углах глаз скапливается вязкое и клейкое отделяемое, особенно по утрам. Кожа становится сухой и истонченной, а пораженные демодекозом участки утолщаются и покрываются мокнущими корками.
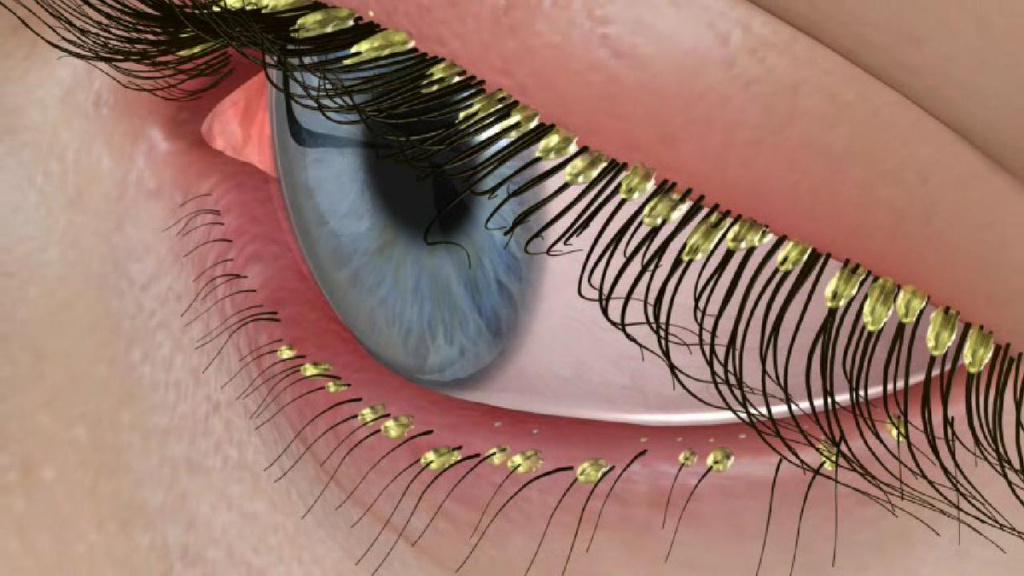
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
Диагностика демодекоза
Выявить демодекоз можно лишь по совокупности клинических признаков и с помощью лабораторной диагностики. Кожные проявления при демодекозе могут существенно варьироваться, «маскируясь» под другие заболевания, что затрудняет постановку диагноза. Так, при акнеформном демодекозе папулы и пустулы напоминают угревую сыпь, при розацеаподобной форме папулы и пустулы появляются на фоне эритемы, при себорейной форме сыпь покрывается сероватыми корочками.
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.

Чесотка (скабиес) входит в число наиболее распространенных паразитарных поражений кожи. Возбудитель патологии – чесоточный клещ-зудень Sarcoptes scabiei. Основными симптомами заболевания становятся высыпания на кожных покровах, хорошо заметные клещевые ходы в верхних слоях дермы и расчесы в местах их локализации. Лечение пациентов проходит под надзором врача-дерматолога.
Этиология заболевания
Причиной развития чесотки становится контакт здорового ребенка или взрослого с носителем чесоточных клещей. Sarcoptes scabiei паразитирует только на человеке. Чесоточные ходы в эпидермисе прокладываются самками, длина тела которых не превышает 100 мкм. Вылупляющиеся личинки выходят на поверхность кожи и самостоятельно внедряются в эпидермис за счет наличия мощного челюстного аппарата. Некоторое время клещи сохраняют жизнеспособность на поверхности бытовых предметов – здоровый человек может стать носителем паразита после использования столовых приборов, посуды, средств личной гигиены. Не меньшую опасность представляют дверные ручки, лестничные перила, телефонные трубки, постельное белье.
Внедряется Sarcoptes scabiei под кожу за 20-25 минут. Возбудители заболевания гибнут при температуре выше 50 градусов в течение 10 минут, нагрев окружающей среды до 80 градусов приводит к мгновенному прекращению их жизнедеятельности.
Симптоматика скабиеса
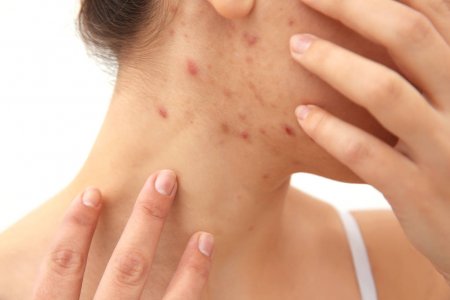
Первые признаки чесотки проявляются у здорового человека через 7-10 дней после контакта с носителем патологии. При внимательном осмотре кожных покровов на 2-3 день можно заметить чесоточные ходы. Симптоматика нарастает при откладывании самками яиц в толще эпидермиса. Пациенты сталкиваются с нестерпимым зудом, который усиливается в вечерние и ночные часы. При укусах Sarcoptes scabiei выделяют химически активные вещества, становящиеся причиной аллергической реакции и локального воспаления кожных покровов. Зуд приводит к появлению расчесов, покрытых кровянистыми струпьями.
Классификация патологии
Выявляемые при осмотре пациентов симптомы чесотки позволяют дерматологам выделять четыре типа заболевания.
Рассматривается врачами как стертая форма патологии. Развивается у людей с высокой иммунореактивностью. На кожных покровах не наблюдается аллергической реакции на продукты жизнедеятельности клещей. Аналогичным образом чесотка развивается у людей, уделяющих повышенное внимание личной гигиене (систематическое мытье рук, душ дважды в день). Высыпания на кожных покровах локализованы на животе и грудной клетке. Зуд умеренный, проявляется в ночные часы
Высыпания появляются на животе, бедрах, ягодицах, грудной клетке, боковых поверхностях пальцев рук и ног. Мужчины могут столкнуться с поражением кожных покровов полового члена и мошонки. Чесоточные ходы явно выражены, имеют вид белесой или сероватой линии длиной 5-7 мм с папулой или везикулой. Размеры образований не превышают 0,5 мм в диаметре
Высыпания на кожных покровах формируются как аллергическая реакция организма пациента на продукты жизнедеятельности чесоточного зудня. Данная форма патологии развивается на фоне неправильного лечения чесотки или нарушения рекомендаций дерматолога. На коже образуются крупные зудящие узелки красновато-коричневой окраски. Противоскабиозная терапия оказывается неэффективной из-за закупорки ходов в коже плотной коркой в местах формирования везикул
Выявляется у людей с ослабленным иммунитетом, встречается крайне редко. Корковая чесотка остается наиболее заразной формой патологии из-за аномально высокой концентрации возбудителей. Развивается на фоне иммунодефицитных состояний организма или продолжительного курса лечения с применением кортикостероидов и цитостатиков
Диагностические мероприятия
Диагностика чесотки осуществляется дерматологом, терапевтом или инфекционистом. Основанием для постановки диагноза становятся клинические данные и жалобы пациента. В некоторых случаях назначается соскоб, проводится лабораторное исследование полученного биоматериала. Тест не всегда информативен из-за того, что пациенты посещают душ перед визитом в клинику.
В ходе осмотра врач может нагреть отдельные участки кожи или нанести на них каплю масла. Эти меры повышают двигательную активность чесоточных клещей. Красители позволяют обнаружить чесоточные ходы при отсутствии заметных высыпаний на кожных покровах.

Терапевтический курс
Клинические рекомендации предусматривают обработку всей кожи пациентов эмульсиями или спреями. Исключением становится волосистая часть головы. Антискабиозные препараты обладают малой токсичностью и не причиняют дискомфорта в ходе лечения. Перед первым нанесением средства на основе бензилбензоата пациенту следует посетить душ. Повторная обработка кожных покровов проводится через 48 часов – гибнут клещи, пребывающие в стадии личинок. При полном устранении симптомов новый цикл нанесения препарата не проводится. После завершения лечения пациенту следует использовать антисептик для обработки мебели, предметов домашнего обихода и одежды.
Корковая форма чесотки требует иного подхода к лечению. Антискабиозную терапию предваряет этап размягчения и удаления корок посредством мыльно-содовых ванночек или кератолитических мазей. После удаления всех ороговевших слоев пациент может приступать к нанесению раствора бензилбензоата на пораженные участки.
Осложнения и профилактика
Отсутствие лечения чесотки может привести к развитию пиодермии, микробной экземы и дерматита. По этой причине дерматологи рекомендуют пациентам обращаться за медицинской помощью при выявлении первых признаков скабиеса.
Профилактика чесотки предполагает устранение очагов массового заражения людей (карантины в детских садах и школах). Систематические осмотры детей врачами и соблюдение правил личной гигиены представителями всех возрастных групп существенно снижают риск инфицирования скабиесом.
Статистика
Чесотка распространена среди всех социальных групп москвичей. Сезон наибольшей активности чесоточных клещей длится с апреля по октябрь. На пике заболеваемость достигает 50 случаев на каждые 100 тысяч жителей города. В период убыли эпидемии этот показатель падает до 15-18 случаев. Наибольшему риску подвержены дети и молодежь из-за активного образа жизни и регулярного посещения общественных мест.
Вопросы и ответы
Стоит ли проходить курс лечения родственникам пациента с диагностированной чесоткой?
Вероятность инфицирования лиц, проживающих с носителем скабиеса, очень высока. По этой причине дерматологи часто назначают родственникам пациента курс профилактического лечения с использованием средств на основе бензилбензоата.
Формируется ли иммунитет к чесотке?
Повторное инфицирование человека скабиесом возможно сразу после завершения текущего курса. Из-за этого врачи настаивают на необходимости антисептической обработки мебели и одежды – у пациентов не формируется иммунитет к чесоточным клещам.
Читайте также:

