Как поставить укол под глаз
Обновлено: 26.04.2024
Глазные инъекции. Эффективность глазных инъекций
Многие офтальмологи наиболее эффективным методом местной лекарственной терапии глаз считают введение лечебных препаратов под конъюнктиву. Метод весьма популярен, а перечень инъецируемых медикаментов велик. Под конъюнктиву вводят антибиотики, сульфаниламиды, гормоны, ферменты, витамины, тканевые препараты, гипертонические растворы и пр. Создавая в месте введения депо лекарства, рассчитывают на его более длительное и в большем количестве проникание в глаз, чем при инсталляции капель. В зависимости от медикамента, реакции глаза, выраженности болезни инъекции делают 1 раз в день либо в несколько дней.
Глаз, как правило, отвечает на инъекцию отеком конъюнктивы, вплоть до хемоза, отеком кожи век, раздражением глазного яблока, введение таких лекарств, как глицерин, гипертонические растворы натрия хлорида, дионин, ферменты, даже при хорошей местной анестезии болезненно, причем боли могут держаться несколько часов. В связи с этим приходится прибегать к холодным или горячим примочкам и седативным средствам. От вводимых под конъюнктиву лекарств требуется надежная стерильность, для обеспечения которой растворы готовят на дважды дистиллированной воде. Инъекции должна выполнять достаточно подготовленная медицинская сестра при строгом соблюдении стерильности рук, инструмента и обработке конъюнктивы, лучше в процедурном кабинете. Лечебное действие подконъюнктивальных инъекций усиливается при добавлении в растворы адреналина, иногда лидазы.
По данным того же автора, после инъекции под конъюнктиву верхнего отдела глазного яблока лекарственные препараты проникают в глаз в большем количестве, чем при введении их у нижнего лимба. Фракционной инсталляцией лекарственных растворов (закапывание каждые 30 с) в течение 4—10 мии после анестезии слизистой оболочки дикаином, повышающим проницаемость роговицы, можно получить концентрации медикаментов в глазу, не уступающие таковым при субконъюнктивальных инъекциях.

Таким образом, между инъекциями под конъюнктиву, инсталляциями, глазными лечебными пленками нет принципиальных различий, поскольку при всех этих методах аппликаций лекарственные средства поступают в глаз преимущественно через роговую оболочку. Зато далеко неравнозначно подконъюнктивальному так называемое парабульбарное введение лекарств, под которым понимают инъецирование их через кожу нижнего века на глубину 1— 1,5 см по направлению к экватору глаза. Метод менее болезнен и не вызывает образования больших отеков.
Свои показания имеет введение лекарственных веществ в переднюю камеру глаза, чаще с одновременным ее промыванием, в стекловидное тело и субхориоидально [Пеньков М. А., Березнякова А. И., 1970]. Такими способами, применяемыми офтальмохирургами, в глаз вводят антибиотики, ферменты, глюкокортикоиды и другие препараты.
Более широкой апробации подлежит разработанный М. М. Красновым и Я. Г. Арнаутовой (1976) новый способ аппликации глазных лекарств: их ретроградное внутриартериальное введение в глазничную артерию. Несмотря на то что для такого введения нужна, хотя it небольшая, операция, метод представляется перспективным, особенно при лечении больных с острыми нарушениями кровообращения в сосудах зрительного нерва и сетчатки.
Лекарственные препараты вводятся в организм различными способами: прерорально, внутривенно, внутримышечно. Большинство глазных заболеваний лечится офтальмологическими растворами. При некоторых болезнях требуются интравитреальные инъекции (ИВИ). Узнаем, что это такое, когда они назначаются и как проходит данная процедура.
В настоящее время интравитреальные инъекции считаются одним из самых эффективных способов лечения некоторых тяжелых глазных заболеваний. Начали его использовать в медицине более века назад. Впервые ИВИ были применены с целью тампонады сетчатой оболочки стерильным воздухом. Особенно популярной процедура стала в 40-х годах. Тогда были выполнены инъекции антибактериальных препаратов при терапии офтальмопатологий воспалительного характера. В 1980-х годах было проведено исследование введения противовирусных средств в глазное яблоко.
Сегодня перечень лекарственных препаратов, которые применяются при ИВИ, заметно расширился. В большинстве случаев они назначаются при серьезных патологиях внутренней оболочки глаза, или сетчатки. По мере совершенствования технологий, расширения знаний о причинах развития офтальмопатологий, развития фармакологической отрасли интравитреальное введение стало еще эффективнее. Спрос на этот способ лечения значительно вырос. Углубимся немного в анатомию, чтобы полнее представлять процедуру выполнения ИВИ.
Что такое интравитреальные инъекции?
Глазное яблоко изнутри заполнено прозрачной субстанцией, которая напоминает гель. Эта структура глаза называется стекловидным телом.

Оно выполняет множество различных функций, одна из которых — поддержание формы глазного яблока. В ходе интравитреальной инъекции в стекловидное тело вводится лекарство с помощью иглы. Этот терапевтический метод необходим в тех случаях, когда требуется доставка лекарственных компонентов во внутреннюю оболочку глаза. Глазные капли и мази не обладают такой способностью. Они воздействуют на наружные оболочки глазного яблока. Попасть внутрь него мешает клеточный барьер. Медикаменты не могут проникнуть в ретинальную область и не оказывают на нее никакого воздействия.
Выбор лекарственного препарата для ИВИ определяется конкретной патологией. Узнаем, какие могут быть показания к интравитреальной инъекции.
Показания к интравитреальной инъекции
С помощью этого метода лечатся очень тяжелые офтальмопатологии, которые вызывают частичную или полную потерю зрения. Назначается процедура только после детального обследования. Поводом к ИВИ могут стать следующие офтальмологические патологии:
- Влажная форма сенильной макулярной дегенерации. Она возникает вследствие разрастания новых сосудов, что происходит из-за необходимости обеспечить питание макулы, в которой нет нормального кровоснабжения. Новообразовавшиеся сосуды очень тонкие и хрупкие. Их появление приводит к отеку и кровотечению. У больного возникают трудности с чтением, ухудшается центральное зрение, причем резко, появляются искажения в изображении, когда прямые линии становятся визуально изогнутыми.
- Макулярный отек, который развился на фоне пролиферативной диабетической ретинопатии. Зрение становится при этом недуге нечетким, прямые линии зрительно деформируются, изображение приобретает розоватый оттенок, беспокоит светобоязнь, острота зрения сильно изменяется в зависимости от времени суток.
- Эндофтальмит — воспалительный гнойный процесс, который поражает внутреннюю оболочку глаза. Возникает это заболевание после ранения глазного яблока с попаданием в его ткани инфекции. У пациента появляются боли в глазу, он ощущает сильный дискомфорт, острота зрения заметно падает, в поле видимости наблюдаются помутнения. Также развивается конъюнктивит, веки отекают, склера краснеет. Есть риск не только потерять зрение, но и глаз.

- Увеиты — воспалительные заболевания сосудистой оболочки глаза. Это целая группа патологий со множеством различных причин и симптомов. Для всех увеитов характерны: выраженная боль в глазу, фотофобия, слезотечение, затуманивание и снижение зрения, сужение зрачка. При отсутствии лечения увеит может вызвать слепоту.
- Окклюзия центральной вены сетчатки или ее ветвей — очень грозное заболевание сосудов сетчатой оболочки. У больных при этой патологии наблюдается резкое снижение остроты зрения, причем безболезненное. Никаких неприятных ощущений, зуда, жжения и пр., человек не испытывает. Окклюзия может привести к слепоте или развитию других опасных недугов, например, глаукомы.
- Хориоидальная неоваскулярная мембрана — это болезнь, характеризующаяся врастанием в сетчатку сосудов из сосудистой оболочки, что приводит к скоплению в ней лишней жидкости. Чем ближе патологический процесс к макуле, тем сильнее страдает зрение. Оно может пропасть практически полностью.
- Кистозный отек макулы. Он возникает из-за диабетической ретинопатии, после хирургических операций на глазах, на фоне увеита и в результате других причин. Проявляется заболевание в размытости изображения, искажении линий, розоватом оттенке картинки, светобоязни, нарушении цветовосприятия в вечернее время.
Все эти патологии способны привести к необратимому снижению зрения, стать причиной инвалидности. Интравитреальные инъекции, назначенные своевременно, позволяют предотвратить такие последствия.
Техника выполнения ИВИ
Проводится процедура в амбулаторных условиях. Госпитализация не требуется. После кратковременного обследования пациент отправляется домой. Для введения лекарства в глаз используется игла очень маленького диаметра. Поэтому больной практически ничего не ощущает. Однако анестезирующие капли обычно применяются. Они необходимы для обеспечения максимального комфорта. Только в очень тяжелых случаях делается субконъюнктивальная инъекция лидокаина с целью дополнительного обезболивания. Для профилактики бактериального заражения осуществляется обработка конъюнктивы антисептиком, как правило, йодсодержащим.
Вся процедура проводится в условиях максимальной стерильности, так как риск занесения внутрь глаза инфекции достаточно высокий. Все инструменты обрабатываются соответствующими растворами. Чтобы человек не закрывал глаз, используется векорасширитель. Непроизвольные моргания сильно затрудняют работу офтальмолога.
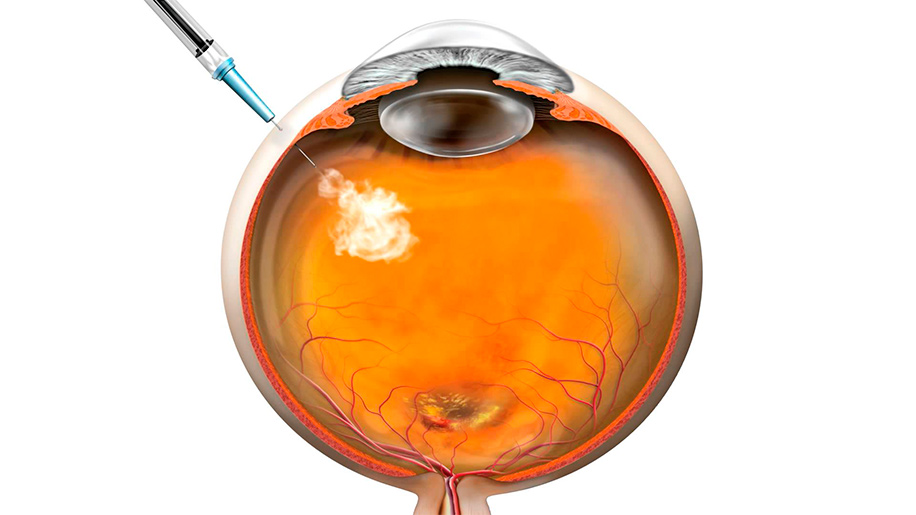
Непосредственно для ИВИ применяется игла толщиной 27-30 G (шкала Гейдж). Место введения располагается в 3,5-4 мм от лимба, но при наличии у человека природного хрусталика. Для пациентов с интраокулярными линзами расстояние до лимбального кольца составляет 3-3,5 мм. Эти нюансы очень важны, так как игла не должна задеть хрусталик или сетчатку. Перед самой инъекцией больного просят посмотреть в сторону противоположную уколу. После вхождения иглы в стекловидное тело проводится медленное введение препарата.
Врач должен убедиться, что по ретинальной артерии полноценно циркулирует кровь, а укол не вызвал осложнений. Для этого назначается осмотр глазного дна с помощью офтальмоскопа. Эта процедура позволяет в деталях осмотреть макулу, сетчатку, сосуды и зрительный нерв с диском. Профилактика антибиотиками остается на усмотрение окулиста. Первичное обследование осуществляется сразу после инъекции, вторичное — через 5-10 минут. После принятия всех мер предосторожности врач дает рекомендации и отпускает домой.
Какие лекарства можно вводить в ходе ИВИ?
Выбор препарата определяется медицинскими показаниями. При гнойном воспалении внутренней оболочки назначаются антибактериальные средства, при сильном воспалительном процессе и прогрессирующем отеке макулы используются глюкокортикостероиды. Влажная форма макулярной дегенерации требует введения лекарств категории anti-VEGF. Также применяются следующие виды препаратов:
- Антибиотики. Обычно необходимы при эндофтальмитах.
- Противогрибковые средства. Гнойные воспаления возникают и вследствие попадания в глаз микозов.
- Нестероидные противовоспалительные лекарства. С их помощью лечатся увеиты и хориоидальная неоваскуляризация.
- Иммуномодуляторы. Они подавляют увеиты и используются в терапии хронических неинфекционных заболеваний глазных сосудов.
Как было отмечено ранее, возможности медицины расширяются. Открываются новые препараты и способы их введения. Это сказывается и на цене процедуры. Интравитреальные инъекции являются достаточно дорогой терапией, но эффективность ее доказана и неоспорима. Перечислим преимущества и недостатки метода.
Преимущества и недостатки метода ИВИ
Основное достоинство методики — быстрая целевая доставка всех веществ препарата, что обеспечивает широкое действие лекарства, его терапевтическую эффективность. Однако существуют и некоторые риски. Самое тяжелое осложнение — бактериальная контаминация, которая приводит к эндофтальмиту — гнойному воспалению внутренних структур глазного яблока. Риск его возникновения составляет 0,051% при выполнении каждой конкретной инъекции. Вероятность заражения очень низкая. При этом результаты оправдывают ожидания.
Есть и другие документально подтвержденные осложнения ИВИ:
- Отслоение сетчатки. Это заболевание сопровождается быстрым снижением зрения. Требуется провести лазерную коагуляцию, в ходе которой осуществляется припаивание сетчатой оболочки к стекловидному телу.
- Стойкое повышение внутриглазного давления. У больного возникают боли в голове и глазу, снижаются различные зрительные функции. Если не лечить осложнение, оно вызывает поражение зрительного нерва.
- Внутриглазные кровоизлияния. Они приводят к образованию пятен в области зрения, плавающих «мушек», которые находятся в стекловидном теле и отражаются на процессе преломления световых лучей, то есть качестве изображения.
- Повреждения хрусталика. Он может сместится. Подобные патологии лечатся оперативно. Они всегда сказываются на остроте зрения.
- Прогрессирование катаракты — помутнения хрусталика. На поздней стадии он удаляется, а вместо него в глаз имплантируется интраокулярная
- линза.
Гипотония, анафилактические реакции, аллергия.
Все эти риски учитываются. При наличии противопоказаний к конкретному лекарственному препарату процедура не назначается.
Осложнения не следует путать с побочными эффектами, которые временно могут беспокоить сразу после проведения интравитреальной инъекции. Некоторые больные жалуются на наличие инородного предмета в глазу, давление и тяжесть в нем. Болевых ощущений обычно не наблюдается. Возможны незначительные субконъюнктивальные кровоизлияния и появление «мушек». Через несколько минут или часов все эти временные последствия вмешательства исчезают. Важно не прикасаться к глазу на протяжении всего дня. Также нужно тщательно соблюдать гигиену. При появлении боли, повышенной чувствительности к свету, резком снижении остроты зрения необходимо срочно проконсультироваться с окулистом.

Препарат группы регенерантов и репарантов Ретиналамин – эффективное офтальмологическое средство для улучшения состояния и функции сетчатки при ее дегенерации, тапеторетинальной абиотрофии, первичной открытоугольной глаукоме, диабетической ретинопатии, миопии и пр.
Препарат назначается в виде внутримышечных и парабульбарных инъекций. Курс таких инъекций целесообразно пройти как для лечения патологии, так и с целью профилактики прогрессирования заболеваний глаз.
Терапия препаратом Ретиналамин
Ретиналамин выпускается в виде белого порошка (лиофилизата), при разведении которого получают раствор для инъекций.
Основное действующее вещество препарата – полипептидные фракции, выделенные из биоматериала глаз крупного рогатого скота и свиней. Благодаря их комплексному воздействию, на клеточном уровне происходит стимуляция фоторецепторов и пигментного эпителия сетчатки, активируются процессы белкового синтеза. Реакции взаимодействия нормализуют проницаемость стенок сосудов, ускоряют процессы восстановления и репарации, помогают вернуть светочувствительность сетчатой оболочки глаза и повысить остроту зрения.
Препарат назначается в виде инъекций, которые выполняют внутримышечно или парабульбарно – сквозь кожу нижнего века под глазное яблоко. По показаниям, инъекции выполняются ежедневно в дозировке 5-10 мг вещества однократно. Курс лечения составляет от пяти до десяти дней и может быть назначен повторно по прошествии трех месяцев.
В детской офтальмологии, раствор Ретиналамин, применяется преимущественно в виде инъекций, выполняемых внутримышечно.

Парабульбарные инъекции
При назначении курса парабульбарных инъекций препаратом Ретиноламин, их выполняет специалист с достаточным опытом подобных процедур в специально оборудованном кабинете клиники или в стерильной операционной. Специальных приготовлений инъекции препарата не требуют.
Для получения инъекционного раствора, леофилизат препарата разводят используя раствор изотонический или прокаин (0,5%) и воду для инъекций. Введение осуществляется одноразовым шприцем со слегка притупленной иглой. В ходе процедуры, игла чрезкожно входит в нижнее веко (наружный край) и продвигается примерно на 1 см в глубину. Необходимая доза лекарственного вещества водится в пространство у задней стенки глазного яблока.
Раствор Ретиноламина не подлежит хранению, поэтому после выполнения инъекции, остатки его утилизируются.

Побочные эффекты, осложнения и противопоказания
Парабульбарные инъекции Ретиналамина считаются одним из самых эффективных способов доставки медикаментозного средства к месту поражения, однако они весьма болезненны и могут сопровождаться синяками и зудящими отеками под глазами, а также возникновением аллергических реакций.
Среди возможных негативных эффектов процедуры, специалисты также упоминают:
- Возникновение пелены перед глазами, которая снижает остроту зрения.
- Кровоизлияния под конъюнктиву.
- Отрыв цинновых связок (редко).
- Пролапс радужки (очень редко).
Инъекции Ретиналамина не назначаются при индивидуальной непереносимости компонентов средства. Ограничением также служит возраст до 18 лет (исключение дети с центральной дистрофией сетчатки) и состояние беременности. Женщинам, кормящим грудью, при назначении инъекций Ретиналамина рекомендуется от грудного вскармливания временно отказаться.

При лечении некоторых сложных заболеваний глаз, таких как возрастная дегенерация макулы, диабетический отек макулы, поражения сосудов сетчатки, воспаления внутренних оболочек, а также кровоизлияния внутрь глаза, для лучшего терапевтического эффекта, необходимо введение лекарственных препаратов непосредственно в стекловидное тело. Подобные манипуляции получили название интравитреальные инъекции.
Техника выполнения
Интравитреальное введение лекарственных препаратов может выполнять только опытный специалист — офтальмохирург. Процедура проводится исключительно в операционной специализированного глазного отделения в условиях асептики и антисептики.
Перед началом манипуляций тщательно дезинфицируется кожа вокруг глаза и веки. Проводится местная анестезия каплями, затем на удалении 4 мм от лимба в склеру и граничащую с ней плоскую часть цилиарного тела вводится шприц с тонкой иглой для инъекций. Игла достигает стекловидного тела и входит в него на глубину 2-3 мм. Посредством особого ограничителя глубина введения инъекционной иглы может регулироваться. Надавливая на поршень, врач вводит лекарственное средство в полость глаза (в стекловидное тело).
После выполнения инъекции проводят измерение ВГД. Его повышение требует выполнения парацентеза — прокола роговой оболочки у лимба. После процедуры обязательно закапывание глазных капель с антибактериальными и противовоспалительными свойствами.
При данном методе введения лекарственных средств возможно возникновение некоторых обратимых осложнений; к ним относят: реактивное повышение ВГД, возникновение синехий, катаракту, отслойку сетчатки, подвывих хрусталика, развитие увеита и эндофтальмита.
Видео процедуры
Интравитреальное введение Луцентиса
Лекарственное средство Луцентис применяется для лечения влажной формы возрастной макулодистрофии, диабетического отека макулы и отека сетчатки, спровоцированного окклюзией ее вен. Это препарат на основе ранибизумаба — фрагмента моноклонального антитела к эндотелиальному фактору роста А (VEGF-A). Разработанный специально для офтальмологических нужд, он обеспечивает хорошую эффективность инъекционной терапии и вполне безопасен.
Под действием ранибизумаба, обеспечивающего патогенетический вариант терапии, характерный для ВМД чрезмерный ангиогенез уменьшается, и толщина сетчатки нормализуется.
Оказывая воздействие только на активные формы фактора роста сосудов, Луцентис очень быстро проникает в ткани сетчатки, устраняя макулярный отек, ограничивая область поражения, исключая прогрессирование ангионеогенеза и возникновение новых гематом.
Перед назначением препарата, пациенту необходимо пройти полную компьютерную диагностику системы зрения. Только получив данные о полной картине состояния органа зрения, специалист офтальмолог может сделать прогноз на исход заболевания и принять решение о необходимости или нецелесообразности применения препарата Луцентис. Тогда же по показаниям составляется схема его интравитреального введения.
Как правило, курс терапии включает 3 инъекции препарата, каждая из которых выполняется строго раз в месяц. Обычно этого достаточно, чтобы состояние стабилизировалось. В дальнейшем число инъекций может варьироваться в течение года в соответствии с текущей ситуацией и состоянием функции зрения пациента. Интервал между инъекциями Луцентиса должен составлять не менее месяца, в течение которого необходимо прибыть на осмотр для контроля остроты зрения и зрительных функций. За состоянием макулы при этом осуществляется контроль посредством оптического когерентного томографа. Данное устройство позволяет получать 2- и 3-мерные изображения необходимых областей сетчатки и зрительного нерва. Благодаря высокой разрешающей способности и скорости работы, существенно расширяются протоколы исследований, состояние глазного дна получает максимально точную и быструю оценку.

Интравитреальное введение Озурдекса
Препарат Озурдекс является интравитреальным имплантатом на основе дексаметазона — сильнодействующего стероида с противовоспалительным действием .
Дексаметазон способен купировать даже выраженное воспаление, убирать отеки, восстанавливать нормальную проницаемость капилляров, устранять отложение фибрина, налаживать фагоцитоз в области воспаления. Под действием дексаметазона прекращается рост эндотелия сосудов, останавливается высвобождение простагландинов, который является медиатором цистоидного макулярного отека.
Макулярный отек – ответная реакция тканей сетчатки при окклюзии ее центральной вены или ветвей. Под окклюзией вен понимают их закупорку и непроходимость капилляров, чаще всего образующихся по причине стойкой гипертонии и выраженного атеросклероза.
Для снятия макулярного отека, грозящего утерей зрительных функций глаза, опытный специалист-офтальмолог выполняет введение имплантата Озурдекса, находящегося в аппликаторе. Введение выполняется разово интравитреально. Рекомендуемая дозировка составляет один имплантат в область поражения.
Повторное введение возможно при снижении остроты зрения в ответ на проводимую терапию, когда офтальмолог уверен, что возможные риски сопоставимы или меньше потенциального полезного эффекта. Таким образом, когда разовое использование Озурдекса приводит к стабильному улучшению зрительных функций пациента, повторного введения интравитреального имплантата не понадобится. Действие препарата сохраняется не менее полугода.
Интравитреальное введение Гемазы
Офтальмологический препарат Гемаза хорошо сочетается с эмоксипином и дексаметазоном, обладает выраженными фибринолитическими и тромболитическими свойствами. Применяется в клинической практике при:
- Окклюзиях и тромбозе артерий, вен и ветвей сетчатки;
- Гифеме, гемофтальме;
- Кровоизлияниях внутрь глаза (субретинальных, интраретинальных и преретинальных);
- Спаечном процессе после хирургического лечения глаукомы, а также в качестве его профилактики.
Интравитреальные инъекции антибиотиков
Интравитреальное введение антибиотика – наиболее частая процедура из всех перечисленных. Техника ее проведения во многом схожа с вышеописанной, однако имеет ряд отличий. Так, после введения иглы в стекловидное тело врач выполняет забор 0,1 мл вещества, с целью дальнейшего лабораторного исследования. После чего иглу отсоединяют, оставляя внутри, и осуществляют замену шприца. Затем выполняют введение раствора антибиотика, и игла удаляется.
Процедуру может выполнять только квалифицированный врач-офтальмолог. Он же проводит расчет дозировки препарата, в соответствии с тяжестью процесса и индивидуальным состоянием пациента, так как осложнением введения чрезмерных доз антибактериальных средств может стать токсическое поражение сетчатой оболочки.
Как правило, дозировка антибиотика для интравитреального введения составляет 0,4 мг в 0,1-0,2 мл растворителя. Кратность введения назначенного препарата обусловлена терапевтическим эффектом средства, а также силой его и длительностью.
Одним из свойств стекловидного тела является способность сохранять не менее трех суток большинство антибиотиков в терапевтической концентрации, что необходимо учитывать при назначении препаратов. Не менее важно иметь ввиду корреляцию концентрации вводимого вещества с выраженностью воспалительного процесса.
Назначение интравитреальных инъекций дает наибольший эффект при очаговом, диффузном или смешанном воспалительном процессе, внутриглазной инфекции на начальной стадии ее развития. Терапевтический эффект введения антибиотика интравитреально уже во второй стадии эндофтальмита заметно уменьшается. При дальнейшем развитии процесса подобные инъекции антибактериальных средств нецелесообразны.

Цена интравитреального введения лекарственных препаратов
Врачи нашей клиники имеют высокую профессиональную квалификацию, что дает им право выполнять все виды интравитреальных инъекций. Благодаря оснащению клиники новейшим высокотехнологичным оборудованием, наши специалисты имеют возможность тщательного контроля над над состоянием пациента и динамичного мониторинга проводимого лечения. Стоимость интравитреального введения лекарственных препаратов можно посмотреть ниже.
Халязион – воспалительный процесс, развивающийся в ткани века и имеющий вид небольшого округлого уплотнения. Воспаление появляется из-за пролиферативного хронического воспаления мейбомиевой железы, обусловленного её закупоркой и скоплением секрета. [1]
Очень часто халязион путают с похожим образованием – ячменем. Однако эти два заболевания имеют существенное различие. Халязион, в отличие от ячменя, не проходит самостоятельно, это хроническая патология, способная спровоцировать возникновение конъюнктивита и прочих заболеваний глаз.
Инъекция в халязион – один из способов его консервативного лечения, применяющийся, обычно, при «свежем» заболевании, с не очень плотной капсулой, когда капли и мази не эффективны. [2] При отсутствии результата инъекционной терапии халязион удаляют хирургическим путем.
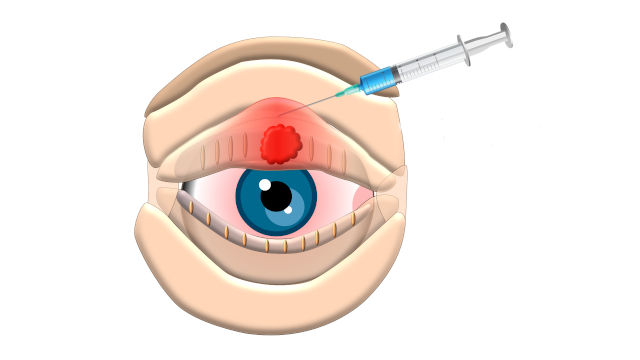
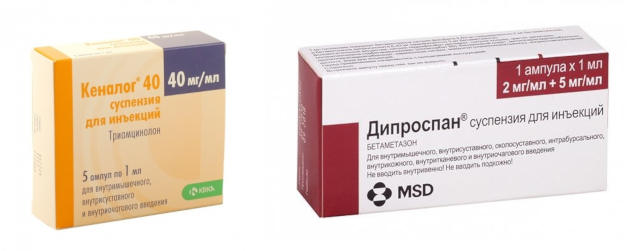
Рис.1 Схематическое изображение инъекции
Применяемые препараты
Для инъекций в полость халязиона используют гормональные противовоспалительные средства (глюкокортикостероиды). [3]
Препаратами выбора, как правило становятся Дексаметазон или, чаще применяемые Кеналог и Дипроспан. Это, так называемые «депо-формы», которые обладают более продолжительным и выраженным действием.
В случае положительной динамики, то есть при уменьшении после инъекции размеров халязиона, обычно рекомендуют повторное введение стероидного препарата. Для получения наилучшего результата уколы, как правило, дополняют введением кортикостероидов в глаз в виде капель. [4]
Рис.2 Кеналог и Дипроспан - два препарата для инъекций при халязионе
Техника проведения
Инъекцию препарата в полость халязиона проводят амбулаторно, без специальной предварительной подготовки пациента.
В зависимости от возраста и психоэмоционального состояния анестезия может быть местная (в виде мази) или её вовсе не применяют. [5]
После обработки кожи над местом укола антисептическим раствором, офтальмолог (имеющий достаточный опыт) производит введение лекарственного средства с применением инсулинового шприца. Благодаря очень тонкой его иголе, процедура не вызывает сильных болезненных ощущений, а также не оставляет следов на коже.
Видео процедуры
Эффективность лечения
По разным оценкам, результативность подобного медикаментозного лечения составляет примерно 50-60 процентов. При отсутствии эффекта ставится вопрос об удалении образования хирургическим способом. [6]
Фотогрфии до и после
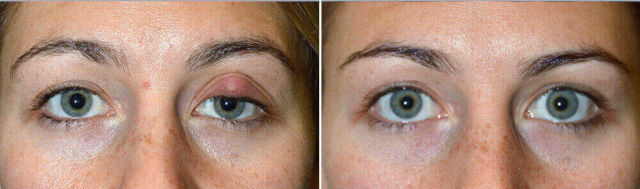
Рис.3 Фотография до и после (24 дня) укола Дипроспана
Стоиомость инъекции
В нашей клинике стоимость укола (препарат включён) составляет 5 000 рублей. Перед процедурой необходимо пройти стандартную диагностику и получить консультацию специалиста клиники (3 500 рублей).
Список использованных источников
1. Федоров С.Н., Ярцева Н.С., Исманкулов А.О. Глазные болезни: Учебник для студентов медицинских вузов. – 2-е изд., перераб. и доп. – М.: 2005. – 440 с.
2. Трубилин В.Н., Полунина Е.Г., Анджелова Д.В., Евстигнеева Ю.В., Чиненова К.В. Применение антибактериальных глазных мазей в лечении острых и хронических заболеваний век и конъюнктивы. Офтальмология. 2019;16(1):31–37
3. Lee JW, Yau GS, Wong MY, Yuen CY. A comparison of intralesional triamcinolone acetonide injection for primary chalazion in children and adults. ScientificWorldJournal. 2014;2014:413729
4. Dua HS, Nilawar DV. Nonsurgical therapy of chalazion. Am J Ophthalmol. 1982 Sep;94(3):424-5.
5. Li RT, Lai JS, Ng JS, Law RW, Lau EM, Lam DS. Efficacy of lignocaine 2% gel in chalazion surgery. Br J Ophthalmol. 2003 Feb;87(2):157-9
6. Aycinena AR, Achiron A, Paul M, Burgansky-Eliash Z. Incision and Curettage Versus Steroid Injection for the Treatment of Chalazia: A Meta-Analysis. Ophthalmic Plast Reconstr Surg. 2016 May-Jun;32(3):220-4.
Если я капала тобрадекс и мазала тетрациклиновой мазью 7 дней - не помогло, мне укол поможет? Как быстро можно будет его сделать?
Уважаемая Камилла,
оценивать целесообразность безоперационного лечения и давать прогнозы можно только видя ваш глаз (нужно оценить размер, плотность и локализацию образования).
Инъекцию (если она показана) можно сделать в день обращения.
Будем рады Вам помочь!
Читайте также: