Как поменять цвет кожи хирургия
Обновлено: 26.04.2024
Этапы и техника кожной пластики расщепленным трансплантатом
а) Показания для пластики расщепленным кожным трансплантатом:
- Относительные показания: гранулирующая раневая поверхность без какой-либо существенной инфекции.
- Противопоказания: местная инфекция; покрытая корками поверхность раны; обнаженные сухожилия, фасция или кость.
- Альтернативные операции: полнослойный кожный трансплантат, перемещаемый лоскут, кровоснабжаемый трансплантат, свободный или на ножке.
б) Подготовка к операции. Подготовка пациента: побрейте донорское место (например, передневнутреннюю поверхность бедра).
в) Специфические риски, информированное согласие пациента:
- Неудачная трансплантация кожи
- Осложнения заживления донорского места
г) Обезболивание. Местное обезболивание, в редких случаях - регионарное или общее обезболивание.
д) Положение пациента. Зависит от места расположения раны, обычно лежа на спине.
е) Доступ. Зависит от места расположения раны.
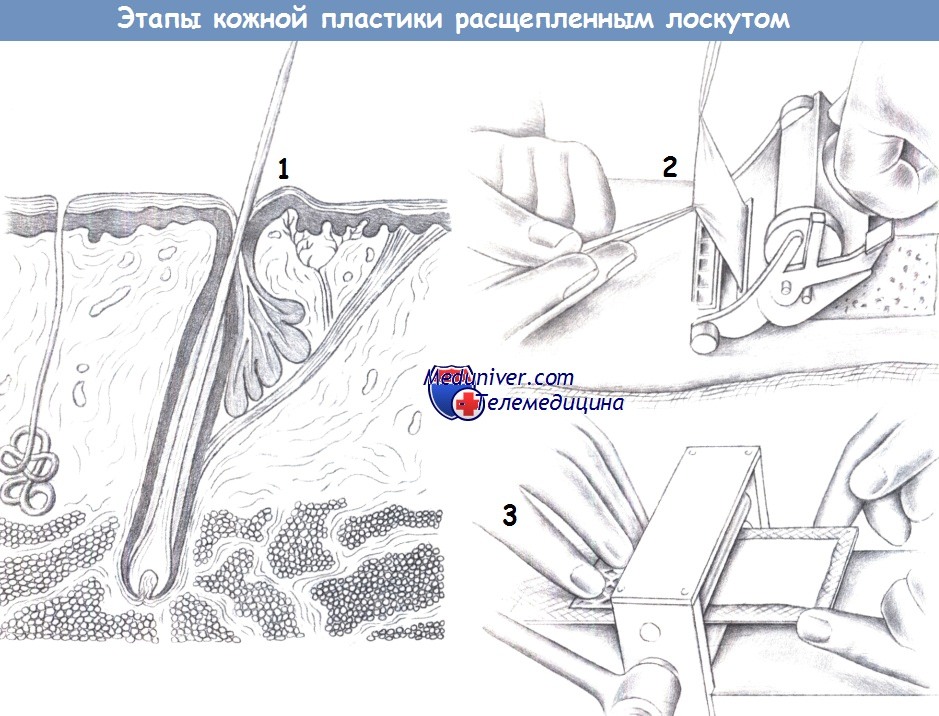
ж) Этапы кожной пластики расщепленным трансплантатом:
- Донорское место
- Процедура забора
- Сетчатый трансплантат
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Расщепленные кожные лоскуты включают только эпидермис с фрагментами росткового слоя.
- Если установка глубины дерматома правильная (0,5-0,7 мм), то на поверхности донорского места возникает множество мелких кровоточащих точек.
- Немедленно закройте донорское место тампоном, смоченным в изотоническом солевом растворе и местном анестетике (с максимальной дозой анестетика).
- Чтобы предотвратить образование гематомы или серомы с последующим отделением расщепленной кожи от ее ложа, при покрытии трансплантат следует слегка придавливать.
и) Меры при специфических осложнениях. Неудача трансплантации обычно связана с неадекватным состоянием раны (ишемия, инфекция, отделение трансплантата от ложа гематомой или серомой), если необходимо, выполните пластическую хирургическую реконструкцию.
к) Послеоперационный уход после кожной пластики расщепленным трансплантатом:
- Медицинский уход: Проверка трансплантата через 1-3 дня, затем с интервалами в несколько дней. Первая смена повязки на донорском месте через 3 дня: осторожно снимите повязку, предварительно смочив ее.
- Активизация: чем раньше, тем лучше, в зависимости от месте расположения раны.
- Физиотерапия: не требуется.
- Период нетрудоспособности: зависит от общей ситуации.
л) Техника кожной пластики расщепленным лоскутом:
- Донорское место
- Процедура забора
- Сетчатый трансплантат
1. Донорское место. Расщепленный кожный лоскут включает ткани от поверхности кожи до сосочкового слоя дермы (что соответствует глубине волосяных фолликулов). Расщепленный лоскут можно забрать на различную глубину: от 0,5 до 1,0 мм.
2. Процедура забора. Забор расщепленного трансплантата производится с помощью электрического дерматома. Глубина среза дерматома варьирует от 0,4 до 0,6 мм. Кожа обрабатывается жидким парафином и натягивается ладонью руки или небольшими металлическими пластинками. Хирург накладывает дерматом на требуемую область (предпочтительно внутреннюю поверхность бедра), а ассистент осторожно удерживает забранную кожу под натяжением двумя зажимами.
3. Сетчатый трансплантат. Система для изготовления сетчатого трансплантата формирует из расщепленного кожного лоскута сеть, тем самым, увеличивая его площадь. Было показано, что целесообразным является соотношение 1:1,5 или 1:2.
Большее соотношение показано для больших дефектов (обширных ожоговых ран), хотя эпителизация в этом случае существенно замедляется. Забранная кожа фиксируется к дефекту одиночными швами или кожными скобками и прижимается к раневой поверхности давящей повязкой. Операцию завершает неадгезивная повязка, легкое прижатие и иммобилизация. Первая смена повязки производится примерно через 3 дня.
Видео техники пересадки кожи - пластики расщепленным лоскутом

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Осветление или отбеливание кожи – практика, позволяющая сделать тон кожи на несколько оттенков светлее благодаря применению специальных .
Осветление или отбеливание кожи – практика, позволяющая сделать тон кожи на несколько оттенков светлее благодаря применению специальных косметических средств или процедур.
Таким способом можно убрать пигментные пятна или выровнять цвет лица или любой другой части тела. Однако ни одно средство не поможет изменить фототип нашей кожи, он неизменен при любых обстоятельствах.
Почему меняется цвет кожи на отдельных участках тела и появляются проблемы с кожей лица?
Как правило, цвет нашей кожи предопределен генетически. Однако его изменение и появление пигментных пятен и других изменений могут спровоцировать следующие факторы:
- Последствие воспалительных высыпаний – на месте прыща или сыпи могут оставаться следы в виде измененного цвета кожи.
- Влияние солнечного излучения – ультрафиолетовые лучи считаются чуть ли не главным провокатором появления проблем с пигментацией.
- Гормональные изменения – специалисты отмечают, что гиперпигментация возникает из-за беременности или приема противозачаточных средств. Она может пройти после окончания такого периода, но иногда остается с пациенткой на всю жизнь.
- Травмированные кожи и получение ожогов – механические повреждения глубоких слоев кожи вызывает локальную усиленную выработку меланоцитов. Это способствует изменению цвета кожного покрова на травмированной или обожженной области.
- Последствие заболеваний – доктора отмечают, что после ковида у пациентов возникают проблемы с кожей. Во время болезни возникают высыпания или сыпь, которые сопровождают человека вплоть до наступления выздоровления. После их исчезновения остаются следы или небольшие вкрапления другого цвета. Однако порой такие проблемы с кожей после коронавируса остаются с пациентом надолго.
- Возрастные изменения – часто на коже пожилых людей появляются пигментные высыпания.
Отбеливание кожи лица при помощи лазера
Лазерное отбеливание кожи – один из современных и эффективных способов устранения пигментных пятен. Лазерный луч способен проникнуть достаточно глубоко для устранения такой проблемы и способен прицельно воздействовать только на пигмент.
Отбеливание кожи лазером производится на любой части тела – лице, шее, груди и так далее. Особой подготовки лазерная процедура не требует. Важно лишь, чтобы непосредственно перед вмешательством не было других агрессивных воздействий, например, химических пилингов или механической шлифовки. В обрабатываемой зоне не должно быть ран, высыпаний. Если есть повреждения или воспаления, лучше подождать.
Однако такое отбеливание кожи производится в салонах или клиниках с медицинской лицензией. Аппарат также должен иметь регистрационное удостоверение. Такая процедура считается довольно дорогостоящей.
Косметические операции по отбеливанию кожи: пилинг и фототерапия
Если пигментные пятна поверхностные, то с помощью курса кислотных пилингов можно добиться желаемого результата. Главная цель такого способа – выровнять тон лица, а не отбеливание ее кожи. Пилинг уменьшает гиперпигментацию и выравнивает рельеф кожи. В процессе процедуры удаляются верхние слои клеток кожи, тем самым выравнивая цвет покрова.
Фототерапия – это косметическая операция для устранения пигментации за счет ультрафиолетовых лучей. По-другому такую методику еще называют светотерапией или светолечением. Фототерапия заключается в том, что на кожные покровы воздействует солнечный и яркий свей путем волн различной длины. Волны исходят от искусственных источников, а именно специальных ламп – высокоэнергетического, импульсного света (IPL или название еще может быть-BBL. Спектр этих ламп лежит в диапазоне 400 – 1200 нм. А нужная часть спектра выделяется специальными фильтрами. Эффект этой процедуры сильно зависит от спектра лампы (у каждого производителя свои особенности), мощности излучения и формы импульса. У авторитетных производителей есть доказательные исследования работы аппаратов.
В клинике effi, согласно принятым протоколам, каждый год лазеры и IPL-аппараты проходят калибровку, проверку всех характеристик аппарата и выходящего из него излучения.
Средства для отбеливания кожи
Косметические средства также помогают избавиться от гиперпигментации. Они работают в следующих направлениях:
- Локальное подавление синтеза меланина
- Отшелушивание старых клеток кожного покрова
- Обновление клеток кожи
Пилинг – это универсальное средство, так как делается он как в салоне, так и в домашних условиях. Процедура повышает чувствительность кожи к ультрафиолетовому излучению. Специалисту рекомендуют делать пилинг перед сном, а в течение курса наносить на кожу солнцезащитный крем.
Средства для пилинга обычно содержат в составе гликолиевуюгелевую кислоту. Она ускоряет процесс обновления клеток эпидермиса. В результате уменьшается выраженность пигментных пятен, равно как и других возрастных изменений кожи.
Крема для отбеливания кожи лица и других частей тела также обладают обновляющим действием. Однако работают такие средства гораздо мягче. Они снижают активность выработки меланина. Но ждать быстрого результата не стоит, тут главное – регулярное применение и выдержка. Крема подходят для отбеливания кожи даже в интимных местах тела.

Как помогает избавиться от пигментации и отбелить кожу Amazing white face cream?
Крем для отбеливания кожи лица и других частей тела Amazing white face cream считается одним из самых действенных средств от избавления диффузной и очаговой гиперпигментации. В состав средства входит дидрохинон. Он депигментирует кожу, блокируя ферментативное окисление тирозин-3,4-дигидроксифенилаланина (ДОФА) и ингибируя метаболические процессы меланоцитов.
Перед использованием на лице для проверки гидрохинон следует нанести на небольшой участок кожи за ухом или на предплечье на одну неделю, поскольку он может вызывать раздражение или аллергическую реакцию.
Средство обладает тройной местной терапией – это терапия первой линии, которая часто является эффективной и состоит из комбинации:
- Гидрохинон от 2 до 4%
- Ретинол от 0,05 до 1%
- Классы от V до VII местных кортикостероидов
Сочетание с пилингами непосредственно до процедуры пилинга за 3 дня отменить и воздержаться от нанесения в течении трех дней после процедуры химического пилинга.
Для профилактики постпроцедурного пигментообразования – за 14 дней до процедуры химического пилинга.
При направленном депигментирующим действии посредством пилинга за 28 дней. Для лучшего эффекта можно сочетать инъекции и отбеливающий крем.

Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
Преимущества лечения в ИСЦ
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
Подготовка к лечению
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Обезболивание при лечении
При операциях на конечностях используется преимущественно эпидуральная или спинальная анестезия. Преимущество их заключается в локальном воздействии на организм. Эпидуральная анестезия позволяет осуществлять продленное обезболивание в послеоперационном периоде.
С целью контроля над функциями сердечно-сосудистой системы к пациенту подключается специальный слядящий монитор.
Как проходит метод лечения

Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой "водной подушки" производится забор лоскута с помощью специального инструмента - электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент - перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Возможные осложнения при лечении
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 - 21 день после операции.
Прогноз после метода лечения
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Программа наблюдения после метода лечения
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
Заболевания
Кожная пластика расщепленным лоскутом (аутодермопластика) является основным метом закрытия обширных гранулирующих ран, трофических язв и глубоких пролежней.
Операцию отличает простота выполнения и хорошие непосредственные результаты. Залогом успеха является хорошая подготовка раневой поверхности и общего состояния больных.

Нежелательная пигментация — распространенная проблема, с которой сталкиваются многие. Она может быть связана с избыточным пребыванием на солнце, гормональными нарушениями, возрастным фактором. В любом случае пигментные пятна являются эстетической проблемой. Домашний уход (например, отвары трав, отбеливающие маски) обычно не слишком действенен. Решить проблему поможет отбеливание кожи в кабинетных условиях.
Клиника «BL» предлагает услугу отбеливания кожи лица от пигментных пятен. Мы пользуемся современными аппаратными методиками — они эффективны и полностью безопасны.
Какие методы мы применяем
Мы используем лазерное осветление кожи. Этот метод эффективен и для лица, и для тела — ведь пятна, веснушки часто появляются на руках, груди, шее.
Фракционный термолиз подразумевает обработку тканей эрбиевым лазером. Этот метод предпочтителен. когда пигмент залегает не очень глубоко. Излучение проникает в глубокие слои дермы, выборочно воздействуя на меланин. Методика облятивная,т.е с повреждением кожных покровов и поэтому требует периода реабилитации от 3х да 7 дней.После процедуры улучшается состояние кожи в целом: она становится более ровной, плотной, упругой и светлой.
Принцип лазерного лечения схож с описанным выше механизмом термолиза. Разве что эта процедура не дает такого выраженного anti age эффекта. Лазер разрушает меланин, осветляя пигментацию — цвет лица выравнивается, общее состояние кожного покрова улучшается.
Подготовка к процедуре
Особой подготовки лазерное лечение не требует. Вы можете записаться на процедуру в любое удобное время. Важно лишь, чтобы непосредственно перед вмешательством не было других агрессивных воздействий: химических пилингов и механической шлифовки. В обрабатываемой зоне не должно быть ран, высыпаний. Если есть повреждения или воспаления, лучше подождать.
Какое оборудование мы используем
Мы используем ультрасовременный диодный лазер MeDioStar NeXT, неодимовый лазер “Studio”,а также фракционный эрбиевый лазер Dermablate MCL 30. Эти аппараты разработаны и произведены в Германии. Фирма Asclepion – один из мировых лидеров в производстве оборудования для лазерной хирургии и косметологии. Установки имеют сертификаты соответствия, полностью эффективны и безопасны.
Ход процедуры
На первом этапе врач очищает кожу пациента, проводит демакияж, наносит специальный гель. Затем обрабатывает проблемные участки с помощью специальной насадки. После процедуры обычно наносится успокаивающее средство. При необходимости можно задействовать комплексный подход и скомбинировать аппаратное лечение с нанесением профессиональных масок — после процедуры они будут особенно эффективными.
Ограничения после процедуры
В течение примерно недели после осветления кожи лазером нельзя купаться в бассейне и открытых водоемах, нужно также избегать воздействия прямых солнечных лучей, нельзя посещать солярий. Агрессивных видов воздействия (пилинги, скрабы) также нужно избегать.
Популярные вопросы
1. Мне 40. На руках появились некрасивые пятна кофейного цвета. Пробовала делать пилинги, не помогло, все равно пигментация сохраняется. Есть шанс,что лазер поможет лучше?
Да, безусловно. Он воздействует на глубоко залегающий пигмент и разрушает его. В вашем случае рекомендован именно лазер.
2. Можно ли делать лазерное осветление рыжим? У меня очень белая кожа и светлые, но все равно очень заметные веснушки. Причем не только на лице: на груди, на плечах, на шее… Как только солнце весной появляется, меня обсыпает всю.
Ограничений нет, рыжим пользоваться этой методикой можно. Правда, с темной пигментацией бороться проще. Но эффект будет, при необходимости процедуру можно повторить несколько раз.
3. Избавилась от пигментных пятен на лбу (появились после родов), очень довольна! Скажите, пожалуйста, сколько времени держится эффект?
Это зависит от многих факторов: типа кожи, условий жизни (например, от того, насколько много времени вы проводите на солнце). В среднем отбеливающий эффект сохраняется от года до полутора, но могут быть исключения.
Техника и методика трансплантации кожи на голове, шее
а) Расщепленные кожные трансплантаты. Большинство хирургов для забора расщепленного кожного трансплантата пользуются специальным дерматомом, позволяющим точно контролировать толщину трансплантата. Чтобы дерматом не заедал и скользил гладко, кожа донорской области смазывается маслом. Это позволяет избежать разрывов лоскута и появления на нем заусениц.
Желательно, чтобы по мере продвижения дерматома ассистент аккуратно приподнимал край кожи с помощью щипцов, чтобы трансплантат не сминался и не рвался. После получения достаточного количества кожи, ее следует обернуть в марлю, пропитанную физиологическим раствором. Не стоит помещать трансплантат непосредственно в раствор или, тем более, воду, поскольку это может привести к его отеку и размягчению.
Другие хирурги просто укладывают в рану биосинтетический материал, под которым и будет происходить реэпителизация раны; это позволит избежать частой смены повязок в раннем послеоперационном периоде.
Следует избегать соблазна просто измерить размер дефекта, а затем на столике подогнать трансплантат под нужный размер. Если хирург совершит ошибку и избыточно резецирует трансплантат, вариантов действий у него останется немного: либо пришивать «обрезки» кожи к реципиентной области; либо делать в трансплантате большое число отверстий, чтобы его можно было подогнать к краям дефекта; либо выполнять забор нового трансплантата.
Всех подобных ситуаций следует избегать, поскольку они не позволяют добиться максимально приемлемого косметического результата и увеличивают риск развития осложнений (наличие которого всегда нужно объяснять пациенту). Чтобы избежать такой ситуации, лучше поместить превышающий по размеру дефект кожи трансплантат и подшить одну из сторон, а затем уже скорректировать размеры. Обрезать трансплантат нужно постепенно, двигаясь от периферии. Не следует пытаться достичь нужного размера одним взмахом скальпеля. Немного терпения оправдывается результатом. Затем выполняется простое однослойное ушивание раны по краям раны.
Поскольку вероятность того, что трансплантат приживется, зависит от питания от раневого ложа, следует предотвращать скопление жидкости (формирование серомы или гематомы) под трансплантатом. Поэтому для эвакуации избытка жидкости из-под трансплантата ушивать края раны разумно простыми узловыми швами. Некоторые хирурги предпочитают наложить в центре трансплантата фиксирующий шов, чтобы не допустить его возвышения над раневым ложем и закрыть все пустоты. Эта техника особенно полезна при трансплантатах большого размера. Также при использовании большого трансплантата для удаления избытка жидкости в нем можно проделать несколько небольших отверстий скальпелем № 15 («дырочки в пироге»).

Установка дренажа необязательна, т. к. в качестве инородного тела он нарушит реваскуляризацию покрывающей его части трансплантата.
Вне зависимости от размера трансплантата, его приживление ускоряется при использовании давящего тампона. Обычно в качестве тампона используется рыхлая марля или схожий материал, затем идет слой неприлипающего материала, обработанного мазью с антибиотиком. Тампон привязывается над трансплантатом нерассасывающейся монофиламентной нитью и выполняет две основные функции. Во-первых, он устраняет мертвое пространство и предотвращает формирование серомы под трансплантатом, во-вторых, снижает распространение на трансплантат сдвигающих сил (ориентированных в латеральном направлении), которые могут разрушить формирующиеся сосуды, а также травмировать сам трансплантат, приводя к формированию серомы или гематомы.
Тампоны могут быть достаточно крупными и неудобными для пациентов, но они незаменимы для обеспечения приживления трансплантата и достижения благоприятного результата лечения. Как правило, убирать их можно на седьмой день, в зависимости от клинической картины. После удаления тампона рана осматривается, при необходимости проводится туалет.
б) Полнослойные кожные трансплантаты. Вследствие самой сути полнослойного кожного трансплантата, рана на месте донорской области должна быть ушита, обычно веретенообразным методом. Поэтому хирург должен планировать не только размер донорской ткани, но и дополнительное иссечение кожи вокруг раны для того, чтобы ее можно было ушить без образования кожных дефектов.
После выбора донорской области разумным будет примерно на 10-15% увеличить размер планируемого трансплантата, поскольку в дальнейшем он несколько сократится. Затем выполняется забор кожи и удаляется подкожно-жировая клетчатка. Это увеличивает вероятность приживления трансплантата. Затем кожа укладывается в пропитанную марлю, обеспечивается гемостаз раневой поверхности, и дефект донорской области послойно ушивается.
Техника размещения полнослойного трансплантата аналогична таковой для расщепленного, лишь за тем исключением, что делать отверстия в коже чаще всего не требуется, т.к. обычно расщепленные трансплантаты по размеру не такие маленькие, как расщепленные (например, при пластике крупных дефектов волосистой части кожи головы).

Удаление злокачественной лентиго-меланомы спинки носа с соответствующими краями.
Также резецированы остатки нарушенных субъединиц носа, дефект восстановлен при помощи полнослойного кожного трансплантата.
(а) Вид пациента до операции. (б) Вид во время операции, на котором отмечены границы образования и края резекции, включающие в себя субъединицы носа.
(в) Операционный материал. (г) Хирургический дефект. (д) Полнослойный кожный трансплантат из надключичной области подшит к краям дефекта.
(е) Вид пациента спустя пять дней после операции. (ж) Вид пациента спустя два года, определяется умеренная гиперпигментация полнослойного трансплантата.
в) Дермальные трансплантаты. Забор дермального аутотрансплантата начинается с частичного выделения расщепленного трансплантата (толщина 0,3-0,4 мм), который остается прикрепленным к коже на дистальном конце. Затем нужно уменьшить ширину рабочей поверхности дерматома и сделать им еще одно движение по обнажившемуся участку (толщина 0,3-0,35 мм), для того, чтобы выделить полоску дермы. Выделенный расщепленный лоскут пришивается на место одним рядом швов, после чего на рану аккуратно накладывается повязка.
Затем дермальный трансплантат подшивается в реципиентное ложе, чаще всего рассасывающимися швами, дермальная поверхность должна быть обращена кнаружи. В некоторых ситуациях, когда можно не опасаться смещения трансплантата, подшивание не требуется. AlloDerm укладывается по такой же методике.
г) Жировые трансплантаты. Для забора жировых трансплантатов может использоваться либо метод липосакции, либо открытые методики. Обычно выбор конкретной техники зависит от предпочтений хирурга.
При использовании метода липосакции донорской областью обычно становится брюшная стенка, поскольку жировая ткань чаще всего присутствует здесь в достаточном количестве; а поскольку живот находится достаточно далеко от головы и шеи, работать могут сразу два хирурга, в результате сокращая время операции. Врач всегда должен пытаться работать в подкожном слое, не повреждая брюшину, при этом отверстие в канюле должно быть направлено в сторону от дермы. Иногда после забора материала на донорскую область накладывается давящая повязка для предотвращения формирования серомы или гематомы.
Аналогично выполняется и открытый забор жировой ткани. После небольшого поверхностного разреза следует ножницами отделить кожу от подкожно-жировой клетчатки. При заборе жирового трансплантата автор данной главы обычно предпочитает использовать полукружный разрез вокруг пупка, что позволяет избежать появления новых шрамов. Если разрез выполняется в нижних квадрантах живота, предпочтительно использовать левую сторону, чтобы в дальнейшем специалисты не перепутали его с рубцом после открытой аппендэктомии. Также для лучшего сокрытия шрама место будущего разреза разметка наносится при вертикальном положении пациента в нижнем белье.
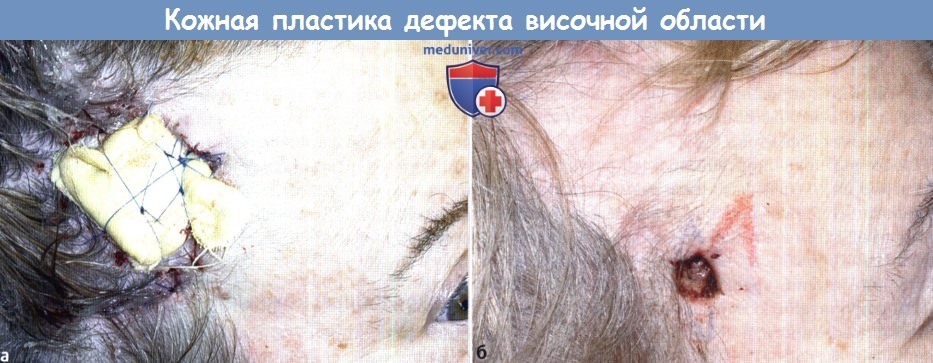
(а) Дефект кожи правой височной области, восстановленный полнослойным кожным трансплантатом,
удерживается на месте краевыми швами и давящим тампоном, привязанным лигатурами.
(б) Вид пациента спустя восемь месяцев во время реконструкции второго дефекта. Заметна небольшая гипопигментация кожного трансплантата.
д) Послеоперационный период после трансплантации кожи. При любых угрожающих признаках наблюдение должно быть как можно более тщательным. Проводится местный уход за раной (аккуратная обработка раны физиологическим раствором или перекисью водорода для удаления корочек, применение антибактериальных мазей, выявление и устранение любых состояний, способствующих неблагоприятному течению процесса заживления). Например, скопление экссудата (серомы) под трансплантатом ухудшает его питание, поэтому серомы необходимо дренировать.
Нарушить процесс заживления раны могут сопутствующие факторы, такие как курение или неконтролируемый сахарный диабет; для обеспечения оптимального результата необходимо контролировать подобные условия в послеоперационном периоде. Для документирования и отслеживания проблем при заживлении раны полезно пользоваться фотоаппаратом; в дальнейшем эти фотографии будут иметь образовательную ценность как для самого хирурга, так и для ординаторов.
При обнаружении участков некроза предпринимаются меры, описанные выше, с тем лишь исключением, что очаг(и) некроза следует иссечь для того, чтобы они не служили питательной средой для роста бактерий. На этом этапе не стоит пытаться повторно использовать трансплантаты или местные лоскуты, поскольку факторы, способствовавшие неудачному исходу, еще не были в полной мере скорректированы, а повторение неудачи обескуражит и хирурга, и пациента. Предпочтительнее оставить рану заживать вторичным натяжением, а спустя некоторое время провести повторную реконструкцию. Исключение составляют только дефекты средних и крупных размеров, либо дефекты, расположенные на участках, где избыточное рубцевание приведет к функциональным нарушениям или нарушению анатомических структур. В случаях, когда причина неудачного исхода недостаточно ясна или неисправима, для предотвращения повторения подобной ситуации следует использовать другой метод реконструкции.
Как и с любым другим рубцом, ограничение контакта с ультрафиолетовыми лучами является основной мерой, направленной на предотвращение появления пигментных изменений в рубце. В течение года после операции рекомендуется использовать солнцезащитные кремы или фильтры с солнцезащитным коэффициентом 30 или больше. После окончательного заживления можно рассмотреть способы дальнейшего улучшения внешнего вида рубца. Использование косметики очень сильно помогает скрыть остаточные дефекты как на ранних, так и на поздних этапах. И хотя обсуждение дермабразии выходит за рамки данной главы, ее можно использовать по краям трансплантата или на границах субъединиц лица для улучшения цвета и текстуры кожи.
Также на конечный результат может благоприятно повлиять использование лазера или некоторых световых устройств, которые улучшают внешний вид окружающей кожи. Как правило, страховые компании не оплачивают эти методы лечения, поэтому многим пациентам они оказываются недоступны.
Видео техники пересадки кожи - пластики расщепленным лоскутом

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

