Как отличить лимфаденит от опухоли
Обновлено: 25.04.2024
15 сентября — Всемирный день осведомленности о лимфомах, задача которого — привлечь внимание к этим заболеваниям и распространить информацию. Разбираемся, что такое лимфома, кто более подвержен развитию этого вида рака, а также рассказываем истории людей, которые победили лимфому.
Группа заболеваний
Лимфомы представляют собой целую группу заболеваний, среди которых выделяют две главные формы: лимфому Ходжкина и неходжкинские лимфомы (НХЛ). Лимфома Ходжкина изучена лучше других и хорошо поддается лечению — около 90% заболевших полностью выздоравливают. Но НХЛ встречаются чаще — на них приходится около 90% случаев.
Опухоль возникает из-за генетической мутации лимфоцитов: они начинают бесконтрольно делиться, дрейфуют к лимфоузлам и другим частям организма, где продолжают размножаться.
Среди многообразия видов лимфом существуют агрессивные, например, одна из наиболее часто встречающихся — диффузная В-крупноклеточная лимфома, и вялотекущие или индолентные разновидности, например, фолликулярная лимфома. В первой группе симптоматика развивается очень быстро — от дней до недель, потому что опухолевые клетки очень быстро делятся. Неагрессивные лимфомы начинаются исподволь и первое время протекают незаметно.
Причины и факторы риска
Причины появления лимфом пока остаются неизвестными, а значит, нет возможности предотвратить болезнь. Однако известны факторы, повышающие риск развития лимфом:
- Возраст. С возрастом вероятность заболеть раком увеличивается. Однако есть типы лимфом, которые развиваются, в основном, у молодых людей.
- Пол. Лимфомой болеют чаще мужчины, но некоторые виды НХЛ больше распространены у женщин.
- НХЛ у близких родственников (родителя, ребенка, брата).
- Некоторые химические вещества и лекарства, физические факторы. К ним относятся, например, отдельные пестициды, препараты химиотерапии и лучевая терапия.
- Ослабленная иммунная система. Так бывает при ВИЧ-инфекции, после трансплантации органов, при носительстве некоторых генетических мутаций, ответственных за первичный иммунодефицит (например, синдром Вискотта-Олдрича).
- Аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка).
- Некоторые инфекции, например, ВИЧ, вирус Эпштейна-Барр, вирус герпеса человека 8 типа, Helicobacter pylori.
- Некоторые видыгрудных имплантов.
Симптомы
- Увеличение одного и более лимфоузла. Чаще всего на шее, в подмышечной впадине, в паху. В большинстве случаев воспаленные лимфоузлы остаются безболезненными.
- Лихорадка.
- Постоянная усталость.
- Потливость по ночам.
- Необъяснимая потеря веса.
- Изнуряющий кожный зуд.
Как лечить?
В зависимости от вида и стадии лимфомы применяются химио-, лучевая, иммунная и таргетная терапии, трансплантация костного мозга. В большинстве случаев лечение комбинированное
Катя де Йонг, 42 года, домохозяйка, живет в Псковской области.
Диагноз: анапластическая крупноклеточная лимфома. Прошла 22 курса химиотерапии, перенесла трансплантацию костного мозга. В ремиссии с 2016 года.
В апреле 2013 года мы отдыхали в Египте, там у меня начала подниматься температура до 38,5C, знобило в жару. Появился болезненный шарик подмышкой. По страховке обратилась к доктору, он предположил инфекцию и назначил антибиотик в таблетках. Состояние ухудшалось, появились боли внутри тела. Антибиотик поменяли на внутривенный, но лучше не становилось.
Вернувшись в Россию, сразу обратилась в поликлинику по месту жительства. Опять предположили инфекцию, но по анализам все было чисто. А вот на рентгене легких нашли затемнения, заподозрили туберкулез и направили в тубдиспансер. Диагноз не подтвердился.
После УЗИ надключичных лимфоузлов меня прозвали «воздушный шоколад» — так много увеличенных лимфоузлов там оказалось. Мне выдали направление в онкологическую больницу в 70 км от дома.
Я была уверена, что онкологический диагноз не подтвердится — он казался страшным и смертельным. Думала, что со мной такого произойти не может. К сожалению, пункция показала наличие атипичных клеток.
Состояние ухудшалось с каждым днем, не болели только руки и ноги. Боль удавалось снимать только временно. Еда не усваивалась, таблетки и куски пищи проглотить уже не могла.
На семейном совете решили сменить врача и поехали самостоятельно в онкоцентр в Песочном. Там праздничных дней было немного, и вскоре мне сделали биопсию. КТ легких и малого таза, МРТ брюшной полости и иммуногистохимическое исследование для уточнения вида опухоли сделали платно. Недели через три поставили диагноз, и в конце мая меня взяли на лечение в НМИЦ онкологии им. Н. Н. Петрова. Очень благодарна грамотной работе врачей этого центра!
Лечилась я в общей сложности три года. За это время познакомилась со многими пациентами и поняла, что очень часто из регионов России сложно попасть в федеральные клиники — трудно добиться направления от местной поликлиники, получить квоту на лечение из-за большой очереди. Проблема в том, что болезнь ждать не собирается: лимфома может быть вялотекущей, а может быть очень агрессивной, как например, в моем случае. Обследования надо пройти в кратчайшие сроки и тогда станет понятно, где предпочтительней лечиться пациенту.
Разница между ближайшим и федеральным онкоцентрами не только в удаленности от дома, но иногда и в профессионализме врачей, наличии необходимого оборудования и препаратов.
Людям, которые заподозрили у себя лимфому, я бы посоветовала меньше читать интернет и не примерять на себя чужие истории. Например, считается, что при лимфоме лимфоузлы не болят. В моем случае они были очень болезненны. Необходимо четко следовать рекомендациям врачей и прислушиваться к своему сердцу - желательно, чтобы оно было «холодным». И самое главное, — не дать стержню внутри сломаться. Из возможных вариантов необходимо выбрать цель «ВЫЖИТЬ» и любыми путями двигаться к ней. На пути будут кочки и горы, важно подниматься, карабкаться и приближаться к цели.
Полина, 26 лет, фрилансер, живет в Северной Осетии.
Диагноз: лимфома Ходжкина. Прошла 6 курсов химиотерапии и 15 сеансов лучевой терапии. В ремиссии с 2016 года.
Моя лимфома началась по необычному сценарию. Первым звоночком были красноватые круглые уплотнения на голени обеих ног 1-2 см в диаметре. Их было немного — где-то 5-6. Недели через две после появление этих уплотнений я нащупала на шее лимфоузел, небольшой, около сантиметра. Это меня очень смутило, так как у меня никогда не увеличивались лимфоузлы. Также я стала чувствовать дискомфорт в грудной клетке, мне было сложно дышать, лежа на правом боку.
Тогда я подумала, что это межреберная невралгия, но позже оказалось, что это опухоль в 7 см сдавливала легкое. У меня не был ни ночной потливости, ни субфебрильной температуры, ни потери веса, несмотря на прогрессирующее заболевание.
В первую очередь я обратилась к терапевту, но не получила внятных объяснений. Врач лишь предположил, что это варикоз и направил к сосудистому хирургу. Тот, особо не вникая в суть дела, выписал свое лечения. Я по своей инициативе сдала общий анализ крови, и там были отклонения — повышенные СОЭ и лейкоциты, пониженные лимфоциты, которые заставили меня сомневаться в варикозе. Изучая статьи в интернете, я поняла, что эти уплотнения на ногах называются узловатой эритемой, и лечит их дерматолог. Я обратилась к дерматологу, упомянув также об увеличенных лимфоузлах (к тому времени появилось еще несколько на шее и ключице), дерматолог также не вникал в мои жалобы и прописал свое лечение.
Я продолжала искать информацию в интернете и выяснила, что увеличенные лимфоузлы могут быть от мононуклеоза, вызванного вирусом Эпштейна-Барр. Кроме того, я сделала УЗИ брюшной полости — там тоже было множество увеличенных лимфоузлов. Я по своей инициативе сдала анализ на вирус Эпштейна-Барр, и он подтвердился. Также прошла КТ: она показала все увеличенные лимфоузлы на шее, ключице, в грудной клетке, брюшной полости.
Со результатами всех обследований я пошла к инфекционисту в районную поликлинику. Но врач, пожилая женщина, всю жизнь проработавшая инфекционистом, ничего не знала о вирусе Эпштейна-Барр и о его связи с лимфомой. Тогда я обратилась к платному инфекционисту, и она заподозрила лимфому. От момента появления симптомов до постановки диагноза прошло примерно 5 месяцев.
Практически с самого начала я подозревала лимфому. У меня никогда в жизни не увеличивались никакие группы лимфоузлов. Врачи, к которым я обращалась, не слушали меня и говорили, что я слишком хорошо выгляжу для человека, у которого может быть рак, да и симптомов, по их мнению, у меня было недостаточно для постановки такого диагноза.
Я бы посоветовала воспринимать болезнь, как один из этапов жизни, не приятный, но который нужно прожить. Конечно, находясь в моменте, я так не считала: переживала, что не смогу вернуться к прежней жизни, постоянно буду бояться рецидива, не смогу иметь детей после химиотерапии — у меня пока детей нет, но репродуктивная функция полностью восстановлена. Много переживаний было связано с тем, как я буду переносить химию, но все прошло намного легче, чем я себе это представляла. Если бы можно было отмотать время назад, то я меньше бы переживала и накручивала себя.
Екатерина, 22 года, студентка медицинского университета, живет в Санкт-Петербурге.
Диагноз: лимфома Ходжкина. Прошла 6 курсов химиотерапии, 18 сеансов лучевой терапии. В ремиссии с 2016 года.
В 2013 году у меня были эпизоды аритмии неуточненного генеза. Кардиолог не мог найти причину. Позднее мы выяснили, что это опухоль длиной 9 см давила на перикард. Аритмия со временем прошла, но я начала терять в весе: было желание прийти в форму, но фактическая потеря веса превышала ожидаемую. Через 6-8 мес появилась усталость, началась аменорея, но вес вернулся.
Я обратилась к гинекологу и эндокринологу. Гинеколог назначил УЗИ малого таза — там все было в норме. Эндокринолог велел проверить половые гормоны и гормоны щитовидной железы. Половые гормоны были не в норме, но доктор сказал, что это не его компетенция. Мне не пришло в голову начать свои поиски с терапевта.
Я практически не ходила к врачам, так как училась на 1 курсе в чужом городе. Гинеколог и эндокринолог от меня отмахнулись. Больше мне не к кому было пойти, и со временем я сама себя успокоила.
Я не видела у себя симптомов рака. Ежедневно проходила 10-12 км, продолжала следить за питанием: вес закономерно подрастал при погрешностях в еде. Усталость списывала недостаток витамина Д — я же все-таки в Петербурге живу.
Диагноз мне поставили в тубдиспансере в 2015 году. Плановая флюрография перед летней сессией показала затемнение в средостении. Фтизиатр дал слово разобраться: поставить диагноз за неделю и позволить мне выйти на сессию. Уже тогда на рентгене было видно, что это не туберкулез. Доктор меня поддержал и слово свое сдержал. Я очень благодарна ему, так как успела вовремя закрыть сессию. В дальнейшем я не брала академический отпуск и смогла остаться в своем университете во время лечения, которое продолжалось около полугода.
Если вы чувствуете в себе изменения, а вам говорят, что вы здоровы и это фантазия — не верьте. Ищите грамотного доктора с широким кругозором, читайте статьи на специальных сайтах для пациентов. Разберитесь в своей проблеме. Кто, если не вы?
Благодарим врача-гематолога Алексея Константиновича Титова за помощь в подготовке текста.
Лимфаденит и лимфолейкоз - опасные заболевания лимфатической системы различной этиологии. Важно помнить о своевременной диагностике и лечении.
3.67 (Проголосовало: 6)
- Что такое лимфаденит?
- Симптомы лимфаденита
- Классификация лимфаденита
- Чем опасен лимфаденит
- Диагностика лимфаденита
- Лечение лимфаденита
- Что такое лимфолейкоз?
- Симптомы лимфолейкоза
- Классификация лимфолейкозов
- Чем опасен лимфолейкоз
- Диагностика лимфолейкоза
- Лечение лимфолейкоза
Вы знаете, что наша лимфатическая система по своей значимости и функциональности не уступает кровеносной, являясь, образно говоря, ее «сестрой-близнецом»? И ее главная задача – обеспечение нашего организма полноценной иммунной защитой, благодаря которой мы меньше болеем и быстрее справляемся с уже полученными недугами.
Любые изменения в лимфатических узлах напрямую связаны со способностью лимфатической системы выдержать первый «удар» заболевания и выработать достойный ответ на него. Поэтому своевременно проведенное обследование, обязательно включающее в себя УЗИ лимфатических узлов, не только покажет, в каком состоянии находятся блокпосты нашей защиты, но поможет вовремя начать необходимое и правильное лечение в случае необходимости (например, при лимфадените или лимфолейкозе).
Что такое лимфаденит?
Под лимфаденитом подразумевают воспаление (в подавляющем большинстве – гнойного характера) лимфатических узлов, в которых лимфатической системой концентрируются патологические элементы для последующего уничтожения, либо вывода из организма. Возбудителями данного воспалительного процесса являются гноеродные микроорганизмы (например, стафилококки и стрептококки), либо более специфические инфекционные агенты, обычно попадающие в лимфоузлы из первичного очага инфекции (например, при нагноившихся ранах, трофических язвах, ангинах, фарингитах и т.д.) с током лимфы, либо крови. Чаще всего лимфаденит локализуется в шее, подмышечных впадинах и в паху.

Симптомы лимфаденита
К симптомам лимфаденита относятся:
- увеличение воспаленных лимфоузлов (не всегда болезненных);
- отечность (с возможным покраснением) окружающей лимфоузел кожи;
- повышение температуры тела;
- общая слабость и вялость;
- кожный зуд и высыпания.
У детей также может наблюдаться:
- общее недомогание;
- отсутствие аппетита;
- нарушение сна.
Классификация лимфаденита
Классификацию лимфаденита проводят, ориентируясь на сочетание самых различных факторов, определяющих характер, форму и течение заболевания. Так, лимфаденит может быть:
(в зависимости от вида возбудителя)
- специфическим (вызывается возбудителями туберкулеза, сифилиса, чумы, а также грибами- актиномицетами и кандидами);
- неспецифическим (вызывается стафилококками, стрептококками и другими гноеродными микробами);
(в зависимости от длительности течения)
(в зависимости от характера течения)
(в зависимости от количества воспаленных лимфоузлов)
Чем опасен лимфаденит
Прежде всего, главная опасность запущенного гнойного лимфаденита заключается в развитии аденофлегмоны – неограниченного воспалительного процесса, распространяющегося на ткани и органы, окружающие пораженный лимфоузел. Также возможно осложнение в виде тромбофлебита, воспаления средостения, брюшины, перитонита, с дальнейшим гнойно-инфекционным распространением по организму и образованием лимфатических свищей.
Диагностика лимфаденита
Ранняя диагностика лимфаденита подразумевает срочное обращение к хирургу не только при появлении указанных выше симптомов, но и при любом подозрительном состоянии лимфоузлов. При этом необходимо правильно установить причину (и источник) болезни, а также дифференцировать острый или хронический лимфаденит от заболеваний со схожей симптоматикой.

Поскольку визуальный осмотр позволяет произвести пальпацию лишь поверхностных лимфатических узлов, то для точного диагностирования, определения размеров, характера кровотока, а также вовлечение окружающих тканей, доктор предложит больному сдать лабораторные анализы, сделать УЗИ лимфатических узлов, МРТ (либо КТ) брюшной полости, либо грудной клетки. При необходимости назначают дополнительные исследования (например, биопсию лимфоузла).

Лечение лимфаденита
Лечение лимфаденита зависит от формы и стадии воспалительного процесса. Поэтому при раннем диагностировании негнойного лимфаденита эффективно консервативное лечение с использованием антибиотиков и УВЧ-аппарата. При гнойных формах заболевания назначают иссечение (с промывкой антисептиками и дренированием) и последующее наложение противовоспалительных и антимикробных мазей, а также курс антибиотиков.
Что такое лимфолейкоз?
Лимфолейкоз – это онкологическое поражение лимфатической ткани, заключающееся в значительном увеличении количества опухолевых лимфоцитов не только в лимфоузлах, но и в таких тканях и органах, как периферическая кровь и костный мозг, печень и селезенка. По общепринятой сегодня вирусно-генетической теории, возникновение лимфолейкоза происходит вследствие проникновения в человеческий организм определенных видов вирусов, вызывающих (на фоне дестабилизирующих факторов) сбой иммунной системы и неконтролируемое деление незрелых лимфоцитов.
В числе дестабилизирующих организм факторов при диагностировании лимфолейкоза принято различать:
- биологические (воздействие инфекций, вирусов, стрессов и хирургических вмешательств, а также наследственности);
- физические (воздействие ионизирующей радиации и рентгеновского облучения);
- химические (воздействие компонентов производственной химии, например, красок и лаков, а также лекарственных средств).
Данная патология более характерна для мужчин от 60 до 70 лет, лишь каждый 10-й из числа больных младше 40 лет (количество заболевших женщин, по статистике, вообще диагностируется вдвое реже).
Симптомы лимфолейкоза
Симптоматика лимфолейкоза обычно соответствует всем признакам общей интоксикации организма, причем симптомы острой формы заболевания выражены более ярко, чем хронической. Так, лимфолейкозу свойственны:
- астения (вялость, общая слабость и недомогание);
- анемия вследствие снижения красных кровяных телец в крови;
- потеря аппетита на фоне резкого снижения массы тела;
- увеличение в размерах лимфоузлов, печени и селезенки;
- необъяснимое повышение температуры тела;
- одышка при физических нагрузках (может сопровождаться кашлем) и потливость;
- боли и чувство тяжести в животе (чаще в левом подреберье), тошнота и головная боль;
- восприимчивость к инфекциям;
- возникновение и учащение аллергических реакций;
- снижение в кровяной формуле концентрации тромбоцитов (тромбоцитопения) и нейтрофильных гранулоцитов (нейтропения).
Отдельно хронический лимфолейкоз симптоматически различают по синдромам:
- гиперпластическому – из-за роста опухоли связанному с увеличением лимфоузлов, селезенки и появлением отеков;
- интоксикационному – связанному с воздействием продуктов распада опухоли на общее состояние организма;
- анемическому;
- геморрагическому – связанному с появлением кровоизлияний;
- иммунодефицитному – связанному с дефицитом нормальных лейкоцитов.
Классификация лимфолейкозов
По течению и интенсивности проявления заболевания лимфолейкозы разделяют на:
Хронический лимфолейкоз различают по следующим клиническим формам:
- доброкачественной – медленнотекущей, характеризующейся постепенным (чаще – многолетним) развитием заболевания, с прогнозом продолжительности жизни больных до 40 лет;
- прогрессирующей – характеризующейся быстрым развитием заболевания и осложнений, с прогнозом продолжительности жизни до 8 лет;
- опухолевой – характеризующейся стремительным увеличением лимфоузлов;
- спленомегалической – характеризующейся значительным увеличением селезенки;
- костномозговой – характеризующейся распространением в костном мозге;
- осложненной цитолизом – характеризующейся интоксикацией организма вследствие гибели значительного количества опухолевых клеток;
- осложненной парапротеинемией – характеризующейся аномальным выделением белков опухолевыми клетками;
- волосатоклеточного лейкоза – характеризующейся наличием выростов на опухолевых клетках;
- T-форме – характеризующейся поражением кожи.
Также хронический лимфолейкоз разделяют по фазам:
- A – начальная – с незначительными изменениями, снижением уровня гемоглобина, с увеличением до 2 групп лимфоузлов;
- B – развернутая – с основными симптомами, увеличением более 3 групп лимфоузлов;
- C – терминальная – с развитием анемии или тромбоцитопении, осложнений и второй опухоли.
Чем опасен лимфолейкоз
Главная опасность хронического лимфолейкоза – в инфекционных осложнениях, которые могут закончиться для больного летально. Также заболевание может привести к развитию:
- неконтролируемой аллергической реакции на укусы насекомых;
- вторичных злокачественных опухолей (прогноз зависит от вида опухоли);
- нейролейкемии (опухолевой инфильтрации головного мозга);
- почечной недостаточности.
Диагностика лимфолейкоза
Лимфолейкоз диагностируется на основании:
- сбора анамнеза (общего и симптоматического);
- визуального осмотра (с пальпацией лимфоузлов и простукиванием печени с селезенкой);
- лабораторных и клинических исследований (мочи, крови, клеток костного мозга, содержимого лимфоузлов и др.); и внутренних органов;
- результатов МРТ, СКТ и ЭКГ.

Лечение лимфолейкоза
Лечение обычно показано лишь при нарастающей симптоматике хронического лимфолейкоза и при подозрении на опухолевую интоксикацию. В лечебной практике используют следующие методы:
- химиотерапию (с последующей трансплантацией стволовых клеток для нормализации кроветворения);
- лучевую терапию (при невозможности использования химиотерапии);
- терапию с применением интерферона, а также антител к клеткам опухоли;
- иногда – удаление пораженных лимфоузлов или селезенки (в особых случаях, при критическом увеличении, строго индивидуально);
- переливание эритроцитарной или тромбоцитарной массы (по показаниям).
В качестве профилактических мер стоит укреплять иммунитет, выполнять технику безопасности (при контактах с вредными лакокрасочными веществами и радиоактивными источниками), а также обязательно регулярно проводить УЗИ-диагностику (УЗИ лимфатических узлов и внутренних органов).
Регулярная УЗИ-диагностика лимфатических узлов и внутренних органов - важный метод профилактики сложных заболеваний.
Информация, представленная на странице, не должна быть использована для самолечения или самодиагностики. При подозрении на наличие заболевания, необходимо обратиться за помощью к квалифицированному специалисту. Провести диагностику и назначить лечение может только ваш лечащий врач.
Содержание статьи:
Что такое воспаление лимфоузлов?
Воспаление лимфоузлов (лимфаденит) – их специфическое или неспецифическое воспалительное поражение. Развивается при попадании в лимфатическую систему различных микроорганизмов (бактерии, грибы, вирусы) или их токсинов.
В большинстве случаев воспаление лимфатических узлов не является самостоятельным заболеванием, а возникает при патологических процессах в различных органах и системах организма. Чаще всего сопровождает инфекционные болезни. Однако длительно текущее воспаление лимфоузлов, неправильное лечение или его отсутствие могут привести к переходу лимфаденита в самостоятельную патологию и развитию серьезных осложнений.
Классификация лимфоузлов
Лимфоузлы, наряду с лимфатическими капиллярами, сосудами, стволами, протоками и некоторыми органами (селезенка, тимус, костный мозг, миндалины) – часть лимфатической системы организма.
Функции лимфатической системы:
- транспортная (дренажная) – возвращение продуктов обмена из тканей в венозное русло, выведение экссудата и гноя из раневых очагов;
- кроветворная (лимфоцитопоэз) – образование, созревание и дифференцировка лимфоцитов;
- барьерная – обезвреживание и выведение попадающих в организм бактерий, вирусов, других чужеродных агентов.
Лимфатические узлы – образования округлой или овальной формы, размером от нескольких миллиметров до 1-2 сантиметров. Они играют в системе роль биологического фильтра. Проходя через лимфоузлы, лимфа очищается от бактерий, токсинов, которые захватываются и уничтожаются структурами узла – лимфоидными фолликулами и тяжами лимфоцитов. Кроме того, в лимфоузлах вырабатываются антитела – формируется «иммунная память», а также фагоциты и лимфоциты.
В организме имеются следующие группы лимфатических узлов:
- лимфоузлы головы и шеи:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- подмышечные;
- локтевые;
- надключичные;
- подключичные;
- предпозвоночные;
- межреберные;
- окологрудинные;
- верхние диафрагмальные;
- поясничные
- брыжеечные;
- подвздошные;
- подколенные;
- паховые.
Причины патологии
Воспаление лимфатических узлов бывает неспецифическим и специфическим Источник:
Структура шейного лимфаденита у детей. Егорова А.А., Хаертынова А.Х. FORCIPE, 2019. с. 83-84 .Неспецифический лимфаденит вызывается чаще всего гноеродными бактериями (стафилококки, стрептококки), продуктами их жизнедеятельности и распада тканей. Неспецифическое воспаление лимфоузлов часто сопутствует следующим патологиям:
- ограниченные и разлитые гнойные процессы (абсцесс, карбункул, флегмона);
- тромбофлебит, трофические язвы;
- остеомиелит;
- кариес;
- заболевания лор-органов (отит, стоматит, ангина);
- кожные болезни (пиодермия, инфицированные экземы);
- детские инфекции (скарлатина, паротит).
Причина специфического лимфаденита – возбудители, вызывающие определенные инфекции. Этот вид воспаления сопровождает такие болезни, как:
- туберкулез;
- сифилис;
- гонорея;
- чума;
- ВИЧ (СПИД);
- туляремия.
Лимфаденопатия – увеличение лимфатических узлов, не всегда сопровождающееся воспалением, может возникать при злокачественных новообразованиях, аллергических реакциях, аутоиммунных патологиях. Увеличение, а иногда и воспаление, лимфоузлов иногда наблюдается как у мужчин, так и у женщин, занятых тяжелым физическим трудом, тренирующихся с высокими нагрузками, так как лимфатические узлы вынуждены пропускать через себя большое количество лимфы, оттекающей от тканей и мышц при интенсивной работе и ускоренном метаболизме Источник:
Лимфаденопатия при инфекционных заболеваниях. Ющук Н.Д., Кареткина Г.Н. Детские инфекции, 2003. с. 61-65 .Симптомы лимфаденита
Симптоматика зависит от того, в какой форме – острой или хронической – протекает воспаление лимфоузлов, а также от того, вызвано оно неспецифическими или специфическими бактериями.
Острая форма
Острая форма лимфаденита подразделяется на три фазы: катаральную, гиперпластическую (серозную) и гнойную.
Общие симптомы острого процесса:
- увеличение и болезненность одного или нескольких лимфоузлов;
- высокая температура тела;
- слабость, головная боль;
- потеря аппетита.
Для катаральной фазы воспаления характерны незначительное увеличение пораженного лимфоузла, изменение его плотности, невыраженная болезненность, отсутствие общих симптомов.
В серозную фазу воспаление распространяется на окружающие ткани, усиливается болезненность, появляется гиперемия кожи в области поражения, нарастает общая симптоматика. Возможно вовлечение в процесс близлежащих сосудов – лимфангит.
Гнойная фаза характеризуется нарастанием интенсивности местных явлений – гиперемии, отека кожи над лимфатическим узлом, его контуры становятся неоднородными. Усиливается общая интоксикация. По мере нагноения лимфоузла и его гнойного расплавления на коже в области инфильтрата становится заметна флюктуация – чувство волнообразных колебаний при прощупывании.
Хроническая форма
Хроническое неспецифическое воспаление лимфоузлов протекает без остро выраженных проявлений. Лимфоузлы при этом состоянии увеличены, малоболезненные, плотные, не спаяны с окружающими тканями. Часто вследствие хронического течения болезни лимфоидная ткань разрастается либо замещается соединительной, происходит сморщивание лимфоузлов, которые перестают выполнять свои функции. Возможно появление очагов распада и некроза узла, развитие осложнений, связанных с расстройством лимфотока.
Особенности течения специфических процессов
Гонорейный лимфаденит протекает с увеличением и резкой болезненностью паховых лимфоузлов.
Для воспаления лимфоузлов при туберкулезе характерны лихорадка, симптомы интоксикации, периаденит (вовлечение в процесс прилежащей к узлу ткани), нередко – некротические изменения узлов.
Сифилитический лимфаденит отличается отсутствием нагноения. Воспаление одностороннее, при пальпации обнаруживается цепочка лимфоузлов, которые увеличены умеренно, не спаяны между собой и с кожей.
Диагностика
При появлении признаков воспаления лимфатических узлов следует обращаться к терапевту или педиатру, либо к хирургу. При наличии сопутствующих заболеваний привлекаются другие специалисты – инфекционист, дерматовенеролог, онколог.
Диагностика неспецифического лимфаденита обычно не представляет трудностей. Диагноз ставится на основании:
- жалоб пациента – боль, общие симптомы;
- анамнеза – время начала заболевания, интенсивность развития, наличие сопутствующих патологий;
- общего осмотра – размер и консистенция лимфоузла, его подвижность, отек и гиперемия окружающих тканей.
Для подтверждения воспаления лимфоузлов врач может назначить общий анализ крови, мочи, биохимический анализ крови.
При подозрении на специфический лимфаденит проводятся мероприятия для выявления первичного очага – анализ крови на сифилис, ВИЧ, проба Манту или диаскин-тест, посев крови на стерильность для выявления возбудителя.
В качестве дополнительных обследований назначаются:
- рентгенография грудной клетки;
- ультразвуковая доплерография лимфатических сосудов;
- рентгенография лимфатических сосудов с контрастом;
- компьютерная или магнитно-резонансная томография пораженных лимфоузлов;
- лимфосцинтиграфия.
При хроническом воспалении лимфатических узлов рекомендуется проведение пункционной биопсии узла или его иссечение с последующим гистологическим анализом.
Дифференциальная диагностика лимфаденита проводится с кистозными образованиями, заболеваниями слюнных желез, гидраденитом, последствиями перенесенных миозитов, добавочной долькой молочной железы, поражениями узлов при злокачественных новообразованиях Источник:
Алгоритм диагностики и лечения больных паратонзиллярным абсцессом и шейным лимфаденитом. Фернандо Д.Р., Назарочкин Ю.В., Проскурин А.И., Гринберг Б.А. Российская оториноларингология, 2011. с. 165-169 .Лечение воспаления лимфоузлов
При имеющемся первичном очаге инфекции требуется его устранение. Одновременно с этим назначаются:
- антибактериальная терапия – антибиотики широкого спектра действия либо, при выявленном возбудителе, направленного действия;
- противовирусные средства – при вирусной этиологии заболевания;
- противовоспалительные препараты – для снятия боли, снижения температуры, улучшения общего состояния;
- антигистаминные средства – для уменьшения проницаемости капилляров, снижения отечности;
- дезинтоксикационная терапия – энтеральным (обильное питье) или парентеральным (внутривенное капельное введение) путем, для выведения из организма продуктов распада бактерий, токсинов.
Помимо медикаментозных методов для лечения лимфаденита применяется физиотерапия: УВЧ, ультрафиолетовое облучение, магнитотерапия, электрофорез, лазерное воздействие.
Пациенту с воспалением лимфатических узлов рекомендуется полноценное питание со сбалансированным содержанием белков, жиров и углеводов, обильным питьем. Необходимо потреблять достаточное количество витаминов, микроэлементов.
При неэффективности консервативной терапии, гнойном лимфадените, аденофлегмоне показано хирургическое лечение. Под местной или общей анестезией удаляется содержимое и ткани пораженного узла. Операционный материал отправляется на гистологическое исследование. В рану вставляется дренаж для оттока содержимого. Через несколько дней дренаж удаляется, края раны сшиваются.
Осложнения заболевания
Переход острого процесса в хроническую форму – нередкое осложнение воспаления лимфоузлов. Состояние долгое время не дает никаких симптомов, но при переохлаждении, ослаблении организма лимфоузел может воспалиться с развитием нагноения.
При длительно текущем остром лимфадените, обострении хронического процесса без должного лечения существует риск развития аденофлегмоны – разлитого гнойного воспаления жировой клетчатки вокруг пораженного лимфоузла. Аденофлегмона характеризуется тяжелым общим состоянием пациента, лихорадкой, интоксикацией, выраженной болью и отеком, плотным воспалительным инфильтратом в зоне воспаленного лимфатического узла. Состояние требует неотложной помощи.
Реже развиваются такие осложнения как абсцесс – нагноение пораженного лимфоузла с образованием четких границ, или флегмона – гнойное поражение, не имеющее четкого отграничения от окружающих тканей.
При тяжелом течении воспаления, ослабленном организме пациента, наличии сопутствующих заболеваний, отсутствии адекватной терапии существует опасность возникновения сепсиса. При нем возбудитель лимфаденита попадает в кровь, вызывает поражение любых органов, в тяжелых случаях – полиорганную недостаточность и летальный исход.
Застой лимфы при воспалении лимфатических узлов может спровоцировать развитие тромбофлебита, отеки, слоновость.
Профилактика лимфаденита
Поскольку заболевание часто вызывается неспецифическими возбудителями, то и специфической профилактики не существует. Важно придерживаться здорового образа жизни, отказаться от вредных привычек. Большое значение в поддержании иммунитета имеют сбалансированный рацион с достаточным потреблением белковой пищи, полиненасыщенных жиров, овощей, фруктов, полноценный сон, умеренная физическая активность.
Людям с хроническими заболеваниями необходимо периодически посещать врача и следить за состоянием здоровья. Всем без исключения рекомендуется раз в полгода проходить профилактический осмотр у стоматолога, так как именно заболевания зубов, десен, ротовой полости являются частой причиной лимфаденита.
При появлении первых признаков заболевания нельзя ждать, когда воспаление лимфоузлов пройдет самостоятельно. Следует как можно быстрее обратиться к врачу, чтобы не допустить развития осложнений и перехода болезни в хроническую форму.
Почему возникают лимфомы и у кого они чаще всего встречаются? По каким симптомам их можно заподозрить и какие диагностические обследования необходимо провести? В чем особенности лимфомы Ходжкина и неходжкинских лимфом? Как сегодня лечат лимфомы и почему прогноз больше зависит не от стадии, а от диагноза?
На эти и многие другие вопросы отвечает онколог, гематолог и эксперт онлайн-справочной «Просто спросить» Михаил Фоминых в книге «Пять литров красного. Что необходимо знать о крови, ее болезнях и лечении». С разрешения издательства «Альпина Паблишер» публикуем главу о заболеваниях лимфатической системы.
Заболевания лимфатической системы. Кто такой Томас Ходжкин?
Лимфомами называют опухоли из клеток иммунной системы. Это не одна болезнь, а большая группа, включающая более 40 разных заболеваний. Лимфома — наиболее часто встречающееся заболевание кроветворной и лимфоидной тканей.
Лимфомы отличаются друг от друга клиническими проявлениями, течением, ответом на терапию, тем, как опухолевые клетки выглядят под микроскопом, молекулярными признаками. Самое главное, что разные лимфомы лечатся совершенно по-разному.
Клетки иммунной системы постоянно циркулируют по организму, поэтому возникающие из этих клеток лимфомы обычно уже на момент установления диагноза распространены — «метастазировали» по телу.
Однако не столь важно, где именно находится опухоль. Важна ее суть: из каких клеток лимфоидной ткани она возникла и какие онкогенные события в ней произошли.
Исторически лимфомы подразделялись на два главных типа — лимфома Ходжкина и неходжкинские лимфомы.
Лимфома Ходжкина (лимфогранулематоз, болезнь Ходжкина) — один из распространенных вариантов лимфом. Она носит имя английского врача Томаса Ходжкина (1798‒1866), о котором чуть подробнее я расскажу дальше, первым в 1832 году описавшего эту болезнь.
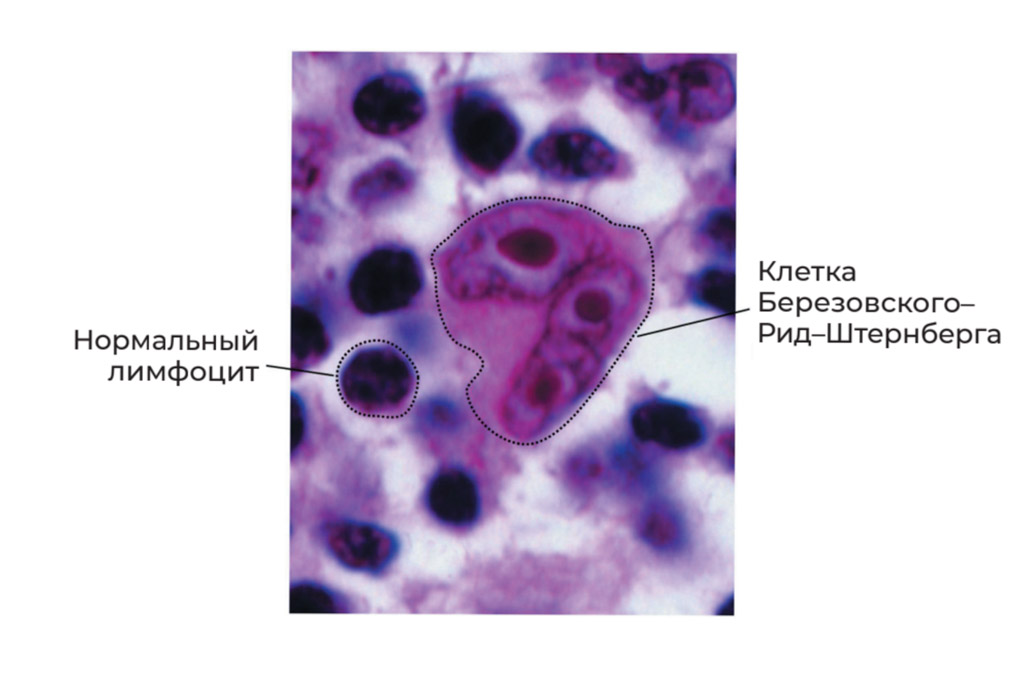
Позже, в конце XIX и начале ХХ века, два исследователя — Дороти Рид Менденхолл (1874‒1964) и Карл Штернберг (1872‒1935) — обнаружили специфические клетки, характерные для лимфогранулематоза и являющиеся диагностическим маркером.
Ранее эти клетки были обнаружены ординатором госпитальной хирургической клиники Московского университета Сергеем Елеазаровичем Березовским (1864–?), поэтому в России они называются клетками Березовского–Рид–Штернберга.
Название неходжкинские лимфомы может показаться странным, однако оно возникло исторически и означает только то, что данный тип лимфомы не является болезнью Ходжкина.
Позволю себе на сей счет бородатый анекдот:
— Ну-с, с лимфомой Ходжкина все ясно. Как назовем остальные? Как фамилия его ассистента?
— Оттовордемгентшенфельд.
— Ну что ж, пусть будут неходжкинские.Лимфома Ходжкина
Этот вид лимфомы возникает при мутации ДНК в В-лимфоцитах. Нарушение в ДНК приводит к неконтролируемому делению и росту этих клеток, за счет чего они теряют способность бороться с инфекцией. Избыток В-лимфоцитов накапливается в лимфатических узлах, которые увеличиваются в размерах. Наиболее частый симптом заболевания — безболезненное увеличение лимфатического узла, чаще всего на шее, в подмышечной области, редко — в паху.
Лимфома Ходжкина встречается реже, чем неходжкинские лимфомы, приблизительно 2‒3 случая на 100 тысяч населения в год. Ею болеют и взрослые, и дети, но чаще всего молодые люди в возрасте между 20 и 30 годами. Заболевание несколько реже встречается у женщин.
Что именно приводит к мутации В-лимфоцитов, достоверно неизвестно. Однако существует несколько факторов риска, среди которых:
-
аутоиммунные заболевания (например, болезнь Крона, системная красная волчанка, ВИЧ-инфекция);
Чаще всего пациенты с подозрением на лимфому замечают у себя увеличенный лимфатический узел (лимфаденопатию), и именно с этого начинается постановка диагноза.
В отличие от инфекции, которая провоцирует резкое и болезненное увеличение лимфоузлов, при лимфоме лимфатические узлы увеличиваются постепенно, обычно в течение нескольких месяцев, прежде чем на них обращают внимание. Чаще увеличенные узлы локализуются на шее или в подмышках. Хотя это увеличение не сопровождается никакими неприятными ощущениями, иногда болезненность возникает после употребления алкоголя.
Также среди общих симптомов весь тот же стандартный «гематологический набор»: слабость, температура, потеря веса, ночная потливость, кожный зуд.
Все эти симптомы не специфичны именно для лимфомы Ходжкина. Но, если они появились и не проходят в течение некоторого времени, это серьезный повод обратиться к врачу. Чем раньше будет установлен правильный диагноз, тем выше шанс на полное излечение.
Правильно установленный диагноз с уточнением гистологического варианта и стадии заболевания — залог успешного лечения.
При подозрении на лимфому Ходжкина в первую очередь необходимо выполнить общеклинический анализ крови, в результатах которого важно обратить внимание на лейкоцитарную формулу, уровень гемоглобина и тромбоцитов и, что немаловажно для этого заболевания, СОЭ.
Снижение гемоглобина и ускорение СОЭ говорят о косвенном поражении костного мозга и учитываются при определении прогноза.
Другие тесты проводятся по показаниям.
Для подтверждения диагноза лимфомы Ходжкина обязательно обнаружение клеток Березовского‒Рид‒Штернберга. Для этого проводят биопсию увеличенного лимфоузла — такое исследование является обязательным для диагностики этого заболевания. Подробно про такую процедуру написано в главе 9. Полученную при биопсии ткань готовят специальным образом и делают тонкие срезы, которые затем изучают под микроскопом. Очень часто требуется дополнительное исследование — иммуногистохимия.
![Клетки-Березовского-Рид-Штенберга-в-лимфатическом-узле.jpg]()
Клетки Березовского-Рид-Штенберга в лимфатическом узле
Иммуногистохимия — диагностический метод, использующий моноклональные антитела (о них мы поговорим в следующей части). Окрашивание среза ткани моноклональными антителами позволяет определить тип опухоли и подобрать необходимое лечение. После окрашивания срез помещают под микроскоп, и, зная, какие опухоли окрашиваются теми или иными антителами, можно определить происхождение опухоли. Сегодня такой анализ является обязательным для подтверждения первичного диагноза, особенно если лечение требует использования дорогих лекарств.
Другие методы исследований используются для определения распространенности заболевания и стадирования.
На начальных этапах обследования делают рентгенографию грудной клетки и УЗИ всех доступных лимфатических узлов, в том числе внутри живота. Этот простой метод позволяет выявить увеличенные лимфоузлы.
Как правило, УЗИ делается в рамках скрининга — это более дешевое исследование, и аппараты УЗИ есть практически в каждой поликлинике. Если же заболевание выявлено, необходимо определиться с лечением и следить за его прогрессом (отслеживать эффективность терапии), то назначаются более современные методы исследования, такие как КТ и ПЭТ-КТ. Врачи сразу получают необходимую информацию об увеличенных лимфоузлах во всех областях, а также о возможных изменениях формы и размеров всех внутренних органов.
Для исключения поражения костного мозга необходимо проведение трепанобиопсии (подробно мы говорили об этом методе исследования в главе 8).
В некоторых случаях используют эндоскопические методы исследования: бронхоскопию и гастроскопию, а также другие хирургические методы диагностики, например лапароскопию или торакоскопию, при сложном доступе или расположении опухолевых узлов в грудной клетке или брюшной полости.
Я не буду подробно останавливаться на разнообразии гистологических вариантов лимфом, а перейду к более важной теме — стадированию.
Четыре стадии лимфомы
«Стадия» — термин, который используется для того, чтобы описать распространенность болезни в организме. Развитие лимфомы обычно протекает в четыре стадии: на первой и второй отмечается локальное поражение лимфатических узлов, в то время как третья и четвертая считаются распространенными.
Эта система стадирования получила название Ann Arbor, по имени американского университетского города, где и была разработана в 1971 году. С тех пор она немного видоизменилась, но основные принципы остались прежними.
Во многих случаях определение стадии предоставляет важную информацию, позволяющую сделать прогноз и выбирать вариант лечения. В то же время сам по себе морфологический вариант лимфомы может оказаться важнее, чем стадия.
При лимфомах прогноз гораздо больше зависит от диагноза, чем от стадии. Например, при четвертой (самой «плохой») стадии индолентной вялотекущей лимфомы прогноз будет значительно более оптимистичным, чем при первой стадии лимфомы Беркитта.
-
I стадия: опухоль обнаруживается только в одной группе лимфоузлов, например в шейной. Если поражен только один нелимфоидный орган, например желудок, то это считается первой стадией и обозначается буквой E. Стадия обозначается как I E.
- III стадия: вовлечены группы лимфоузлов по обе стороны от диафрагмы. Если в процесс вовлечена селезенка, то к обозначению стадии добавляется буква S.
- IVстадия: поражены не только лимфатические узлы, но и нелимфоидные органы — кости, костный мозг, кожа, печень.
Очень часто к обозначению стадии римской цифрой (I, II, III, IV) добавляются буквы А, В или E.
-
Символами А или В обозначают отсутствие или наличие симптомов интоксикации, к которым относятся лихорадка, ночной пот и потеря веса. Если у пациента есть эти симптомы, пишут В, если нет — то А. Буквами а и b обозначают лабораторные признаки болезни: повышение ЛДГ* и СОЭ (а — признаков нет, b — признаки есть).
* ЛДГ (лактатдегидрогеназа) — фермент, локализующийся внутри клеток, при повреждениях которых активно высвобождается в кровеносное русло. Уровень ЛДГ в крови, в частности, служит показателем активности опухоли.
Неходжкинские лимфомы диагностируются и стадируются так же, как и лимфома Ходжкина, и прежде, чем перейти к описанию лечения, разберемся, какие бывают типы этой большой группы заболеваний.
Неходжкинские лимфомы
Они подразделяются на две главные категории: В-клеточные лимфомы, которые развиваются из В-лимфоцитов, и Т-клеточные лимфомы, которые развиваются из Т-лимфоцитов. Как вы помните, В- и Т-лимфоциты — два основных типа клеток иммунной системы.
Неходжкинские лимфомы называются или классифицируются в зависимости от клинических проявлений, от того, как клетки лимфомы выглядят под микроскопом, и от того, какие молекулы имеются в опухолевых клетках.
И вот, по последним пересмотренным данным ВОЗ, благодаря новым методам диагностики различных форм лимфом насчитывается уже более 50, не считая подтипов и форм.
Вы только послушайте эти названия!
-
Лимфома Беркитта — почти Беккет.
По течению лимфомы можно разделить на две большие группы — агрессивные и вялотекущие. Подобная классификация имеет принципиальное значение.
-
Вялотекущие(индолентные) лимфомы пока неизлечимы: они вводятся в ремиссию, но со временем, как правило, рецидивируют. Хорошая же новость в том, что развиваются они очень медленно, иногда десятилетиями. Во многих случаях лечение индолентной лимфомы не начинается сразу после установления диагноза: оно проводится, только когда болезнь начинает прогрессировать и создавать проблемы.
Агрессивные лимфомы. Клетки агрессивных лимфом делятся очень быстро. Лимфоузлы и органы, в которых растут агрессивные лимфомы, быстро увеличиваются в размерах, симптомы болезни появляются относительно рано.
Некоторые агрессивные лимфомы характеризуются особенно быстрым ростом — счет идет на дни и недели. К ним относятся лимфома Беркитта, Т- и В-лимфобластные лимфомы. Они встречаются преимущественно у детей и молодых людей. У пожилых людей агрессивные лимфомы растут медленнее. Пик заболеваемости приходится на 50 лет. Мужчины заболевают чаще женщин.
Термин «агрессивная лимфома» носит пугающий характер. Однако именно благодаря тому, что клетки этих лимфом быстро делятся, они высокочувствительны к химиотерапии. Многие варианты агрессивных лимфом излечиваются, то есть вводятся в ремиссию и больше не рецидивируют.
Вялотекущие лимфомы характеризуются длительным спокойным течением, но существенно менее чувствительны к химиотерапии. Большинство вялотекущих лимфом неизлечимо. Заболевают в основном пожилые люди, чаще мужчины.
Лимфоузлы и органы увеличиваются очень медленно, симптомы болезни появляются не скоро, иногда через несколько лет от начала болезни. Поэтому многие специалисты сравнивают вялотекущие лимфомы с такими болезнями, как диабет или гипертония. Это сравнение уместно, поскольку и тут цель лечения состоит в контроле над болезнью, а не в полном излечении.
Вот пример, как может протекать развитие заболевания у пациента с такой лимфомой. Ко мне как-то пришел джентльмен, достигший мудрого возраста, глубоко за 60. У него в анализах повышенное количество лейкоцитов — и, в принципе, никаких проблем больше. Ни тромбоцитопении, ни анемии, ни радикально увеличенных лимфатических узлов или других проблем, которые может вызывать опухоль. Но диагноз «злокачественная лимфома» поставлен, поэтому я отправляю пациента на контроль: необходимо появляться каждые три месяца, сдавать анализы и проходить осмотр.
Так и встречались мы с ним — раз в три месяца — в течение четырех лет. У него постепенно снижался гемоглобин, так как клетки костного мозга замещались опухолевыми. Но на качество жизни это особо не влияло: организм адаптировался, и пациент чувствовал себя вполне здоровым. Принять решение о лечении его заставил тот факт, что лимфатические узлы стали давить на слюнные железы. А если нет слюны, сложно прожевать пищу, еда становится невкусной. Не сказать, что это большая беда, но налицо постоянный дискомфорт, и пациент решился на химиотерапию, чтобы от него избавиться.
Проблема была устранена, и мы продолжили встречаться в штатном режиме.
Из-за большого количества типов лимфом статистика их выявления гораздо выше, чем у лимфомы Ходжкина, и составляет 19‒20 случаев на 100 тысяч населения в год. Наиболее распространенные из них:
-
диффузная В-крупноклеточная лимфома — 5,6случая на 100 тысяч населения в год,
Неходжкинские лимфомы чаще выявляются в пожилом возрасте, и чем человек старше, тем выше риск развития заболевания.
Лечение лимфом
Такое многообразие форм подразумевает множество вариантов терапии каждого типа в отдельности.
В лечении лимфом применяются практически все доступные на сегодняшний день лечебные подходы: от выжидательного наблюдения (тоже, между прочим, методика!) до химиотерапии, трансплантации костного мозга и хирургического удаления опухолей.
Большинство типов лимфом хорошо поддаются лечению и нечасто рецидивируют. Важно провести полноценное обследование и вовремя начать лечение, а после его завершения периодически проходить осмотр.
За последние 30 лет отбор наиболее оптимальных режимов лечения осуществляется с использованием методов доказательной медицины на основании клинических исследований. Существенный прорыв в эффективности был достигнут не через наращивание интенсивности дозовых режимов, а в результате подключения к ХТ биологических агентов — моноклональных антител, прежде всего анти-CD20 — ритуксимаба, и других таргетных препаратов.
Однако лечение каждого отдельного больного с лимфомой — это всегда целая история поиска наиболее эффективной индивидуальной комбинации различных препаратов, а не назначение одной «волшебной» таблетки.
Читая книгу, вы можете подумать, что есть болезнь — есть лечение, а значит, есть точный прогноз развития событий. К сожалению, это далеко не всегда так.
Классический пример развития событий: приходит больной с лимфомой, мы проводим скрининг и назначаем ему химиотерапию. Провели четыре курса, сделали КТ и поняли — не работает! У пациента выявлена резистентность к терапии, а пока ее не проведешь, узнать это, к сожалению, невозможно. Поменяли препараты, провели еще четыре курса — и достигаем полного ответа. Вроде бы отлично! Но в рамках исследования костного мозга выясняется, что там еще остались опухолевые клетки. Продолжаем проводить поддерживающую терапию иммунными препаратами и окончательно вводим болезнь в ремиссию. Можно праздновать!
В качестве примера победы над лимфомой приведу американского актера Майкла Холла, исполнившего главную роль в сериале «Декстер» и вышедшего на вручение премии «Золотой глобус» в 2010 году сразу после завершения лечения и подтверждения ремиссии.
Как и в случае с острыми лейкозами, выбор тактики лечения лимфомы зависит от многих факторов и определяется в каждом случае индивидуально.
Лимфаденит (от лимфа и греч. aden - железа) - воспаление лимфатических узлов, нередко гнойное. Вызывается чаще стафило- и стрептококками, которые при лимфангите попадают в регионарные лимфатические узлы. Локализация большей частью в паху и подмышечной впадине.
![]()
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц
![]()
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Специфический. Причиной его является какое-либо инфекционное заболевание, для которого характерно поражение лимфатических лимфоузлов (туберкулез, сифилис, актиномикоз, инфекционный мононуклеоз, туляремия, чума и др.)
Неспецифический. Чаще всего вызывается стафилококками и стрептококками, реже другими патогенными микроорганизмами или смешанной микрофлорой.
По длительности заболевания:
- Острый (до 2 недель)
- Подострый (от 2 недель до 1 месяца)
- Хронический (свыше 1 месяца)
По характеру экссудата:
- Серозный
- Геморрагический
- Фибринозный
- Гнойный
По характеру морфологических изменений:
- Инфильтративный (серозный)
- Гнойный
- Гнойно-некротический
- Некротический
- Аденофлегмона
Этиология и патогенез
Возбудителями лимфаденита являются гноеродные микроорганизмы, проникающие в лимфатические узлы по лимфатическим сосудам из очагов острого или хронического гнойного воспаления (флегмоны, панариции и т.д), с током лимфы, крови или путём непосредственного контакта.
Инфекция поступает в регионарные лимфатические узлы с током лимфы, оттекающей из первичных гнойных очагов. Лимфаденит может возникнуть и без предшествующего лимфангита, причем первичный очаг бывает настолько ничтожен и так быстро заживает, что к моменту возникновения лимфаденита обнаружить место вхождения инфекции уже не всегда удается. В редких случаях возможно попадание инфекции в лимфатические узлы вместе с кровотоком. Лимфаденит иногда возникает и вследствие непосредственного перехода воспалительного процесса с тканей, окружающих узел.
Лимфаденит следует рассматривать как проявление барьерной функции лимфатической системы, ограничивающей дальнейшее распространение инфекции и ее токсинов. Вместе с тем лимфаденит сам по себе может стать исходным пунктом для развития тяжелого гнойного процесса (аденофлегмона, сепсис).
При остром лимфадените, в начальной фазе, структурные изменения сводятся к покраснению кожи над увеличенным лимфатическим узлом, расширению синусов и слущиванию их эндотелия. Далее следует нарастающее серозное пропитывание паренхимы узла, разрастание элементов лимфоидной ткани и лейкоцитарная инфильтрация. В дальнейшем развитии воспалительного процесса жидкость может принять гнойный характер. В зависимости от интенсивности фактора, вызвавшего лимфаденит, от продолжительности его воздействия и от собственной реакции организма процесс быстро проходит все эти фазы либо ограничивается какой-либо. В соответствии с достигнутой фазой различают формы острого лимфаденита:
• простой или катаральный,
Некоторые особенности патологоанатомической картины обусловливают возникновение и других форм лимфаденита: при процессе, остановившемся в стадии экссудации, но с обильным пропотеванием фибрина - фибринозный лимфаденит; при быстром и обширном омертвении лимфатического узла - некротический лимфаденит.
В качестве особой формы выделяют геморрагический лимфаденит, при котором значительное нарушение проницаемости капилляров ведет к имбибиции (пропитыванию) лимфатического узла кровью (сибиреязвенный, чумной лимфаденит).
В начальных фазах, т. е. при менее тяжелых формах (простой и гиперпластический лимфаденит), воспалительный процесс способствует обратному развитию, но может принять и хроническое течение. При формах, характеризующихся преобладанием явлений повреждения (гнойный, некротический лимфаденит), наступает гибель лимфатического узла и его гнойное расплавление или, в зависимости от характера инфекции, гнилостный распад. Образовавшееся гнойное скопление может довольно длительно оставаться в пределах капсулы лимфатического узла и ограничиваться гнойной мембраной, образуя абсцесс. В других случаях происходит быстрое разрушение капсулы лимфатического узла и инфицированное содержимое прорывается в окружающую клетчатку. При начальных формах лимфаденита воспалительный процесс чаще не выходит за пределы капсулы лимфатического узла, ограничиваясь ее серозной инфильтрацией. При гнойном же лимфадените обычно развивается и периаденит - воспаление окружающей узел клетчатки, в которой наблюдается гиперемия (покраснение), отек, лейкоцитарная инфильтрация. Гнойный периаденит возникает главным образом как следствие прорыва гноя из лимфатического узла. В зависимости от длительного течения лимфаденита гнойный периаденит принимает форму либо абсцесса, окружающего остатки лимфатического узла, либо флегмоны, так называемой аденофлегмоны.
Клиническая картина
Клинические критерии диагностики
увеличение и болезненность регионарных лимфоузлов, локальная гиперемия и отек, симптомы интоксикации.
Cимптомы, течение
Острый лимфаденит
Острый лимфаденит начинается с боли в области пораженных регионарных узлов и их увеличения. При серозной и гиперпластической формах увеличенные лимфатические узлы хорошо прощупываются, болезненность их незначительна, общие явления могут отсутствовать или быть маловыраженными. При переходе процесса в нагноение боли увеличиваются, в области регионарного лимфатического узла появляется плотное болезненное уплотнение, повышается температура тела, исчезает аппетит. Малозаметная в начале заболевания покраснение и отек в этой области резко увеличиваются, контуры лимфатического узла утрачивают четкость, узел становится малоподвижен (периаденит).
Больной щадит пораженную область, т. к. движения усиливают боли (особенно сильной болезненностью отличается паховый гонорейный лимфаденит). Вскоре в области инфильтрата (воспалительного образования) начинается флюктуация вследствие гнойного расплавления лимфатического узла. Если абсцесс лимфатического узла не будет вскрыт вовремя, гной прорывается наружу или просачивается в глубину и по окружности, в процесс вовлекаются окружающие ткани. Возникает аденофлегмона, признаками которой служат быстро нарастающий плотный и болезненный инфильтрат в подкожной и межклеточной клетчатке, иногда с отдельными очагами размягчения, а при гнилостных формах - с газовой крепитацией (похрустыванием). Возможен переход нагноительного процесса на соседние лимфатические узлы. Высокая температура, учащенный пульс, озноб указывают на прогрессирующее гнойное воспаление. Общие явления особенно выражаются при стрептококковой и гнилостной инфекции.Хронический лимфаденит
Хронический неспецифический лимфаденит развивается при инфекции, вызванной возбудителями со слабой способностью к заражению при инфицированной (импетигинизированной) экземе у детей, при кожных проявлениях экссудативного диатеза, пиодермии и др. Причиной развития заболевания также могут быть повторные слабые инфекционные раздражения регионарного лимфатического аппарата вследствие частых поверхностных повреждений кожи в связи с профессиональной травмой. Нередко хронический лимфаденит связан с хроническим воспалением слизистой носа или хроническим отитом. Хронический лимфаденит специфического происхождения обычно имеет туберкулезное происхождение и поражает чаще шейные лимфатические узлы; реже бывает универсальное поражение лимфатических узлов различных областей тела, включая бронхиальные и забрюшинные. Хроническое увеличение лимфатических узлов наблюдается при врожденном и приобретенном сифилисе. Клиническая картина хронического лимфаденита характеризуется увеличением лимфатических узлов различной консистенции и подвижности. При неспецифической инфекции преобладают отдельные, отчетливо прощупывающиеся подвижные увеличенные лимфатические узлы, обычно безболезненные при прощупывании. При туберкулезе чаще прощупываются пакеты средней плотности узлов; при сифилисе увеличенные лимфатические узлы вследствие склероза отличаются большей плотностью.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза),лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и др.
При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Дифференциальный диагноз
Дифференциальную диагностику неспецифического лимфаденита следует проводить со специфическим лимфаденитом, системными заболеваниями крови (лейкозом, лимфогрануломатозом), болезнями накопления (Гоше, Нимана-Пика), иммунопатологическими заболеваниями (хроническая гранулематозная болезнь, ювенильный ревматоидный артрит, системная красная волчанка, дерматомиозит и др.), метастазами опухолей. Иногда приходится проводить дифференциальный диагноз м\у лимфаденитом и другими хиругическими заболеваниями, например:
У детей раннего возраста при поражении паховых узлов опухоль нередко принимают за ущемленную паховую грыжу. Внезапное начало заболевания, отсутствие стула, рвота, указание на наличие паховой грыжи в анамнезе позволяют отличить грыжу от лимфаденита.
Эпифизарный остеомиелит бедренной кости иногда приходится дифференцировать от воспаления глубоких тазовых лимфоузлов (высокая температура, боль, сгибательно-приводящая контрактура бедра). При обследовании ребенка удается установить, что в тазу над пупартовой связкой определяется болезненный инфильтрат, а в суставе сохраняются движения, хотя и в ограниченном объеме. Помогает диагностике ультразвуковое исследование малого таза.
Илеоцекальный мезаденит часто приходится дифференцировать с острым аппендицитом. Связь с вирусной инфекцией, регрессия клинико-лабораторных данных при динамическом наблюдении за больным на фоне применения спазмолитиков, дезинтоксикационной инфузионной терапии. В сомнительных случаях применяют ультразвуковое исследование, диагностическую лапароскопию.
Осложнения
Осложнениями гнойного лимфаденита могут стать тромбофлебит, лимфатические свищи, септикопиемия. Прорыв гноя из трахеобронхиальных лимфоузлов в бронхи или пищевод приводит к образованию бронхопульмональных или пищеводных свищей,медиастиниту. Исходом хронического лимфаденита становится сморщивание узлов вследствие замещения лимфоидной ткани соединительной. Иногда разрастание соединительной ткани вызывает расстройство лимфообращения: отеки, лимфостаз, слоновость.
Из осложнений острого гнойного лимфаденита, кроме периаденита, абсцесса и аденофлегмоны, возможно развитие общей инфекции, образование тромбофлебитов смежных вен, разъедание стенок кровеносных сосудов с последующим кровотечением.
Лечение
Лечение зависит от стадии процесса. Начальные формы лимфаденита лечат консервативно: покой для пораженного органа, УВЧ-терапия, активное лечение основного очага инфекции - заболевания (своевременное вскрытие абсцессов, флегмон, рациональное дренирование гнойника, вскрытие гнойных затеков), антибиотикотерапия с учетом чувствительности микробной флоры основного очага. Гнойные лимфадениты лечат оперативным методом: вскрывают абсцессы, аденофлегмоны, удаляют гной, раны дренируют. Дальнейшее лечение проводят по принципам лечения гнойных ран.
Прогноз
Профилактика
Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований ( панарициев , фурункулов).
Информация
Информация
1. Барыкина Н.В. Сестринское дело в хирургии: практикум. Ростов-на-Дону, 2005- 157с.
2. Максименя Г.В., Леонович С.И., Максименя Г.Г. Основы практической хирургии. Мн., 1998 – 321с.
3. Неотложная хирургия (справочное пособие для врачей)/ Под ред. А.А. Гринберга.-М.:Триада-Х., 2000 - 196с.
4. Чернов В.Н. Уход за хирургическими больными. М., 2004 – 78с.Читайте также: