Как отличить красную волчанку от себорейного дерматита
Обновлено: 29.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эритема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритема – это специфическое покраснение кожи или слизистой оболочки, либо сыпь на определенном участке тела, которые провоцируются сильным приливом крови к капиллярным сосудам. Этот симптом возникает как при психоэмоциональных состояниях здорового человека, так и в результате различных проблем со здоровьем.
Если на гиперемированное пятно надавить пальцем, оно исчезнет, но по окончании давления появится вновь.
Эритема может рассматриваться как:
- компонент клинического симптомокомплекса различных заболеваний кожи;
- физиологическая реакция организма на различные внутренние и внешние раздражители (механические, биологические, лучевые, температурные, химические, интоксикационные, лекарственные, психогенные и др.);
- симптом инфекционного поражения кожи, аллергической реакции, врожденной генетической патологии, токсического поражения, хронических заболеваний внутренних органов, системных аутоиммунных заболеваний;
- самостоятельная патология.
Разновидности эритемы
Эритема манифестирует в результате расширения кровеносных сосудов сосочкового слоя дермы. Выделяют активный и пассивный процесс:
- Активная эритема характерна для острой фазы воспалительного процесса. Активностью обладают и физиологические эритемы, но они кратковременные (то есть быстро проходят). Кожа в зоне активной эритемы горячая, ярко-красного цвета, может быть отечной. Эти изменения объясняются расширением сосудов кожи и усилением кровотока. Эритематозные пятна чаще имеют округлую форму, а при слиянии напоминают гирлянду.
- Пассивная эритема связана с расширением венозных сосудов дермы и стазом крови, в результате чего кожа приобретает синюшно-красный цвет с цианотичным оттенком. Пассивная эритема распространяется диффузно и имеет нечеткие границы.
Возможные причины возникновения эритемы
Неинфекционные эритемы
- Эмотивная эритема, как следует из названия, возникает на фоне сильных эмоций или стресса. Обычно локализуется на лице, шее и груди. Ярко-красный или пунцовый цвет пятен объясняется транзиторным (временным) расширением сосудов кожи.
- Солнечная эритема – сосудистая реакция на повреждающее воздействие ультрафиолетовых лучей (вплоть до ожога 1-й степени).
- Тепловая эритема возникает вследствие продолжительного либо регулярного теплового или инфракрасного воздействия (включая физиотерапевтические процедуры), которого недостаточно для полноценного ожога. Проявляется в виде красноватой сосудистой сетки. Локализация определяется зоной, на которую было оказано тепловое воздействие.
Холодовая эритема манифестирует под действием на кожу и слизистые оболочки низких температур. Проявляется сине-красной сыпью с локальными отеками и зудом.
К эритродермии относят атопический, контактный, себорейный дерматиты, псориаз, красный отрубевидный лишай, красный плоский лишай, розацеа, чесотку, лимфому кожи и т.д.
- Симптоматическая эритема характеризуется гиперемированными пятнами неправильной формы, возвышающимися над кожей, и является аллергической реакцией на некоторые лекарства либо развивается на фоне полиартрита.
- Стойкая возвышающая эритема – это признак аллергического васкулита.
- Пальмарная эритема («печеночные» ладони) проявляется малиновыми пятнами на ладонях и кончиках пальцев у больных циррозом печени. Схожие пятна могут наблюдаться во время беременности, а также при полиартрите, патологиях легких, подостром бактериальном эндокардите и т.п.
- Кольцевидная эритема представляет собой монетовидные, отечные пятна красного, ярко-розового или цианозного цвета на коже туловища и конечностей. Пятна могут увеличиваться в размере и сливать. Может наблюдаться повышение температуры тела. Выделяют несколько видов кольцевидной эритемы:
- центробежная эритема Дарье – относится к инфекционно-аллергическим проявлениям и чаще встречается у мужчин среднего возраста;
- маргинальная эритема (болезнь Лендорфф-Лейнера) – одно из проявлений острой ревматической лихорадки;
- круговидная мигрирующая эритема Гаммела – представляет собой концентрические высыпания, похожие на древесные волокна и ассоциированные с различными видами онкологических процессов.
- Пятнистая инфекционная эритема Розенберга – самостоятельное заболевание, которым болеют по большей части подростки и молодые люди до 25 лет. Проявляется асимметричной сыпью красного цвета на теле и слизистой оболочке полости рта, лихорадкой, сильной головной и суставной болью, бессонницей.
- Инфекционной эритемой Чамера, как правило, болеют дети. Возбудителем является парвовирус В19. Характеризуется внезапным началом – на лице появляется мелкая сыпь, которая по мере прогрессирования заболевания сливается в эритематозное пятно («синдром пощечины») с пятнисто-папулезной сыпью на туловище и руках.
- Узловатая эритема («красные шишки») характеризуется болезненными подкожными узелками красного или фиолетового цвета (отсюда и название), которые находятся преимущественно на передних поверхностях ног, на предплечьях и на бедрах. Узелки плотные и припухшие. Часто появляется на фоне тонзиллита, скарлатины, туберкулеза, сопровождает системные заболевания, включая стрептококковую инфекцию, ревматические заболевания, мононукулеоз, саркоидоз и воспалительное заболевание кишечника (неспецифический язвенный колит, болезнь Крона), болезни Бехчета, синдром Лефгрена. Провоцирующим фактором может стать прием противозачаточных и сульфаниламидных препаратов.
- Экссудативная многоформная эритема характеризуется симметрично расположенными отечными красно-розовыми пятнами на коже, кайме губ, слизистой оболочке рта, гениталиях. Поражения имеют вид мишени или радуги с центральной папулой и четкими границами пятен. Папулы, наполненные серозным или кровянистым содержимым, лопаются с образованием язвочек. Провоцировать такую эритему могут пульпит, гайморит, корь, герпес, скарлатина, обезьянья оспа и др. инфекционные заболевания, а также прием некоторых лекарственных препаратов.
- Синдром Стивенса-Джонсона – острое токсико-аллергическое заболевание, для которого характерно появление пузырей на слизистых оболочках рта, глаз, горла, половых органов. Заболевание обычно протекает хронически, с постоянными рецидивами.
- Скарлатиноподобная рецидивирующая эритема Фереоля-Бенье – остро протекающее рецидивирующее заболевание кожи аллергического генеза. Характеризуется доброкачественным течением и благоприятным прогнозом. Нередко развивается после лекарственных интоксикаций, переохлаждения, стресса, на фоне гриппозной и другой инфекции. Высыпания, склонные к слиянию, появляются в виде ярко-красных пятен различной величины – от точечных до крупных. После исчезновения сыпи кожа шелушится, на ладонях и подошвах роговой слой отходит в виде «перчаток» и «чулок».
- Мигрирующая эритема Липшютца – основное клиническое проявление начальной стадии болезни Лайма. Заболевание вызывает бактерия боррелия, которую переносят клещи. Эритема расположена по центру, окружена бледным кольцом и наружной воспаленной каймой.
- Наследственность — наличие в семье родственников, страдавших себорейным дерматитом.
- Избыточная работа сальных желёз.
- Себорея — избыточное образование кожного сала, вызванное гормональными изменениями [1] .
- Поражения нервной системы — парез мимических мышц , параличи туловища, болезнь Паркинсона .
- Приём антипсихотических препаратов , таких как галоперидол , тиоридазин, тиопроперазин, сульпирид , хлорпротиксен, рисперидон . Однако их роль в образовании перхоти пока не доказана.
- Эмоциональные перегрузки — вызывают обострение перхоти [9] .
- Заболевания пищеварительного тракта — нарушение выработки ферментов, дисбактериоз кишечника .
- Авитаминозы — нехватка кисломолочных и молочных продуктов, а также еды, содержащей витамины А, В, С, Е, медь, кальций, цинк, селен.
- Конституциональные особенности — болезнь Иценко — Кушинга , сахарный диабет и др. [1] .
- Химическая и термическая обработка кожи головы — использование пенки, геля и лака для укладки волос, высушивание их феном, вытягивание горячими щипцами.
- перхоть может появляться из-за нежной кожи и недоразвития сальных желез в первые месяцы жизни;
- у некоторых малышей перхоть выступает аллергической реакцией на продукты, которые ест кормящая мама;
- выбор "неподходящего" шампуня или других гигиенических средств.
- жирный блес к и шелушение кожи головы;
- зуд и повышение чувствительности кожи;
- выпадение волос;
- обильное количество чешуек на волосах и одежде;
- появление красных пятен при ухудшении процесса [1] .
- Жирная себорея — возникает тогда, когда сальные железы выделяют избыточное количество кожного сала. Волосы и кожа с тановятся жирными и блестящими. В зависимости от консистенции кожного сала выделяют два типа жирной себореи :
- Густаясеборея — чешуйки перхоти, как правило, склеиваются друг с другом; волосы становятся грубыми, жёсткими; возникают чёрные угри — комедоны, при сдавлении которых выделяется густая сальная масса.
- Жидкаясеборея — кожа лоснится, напоминает апельсиновую корку из-за расширенных пор; жёлтые чешуйки перхоти плотно прилегают к коже, крепко сцеплены между собой; пряди волос склеиваются.
- Сухая себорея — возникает при плохом выделении кожного сала в результате высокой вязкости. Это приводит к сухости кожи головы, ломкости и истончению волос. Перхоть при этом легко отделяется от кожного покрова.
- Смешанная себорея — проявляется как совокупность жирной и сухой себореи. К примеру, на волосистой части головы имеются очаги сухой себореи, а на лице — жирной себореи [21][24] .
- Себопсориаз — доклиническая стадия псориаза. Проявляется шелушением волосистой части головы, бровей и образованием шелушащихся бляшек на туловище.
- Себорейный дерматит — хроническое воспаление кожи в себорейных зонах на фоне длительно существующей перхоти. У ВИЧ-инфицированных людей себорейный дерматит встречается чаще и протекает тяжелее, чем у других пациентов. Не поддающийся лечению себорейный дерматит — показание к обследованию на ВИЧ-инфекцию[22][23] .
- Выпадение волос. Перхоть опасна тем, что чешуйки перекрывают волосяным фолликулам доступ к кислороду. Из-за недостатка питания волосы ослабевают, истончаются, секутся, перестают расти, что способствует их постепенному выпадению. Иногда перхоть приводит к смерти волосяной луковицы, и тогда в зонах её локализации наступает облысение.
- Пиодермия — гнойные болезни кожи. В случае перхоти голова пациента постоянно чешется. Это чревато микротравмами и занесением в них стрептококковой и стафилококковой инфекции. Они в свою очередь приводят к появлению таких заболеваний, как фурункул, абсцесс, фолликулит, сикоз , импетиго.
- Атерома — киста сальной железы. Перхоть может заблокировать проток сальной железы, в результате чего выделяемый секрет будет скапливаться внутри неё. После разрешения атеромы на её месте появляется рубец.
- Юношеские угри . Юношеские угри возникают при обильной выработке кожного сала, увеличении сальной железы и неконтролируемом отделении клеток кожи в устьях волосяных фолликулов. Всё это приводит к воспалительным реакциям в окружающих тканях [24][25] .
- Тщательно собрать анамнез, т. е. узнать детали заболевания: когда появились высыпания, с чем их связывает пациент и др.
- Выявить факторы риска развития себоре и.
- Сделать биохимический анализ крови, чтобы исключить другие заболевания: системную красную волчанку, системную склеродермию и др. При перхоти будет наблюдаться дефицит микро- и макроэлементов (белка, железа, цинка, меди).
- Выполнить анализ крови на сахар для исключения сахарного диабета.
- Провести анализ крови на гормоны щитовидной железы для исключения гипертиреоза и гипотиреоза .
- Исследовать состояние кожи и волос визуально и с помощью дерматоскопа. В случае перхоти на коже головы будут наблюдаться чешуйки белого, бело-серого или жёлтого цвета, иногда — пятна розового цвета.
- Проконсультироваться с гастроэнтерологом.
- терапевтическими — продаются в аптеке;
- косметическими — продаются в обычных магазинах.
Возникают в результате попадания инфекции (бактерий, вирусов, простейших, гельминтов) в капилляры кожи. К группе инфекционных эритем относятся:
Диагностику эритемы проводит врач-дерматолог, дерматовенеролог или аллерголог . Первичный прием может осуществить терапевт или врачу общей практики. Возможно, впоследствии понадобится консультация ревматолога, пульмонолога, эндокринолога , фтизиатра и инфекциониста. При появлении эритемы у ребенка следует обратиться к врачу-педиатру или детскому дерматологу.
Диагностика и обследования при эритеме
Диагноз обычно основывается на характерной клинической картине с учетом возраста пациента и прицельной дифференциальной диагностики с крапивницей, корью, краснухой, энтеровирусной экзантемой, сифилисом, лепрой и др. Для исключения прочих патологий подбираются методы комплексной диагностики, в том числе:
-
анализ крови общий. При эритеме выявляют лейкопению, палочкоядерный сдвиг влево, эозинофилию, ускорение СОЭ;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
Московский научно-практический Центр дерматовенерологии и косметологии Департамента здравоохранения
МНПЦДК Департамент здравоохранения Москвы;
Первый МГМУ им. И.М. Сеченова
ГУ МОНИКИ им. М.Ф. Владимирского
Красная волчанка, системная и дискоидная: имитация различных дерматозов (клинические наблюдения)
Журнал: Клиническая дерматология и венерология. 2014;12(1): 81‑85
Потекаев Н.Н., Минкина О.В., Вавилов В.В., Бобров М.А. Красная волчанка, системная и дискоидная: имитация различных дерматозов (клинические наблюдения). Клиническая дерматология и венерология. 2014;12(1):81‑85.
Potekaev NN, Minkina OV, Vavilov VV, Bobrov MA. Systemic lupus erythematosus and discoid lupus erytematosus imitating different dermatoses. Case reports. Klinicheskaya Dermatologiya i Venerologiya. 2014;12(1):81‑85. (In Russ.).
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
Совершенствование и современная доступность лабораторных методов исследования существенно изменяют скорость диагностического процесса, но не всегда позволяют своевременно решить проблему дифференциальной диагностики дерматологической патологии. Кожный покров - один из органов, наиболее часто вовлекаемых в волчаночный процесс. Дерматологическая симптоматика играет важную роль не только в диагностике кожных форм, но и системной патологии. Внешние проявления аутоиммунных процессов не всегда укладываются в классическую клиническую картину, что при несвоевременной и неполной диагностике может привести к неверной интерпретации и, как следствие, врачебной ошибке. На примере нескольких клинических наблюдений из амбулаторной дерматологической практики рассмотрены сложности постановки диагноза как при системном, так и кожном волчаночных процессах.
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
Московский научно-практический Центр дерматовенерологии и косметологии Департамента здравоохранения
МНПЦДК Департамент здравоохранения Москвы;
Первый МГМУ им. И.М. Сеченова
ГУ МОНИКИ им. М.Ф. Владимирского
Постоянно увеличивающийся интерес к проблемам нарушения иммунологической реактивности определяется существенным ростом патологий, ассоциированных с нарушениями деятельности иммунной системы человека. Аутоиммунные заболевания включают в свою группу более 80 нозологических форм и относятся к числу наиболее распространенных и тяжелых болезней человека, частота которых в популяции составляет 5-8% [1]. По-видимому, не существует такой медицинской специальности, представителю которой не приходилось бы сталкиваться с аутоиммунными болезнями и их проявлениями. Увеличение частоты встречаемости проявлений аутоиммунной патологии в дерматологической практике, теоретические и практические сложности создания алгоритмов диагностики, преимущественное поражение лиц трудоспособного возраста, нередко инвалидизирующее течение патологических процессов, и несвоевременное назначение таргетной и эффективной терапии ставят эту проблему в ряд наиболее актуальных.
Красная волчанка (КВ) представляет собой хроническое, воспалительное аутоиммунное иммунокомплексное заболевание с вариабельным течением, прогнозом и широким спектром дерматологических и системных проявлений, которые более века являются предметом клинических исследований и привлекают внимание разных специалистов - дерматологов, ревмотологов, невропатологов, нефрологов, гематологов и др. В 1851 г. P.L.A. Cazenave [2] предложил термин «lupus erythemateux» для разграничения проявлений туберкулеза кожи и дерматологических проявлений волчаночной этиологии. В 1845 г. Ferdinand von Hebra описал эритематозные поражения кожи лица на щеках и переносице, которые, сливаясь друг с другом, по форме напоминали «бабочку», и предложил термин «seborrhoea congestive», позднее замененный «lupus erythematosus». Период с 1875 по 1895 г. в мире дерматологии ознаменовался тем, что M. Kaposi, J. Hutchinson и W. Osler 3 предложили основополагающие патогенетические теории развития КВ, также предположив, что некий фактор окружающей среды, такой как инсоляция, может индуцировать заболевание.
Несмотря на то что патогенез КВ до конца не ясен, согласно наиболее распространенной классификации, различают две основные формы этого заболевания - кожную (или интегументную; ККВ) с длительным, но относительно доброкачественным течением, и системную (СКВ). В настоящее время сложилась четкая дифференцированная система наблюдения и лечения пациентов с указанными формами КВ, предусматривающая ведение пациентов только с кожными проявлениями заболевания специалистами-дерматологами, оставляя в компетенции специалистов-ревматологов пациентов с системным процессом. Однако нет единодушного профессионального мнения по поводу единства и различия кожной и системной форм заболевания. Некоторые специалисты придерживаются точки зрения, согласно которой две формы КВ - это два разных самостоятельных заболевания, и аргументируют свою позицию низкой частотой трансформации кожной формы в системную (всего у 3-5% больных), разным уровнем нарушения иммуногенеза [6] и степенью выраженности лабораторных изменений (нуклеиновый обмен в циркулирующих нейтрофилах и моноцитах, титр антител к нуклеарным антигенам), отличающимся характером течения заболевания и прогнозом для жизни, разными алгоритмами терапии. К числу аргументов сторонников этой точки зрения также относятся диффузность и обратимость алопеции при СКВ и рубцовый, а следовательно, необратимый характер алопеции при интегументных формах КВ [7, 8].
Однако существует и противоположная точка зрения, согласно которой разделение кожной и системной форм условно, и рассматривать КВ необходимо в рамках теории единого заболевания с вариабельностью проявлений при разной иммунологической реактивности. Действительно, при обеих формах заболевания больными преимущественно являются женщины [9], имеется повышенная чувствительность к солнечному облучению, обе формы, как правило, сопровождаются поражениями кожного покрова, наблюдается общность гистологических и гистохимических признаков.
Кожный покров традиционно является одним из органов, наиболее часто вовлекаемых в воспалительный процесс при КВ 11. Дерматологическая симптоматика имеет определяющее значение в диагностике не только кожной формы заболевания, но и СКВ. По данным литературы [13], примерно у 20-25% больных кожный синдром является начальным проявлением системного заболевания, у 60-70% высыпания на коже появляются на разных этапах болезни. Закономерна высокая первичная обращаемость больных с жалобами на высыпания на коже в специализированные дерматологические клиники, а это, в свою очередь, обусловливает необходимость знания и использование диагностического алгоритма клинико-лабораторного обследования пациентов для исключения или своевременного определения волчаночного процесса.
В связи с этим представляют интерес два клинических наблюдения.
Клинический случай 1
Под нашим наблюдением находилась больная N., 1957 года рождения, направленная районным дерматологом с предположительным диагнозом «красный плоский лишай, атрофическая форма, L 43» с целью коррекции терапии. На момент обращения пациентка считала себя больной 9 мес и предъявляла жалобы на единичное безболезненное мягкое при пальпации высыпание на коже спины до 7 см в диаметре в области поясницы: первоначально в виде буровато-красного пятна, которое позже приобрело характер «выпуклого и неровного элемента» с нечеткими прерывистыми границами (рис. 1, a). Рисунок 1. Больная N.: клинико-морфологическая картина СКВ в момент обращения (а) и на фоне системной терапии (б). На поверхности патологического очага визуализировались мелкие эрозивные дефекты в стадии эпителизации и точечные очаги атрофии. Уточнить конкретный и однозначный триггерный фактор появления патологического очага пациентка затруднялась, предположила воздействие горячих температур и возможное механическое повреждение при посещении бани в «дожалобный» период. С момента появления высыпного элемента, со слов пациентки, отмечались стабильное медленно прогрессирующее увеличение очага, изменение характера его поверхности, отсутствие местных субъективных ощущений и удовлетворительное общее состояние. В связи с этим пациентка не обращалась в медицинские учреждения в течение 8 мес. Для самостоятельного лечения использовала примочки с перманганатом калия, отвар ромашки (без эффекта). Позднее в связи с отсутствием тенденции к разрешению патологического кожного процесса она обратилась за помощью к специалисту-дерматологу по месту жительства и получила следующие назначения: ketotifen по 1 таблетке 2 раза в сутки 3 нед; Calcium dobesilate по 1 таблетке 2 раза в сутки; afobazolum по 1 таблетке 2 раза в сутки; retinol+vitmin E по 2 драже в сутки 4 нед; для топического применения - мазь Mometazone и стимулятор регенеративных процессов solcoseril в чередовании 3 нед. На фоне терапии пациентка отмечала незначительное улучшение кожного процесса в виде изменения цвета очага, однако ни размер, ни форма, ни характер поверхности первоначального элемента не подверглись трансформациям. Объективный клинический статус, анамнестические данные и отсутствие эффекта лечения вызвали сомнения в диагнозе направительного учреждения. Пациентке был предложен расширенный алгоритм диагностического обследования с целью уточнения первоначального диагноза (табл. 1). Для верификации диагноза проведено патоморфологическое исследование биоптата кожи спины.
Данные гистопатологической экспертизы: «Эпидермис с орто- и парагиперкератозом, вакуолизацией базального слоя, истончен. На отдельных участках отмечается утолщение базальной мембраны. В ретикулярной дерме - склероз, дегенеративные изменения коллагеновых волокн, отложение муциноподобного вещества, периваскулярные лимфогистиоцитарные с единичными плазматическими клетками инфильтраты. Часть мелких сосудов с явлениями лимфоцитарного васкулита. Волосяные фолликулы, сальные и потовые железы в биоптате отсутствуют. Гистологические изменения более всего соответствуют «старому» элементу глубокой КВ».

В связи с выявленными изменениями в лабораторных анализах, с учетом результатов патоморфологического исследования и впервые возникшими жалобами на болезненность коленных и голеностопных суставов, периодически возникающее онемение пальцев кистей, усилившееся выпадение волос, потерю веса и общую слабость пациентке были рекомендованы консультация и обследование у ревматолога с целью исключения системности процесса. В течение последующего месяца пациентка была госпитализирована в ревматологический стационар с уточненным диагнозом «СКВ, хронического течения, ативность 2 (SLEDAI 16 баллов) с поражением кожи, суставов, почек, трофическими нарушениями (алопеция, похудание), полинейропатией, гематологическими и иммунологическими нарушениями. Вторичный антифосфолипидный синдром». Фотодокументальный анализ клинического наблюдения позволяет констатировать, что на фоне системной терапии наблюдалась достоверная тенденция к редукции патологических высыпаний на коже спины (см. рис. 1, б). Рисунок 1. Больная N.: клинико-морфологическая картина СКВ в момент обращения (а) и на фоне системной терапии (б). Общее состояние пациентки стабилизировалось. При последующих осмотрах дерматологом и обследовании отмечена положительная динамика кожного процесса и результатов лабораторных исследований.
Клиническое наблюдение 2
Больной Х., 1961 года рождения, направлен районным дерматологом с предположительным диагнозом «пиодермия волосистой части головы, приводящая к облысению, L 66.2» с целью коррекции терапии. На момент обращения пациент считал себя больным в течение 2 лет и предъявлял жалобы на периодически возникающий интенсивный зуд кожи волосистой части головы, высыпания в виде узелковых и сливных гнойничковых элементов и очаговую потерю волос (рис. 2). Рисунок 2. Пациент Х.: клинико-морфологическая картина дискоидной КВ в момент обращения. Уточнить причину появления высыпаний и зуда пациент, так же как и в первом клиническом наблюдении, затруднялся. Пациент регулярно посещал врача-дерматолога в течение 2 лет и получал лечение (рабочие диагнозы: «себорейный дерматит волосистой части головы», «пиодермия волосистой части головы», «инфекционный дерматит», «фолликулит, приводящий к облысению»): ketokonazol-шампунь, Pyrithione zink-лосьон, курс аутогемотерапии по классической методике проведения процедуры, энтеросорбенты, уточнить названия которых пациент затруднился, amixin внутрь в курсовой дозировке, pantovigar, Doxycycline внутрь двумя курсами по 14 сут с положительным, но кратковременным эффектом. При тщательном сборе анамнеза удалось выяснить, что после второго курса антибиотикотерапии высыпания на коже волосистой части головы рецидивировали. В связи с персистирующим характером течения патологического процесса пациент был агрессивен, акцентуирован на собственном «неизвестном» заболевании, длительном отсутствии уточненного диагноза и в связи с этим неадекватном подборе терапии. Для уточнения диагноза пациенту также был предложен расширенный алгоритм обследования (табл. 2).
Для диагностики заболеваний волосистой части головы визуальная оценка патологического процесса не всегда полноценна и недостаточно объективна. Дифференциальную диагностику следует проводить между нутриционными нарушениями, побочными эффектами лекарственных препаратов, нарушением поведения (трихотилломания), микотическим инфицированием, эндокринными, инфекционными, воспалительными и аутоиммунными заболеваниями, одним из которых является КВ [9, 13-16]. С целью верификации клинических вариантов алопеций, особенно рубцующих форм, важнейшее значение традиционно придается гистологическому исследованию кожи скальпа [17, 18]. У обследуемого пациента произведена биопсия двух образцов кожи с разных участков головы.
Гистологическое описание первого образца:
«В эпидермисе субатрофические изменения эпителия. В поверхностных слоях дермы продуктивные васкулиты сосудов микроциркуляции с периваскулярными лимфомакрофагальными инфильтратами и неравномерным склерозом». Гистологическое описание второго образца: «В эпидермисе субатрофические изменения эпителия. В поверхностных слоях дермы массивные очаговые лимфомакрофагальные инфильтраты, располагающиеся преимущественно в периваскулярной ткани и распространяющиеся по ходу сосудов и в жировую клетчатку. В дерме и жировой клетчатке обнаруживаются продуктивные васкулиты сосудов микроциркуляции с периваскулярными лимфомакрофагальными инфильтратами и неравномерным склерозом. Воспалительный инфильтрат также распространяется на волосяные фолликулы, что приводит к дистрофическим изменениям эпителия луковицы, вплоть до гибели одного из фолликулов с замещением его рубцовой тканью. Отмечается склероз дермы. Сальные железы в препарате отсутствуют. Встречаются единичные потовые железы в состоянии субатрофии».
Заключение по препаратам: «Сочетание воспалительного лимфомакрофагального инфильтрата со склерозом дермы и васкулитами микрососудов, а также с атрофическими изменениями эпидермиса и придатков кожи свидетельствуют в пользу диагноза дискоидной КВ».
Разбор клинических ситуаций - это минимизация вероятностного характера диагностического процесса, профилактика возможных последующих неблагоприятных исходов оказания медицинской помощи и выявление потенциально новых подходов к работе с каждым конкретным пациентом. Представленные нами клинические наблюдения наглядно иллюстрируют такой подход.
В заключение хотелось бы отметить, что при оперативной диагностике системных и нетипично протекающих форм аутоиммунных заболеваний предполагается максимально раннее начало базисной терапии, повышается эффективность последующей поддерживающей терапии и качество жизни пациентов, а риск развития вторичных изменений и прогноз течения болезни улучшаются.
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
Российский государственный медицинский университет
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения
ФГБОУ ВО «Российский национальный исследовательский университет им. Н.И. Пирогова», Москва, Россия, 117997
Диссеминированная красная волчанка в пожилом возрасте
Журнал: Клиническая дерматология и венерология. 2016;15(5): 21‑24
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
В пожилом возрасте могут наблюдаться различные формы красной волчанки. Дебют заболевания у лиц старше 50 лет происходит в 3—18% случаев. Фоточувствительность и высыпания в скуловых областях у пожилых пациентов менее выражены. Oчень важна дифференциальная диагностика. Интегументные формы красной волчанки следует дифференцировать с солнечной стойкой эритемой, розацеа, синдромом Сенир—Ашера, центробежной кольцевидной эритемой Дарье, узелковым хондродерматитом ушной раковины, бугорковым сифилидом, атрофическим красным плоским лишаем, различными поражениями с локализацией на волосистой части головы, эритемой Гаммела. Описан случай диссеминированной красной волчанки у пациентки 74 лет. Клинический диагноз подтвержден гистологически, а также был получен положительный результат при определении аутоантител класса IgG.
ГБУЗ «Московский научно-практический центр дерматовенерологии и косметологии» Департамента здравоохранения Москвы, Москва, Россия
Российский государственный медицинский университет
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения
ФГБОУ ВО «Российский национальный исследовательский университет им. Н.И. Пирогова», Москва, Россия, 117997
Дебют системной красной волчанки у лиц старше 50 лет происходит в 3—18% случаев. Позднее начало заболевания приводит к значительным изменениям клинической картины, течения патологического процесса, терапевтического эффекта проводимого лечения, прогноза [1]. Среди пожилых пациентов с красной волчанкой преобладание женщин менее выражено, чем в других возрастных группах [2]. Результаты исследования, проведенного в Канаде, показали, что позднее начало красной волчанки гораздо чаще наблюдается у лиц европейского происхождения, в то время как у пациентов азиатского и африканского происхождения преобладает раннее начало заболевания [3]. Нередко отмечается позднее установление диагноза. В старшей возрастной группе отмечается более частое, по сравнению с молодыми пациентами, поражение легких и серозиты, в то время как сыпь в скуловой области, фоточувствительность, артрит, нефропатия у пожилых пациентов наблюдаются реже [1]. В целом у молодых пациентов выявлялось большее число диагностических критериев Американского колледжа ревматологии. Например, несмотря на увеличение антинуклеарных антител, сходное для молодых и пожилых пациентов, у молодых лиц чаще выявлялись анти-Sm антитела, рибонуклеопротеин, гипокомплементемия. Кроме того, у молодых больных чаще диагностировали нефрит, поражение кожи, цитопению [3]. Тяжелые проявления красной волчанки у пожилых пациентов наблюдаются реже, причина смерти чаще обусловлена инфекциями, сердечно-сосудистыми заболеваниями, злокачественными новообразованиями [1—3]. В некоторых случаях интеркуррентные заболевания также приобретают необычное течение. Так, описано развитие бластомы легких у 62-летнего пациента с дискоидной красной волчанкой. Как правило, бластома легких развивается в более молодом возрасте в отличие от немелкоклеточной карциномы легких [4].
С другой стороны, отмечено, что, несмотря на более доброкачественное течение красной волчанки, прогноз у пожилых пациентов всегда хуже, что обусловлено высокой частотой сопутствующих заболеваний, поражений различных органов в связи с возрастом и более длительным воздействием классических факторов риска сосудистых поражений у пожилых пациентов [3, 5, 6]. Необходимо учитывать и снижение терапевтического эффекта лекарственных препаратов в старших возрастных группах. Описано развитие асцита, вызванного люпус-перитонитом у 77-летней женщины. Назначение глюкокортикоидов было неэффективно. Несмотря на некоторое улучшение таких лабораторных показателей, как иммунологические маркеры в сыворотке крови, титры анти-ДНК антител, содержание иммунных комплексов в перитонеальной жидкости оставалось повышенным. Предполагается, что отсутствие эффекта терапии может быть связано с нарушением сосудистой циркуляции на фоне иммунологических изменений [7].
Клиническая картина интегументных форм красной волчанки также может значительно изменяться с возрастом, что предопределяет особую роль дифференциальной диагностики у пожилых пациентов. Совершенствование лабораторных методов диагностики красной волчанки существенно повышает ее качество, но наибольшие трудности вызывают клинические проявления [8].
Если отмечается фотосенсибилизация пациента, следует проводить дифференциальный диагноз с солнечной стойкой эритемой. Заболевание чаще отмечается у женщин 20—30 лет, поражает открытые участки кожного покрова. На поверхности очагов выявляют шелушение, мелкопапулезные высыпания, геморрагии и корочки [9].
При розацеа ведущими являются ангионевротические расстройства. Стойкая эритема обнаруживается на коже шеи, лба и носа. В зависимости от стадии заболевания на отечном гиперемированном фоне выявляются папулы, пустулы, телеангиэктазии, узлы [10]. Фолликулярный гиперкератоз, рубцовая атрофия отсутствуют [11].
Кожные поражения при различных формах красной волчанки имеют определенное сходство с синдромом Сенир—Ашера. В обоих случаях характерна локализация на лице, поражение в виде бабочки, эритематозно-сквамозные высыпания. Наибольшие трудности может вызывать изолированная локализация очага на волосистой части головы с развитием алопеции и рубцовой атрофии, но в отличие от красной волчанки при себорейной пузырчатке очаги поражения формируются вследствие образования быстро лопающихся дряблых плоских пузырей. Течение заболевания не зависит от периодов наибольшей инсоляции. При распространенной форме себорейной пузырчатки отсутствуют капилляриты. При красной волчанке симптом Никольского отрицательный [12].
Клиническая картина центробежной кольцевидной эритемы Дарье характеризуется появлением нешелушащихся желтовато-розовых отечных пятен, которые быстро превращаются в приподнятые плоские кольцевидные элементы со склонностью к эксцентрическому росту. Фолликулярный гиперкератоз, рубцовая атрофия отсутствуют [9].
При узелковом хондродерматите ушной раковины появляется плотный узелок полушаровидной формы, диаметром до 0,5 см цвета здоровой кожи или слегка синюшно-красноватого, покрытый плотноприлегающими чешуйками, после слияния которых может выявляться поверхностное изъязвление. Фолликулярный гиперкератоз, рубцовая атрофия, зависимость от инсоляции отсутствуют [9].
Бугорковый сифилид начинает развиваться в сетчатом слое дермы, не вызывая заметных изменений на поверхности кожи. Постепенно бугорок увеличивается в диаметре, выступает над поверхностью кожи, субъективные ощущения отсутствуют. Характерно образование рубца или рубцовой атрофии. В то время как при красной волчанке первичным морфологическим элементом является пятно, характерен фолликулярный гиперкератоз, зависимость от инсоляции [9].
При атрофическом красном плоском лишае развиваются атрофические изменения на месте регрессирующих узелковых элементов, чаще кольцевидные. Фолликулярный гиперкератоз, рубцовая атрофия, зависимость от периодов инсоляции отсутствуют [8].
Различные поражения на волосистой части головы (пиодермия, себорейный дерматит, фолликулит Гофмана и др.) также отличаются отсутствием зависимости от периодов инсоляции [8].
Гирляндообразная мигрирующая эритема Гаммела характеризуется множественными гирляндо-образными очагами, сопровождающимися отеком и зудом. Эритема Гаммела является паранеопластическим дерматозом — чаще у пациентов диагностируют аденокарциному молочной железы, хотя описаны и случаи сочетания эритемы Гаммела с раком желудка, лимфогранулематозом, болезнью Рустицкого—Каллера, опухолями мозга, половых органов, дыхательных путей [12, 13]. Описаны случаи заболевания у пациентов без онкологической патологии [14, 15].
Представляем собственное наблюдение.
Пациентка К., 74 лет, направлена на стационарное лечение с предположительным диагнозом: эритема Гаммела?
Сопутствующие заболевания. Ишемическая болезнь сердца. Стенокардия напряжения II функционального класса. Недостаточность кровообращения I степени. Гипертоническая болезнь II степени (АГ II, риск высокий), цереброваскулярная болезнь. Хроническая ишемия головного мозга. Язвенная болезнь желудка, вне обострения. Гастроэзофагеальная рефлюксная болезнь. Катаральный эзофагит. Постхолецистэктомический синдром (холецистэктомия в 2012 г.) Хронический панкреатит, вне обострения. Хронический колит. Дивертикулез толстого кишечника. Полип ректосигмоидального отдела. Кисты обеих почек. Очаговые образования обеих долей щитовидной железы. Варикозная болезнь нижних конечностей.
При поступлении пациентка предъявляла жалобы на высыпания на коже лица, шеи, туловища, верхних и нижних конечностей, сопровождающиеся умеренным зудом, усиливающимся в вечерние часы.
Считает себя больной в течение 2 лет, когда впервые после перенесенной холецистэктомии и приема по этому поводу лекарственных препаратов обнаружила высыпания на коже левого предплечья, спины. В дальнейшем получала лечение в условиях стационара по месту жительства по поводу диагноза: аллергический дерматит неясного генеза (раствор преднизолона 30 мг внутривенно капельно) со значительным улучшением. В последующем получала амбулаторное лечение, включавшее антигистаминные препараты и наружные глюкокортикоидные средства. Была направлена на консультацию в филиал «Центральный» Московского научно-практического центра дерматовенерологии и косметологии (МНПЦДК ДЗМ). Заместитель главы Департамента здравоохранения Москвы проф. Н.Н. Потекаев рекомендовал обследование с целью уточнения диагноза в филиале «Вешняковский» МНПЦДК ДЗМ.
При поступлении на коже лица, ушных раковин, туловища, верхних и нижних конечностей визуализировались распространенные полиморфные высыпания островоспалительного характера, которые были представлены умеренно отечными очагами пятнистой эритемы с кольцевидными крупнофестончатыми очагами, с шелушащимся периферическим краем, местами серпигинозного характера, склонными к слиянию. На поверхности элементов имелись точечные и линейные экскориации, эрозивные дефекты диаметром 0,2—0,3 см (рис. 1, 2, 3).

Рис. 1. Очаги поражения на лице, ушной раковине, груди.

Рис.2.Очагипоражения на груди, животе, бедрах.

Рис. 3. Очаги поражения на спине.
Показатели общего анализа крови, мочи, биохимического анализа крови — в пределах нормы (включая уровень глюкозы — 6,3 ммоль/л).
Гликемический профиль: 8.00 — 6,2 ммоль/л, 11.30 — 7,1 ммоль/л.
Повторно гликемический профиль: 8.00 — 6,1 ммоль/л, 11.30 — 7,5 ммоль/л.
Патоморфологическое исследование биоптатов кожи: гистологические изменения соответствуют диагнозу: подострая красная волчанка.
Исследование на определение аутоантител к антигенам ядерным (суммарные антитела dsDNA, к гистонам, Sm, RNP/Sm, SS-A (Ro), SS-B (La), Scl-70, Jo-1, U1-NP-B): результат 120,3 усл. ед. — положительный.
К антигенам ядерным (суммарные антитела Sm, RNP/Sm, SS-A (Ro), SS-B (La), Scl-70, Jo-1): результат 54,8 — положительный.
LE клетки не обнаружены.
Данные инструментальных методов исследования
ЭКГ: ритм синусовый, частота сердечных сокращений — 60 ударов в минуту, горизонтальное положение электрической оси сердца. Умеренные изменения нижней стенки левого желудочка.
ЭГДС: дуоденит. Гастрит смешанного характера с очагами метаплазии. Дуодено-гастральный рефлюкс.
Ультразвуковое исследование щитовидной железы: эхографические признаки диффузных изменений паренхимы щитовидной железы, узловые включения справа.
Ультразвуковое исследование молочных желез: эхографические признаки фиброзно-жировой инволюции молочных желез.
Ультразвуковое исследование брюшной полости и почек: эхографические признаки стеатогепатоза. Диффузные изменения поджелудочной железы. Кисты обеих почек, микролиты обеих почек.
Консультация терапевта: ишемическая болезнь сердца. Стенокардия напряжения II функционального класса. Недостаточность кровообращения I степени. Гипертоническая болезнь II степени (АГ II, риск высокий), цереброваскулярная болезнь. Хроническая ишемия головного мозга. Язвенная болезнь желудка, вне обострения. Гастроэзофагеальная рефлюксная болезнь. Катаральный эзофагит. Постхолецистэктомический синдром (холецистэктомия в 2012 г.) Хронический панкреатит, вне обострения. Хронический колит. Дивертикулез толстого кишечника. Полип ректосигмоидального отдела. Кисты обеих почек. Очаговые образования обеих долей щитовидной железы. Варикозная болезнь нижних конечностей.
Консультация эндокринолога: многоузловой зоб, эутиреоз. Дисгликемия.
Повторная консультация эндокринолога: сахарный диабет 2-го типа, впервые выявленный. Многоузловой зоб. Эутиреоз.
Таким образом, в представленном нами наблюдении дебют красной волчанки отмечен в 72-летнем возрасте. Диагноз на протяжении предшествующих 2 лет не был поставлен, что могло быть в значительной степени связано с широко распространенным мнением о преимущественном дебюте болезней соединительной ткани у молодых лиц. При обследовании пациентов старше 60 лет существенная часть исследований бывает направлена на онкопоиск, о чем свидетельствует предположительный диагноз: эритема Гаммела? Приведенное нами наблюдение свидетельствует о возможности дебюта красной волчанки у пожилых лиц.
Что такое перхоть? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ляшко Маргариты Анатольевны, дерматолога со стажем в 10 лет.
Над статьей доктора Ляшко Маргариты Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Перхоть (Dander) — это мелкие чешуйки на волосистой части головы, которые делают её внешний вид неопрятным. К аждый человек в своей жизни так или иначе сталкивается с этой проблемой [1] . Чешуйки перхоти образуются в результате ускоренного роста кератиноцитов (основных клеток эпидермиса) во время обновления клеток кожи.
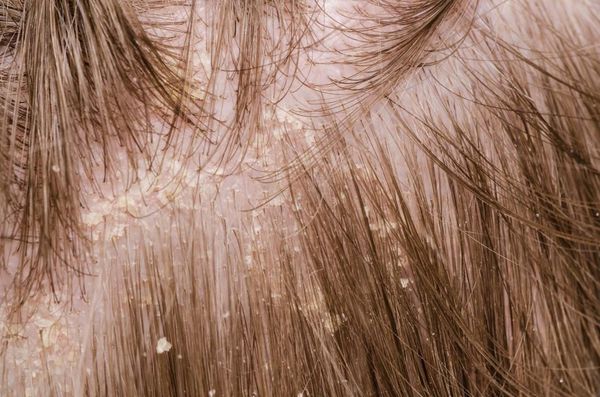
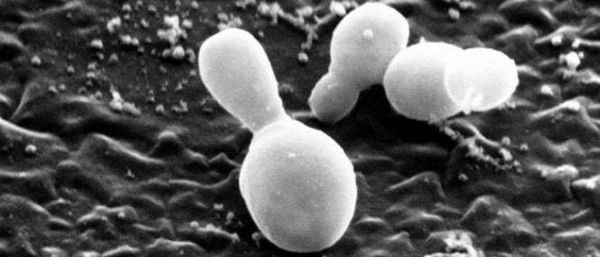
Перхоть не заразна, её появление не зависит от времени года. Основной причиной перхоти являются дрожжевые грибы Malassezia furfur (Pityrosporum ovale) [4] . Они входят в состав постоянной и временной микробиоты кожи большинства людей. Грибы могут проникать в эпидермис, дерму и волосяные луковицы [6] [7] . Их излюбленная локализация — участки, богатые кожным салом: грудь, спина, волосистая часть головы. Поскольку высокая плотность дрожжевых грибов не всегда сопровождается кожными симптомами, исследователи пришли к выводу, что патогенность присутствующих на коже Malassezia в большей степени зависит от их подтипа, чем от плотности распределения [8] .
Предрасполагающие и провоцирующие факторы образования перхоти:
В редких случаях перхоть может возникнуть, если использовать шампуни с агрессивными поверхностно-активными веществами (л аурил- и лаурет сульфатами ), редко или слишком часто мыть и расчесывать волосы.
Перхоть — это синдром. Она является лёгким проявлением себорейного дерматита — хронического заболевания, при котором на лице, груди, спине и волосистой части головы возникают розовые или красные пятна с нечёткими границами, покрытые серебристыми чешуйками [10] . Условия, при которых перхоть может трансформироваться в себорейный дерматит, включают повышенную индивидуальную чувствительность кожи к компонентам жирных кислот, что проявляется разной степенью выраженности чешуйчатого дерматита [1] .
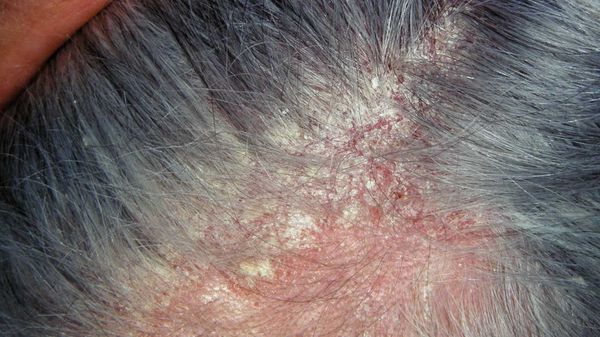
Причины перхоти у грудничков
Причины перхоти у подростков
Появление перхоти у подростков связано с усиленным образованием кожного сала из-за активной работы сальных желёз в пубертатный период.
Особенности возникновения у мужчин и женщин
У мужчин перхоть возникает чаще [9] . Это объясняется особенностями выработки кожного сала — себума. Так, влияние мужских половых гормонов чаще приводит к его избыточному выделению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы перхоти
Так как перхоть является лёгким проявлением себорейного дерматита, она включает в себя признаки данного заболевания:
Чешуйки перхоти можно обнаружить на волосах. Как правило, они очень тонкие, полупрозрачные, при нормальном салоотделении — белого или бело-серого цвета. Иногда чешуйки образуют небольшие скопления на любом участке кожи головы .
Зачастую отмечается зуд и появляются пятна розового цвета с нечё ткими границами, которые покрыты тонкими хлопьями перхоти. Весь этот процесс может распространиться на участки кожи за пределами волосистой части головы.
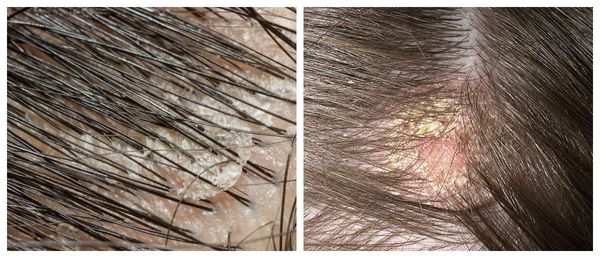
Перхоть распределяется на голове неравномерно. Количество чешуек увеличивается в местах сдавления кожи: под головными уборами и дужками очков, под волосами, собранными в пучок или косичку. Чешуйки перхоти легко осыпаются на плечи и одежду при расчёсывании волос и движении.
Патогенез перхоти
Ключевой фактор образования перхоти — гриб Malassezia globosa, генетически адаптированный к паразитированию на липидной (жирной) среде. Отсутствие способности синтезировать жирные кислоты, необходимые для жизнедеятельности, Malassezia globosa компенсирует выработкой большого количества липаз и фосфолипаз — ферментов, которые разлагают триглицериды кожного сала и способствуют получению необходимых жирных кислот. Изменения кожного покрова при перхоти провоцируют внеклеточные протеины, которые также секретирует Malassezia. Они взаимодействуют с кожей, тем самым приводя к развитию патологического процесса [1] .
Основными клетками эпидермиса кожи человека являются базальные кератиноциты. Физиологический цикл их развития длится около 25-30 дней. В случае возникновения патологического цикла они обновляются в разы быстрее — за 5-14 дней. При этом клетки не успевают терять воду, что приводит к их склеиванию и отшелушиванию в виде заметных бело-серых хлопьев. Эти хлопья и являются перхотью.
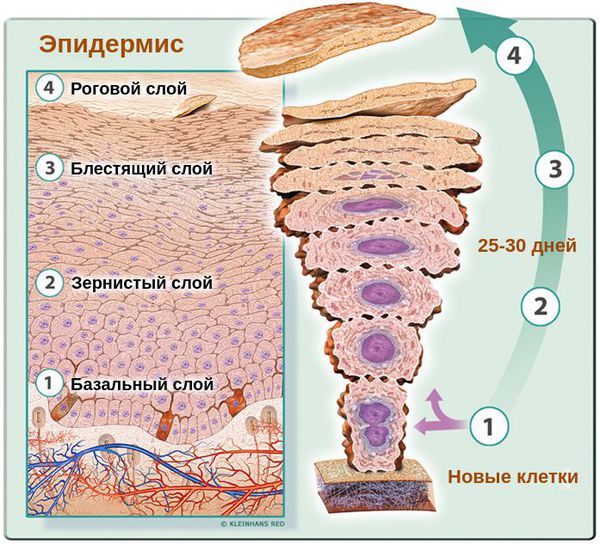
Как показывают исследования, при увеличении скорости обновления клеток в случае перхоти отсутствуют признаки усиленного роста клеток (гиперпролиферации) [2] . Это говорит о том, что повышение клеточной продукции скорее является следствием воспаления.
Верхний слой здорового эпидермиса, т. е. роговой слой представляет собой 25-35 плотно прилегающих друг к другу слоёв, состоящих из полностью кератинизированных (оформленных) корнеоцитов — плоских защитных чешуек. При развитии патологического процесса количество слоёв уменьшается максимум до 10-ти. При этом они, вместе с клетками в них, расположены хаотично [13] .
При перхоти корнеоциты отделяются друг от друга, соединения между клетками (десмосомы) становятся менее прочным или вовсе исчезают. Из-за этого между корнеоцитами появляется большое количество плотной салоподобной массы межклеточных липидов [11] [12] .
Классификация и стадии развития перхоти
Международная классификация болезни отн осит перхоть к себорейному дерматиту [14] .
Различают три вида себореи:

Осложнения перхоти
Перхоть — это доброкачественное состояние. При усиленной выработке кожного сала, недостатке цинка, первичном или вторичном иммунодефиците патогенные свойства грибов Malassezia globosa усиливаются. Это может привести к следующим осложнениям:
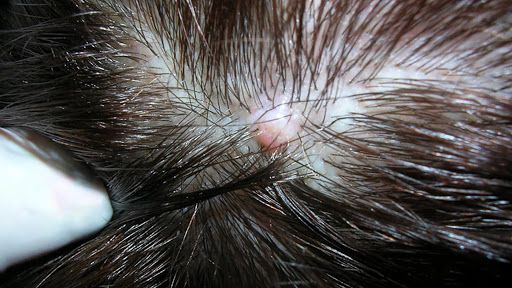
Помимо прочего, перхоть вызывает социальный и психологический дискомфорт. Возникнув на фоне стресса, она может усилить и без того подавленное состояние.
Диагностика перхоти
Диагноз себорейного дерматита основывается на данных клинической картины. При каких-либо сомнениях необходимо:

При сомнениях в постановке диагноза необходимо провести гистологическое исследование биоптата кожи — взять кусочек кожи с поражённого участка и определить под микроскопом наличие морфологических признаков, характерных для заболевания [14] .
Дифференциальная диагностика
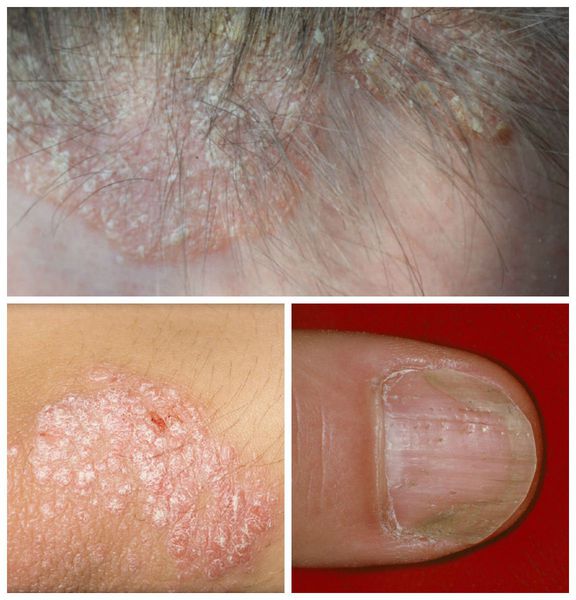
Для правильного постановки диагноза и назначения лечения себорейных дерматит следует отличать от таких заболеваний, как псориаз, ирритантный дерматит, трихомикозы (поражение волос другими грибками), асбестовидный лишай .
Псориаз волосистой части головы сопровождается появлением розовых или красных пятен, чешуйчатых бляшек с чётко ограниченными краями. Диагноз облегчается в случае обнаружения бляшек на других участках кожи или типичных поражений ногтей.
Ирритантный (раздражающий) дерматит возникает при попадании на кожу волосистой части головы кислоты или щёлочи. Характеризуется появлением сухих истончённых ломких чешуек, сопровождается симптомами жжения, покалывания и зуда. Данный дерматит встречается при использовании шампуня с сильными сурфактантами: лаурилсульфатом натрия, диэтаноламином, бензолами, парабенами, триклозаном. Все эти вещества хорошо пенятся, при этом нарушают pH кожи головы и вызывают раздражение. Также этот вид дерматита возможен при применении химических агентов во время укладки волос.
Трихомикозы , особенно инфекция, вызванная Trichophyton surans, могут напоминать перхоть. Обычно они возникают в детстве. Для них характерно наличие обломанных пеньков или выпадение волос в поражённой зоне, увеличение шейных и заушных лимфатических узлов.
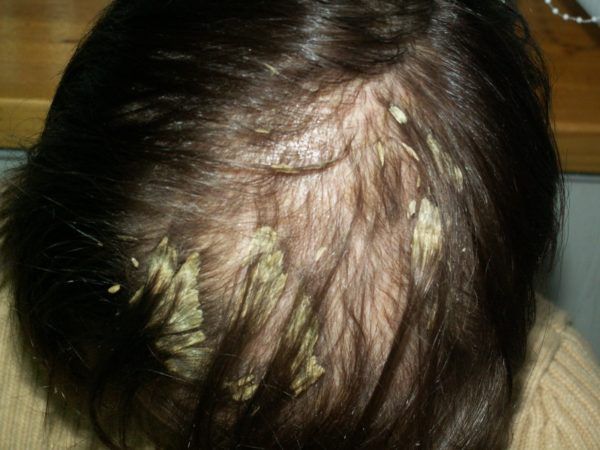
Асбестовидный лишай не является дерматологической инфекцией. Он представляет собой большую массу волос, плотно склеенных белыми или желтоватыми чешуйками, часто в области макушки. Мнения многих авторов по поводу этого заболевания разнятся [1] .
Лечение перхоти
Средства против перхоти включают вещества для удаления чешуек, снятия зуда и подавления грибов Malassezia. Так как развитию себореи способствует нарушение работы сальных желёз, её лечение предполагает уменьшение выделения кожного сала. Оно направлено внутрь кожи. Для этого в первую очередь назначают себорегулирующие маски или лосьоны на основе цинка, салициловой кислоты, гормональных компонентов. Их нужно выдерживать после нанесения 20-30 минут. Шампунь же только дополняет лечение. Он помогает смыть сальный секрет, покрывающий кожу головы.
Когда необходимо обращаться к врачу
Как избавиться от перхоти в домашних условиях
Вылечиться самостоятельно можно с помощью аптечных линеек шампуней, направленных на лечение перхоти.
Чем мыть голову от перхоти: шампуни и маски
Основными ингридиентами большинства шампуней и масок от перхоти являются салициловая кислота, сульфат селена, сера, пиритион цинка. Самым эффективным шампунем будет тот, в котором будут присутствовать два или три нижеперечисленных компонента:
В настоящее время на рынке представлены следующие препараты:
Все существующие лосьоны и шампуни против перхоти бывают:
Терапевтические шампуни применяются строго по инструкции, как правило, не менее 1-2 раз в неделю. Косметические шампуни используются ежедневно или через день до тех пор, пока количество перхоти не уменьшится, после этого — 2-3 раза в неделю.
Чтобы действующее средство шампуня успело подействовать и помогло избавиться от перхоти, средство необходимо тщательно втирать в кожу головы, оставляя его минимум на пять минут. Если спустя 2-3 недели использования шампуня перхоть не исчезает, то следует обратиться к дерматологу-трихологу.
Во время лечения важно придерживаться сбалансированной диеты: стараться меньше есть сладкую, жирную пищу; чаще употреблять кисломолочные продукты, а также еду с большим содержанием клетчатки и витаминов. Это позволит нормализовать работу сальных желёз.
Чем снять зуд от перхоти
Избавиться от зуда поможет правильно подобранный шампунь по типу кожи головы. Своевременный и адекватный гигиенический уход за волосами с использованием шампуней, содержащих пиритион цинка, позволяет контролировать появление перхоти и уменьшить зуд.
Лекарства и аптечные средства от перхоти
Препаратов в форме таблеток для уменьшения перхоти не существует. Лечение проводится с помощью специальных шампуней, описанных выше.
Как быстро избавиться от перхоти
Лечение предполагает длительное использование косметических и лечебных средств, поэтому быстро избавиться от перхоти не получится.
Как избавиться от перхоти народными средствами
Методы нетрадиционной медицины не имеют доказанной эффективности, их действие непредсказуемо, поэтому они не могут быть рекомендованы для лечения.
Прогноз. Профилактика
Прогноз благоприятный. При правильно назначенном, адекватном лечении выздоровление наступает в большинстве случаев. Длительность терапии обычно составляет от трёх до шести недель. В дальнейшем можно пользоваться обычными косм етическими шампунями против перхоти. Рецидивы могут возникать при развитии или обострении болезней желудочно-кишечного тракта или других хронических заболеваний кожи [15] .
Полезные советы по уходу за волосами
Людям с жирным типом волос желательно регулярно мыть голову, а лучше — каждый день. Это позволит снизить вероятность возникновения перхоти. Также необходимо как можно реже использовать лаки, спреи, гели и другие средства для волос, так как они усиливают выделение кожного сала.
В рамках профилактики по возможности нужно избегать стрессовых состояний. Они негативно влияют не только на состояние волос и кожного покрова, но и весь организм. Также стоит обратить внимание на свой рацион: употреблять больше продуктов, содержащих цинк, полинасыщенные жиры и витамин B.
С большой осторожностью пациенты с себореей должны относиться к нанесению макияжа и использованию косметических средств. Они повышают чувствительность кожи, тем самым приводя к нарушению образования чешуек рогового слоя кожи [18] [19] [20] .
Читайте также:

