Как отличить диатез от лишая у ребенка
Обновлено: 26.04.2024
Термин «лишай» объединяет в себе обширную группу грибковых и вирусных кожных заболеваний (дерматозов), различных по этиологическому признаку, отличающихся внешним проявлением. По данным статистики, лишай у ребенка чаще проявляется в возрасте 3-14 лет. До 90% детей, посещающих детские коллективы в данный промежуток времени поражаются различными его видами.
Чаще всего пациенты обращаются со следующими видами поражений:
- со стригущим лишаем в виде микроспории и трихофитии;
- отрубевидным (разноцветным);
- розовым (лишай Жибера);
- красным плоским;
- опоясывающим.
Болезнь отличается высокой контагиозностью (заразностью). Опасности заражения могут подвергаться взрослые и дети, окружающие больного. Поэтому при любых патологических изменениях кожи, ребенка следует показать дерматологу, инфекционисту или педиатру.
Причины заболевания у ребенка
Так как заболевание имеет бактериальный и вирусный характер, этиология его развития обусловлена воздействием бактериального или вирусного патогена.
-
Стригущий вид проявляется двумя формами – микроспорией и трихофитией. Основной возбудитель – грибковая инфекция у людей и животных. Иногда заражение происходит при контакте с игрушками и предметами обихода, содержащими грибковые споры – головные уборы, расчески или мочалки. Наиболее часто развивается стригущий лишай на коже у детей грудного возраста.
Развитие отрубевидного лишая у ребенка вызывают три вида дрожжеподобных грибков – Malassezia furfur, Pityrosporum orbiculare или P. Ovale. Эти грибки часто обитают на коже не причиняя ей вреда. Триггером к развитию патологии могут послужить:
- инфекционные патологии (СПИД, туберкулез);
- заболевания и состояния, нарушающие гормональный фон (СД, болезнь Кушинга, коллоидный зоб ЩЖ, ожирение);
- гипергидроз;
- ревматизм;
- лейкоз;
- себорея;
- лимфогранулематоз;
- наследственный фактор.
- снижение иммунных функций;
- переутомление;
- ОРВИ;
- аллергозы и вегетоневрозы;
- мелкие кожные повреждения;
- авитаминоз.
Грибковые лишаи у детей чаще диагностируются в теплый сезон, вирусные – с наступлением холодов.
Симптомы лишая у детей
Симптоматика заболевания отличается по внешнему проявлению и клиническому течению согласно развитию определенной формы заболевания.
Самое распространенное грибковое заболевание, поражающее ногтевые пластины, волосы и кожу детей. Длительность инкубационного периода (с момента грибкового заражения до проявления первых симптомов) составляет от 5 до 40 дней.
Признаки кожного поражения проявляются образованием отграниченных круглых и овальных, сильно шелушащихся и покрытых чешуйками, красных пятен. Патология проявляется выраженным зудом и жжением.
При поражении волосистой зоны головы образуются крупные и мелкие, округлой формы очаги облысения. Границы очагов обрамляют обломанные у основания волосы (будто подстриженные). У детей с ослабленным иммунитетом могут проявляться:
- признаки лимфаденита, пиодермии, фолликулита и перифолликулита;
- повышение температуры тела;
- снижение аппетита.
Наиболее часто встречающаяся локализация – верх туловища и волосистая область на голове. Проявление заболевания начинается с появления желтоватых точек в устье волосяных фолликул. Точечные образования постепенно трансформируются в коричнево-желтые или розово-желтые пятна, покрытые чешуйками в виде отрубей. Постепенное разрастание пятен приводит к их слиянию и образованию более крупных, шелушащихся очагов.
Пораженные зоны не подвергаются загару и образуют на коже ребенка гипопигментированные участки.
Первичные признаки розового лишая у ребенка проявляются единичной материнской бляшкой. Это напоминающее медальон ярко-розовое овальное пятно в диаметре до 5 см.
Спустя 1-1,5 недели появляется множество вторичных мелких высыпаний (до 2 см) в сопровождении зуда.
Отличительная особенность пятен – шелушение в центре и отсутствие шелушения на их красной кайме. Высыпания могут наблюдаться от 1 до 1,5 месяца, затем бесследно исчезают самостоятельно.
Постоянное раздражение пораженной кожи (трение одежды, водные процедуры, ультрафиолет) может спровоцировать гнойные осложнения – импетиго, фолликулит, гидраденит.
Крайне редко диагностируется детским дерматологом. Проявляется поражением кожи, слизистых оболочек, иногда – ногтей. Характеризуется мономорфными узелковыми высыпаниями. Узелки плоские, блестящие, ярко-красной или синюшной окраски в диаметре до 3 мм. Слияние узелков образует бляшки небольшого размера, покрытые чешуйками.
Патология вызывает интенсивный зуд. Обычная локализация плоского красного лишая – область лучезапястных суставов, поверхность предплечий в местах сгиба, подмышечные и паховые зоны, внутренняя поверхность бедер, слизистая оболочка рта.
Появлению симптомов опоясывающего лишая у детей предшествует:
- чувство недомогания;
- озноб;
- повышенная температура;
- покалывание, онемение и жжение в местах возможных высыпаний (по ходу чувствительных нервов).
Спустя сутки на участках эритематозно-отечной кожи появляются пузырьки (размером до 0,5 см), заполненные прозрачным, жидким секретом. Высыпания локализуются линейно, как елочка, располагаясь в стороны от нервного ствола по нервным ответвлениям.
Период активного высыпания сопровождается лихорадкой, межреберными болями и лимфаденитом (увеличением лимфатических узлов). Постепенно пузырьки подсыхают. Образованные на их месте корочки отпадают. Об их присутствии напоминает легкая пигментация кожи. Длительность заболевания – от 1,5 недель до месяца.
При развитии опоясывающего лишая на коже у детей могут развиваться невралгии, неврит глазодвигательных и зрительных нервов, иридоциклит, кератит, конъюнктивит или стоматит. При слабом иммунном фагоцитозе (защите) данная разновидность лишая может спровоцировать серьезные осложнения в виде серозного менингита, энцефалита, миелита.
Методы диагностики
Диагностический поиск включает:
- физикальную диагностику – осмотр кожного покрова;
- люминесцентную диагностику;
- микроскопические исследования соскоба кожи;
- морфологию клеток и тканей в зоне поражения;
- биохимию крови.
Результаты диагностики определяют тип возбудителя болезни и помогают врачу определиться, как лечить, выявленную форму дерматоза.
Тактика лечения лишая у ребенка
Схема лечебной терапии зависит от вида инфекционного возбудителя и выраженности клинических проявлений. При любой разновидности лишая лечение проводится под врачебным контролем. При заразной форме патологии больной ребенок должен быть изолирован от других детей.
При лишае грибковой этиологии:
- Назначаются системные антимикотики.
- Для обработки пораженной кожи назначаются противогрибковые мази.
- Проводится общеукрепляющая витаминотерапия и иммуномодулирующая терапия.
- Сильный зуд снимается антигистаминными препаратами и кортикостероидными мазями.
- При поражении кожи на голове рекомендуется применение шампуней с фунгицидным эффектом.
Критерий излечения от грибкового лишая обусловлен трехкратным отрицательным анализом на присутствие грибковых патогенов.
При лишаях вирусной этиологии лечение предусматривает:
- Назначение противовирусных средств общего и местного действия.
- Прием анальгетиков и препаратов НПВС.
- Обработку очагов высыпания дезинфицирующими средствами – для исключения гнойных осложнений.
- Физиотерапию (УФО, соллюкс, ультразвук, диатермию, электрофорез).
- Рефлексотерапию и новокаиновую блокаду – при выраженных болях.
Для исключения рецидивов важно строго соблюдать правила гигиены – регулярно менять белье и одежду ребенка. Тщательно ее стирать и проглаживать. Не допускать расчесывания пораженной кожи. Дезинфицировать предметы гигиены. Обеспечить гипоаллергенное питание.
Лечение любой разновидности дерматозов в многопрофильном центре «Чудо Доктор» – это современные методики диагностики и лечения, высокий профессионализм врачей, которые знают, как быстро и эффективно устранить заболевание.
Записаться и попасть на прием к специалисту, который точно знает, чем эффективнее всего лечить лишай у ребенка, вы можете в любое удобное время.

Диатез — склонность организма к патологическим реакциям, не соответствующим раздражителю. Это могут быть дыхательные нарушения, сбои в обмене веществ, кожные аллергические реакции. Существует понятие «аллергический дерматит», который часто приравнивают к диатезу, потому что механизм возникновения двух состояний очень схож. Но все-таки диатез и аллергия — не тождественные понятия.

Как отличить диатез от аллергии
Диатез на коже проявляется следующими признаками:
- покраснение эпителия, ярко-красные пятна на лице, руках, шее, за ушами;
- опрелости, мокнущая кожа;
- зуд, шелушение;
- сыпь разной локализации;
- мелкие пузырьки, заполненные жидкостью.
Точно такие же признаки могут появляться и при аллергии. Часто диатез возникает только тогда, когда в организм поступает чрезмерное количество провоцирующего реакцию вещества. Например, если ребенок съест одну конфету, с его кожей все будет в полном порядке, а если десять — на его щеках ярко вспыхнут пятна диатеза. Диета помогает хорошо сдерживать диатез. При истинной аллергии достаточно даже микродоз аллергена, чтобы спровоцировать реакцию.
Второе отличие кроется в том, что почти всегда диатез проходит с возрастом, это лишь склонность к патологическим реакциям, но не болезнь. Аллергия — болезнь, которая сама не проходит и требует лечения. Для этого иногда приходится даже вводить человеку микродозы аллергена, чтобы он мог нормально жить.
Третье отличие можно заметить, если провести анализ крови. При аллергии в крови будет наблюдаться повышенный уровень IgE в крови — индикатор того, что организм патологически реагирует на аллерген. При аллергическом диатезе только у трети пациентов будет повышен этот иммуноглобулин.
При диатезе могут дополнительно возникать не только дерматологические симптомы:
- жажда;
- дисбактериоз;
- у детей — плаксивость, сниженное настроение;
- фотофобия, слезотечение;
- общее ухудшение состояния.
Иногда диатез может возникнуть как одно из проявлений стресса, как и нейродермит. То есть на фоне переживаний у человека появляются физиологические симптомы, часто такую ситуацию можно наблюдать у впечатлительных, возбудимых детей. Аллергия никогда не возникает просто так, для этого нужен контакт с аллергеном.
Аллергия и диатез очень похожи между собой, некоторые специалисты даже рассматривают аллергию как частный случай диатеза. Но все-таки между этими двумя состояниями есть и различия, о которых мы рассказали выше. В обоих случаях следует избегать встречи с провоцирующим патологическую реакцию фактором, а при обострениях применять антигистаминные препараты, пробиотики, иногда — гормональные препараты.

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.

Дифференциальная диагностика псориаза и красного плоского лишая играет важную роль в дерматологии. У этих двух заболеваний есть общие черты, но много и отличий. Сегодня расскажем о самых основных.
Что нужно знать о псориазе
Псориаз — это лишай. Несмотря на то, что в сознании многих лишай ассоциируется исключительно с чем-то заразным, псориаз имеет второе название "чешуйчатый лишай", хотя не представляет угрозы для окружающих. Болезнь часто рецидивирует, снижает качество жизни. Полностью избавиться от псориаза невозможно, но убрать неприятные симптомы можно с помощью мази и коррекции образа жизни.
Число больных псориазом ежегодно увеличивается. У чешуйчатого лишая есть несколько типичных симптомов:
- розовые выступающие над поверхностью кожи пятна, которые шелушатся;
- на этих пятнах есть белые чешуйки;
- псориатические бляшки имеют тенденцию к слиянию;
- зуд разной степени интенсивности — от легкого покалывания до желания расчесать кожу до крови;
- белые слоящиеся пятна на ногтях;
- сухость и шелушение.
Чаще всего псориаз появляется на локтях, коленях, на голове и в паху. Возникнуть впервые он может в любом возрасте, не редко первые симптомы отмечаются в пубертатном периоде и в возрасте от 20 до 30 лет. Ученые считают, что основная причина псориаза — аутоиммунный процесс, когда собственный иммунитет атакует клетки кожи и вызывает хроническое воспаление.
Как распознать красный плоский лишай

О том, что у человека именно этот тип лишая, могут говорить плоские папулы красного или пурпурного цвета. В самом начале заболевания папулы очень маленькие, они достигают размеров не более 2-4 мм, при этом их поверхность слегка блестит при смешанном свете. Чаще всего высыпания появляются на сгибательных участках рук и ног, на туловище, половых органах, в том числе и на слизистых, а также во рту. Как и при псориазе, больному нестерпимо хочется расчесать пораженные места.
Считается, что КПЛ вызван также аутоиммунными факторами, как и псориаз. Триггером к появлению высыпаний могут быть самые разные факторы, например, гепатит С или прием некоторых препаратов.
Как понять, лишай или псориаз перед нами
Если резюмировать все вышесказанное, то можно выделить несколько похожих черт двух заболеваний:
- аутоиммунная природа;
- сыпь в виде папул;
- зуд;
- папулы красного цвета;
- часто поражаются сгибы рук и ног.
Возникает вопрос, как отличить псориаз от лишая. У болезней есть несколько отличий:
- псориатические бляшки шелушатся, на поверхности можно увидеть чешуйки, а при красном плоском лишае поверхность папул гладкая;
- псориаз не возникает на слизистых, а вот КПЛ часто поражает полость рта и слизистые поверхности гениталий;
- бляшки псориаза больше тех, что образуются при лишае;
- если красный плоский лишай поражает кожу головы, может возникнуть рубцовая алопеция.
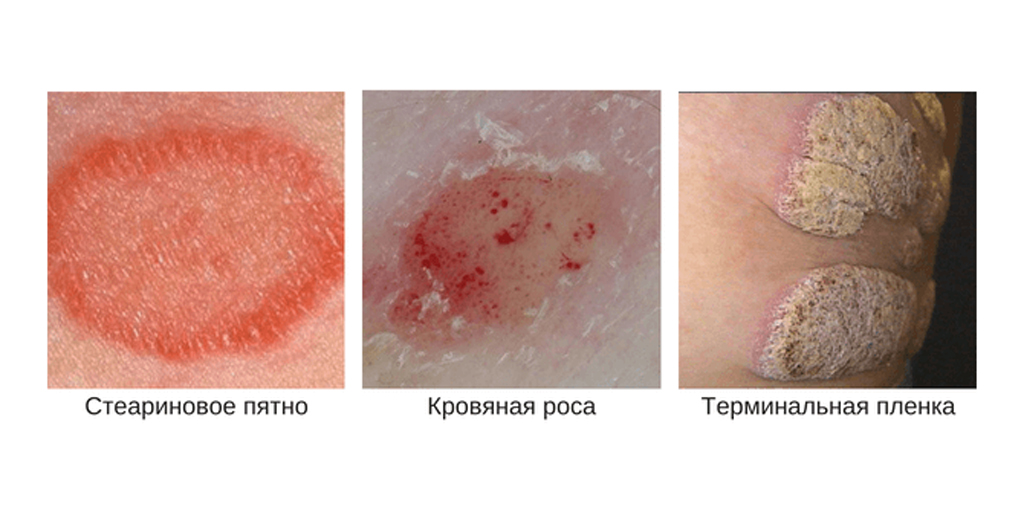
Псориатическая триада
Во время осмотра, если перед врачом стоит задача подтвердить или опровергнуть псориаз, специалист оценивает наличие признаков псориатической триады:
- феномен стеаринового пятна — при соскабливании с поверхности пятна отделяются мягкие белесые чешуйки;
- феномен псориатической пленки — при соскабливании чешуек обнажается розовая гладкая поверхность бляшки;
- феномен точечного кровотечения — при полном соскабливании папул появляются мелкие капельки крови, напоминающие росу.
Так как лечение псориаза и КПЛ существенно отличается, важно обратиться к врачу при первых проявлениях, чтобы не терять времени и не усугублять положение.
Лимфатические узлы в норме имеют овальную форму, малый диаметр (несколько мм), внешнюю капсулу из соединительной ткани. Располагаются в разных частях тела группами. В зонах паха, шеи, подмышек узлы находятся неглубоко под кожей. Обычно к возрасту 1 года родители могут прощупать их и оценить размеры, плотность.
Общие сведения
Органы лимфатической системы выполняют защитную роль в организме человека. Они служат барьером на пути вирусов, бактерий, а также отфильтровывают вредные вещества. Всего в организме взрослого человека присутствует более 450 лимфоузлов, а их максимальное количество формируется к 10-ти годам.
Лимфоузлы соединены лимфатическими сосудами – по ним циркулирует лимфа (жидкость с высоким содержание лимфоцитов, или «белых кровяных телец»). Вырабатываясь в костном мозге, лимфоциты циркулируют по организму, проходя сначала селезенку, затем лимфоузлы. Благодаря этому они получают способность вырабатывать антитела для уничтожения микробов. Источник:
А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор
Синдром увеличенных лимфатических узлов как педиатрическая проблема
Практическая медицина, 2007, №5 (24), с.12-15
Когда в организм попадает инфекция, совершается своеобразная «атака» на нее, вследствие чего лимфоузлы могут увеличиваться (в этот период они активнее продуцируют антитела). После выздоровления узлы принимают нормальные размеры. Если их диаметр и плотность не возвращаются к первоначальному состоянию, ребенка необходимо показать врачу.
Как правильно оценить размеры лимфоузлов?
Родители должны аккуратно прощупать узлы. Иногда увеличение настолько сильное, что это заметно внешне. Также при воспалительных процессах в лимфоузлах (лимфадените) дети ощущают боль, поэтому самостоятельно указывают на проблемный участок. Прощупывать лимфоузлы не рекомендуется более двух раз в день, чтобы не спровоцировать ухудшение состояния.
Показатели нормы лимфатических узлов:
- диаметр примерно до 5 мм;
- мягкая консистенция;
- единичное расположение, то есть отсутствие соединения между собой либо с кожей;
- отсутствие боли при пальпации (прощупывании);
- подвижность.
Причины увеличения и основные группы лимфоузлов
Онкологическая настороженность
Лимфоузлы часто увеличиваются вследствие лимфогранулематоза (лимфома Ходжкина) либо лимфосаркомы (неходжкинская лимфома). Это злокачественные процессы, которые проявляются повышенной плотностью, безболезненностью и большим диаметром лимфоузлов при отсутствии других причин их деформации. Лимфатические узлы увеличиваются группами, несимметрично (например, с одной стороны шеи). На начальной стадии процесса сохраняется их подвижность, раздельное расположение. Если онкологический процесс продолжается без лечения, лимфоузлы могут спаиваться, редко возникает умеренная болезненность. Источник:
Н.В. Нагорная, Е.В. Вильчевская, А.П. Луачак, Е.Н. Марченко, Е.В. Бордюгова, А.П. Коваль
Болезнь Ходжкина (лимфогранулематоз) у детей
// Здоровье ребенка, 2013, №1 (44), с.13-15
Симптомы, при которых обязательна консультация врача – это увеличение лимфатических узлов:
- более 7 дней;
- более 1 группы;
- сопровождаемое повышенной температурой тела;
- у ребенка до года;
- прогрессирующее со временем;
- с изменением местных кожных покровов.
Методы диагностики
После осмотра и сбора жалоб и анамнеза специалист направляет ребенка на общее обследование. Оно включает рентгенографию, анализы крови и мочи. Дополнительно могут понадобиться такие исследования:
- серология крови;
- диагностика туберкулеза;
- биопсия лимфоузла с последующим цитологическим исследованием в лаборатории;
- УЗИ.
Иногда детям в рамках диагностики назначают прием антибактериальных препаратов. По их эффективности подтверждают либо опровергают бактериальную природу недуга.
Методы лечения
Увеличенные лимфоузлы – это не самостоятельное заболевание, а симптом какого-либо другого. Поэтому терапия в этом случае сводится к устранению первопричины такой реакции. Скорость возвращения узлов к нормальному размеру различается, в зависимости от тяжести и вида основного заболевания.
Если ребенок болеет очень часто, то ему рекомендуются иммуномодуляторы для усиления защитных сил организма. Выбор препарата должен осуществлять только врач.
Важно! Увеличенные лимфоузлы нельзя прогревать – это может привести к развитию нагноения и заражению крови! Любое самолечение запрещено – причину и тип терапии определяет специалист.
Преимущества обращения в «СМ-Клиника»
«СМ-Клиника» – это коллектив одних из лучших в Санкт-Петербурге специалистов, передовое диагностическое оборудование и комфортные условия. У нас нет очередей, все исследования выполняются быстро, прием ведут врачи высокой квалификации.
При увеличении у вашего ребенка лимфоузлов на шее или в любой другой зоне необходимо срочно обратиться к специалисту для диагностики и лечения. Промедление в ряде случаев очень опасно!
Чтобы записаться на прием к педиатру, иммунологу или другому детскому специалисту, позвоните нам.
Источники:
- А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор. Синдром увеличенных лимфатических узлов как педиатрическая проблема // Практическая медицина, 2007, №5 (24), с.12-15.
- Н.В. Нагорная, Е.В. Вильчевская, А.П. Луачак, Е.Н. Марченко, Е.В. Бордюгова, А.П. Коваль. Болезнь Ходжкина (лимфогранулематоз) у детей // Здоровье ребенка, 2013, №1 (44), с.13-15.
Грек Елена Анатольевна
Clinic
Врач высшей квалификационной категории
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также:

