Как обрабатывать рану после пересадки кожи
Обновлено: 26.04.2024
Пересадка кожи при ожогах век. Рекомендации
Наряду с описанными в предыдущих статьях методами комплексного (общего и местного) консервативного лечения ожогов органа зрения следует при наличии показаний применять также хирургические методы.
При глубоких ожогах век (III степени) некоторые офталмологи, в соответствии с взглядами общих хирургов, рекомендуют производить возможно более раннюю пересадку кожи (Дюк-Элдер и др.). Целью операции является ускорить излечение и предупредить развитие на месте ожогов грубых рубцов, могущих вызвать тяжелые нарушения формы и функции век (выворот, лагофталм).
Лихей и др. считают, что пересадка кожи на здоровые грануляции возможна, примерно, через 3 недели после ожога, если некротический струп к этому времени отделился. Если же рана инфицирована и покрыта избыточными грануляциями, рекомендуется иссечь все некротические ткани и в течение нескольких дней держать рану под часто сменяемым влажным компрессом с физиологическим раствором, а затем срезать все избыточные грануляции (до плотной основы) и таким образом подготовить рану для покрытия ее нежным трансплантатом.
Наилучшее приживление свободного лоскута кожи на чистой гранулирующей поверхности век и лица получается в тех случаях, когда для трансплантации используется послойный (расщепленный) лоскут кожи, взятый дерматомом не во всю ее толщу. Он приживает не только на грануляциях, но даже на надкостнице. Однако такой лоскут недостаточно эластичен и в косметическом отношении несколько уступает лоскуту, взятому во всю толщу кожи (более толстый лоскут меньше сморщивается). Чтобы получить хорошее приживление лоскута, взятого во всю толщу кожи, рекомендуется производить пересадку после полного иссечения грануляций (в пределах здоровой кожи). Это можно сделать только при небольшой площади пораженного участка.
Таковы условия, которые следует соблюдать при ранней отсроченной пластике, выполняемой при наличии грануляций (через 2—3 недели после ожога). Однако в части случаев возможна и целесообразна не только отсроченная, но и первичная пластика при ожогах век III степени (если площадь ожога невелика и общее состояние пострадавшего позволяет производить такую операцию) . Немедленное и полное иссечение некротического участка превращает его в чистую рану, и закрытие такой раны лоскутом кожи во всю толщу может закончиться первичным заживлением и быстрым восстановлением функции века.
Эффект первичной пластики кожи при ожогах века тем лучше, чем раньше она производится (оптимальный срок — первые сутки). Лоскут хорошо приживает, если некротические ткани удалены полностью, а окружающие ткани еще не воспалены. Кровотечение в операционной ране должно быть тщательно остановлено. Временное сшивание век матрацными швами улучшает условия приживления свободного трансплантата кожи.
Не исключено, что раннее профилактическое применение антибиотиков и адренокортикотропного гормона, задерживая развитие воспалительной реакции, может удлинить (до 2—3 дней) оптимальный срок для производства первичной пластики при ожогах век III степени. При таких обстоятельствах можно и целесообразно использовать этот эффективный способ лечения ожогов век не только в мирное, но и в военное время, в условиях этапного лечения.
Все же, по-видимому, более широкое применение в специализированных госпиталях армейского и фронтового районов должен найти метод ранней отсроченной пластики, т. е. пересадка кожных лоскутов на гранулирующие поверхности (после ожогов век и лица).
При ожогах конъюнктивы и роговицы также далеко не всегда можно ограничиться медикаментозным лечением. Если имеется тенденция к образованию склеек между веком и глазным яблоком, нужно осторожно, но настойчиво разделять их стеклянной палочкой. Однако такой способ не всегда достаточен для профилактики симблефарона даже при ожогах II степени и вовсе не надежен при более глубоких ожогах конъюнктивы.
Поэтому в последние годы было предложено разобщать обожженные поверхности с помощью целлулоидной пластинки, по форме соответствующей передней поверхности глазного яблока (Э. Э. Андрезен, Э. А. Лебединская и Е. О. Ривкина). Пластинка изготовляется из отмытой фото- или рентгенопленки, которой придают нужную форму с помощью штампа. Края пластинки должны достигать сводов конъюнктивального мешка, а в центре пластинки вырезают круглое отверстие диаметром 10 мм (для роговицы). Пластинку нужно вынимать, дезинфицировать и снова вставлять через каждые 5—6 дней до тех пор, пока флюоресциновая проба не покажет, что обожженные поверхности покрылись эпителием.
Были предложены и другие способы профилактики симблефарона при ожогах глаз. С этой целью между веком и глазным яблоком рекомендуют закладывать вырезанную по форме и величине века прокладку из очень тонкой резины (Лихей, Я. Г. Хазаров) или из компрессной бумаги (Г. Я. Зурабова). Эти прокладки должны фиксироваться одним или двумя матрацными швами, проводимыми через свод конъюнктивы и толщу века на кожу.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

В медицинской практике, к сожалению, нередки случаи получения серьезных травм, при которых пересадка кожи на поврежденном участке необходима. Чтобы избежать осложнений после операции, за травмированным местом требуется особый уход и наблюдение у врача. Однако процесс реабилитации не всегда проходит гладко — после пересадки кожи может начаться образование рубцов. Как ухаживать за прооперированной раной, чтобы после полного заживления не осталось следов от несчастного случая? Читайте в этой статье.
Общая информация

Хирургическое вмешательство путем пересадки кожи называется дерматопластикой. Операцию назначают при лечении ожогов и ран большой площади пострадавшим любого возраста, а также в ряде других случаев:
- ожоги;
- раны, в том числе после хирургического вмешательства;
- диабетическая стопа, сопровождаемая язвенными дефектами, которые плохо поддаются консервативным методам лечения;
- операции, связанные с дефектами конечностей, а также слоновостью.
Кожная пластика противопоказана при повышенной температуре, инфицировании раны и при наличии декомпенсации соматических болезней. Материал для пересадки кожи может быть взят из 3 источников:
- кожа самого пациента или донора;
- кожный покров животных, после специальной подготовки;
- искусственные материалы из биологических полимеров и клеточных покрытий.
Материал подбирается исходя из клинических показаний и его доступности. По классификации операций дерматопластики выделяют следующие разновидности хирургического вмешательства:
Предполагает использование собственной кожи пациента. Проводится, если дефекты кожи занимают не более 35–50% от всего тела. Со здоровой части спины или ноги срезают тонкий слой кожного покрова и пересаживают его на травмированную область.
В этом способе особенно сложен процесс реабилитации. Согласно исследованиям, после устранения аутодермопластикой до 10% ожогов первой степени, от 55 до 62% ожогов второй степени и от 30 до 40% ожогов третьей степени развиваются келоидные и гипертрофические рубцы.
Именно они являются самыми проблемными и чувствительными из возможных шрамов, поскольку в процессе развития доставляют неудобство человеку: эстетически портят внешний вид, вызывают зуд, покраснение, повышенную температуру в месте травмы. А гипертрофический рубец со временем еще и разрастается в размерах, захватывая здоровые участки кожи.
Назначается, если поврежденная кожа составляет более 50% от всего тела или при наличии противопоказаний к проведению аутодермопластики. При этом используется донорский, животный или синтетический кожный покров.
Проводится в немногих медицинских центрах, имеющих крупные научные подразделения. Для операции используется биологический материал, взятый у самого больного.
По срокам проведения и реабилитации дерматопластику разделяют на первичную и вторичную. Первичная проводится при госпитализации пациента, не дожидаясь регенеративных процессов в дерме. Вторичная трансплантация проводится через неделю, когда начинает формироваться грануляционная ткань из незрелых соединительных тканей.
Кроме этого, в хирургии существуют понятия свободной и несвободной пересадки кожи. В первом случае лоскут кожи полностью переносят на поверхность раны, а во втором — участок кожи имеет питательную ножку, обеспечивающую лучший заживляющий эффект.
При тяжелых ожогах и обширной площади поражения необходимо обращение к комбустиологу. Этот врач занимается лечением сложных травм и тесно сотрудничает с рентгенологом, анестезиологом, трансплантологом и другими специалистами.
Комбустиологи используют следующие методы работы:
- Лечение под повязкой. Ожог обрабатывают антисептиком и назначенными медикаментами, накладывают повязку. Бинты должны быть стерильны, обязательно менять их каждый оговоренный промежуток времени.
- Терапия в безбактериальной среде. Пострадавший с открытыми ожогами находится в специальном стерильном боксе. Этот метод применяется в случаях, когда невозможно наложить повязку либо по причине больших площадей раны, либо ее трудной доступности (промежность, лицо).
- Некроэктомия и работа со струпом. Гнойники и мертвые клетки удаляются с помощью хирургического вмешательства.
- Пересадка кожи. Ее принято считать завершающим этапом терапии. Проводится при больших площадях поражения, когда естественная регенерация клеток невозможна.
Эксперт в области хирургии знает десятки операций по трансплантации кожи. Однако во всех случаях за прооперированной частью тела необходимо тщательно ухаживать, чтобы избежать возникновения раны после пересадки кожи.

Уход после пересадки кожи
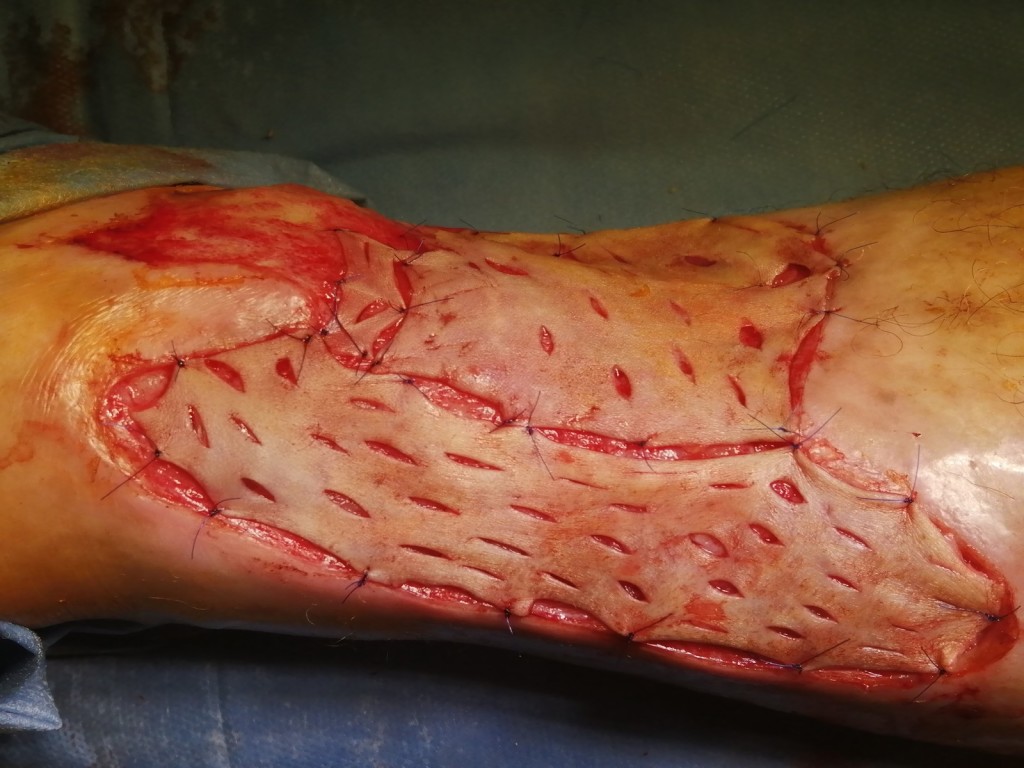
Скорость заживления после операции зависит от того, насколько точно вы будете следовать рекомендациям врача. Сам процесс регенерации проходит в три этапа:
- Адаптивные изменения в пересаженной коже. Инородный фрагмент адаптируется к новым условиям и начинает взаимодействовать с организмом. Этот процесс протекает за 2–3 дня.
- Период регенерации (заживления). Проходит полная адаптация пересаженной кожи, донорские клетки полностью заменяются на новые, синтезируются белки соединительной ткани. Процесс проходит за 3 месяца.
- Стабилизация. Восстанавливается нормальная структура кожи, пересаженные участки становятся идентичны «родной» коже. Этап проходит за 6–18 месяцев.
После проведения операции пересаженная кожа прирастает к телу за 7–10 дней. Менять повязку рекомендуется на 2–3 день, причем снимать старый бинт послойно: нижние слои прилипают к незажившей ране и при неосторожном движении есть риск ее открыть вновь. Далее повязку следует менять ежедневно при помощи медсестры или врача. Для ускоренного заживления и профилактики инфицирования рану обрабатывают антисептиками и делают аппликации медикаментозными препаратами, которые назначает врач. Помимо перевязок, существует ряд рекомендаций, которые следует соблюдать прооперированному пациенту:
- исключить термическое и механическое воздействие на поврежденную область — не носить колючую, синтетическую и ограничивающую движения одежду;
- не мочить прооперированное место, при соблюдении личной гигиены закрывать его полиэтиленом или другим водоотталкивающим материалом;
- не снимать самостоятельно повязку;
- пить много жидкости, для взрослого — порядка 2-2,5 л воды в сутки;
- исключить из рациона острые, соленые и копченые продукты, добавить витамины, макроэлементы и белковую пищу;
- отказаться от употребления алкоголя и курения.
После снятия повязки врач назначает обезболивающие препараты, а также противовоспалительные и противорубцовые средства. С этими задачами успешно справляется гель Ферменкол — уникальный ферментный комплекс природного происхождения на основе коллагеназы камчатского краба. Данный гель применяется для устранения гипертрофических и келоидных рубцов после операции, ожога, травмы, а также в комплексной терапии контрактур. Почему Ферменкол используется в качестве мази после пересадки кожи:
- обновляет кожу до 90%;
- охлаждает, снимает чувство стягивания и зуда;
- выравнивает рельеф, нормализует окраску, повышает эластичность кожи;
- не содержит гормонов, в составе только натуральные ингредиенты и зеленый консервант;
- можно применять во время беременности, лактации и детям с 0 лет;
- действует местно, не затрагивая интактные (здоровые) ткани.
Гель Ферменкол наносят аппликационно (мажут тонким слоем 2–3 раза в день на чистую сухую кожу) несколько раз в сутки. Это способствует формированию нормотрофического мягкого рубца, который исчезает самостоятельно спустя несколько месяцев. Курс применения в этом случае длится 30–40 дней.
Для достижения максимального эффекта специалисты рекомендуют совмещать Ферменкол с физиотерапией: электрофорез, фонофорез, микротоки. Если прооперированное место имеет большую площадь, специалисты могут назначить курс фонофореза с гелем Ферменкол (воздействие ультразвуком).
В случае застарелых грубых рубцов — электрофорез с набором Ферменкол (воздействие электрическим током). Физиотерапия с Ферменкол существенно ускоряет процесс обновления кожи за счет положительного воздействия самих процедур и более глубокого проникновения активных компонентов в дерму. Данный метод зарекомендовал себя более эффективно, чем аппликации (накожное применение).
Так, для прохождения курса электрофореза Ферменкол применяется в виде специального раствора, который можно приобрести как отдельно, так и в комплекте с портативным аппаратом для домашних процедур. Для курса фонофореза подойдет гель Ферменкол, его также возможно приобрести как отдельно, так и в комплекте с аппаратом для фонофореза, который пригодится в каждой домашней аптечке.
Какие могут быть осложнения при заживлении рубца после пересадки кожи
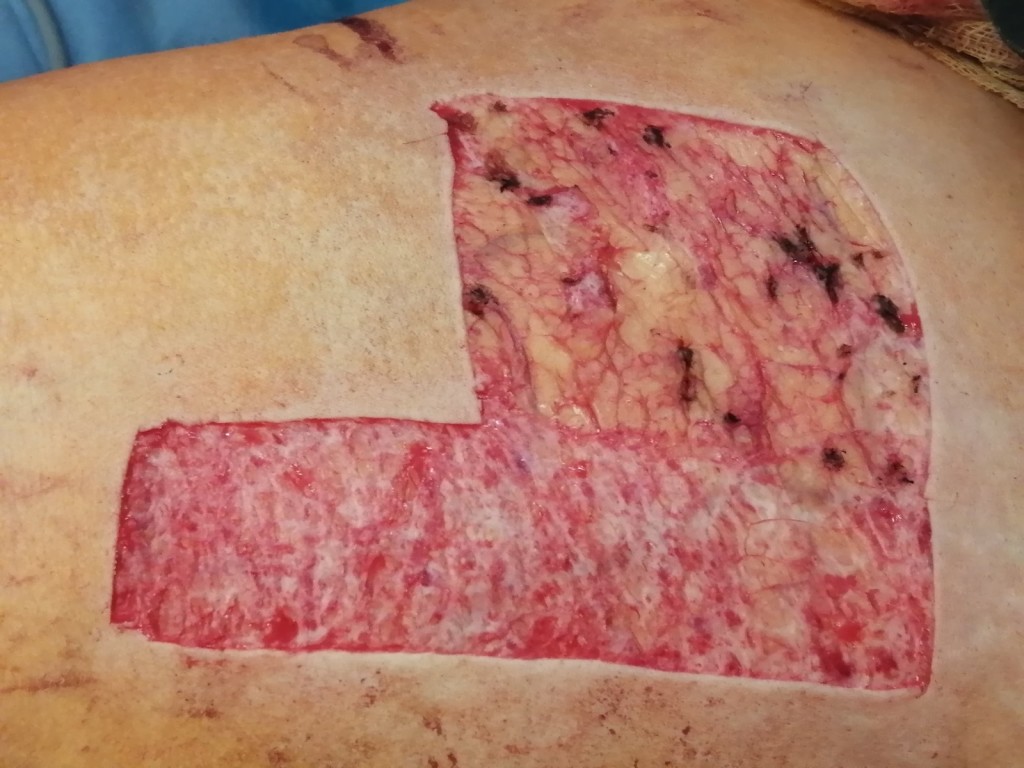
Если в реабилитационном периоде была занесена инфекция или рана подвергалась травмированию, возможно формирование грубого келоидного или гипертрофического рубца. Эти виды шрамов не исчезают самостоятельно, в случае с келоидным — наоборот, способны увеличиваться со временем, затрагивая здоровые соседние ткани.
Стоит учитывать, что у взрослых и у детей процесс развития шрамов протекает с разной скоростью. Детская кожа реактивно реагирует на ожоги 3А и 3Б степени бурным ростом послеожоговых рубцов, причем активный рост наблюдается даже на донорских участках. Если у взрослого человека рубцы созревают и начинают регрессировать в течение года, то у маленьких детей этот процесс может занять 2–3 года.
Применение Ферменкола при послеожоговых рубцах целесообразно, так как входящая в его состав коллагеназа избирательно разрушает избыточный патологический коллаген — основную составляющую рубцовой ткани. На сегодняшний день аналогов Ферменколу по силе проявления активности к патологическому коллагену не существует. При выборе способа коррекции следует учитывать множество факторов. Чтобы достичь максимального эффекта при коррекции именно послеожоговых рубцов, одного геля недостаточно. При таких рубцах детям показан электрофорез с набором для энзимной коррекции (2–3 курса по 10–15 процедур в год), а аппликации гелем Ферменкол показаны в перерывах между курсами физиопроцедур.
Также после пересадки новой кожи могут образоваться келоидные рубцы в области суставов, препятствующие нормальному функционированию конечности и способные привести к необратимым деформациям. Чем раньше начнется лечение, тем быстрее кожа приобретет эстетически приятный, здоровый вид! Купить продукцию Ферменкол вы можете на официальном сайте или в аптеке вашего города. Будьте здоровы!
Техника и методика трансплантации кожи на голове, шее
а) Расщепленные кожные трансплантаты. Большинство хирургов для забора расщепленного кожного трансплантата пользуются специальным дерматомом, позволяющим точно контролировать толщину трансплантата. Чтобы дерматом не заедал и скользил гладко, кожа донорской области смазывается маслом. Это позволяет избежать разрывов лоскута и появления на нем заусениц.
Желательно, чтобы по мере продвижения дерматома ассистент аккуратно приподнимал край кожи с помощью щипцов, чтобы трансплантат не сминался и не рвался. После получения достаточного количества кожи, ее следует обернуть в марлю, пропитанную физиологическим раствором. Не стоит помещать трансплантат непосредственно в раствор или, тем более, воду, поскольку это может привести к его отеку и размягчению.
Другие хирурги просто укладывают в рану биосинтетический материал, под которым и будет происходить реэпителизация раны; это позволит избежать частой смены повязок в раннем послеоперационном периоде.
Следует избегать соблазна просто измерить размер дефекта, а затем на столике подогнать трансплантат под нужный размер. Если хирург совершит ошибку и избыточно резецирует трансплантат, вариантов действий у него останется немного: либо пришивать «обрезки» кожи к реципиентной области; либо делать в трансплантате большое число отверстий, чтобы его можно было подогнать к краям дефекта; либо выполнять забор нового трансплантата.
Всех подобных ситуаций следует избегать, поскольку они не позволяют добиться максимально приемлемого косметического результата и увеличивают риск развития осложнений (наличие которого всегда нужно объяснять пациенту). Чтобы избежать такой ситуации, лучше поместить превышающий по размеру дефект кожи трансплантат и подшить одну из сторон, а затем уже скорректировать размеры. Обрезать трансплантат нужно постепенно, двигаясь от периферии. Не следует пытаться достичь нужного размера одним взмахом скальпеля. Немного терпения оправдывается результатом. Затем выполняется простое однослойное ушивание раны по краям раны.
Поскольку вероятность того, что трансплантат приживется, зависит от питания от раневого ложа, следует предотвращать скопление жидкости (формирование серомы или гематомы) под трансплантатом. Поэтому для эвакуации избытка жидкости из-под трансплантата ушивать края раны разумно простыми узловыми швами. Некоторые хирурги предпочитают наложить в центре трансплантата фиксирующий шов, чтобы не допустить его возвышения над раневым ложем и закрыть все пустоты. Эта техника особенно полезна при трансплантатах большого размера. Также при использовании большого трансплантата для удаления избытка жидкости в нем можно проделать несколько небольших отверстий скальпелем № 15 («дырочки в пироге»).
Установка дренажа необязательна, т. к. в качестве инородного тела он нарушит реваскуляризацию покрывающей его части трансплантата.
Вне зависимости от размера трансплантата, его приживление ускоряется при использовании давящего тампона. Обычно в качестве тампона используется рыхлая марля или схожий материал, затем идет слой неприлипающего материала, обработанного мазью с антибиотиком. Тампон привязывается над трансплантатом нерассасывающейся монофиламентной нитью и выполняет две основные функции. Во-первых, он устраняет мертвое пространство и предотвращает формирование серомы под трансплантатом, во-вторых, снижает распространение на трансплантат сдвигающих сил (ориентированных в латеральном направлении), которые могут разрушить формирующиеся сосуды, а также травмировать сам трансплантат, приводя к формированию серомы или гематомы.
Тампоны могут быть достаточно крупными и неудобными для пациентов, но они незаменимы для обеспечения приживления трансплантата и достижения благоприятного результата лечения. Как правило, убирать их можно на седьмой день, в зависимости от клинической картины. После удаления тампона рана осматривается, при необходимости проводится туалет.
б) Полнослойные кожные трансплантаты. Вследствие самой сути полнослойного кожного трансплантата, рана на месте донорской области должна быть ушита, обычно веретенообразным методом. Поэтому хирург должен планировать не только размер донорской ткани, но и дополнительное иссечение кожи вокруг раны для того, чтобы ее можно было ушить без образования кожных дефектов.
После выбора донорской области разумным будет примерно на 10-15% увеличить размер планируемого трансплантата, поскольку в дальнейшем он несколько сократится. Затем выполняется забор кожи и удаляется подкожно-жировая клетчатка. Это увеличивает вероятность приживления трансплантата. Затем кожа укладывается в пропитанную марлю, обеспечивается гемостаз раневой поверхности, и дефект донорской области послойно ушивается.
Техника размещения полнослойного трансплантата аналогична таковой для расщепленного, лишь за тем исключением, что делать отверстия в коже чаще всего не требуется, т.к. обычно расщепленные трансплантаты по размеру не такие маленькие, как расщепленные (например, при пластике крупных дефектов волосистой части кожи головы).

Удаление злокачественной лентиго-меланомы спинки носа с соответствующими краями.
Также резецированы остатки нарушенных субъединиц носа, дефект восстановлен при помощи полнослойного кожного трансплантата.
(а) Вид пациента до операции. (б) Вид во время операции, на котором отмечены границы образования и края резекции, включающие в себя субъединицы носа.
(в) Операционный материал. (г) Хирургический дефект. (д) Полнослойный кожный трансплантат из надключичной области подшит к краям дефекта.
(е) Вид пациента спустя пять дней после операции. (ж) Вид пациента спустя два года, определяется умеренная гиперпигментация полнослойного трансплантата.
в) Дермальные трансплантаты. Забор дермального аутотрансплантата начинается с частичного выделения расщепленного трансплантата (толщина 0,3-0,4 мм), который остается прикрепленным к коже на дистальном конце. Затем нужно уменьшить ширину рабочей поверхности дерматома и сделать им еще одно движение по обнажившемуся участку (толщина 0,3-0,35 мм), для того, чтобы выделить полоску дермы. Выделенный расщепленный лоскут пришивается на место одним рядом швов, после чего на рану аккуратно накладывается повязка.
Затем дермальный трансплантат подшивается в реципиентное ложе, чаще всего рассасывающимися швами, дермальная поверхность должна быть обращена кнаружи. В некоторых ситуациях, когда можно не опасаться смещения трансплантата, подшивание не требуется. AlloDerm укладывается по такой же методике.
г) Жировые трансплантаты. Для забора жировых трансплантатов может использоваться либо метод липосакции, либо открытые методики. Обычно выбор конкретной техники зависит от предпочтений хирурга.
При использовании метода липосакции донорской областью обычно становится брюшная стенка, поскольку жировая ткань чаще всего присутствует здесь в достаточном количестве; а поскольку живот находится достаточно далеко от головы и шеи, работать могут сразу два хирурга, в результате сокращая время операции. Врач всегда должен пытаться работать в подкожном слое, не повреждая брюшину, при этом отверстие в канюле должно быть направлено в сторону от дермы. Иногда после забора материала на донорскую область накладывается давящая повязка для предотвращения формирования серомы или гематомы.
Аналогично выполняется и открытый забор жировой ткани. После небольшого поверхностного разреза следует ножницами отделить кожу от подкожно-жировой клетчатки. При заборе жирового трансплантата автор данной главы обычно предпочитает использовать полукружный разрез вокруг пупка, что позволяет избежать появления новых шрамов. Если разрез выполняется в нижних квадрантах живота, предпочтительно использовать левую сторону, чтобы в дальнейшем специалисты не перепутали его с рубцом после открытой аппендэктомии. Также для лучшего сокрытия шрама место будущего разреза разметка наносится при вертикальном положении пациента в нижнем белье.
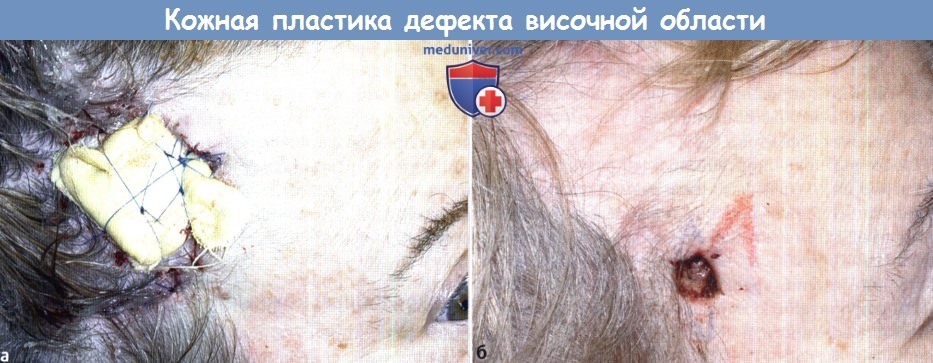
(а) Дефект кожи правой височной области, восстановленный полнослойным кожным трансплантатом,
удерживается на месте краевыми швами и давящим тампоном, привязанным лигатурами.
(б) Вид пациента спустя восемь месяцев во время реконструкции второго дефекта. Заметна небольшая гипопигментация кожного трансплантата.
д) Послеоперационный период после трансплантации кожи. При любых угрожающих признаках наблюдение должно быть как можно более тщательным. Проводится местный уход за раной (аккуратная обработка раны физиологическим раствором или перекисью водорода для удаления корочек, применение антибактериальных мазей, выявление и устранение любых состояний, способствующих неблагоприятному течению процесса заживления). Например, скопление экссудата (серомы) под трансплантатом ухудшает его питание, поэтому серомы необходимо дренировать.
Нарушить процесс заживления раны могут сопутствующие факторы, такие как курение или неконтролируемый сахарный диабет; для обеспечения оптимального результата необходимо контролировать подобные условия в послеоперационном периоде. Для документирования и отслеживания проблем при заживлении раны полезно пользоваться фотоаппаратом; в дальнейшем эти фотографии будут иметь образовательную ценность как для самого хирурга, так и для ординаторов.
При обнаружении участков некроза предпринимаются меры, описанные выше, с тем лишь исключением, что очаг(и) некроза следует иссечь для того, чтобы они не служили питательной средой для роста бактерий. На этом этапе не стоит пытаться повторно использовать трансплантаты или местные лоскуты, поскольку факторы, способствовавшие неудачному исходу, еще не были в полной мере скорректированы, а повторение неудачи обескуражит и хирурга, и пациента. Предпочтительнее оставить рану заживать вторичным натяжением, а спустя некоторое время провести повторную реконструкцию. Исключение составляют только дефекты средних и крупных размеров, либо дефекты, расположенные на участках, где избыточное рубцевание приведет к функциональным нарушениям или нарушению анатомических структур. В случаях, когда причина неудачного исхода недостаточно ясна или неисправима, для предотвращения повторения подобной ситуации следует использовать другой метод реконструкции.
Как и с любым другим рубцом, ограничение контакта с ультрафиолетовыми лучами является основной мерой, направленной на предотвращение появления пигментных изменений в рубце. В течение года после операции рекомендуется использовать солнцезащитные кремы или фильтры с солнцезащитным коэффициентом 30 или больше. После окончательного заживления можно рассмотреть способы дальнейшего улучшения внешнего вида рубца. Использование косметики очень сильно помогает скрыть остаточные дефекты как на ранних, так и на поздних этапах. И хотя обсуждение дермабразии выходит за рамки данной главы, ее можно использовать по краям трансплантата или на границах субъединиц лица для улучшения цвета и текстуры кожи.
Также на конечный результат может благоприятно повлиять использование лазера или некоторых световых устройств, которые улучшают внешний вид окружающей кожи. Как правило, страховые компании не оплачивают эти методы лечения, поэтому многим пациентам они оказываются недоступны.
Видео техники пересадки кожи - пластики расщепленным лоскутом

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Этапы и техника кожной пластики расщепленным трансплантатом
а) Показания для пластики расщепленным кожным трансплантатом:
- Относительные показания: гранулирующая раневая поверхность без какой-либо существенной инфекции.
- Противопоказания: местная инфекция; покрытая корками поверхность раны; обнаженные сухожилия, фасция или кость.
- Альтернативные операции: полнослойный кожный трансплантат, перемещаемый лоскут, кровоснабжаемый трансплантат, свободный или на ножке.
б) Подготовка к операции. Подготовка пациента: побрейте донорское место (например, передневнутреннюю поверхность бедра).
в) Специфические риски, информированное согласие пациента:
- Неудачная трансплантация кожи
- Осложнения заживления донорского места
г) Обезболивание. Местное обезболивание, в редких случаях - регионарное или общее обезболивание.
д) Положение пациента. Зависит от места расположения раны, обычно лежа на спине.
е) Доступ. Зависит от места расположения раны.
ж) Этапы кожной пластики расщепленным трансплантатом:
- Донорское место
- Процедура забора
- Сетчатый трансплантат
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Расщепленные кожные лоскуты включают только эпидермис с фрагментами росткового слоя.
- Если установка глубины дерматома правильная (0,5-0,7 мм), то на поверхности донорского места возникает множество мелких кровоточащих точек.
- Немедленно закройте донорское место тампоном, смоченным в изотоническом солевом растворе и местном анестетике (с максимальной дозой анестетика).
- Чтобы предотвратить образование гематомы или серомы с последующим отделением расщепленной кожи от ее ложа, при покрытии трансплантат следует слегка придавливать.

и) Меры при специфических осложнениях. Неудача трансплантации обычно связана с неадекватным состоянием раны (ишемия, инфекция, отделение трансплантата от ложа гематомой или серомой), если необходимо, выполните пластическую хирургическую реконструкцию.
к) Послеоперационный уход после кожной пластики расщепленным трансплантатом:
- Медицинский уход: Проверка трансплантата через 1-3 дня, затем с интервалами в несколько дней. Первая смена повязки на донорском месте через 3 дня: осторожно снимите повязку, предварительно смочив ее.
- Активизация: чем раньше, тем лучше, в зависимости от месте расположения раны.
- Физиотерапия: не требуется.
- Период нетрудоспособности: зависит от общей ситуации.
л) Техника кожной пластики расщепленным лоскутом:
- Донорское место
- Процедура забора
- Сетчатый трансплантат
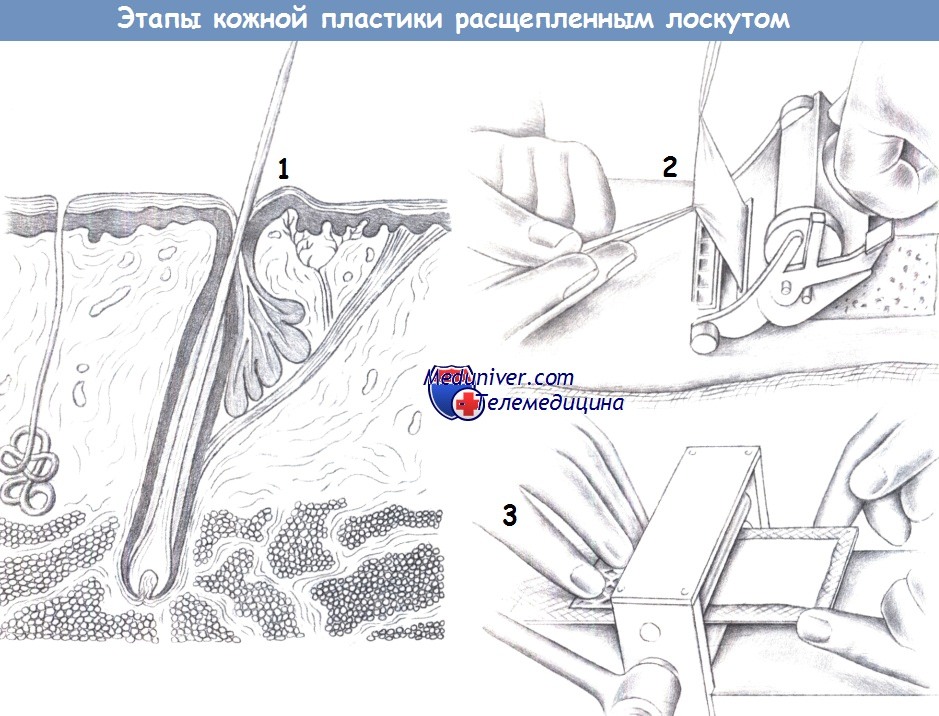
1. Донорское место. Расщепленный кожный лоскут включает ткани от поверхности кожи до сосочкового слоя дермы (что соответствует глубине волосяных фолликулов). Расщепленный лоскут можно забрать на различную глубину: от 0,5 до 1,0 мм.
2. Процедура забора. Забор расщепленного трансплантата производится с помощью электрического дерматома. Глубина среза дерматома варьирует от 0,4 до 0,6 мм. Кожа обрабатывается жидким парафином и натягивается ладонью руки или небольшими металлическими пластинками. Хирург накладывает дерматом на требуемую область (предпочтительно внутреннюю поверхность бедра), а ассистент осторожно удерживает забранную кожу под натяжением двумя зажимами.
3. Сетчатый трансплантат. Система для изготовления сетчатого трансплантата формирует из расщепленного кожного лоскута сеть, тем самым, увеличивая его площадь. Было показано, что целесообразным является соотношение 1:1,5 или 1:2.
Большее соотношение показано для больших дефектов (обширных ожоговых ран), хотя эпителизация в этом случае существенно замедляется. Забранная кожа фиксируется к дефекту одиночными швами или кожными скобками и прижимается к раневой поверхности давящей повязкой. Операцию завершает неадгезивная повязка, легкое прижатие и иммобилизация. Первая смена повязки производится примерно через 3 дня.
Видео техники пересадки кожи - пластики расщепленным лоскутом

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Трофическая язва требует длительного лечения и ухода. Она не исчезнет сама по себе, а неправильный уход за раневой поверхностью только усугубит проблему и будет препятствовать заживлению ткани. Поэтому правильное очищение трофических язв от загрязнения, гноя и мертвых тканей является важной составляющей лечения.
Язва в фазе экссудации (выход жидкости через сосудистую стенку в воспаленную ткань) воспалена, имеет очаги некроза и обильные кровянистые или серозные выделения. В рану заносятся микробы и присоединяется бактериальная инфекция. Цель лечения на этом этапе — очищение язвы для предотвращения инфекции. Методы очистки разнообразны: помимо промывания раны хозяйственным мылом и мягкой губкой, существует также:
- чистка с помощью вакуумного отсоса,
- выскабливание раны хирургическими инструментами.
- обработка раны гидрохирургическим методом
Традиционное ведение трофической язвы
- Очищение раны следует проводить ежедневно.
- Первым шагом является удаление любого загрязнения или мертвой ткани из язвы, вторым — применение соответствующей повязки. Это обеспечивает наилучшие условия для заживления.
- Используйте мягкое мыло и воду в качестве очищающего средства. Также хорошо зарекомендовал себя способ очищения солевым раствором.
- Для мытья язвы также применяют антисептические растворы, например, хлоргексидин, слабый раствор фурацилина, отвар ромашки или череды.
- Избегайте использования чистящих антисептиков, таких как йод и перекись водорода, которые часто повреждают чувствительную кожу и могут мешать заживлению.
- Некоторые язвы улучшаются благодаря использованию влажных марлевых повязок, которые высыхают после нанесения на рану. Мертвая ткань прилипает к марле и удаляется, когда вы меняете повязку.
- Ежедневная гидромассажная ванна или гидротерапия также могут быть полезны в качестве метода очистки язвы и уменьшения ткани, которая мертва или загрязнена.
- Чтобы мертвая ткань лучше отделялась в рану после мытья закладывают химотрипсин и прикрывают салфеткой. Препарат имеет противовоспалительное, противовирусное и заживляющее действие. Такую перевязку делают два раза в день.
- Для снятия воспаления используют гормональные мази (их применяют не более 5 дней и не втирают в рану, а наносят тонким слоем под сухую салфетку).
Фазы раневого процесса

При обильном гнойном отделяемом или наличии некрозов, неприятном запахе требуется очищение язвы от инфекции и мертвых тканей. Оно достигается мытьем язвы с помощью губки, намыленной хозяйственным мылом. Для отделения омертвевших тканей используется порошок химотрипсин или сетки с ферментами (парапран)", который закладываются в язву после мытья, прикрывается салфеткой. Перевязки повторяются 2 раза в день перед сном, и после пробуждения. Перед каждой перевязкой язва моется мягкой губкой с хозяйственным мылом. Поверх повязки утром одевается компрессионный чулок или гольф 2-3 класса компрессии, в крайнем случае, используется свежий эластичный бинт. Если кожа вокруг язвы экзематозно изменена , то необходимо уменьшение воспаления если имеется покраснение кожи вокруг язвы, используются гормональные мази (лоринден, фторокорт), которые наносятся тонким слоем под сухую салфетку на ночь и не втираются. Гормональные мази используются не более 5 дней.

При появлении хороших грануляций - ярко красный цвет язвы, относительная чистота, уменьшение ее глубины, требуется лечение стимулирующее заживление и защищающее грануляции от повреждения. Мы применяем специальные восковые сеточки (воскопран) поверх которых применяются мази, способствующие заживлению — олазоль, куриозин, гелевые повязки. Правила компрессии остаются прежние. Мыть язву в это время можно без губки и аккуратно. Перевязки 1 раз в день. Улучшение оттока крови — достигается приподнятым положением ноги во время сна (15-20 градусов), и обязательной компрессией чулком или бинтом во время бодрствования. Эластичная компрессия обязательно применяется при венозных язвах, при артериальных она противопоказана, так как наоборот может навредить.
- Стадия эпителизации (окончательного закрытия новой кожей)

После того как язва начинает затягиваться используются только легкие защитные покрытия вроде той же сеточки, можно применять гелевые повязки типа "гидрокол". Если образуется небольшая сухая корочка, то удалять ее специально,не нужно. После появления молодой кожи, она отпадет сама собой. При венозных язвах, после устранения венозного застоя (склеротерапия, лазер или операция) язвенная поверхность закрывается через 2-6 недель. При артериальных язвах ситуация зависит от степени восстановления кровообращения. При хорошем кровообращении язвы обычно заживают через 1-3 месяца.
Вакуумная очистка ран

Вакуум-терапия или терапия с помощью отрицательного давления — это метод удаления серозной жидкости и омертвевших тканей из раны или места операции. В настоящее время вакуумное очищение язв может использоваться на всех типах ран: остром, подостром или хроническом. Оно позволяет уменьшить отёк, способствует быстрому заживлению и образованию молодой соединительной ткани.
Суть метода заключается в том, что в рану вставляется кусок пористой губки с ионами серебра, затем всё это покрывается прозрачной мембраной. В ней делается отверстие и вставляется дренажная трубка, которая соединяется с источником вакуума. Жидкость выводится из раны через губку в резервуар для последующего удаления.
Мембрана предотвращает попадание воздуха и позволяет вакууму формироваться внутри раны, уменьшая ее объем и облегчая удаление жидкости. Перед началом процедуры язву следует промыть.
Продолжительность лечения зависит от размера и глубины раны. Повязка меняется каждые 24-48 часов.
Чего ожидать от лечения?
- Оптимизирует кровоток,
- Уменьшает отечность местных тканей,
- Удаляет излишнюю жидкость, которая может замедлять рост клеток,
- Уменьшает количество бактерий.
- Кроме того, отрицательное давление изменяет структуру клеток в раневом слое, вызывая каскад внутриклеточных сигналов, которые увеличивают скорость деления клеток и образования грануляционной ткани.
Существует ряд противопоказаний для вакуумной терапии:
- злокачественные раны;
- остеомиелит без адекватного лечения;
- некроз с образованием корки.
В подобных случаях очищение проводится с помощью ферментных препаратов и активных хирургических перевязок. Важно понимать, что очищение трофических язв является вспомогательным методом лечения и само по себе не может привести к заживлению язвы без устранения причин ее появления.
Читайте также:

