Как облегчить мочеиспускание при генитальном герпесе
Обновлено: 01.05.2024
Генитальный герпес – это инфекция, передаваемая половым путём. У многих людей, зараженных вирусом генитального герпеса, симптомы генитального герпеса не проявляются, но они могут быть заразными для своих половых партнеров.
Выраженность симптомов генитального герпеса может колебаться от умеренной чувствительности до болезненных пузырьков на гениталиях и окружающей области. Первое проявление генитального герпеса длится около 2 – 3 недель. Рецидивы генитального герпеса развиваются, время от времени, но обычно менее выражены по сравнению с первым эпизодом генитального герпеса. Антивирусное лечение облегчает симптомы генитального герпеса. При частых рецидивах генитального герпеса проводят профилактическое антивирусное лечение.
Что такое генитальный герпес?
Генитальный герпес – это вирусная инфекция гениталий (половой член у мужчин, вульва и влагалище у женщин) и окружающей кожи. Причиной генитального герпеса является вирус простого герпеса. Также генитальный герпес может поражать ягодицы и задний проход (анус).
Существует 2 типа вируса простого герпеса:
•вирус простого герпеса 1 типа является обычной причиной появления герпеса вокруг рта. В настоящее время доказано, что вирус простого герпеса 1 типа вызывает более половины случаев генитального герпеса
•вирус простого герпеса 2 типа поражает только половые органы.
Как генитальный герпес передается?
Вирус герпеса может передаваться контактным путем, половым и от матери к плоду.
Генитальный герпес передается при контакте кожа с кожей человека, зараженного вирусом герпеса. Самой восприимчивой к поражению вирусом герпеса является слизистая оболочка полости рта, половых органов и анальной области. Это означает, что заражение генитальным герпесом может произойти при влагалищном, анальном или оральном сексе. Например, если у Вас есть герпетические высыпания вокруг рта, Вы можете заразить вирусом герпеса своего партнера при оральном сексе.
Каковы симптомы полового герпеса?
Когда Вы впервые заражаетесь вирусом герпеса, это называется первичной инфекцией. Первичное поражение вирусом герпеса может протекать с или без симптомов. После первичного поражения вирус сохраняется в организме в неактивном состоянии в нервных клетках. Во время обострения вирус герпеса выходит из нервных клеток и по нервным окончаниям поражает участки кожи и слизистых оболочек. Это вызывает рецидив симптомов генитального герпеса, если первичная инфекция была в области половых органов или рецидив простуды на губах, если первичная инфекция была вокруг рта.
Часто генитальный герпес протекает бессимптомно
У большинства людей при заражении вирусом герпеса не проявляется никаких симптомов или симптомы минимальны и не распознаны как генитальный герпес (например, небольшое покраснение с умеренным зудом, которое быстро проходит). По крайней мере, 8 из 10 человек с вирусом простого герпеса 2 типа, не знают, что они заражены. У таких людей вирус сохраняется в неактивной форме в нервном узле, который иннервирует половые органы, но никогда не вызывает рецидива симптомов генитального герпеса. Однако даже люди с бессимптомным течением генитального герпеса могут быть заразными для своих половых партнеров.
Первый эпизод симптомов генитального герпеса
Обострение генитального герпеса начинается с появления недомогания, умеренной лихорадки, жжения и боли в области гениталий и /или заднего прохода. Затем на половых органах и /или вокруг заднего прохода появляются группы болезненных пузырьков, наполненных прозрачным содержимым. Через несколько дней содержимое пузырьков мутнеет, пузырьки разрываются, в результате чего образуются язвочки. Язвочки покрываются корочками, а затем заживают. Увеличиваются лимфатические узлы в паховой области. Может беспокоить боль при мочеиспускании, особенно женщин.
В ряде случаев генитальный герпес не ограничивается поражением наружных половых органов. У женщин в патологический процесс вовлекаются влагалище, шейка и полость матки, яичники, уретра и мочевой пузырь. У мужчин – уретра, мочевой пузырь, предстательная железа, яички. Язвы и пузырьки постепенно заживают, процесс длится от 10 до 20 дней. После заживления язвочек, вызванных вирусом герпеса, рубцы не остаются.
Иногда генитальный герпес протекает с минимальными проявлениями симптомов. Например, появляются единичные пузырьки на короткое время, беспокоит чувство жжения, покраснение и отек в области половых органов.
Обратите внимание:
Иногда первый эпизод симптомов генитального герпеса проявляется спустя месяцы или годы после заражения. Это является причиной того, почему первый эпизод симптомов генитального герпеса может произойти во время сексуальных отношений с постоянным партнером. Вы, возможно, были заражены несколько месяцев или лет назад от предыдущего сексуального партнера, который не знал, что он заражен вирусом герпеса.
Не ясно, почему у некоторых зараженных вирусом герпеса людей развиваются симптомы, у некоторых – симптомы отсутствуют, а у некоторых первый эпизод генитального герпеса возникает спустя месяцы и годы после заражения. Ученые предполагают, что это связано с реакцией иммунной системы на вирус герпеса у разных людей.
Повторные эпизоды генитального герпеса (рецидивы)
После первичного эпизода генитального герпеса у 50 – 75% людей возникают рецидивы. Не ясно, почему вирус герпеса становится активным, вызывая появление симптомов. Рецидивы обычно короче и протекают менее тяжело по сравнению с первым эпизодом генитального герпеса. Симптомы при рецидиве генитального герпеса длятся 7 – 10 дней в отличие от 10 – 20 дней – при первом эпизоде. У большинства людей во время рецидива генитального герпеса отсутствует лихорадка, недомогание. Покалывание или зуд в области половых органов в течение 12 – 24 часов указывает на начало рецидива генитального герпеса. Период времени между рецидивами является переменной величиной.
У некоторых людей рецидивы генитального герпеса возникают шесть или больше раз в год. У других – рецидивы возникают менее часто или отсутствуют. В среднем частота рецидивов генитального герпеса составляет 4 – 5 в год в течение первых двух лет после первого появления симптомов.
Некоторые люди знают, что может спровоцировать рецидив генитального герпеса. Эти спусковые механизмы возникновения рецидива генитального герпеса включают солнечный свет, переохлаждение, простуду, алкоголь или стресс. Если Вы знаете - что провоцирует рецидив герпеса, то полезно избегать этого в будущем, насколько возможно.
Нуждаюсь ли я в каких-либо исследованиях?
Да. Врач или медсестра делают мазок из содержимого пузырьков, затем посылают мазок на исследование в лабораторию. Это может подтвердить, что причиной появления симптомов является вирус простого герпеса. Однако этот метод используется редко.
Более доступным является метод экспресс диагностики для обнаружения в крови антигенов вируса герпеса – реакция иммунофлюоресценции. Для выявления антител к различным типам вируса простого герпеса применяют иммуноферментный анализ (ИФА).
Лечение генитального герпеса
При выраженном отеке, чувстве жжения, зуде и сильной боли применяют противовоспалительные лекарства (например, индометацин, вольтарен). Обезболивающие мази (лидокаин 5%) также уменьшает зуд и боль. Некоторые люди пользуются обезболивающей мазью перед мочеиспусканием, если оно вызывает боль. Обратите внимание: если у Вас есть аллергия на обезболивающие мази, то мазь может ухудшить кожные проявления.
Лед, завернутый в полотенце, приложенный к ранам в течение 10 минут, может уменьшить выраженность боли. Не помещайте лед непосредственно на кожу, так как это может вызвать “ледяной ожог”.
Пейте большое количество жидкости. Это делает мочу менее концентрированной, что уменьшает боли при мочеиспускании, не раздражая слизистую половых органов.
Не используйте ароматизированное мыло, пену для ванны, так как они могут раздражать кожу и усиливать боль. Обрабатывайте половые органы осторожно при помощи ватных тампонов и чистой или подсоленной воды. Осторожно промокайте область половых органов полотенцем. Вместо полотенца можно использовать фен, установив самую низкую температуру, чтобы не вызвать ожога.
В период обострения Вы должны пользоваться отдельным полотенцем, губками или салфетками, чтобы не заразить вирусом герпеса других людей.
В период обострения генитального герпеса Вы должны прекратить половую жизнь. Вы сможете возобновить сексуальную активность после стихания симптомов генитального герпеса.
Антивирусное лечение
Антивирусное лечение полностью не удаляет вирус герпеса из организма. Антивирусное лечение предотвращает размножение вируса. Антивирусные лекарства включают: ацикловир, фамцикловир, валацикловир.
Антивирусное лечение уменьшает тяжесть и продолжительность симптомов, если оно начато в течение пяти дней от появления симптомов. Курс лечения обычно составляет 5 дней, но он может быть продлен в течение нескольких дней, если формирование пузырьков все еще продолжается.
Чтобы уменьшить продолжительность и серьезность рецидива генитального герпеса начинайте антивирусное лечение как можно раньше (желательно до появления пузырьков). Стартовое лечение поможет уменьшить выраженность проявлений генитального герпеса.
При часто рецидивирующем генитальном герпесе рекомендуют поддерживающее противовирусное лечение.
Половая жизнь и генитальный герпес:
Если у Вас обострение генитального герпеса (первичный эпизод или рецидив)
Вирус простого герпеса очень заразен, в большом количестве находится в содержимом пузырьков. Есть высокая вероятность передачи вируса герпеса своему партнеру во время полового акта. Вы должны избегать сексуальной активности от момента появления симптомов до полного их исчезновения. Презерватив во время обострения генитального герпеса полностью не защищает партнера от заражения.
Если генитальный герпес находится в стадии ремиссии (то есть отсутствуют симптомы и проявления).
Менее вероятно, что во время секса Вы заразите своего партнера. Однако небольшое количество вируса будет время от времени присутствовать на поверхности кожи половых органов. Поэтому маленький шанс, что Вы можете передать вирус своему партнеру во время полового акта, существует, даже когда у Вас нет симптомов. Лучше обсудить все с Вашим сексуальным партнером. Считается, что использование презерватива каждый раз во время полового акта снижает опасность заражения генитальным герпесом. Однако использование презерватива полностью не устраняет риск заражения вирусом герпеса. Кроме того у людей, которые принимают антивирусные препараты для профилактики рецидива генитального герпеса, риск передачи вируса снижается.
Обратите внимание: Если у Вашего сексуального партнера уже есть тот же самый вирус тогда, Вы не можете повторно заразить друг друга. Ваш партнер может быть заражен, но, возможно, симптомы у него не проявляются. Необходимо обратиться к врачу.
Каковы возможные осложнения генитального герпеса?
У небольшого количества людей инфекция может распространиться на кожу других областей тела. При присоединении бактерий генитальный герпес может осложнится гнойным воспалением кожи половых органов. Отметьте: генитальный герпес не повреждает матку и не вызывает бесплодие.
Заболевания зачастую тоже посещают человека парами-тройками, медики в таких случаях называют их коморбидными.

Герпес – генитальная инфекция вирусного происхождения – может сопровождаться привычным, но все также тягостным воспалением мочевого пузыря, циститом.
Существует более сотни видов вируса герпеса.
Возбудитель заболевания внедряется в ДНК или РНК человеческих клеток, вызывая их гибель, перерождение, аутоагрессию.
Или персистирование, то есть «мирное» сосуществование, скрытое от самого заболевшего и окружающих его людей.
Какие типы вируса герпеса наиболее распространены
Генитальный герпес вызывается вирусом типа HSV-2.
Первый тип приводит к развитию простого герпеса (например, на губах или крыльях носа).
Вирус HHV 3, Herpes zoster, вызывает опоясывающий лишай, ветрянку.
EBV, четвертый тип, - мононуклеоз, HCMV-5 – цитомегаловирус, HHV-6 – рассеянный склероз, псевдокраснуху и хроническую усталость.
А седьмой и восьмой типы, HHV-7 и HHV-8, - онкологические заболевания.
Цистит может иметь инфекционное и неинфекционное происхождение, в первом случае вызываясь самыми различными инфекционными агентами, от бактерий, простейших и грибков до вирусов.
Герпес и цистит, есть ли между ними взаимосвязь?
Когда герпес вызывает цистит?
В данном случае воспаление мочевого пузыря обусловлено восходящим инфекционным процессом.
Вирус длительное время существует латентно, проходя все стадии развития, включая образование вирионов.
Последние существуют вне клетки и обеспечивают заразность заболевания.
Вирион поднимается по мочеиспускательному каналу в пузырь и внедряется в его слизистую, вызывая воспалительную реакцию.
Инкубационный период герпетической инфекции может быть весьма длительным, от пары дней до нескольких лет.
Герпес может никак не проявляться годами, но, однажды проникнув в организм человека, уже не покидает его в течение всей жизни.

Предрасполагающие факторы развития вторичного инфекционного процесса стимулируют активность вируса, что и приводит к определенной клинической картине заболевания.
Пути заражения генитальным герпесом известны:
- половой путь инфицирования при оральном (при микротравмах и кариозных зубах риск инфицирования повышается), генитальном (особенно поза миссионера) и анальном (наибольшая вероятность заражения) сексе;
- контактно-бытовой, то есть при соприкосновении с кожей источника вирусной инфекции, предметами внешней среды, где вирус герпеса может сохранять жизнеспособность;
- вертикальный путь: в родах естественным путем и при беременности (перинатальное заражение). Микротравмы слизистой и кожи предрасполагают к заражению, осуществляемому при плотном контакте с кожей пациента (герпетические пузырьки или неповрежденная внешне кожа).
У 47% пациентов, инфицированных вирусом герпеса, развивается герпетический цистит как осложнение основного заболевания.
Между моментом заражения и развитием цистита могут пройти месяцы, годы и даже десятилетия.
Предрасполагающие факторы развития герпетического цистита
- женский пол (в связи с анатомически короткой уретрой);
- недавняя катетеризация, бужирование мочеиспускательного канала (микротравмирование слизистой усугубляет воспаление)
- неполное опорожнение мочевого пузыря, в том числе из-за неудачной ВМС (неспецифический цистит усугубляется герпетической инфекцией);
- беременность и послеродовый период (снижение иммунитета); и простатит (в следствие застоя мочи в пузыре);
- иммуносупрессия (лечение аутоиммунных заболеваний, ВИЧ);
- менопауза (из-за сухости и истончения слизистой).
При беременности сопротивляемость инфекциям снижается, а увеличивающаяся матка надавливает на мочевой пузырь, что приводит само по себе к учащению мочеиспускания.

К тому же латентные ИППП активизируются, оттого вероятность получить герпетический цистит увеличивается.
Пациентка может и не знать о наличии у себя вируса герпеса, и заболевание начинается именно с осложнения, в нашем случае – цистита.
ВИЧ и особенно СПИД приводят к катастрофическому снижению и даже прекращению иммунного ответа, а значит, все латентные инфекции могут «безнаказанно» провоцировать обострение.
Герпес сам по себе является нередким спутником ВИЧ-инфекции, воспаление развивается быстро и приобретает рецидивирующее течение.
Симптомы и признаки герпетического цистита
Клиническая картина цистита, развывшегося в следствие герпеса, не имеет значительных отличий от циститов невирусной этиологии.
Наблюдаются следующие симптомы:
- жгучая боль в финале мочеиспускания;
- ощущение незавершенности процесса при попытке помочиться;
- зуд;
- боли в проекции мочевого пузыря (преимущественно при интерстициальной форме);
- никтурия (пациент больше мочится ночью, чем днем); воспалительного заболевания);
- дизурия (мочеиспускание частое и болезненное);
- гематурия;
- напрасные позывы к мочеиспусканию;
- небольшие эрозии, как находки на цистоскопии.

Клиническая картина генитального герпеса может даже не присутствовать.
Тем не менее определяются следующие симптомы генитального герпеса, в том числе общие с клиникой воспаления мочевого пузыря:
- озноб, астения, лихорадка;
- жгучая боль, зуд и, соответственно, расчесы;
- увеличены лимфоузлы (лимфоаденопатия);
- лимфангиты (воспаление сосудистой стенки лимфангиона) встречаются реже
- пузырьки с прозрачным наполнением в зоне входных ворот инфекции, сменяющиеся мокнущими язвочками;
- боль стреляющая, покалывающая, выраженная, так как инфекционный агент поражает нервные ганглии.
Существуют атипичные формы генитального герпеса, в том числе осложненного циститом.
При присоединении почечной патологии развиваются отеки.
Кажется, в первую очередь человек страдает от неинфекционного заболевания, но обычные методы лечения
На первый план выступает зуд, небольшие светлые выделения, лейкоплакия матки, а наиболее тягостным признаком являются привычные выкидыши.
Клиническая картина развивается почти стандартно, однако клиника быстро прекращается.
Инфекционный процесс продолжает развиваться.
Клинические симптомы проявляются слабо, неуверенно, неубедительно, однако инфекция развивается в полном объеме, незаметно для пациента и окружающих.
Основным симптомом являются хронические тазовые боли.

Герпес поражает нервные ганглии, боль плохо купируется и затихает на фоне лечения вирусной инфекции.
Вышеперечисленные симптомы, в том числе общие для цистита и герпеса, свидетельствуют о желательности проведения диагностического поиска вирусного агента.
Диагностика герпетического цистита
Инфекционные заболевания могут быть точно установлены при помощи различных лабораторных методов.
Наибольшие сложности возникают на первом этапе, когда заболевание манифестирует именно воспалением мочевого пузыря.
Необходимо предположить вирусную природу этого воспаления.
Начинают со сбора анализов мочи и крови.

Назначают проведение иммунограммы, то есть анализа крови, демонстрирующего степень иммунного ответа.
Слишком высокие показатели говорят об аутоиммунном процессе, когда человеческий организм воспринимает часть своих тканей как агрессора, врага.
Слишком низкие показатели говорят о неспособности сопротивляться вирусной инфекции.
Иммуноглобулины А (в норме 1,12±0,16 кЕ/л) при повышении говорят о том, что максимальная острота инфекционного процесса прошла.
Имеются заболевания печени и желчного пузыря, возможно, хронический алкоголизм.
Снижаются показатели при отравлениях, аллергиях, радиационном поражении, аутоиммунных процессах.
Иммуноглобулины М (в норме 1,09±0,24 кЕ/л) при повышении свидетельствуют об острой фазе процесса, возможно, васкулите, глистной инвазии, гепатитах, воспалении миндалин.
Падение показателя говорит, например, о панкреатите.
Иммуноглобулины G (в норме 7,08±0,93 кЕ/л) при повышении говорят о хроническом инфекционном процессе, мононуклеозе или ВИЧ.
Низкие показатели бывают у грудных младенцев, пациентов после трансплантации или радиационного облучения.
Иммуноглобулины E (в норме 76±9 кЕ/л) возрастают при аллергиях, паразитах, некоторых инфекционных болезнях бактериальной природы.

Выявляют по иммунограмме резус-конфликт, ревматические заболевания, бесплодие и несовместимость тканей.
По каким цифрам, то есть показателям, иммунных клеток происходит подбор лечения – это сфера компетенции врача-уролога или венеролога.
Сдать кровь на антитела –это необходимая составляющая диагностического процесса.
Серологические реакции способны подтвердить наличие вируса герпеса, но иногда дают ложные реакции.
Наиболее точным методом диагностики является генетическое исследование: ПЦР (полимеразная цепная реакция) с поверхности слизистой мочевого пузыря.
Выявляют следы ДНК возбудителя в мазках со слизистой или посеве мочи, и на сегодняшний день это – наиболее точный и надежный диагностический метод.
Используют также инструментальные методы исследования, в частности, цистоскопию, то есть осмотр полости мочевого пузыря
Контрольные анализы забираются через 2-4 недели после окончания курса терапии, причем ориентируются больше на данные серологии крови, иммунограмму.
Лечение герпеса и цистита
Длительность курса лечения составляет около месяца.
Цистит требует не только привычных методов борьбы с воспалением, но в первую очередь подавления активности возбудителя.
Этиологическое (противовирусное) и симптоматическое лечение дополняется курсом иммуностимулирующей терапии.
Врач может выбрать инъекции (панавир, ацикловир, фоскавир, циклоферон) или таблетки (валтрекс, алпизарин, ганцикловир, фамвир и другие).

Для улучшения иммунного ответа используют левамизол, тималин, интерферон, настойки элеутеррококка, женшеня, эхиноцеи.
Помимо назначения лекарств, применяют инстилляции мочевого пузыря, физиотерапевтическое лечение
Врач может купировать проявления цистита и герпеса, но полностью уничтожить вирус пока невозможно.
Поэтому следует постоянно придерживаться требований профилактики заражения как окружающих, так и самого себя (реинфицирования).
Эффективность уколов и таблеток от герпеса доказана, если мы говорим об устранении клинических симптомов, но ограничена неспособностью полностью уничтожить вирус герпеса.
Препараты – каждый сам по себе или в сочетании с другими фамсредстами могут давать побочные эффекты:
- астения;
- гриппоподобное состояние;
- аллергические реакции;
- рвота, расстройства стула.
Профилактика заражения партнера или иных членов семьи:
- презервативы;
- заклеивание поврежденной кожи и лечение микротравм;
- своевременная диагностика и лечение;
- дезинфекция предметов общего пользования;
- медикаментозная профилактика после секса (имунофан).
Наиболее активной формой индивидуальной профилактики является иммунизация.
Вакцина против герпеса не способна уничтожить возбудитель, но может помешать заражению и продлить периоды ремиссии.
Куда обращаться при герпетическом цистите
Лечение назначить и проконтролировать способен только специалист.

Самолечение чревато осложнениями, в том числе хронизацией процесса.
Следует обратиться в поликлинику или кожно-венерический диспансер.
Какой врач вам нужен?
Уролог или венеролог будет курировать течение заболевания, но и им может понадобиться консультация инфекциониста.
Важно вовремя обратиться за медицинской помощью и своевременно выполнять все диагностические и профилактические мероприятия.
Для диагностики и лечения герпетического цистита обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
Герпетическая инфекция является одной из самых распространенных среди инфекций, передающихся половым путем.
Вызывает ее вирус простого герпеса.
В зависимости от места локализации инфекционного очага различают лабиальный (оральный) герпес.
При котором поражается слизистая ротовой полости и губы.
Генитальный герпес , при котором участки поражения расположены на половых органах.

Как проявляется вирус герпеса на половых органах?
- Главный признак заболевания – появление на коже половых органов и их слизистой оболочке пузырьковой сыпи.
Мелкие очаги высыпаний нередко сливаются в крупные, принося больным немало страданий.
Пузырьки на слизистой и коже могут превращаться в язвы и эрозии.
Жидкость в них сначала прозрачная, серозного характера, а впоследствии становится мутной и содержит много гнойных телец.
Со временем пузырьки подсыхают, образуя участки с сухими корочками, после которых на коже не остается шрамов. - В пораженных местах больные ощущают зуд, жжение и болезненность.
Особенно выражена боль во время мочеиспускания при локализации герпетической сыпи на слизистой уретры. - Слизистая половых органов, кожа гениталий краснеет и отекает, чувствительность их повышена.
- При первичном заражении может подниматься температура тела, ощущаться ломота и болезненность в мышцах.
- В некоторых случаях увеличиваются лимфатические узлы в паху.
Первые признаки герпеса на половых органах
могут появиться приблизительно через 10-12 дней после заражения, когда заканчивается инкубационный период вируса.
Для вируса герпеса на половых органах
зачастую характерно рецидивирующее течение.
При этом обострение заболевания и появление пузырьковой сыпи происходит на фоне ослабления иммунитета из-за сильных стрессов, переохлаждения или длительного пребывания на солнце, злоупотребления алкоголем и т.д.

О том как проходит лечение
герпеса на половых органах
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| ДНК Herpes simplex virus II типа | 1 д. | 300.00 руб. |
Как лечить герпес на половых органах?
К сожалению, полностью освободить организм от вируса герпеса нельзя – при заражении эта инфекция остается в нем навсегда.
Герпес 2 типа находится в дремлющем состоянии до момента ослабления иммунитета и возникновения нового рецидива.
По этой причине лечение герпеса на половых органах направлено на облегчение течения заболевания путем подавления активности вируса и повышения иммунных сил организма.
Какие мероприятия включает лечение герпеса на половых органах?
- Прием противогерпетических препаратов с целью инактивации вируса в организме.
К наиболее распространенным среди них относятся ацикловир (зовиракс), фамцикловир.
При частом возникновении рецидивов заболевания рекомендуется курсовый прием этих препаратов. - Прием препаратов интерферона, который также блокирует активность герпесвируса.
- Назначение иммуномодулирующих средств, повышающих устойчивость организма к воздействию вирусного агента.
- В качестве местного лечения применяют мазь от герпеса на половых органах «Герпферон».
Она содержит эффективные противовирусные компоненты – ацикловир и интерферон.
Кроме того герпферон содержит, лидокаин, который оказывает обезболивающее действие на пораженные ткани.
Сочетание противовирусных и анестезирующих свойств делает эту мазь незаменимым средством.
Она борется с самим инфекционным агентом, также смягчает вызываемые им болезненные симптомы.
При ее использовании заживление тканей происходит уже на 4-5 день. - Положительный лечебный эффект оказывает витаминотерапия с приемом на протяжении 10-14 дней витаминов С и Е.
- После стихания острых симптомов больным назначают прием адаптогенов растительного происхождения (элеутерококк, женьшень, родиола розовая) с целью мобилизации защитных сил организма и стабилизации эмоционального фона.
Пройти диагностическое обследование на вирус генитального герпеса и курс лечения инфекции вы сможете, обратившись в наш платный КВД.
Обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Среди причин уретрита герпетическая инфекция в список самых частых заболеваний не входит.
Однако поражение мочеиспускательного канала вирусами семейства Herpesviridae, встречается все чаще.

В основе подобной тенденции лежит внедрение новых методов диагностики заболеваний, передающихся половым путем (ЗППП) и неконтролируемое использование антибиотиков.
Герпетический уретрит: общая характеристика
Из-за анатомических особенностей половых органов человека, мочеиспускательный канал очень часто поражается возбудителями венерических инфекций.

При незащищенных половых контактах передаются:
- Гонококки.
- Хламидии.
- Трихомонады.
- Микоплазмы.
- Грибки.
- Папилломавирусы.
И конечно же – вирусы герпеса.
В это семейство входит несколько возбудителей.
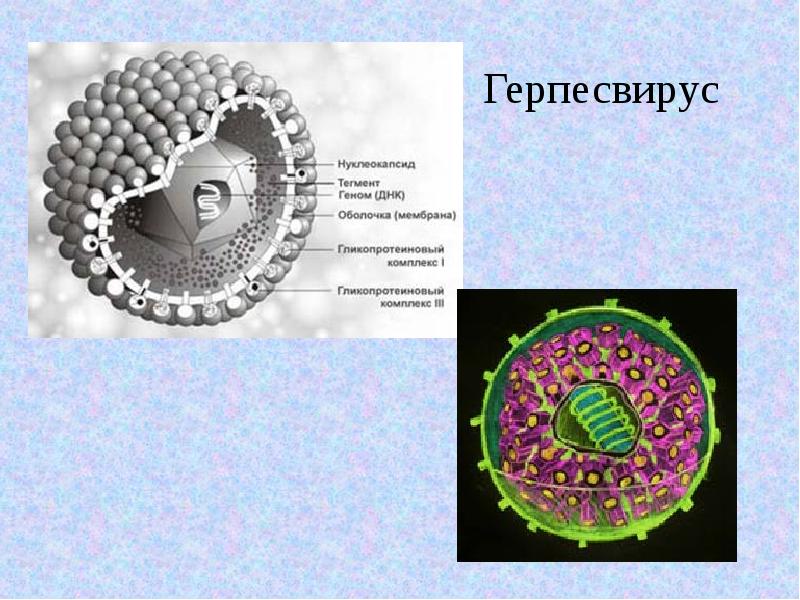
Больше всего проблем человеку причиняют вирусы простого герпеса типа 1 и типа 2 (ВПГ 1 и ВПГ 2).
Микроорганизмы попадают на кожу при телесном контакте.
По нервным окончаниям достигают ганглиев поясничного отдела спинного мозга и там размножаются.
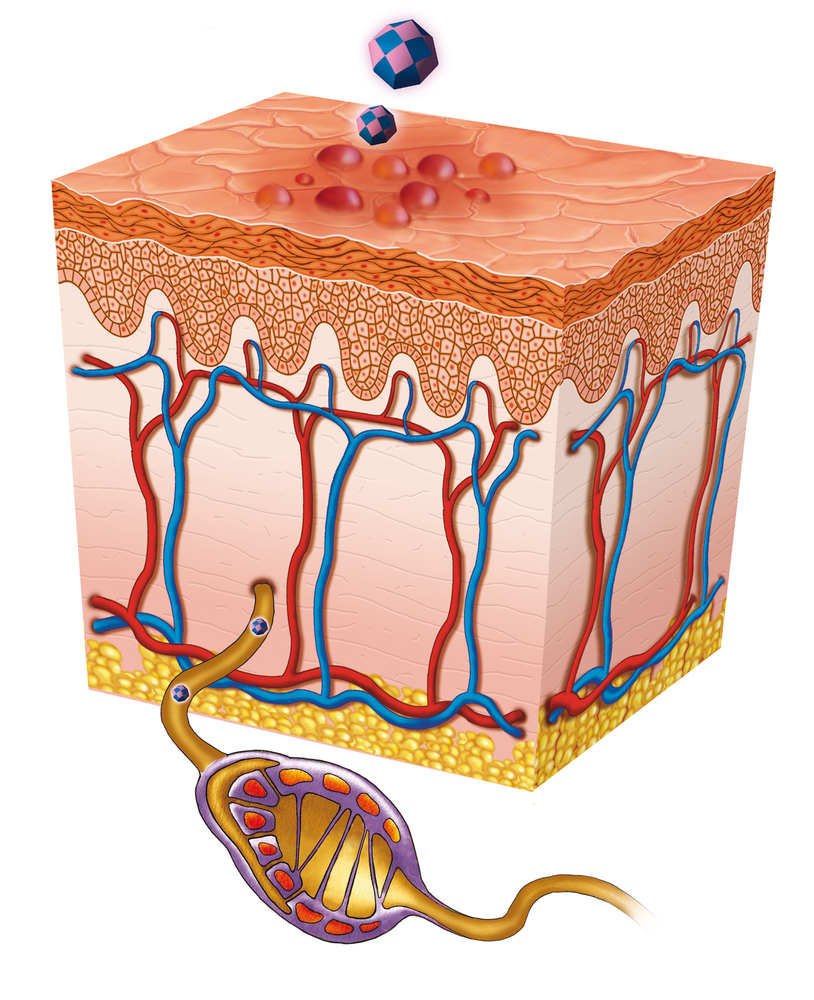
Наступает фаза ремиссии.
Периодически, выходят из нейронов спинного мозга и по чувствительным нервным волокнам движутся на периферию – к половым органам.
Начинается обострение или атака.
После чего клиника проходит и начинается очередная ремиссия.
Такое волнообразное течение считается одним из признаков инфекции герпеса.

Герпетический уретрит
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием уролога | 900.00 руб. |
Клинические проявления герпетического уретрита

Как и почти все случаи герпетической инфекции, уретрит сопровождается типичными симптомами:
- Боль и жжение в области мочеиспускательного канала без визуально заметных поражений.
- Рези при мочеиспускании. .
- Появление характерных мелких везикул на других участках паха – крайняя плоть, большие и малые половые губы.
- Самопроизвольное вскрытие пузырьков.
- В ряде случаев – увеличение паховых лимфатических узлов (особенно – в течение первых лет после заражения).
Но такая классическая картина встречается далеко не всегда.

Причина в том, что у многих людей на герпес наслаивается клиника других ЗППП, которыми пациент часто заражается одновременно с ВПГ.
Тогда на фоне трихомоноза присоединяется неприятный запах, выделения из уретры при гонорее.
Сифилитический твердый шанкр может замаскировать собой герпетические везикулы.
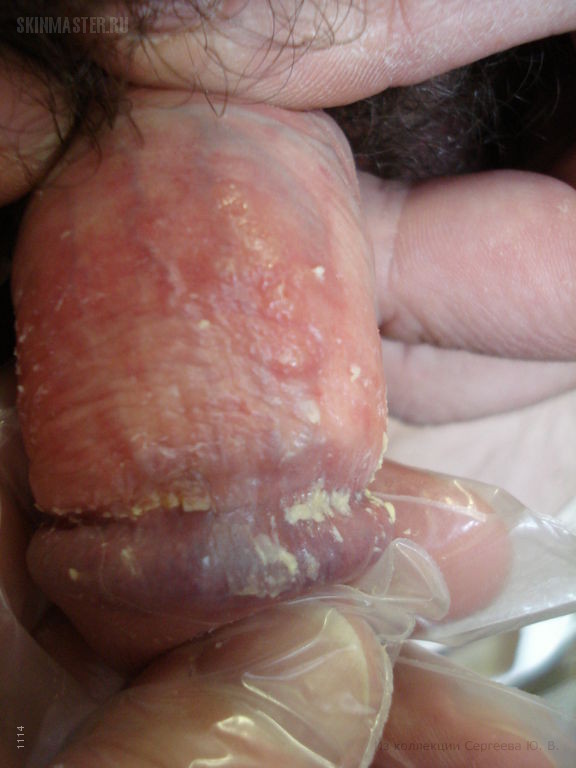
Герпетический уретрит: диагностические мероприятия
В клинической практике именно сопутствующая инфекция создает много диагностических сложностей.
И тогда вычленить поражение ВПГ 1 или ВПГ 2 на общем микробном фоне весьма непросто.
Более типична такая ситуация для герпетических уретритов у мужчин, так как мочеиспускательный канал сильного пола легко уязвим для любых ЗППП.
У женщин же чаще поражается влагалище и половые губы.

Чтоб установить диагноз, врачи ориентируются на:
- Жалобы пациентов.
- Внешние признаки, характерные для атаки вируса герпеса.
- Показатели уретрального мазка.
Критерием уретрита становится выявление минимум 5 лейкоцитов в одном поле зрения при микроскопии мазка.
А в пользу того, что воспаление уретры имеет герпетическую природу, свидетельствуют описанные немного выше симптомы.
Это рецидивирующее течение, жжение при чистой сначала коже, везикулезные высыпания на других поверхностях половых органов.
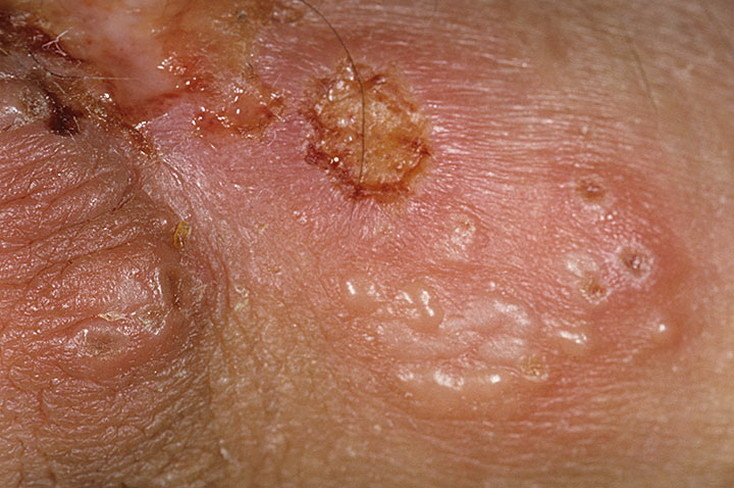
Лабораторная идентификация вирусных инфекций для широкой клинической практики не используется.
В некоторых случаях, если все же необходимо установить герпетическую природу уретрита, применяется быстрый культуральный метод:
- I. Материал из уретры наносят на лунки со специальными клетками Vero.
- II. Выдерживают 24-48 часов.
- III. Подкрашивают материал в лунках смесью 2-х моноклональных мышиных антител, реагирующих с ВПГ 1 и ВПГ 2.
- IV. Вносят кроличьи антимышиные иммуноглобулины, меченые люминофором.
- V. Проводят люминесцентную микроскопию образцов.
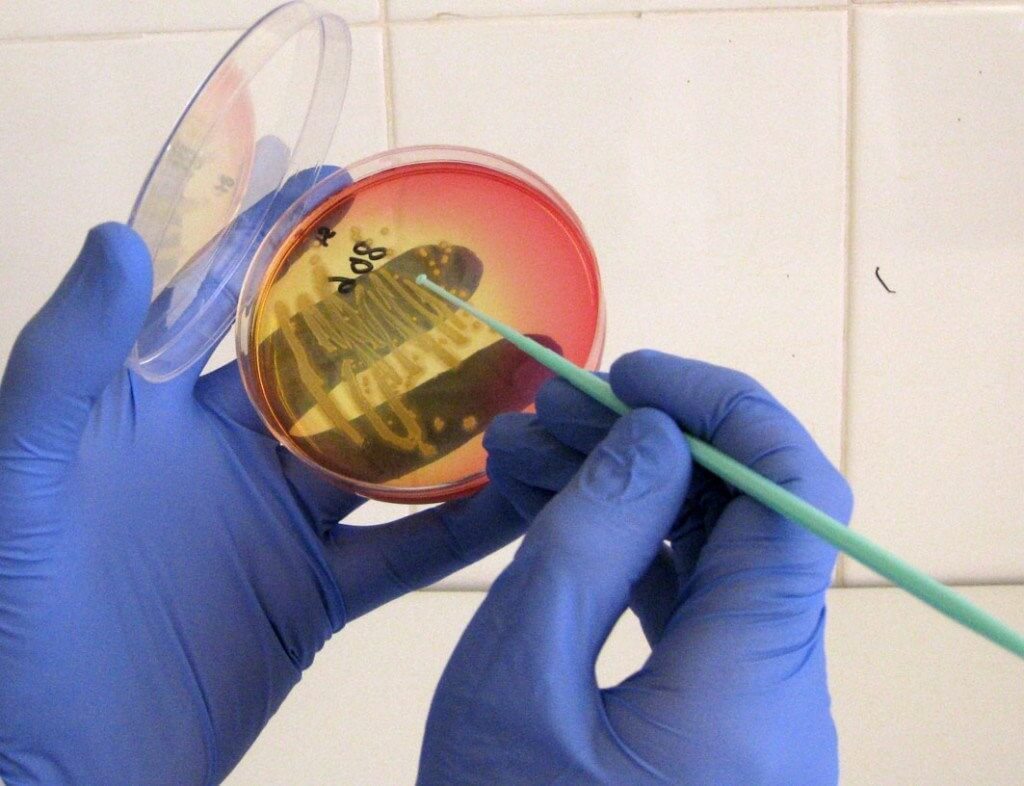
Благодаря такой методике удается доказать, что уретрит имеет герпетическую природу у женщин примерно в 30% случаев, и в 36% случаев среди пациентов сильного пола.
Что касается мужчин, то при подобном исследовании сока простаты почти у 80% больных было выявлено герпетическое поражение предстательной железы.
Лечение герпетического уретрита
В острой фазе усилия медиков направлены на скорейшее стихание процесса.

- Анальгетики. Герпесвирусы могут причинять очень сильную боль.
- Противовирусные средства для местного использования. Мази с активным в отношении ВПГ веществом наносятся на пораженную область половых органов и инстиллируются в уретру.
- Системная противогерпетическая терапия – таблетки, инъекции.
- Ранозаживляющие вещества после вскрытия везикул.
К пациентам с сопутствующей инфекцией подход немного другой.
Им в схему лечения обязательно добавляют противомикробные или противогрибковые препараты.
Эффективный и правильно подобранный список лекарств позволяет сократить срок активных проявлений герпеса до 4-5 дней.
На время обострения половая жизнь настоятельно не рекомендуется.

Герпетический уретрит: профилактика
Этот этап важен не менее, чем борьба с острой инфекцией.
Доказано, что частые обострения герпетического уретрита, даже на фоне адекватного лечения, иногда приводят к сращению малых половых губ у девочек, нарушениям чувствительности у взрослых пациентов обоего пола.
На фоне ремиссии герпеса необходимость в местном применении противовирусных средств отпадает.
На первый план выходят общие системные методики:
- Периодический прием лекарств с противогерпетической активностью. Наиболее изучен и известен ацикловир.
- Иммуномодулирующие препараты. Позволяют снизить активность репликации вируса в нейронах спинного мозга.
- Организация и ведение здорового образа жизни.
- Вакцинация специфическими прививками.

Значительные проблемы могут возникать при появлении симптомов герпетического уретрита у беременных женщин.
Так как инфекция способна осложнить течение нормального вынашивания.
Поэтому тем, кто планирует стать мамой, не помешает обратиться к врачам и пройти курс предварительной терапии.
Особенно, если у женщины ранее отмечались признаки герпеса любой локализации.
При подозрении на герпетический уретрит обращайтесь к автору этой статьи – урологу в Москве с 15 летним опытом работы.
Что такое уретрит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Барашикова Дмитрия Викторовича, уролога со стажем в 20 лет.
Над статьей доктора Барашикова Дмитрия Викторовича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
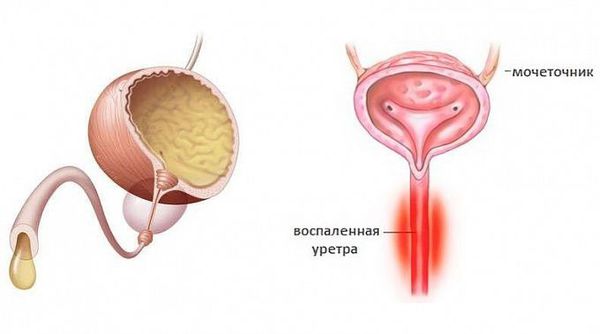
Уретрит (urethritis, греч. urethra — мочеиспускательный канал, -itis — воспалительный ответ) — воспалительный процесс в стенке мочеиспускательного канала [1] .
Уретриты могут иметь гонорейную природу и негонорейную. Негонококковый уретрит является распространенным заболеванием — ежегодно во всём мире регистрируют около 50 млн. случаев. По статистике в США и Великобритании заболеваемость негонококковым уретритом значительно превышает заболеваемость гонококковым уретритом, одна из причин — лабораторные анализы стали лучше выявлять заболевание [1] . Среди самых распространённых причин возникновения негонококковых уретритов называют хламидийную инфекцию.
Болезнь протекает в острой и хронической форме. Установлено, что острый уретрит чаще вызван сочетанием бактерий Chlamydia trachomatis и Ureaplasma urealyticum (у 45,4 % пациентов), подострый — Chlamydia trachomatis (у 66,7 %) [2] .
Наиболее частый путь передачи — половой, реже воспалительный процесс инициируется условно-патогенной флорой. Уретрит может быть вызван бактериями, грибками или вирусами (например, вирусом герпеса).
Причины уретрита
Гораздо реже уретрит инициируется сопутствующими заболеваниями, воздействием агрессивных веществ (спермицидных лубрикантов, спиртосодержащих растворов) или травмами.
Предрасполагающими факторами для развития уретрита могут служить:
- переохлаждение;
- травма (микротравма во время полового акта) половых органов;
- сопутствующие заболевания (сахарный диабет, мочекаменная болезнь, аутоимунные заболевания, дисбиоз влагалища);
- снижение общего иммунитета, изменение гормонального статуса (менопауза);
- оперативные вмешательства и манипуляции (например цистоскопия — эндоскопическое исследование мочевого пузыря, катетеризация, бужирование уретры);
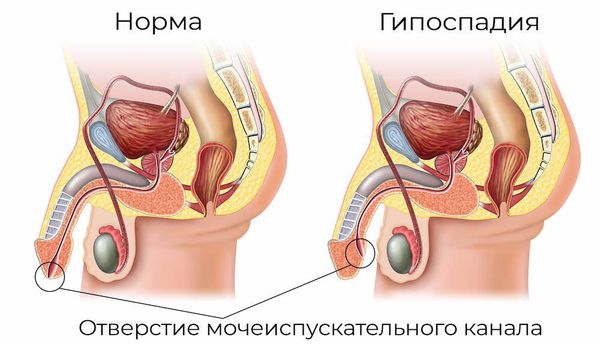
- аномалии развития половых органов: гипоспадия — это генетическое нарушение, при которой наружное отверстие уретры располагается в нетипичном месте (передней стенке влагалища или на теле полового члена);
- несоблюдение личной гигиены;
- употребление в больших количествах острого, кислого, солёного и алкоголя;
- малоподвижный образ жизни, сидячая работа.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы уретрита
Выраженность клинических симптомов зависит от стадии воспалительного процесса. Как правило, в острую стадию имеются жжение, "резь" или зуд в начале мочеиспускания, выделения из наружного отверстия мочеиспускательного канала.
При визуальном осмотре выявляют гиперемию, отёк слизистой оболочки в области наружного отверстия мочеиспускательного канала, обильное слизистое или гнойное отделяемое, при пальпации мочеиспускательного канала наблюдаются болезненные ощущения [3] . В дальнейшем гиперемия, отёк и выделения из уретры уменьшаются, становятся незначительным, либо прекращаются. При сохранении симптомов заболевание переходит в хроническую форму спустя два месяца.
Уретрит у мужчин
У мужчин клиническая картина ярко выражена, нередко сочетается с затруднением мочеиспускания.
Уретрит у женщин
У женщин заболевание чаще всего проявляется симптомами острого цистита: частыми, болезненными мочеиспусканиями и болью внизу живота. Женщины более часто страдают клинически выраженными симптомами уретрита по сравнению с мужчинами, что связано с анатомическими особенностями строения мочеполовой системы — короткая уретра (около 1 см) и близкое расположение анального отверстия. Учитывая строение уретры, уретрит у женщин чаще приводит к развитию восходящей инфекции и может стать причиной бесплодия.
У достаточно большого количества пациентов уретрит изначально протекает со стёртыми проявлениями (торпидная или вялотекущая форма). Пациенты предъявляют жалобы лишь на скудное отделяемое из уретры по утрам на нижнем белье. В некоторых случаях возможно "склеивание" и незначительная гиперемия наружного отверстия уретры, разбрызгивание мочи при мочеиспускании. Цвет и прозрачность мочи обычно не меняется.
При торпидных уретритах воспалительный синдром достаточно часто не ограничивается передней уретрой, а распространяется на задний отдел, предстательную железу и шейку мочевого пузыря.
Тотальный уретрит характеризуется частыми, императивными позывами к мочеиспусканию, болью внизу живота и промежности. Нередко имеется примесь крови в моче, либо примесь гнойного отделяемого. Воспалительная реакция в остром периоде длится от нескольких дней до трёх недель.
Патогенез уретрита
У мужчин микрофлора уретры остается постоянной на протяжении всей жизни. Её представляют стафилококки, дифтероиды, диплококки, палочки и анаэробы (пептококки, бактероиды, энтеробактерии и клостридии). Микроорганизмы заселяют лишь первые несколько сантиметров мочеиспускательного канала — на остальном протяжении он почти стерилен. Реакция в канале нейтрально-щелочная.
В норме у женщин микрофлора уретры представлена теми же бактериями, что у мужчин, но в большем количестве. В небольшом количестве в уретре присутствуют лактобацилы и кишечная палочка. Бактерии свободно размножаются, не вызывая при этом воспаления. В медицине этот процесс называется колонизацией.
От первоночальной колонизации уретры зависит устойчивость слизистой к воспалительным процессам. Если баланс микрофлоры нарушен, она может стать одной из факторов развития уретрита или привести к хроническому течению болезни [15] .
Различные инфекционные агенты, попадая на слизистую оболочку мочеиспускательного канала, адгезируются (сцепляются с поверхностью) и вызывают локальную воспалительную реакцию, либо персистируют (присутствуют в неактивном состоянии) в ней продолжительное время без клинических признаков уретрита.
Классификация и стадии развития уретрита
Уретрит подразделяется по своей этиологии на:
- Гоноррейный уретрит.
- Негоноррейный:
- инфекционный, в том числе бактериальный уретрит (бактериальный-патогенная и условно-патогенная флора, например хламидийный уретрит, а также вирусный, спирохетный, кандидомикотический уретрит, амебный, микоплазменный, трихомонадный уретрит);
- неинфекционный (посттравматический, аллергический, аутоимунный) [4] .
По Международной классификации болезней МКБ-10 к уретриту и уретральному синдрому также относятся:
- уретральный абсцесс (абсцесс железы Купера, железы Литтре);
- неспецифический уретрит (негонококковый, невенерический);
- другие уретриты (уретральный меатит, язва наружного отверстия уретры, постменопаузальный уретрит).
Классификация по локализации воспалительного процесса достаточно условная.
По глубине (степени) поражения выделяют следующие виды уретритов (преимущественно у мужчин):
- передний уретрит (передняя уретра, висячий отдел);
- задний уретрит (простатический отдел уретры);
- тотальный уретрит (поражение уретры на всем протяжении).
По клиническому течению выделяют уретриты:
- острый;
- хронический;
- торпидный.
Осложнения уретрита
При отсутствии адекватной терапии активный процесс переходит в хроническую форму с периодическими эпизодами обострения. Это, в свою очередь, может привести к рубцовой деформации (стриктуре) уретры на любых уровнях, к развитию баланопостита (воспаление головки полового члена), простатита, везикулита, орхоэпидидимита (воспаления яичка с придатком) и воспалительных заболеваний верхних мочевыводящих путей (пиелонефрита) [5] . В случае развития пиелонефрита к симптомам может присоединиться гипертермия (повышение температуры тела), озноб, усиление боли и общая слабость.
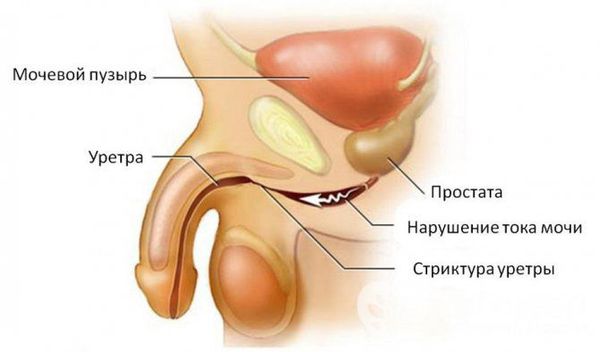
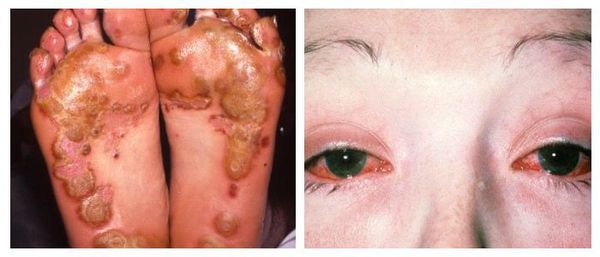
Наиболее тяжёлым осложнением уретрита, вызванного хламидийной инфекцией, является синдром Рейтера — реактивный артрит (или негнойное воспаление суставов) в сочетании с конъюнктивитом (воспалительным процессом конъюнктивы, тонкой прозрачной ткани, выстилающей внутреннюю поверхность века и видимую часть склеры) [6] .
Диагностика уретрита
Рекомендации Центра Контроля Заболеваемости (CDC) и Европейской Ассоциации урологов на сегодняшний день являются наиболее авторитетными и регулярно обновляющимися клиническими рекомендациями по диагностике и лечению инфекций урогенитального тракта [7] [8] .
Симптомы уретрита могут быть схожими с симптомами других заболеваний мочеполовой системы, поэтому очень важно провести дифференциальную диагностику. В этом помогает правильно и тщательно собранный анамнез, жалобы пациента, лабораторная и инструментальная диагностика [3] .
Первоначально проводится стандартный осмотр и сбор анамнеза. Во время беседы врач должен выяснить, что именно беспокоит пациента, когда возникли первые симптомы, был ли в недавнем времени незащищенный половой акт, назначалось ли ранее лечение по поводу ИППП, имеются ли хронические заболевания.
После этого проводится гинекологический осмотр у женщин для исключения воспалительных заболеваний половой сферы, при отсутствии последних — обследование у уролога. Врач оценивает состояния мочеиспускательного канала, выявляет наличие выделений (гнойных или слизистых). Параллельно осматривается кожный покров промежности и наружные половые органы на наличие гиперемии (покраснения), налёта и высыпаний. Всем пациенткам для подтверждения диагноза дистопии наружного отверстия уретры выполняется пальцевое исследование влагалища. Оно позволяет выявить уретро-гименальные спайки, приводящие к интравагинальному смещению и зиянию наружного отверстия уретры при половом акте, что способствует повторному инфицированию нижних мочевыводящих путей и механической травме наружного отверстия уретры [9] .
После осмотра и у мужчин, и у женщин производится забор мазков из уретры для микроскопии и бактериологического исследования с целью выявления возбудителя болезни [10] . Также исследуют общий анализ мочи, а также анализ мочи по Нечипоренко на наличие лейкоцитов, бактерий и кристаллов солей.
Проведение 3-х стаканной пробы мочи позволяет косвенно определить уровень распространенности воспалительного процесса. Оценивается количество лейкоцитов в поле зрения:
- в первой порции — соответствует уретриту;
- во второй порции — циститу, простатиту (у мужчин);
- в третьей порции — воспалению верхних мочевыводящих путей (пиелонефрит).
Бактериологическое исследование (посев) отделяемого из уретры позволяет выявить патогенную и условно-патогенную микрофлору, ее титр (концентрацию) и чувствительность к антибиотикам. Диагностически значимым титром у женщин является 10х4, у мужчин — 10х3 КОЕ/мл.
Серологический метод – определение антител (иммуноглобулинов класса G, M и А) в венозной крови пациента к наиболее распространенным возбудителям уретрита. Используется как вспомогательный метод.
ПЦР – методика исследования отделяемого из уретры, крови или мочи, а также иных биологических жидкостей посредством полимеразной цепной реакции, с целью обнаружения в них определенных возбудителей.
Приемуществом метода является высокая чувствительность. Вероятность ложноотрицательного ответа ничтожно мала, а вероятность ложноположительного ответа составляет менее 1 %.
Существуют специально разработанные диагностические комплексы [11] . К ним относятся исследования "Андрофлор" у мужчин и "Фемофлор" у женщин, которые включают в себя наиболее полную и комплексную этиологическую диагностику острых и хронических заболеваний и оценку микробиоценоза урогенитального тракта.
Наряду с лабораторными исследованиями, немаловажную роль играет проведение специфических исследований, таких как уретроцистоскопия или уретрография. В первом случае в мочеиспускательный канал вводят цистоскоп, с помощью которого визуализируют слизистую оболочку уретры, мочевого пузыря. При уретрографии диагностика проводится с использованием рентгеноконтрастного вещества и выполнения серии снимков для оценки проходимости и наличия патологических процессов в уретре.
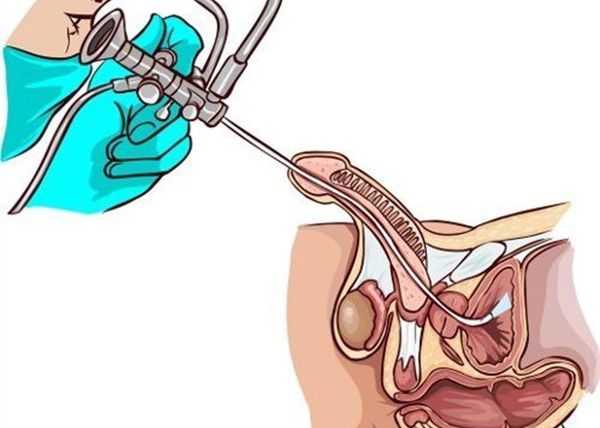
Для исключения органических изменений и дифференциальной диагностики с другими заболеваниями, выполняется ультразвуковое исследование органов малого таза и верхних мочевых путей (мочевого пузыря, матки, придатков, простаты и семенных пузырьков, почек).
Лечение уретрита
В случае обнаружения у себя симптомов уретрита, необходимо обратиться к квалифицированному специалисту: урологу, гинекологу либо дерматовенерологу.
Чем лечить уретрит
Лечение уретрита — медикаментозное. Терапия зависит от типа уретрита и направлена на устранение его причины. При гоноррейном уретрите необходима консультация дерматовенеролога с последующей антибактериальной терапией и контролем излеченности пациента и его полового партнера.
Основные препараты для лечения уретрита — это антибиотики. Лечение мужчин, ведущих половую жизнь, как правило, включает в себя инъекции цефтриаксона для лечения гонореи и пероральный приём азитромицина для лечения хламидиоза. Если обследование исключает гонорею и хламидиоз, то может применяться антибиотик триметоприм или фторхинолон (например, ципрофлоксацин). У женщин лечение такое же, как и лечение цистита. Для лечения инфекции, вызванной вирусом простого герпеса, могут потребоваться противовирусные препараты.
При негоноррейных бактериальных и грибковых уретритах основным методом является назначение антибактериальной и антимикотической терапии после верификации диагноза и определения чувствительности микрофлоры к антибиотикам (мазок, ПЦР диагностика, исключение гинекологических заболеваний и других воспалительных процессов, имеющих сходную клиническую картину).
В некоторых случаях возможно назначение эмпирической терапии, основанной на опыте лечения и частоте выявляемости возбудителя, обычно при недостатке точных данных. Сначала назначается препарат, а в дальнейшем врач оценивает, насколько он эффективен.
Параллельно базовой терапии пациенту назначают препараты, стимулирующие общий и местный иммунный ответ. Также применяют препараты для стимуляции местного иммунитета и профиллактики рецидивов. Доказана высокая эффективность препарата Уро-Ваксом при негонококковых бактериальных уретритах, вызванных E. coli.
Для купирования внезапных и непреодолимых позывов к мочеиспусканию применяют ингибиторы М-холинорецепторов (солифенацин), селективные агонисты бета3-адренорецепторов (мирабегрон) и блокаторы альфа-адренорецепторов (тамсулозин). Механизм действия данных препаратов направлен на расслабление гладкомышечных клеток (снятие спазма) в строме простаты, шейке и мышечной оболочке мочевого пузыря.
Дополнительным методом является физиотерапия, действие которой направлено на уменьшение воспалительного, болевого синдрома, улучшение микроциркуляции в тканях [12] .
Физиотерапия при уретрите
В современных рекомендациях Европейской ассоциации урологов и публикациях в качественных научных журналах физиотерапия для лечения уретртита не упоминается. Это говорит о том, что эффективность физиопроцедур не доказана и их можно использовать только в дополнение к основному лечению.
Фитотерапия при уретрите
Фитотерапия может облегчить симптомы уретрита на этапе диагностики и в комплексе с верно подобранным антибиотиком. Однако нет убедительных доказательств о её влиянии на уропатогены в отличие от антибактериальных препаратов, которые являются основой лечения. В рекомендации Европейской ассоциации урологов фитотерапия не входит.
Прогноз. Профилактика
Своевременное лечение бактериального уретрита и соблюдение рекомендаций гарантирует полное выздоровление. После санированного (пролеченного) бактериального уретрита возможно реинфицирование (повторное заражение) при незащищенных половых актах с инфицированным партнером. Поэтому при уретритах, вызванных ИППП, для профилактики рецидивов лечение обязательно должен проходить и половой партнёр.
Учитывая распространенность и многогранность клинической картины уретрита, а также риск развития осложнений, для профилактики рекомендуется придерживаться определенных правил поведения:
- Барьерный метод контрацепции с непостоянным половым партнером (при выявлении патогенной микрофлоры рекомендуется обследование полового партнёра).
- Соблюдение личной гигиены: для женщин — вытирать интимную зону, начиная спереди и по направлению назад. Использование мыла может привести к дисбалансу полезных бактерий, что может вызвать присоединение инфекции. Мужчинам во время принятия душа необходимо сдвигать крайнюю плоть и тщательно обрабатывать головку полового члена.
- Адекватная физическая активность, укрепление иммунитета.
- Правильное питание.
- Своевременное лечение сопутствующих заболеваний, регулярные осмотры специалистов (1-2 раза в год у гинеколога или уролога).
- При появлении даже незначительных симптомов необходимо обратиться к урологу либо гинекологу. Перед этим важно исключить самостоятельный прием препаратов, так как это сгладит клиническую картину и затруднит диагностику [12] .
За дополнение статьи благодарим Александра Комарова — уролога, научного редактора портала « ПроБолезни » .
Читайте также:

