Как лучше удалить базалиому кожи
Обновлено: 28.04.2024
Злокачественная опухоль, развивающаяся из клеток верхнего слоя кожи (эпидермиса).
Как выглядит?
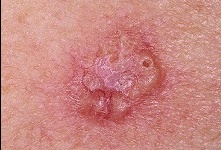
Представляет собой, как правило, безболезненную, длительно не заживающую (более 1-2 месяцев) язву с плотными краями. Также может существовать в виде язвы, которая увеличивается с течением времени. Появляется чаще на открытых участках кожи - лице, кистях, шее. Чаще развивается у лиц зрелого и пожилого возраста, однако в моей практике несколько раз встречалась базалиома у женщин в возрасте 25-30 лет.
Почему появляется?
Появление базалиомы вызывают:
- сильное воздействие ультрафиолета солнца
- химические канцерогены (соли мышьяка)
- хронические кожные болезни
Как лучше лечить?
Наиболее оптимальным методом считается хирургическое иссечение. От опухоли отступают от 5 мм до 1 см и производят веретёнообразный разрез. После этого она удаляется вместе с фрагментом здоровой кожи с наложением шва.
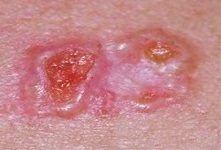
При расположении на образования на кожи лица, в ситуациях, когда операция не выполнить используется лучевая терапия.
В последнее время при базалиоме всё чаще применяется криодеструкция. Этот метод требует высокой квалификации, т.к. при нанесении жидкого азота сложно контролировать глубину воздействия.
По данным исследований лечение базалиомы мазями (имихимод, 5-фторурацил) и фотодинамической терапией также эффективно.
Результаты лечения
В подавляющем большинстве случаев исход благоприятный. К сожалению, ни один метод не может гарантировать 100% отсутствие повторного возникновения опухоли.
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!
Оставьте комментарий или задайте вопрос
Анкета для консультации
Заполняя анкету Вы соглашаетесь с тем, что:
- Вам 18 и более лет
- Онлайн-консультация не заменяет очной.
- Полученная от меня информация может быть использована в лечебных или диагностических целях ТОЛЬКО при согласовании с Вашим лечащим врачом.
Спасибо за заявку,
Ваша анкета отправлена
Как подготовиться к приему
Вне зависимости от причины Вашего визита я попрошу Вас раздеться до белья и осмотрю ВСЕ образования у Вас на коже цифровым дерматоскопом. Это нужно для выявления меланомы или рака кожи на ранних стадиях.
Если Вы сейчас подумали, что у Вас-то точно нет подозрительных родинок — прочитайте этот и этот пост о меланомах размером 3 мм.
Мы принимаем оплату по картам, выдаём чеки и договоры на оказание медицинских услуг. После приёма у Вас будет моё подробное заключение с диагнозом, рекомендациями, моей подписью и печатью врача. Тем не менее, я буду очень признателен Вам за оплату наличными. Это связано с тем, что при оплате по карте, банк удерживает 3% от суммы за проведение операции.
Благодарю за понимание. Для Вашего удобства — ссылка на карту с расположением банкоматов рядом с клиникой.
© 2014 — 2022 | Бейнусов Дмитрий Сергеевич - врач-онколог, удаление родинок. Все права защищены, копирование запрещено Пользовательское соглашение
В Сети огромное количество материала о раке кожи. К сожалению, информация, которая представлена не в виде научных статей и не на сайтах дерматоонкологов, не выдерживает никакой критики.
В этой статье я отвечу на многие животрепещущие вопросы: «как распознать у себя рак кожи?», «опасен ли рак кожи?», «какие варианты лечения рака кожи существуют?» и другие.
Виды рака кожи
Существует 3 вида часто встречающихся злокачественных опухолей кожи. Они различаются как по частоте заболеваемости (т. е. шансу заболеть), так и по степени опасности для жизни – базалиома, плоскоклеточный рак и меланома.
Меланома – одна из редких и опасных опухолей кожи. Она составляет всего 4 % от общего количества злокачественных образований кожи, но является причиной почти 80 % смертей при этой локализации. О меланоме можно подробно прочитать здесь.

Записывайтесь на вебинар "Канцерогены в косметике: правда, ложь и. маркетинг"
Базальноклеточный рак кожи
Базалиома – самый частый, но вместе с тем и наиболее безопасный вид рака кожи. Смерть от базалиомы возможна только в очень запущенных случаях или при агрессивных формах (базосквамозной) опухоли. Благоприятное течение базалиомы обусловлено тем, что она практически никогда не дает метастазов (всего 0,5 % случаев).
Симптомы и признаки
Наиболее часто базалиома возникает на коже носа, чуть реже на лице и значительно реже – на остальных частях тела.
Пик заболеваемости приходится на возраст старше 40 лет. Самой молодой пациентке, которой по гистологии установили диагноз базалиома, было 39 лет.
То, как выглядит базальноклеточный рак кожи, зависит от формы:
- Узловая форма (синоним нодулярная). Опухоль представлена в форме узелка. Отличить ее от других образований кожи можно по увеличенному количеству сосудов на поверхности, восковидному блеску и мелким серо-голубым включениям. Все эти признаки видны на фото.
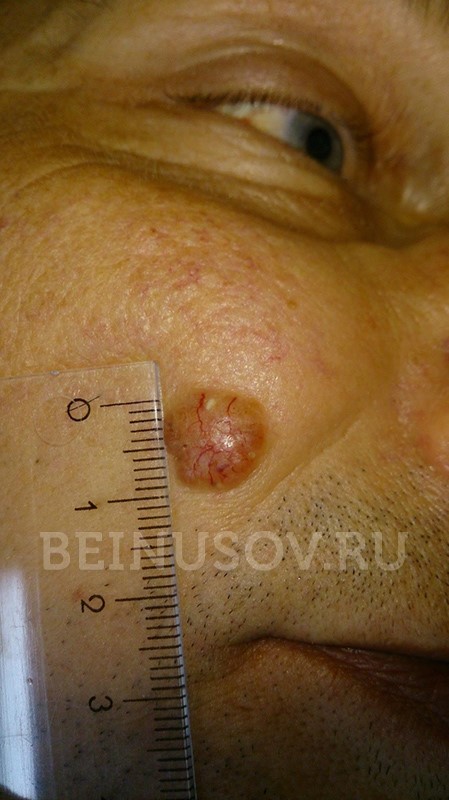
Узловая форма базалиомы
Кроме того, на поверхности узловой базалиомы может быть еще один характерный признак – изъязвление.
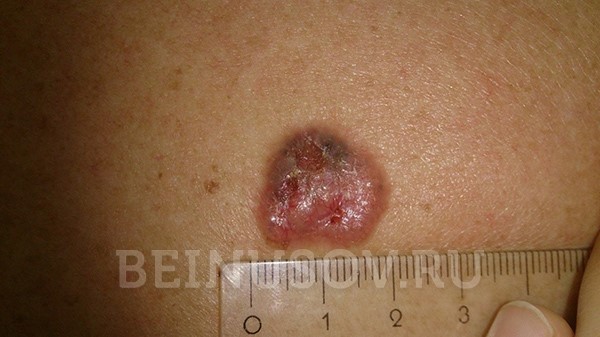
Узловая базалиома с изъязвлением
- Поверхностная форма базалиомы в большинстве случаев представлена в виде участка покраснения на коже. Возможны также элементы шелушения и уже упоминавшийся выше восковидный блеск.
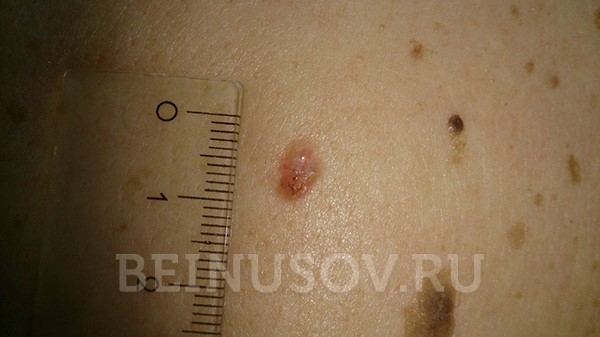
Поверхностная форма базалиомы
- Склеродермоподобная форма базалиомы – очень редкая и часто представляет трудности в диагностике. Она характеризуется более светлым и более твердым в сравнении с окружающей кожей уплотнением.
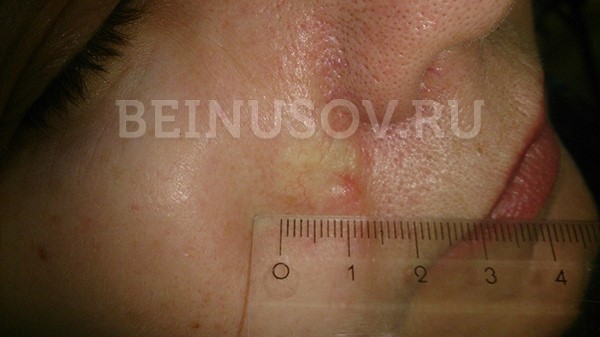
Склеродермоподобная форма базалиомы
- Пигментная форма базалиомы составляет очень малую часть от общего числа этих опухолей. Ее отличает большое количество пигмента. В связи с этим базалиому часто принимают за меланому при осмотре без дерматоскопа.
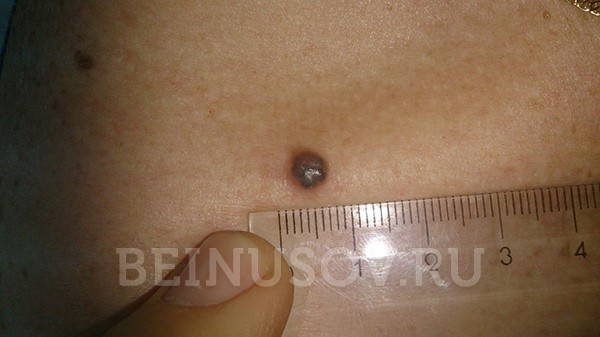
Пигментная форма базалиомы
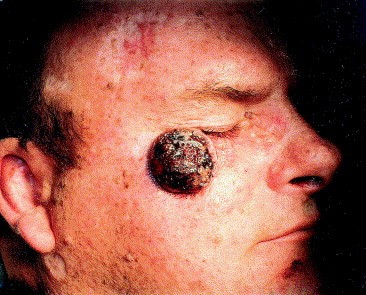
- Язвенная форма базалиомы может достигать очень больших размеров и в запущенных случаях практически не поддается лечению.
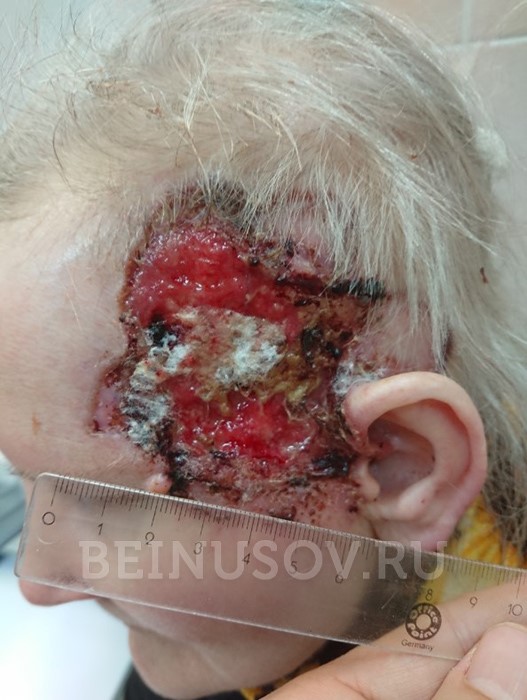
Язвенная форма базалиомы
Фото в начальной стадии
К сожалению, базальноклеточный рак кожи крайне сложно диагностировать на ранних стадиях, т. е. при минимальных размерах. Вот несколько фотографий:
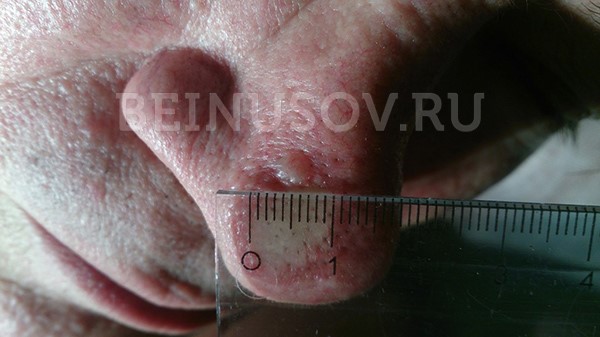
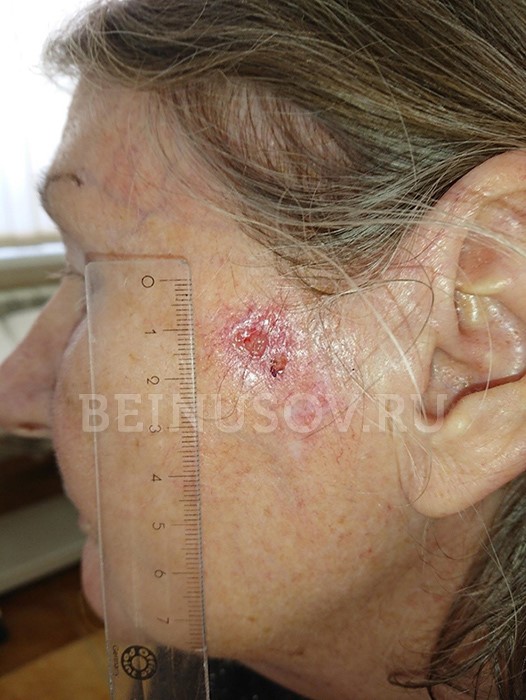
Базалиома кожи носа, узловая форма, размер 5 мм
Базалиома, узловая форма, 3 мм в диаметре
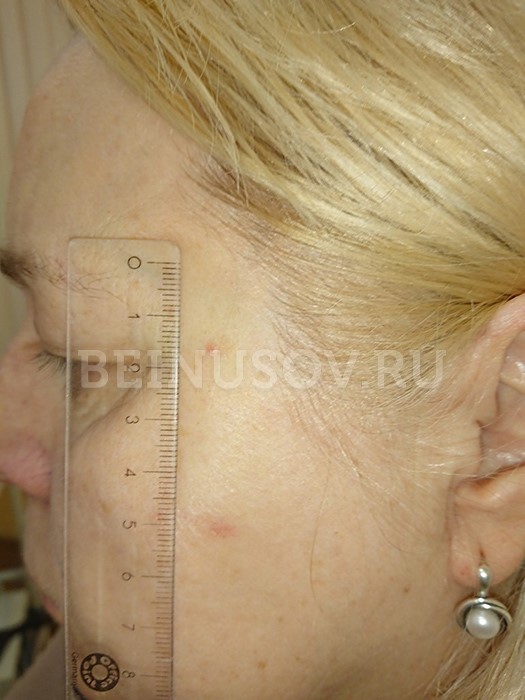
Узловая базалиома височной области, диаметр 2 мм
Диагностика базалиомы на ранних стадиях, при маленьких размерах опухоли, может представлять значительные трудности. Только сочетание комплексного осмотра всей кожи, тщательного выяснения истории существования образования и дерматоскопии поможет в установке диагноза базалиома на ранней стадии.
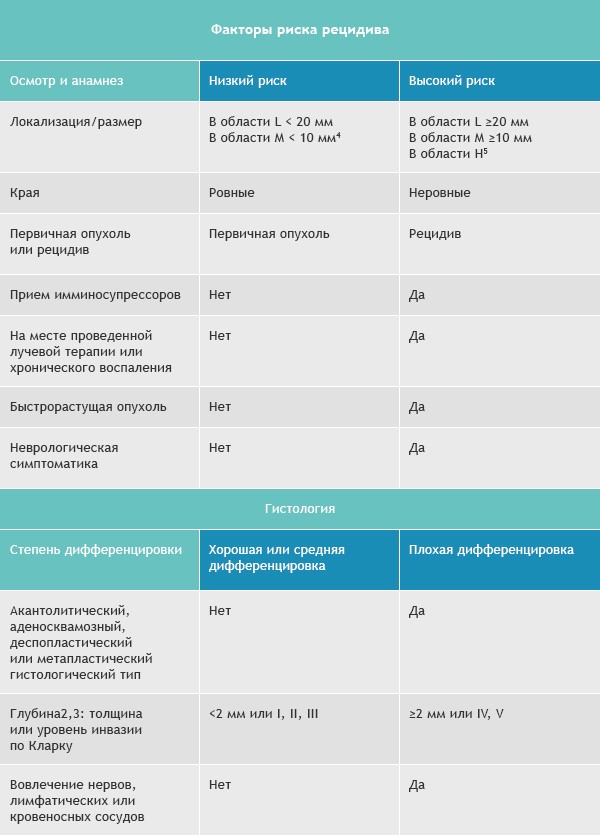
Базалиомы с высоким и низким риском рецидива (NCCN, 2018)
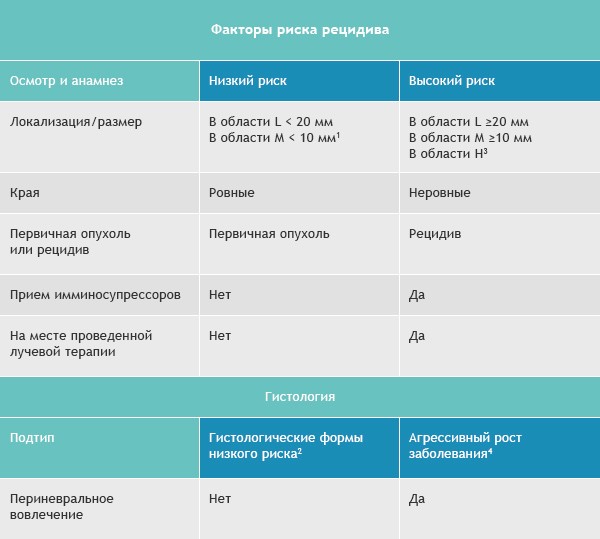
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Локализация вне зависимости от размера может быть признаком высокого риска
- Гистологические формы низкого риска: узловая (нодулярная), поверхностная, кератотическая, пилоидная, с дифференцировкой в сторону придатков кожи, фиброэпителиома Пинкуса
- Область H означает высокий риск вне зависимости от размера
- Морфеаподобный, базосквамозный (метатипический), склерозирующий, смешанный инфильтративный, микронодулярный в любой части опухоли
Для присвоения опухоли статуса «высокий риск рецидива» достаточно только одного из факторов из правого или левого столбца.
Лечение базалиомы
Основной целью лечения базальноклеточного рака является полное удаление опухоли с максимальным сохранением косметических свойств и функций тех частей тела, где развилось это новообразование.
Как правило, наилучший результат обеспечивается хирургическими методами. Однако желание сохранить функциональность и косметические свойства может привести к выбору лучевой терапии в качестве основного метода лечения.
В зависимости от степени риска рецидива (см. выше) подход к лечению базалиомы может различаться.
У пациентов с поверхностной формой базалиомы и низким риском рецидива, когда хирургия или лучевая терапия противопоказаны или неприменимы, могут быть использованы следующие методы лечения:
- 5-фторурациловая мазь;
- мазь «Имиквимод» («Алдара», «Кераворт»);
- фотодинамическая терапия;
- криодеструкция.
Микрографическая хирургия по Mohs может быть рекомендована пациентам с высоким риском рецидива.
Химиотерапия при базалиоме включает препараты-ингибиторы сигнального пути hedgehog – висмодегиб (эриведж) и сонидегиб (одомзо). Эти препараты могут помочь в случае, когда хирургические методы, как и лучевая терапия, неприменимы или противопоказаны.
Что нужно знать о базалиоме?
- В подавляющем большинстве случаев базалиома не представляет угрозы для жизни.
- Если при гистологическом исследовании удаленного образования получен ответ базальноклеточный рак – ничего страшного в этом нет. Важно убедиться, что образование удалено полностью – обязательно проконсультируйтесь с онкологом.
- Если после удаления базалиомы в гистологическом исследовании есть фраза «в крае резекции опухолевые клетки» или что-то похожее – необходимо дальнейшее лечение с целью полного удаления опухоли.
- Настоятельно не рекомендую удалять базалиому без гистологического исследования, т. к. даже очень типично выглядящее образование может быть вовсе не тем, чем кажется на первый взгляд.
- Базалиому нужно лечить. Наблюдение – плохой вариант при подобном диагнозе. Лечение запущенных форм (см. фото язвенной формы) крайне трудное и дорогостоящее.
- Если у вас уже удалили базалиому, необходимо регулярно проходить осмотр всей кожи у онколога с целью возможного выявления еще одной такой опухоли.
- Вероятность метастазирования у метатипического (базосквамозного) гистологического типа выше, чем у остальных видов.
Плоскоклеточный рак
Встречается реже, чем базалиома, второй по частоте вид рака кожи и имеет чуть менее благоприятный прогноз. Однако необходимо отметить, что течение заболевания значительно менее злокачественное, чем при меланоме.
Метастазы возникают относительно редко – в среднем в 16 % случаев [1]. У больных плоскоклеточным раком кожи размером менее 2 см 5-летняя выживаемость составляет около 90 %, при больших размерах и прорастании опухоли в подлежащие ткани – менее 50 % [1].
Может возникать на любых участках тела, в том числе на гениталиях и на слизистых, однако наиболее часто – в местах, подверженных попаданию солнечных лучей.
Симптомы и признаки
То, как выглядит плоскоклеточный рак кожи, зависит во многом от клинической формы заболевания.
Ороговевающая форма – возвышение или ровная поверхность, покрытая роговыми чешуйками, которые могут нарастать и отваливаться. При повреждении может кровоточить.
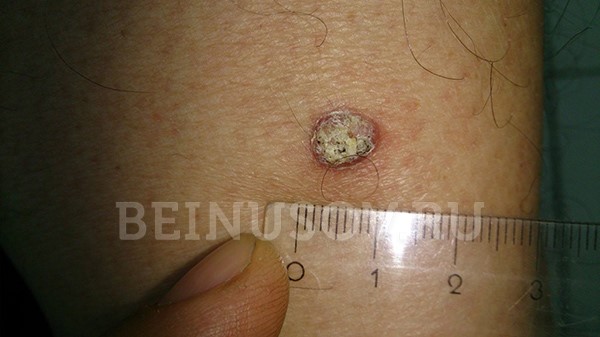
Ороговевающая форма плоскоклеточного рака кожи
Необходимо помнить, что под маской кожного рога может скрываться именно ороговевающая форма плоскоклеточного рака. В связи с этим подобные образования всегда стоит удалять только с гистологическим исследованием:

Кожный рог следует удалять с гистологией – под его маской может скрываться ороговевающая форма плоскоклеточного рака
Неороговевающая эндофитная форма (растущая в направлении окружающих тканей). Чаще всего выглядит как длительно не заживающая рана или язва, которая может со временем углубляться и расширяться.
Неороговевающая эндофитная форма плоскоклеточного рака кожи
Экзофитная неороговевающая форма плоскоклеточного рака кожи выглядит как узел, возвышающийся над уровнем кожи. Поверхность узла может быть эрозирована или мокнуть.
Экзофитная неороговевающая форма плоскоклеточного рака кожи
Фото в начальной стадии
Под начальной стадией плоскоклеточного рака понимается состояние, когда злокачественный процесс ограничен эпидермисом – самым верхним слоем кожи. Обозначается в диагнозе как in situ или внутриэпидермальный плоскоклеточный рак. Это заболевание не представляет опасности для жизни, если удалено полностью.
Существует 2 формы этой фазы заболевания:
Болезнь Боуэна
Чаще всего представлена одиночными плоскими бляшками, с четкими границами, асимметричной формой, неровными краями. Размер достигает 7–8 мм. Образование может постепенно увеличиваться, на поверхности часто отмечается шелушение либо образование корочек.
Цвет красный или коричневый, располагается на любых участках тела. [3]
От себя добавлю, что в моей практике гистологически подтвержденная болезнь Боуэна встретилась всего один раз. Выглядела как небольшое (3 х 4 х 3 мм) телесного цвета уплотнение с гладкой поверхностью на коже ствола полового члена у мужчины 43 лет.

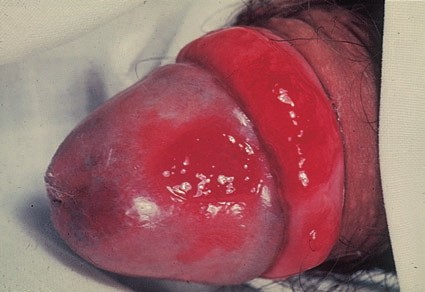
Эритроплазия Кейра
Вторая форма рака кожи начальной стадии, которая развивается наиболее часто на коже крайней плоти полового члена или головке. Значительно реже заболевание поражает женские наружные половые органы.
Наиболее частый внешний вид эритроплазии Кейра – ярко-красное пятно с четкими границами, влажной блестящей поверхностью [3].
Лечение плоскоклеточного рака кожи (NCCN, 2018)
Как и в случае с базалиомой, для плоскоклеточной карциномы выделяют группы высокого и низкого рисков рецидивирования и метастазирования.
Область H: маска лица (включая веки, брови, кожа вокруг глаз, нос, губы [кожа и красная кайма губ], подбородок, нижняя челюсть, кожа/борозды перед и за ушной раковиной, виски, уши), гениталии, ладони и ступни.
Область M: щеки, лоб, волосистая часть головы, шея и голени
Область L: туловище и конечности (исключая голени, ладони, ступни, ногтевые части и лодыжки)
Примечания
- Ободок гиперемии должен быть учитываться при измерении размера.
- Эксцизионная биопсия более предпочтительна, чем инцизионная.
- Модифицированное измерение толщины по Бреслоу должно исключать паракератоз и «корочку», должно проводиться от основания язвы, если таковая имеется.
- Локализация независимо от размеров может быть признаком высокого риска.
- Область H подразумевает высокий риск вне зависимости от размера.
Основные принципы и методы лечения при плоскоклеточном раке – такие же, как и при базалиоме.
Основная цель – сохранить функциональность и косметические качества. Наиболее эффективным принято считать хирургический метод – удаление опухоли с захватом 4–6 мм здоровых тканей при низком риске рецидивирования и метастазирования. Для опухолей с высоким риском рекомендована микрографическая хирургия по Mohs либо иссечение в более широких границах, чем при низком риске.
Лучевая терапия применима в случаях, когда другие методы не могут быть использованы. При химиотерапии плоскоклеточного рака могут применяться препараты платины (цисплатин, карбоплатин), а также ингибиторы EGFR (цетуксимаб).
Как не заболеть раком кожи? Чего избегать?
Солнечный свет. Наиболее доказанной причиной появления обоих видов рака кожи, впрочем, как и меланомы, является воздействие солнечного света. Если вы любите бывать в жарких странах, у вас светлые волосы и кожа или ваша работа связана с длительным пребыванием на солнце – стоит серьезно озаботиться защитой от ультрафиолета.
Предраковые заболевания кожи – следующий фактор, который может предшествовать развитию плоскоклеточной формы: актинические (солнечные) кератоз и хейлит, лейкоплакия, папилломавирусная инфекция слизистых оболочек и гениталий. Этот вид опухоли может развиться также на фоне рубцовых изменений после ожогов или лучевой терапии.
Контакт с канцерогенами
Различные химические вещества могут приводить к развитию рака кожи: мышьяк и нефтепродукты.
Ослабленная иммунная система. Люди, принимающие иммуносупрессоры после трансплантации органов, или носители ВИЧ-инфекции имеют повышенный риск развития рака кожи плоскоклеточного типа.
Резюме
Рак кожи в подавляющем большинстве случаев – не смертельное заболевание. На ранних стадиях он лечится вполне успешно, в арсенале врачей много разных методов. В случае агрессивных форм или длительного течения без лечения рак кожи может представлять опасность для жизни.

Впервые язва появилась два года назад, но пациентка её никак не лечила. Она решила обратиться за медицинской помощью только после того, как заметила, что образование начало расти. Дерматолог направил пациентку к онкологу.
Женщина на пенсии, замужем. Питается нормально, жилищные условия удовлетворительные. Не курит, алкоголь не употребляет.
Ранее болела ОРВИ. Других инфекционных болезней, желтухи и переливания крови не было. В последние полгода лекарственных инъекций не делала, за пределы постоянного места жительства не выезжала, с инфекционными больными не общалась. В менопаузе.
Обследование
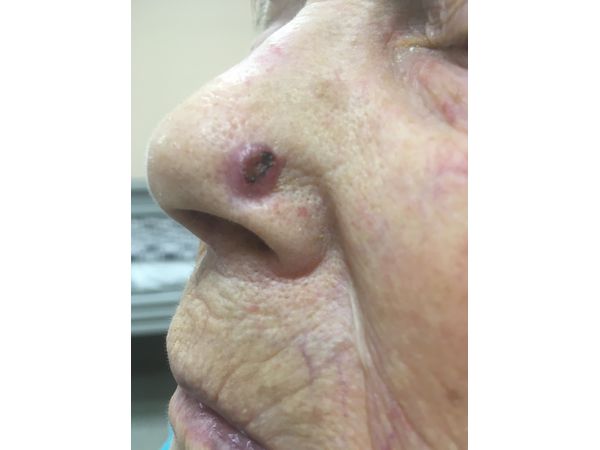
Осмотр выявил округлую розовую язву размером до 1 cм, которая возвышалась над поверхностью кожи на 0,3 см. В центре она была покрыта коркой. При прощупывании безболезненная. Регионарные лимфатические узлы не прощупывались.
Диагноз
Базалиома кожи крыла носа слева I степени. T1N0M0: опухоль небольшая, ближайшие лимфоузлы не поражены, метастазов нет.
Лечение
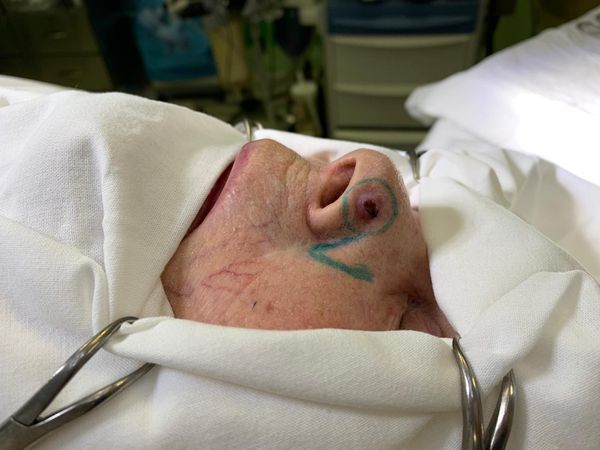
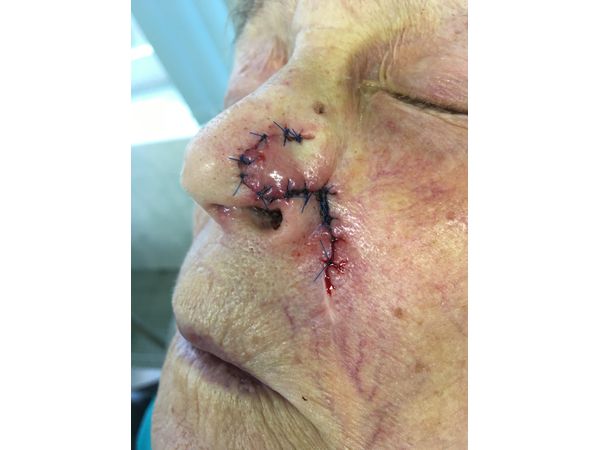
Пациентке удалили опухоль и окружающую кожу в пределах 0,5 см. На место удалённой кожи пересадили кожно-жировой лоскут с носогубной области левой половины лица. Лоскут кожи выкроили точно по форме и размеру дефекта. Операция проходила под местной анестезией с помощью 5 мл раствора 2%-го Лидокаина.
На седьмые сутки после операции ей полностью удалили швы. Перемещённый кожно-жировой лоскут адаптировался полностью.
Женщина полностью выздоровела, её выписали на восьмые сутки и направили к онкологу на ежегодное амбулаторное наблюдение, чтобы исключить рецидив.
Заключение
Для лечения базальноклеточного рака кожи используют различные методики лечения, например лазерное иссечение, криодеструкцию, фотодинамическую терапию и т. д. Однако этот клинический случай доказывает, что наиболее предпочтительным способом является полное иссечение опухоли. Этот метод увеличивает шансы на полное выздоровление и уменьшает риск рецидива.
Информация, представленная на сайте, не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.

Базалиома – кожное новообразование, которое относительно часто встречается у пожилых людей, особенно у мужчин. Её злокачественная природа несёт в себе определённый уровень опасности для поражённого – при разрастании и глубинном проникновении в ткани, базалиома способна затрагивать и разрушать близлежащие ткани и органы. Учитывая, что наиболее часто эта опухоль поражает ткани лица и головы, от неё обязательно необходимо избавиться при обнаружении. Одним из способов выведения новообразования является удаление базалиомы лазером – метод, при котором опухоль подвергается воздействию лазерного луча с определёнными физическими характеристиками.
Базалиома – опасность онкологического заболевания
Опухоль, которая возникает из-за атипичного роста базальных клеток эпидермиса, называется базалиомой. Её характерная особенность заключается в том, что она растёт не в оболочке или капсуле, а произвольно проникая в соседние здоровые ткани, и разрушая их.
Из-за того, что в клетках происходит сбой, они перестают нормально зарождаться, делиться и отмирать, вызывая появление различного рода образований на коже. Поэтому медики относят это новообразование к злокачественным. Однако, даже если озвучен такой диагноз, пациенту не стоит впадать в отчаяние. Среди всех опухолевых заболеваний злокачественного характера, базалиома имеет самый высокий процент выживаемости больных, а также самые лучшие прогнозы эффективности лечения. Во-первых, этот тип опухоли не даёт метастазов в находящиеся рядом органы и ткани, во-вторых, её рост обычно составляет всего лишь около 5 миллиметров в год. С такой скоростью развития, образование хорошо поддаётся лечению. Кроме того, базалиома имеет низкую вероятность возникновения рецидива.
Заболевание редко поражает молодых людей, значительно чаще его можно встретить у тех, кто пересёк пятидесятилетний рубеж. Мужчины в среднем чаще подвержены появлению этого типа опухолей, чем женщины.

В 90% случаев диагностированного новообразования, оно локализуется на лице или волосистой части головы, и только у 10% пациентов опухоль располагается на туловище или конечностях.
Значительную опасность для больного базалиома может представлять, если она разрастается вглубь, и затрагивает соседние органы и ткани – оболочки мозга, зрительный и слуховой аппарат, костные структуры черепа. В таких случаях возможна даже смерть больного.
Почему у человека может развиться такое заболевание? На сегодняшний день, вопрос этиологии большинства онкологических болезней остаётся открытым. Учёные и медики говорят о том, что возможными факторами, провоцирующими развитие злокачественных опухолей на коже, являются некоторые свойства самой кожи, например, склонность к ожогам и появлению веснушек, а также образ жизни поражённого, например, злоупотребление естественным и искусственным загаром, частые и продолжительные контакты кожи с канцерогенными веществами, влияние ионизирующего облучения.
Техника лазерного удаления опухолей: как это работает
История появления лазерных технологий и использования их в медицинских целях начинается с конца 19-го века, когда впервые начали всерьёз изучаться медицинские свойства светового излучения в отношении человеческого организма, с целью их практического применения. Первым практиком “светолечения” стал датский медик Нильс Рюберг Финзен, который занимался лечением красной волчанки посредством облучения больных угольными дуговыми лампами. В 1903 году учёный получил Нобелевскую премию за свой вклад в медицину.
Уже в 20-х годах прошлого столетия Альберт Эйнштейн впервые разработал теорию о взаимодействии направленного излучения и вещества, которая подразумевала возможность разработки аппаратов для генерации электромагнитных волн, а также квантовых усилителей.
Его наработки, а также работы других учёных – Н. Басова, Ч. Таунса, А. Прохорова, дали возможность американскому инженеру Теодору Мейману в 1960-м году собрать первую в мире лазерную установку, которая позволяла проводить хирургические операции, а также некоторые косметические процедуры. Так, в первую очередь новое изобретение было опробовано для разрушения волосяных фолликулов в человеческой коже.

Рабочая среда установки была создана на основе искусственного рубина – хрома с оксидом алюминия. Генератор аппарата работал в импульсном режиме, излучая световую волну, которая имела длину 694,3 нм.
Уже на момент 1964 года было изобретено три типа лазера:
- углеродный, или СО2-лазер;
- аргоновый ионный с непрерывным излучением;
- лазер на алюмоитриевом гранате с неодимовым легированием.
Между собой они отличались, в основном, длиной волны. Так, особенностью углеродного лазера является длина волнового излучения 10600 нм, за счёт чего его хорошо поглощает водная среда. На его основании был изобретён лазерный скальпель.
Только в 1967 году метод лазерной хирургии был впервые применён для лечения раковых заболеваний кожи. Профессор Эндре Местер проводил некоторые опыты с участием поражённых онкологическими болезнями, а с 1971 года начал лечение больных с незаживающими кожными язвами.
Суть метода заключается в использовании луча света, который проходит через специальную систему зеркал, и пронизывает рабочую среду.
На сегодняшний день, в медицине используется два типа лазерной деструкции новообразований – с введением фотосенсибилизаторов (фотодинамическая терапия), а также без них. Второй способ реже практикуется в современных медицинских учреждениях из-за того, что без фотосенсибилизирующих средств сложнее достигнуть нужной глубины воздействия луча и полностью удалить образование.
Кроме того, такой метод опасен высокой вероятностью возникновения рецидива опухоли. Базосквамозная, склерозирующая и язвенная более 2 сантиметров в диаметре базалиома вообще обладает устойчивостью к лазерной терапии без фотодинамической терапии.
Процедура обычно проводится с использованием углеродного лазера. Воздействие лазерного луча определённой длины приводит к удалению заражённой ткани, при этом здоровые клетки затрагиваются только минимально.
Показания и противопоказания: когда используют лазер
Назначение процедуры происходит при наличии у пациента диагностированной базалиомы на коже. Внешне это новообразование похоже на бородавку или родинку, а, по мере развития, её поверхность может покрываться незаживающей язвой характерного ярко-малинового цвета, ранкой или плёнкой.

В зависимости от гистологической природы образования, в медицине принята такая классификация базалиом:
- Узловая: наиболее часто встречающийся тип, который выглядит как объёмная родинка, возвышающаяся над кожей. Через тонкий кожный покров хорошо просматривается сосудистая сетка, а в случаях, когда кожная оболочка лопается, рана покрывается корочкой.
- Поверхностная: в основном, локализуется на туловище или конечностях, и выглядит как красноватое пятно, незначительно приподнимающееся над кожей.
- Рубцовая: внешне и на ощупь напоминает рубцовую ткань, имеет телесный цвет.
- Язвенная: возникает в виде раны на коже, края которой приподнимаются над кожей валиком, а середина находится в ямке.
Лазерная методика удаления, в сочетании с фотодинамической терапией, эффективна для любых типов базалиом.
Кроме того, опухоль подлежит срочному удалению, если:
- отмечается её рост более чем на 5-7 миллиметров за шесть месяцев;
- она покрывается незаживающей язвой;
- изменяется её окрас;
- она постоянно подвергается механическому травмированию;
- после пройденной процедуры лечения появляется рецидив.
Удаление базалиомы лазером не проводится при наличии у пациента таких противопоказаний:
- сахарного диабета;
- острых инфекционных и воспалительных процессов;
- болезней сердечно-сосудистой системы;
- у женщин – беременности или периода лактации.
Преимущества и недостатки методики
В целом, способ удаления опухоли лазером медики отмечают как эффективный, а по отзывам пациентов его можно определить как практически безболезненный. Среди других преимуществ лазерной деструкции – отсутствие контакта аппарата с раневой поверхностью, вследствие чего минимизируется вероятность попадания в рану инфекции. Лазерная процедура оставляет лишь незначительные шрамы или рубцы, особенно если образование имело небольшой размер. С его помощью можно безбоязненно проводить повторные курсы, если образуется рецидивирующая опухоль. Заживление кожи и реабилитация после процедуры происходит достаточно быстро.

Что касается недостатков, к ним относится вероятность появления осложнений, например, отёка от введения фотосенсибилизатора. Кроме того, процедура удаления опухоли лазером может длиться до 30-40 минут, в то время как криодеструкция занимает до 10-15 минут в сложных случаях.
Вероятность развития рецидива после лазерного удаления незначительно больше, чем после криодеструкции, и составляет примерно 8,2%.
Техника подготовки и процесс удаления образования
Как таковой специфической подготовки от пациента не требуется. Если доктор посчитает нужным, он направляет больного на сдачу некоторых анализов за 7-10 дней до планируемой процедуры.
Удаление лазером производится в условиях амбулатории, например, в поликлинике или в онкоцентре, и для его проведения нет необходимости определять пациента в стационар или открывать ему больничный лист.
Если базалиома расположена на голове или на лице, близко к волосам, их необходимо закрыть, чтобы не допустить воспламенения. Для защиты глаз от попадания лазера и выжигания сетчатки, пациенту предлагается надеть специальные защитные очки.
Пациент снимает все аксессуары и украшения, которые могут помешать доступу луча лазера к опухоли, и располагается на кушетке.
Обычно процесс не доставляет больному особого дискомфорта, однако при необходимости доктор может предложить местное обезболивание.
Если процедура проводится без применения сенсибилизирующих веществ, доктор протирает область работы антисептическими средствами и сразу приступает к обработке новообразования лазером. Аппарат оснащён специальной насадкой, которая и фокусирует луч на поражённое место. Действуя как высокоточный электронож, лазерный луч выжигает базалиому, одновременно коагуллируя все повреждённые кровеносные сосуды.
Контакт между поверхностью опухоли и насадкой прибора отсутствует. Когда луч попадает непосредственно на ткани опухоли, клетки в них резко начинают терять влагу, и буквально сгорают.
Деструкция лазером захватывает примерно 3-5 миллиметров здоровой кожи вокруг базалиомы, так как в ней могут содержаться невидимые глазу раковые клетки.
Для тех форм базалиом, которые проявляют высокую устойчивость к воздействию лазерного луча, применяется использование фотодинамической терапии. Перед тем, как подвергнуть поверхность опухоли лазерному разрушению, пациенту вводят специальные препараты, которые усиливают восприимчивость кожи к световому воздействию. Препараты могут вводиться инъекционно, или наноситься на поражённое место в виде мази. Интервал между нанесением вещества и началом процедуры составляет один или два часа.
Реабилитация после лазерного воздействия

Процесс удаления опухоли лазером не вызывает кровотечений, и происходит бесконтактно, то есть поверхность кожи не прикасается к лазерному аппарату. Из-за того, что вероятность инфицирования в результате минимальна, и кровопотеря практически отсутствует, пациенту не нужно находиться в стационаре или осуществлять какие-либо особенные меры для восстановления после операции.
Безусловно, уход после процедуры включает особую обработку повреждённой кожи – раневую поверхность необходимо каждый день промывать антисептиком, например, настойкой календулы или слабым раствором марганцовки, хотя бы 2 раза в сутки. Поверх можно накладывать стерильную марлевую повязку, чтобы не допустить попадания патогенных микроорганизмов в рану.
Пока поражённая кожа полностью не заживёт, рекомендуется избегать попадания на кожу прямых солнечных лучей, нельзя загорать в солярии, посещать бассейны, сауну, баню, купаться в открытых водоёмах.
Уже через 2-4 дня после лазерной деструкции, на месте опухоли появляется корочка, которая со временем отпадает сама. Процесс восстановления тканей завершается, в среднем, через 14-20 дней.
Что касается лазерного удаления с фотодинамической терапией, реабилитация происходит несколько по-другому. Вокруг раны может образоваться отёк, кожа начинает краснеть и шелушиться. Кроме того, присутствуют и болевые ощущения. Для их смягчения рекомендуется принимать противовоспалительные препараты типа Нимесила.
В первые 7-10 дней после деструкции с ФДТ необходимо не только избегать нахождения на открытом солнце – нельзя находится в помещениях с ярким электрическим освещением, а также сидеть перед компьютером или телевизором суммарно более, чем по 7 часов в сутки.
Процесс заживления в таком случае длится до месяца, и сопровождается кожным зудом. Облегчить неприятное ощущение помогают мази с содержанием дигоксина.
Возможные осложнения после процедуры
Лазерное лечение базалиомы относится к наиболее безвредным процедурам удаления раковых новообразований. После него крайне мала вероятность развития кровотечений. Из-за того, что удаление происходит бесконтактным способом, в процессе удаётся избежать инфицирования раны, поэтому после лазерного воздействия практически не возникают воспаления раневой поверхности.
Однако, если образование имеет достаточно большую глубины и обширную площадь, после его деструкции, вероятно, останется рубцовая ткань. Кроме того, место сведения базалиомы может временно потерять чувствительность. Спустя несколько месяцев чувствительность кожного покрова восстанавливается.
Появление воспаления возможно только в случае, если в процессе деструкции, или после, во время заживления раны, не соблюдались правила асептики. Оно проявляется в виде покраснения кожных покровов вокруг корочки раны, в опухании и болезненности кожных покровов. В тяжёлых случаях могут даже развиваться симптомы лихорадки. При появлении таких симптомов необходимо обратиться к лечащему врачу – он выпишет специальную антибактериальную терапию.
Осуществление лазерного разрушения базалиомы – популярный метод, часто используемый для борьбы с этим злокачественным кожным образованием. Он менее болезненный, чем, к примеру, криодеструкция, а процесс реабилитации после него проходит несколько проще.
Современная медицина использует две разновидности лазерной деструкции – с применением фотосенсибилизирующих веществ, и без них. Первый метод считается более предпочтительным, так как показывает большую эффективность. Однако, если тип опухоли позволяет обойтись без ФТД, процедура проводится с использованием только лазерного аппарата, а её результативность целиком зависит от квалификации врача.

Согласно медицинской статистике, базалиома является наиболее распространенным опухолевым заболеванием. На нее приходится 75% всех кожных патологий. Несмотря на деструктивный рост и способность прорастать в ткани и даже кости, подобная патология не имеет свойства давать метастазы. Именно этот факт является решающим для специалистов, дающих однозначно позитивный прогноз на лечение подобного рода заболеваний кожи.
В случаях, когда медикаментозное лечение и народная медицина не дают положительного результата, стоит задуматься об удалении базалиомы. Современные методы удаления подобного рода образований нельзя отнести к числу особо дорогостоящих операций. Благодаря достижениям медицины, в частности, лазеру, появилась возможность проведения быстрого и качественного удаления опухолей на коже наименее травматическим способом, к тому же гарантирующим не только отличный терапевтический, но и косметический эффект.
Общая характеристика заболевания
Новообразование, которое поражает самый близкий к дерме слой эпителия кожи (базальный), в медицине обозначается как «базалиома». Подобная опухоль развивается из клеток этого эпителия. В том случае, если адекватные меры не будут приняты, патология имеет свойство за несколько лет разрастаться до значительных размеров и прорастать в костную и мышечную ткани, не давая при этом метастазов. В подобных случаях позитивный прогноз на лечение базалиомы не превышает 10%.
Вместе с тем на разрастание некоторых из клинических разновидностей этой патологии могут уйти годы. Подобная особенность опухоли дала основание медикам относить ее к новообразованиям, которые являются промежуточными между доброкачественными и злокачественными.
Симптомы и причины заболевания
Этой болезнью чаще всего страдают люди старшей возрастной категории вне зависимости от пола. Она начинается с появления на открытых участках тела, лице или голове плотных узелков, размером от двух до пяти миллиметров. На первых порах эти плотные плоские или слегка выпуклые розовые или в цвет кожи папулы не вызывают особого беспокойства. Однако с течением времени подобные узелки могут превратиться в толстые бляшки с кровоточащим центром. Со временем они имеют свойство достигать 10 и более сантиметров в диаметре и покрываться коркой, которая периодически кровоточит. На коже образуются либо грибовидные шелушащиеся узлы, либо довольно глубокие язвы, способные поражать близлежащие ткани и кости.

По прогнозам экспертов, в большинстве случаев процесс является хроническим и на этапе усугубления прогноз носит неутешительный характер.
Несмотря на многочисленные исследования причины возникновения базалиомы кожи до настоящего времени остаются для медиков загадкой. Однако ряд факторов, способных спровоцировать подобное заболевание специалисты, тем не менее, установили. Болезнь чаще всего поражает светлокожих и проживающих в наиболее солнечных (южных) регионах людей. Опухоль активизируется на участках кожи, которые наиболее подвержены воздействию солнечных лучей и вредных веществ (в районе носа, щек, вокруг глаз, на висках, губах, шее и волосистой части головы, а также других открытых участках тела).
Исходя из этого, ученые называют следующие факторы, повышающие риск возникновения подобных опухолей на коже:
- Длительное воздействие прямых солнечных лучей в том числе и ультрафиолета в солярии.
- Влияние высоких температур.
- Воздействие радиоактивного излучения.
- Контакт с канцерогенными химическими веществами (смолы, красители, масла и прочие вредные вещества).
- Постоянное травмирование определенного участка кожи.
- Употребление медпрепаратов для искусственного угнетения иммунитета (иммунодепрессантов).
- Хронические заболевания, сопровождающиеся иммуносупрессией (угнетением иммунитета).
Особо отмечается, что наиболее благоприятной почвой для появления опухолей являются кожные покровы со шрамами, воспалениями или дерматитами, а также испытывающие постоянное поверхностное трение.
Разновидности базалиомы
В зависимости от расположения и внешнего вида различают несколько клинических форм новообразований на коже, базовыми из которых являются базалиома поверхностная, опухолевая, язвенная и пигментная.

Поверхностную патологию характеризуют пятнышки розового цвета с четкими границами, поверхность которых усеяна круглыми узелками. За счет соединения узелков в единую язву с незначительным углублением в центре наблюдается развитие заболевания, прогноз которого носит позитивный характер — иначе говоря, болезнь поддается лечению.
При опухолевой базалиоме небольшие глянцевые узелки бледно-розового цвета имеют свойство быстро разрастаться, достигая пяти и более сантиметров.
На фоне поверхностной или опухолевой формы заболевания формируется язвенная базалиома кожи, классифицируемая медиками в качестве одной из форм рака. Симптомом ее является появление ярко-красных язвочек, которые своей формой напоминают воронку. При этом розоватые кромки язвочек приподняты над неравномерным дном.
Пигментная патология этого заболевания по виду напоминает меланому кожи. Этот вид базалиомы представлен пигментацией, имеющей коричневый цвет, которая может сопровождать злокачественное течение заболевания.
Диагностика базалиомы
Учитывая тот факт, что подобные опухоли имеют склонность рецидивировать, залогом к успешному избавлению от базалиомы является выявление заболевания на ранней стадии. Так, случаи достижения опухолью диаметра в два сантиметра уже рассматриваются медиками как запущенные. Поэтому наиболее эффективным считается лечение, начатое до достижения патологией указанных размеров и начала прорастания ее в ткани и кости. Полное излечение здесь наступает в 95–98% случаев, тогда как удаление базалиом большего размера чревато появлением рубцов и дефектов косметического характера.
Учитывая характер опухоли, для диагностики базалиомы очень часто достаточно лишь визуального исследования. Более точный диагноз можно поставить при помощи дерматоскопа — прибора, с помощью которого можно рассмотреть глубокие слои кожи. При этом наибольшей точностью отличается цифровая светодиодная дерматоскопия, позволяющая наблюдать за ростом новообразования с помощью цифровых снимков высокого разрешения.
И, наконец, цитологическое исследование патологии позволяет классифицировать конкретный вид базалиомы.
Методы удаления базалиомы
Лечение базалиомы является индивидуальным в каждом конкретном случае. Как сообщалось ранее, при подтверждении диагноза важно не позволить опухоли разрастись до проникновения в подкожную клетчатку, ткани и кости. При выборе метода удаления кожной патологии учитывается размер новообразования, место его локализации, форма опухоли и глубина поражения. Немаловажным также является факт того, первичное это заболевание или рецидив.

В арсенале медиков задействован достаточно широкий спектр методов лечения этой кожной патологии, о которых пойдет речь ниже, а также ряд их комбинаций:

В числе комбинированных вариантов лечения базалиом следует отметить комбинацию радиоволновой хирургии и препаратов человеческого лейкоцитарного интерферона (ЧЛИ) — иммунотерапию. На первом этапе лечения проводится иммунокоррекция: назначают 20 процедур в виде ингаляций ЧЛИ, по завершении которых проводится радиоволновое удаление базалиомы сургитроном (аппарат «Surgitron» американской фирмы «Ellman International»). В числе преимуществ такого метода лечения следует назвать малотравматичность и быстрое заживление тканей (9-15 суток), минимальное образование рубцов и возможность проведения биопсии.
Также для борьбы с раковыми клетками при лечении базалиомы используют крем и мази, которые способствуют выработке естественного интерферона. В подобных случаях иммунотерапия является начальной стадией химиотерапии.
В период от одних до пяти суток возможен дополнительный сеанс облучения лазером, если для этого есть показания.
Преимущества и противопоказания различных методов удаления базалиомы
Развитие неинвазивных технологий лечения постепенно сводит на нет хирургическое иссечение базалиомы. К тому же хирургический метод оставляет косметические дефекты, поэтому его не рекомендуют применять в области носа, глаза или уха. Противопоказаниями к его применению является также пожилой возраст пациента, тяжёлые заболевания и непереносимость наркоза. Поэтому в настоящее время в мировой практике его задействуют лишь в случаях устойчивости опухоли к ионизирующему излучению. В тех случаях, когда хирургическое воздействие невозможно, его можно заменить комбинированным лечением: местной химиотерапией с последующим удалением базалиомы лазером.
Лазерная технология вытеснила большинство остальных способов лечения опухоли. Ее преимущества: безболезненность и быстрота процедуры, отличный косметический эффект и быстрая реабилитация. Противопоказаниями к применению лазерного удаления базалиомы являются сердечно-сосудистые и инфекционные заболевания, а также сахарный диабет. Также при лазерной хирургии необходимо исключить опасность возгорания волос пациента и антисептиков на основе спирта, а также повреждения сетчатки глаз оперируемого пациента.

В случае сопутствующих болезней эффективность операции может существенно возрасти при применении криодеструкции. Этот метод доступен для удаления кожной опухоли на любом участке тела и вне зависимости от ее размера, не требует применения наркоза, проходит без кровопотерь и оставляет незначительные косметические дефекты. Его применяют даже при беременности. Однако имеются и побочные эффекты: криодеструкция базалиомы очень часто вызывает значительные отеки тканей, которые со временем проходят. Также этот метод лечения противопоказан пациентам, которые не переносят холода.
В целом же физические методы борьбы с базалиомой, такие как криодеструкция и электрокоагуляция, дают немалый процент рецидивов. К тому же электрокоагуляция противопоказана для больных с электрокардиостимуляторами, при наличии в организме пластин из металла, а также при пигментных новообразованиях и некоторых видах базальной опухоли. Этот метод эффективен лишь для незначительных опухолей, локализованных вдали от глаз и ушей, которым ток нанести вред.
Лучевая терапия чаще всего применяется на области лица и больше подходит людям старшей возрастной категории. Несмотря на ряд преимуществ, в числе которых безболезненность операции, минимум вреда окружающим тканям и коагуляция сосудов, а также быстрая регенерация, все же имеют свои минусы. Операция этим методом противопоказана при наличии кровотечений, поражении ЦНС, повышенной возбудимости. Также со временем может оказаться, что в ходе облучения пострадали и здоровые клетки. Поэтому этот тип лечения не рекомендуют для лиц молодого и среднего возраста.
Радиоволновая хирургия противопоказана при сердечно-легочной недостаточности, гепатите, диабете, наличии любых заболевании в стадии ремиссии и кардиостимулятора у пациента.
У фотодинамической терапии противопоказаний намного меньше по сравнению с другими методами удаления базалиомы, благодаря чему этот метод рекомендуют использовать при лечении ослабленных пациентов. Однако он не показан при болезнях крови, порфирии, острой почечной и печеночной недостаточности, а также повышенной светочувствительности у больного.
При местной химиотерапии практически отсутствуют побочные явления, характерные для системной химиотерапии, так как, убивая раковые клетки на коже, в организм препарат всасывается в незначительном количестве. Однако применение цитостатиков может привести к незначительным изменениям кожного покрова: покраснению, воспалению, боли и зуду, а также рубцам на месте обработки кожи и вызвать повышенную светочувствительность.
Рекомендации после удаления базалиомы
Каких-либо серьезных последствий после операции по поводу удаления базалиомы не наблюдается. Медицинская статистика фиксирует ряд послеоперационных осложнений, в числе которых посттравматическое кровотечение (1%), аллергические реакции, инфицирование оперируемой области (2,5%) и ишемия ее кожных покровов, которые крайне редко могут проявиться в первые сутки или дни после операции.
Хирургическое иссечение базалиомы неизбежно оставляет рубцы и чувство онемения кожи в месте вмешательства. Как правило, оно проходит в течение года. Аллергическое воспаление кожи (контактный дерматит) вызывают пластырь или повязка, после отмены которых показан прием антигистаминных препаратов и обработка раны специальными мазями.
В случае инфицирования раны назначается курс антибиотиков и обработка кожи антисептиками, рекомендуемыми также при частичном отторжении тканей. Полный некроз тканей является показанием к повторной операции, которая проводится спустя неделю после удаления базалиомы.
При лечении методом фотодинамической терапии во избежание ожогов кожи не рекомендуется в течение недели находиться под ярким освещением, работать за компьютером, смотреть телевизор и употреблять биологически активные препараты и витамины.
Базальные опухоли в 40% случаев имеют свойство рецидивировать на прежнем месте или других участках кожи. Поэтому пациенты должны в течение 5 лет после операции наблюдаться у медиков.
Также перенесшим операцию пациентам рекомендуется в течение года посещать онкокабинет каждые три месяца и избегать прямых лучей солнца и воздействия токсических веществ на кожу.
Читайте также:

