Как лечить воспаление потовых желез в паху
Обновлено: 01.05.2024
Увеличились лимфоузлы в паху? Воспаление лимфоузлов в паху у мужчин и женщин
Ключевая роль лимфоузлов - задержание и препятствие проникновению в организм различного рода инфекций. Они являются иммунными органами и выполняют функцию защитного фильтра, не пропуская в организм микробы, а также борются с их возбудителями.
Группы паховых лимфоузлов у мужчин и женщин
Группы лимфоузлов как у мужчин, так и у женщин делятся на два вида: глубокие и поверхностные. Они имеют, как правило, округлую или овально-продолговатую форму, размеры - от миллиметра до двух сантиметров.
Количество глубоких паховых узлов колеблется в пределах от одного до семи. Расположены они рядом с веной и бедренной артерией. Поверхностные лимфоузлы дислоцируются на пластинке фасции бедра и бедренном треугольнике и достаточно легко прощупываются при пальпации. Их форма напоминает форму горошины, а количество составляет от 4 до 20. Они связаны и взаимодействуют с наружными половыми органами, с кожей промежности и брюшной стенкой в границах от нижней части пупка до промежности. Связаны с лимфососудами бедра и паховыми сосудами на поверхности.
Невоспалительные причины увеличения лимфоузлов в паху
Причины воспаления лимфоузлов могут быть разными, но в любом случае их увеличение говорит о том, что они усиленно работают, пытаясь защитить и обезопасить организм. Лимфоузел может воспалиться даже от такой банальной причины, как кошачья царапина, поскольку на когтях животного может содержаться инфекция даже если само животное не больно. Еще некоторые невоспалительные причины - фурункулез и различные виды опухолей. В любом случае, если у вас воспалился лимфоузел, необходимо в срочном порядке обращаться к врачу. С увеличением лимфоузлов организм сигнализирует о внутренней проблеме, которую необходимо срочно выявлять.
Воспалительные причины увеличения лимфоузлов в паху у мужчин
Когда паховые лимфоузлы дают о себе знать, есть причины говорить о наличии таких заболеваний, как: ЗПП, возможное наличие стафилококка, а также других возбудителей. Воспаление паховых лимфоузлов у мужчин требует медицинского вмешательства, поскольку является опасным для организма. Содержимое воспаленного лимфоузла - это гной, который необходимо удалить из него, используя противомикробные препараты и антибиотики. Такую процедуру может провести только квалифицированный врач.
Воспалительные причины увеличения лимфоузлов в паху у женщин
Причины, инициирующие воспаление паховых лимфоузлов у женщин могут быть аналогичными с мужскими. Поскольку лимфоузлы, расположенные в этой части организма, отвечают за фильтрацию тазобедренной и ножной части, можно говорить о том, что и очаг воспаления кроется где-то в этой зоне. Причины воспаления могут крыться в наличии грибковых заболеваний, инфекциях стоп, болезнях мочеполовой сферы, включая ЗПП, различных видах поражений репродуктивной системы, а также свидетельствовать о наличии опухолей, в том числе и злокачественных.
Проявления увеличения паховых лимфоузлов
Симптомы увеличения лимфоузлов могут быть различными, иметь скрытый и ярко выраженный характер. Заболевший человек может испытывать общее чувство слабости, потерю аппетита и общее недомогание. Также у пациентов может наблюдаться повышение температуры тела, похудение и изменение общих характеристик крови. При пальпации и визуальном осмотре заметны небольшие припухлости округлой формы красноватого цвета, больной может ощущать зуд или жжение, дискомфорт при движении.
Что делать при увеличении лимфоузлов в паху?
Ответ может только один - в срочном порядке обращаться к врачу. С помощью современных методик доктор диагностирует причины увеличения паховых лимфоузлов. Чем раньше диагностируется причина заболевания, тем легче ее лечить. Чтобы не усугублять процесс, не следует пытаться лечить воспаленные узлы самостоятельно, используя различные народные методы и рецепты. Только опытный доктор с применением проверенных препаратов может правильно и эффективно побороть данную проблему. Возможно, доктор назначит посещение процедур физиотерапии, которым нельзя пренебрегать.
Для помощи организму при воспалении лимфатических узлов нужно употреблять как можно больше жидкости, принимать настойку эхинацеи, которая улучшает иммунитет, и воспользоваться мочегонными препаратами.

Гидраденит – это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах у женщин, в околопупочной области, вокруг заднего прохода. Крайне редко встречается гидраденит волосистой части головы. Апокриновые железы имеют особое строение – верхушечные их клетки постоянно разрушаются и смешиваются с потом. В выделяемом секрете этих желез много холестерина и жира, густота его повышена, в запах своеобразный, индивидуальный. Чаще всего гидраденит развивается в подмышечной области, где потовые железы большого размера, ходы их извилистые. Заболевание относится к пиодермии или гнойным поражениям кожи.
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:

- повышенная потливость;
- ожирение;
- болезни кожи – опрелости, экзема;
- эндокринные болезни, особенно сахарный диабет;
- нарушение правил личной гигиены;
- чрезмерное использование дезодорантов;
- тяжелые условия труда – запыленность, вредные выбросы;
- иммунодефицитные состояния;
- грубая депиляция, травмы при бритье, расчесах;
- ношение тесной одежды, приводящее к возникновению потертостей кожи;
- наличие в организме очага бактериальной инфекции;
- выраженные стрессовые состояния;
- наследственные анатомические особенности строения апокриновых желез.
Как проявляется гидраденит?

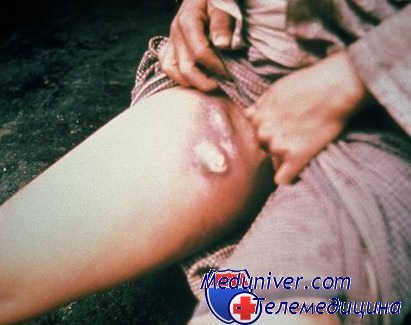
Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита

У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.

При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Ни в коем случае нельзя пытаться выдавить или как-то иначе вскрыть гнойник самостоятельно. Любые неумелые манипуляции приводят к распространению гноя в тканях, что ведет только к ухудшению состояния. Вероятность осложнений при таком подходе многократно возрастает.
Хирургическое лечение гидраденита
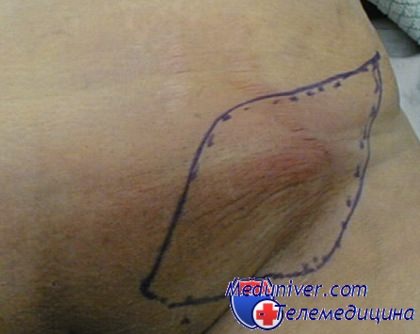
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте. Можно конечно внутрь амоксиклав принимать по 1000 мг 1 раз в сутки 7 дней. Но следует понимать если гнойник созреет то придется лечить хирургически. Пока стоит покой обеспечить данной области и обрабатывать стерильными растворами типа хлоргексидина. Страхи обоснованы про инфекцию. Будьте здоровы

Арам, в прошлый раз прошло без вскрытия, и следа не осталось. Или новый возник, потому что первый ее вскрыли или это не связано?

Один с другим может и не связано,но гидраденит это закупорка потовой железы,тут антибиотик может и не помочь

Здравствуйте , Юлия !
Вполне возможно , что Вы правы , речь идёт у Вас либо о гидрадените , либо не исключается ,что может быть и фолликулит ! Чтобы быть более точным нужно осмотреть либо очно , либо, хотя бы фото ! В любом случае эти 2 патологии имеют много общего : и в том и в другом случае воспаление может исчезнуть без нагноения или может наступить нагноение и потребоваться вскрытие гнойника ; они имеют одни и те же причины возникновения (стафилококки, стрептококки, Escherichia coli) и соответственно, применяются одни и те же антибиотики, как правило широкого спектра действия и в том и в другом случае !
Скажите, пожалуйста, гидраденит всегда нужно лечить антибиотиком?
При наличии только начальных проявлений , возможно и обойтись без антибиотиков , но в этом случае лечение растянется дольше и не факт, что не наступит всё же нагноение , потому правильнее назначение антибиотиков и в таблетированной форме и местного применения в виде мазей !
Если да, то каким?
Антибиотик широкого спектра действия , в спектр которого входят перечисленные выше виды возбудителей ! Наиболее
подходящие , это антибиотики группы цефалоспоринов , например СУПРАКС 400мг , по 1 капсуле 1 раз в день , 6 дней и местное применение (перевязки ) с 10% Синтомициновой Эмульсией , 2 раза в день , в течение недели !
Это всё, что можно написать по Вашему вопросу !
Удачи Вам !
Здравствуйте, Антон. Хорошо бы в виде компресса прикладывать следующую болтушку:Физиологический раствор(200 мл)+Димексид ( 50 мл)+Ампула Гидрокортизона+Цефтриаксон+Лидокаин. Все смешать, смочить марлю в несколько слоев, наложить на инфильтрат, залепить. И ходить сутки. Необходимость хирургического вмешательства определит только очный хирург, пощупав вас.


1. Антибтотик - правильно. Не менять ни в коем случае. Замена это будет лечение с нуля.
2. Вместо банеоцина - повязки (компрессы) с мазью Вишневского. Мазь все время там должна быть. Мазать широко и густо, потом полиэтилен и повязка. Менять 2р в день.
3. Резать рано. При использовании мази Вишневского резать, скорее всего, не придется. Улучшение через 2-3 дня.

Здравствуйте! Менять антибиотик рано, может наступить устойчивость бактерий,воспаление может принять хроническое,рецидивирующее течение. Вы описываете стадии развития лимфоаденита.В начале развития гидраденита (стадия инфильтрации) в коже появляются отдельные плотные узелки небольшого размера. Они сопровождаются зудом и легкой болезненностью, при надавливании на узелок боль усиливается. Узелки быстро увеличиваются в размерах и превращаются в большие (до 1,5 см) плотные спаянные с кожей узлы грушевидной формы. Они выступают над поверхностью кожи, напоминая соски. Кожа в месте образования узлов приобретает красно-синий цвет, возникает отечность,и в случае прогрессирования воспаления, чего вы не описываете, отмечается сильная болезненность. При этом сильная боль отмечается не только при движении пациента, но и в покое, присоединяются общие нарушения: недомогание, повышение температуры тела, формируется флегмона, которую нужно вскрывать. Поэтому можно думать, что воспаление приостановлено, теперь нужно продолжать лечение,по поводу вскрытия , должен решить хирург при очном осмотре. Нужно пить АБ до 10 дней, через 5 дней при отрицательной динамике, препарат можно заменить. Хорошо помогает физио, УФО,Больные гидраденитом должны соблюдать специальную диету. В течение 3-х месяцев нужно воздерживаться от острых блюд, алкоголя, приправ, следует ограничить потребление сладостей. В тоже время, питание должно быть направлено на повышение защитных сил организма. Рекомендована витаминизированная пища, богатая фосфором и железом: яблоки, морковь, ягоды, капуста, цитрусовые, миндаль, грецкие орехи, шиповник и т. п. Укреплению иммунитета способствует прием внутрь поливитаминных препаратов.Если есть сомнения покажитесь хирургу повторно он видел воспаление вначале лечения и сможет оценить динамику.Выздоравливайте!
Здравствуйте! Хорошо левофлоксацин 500*1 р д 10 дн, местно офломелид . Исключить повышенный сахар( гликированный гемоглобин)


Здравствуйте. Сергей, уточните пожалуйста ваш лечащий хирург вскрывали гидраденит или иссекал?
Это очень важно, так как гидраденит это воспаление почтовой железы и при данном воспалении нагноившуюся железу необходимо не вскрывать, а иссекать полностью, только в этом случае будет положительный эффект, в противном гидраденит переходит в хронический и никакие антибиотики не помогут.


Сергей, на данный момент по ране не понять вскрывали или иссекал, но вывод один, если бы железа была иссечена такого бы не было. Вам необходимо обратиться к хирурга опять, чтобы он иссек гидраденит и все будет хорошо, иначе так и будет все бежать и воспаляться.
Сергей, какие то вопросы у вас остались?

Лечение хронического рецидивирующего гидраденита — сложная задача. При рецидивирующем процессе и его хронизации применяют иммунотерапию (стафилококковые иммуноглобулин, анатоксин, антифагин, антистафилококковую гипериммунную плазму), иммунокорректоры (Т-активин и др.) под контролем врача из-за возможных аллергических реакций , лучевую терапию, хирургическую резекцию потовых желез пораженной области с замещением дефекта кожи местными тканями или ее пересадкой.
Простое вскрытие гнойничков при лечении данной патологии часто даёт неудовлетворительные результаты с многократными (до 10 раз и более) рецидивами. При простом разрезе большинство гнойничков апокриновых потовых желез, вовлеченных в единый патологический процесс, остаётся в стороне и продолжает развиваться, проявляясь в дальнейшем клинически. Пока нет возможности обратится за помощью можно принять один из выше перечисленных антибиотиков и сделать примочку с Димексидом предварительно растворив один к четырем с водой и промочив стерильную салфетку прикладывать к месту гидраденита,
Перед применением препарата Димексид необходимо провести пробу на чувствительность. Для этого растворенный препарат наносить на кожу с помощью ватного тампона и подождать 15-20 минут. Резкое покраснение и зуд кожи после нанесения Димексида свидетельствуют об индивидуальной повышенной чувствительности к препарату и невозможности применения.
Подробно ознакомтесь с инструкцией перед применением.
Читайте также:

