Как лечить раздражительный дерматит
Обновлено: 28.04.2024

Контактный дерматит — это состояние, при котором кожа страдает воспалением, становится красной, зудящей, опухшей и, возможно, развитие сыпи после контакта с конкретным веществом.
Различают два основных типа: раздражающий и аллергический контактный дерматит.
Раздражающий контактный дерматит
Раздражающий контактный дерматит встречается чаще, чем аллергический тип дерматита. Его появление есть результат раздражения и нарушения поверхности кожи веществом. По этой причине характер и степень сыпи зависят от степени присутствия раздражающего вещества и продолжительности воздействия.
Тип реакции не имеет характерного промежутка времени между визуальными проявлениями и началом дерматита. Раздражающие факторы воздействуют через влажную или сухую кожу и экстремальные климатические условия.
Типичные раздражители включают:
- Химические вещества, такие как кислоты или щелочи, которые сжигают кожу, включая мыло и моющие средства;
- Химикаты для обработки тканей, такие как смягчители, растворители;
- Шампуни;
- Цемент;
- Краски для волос;
- Влажность, например при длительном использовании подгузников;
- Пестициды;
- Перчатки из резины.
Возникающая сыпь — это ответная реакция кожи на раздражение, вызванное химическим веществом.
Аллергический контактный дерматит
Это реакция гиперчувствительности замедленного типа у сенсибилизированных лиц, имеющих специфические имунные клетки — Т-лимфоциты в эпидермисе, вызывающие атипичную аллергическую реакцию на безвредные, казалось бы, вещества.
Сенсибилизирующие агенты могут включать:
- Клеи для косметических средств, париков;
- Некоторые актуальные антибиотики;
- Некоторые смолы;
- Одежду;
- Ароматы, используемые в парфюмерии, мыле или косметике;
- Другие косметические средства, включая лак для ногтей или средства для обработки волос;
- Никель, хром или другие металлы;
- Ядовитые растения, такие как ядовитый плющ или яд сумак;
- Изделия из резины, латекса (перчатки или обувь).
Контакт между иммунными клетками кожи и специфическими антигенами провоцирует аллергическую реакцию.
Реакция проходит две фазы, как показано ниже:
Сенсибилизация. Э то фаза, когда иммунные клетки реагируют на гаптен (молекулу с антигенной детерминантой) определенным образом. На этом этапе неспецифические иммунные клетки собирают белковый комплекс гаптен-носителя и мигрируют в локальные лимфатические узлы. Там они активируют антигенспецифические лимфоциты для получения пролиферативного клона Т-клеток, которые входят в кровоток и попадают в дерму. Фаза сенсибилизации на этом завершается, и новые Т-клетки готовы реагировать на антиген, если они сталкиваются с ним. Весь процесс занимает около 10-14 дней.
Выделение. Э та фаза сопутствует повторному воздействию антигена. Подготовленные Т-клетки создают иммунный вызов, который вызывает аллергическую реакцию.
Растущее продолжительное использования сенсибилизирующего, раздражающего, агента может привести к стойким, серьезным и более быстрым реакциям, которые называются анамнезом.
Реакции фоточувствительности
Это тип аллергии, при котором раздражающее вещество вызывает реакцию, только если кожа одновременно подвергается воздействию ультрафиолета или других видов излучения, присутствующих в солнечном свете.
Некоторые раздражители включают:
- Ингредиенты солнцезащитного крема;
- Бритвенные лосьоны;
- Сульфасодержащие мази;
- Углеродные смолы;
- Некоторые натуральные масла и ароматы.
Симптомы
Аллергические реакции бывают острыми и быстрыми (в течение 24-48 часов), либо требуют нескольких дней или месяцев для первого проявления. Такие реакции обычно очень зудящие, папулезные, имеющие нечеткий контур проявления. Кожа краснеет. Возможны везикулярные и просачивающиеся участки поражения. Изъязвление встречается редко.
Раздражающий контактный дерматит чаще связан с локальным повышением температуры и жалящим ощущением. Кожа может иметь трещины, быть грубой и сухой. Покраснение, просачивание пораженных участков и воспаление могут развиваться при хроническом раздражающем контактном дерматите. Боль может присутствовать, если кожа треснула, и область покрова очень нежная.
Обе формы контактного дерматита обнаруживаются на участках тела, которые подвержены воздействию возбудителя. Таким образом, руки, особенно межпальцевые участки, являются типичным местом. Часто присутствуют экзематозные поражения с просачиванием, папулы, корки или утолщения.
Диагностика и лечение
Физический осмотр дополняется тестированием кожи с использованием теста патча, если реакция повторяется часто или сохраняется в течение длительного времени. Лечение может варьироваться: либо мытье с обильным количеством воды и избегание дальнейшего воздействия раздражителя, либо терапия кортикостероидами. Чтобы помочь процессу заживления используются смягчающие средства. В большинстве случаев кожа становится прозрачной в течение 3 недель. Мыло не должно контактировать с пострадавшими участками.
Тяжелые, постоянные или инфицированные поражения могут потребовать применения системных кортикостероидов, антибиотиков или ингибиторов кальциневрина.

Контактный дерматит — это острое воспаление, которое возникает в результате контакта кожных покровов с раздражителем или аллергеном. Для возникновения заболевания может хватить однократного контакта, но чаще всего он длительный и неоднократный.
Нередко болезнь возникает у людей, имеющих уже в анамнезе различные кожные и аллергические заболевания, вредные условия труда, снижение общей сопротивляемости организма.
Причины развития контактных дерматитов
На силу воздействия раздражителя влияют его свойства, окружающая среда и сопротивляемость организма человека. Раздражители бывают:
- Механические – это трение (например, одеждой или обувью);
- Физические – это воздействие высоких или низких температур, различных излучений;
- Химические – это кислоты щелочи, мыла, аммиак и многое другое.
Аллергический контактный дерматит – это специфическая воспалительная реакция, которая развивается в результате повторного воздействия аллергена. В первый раз происходит сенсибилизация аллергена. В этой фазе аллерген «активирует» Т-клетки, которые мигрируют в эпидермис (кожу).
При повторном воздействии аллергена Т-клетки выделяют вещества, провоцирующие воспаление. Иногда воспаление возникает не только в месте воздействия аллергена — Т-клетки мигрируют с помощью кровотока.
В роли аллергенов могут выступать абсолютно любые вещества: растения, косметика, продукты питания и многое другое.
По своей локализации дерматит бывает очень разнообразным, но чаще всего поражаются кисти рук, кожа лица и открытые участки кожи (например, при газообразных аллергенах или фотосенсибилизации).
Симптомы и стадии заболевания
Клиника контактного дерматита зависит от силы воздействия, ее длительности и частоты. В самом начале наблюдается небольшая эритема, зуд и боль, которые могут исчезать после прекращения контакта. Воздействия раздражителей вызывает боль, а зуд более характерен для аллергического контактного дерматита. Сама кожа в месте поражения утолщается.
По мере прогрессирования эритема увеличивается и присоединяются водянистые элементы (везикулы). Элементы могут располагаться как на месте контакта, так и за его пределами. Высыпания могут быть хаотичными, а могут повторять контуры контактирующего предмета. Возникают они примерно в течение суток.
Отек может увеличиваться, образуются трещины и струп. Эта стадия опасна присоединением вторичной инфекции. По мере заживления, может появиться рубец.
В связи с описанной клиникой, выделяют три основные стадии контактного дерматита:
- эритематозная;
- везикулезная;
- некротическая.
Диагностика
Диагностикой контактного дерматита занимается дерматолог. Для уточнения диагноза и при более тяжелых случаях могут потребоваться консультации или постоянные наблюдения дерматолога и аллерголога.
В первую очередь диагностика основана на клинических проявлениях и анамнезе. Оценивается характер сыпи, ее локализация и формы высыпаний. При сборе анамнеза важно обратить внимание на работу пациента и его супруга (супруги), хобби, используемой косметике, домашних животных и многое другое.
При отсутствии эффекта от лечения, тяжелой клинической форме или при подозрении на аллергический контактный дерматит, проводят накожные аппликационные пробы. Они помогают определить возможные аллергены, вызвавшие патологическую реакцию.
Лечение и прогноз
В первую очередь необходимо выяснит причину и избавиться от ее воздействия. В период лечения необходимо отказать от водных процедур в месте поражения. Лечение делится на наружное и внутреннее. Наружно применяются холодные компрессы и повязки.
Место поражения можно обрабатывать антисептиками и использовать повязки с регенерирующими мазями и кремами. Применяются глюкокортикостероиды как внутренне, так и наружно. Антигистаминные препараты уменьшат дальнейшее развитие аллергической реакции и зуд.
Лечение контактного дерматита происходит амбулаторное, но в тяжелых случаях может переместиться и в стационар.
Выводы
Прогноз при начальных стадиях контактного дерматита хороший, но самолечение довольно длительное (около месяца). Реактивность организма сохраняется на всю жизнь. Пациент должен учитывать особенности своего организма и по возможности избегать контактов и обязательно проводить своевременное лечение.

Раздражающий дерматит на гениталиях (ирритативный дерматит) — это сыпь или покраснение на гениталиях, возникающая у чувствительных людей после контакта с определенным раздражителем. Раздражителями могут быть любые препараты, наносимые на кожу половых органов. Наиболее распространенными являются мыло, моющие средства и презервативы.
Сыпь выглядит как покраснение полового члена или покраснение вульвы (наружных половых органов женщины), которое вызывает зуд половых органов у мужчин или зуд половых органов у женщин, дискомфорт и боль. После покраснения на половых органах появляются волдыри и струпья — места, где может развиться генитальная инфекция.
Лечение ирритативного дерматита на половых органах основано на распознавании раздражителя и его избегании. Снимают симптомы крема с кортикостероидами и прохладные ванны.
Раздражающий дерматит половых органов — причины
Раздражающий контактный дерматит половых органов — это воспаление кожи. Оно проявляется покраснением (генитальная сыпь) и легким отеком кожи, возникающим в результате неспецифической реакции на прямое химическое повреждение. Агент, который действует как сильный раздражитель, вызывает повреждение эпидермальных клеток кожи и воспалительную реакцию, приводящих к покраснению, отеку и изъязвлению кожи.
Химические вещества, удаляющие липидный слой кожи или повреждающие клеточную мембрану, вызывают раздражение.
- мыло и моющие средства;
- средства гигиены (например, тампоны, гигиенические прокладки, влажные салфетки);
- ванны, гель для душа, масла, духи;
- туалетная бумага;
- презервативы (латекс);
- слишком частое мытье половых органов;
- ношение синтетического и цветного белья.
Раздражающий дерматит половых органов — симптомы
Симптомы могут появиться через несколько минут или часов после воздействия раздражителя. В редких случаях симптомы могут появиться даже через несколько недель или месяцев (кумулятивном контактном дерматите). Такой тип дерматита обычно возникает после контакта с легкими раздражителями, например, моющими средствами в течение длительного периода времени.
Больные жалуются на покраснения, зуд, жжение, боль и дискомфорт в половых органах.
Выделяют несколько стадий:
- Эритематозная стадия — покраснение половых органов;
- Везикулярная стадия — образование волдырей на половых органах;
- эрозивная стадия — появление язвы на половых органах;
- плоскоклеточная стадия — образование более толстого рогового слоя.
Типичная картина раздражающего контактного дерматита включает диффузное покраснение пораженной кожи с образованием корок.
На поврежденной коже могут образовываться борозды, вызывающие боль в половых органах и зуд.
Поврежденная кожа половых органов — это место, где легко развиваются воспаление и инфекция.
У мужчин заболевания половых органов не редкость. Воспаление головки полового члена чаще всего вызвано инфекцией или хроническими изменениями кожи, возникающими из-за плохой гигиены и раздражения. Незалеченные заболевания, передающиеся половым путем, могут привести к баланиту (воспалению головки пениса).
Раздражение головки полового члена может быть вызвано недостаточным смыванием мыла после душа, использованием гелей для мытья, не подходящих для половых органов, или других неподходящих препаратов (лосьонов, ароматизаторов).
- покраснение на крайней плоти вокруг головки;
- покраснение на половом члене,
- зуд половых органов у мужчин;
- уплотнение крайней плоти;
- белые круглые бляшки на головке пениса;
- болезненная кожа на половом члене;
- затрудненное мочеиспускание.
Лечение воспаления головки полового члена зависит от вызвавшей его причины.
Воспаление вульвы (вульвит) и влагалища (вагинит)
Вульвит — это воспаление вульвы, то есть воспаление наружных женских половых органов. Если поражено и влагалище, то речь идет о вульвовагините.
Причины вульвита — инфекции, раздражители, лекарства и гормональные изменения. Плохая интимная гигиена может способствовать размножению грибков и бактерий, а также вызывать раздражение.
По причинам возникновения вагиниты можно разделить на несколько групп:
- неинфекционный вагинит — следствие контактного дерматита;
- атрофический вагинит — у женщин в период менопаузы из-за недостатка эстрогена влагалище истончается и становится восприимчивым к инфекциям;
- инфекционный вагинит — заражение микроорганизмами;
- бактериальный вагиноз — следствие дисбаланса бактериальной флоры влагалища;
- грибковая инфекция половых органов — кандидоз влагалища.
Наиболее частыми симптомами у женщин являются необычные выделения, раздражение и зуд половых органов. Кожа краснеет и опухает. Из влагалища распространяется неприятный вагинальный запах, а при мочеиспускании чувствуется жжение.
Диагноз очень легко поставить на основании анамнеза и клинической картины.
Необходимо отличать аллергический контактный дерматит от контактного дерматита, вызывающего раздражение, и для этого проводится кожный эпикутанный тест на аллергены.
При диагностике ирритативного дерматита кожная проба отрицательная.
Причины, которые следует исключить при постановке диагноза раздражающий дерматит:
- аллергический контактный дерматит;
- генитальный псориаз;
- генитальный грибок у мужчин (грибок полового члена);
- генитальный грибок у женщин (вагинальный кандидоз);
- генитальный герпес;
- сифилис;
- воспаление головки полового члена (баланит);
- воспаление крайней плоти (баланопостит);
- воспаление влагалища (вагинит);
- воспаление вульвы (вульвит);
- воспаленные сальные железы;
- волосяной фолликулит.
Раздражающий дерматит на половых органах — лечение
Самый важный шаг в лечении ирритативного дерматита на гениталиях — распознать раздражитель и избегать его применения.
Холодные компрессы и ванны могут помочь облегчить симптомы, а местные кортикостероиды в виде кремов можно использовать в краткосрочной перспективе.
Пациент должен сократить частое мытье половых органов ароматизированным мылом и прекратить носить тесную синтетическую одежду, которая может вызвать раздражение. Женщинам надо отказаться от использования влажных гигиенических салфеток, ежедневных прокладок, а также ароматной и цветной туалетной бумаги.

Контактный дерматит — воспаление кожи в том месте, которое соприкасалось с раздражающим веществом или фактором окружающей среды. Недугу наиболее подвержены дети до 12 лет. Дело в особенностях строения детской кожи и слабости её защитных механизмов. Болезнь проявляется на любом участке, бывшем в контакте с раздражителем, но чаще на лице, руках, шее, в паховой области.

Если вовремя распознать провоцирующий агент и оградить от него ребёнка, воспаление хорошо лечится и симптомы быстро проходят. Когда причину выявить трудно или родители не обращаются к врачу вовремя, течение болезни утяжеляется.
Контактный дерматит бывает:
- простым — местное раздражение каким-либо фактором;
- аллергическим.
Второй вариант появится, когда у ребёнка есть повышенная восприимчивость к данному веществу. Первое взаимодействие с ним проходит внешне незаметно, но в коже образуются химические вещества, которые связываются с клетками иммунитета — Т-лимфоцитами. Иммунные клетки запоминают раздражитель. При повторном контакте, который может произойти спустя долгое время, Т-лимфоциты запускают аллергическую реакцию и вызывают проявление кожных симптомов.
Как распознать контактный аллергический дерматит у ребёнка
Контуры воспаления часто совпадают с очертаниями предмета, вызвавшего раздражение. Сыпь мало распространяется за пределы участка кожи, который соприкасался с причинным фактором. Кожа здесь краснеет и припухает, сильно зудит, появляются пузырьки, ранки и корочки.

К ранкам легко присоединяется грибковая и бактериальная инфекция, возникает нагноение. У малышей может повыситься общая температура.
Частое обострение на одних и тех же местах приводит к неприятным исходам: участки повышенной или пониженной пигментации, рубцы, утолщение и огрубение кожи.
Заметив сыпь или красные пятна на коже ребёнка, обязательно покажитесь врачу, чтобы сделать анализы, точно определить причину и начать лечение.
Заболевание может обостряться. Чтобы этого не случилось, нужно найти и устранить провоцирующие причины.
Внутренние причины детского дерматита
Спровоцировать болезнь могут:
- наследственная предрасположенность к аллергиям;
- сопутствующие атопические болезни — бронхиальная астма, аллергический ринит;
- болезни желудка и кишечника;
- употребление пищи с консервантами, красителями, вкусовыми добавками;
- стрессы.
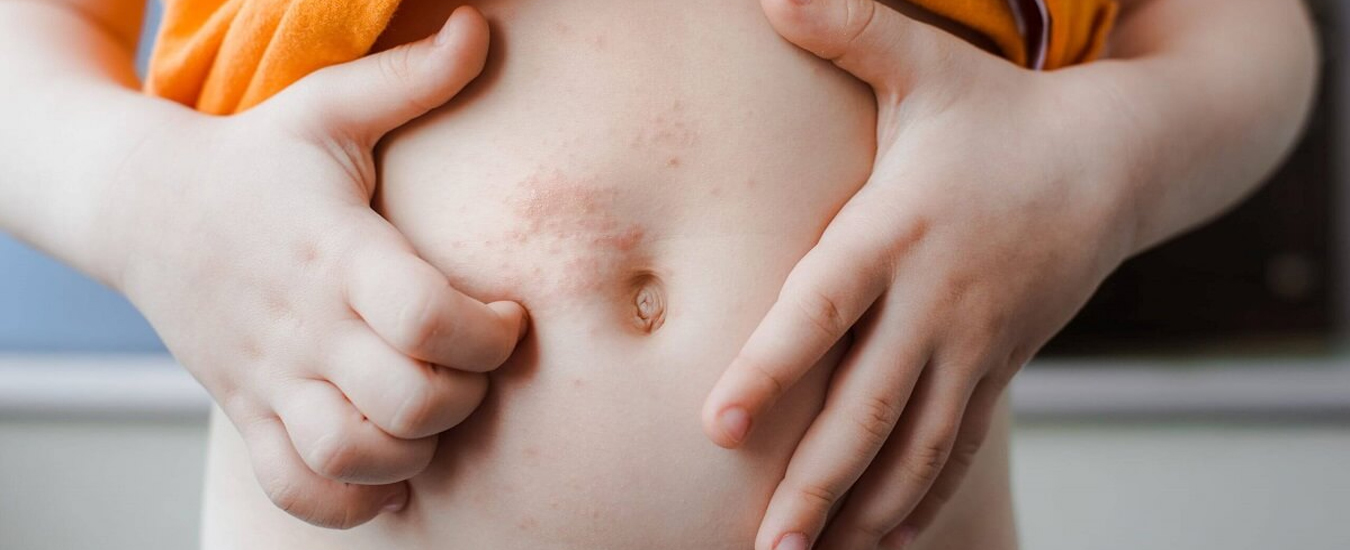
Чаще недуг развивается у людей с белой кожей сухого типа, реже страдает смуглая кожа жирного типа.
Внешние причины развития аллергического дерматита у детей
Вызвать недуг может как один из факторов, так и сочетание нескольких.
- Физические — трение или давление на кожу тканей, кожаных изделий, высокие или низкие температуры, влажность, электрический ток, ультрафиолетовые или рентгеновские лучи.
- Химические — разные кислоты и щёлочи, вещества, входящие в состав кремов и средств гигиены, лекарства, табачный дым.
- Биологические — сок и пыльца растений, укусы и выделения насекомых и животных.
Из растительных агентов наиболее опасны сок чистотела, борщевика, крапивы, пыльца луговых и сорных трав.
В промышленных городах зимой наблюдаются массовые случаи контактного дерматита под глазами и на руках ребёнка. Здесь сочетаются сразу три фактора: холод, химические примеси в воздухе и прикосновение к коже мокрыми варежками.

У грудничков аллергическое воспаление могут вызвать сочетание высокой влажности в подгузниках, трения ткани и действия неподходящего крема.
Особый вид контактного дерматита — фототоксический, когда кремы от загара разлагаются под солнечными лучами и вызывают аллергическое повреждение эпидермиса.
Какие металлы могут навредить
Поражение кожи могут вызвать любые металлы. Реже всего — золото, платина, серебро. Чаще — никель. Предрасположенность может быть наследственной или сформироваться в течение жизни, под действием неблагоприятных факторов. При аллергии на никель назначают специальную диету: исключают ржаной хлеб, консервы, некоторые овощи.
Дерматит у ребёнка и психосоматика
Здоровье кожи напрямую зависит от психического самочувствия человека. Стресс меняет гормональный фон и обмен веществ, вызывает сбои в работе иммунитета. Поэтому спокойное эмоциональное состояние предотвратит обострение болезни и отсрочит первое появление симптомов.

Столкнувшись с контактным дерматитом, проанализируйте причины, выявите аллерген, который его вызвал. Это не всегда просто. Чтобы быть спокойными за правильный диагноз, провести нужные анализы и получить лечение — приходите на консультацию в наш центр. Помимо лечения, вы научитесь правильной профилактике этой болезни.

Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Читайте также:

